Как лечить дэнасом пятку
Обновлено: 02.05.2024

Женщина рассказала, что по утрам чувствовала острую колющую боль, днём — постоянную распирающую, а по вечерам болезненные ощущения усиливались и распространялись по всей стопе до пальцев.
Она отметила, что после отдыха ей нужно было около 10 минут, чтобы «расходиться», поэтому сначала нагружала только передний отдел стопы, постепенно увеличивая нагрузку на пятку. Ночью стопа не болела.
Боль усиливались при длительной ходьбе или работе на ногах. Пациентке становилось легче после продолжительного отдыха на выходных или в отпуске.
Анамнез
Женщина связывала боль со своей работой. Примерно 5 лет назад она устроилась продавцом и практически целый рабочий день проводила стоя. Через полгода работы она впервые почувствовала боль в пятке.
Всё это время пациентка не обращалась в больницу и лечилась самостоятельно: использовала противовоспалительные средства в разных формах, в том числе в виде инъекций и мазей, делала компрессы с Димексидом, медицинской желчью, применяла аппликатор Кузнецова и массажные коврики, носила готовые ортопедические стельки разных производителей. На какое-то время пациентке становилось лучше, но симптомы медленно прогрессировали.
Примерно 20 лет назад на медосмотре пациентке поставили диагноз продольного плоскостопия I–II степени, но по этому поводу она к врачу не обращалась. Травм левой стопы не было.
Обследование
У женщин избыточный вес: 107 кг при росте 164 см. При осмотре определялось уплощение продольного свода обеих стоп II степени.
При прощупывании левой стопы появлялись болезненные ощущения в пятке, которые усиливались в центральной части. Также боль появлялась при разгибании пальцев, особенно резкой становилась после принудительного разгибания большого пальца. В области прикрепления ахиллового сухожилия болезненных ощущений не было.
Диагноз
Лечение
- ударно-волновую терапию (УВФТ) фокусным аппаратом по месту наибольшей боли — 6 процедур, по одной через каждые 4 дня;
- фонофорез с Гидрокортизоновой мазью по всей поверхности пятки — 10 сеансов, по одной каждый день;
- магнито-лазерную терапию — 10 процедур, по одной ежедневно;
- парафино-озокеритовые аппликации на стопу — ежедневно в течение 10 дней;
- противовоспалительную мазь на область левой пятки — 2 раза в день;
- индивидуальные ортопедические стельки;
- ограничение физической нагрузки на период лечения.
После первого сеанса УВТФ пациентка отметила, что боль усилилась, но ко второй процедуре она начала уменьшаться. После третьего сеанса УВТФ женщине изготовили индивидуальные ортопедические стельки, в которых она могла ходить без боли.
На заключительном сеансе УВТФ боль прошла. Пациентка рассказала, что утром болезненных ощущений также не было. Результатами проведённого лечения осталась довольна.
- постоянно носить индивидуальные ортопедические стельки;
- проходить профилактические курсы физиотерапии раз в полгода.
Заключение
Пяточная шпора — это осложнение другой болезни, вызывающей пяточную боль. Как правило, причиной такой боли становится подошвенный или плантарный фасциит. Чаще всего его вызывают избыточный вес, чрезмерные физические нагрузки на стопы, неудобная обувь (тапочки, сланцы, кеды и др.), ортопедические деформации стопы (плоскостопие, вальгус пяточной кости), травмы стопы и голеностопного сустава, гормональная перестройка (период беременности и грудного вскармливания, климакс и др.).
Этот клинический случай доказывает, что не стоит заниматься самолечением боли в ногах при плоскостопии. Физиотерапия достаточно быстро и эффективно лечит подошвенную шпору, а индивидуальные ортопедические стельки компенсируют плоскостопие и позволяют добиться стойкой ремиссии симптомов.
Подошвенная фасция — это широкая полоска соединительной ткани на подошве. На начальной стадии из-за повторяющихся нагрузок возникает микрорастяжение подошвенной фасции в месте ее прикрепления к пяточной кости.
Это приводит к воспалительной реакции, которая вызывает болевые ощущения. Факторы риска для развития плантарного фасциита: необходимость длительного стояния на ногах, повышенная масса тела, преклонный возраст, изменения уровня активности и перенапряженные икроножные мышцы.
У подавляющего большинства пациентов плантарный фасциит можно вылечить без операции. Основными компонентами эффективного безоперационного лечения являются: растяжка икроножных мышц с прямым коленом, растяжение подошвенной фасции, изменение активности и ношение комфортной обуви.

Рис. 1: Основной участок боли подошвенной фасции
Клиническая картина
Пациенты с пяточной шпорой жалуются на боль при первых шагах утром, после длительного сидения за столом или за рулем — так называемые «стартовые боли». Боль ощущается в пятке и может быть довольно сильной (рис. 1).
Часто улучшение наступает после первых шагов или растягивания мышц голени и фасции стопы. Однако, как правило, боль возвращаться в течение дня, особенно если пациент много ходит или стоит. Жгучая боль не является типичной для плантарного фасциита и может возникать при раздражении нерва (например, неврит Бакстера).
Основные причины развития плантарного фасциита:
- возраст
- недавнее увеличение уровня физической активности (например, новая программа бега)
- работа, требующая длительного стояния на ногах
- увеличение веса
- скованные (ригидные) икроножные мышцы
При клиническом осмотре наиболее часто боль локализуется по внутренней поверхности пятки с подошвенной поверхности стопы. Также боль возникает при непосредственном надавливании (пальпации) на указанную область.
Скованность мышц голени также является частым симптомом. Симптомы могут обостриться, если потянуть пальцы стопы на себя, тем самым растянув подошвенную фасцию (см. рис. 3). Существует связь между плоскостопием и развитием плантарного фасциита, однако данное заболевание может развиться при любом типе стопы.
Плантарный фасциит является наиболее частой причиной боли в пятках, но есть и другие, менее распространенные причины:
- болевой синдром, связанный с перегрузкой пятки
- атрофия мягких тканей стопы
- защемление первой ветви латерального подошвенного нерва (нерв Бакстера)
- синдром тарзального канала
- стрессовый перелом пяточной кости
- воспаление надкостницы
- воспаление, вызванное серонегативным артритом
Дополнительные методы исследования
Диагноз плантарный фасциит, как правило, ставится на основании жалоб пациента и клинического осмотра. Выполнение рентгенограмм стоп необязательно для постановки диагноза. Однако, если рентген все же назначен, на боковых проекциях визуализируется пяточная шпора.
Важно понимать, что перегрузка подошвенной фасции может быть причиной избыточного образования костной ткани, в виде пяточной шпоры. Однако наличие пяточной шпоры не коррелирует напрямую с симптомами.
У многих пациентов на рентгенограммах стопы видна шпора, но симптомов нет, и наоборот — у пациентов страдающих плантарным фасциитом на рентгенограммах пяточная шпора отсутсвует.
Изначально пациентам МРТ стопы не назначают. Однако, если симптомы не исчезают после проведенного лечения, может быть назначена МРТ, чтобы исключить другие причины болей в пятке — например, стрессовый перелом пяточной кости.
Лечение
Безоперационное лечение
Основные элементы безоперационного лечения включают в себя:
- растягивание икры (Рис. 2) Ежедневное выполнение упражнений (6-8 недель), направленных на растяжку икроножных мышц, позволяет значимо уменьшить боль почти у 90% пациентов. Растяжку необходимо выполнять в общей сложности 3 минуты в день. Упражнение должно выполняться с прямым коленом, так, чтобы растягивалась икроножная мышца. Растяжку следует выполнять на обеих ногах. Шесть подходов по 30 секунд с каждой стороны. Важно выполнять растяжку ежедневно.
- растягивание подошвенной фасции (рис. 3). также уменьшает болевые ощущения у большинства пациентов. Упражнение выполняют в положении сидя, больную ногу закидывают поверх другой ноги.Необходимо взять стопу больной ноги и потянуть пальцы стопы на себя (рис. 3). Это создает напряжение/растяжение арки стопы/подошвенной фасции. Проверьте необходимое растяжение, осторожно потирая слева направо большим пальцем другой руки над аркой пораженной ноги. Подошвенная фасция должна быть упругой как гитарная струна. Растяжение необходимо удерживать в течение 10 секунд и повторить 10 раз.
Время выполнения растяжения является важным. Это необходимо выполнять до первого шага утром и в течение дня перед тем, как встать на ноги после длительного покоя. Большинство пациентов выполняют растяжение 4-5 раз в день в течение первого месяца, затем 3-4 раза в неделю. Уменьшение боли с улучшением на 25-50% ожидается через 6 недель, с исчезновением симптомов — через 3-6 месяцев.
С исчезновением болевых ощущений в пятке важно продолжать выше описанные упражнения на регулярной основе (3-4 раза в неделю), чтобы свести к минимуму риск рецидива. Данные упражнения лечат симптомы, но полностью не устраняют основные предрасполагающие биомеханические факторы. Таким образом, важно непрерывное лечение данного заболевания!
- ношение индивидуально подобранных ортопедических стелек.
- ношение комфортной обуви. Обувь с жесткой подошвой с округлым контуром и удобным кожаным верхом в сочетании с ортопедическими стельками или подпяточником может быть очень полезной в лечении плантарного фасциита.
- нестеройдные противовоспалительные препараты (НПВП): короткий курс противовоспалительных препаратов может быть полезным в лечении симптомов плантарного фасциита у пациентов, не имеющих каких-либо противопоказаний (например, язвенной болезни желудка). (Целебрекс, Аркоксиа, Нимесил и др.).
- изменение физической активности. Любые изменения физической активности, начавшиеся недавно и которые могли увеличить нагрузку на пятку. Например, новый режим работы или новый вид тренировки в тренажерном зале, необходимо временно прекратить до исчезновения симптомов. Затем занятия можно постепенно возобновить. Кроме того, может быть полезным изменение обычного образа жизни (например, больше сидеть), что ограничивает количество времени, в течение которого пациент находится на ногах.
- использование ночной шины для лечения плантарного фасциита (Рис. 4). Шина удерживает голеностопный сустав в нейтральном положении (прямой угол) во время сна, ее использование позволит уменьшить утреннюю боль. Шину необходимо использовать каждую ночь в течение 1-3 недель до исчезновения симптомов. Кроме того, ношение шины можно возобновить на короткий промежуток времени, если симптомы возвращаются.
- снижение веса: если у пациента есть лишний вес, снижение веса может быть очень полезным для уменьшения болей, связанных с плантарным фасциитом.
- курс ударно-волновой терапии.
- локальные инъекции кортикостероидов (Липоталон, Дипроспан) .
- курс инъекций плазмы обогащенной тромбоцитами (PRP-терапия).
Оперативное лечение
Около 90% пациентов вылечиваются консервативно в течение 3-6 месяцев. Оперативное лечения показано пациентам с хроническими симптомами, сохраняющимися после проведения полноценного курса консервативного лечения, через 6-9 месяцев после окончания терапии.
Хирургическое вмешательство может включать в себя эндоскопическую или открытую частичную подошвенную фасциэктомию, операции на мышцах голени и ахилловом сухожилии.
Частичная подошвенная фасциэктомия: включает в себя удаление поврежденного участка подошвенной фасции, эндоскопически или через небольшой разрез. После операции следует 6-недельный период относительного покоя. Несмотря на то, что данная процедура показала хорошие результаты, это может увеличить риск разрыва подошвенной фасции, что приводит к глубокому деформирующему плоскостопию и развитию негативных симптомов.
Операции на икроножных мышцах и ахилловом сухожилии (так называемая операция Страйера или операция Вульпиуса): в последнее время появилось несколько исследований, которые предполагают, что удлинение икроножной мышцы поможет устранить симптомы, связанные с плантарным фасциитом.
Данная операция предусматривает создание разреза в нижней части икры, для того, чтобы освободить сухожилие икроножной мышцы в том месте, где оно переходит в ахиллово сухожилие.
После операции пациентам необходим относительный покой в течение шести недель. Может возникнуть остаточная слабость в мышцах голени, которая обычно проходит в течение 6-12 месяцев.
Что такое синдром беспокойных ног? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Вячеславовича, кардиолога со стажем в 18 лет.
Над статьей доктора Александрова Павла Вячеславовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Синдром беспокойных ног — это неврологическое расстройство, при котором возникающие неприятные ощущения в ногах (реже — в руках) вызывают непреодолимую потребность двигать конечностями. Жжение, покалывание и мурашки возникают во время покоя, особенно в лежачем положении, в вечернее и ночное время. При движении эти симптомы уменьшаются или полностью пропадают.
Данное расстройство также носит название "синдром Уиллиса — Экбома" или "синдром Витмака — Экбома" в честь авторов, изучавших его. Впервые основные признаки синдрома в медицинской практике в 1672 году описал выдающийся английский врач, анатом, невролог и физиолог Томас Уиллис. В 1861 году немецкий клиницист Теодор Витмак также описал симптоматику синдрома, дав ему название "Anxietas tibiarum" — "беспокойство ног" [4] .
Окончательно термин "синдром беспокойных ног" в середине XX века ввёл шведский невролог Карл Аксель Экбом. Доктор заметил, что у многих пациентов с этим расстройством были родственники, которых беспокоили такие же неприятные ощущения в ногах и руках в состоянии покоя. Это позволило ему первым предположить, что в генезе заболевания есть наследственные факторы.
По данным исследований, распространённость синдрома составляет 2,5-15 % [5] . Чаще он встречается у пациентов среднего и пожилого возраста, хотя он может возникнуть у людей в любом возрасте. Женщин он беспокоит чаще, чем мужчин [6] .
Примерно в половине случаев синдром беспокойных ног является первичным, т. е. самостоятельным наследственно детерминированным заболеванием, в развитии которого участвует несколько генов. Во второй половине случаев синдром вторичен, т. е. возникает как проявление другого особого состояния или болезни:
- дефицита витаминов группы B, а также магния, тиамина и железа (например при анемии );
- тяжёлой почечной недостаточности;
- поражения артерий и вен ног ( хронической венозной недостаточности и др.);
- сахарного диабета;
- амилоидозе;
- полиневропатии; ; ; ; ;
- поражения спинного мозга вследствие травм;
- заболеваний щитовидной железы ( гипотиреоза , тиреотоксикоза и др.); ;
- беременности [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома беспокойных ног
Расстройство проявляется целым рядом симптомов. Больные испытывают неприятные ощущения в ногах, такие как жжение, покалывание, онемение, "выкручивание". Они могут жаловаться на распирание или ощущение давления, "мурашки" или иное мучительное беспокойство. Ряд больных говорят о постоянном дискомфорте в ногах по типу боли ноющего характера, неприятной больше своей тягостностью, чем болезненностью.
Неприятные ощущения возникают в голенях, зачастую распространяясь выше: в бёдра, а иногда даже в туловище, промежность и руки. Симптомы, как правило, бывают симметричными, хотя встречались случаи ассиметричных или односторонних ощущений.
Обычно синдром даёт о себе знать вечером и ночью, когда человек отдыхает лёжа или сидя. Возникающие неприятные ощущения уменьшаются при движении, поэтому больные с целью снижения симптоматики производят разнообразные действия: ворочаются в постели, встают и ходят по комнате, сгибают и разгибают ноги, делают себе массаж, потирают конечности, приседают и т. д. При прекращении движений симптомы постепенно возвращаются.
Появление признаков синдрома беспокойных ног, как правило, носит циркадный характер, т. е. зависит от времени суток. Наибольшей выраженности они достигают с полуночи до 2-4 часов утра [3] . В случае тяжёлой формы данного расстройства симптомы могут проявляться круглосуточно [8] . Поэтому у больных также имеются нарушения сна , в частности инсомния ( бессонница ). Она характеризуется трудным засыпанием, тревогой и меньшим количеством часов сна, что является причиной дневной сонливости и утомляемости в течение дня. Бессонница значительно снижает работоспособность, способствует развитию депрессии и тревожного расстройства [6] .
У подавляющего большинства пациентов с синдромом беспокойных ног периодически наблюдаются непроизвольные ритмичные кратковременные подёргивания ногами [6] . Как правило, они возникают в первой и второй фазе медленного сна, поэтому сами больные и их близкие могут не замечать таких движений. Обычно этот симптом выявляется во время полисомнографии — специального исследования, которое проводится в лабораториях, изучающих сон.
Патогенез синдрома беспокойных ног
По данным исследований, у пациентов с синдромом беспокойных ног снижен запас железа в головном мозге и в спинномозговой жидкости [7] [8] . Нехватка этого элемента приводит к недостатку дофамина и миелина, а также снижению синтеза энергии в нейронах. Среди специалистов, изучающих данную проблему, превалирует мнение, что в основе этих изменений при синдроме беспокойных ног лежит нарушение передачи дофамина в центральной нервной системе. Однако к настоящему времени нет единого объяснения тем процессам, которые приводят к развитию первичного синдрома беспокойных ног.
Чёткая зависимость симптомов расстройства от суточного цикла объясняется тем, что именно на вечернее время у пациентов приходятся наиболее низкие показатели дофамина и его метаболитов в цереброспинальной жидкости и межклеточном пространстве [8] [12] . Кроме того, чёткий циркадный ритм проявлений синдрома может отражать вовлечённость гипоталамуса. Этот отдел промежуточного мозга является эндокринным центром, который регулирует суточные циклы различных физиологических процессов в организме.
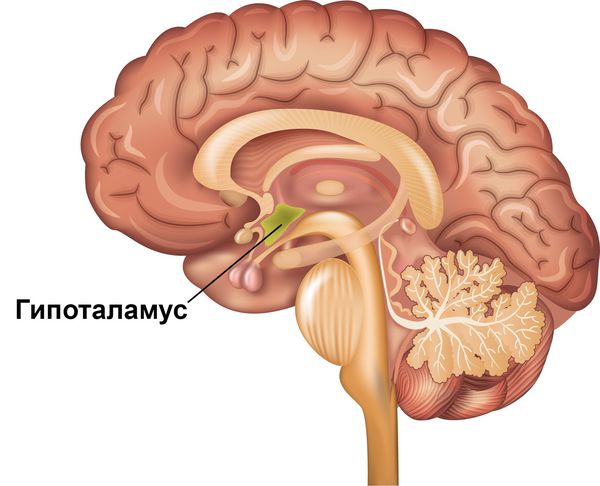
Наиболее значимым подтверждением теории о недостаточности дофаминергических систем как причине первичного синдрома беспокойных ног является высокая эффективность дофамина и его агонистов при лечении расстройства.
Классификация и стадии развития синдрома беспокойных ног
В зависимости от клинической картины расстройства выделяют три степени тяжести синдрома:
- лёгкая степень — неприятные ощущения в ногах беспокоят эпизодически, существенных нарушений сна не наблюдается, качество жизни пациента практически не страдает;
- умеренная степень — неприятные ощущения в ногах беспокоят меньше двух раз в неделю, сон и качество жизни вследствие этого умеренно нарушены;
- тяжёлая степень — неприятные ощущения в ногах беспокоят два раза в неделю и чаще, сон и качество жизни резко нарушены.
По своей длительности синдром может быть острым, подострым и хроническим. При острой форме расстройства симптомы беспокоят пациента не более двух недель, при подострой — не более трёх месяцев, при хронической — дольше трёх месяцев [13] . Однако в целом течение заболевания хроническое. Периоды ремиссии синдрома могут длиться как несколько дней, так и несколько лет [14] .
Первичный синдром, который возникает независимо от других состояний и заболеваний, обычно развивается в 30-40 лет, имеет длительные периоды стабильного течения без нарастания симптоматики. В случае возникновения расстройства в более позднем пожилом и старческом возрасте течение заболевания может быть более тяжёлым и устойчивым к лечению.
Осложнения синдрома беспокойных ног
В качестве осложнений синдрома можно рассматривать инсомнию (бессонницу) и вызванные ею изменения: беспокойство, стресс и другие нарушение психики и поведения. Из-за того что пациенту приходится постоянно просыпаться по ночам, в течение дня он становится сонным, раздражительным, эмоционально неустойчивым. В связи с нехваткой энергии он быстро утомляется, снижается его физическая и умственная работоспособность, возникают проблемы с концентрацией внимания. Всё это ухудшает качество жизни и сказывается на здоровье больного. В частности женщины с диагностированным синдромом беспокойных ног имеют повышенный риск развития клинической депрессии [9] . Как правило, после исчезновения признаков синдрома депрессия регрессирует [14] .
Диагностика синдрома беспокойных ног
Диагностика синдрома, как правило, не вызывает затруднений. Она проводится на основании жалоб пациента. При первичном осмотре какие-либо нарушения обычно не выявляются.
При постановке диагноза врачи ориентируются на диагностические критерии , разработанные Международной группой по исследованию синдрома беспокойных ног (IRLSSG) [10] . Согласно этим критериям, обновлённым в 2012 году, у пациента с данным синдромом должны присутствовать все пять признаков заболевания:
- Вынужденное движение ногами, как правило, сопровождается или вызывается дискомфортом и неприятными ощущениями в ногах.
- Неприятные ощущения в ногах и связанное с ними желание двигать конечностями возникают или усиливаются в период отдыха или неактивности в положении лежа или сидя.
- Потребность двигать ногами и неприятные ощущения полностью или частично устраняются движениями, такими как ходьба или потягивание (по меньшей мере, на время движения).
- Неприятные ощущения в ногах и п озывы к движению появляются или ухудшаются в вечернее или ночное время, но не в течение всего дня.
- Перечисленные выше симптомы не являются проявлением другого медицинского или поведенческого состояния.
Учитывая последний критерий, в ходе диагностического поиска важно отличить синдром беспокойных ног от других патологий:
- периферической полинейропатии;
- сосудистых заболеваний ( варикозной болезни вен, атеросклероза артерий нижних конечностей, эндартериита, тромбоза глубоких вен );
- отёков нижних конечностей;
- миалгии (мышечной боли);
- артрита и других заболеваний суставов;
- тревожного расстройства;
- позиционного дискомфорта;
- заболеваний щитовидной железы;
- крампи — внезапных болезненных непроизвольных сокращений мышц ног продолжительностью от нескольких секунд до нескольких минут;
- акатизии — патологической "неусидчивости" из-за дискомфортных ощущений, не связанных с положением тела или временем суток (часто является результатом приёма нейролептиков).
Для постановки диагноза также необходимо исследовать запасы железа в организме, оценить функцию почек, щитовидной железы, углеводный обмен. Для этих целей выполняется общий анализ крови. Также можно определить уровни ферритина, трансферрина, общей железосвязывающей способности сыворотки, фолиевой кислоты, витамина В 12 , глюкозы, гликированного гемоглобина, креатинина, мочевины, мочевой кислоты, альбумина, тиреотропного гормона и свободного тироксина [3] .
В некоторых случаях врач может назначить полисомнографию — исследование сна с использованием специализированных датчиков и программ. С его помощью получают расширенную картину показателей сна пациента, данные о его двигательной активности, в том числе и о количестве периодических движений конечностей.
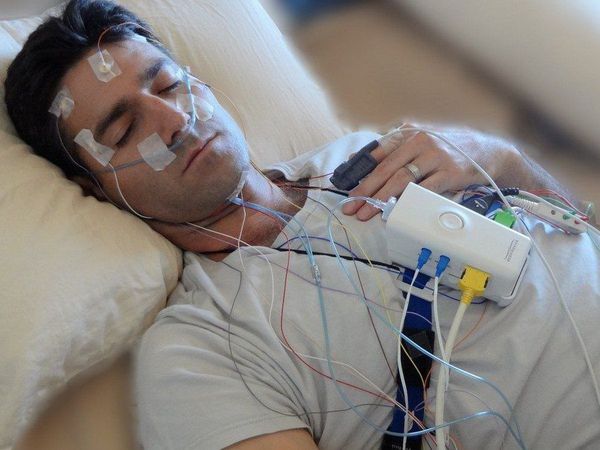
В случае подозрения на первичное поражение мышц или периферических нервов требуется проведение электромиографии (ЭМГ) и электронейромиографии (ЭНМГ).
IRLSSG также разработала специальный опросник, облегчающий лечащим врачам постановку клинического диагноза. Он состоит из десяти вопросов, при ответе на которые пациент должен выбрать один из предложенных вариантов.
Сумма баллов, полученных во время анкетирования, не только указывает на наличие или отсутствие синдрома беспокойных ног, но и определяет его степень тяжести:
- 0 баллов — синдром отсутствует;
- 1-10 баллов — синдром в лёгкой степени;
- 11-20 баллов — синдром в умеренной степени;
- 21-30 баллов — синдром в тяжёлой степени;
- 31-40 баллов — синдром в очень тяжёлой степени.
Лечение синдрома беспокойных ног
При выборе метода лечения пациентов с синдромом беспокойных ног нужно учитывать его причину возникновения (первичный или вторичный характер).
Проявления вторичного синдрома могут быть устранены только после излечения основного заболевания, которое привело к развитию расстройства, или восполнения выявленного дефицита. Например, при анемии должны использоваться препараты железа.
При лечении лёгких форм первичного синдрома может проводиться немедикаментозная терапия. Она включает умеренную физическую активность (с упором на ноги и расслабление), вечерние прогулки, массаж, растирание, грелки, тёплую ванну для ног. Пациентам рекомендуется избегать веществ, провоцирующих появление симптомов: никотин, кофеин и другие диуретики, а также алкоголь.

Медикаментозное лечение синдрома показано при тяжёлом течении расстройства, нарушении сна и неэффективности других методов лечения. Оно предполагает приём неэрготаминовых агонистов дофаминовых рецепторов. Они восполняют нехватку дофамина в центральной нервной системе.
Эффективными средствами при всех формах синдрома являются прамипексол и леводопа/бенсеразид . Они используются в качестве препаратов первой линии [8] . Лечение начинают с минимальных доз. С течением времени малые дозы прамипексола становятся недостаточно эффективными для купирования симптомов. В таких случаях возможно увеличение дозировок до достижения эффекта или временная смена лекарственного средства.
Если применение препаратов первой линии невозможно, рассматривают назначение препаратов второй линии: клоназепама , габапентина или прегабалина . В тяжёлых случаях возможно использование опиоидных анальгетиков и антиконвульсантов [14] .
Терапия проводится длительно (несколько лет). Иногда лечение требуется только во время ухудшения клинической картины. В некоторых случаях для поддержания периода ремиссии препараты применяются пожизненно [14] .
При лечении синдрома беспокойных ног во время беременности рекомендуется придерживаться методов немедикаментозной терапии, также возможен приём фолиевой кислоты и препаратов железа (при его дефиците). Медикаментозное лечение возможно только при тяжёлом течении болезни. В таких случаях назначают клоназепам или леводопу [14] .
Прогноз. Профилактика
Синдром беспокойных ног — это длительно текущее хроническое заболевание, однако с правильно подобранным лечением оно поддаётся контролю. Прогноз для жизни благоприятный. При этом неприятные ощущения в ногах могут рецидивировать, что требует повторных длительных курсов лечения.
С возрастом проявления синдрома могут постепенно ухудшаться, особенно при наличии сопутствующих заболеваний. Поэтому при данной патологии важна ранняя диагностика и лечение [15] .
Если симптомы расстройства слабы, не вызывают значительного дневного дискомфорта или не влияют на способность человека засыпать, то это состояние не нуждается в лечении.
Меры профилактики первичного синдрома не разработаны в силу его генетической природы. Профилактика вторичного синдрома заключается в лечении заболеваний, которые могут привести к его развитию.
Дефицит железа и витаминов группы В может возникать при нарушении всасывания этих веществ в кишечнике, после операций на желудке, при соблюдении строгих диет. В таких ситуациях будет полезен профилактический приём витаминов и препаратов железа.
Пяточная шпора – это заболевание, при котором на подошвенной стороне пяточной кости появляется выступ – экзостоз. В результате опора на стопу становится болезненной. Заболевание встречается у каждого пятого человека старше 50 лет и значительно ухудшает качество жизни.

Общая информация
Шпора развивается на фоне хронического воспаления плантарной (подошвенной) фасции. Это тонкий, но очень прочный лоскут соединительной ткани, который связывает между собой пальцы стопы и пяточную кость. Она отвечает за формирование свода стопы и в процессе ходьбы испытывает значительные нагрузки.
Эти нагрузки нередко становятся причиной микроповреждений ткани, которые заживают самостоятельно в период ночного отдыха. Если этот процесс происходит недостаточно быстро, утром травматизация повторяется. Когда человек встает с кровати, он ощущает боль различной интенсивности. Регулярное повреждение фасции неизбежно приводит к развитию воспалительного процесса, который постепенно нарастает.
Воспаление начинает захватывать расположенные рядом ткани, в частности, кость и сухожилия. На поверхности костной ткани начинается отложение солей кальция и рост отростка (остеофита), который и носит название пяточной шпоры. Он еще больше повреждает фасцию, и патологический круг замыкается. Без помощи врача ходьба становится невыносимо болезненной.
Шпора может образоваться только на одной пятке, а может поразить обе стопы. Все зависит от индивидуальной предрасположенности человека.
В зависимости от расположения патологического отростка, выделяют два основных типа заболевания:
- подошвенная (внутренняя) пяточная шпора: наиболее распространенный вариант, при котором остеофит располагается в нижней части пяточной кости;
- ахиллова (задняя, верхняя) пяточная шпора: отросток формируется в месте прикрепления ахиллова сухожилия; эта разновидность патологии встречается крайне редко.
Причины
Пяточная шпора, равно как и вызывающий ее развитие плантарный фасциит – это мультифакторное заболевание. Его возникновение обусловлено комплексным воздействием нескольких причин:
- пожилой возраст (риск появления заболевания повышается после 45-50 лет из-за изменения обмена веществ и снижения кровоснабжения нижних конечностей);
- ожирение (избыточная масса тела является причиной чрезмерной нагрузки на фасцию);
- плоскостопие, неправильная похода (нагрузка на стопу распределяется неравномерно, что приводит к повышенной травматизации отдельных ее участков);
- ношение неправильной с точки зрения ортопедии обуви (чрезмерно тесной, на высоких каблуках и т.п.);
- искривление позвоночника (сколиоз) и некоторые другие заболевания опорно-двигательного аппарата;
- беременность (смещение центра тяжести, изменения в гормональном фоне и обмене веществ);
- особенности профессии, из-за которых человек длительное время находится на ногах (продавцы, официанты, промоутеры, многие рабочие специальности) или вынужден часто носить тяжести;
- профессиональные занятия спортом;
- наследственная предрасположенность;
- нарушения обмена веществ, связанные с повышенным отложением солей в тканях (в частности, подагра);
- сосудистые заболевания, в частности, атеросклероз сосудов нижних конечностей, облитерирующий эндартериит (повышают риск развития шпоры из-за нарушения кровоснабжения тканей и ухудшения процессов регенерации);
- травмы позвоночника, нижних конечностей;
- сахарный диабет;
- заболевания костей и суставов ног (артрозы, ревматоидный и псориатический артрит и т.п.), а также использование гормональных средств для их лечения.
Симптомы
Симптомы пяточной шпоры зависят не от причины заболевания, а от локализации и размера костного нароста, а также степени запущенности процесса.
Первыми признаками неблагополучия является боль. На начальной стадии развития болезни она ощущается на уровне легкого дискомфорта и только в утренние часы. Многие люди отмечают ощущение гвоздя в пятке во время ходьбы, которое вскоре исчезает.
По мере развития заболевания боль начинает появляться после длительной нагрузки на ноги и постепенно усиливается. Интенсивность ощущений зависит не столько от величины отростка, сколько от его расположения. Чем ближе к нервным окончаниям находится остеофит, тем сильнее болит нога. Спровоцировать острый приступ может резкая опора на пятку (при вставании со стула или кровати) или подъем по лестнице. В редких случаях заболевание протекает практически бессимптомно, но воспаление все равно присутствует, а костный шип выявляется при обследовании.
Если к процессу присоединяется острое воспаление подошвенной фасции, пациенты отмечают:
- постоянное покалывание и ощущение жара в области пятки;
- покраснение кожи в пораженной области;
- огрубение кожи стоп;
- усиление болей при ходьбе.
Со временем болевой синдром становится привычным, и у человека изменяется походка. Он начинает ставить ногу так, чтобы не затрагивать пораженную область и опирается, в основном, на носок и боковую поверхность стопы. Нередко это становится причиной развития поперечного плоскостопия, что еще больше усугубляет течение болезни.
В тяжелых случаях способность к самостоятельной ходьбе полностью утрачивается из-за невыносимых болей при опоре на ногу.
Диагностика
Диагностикой и лечением пяточной шпоры занимается врач ортопед. Основным способом выявить патологию и оценить степень ее развития является рентгенография. На снимке хорошо виден костный нарост, его форма, расположение и величина.
Дополнительные методики обследования включают:
- общий и биохимический анализ крови для выявления воспалительного процесса, оценки уровня мочевой кислоты (важно для диагностики подагры) и некоторых других показателей;
- анализ мочи;
- УЗИ стопы для оценки состояния мягких тканей, выявления возможного абсцесса;
- дуплексное исследование сосудов нижних конечностей (выявляет возможные нарушения кровообращения);
- МРТ стопы, для определения состояния всех анатомических структур стопы, включая нервные волокна.
При наличии сопутствующих заболеваний назначаются соответствующие лабораторные и инструментальные исследования, консультации узких специалистов.
Важно помнить, что боль в области пятки необязательно говорит о развитии пяточной шпоры. Подобную симптоматику могут вызывать:
- подагра;
- ревматоидный артрит;
- остеомиелит (воспаление костной ткани);
- болезнь Бехтерева;
- туберкулез костей;
- травмы и т.п.
Не стоит заниматься самолечением и бесконтрольно принимать обезболивающие препараты. Выбрать подходящую схему может только врач.

Лечение пяточной шпоры
Лечение пяточной шпоры во многом зависит от ее причин и симптомов и назначается в индивидуальном порядке. Врачи используют несколько методик:
- медикаментозное лечение;
- физиотерапия - ударно-волновое воздействие; лазерное лечение;
- рентгенотерапия;
- массаж;
- лечебная физкультура и гимнастика;
От пациента в обязательном порядке требуется коррекция образа жизни и питания, а также ношения ортопедической обуви.
Медикаментозное лечение
Лекарственные препараты, используемые при лечении пяточной шпоры, направлены на снятие воспаления и болевого синдрома. Наиболее востребованы:
- нестероидные противовоспалительные средства (НПВС): средства на основе индометацина, диклофенака, ибупрофена в виде таблеток, инъекций и местных средств (кремов, мазей, обезболивающих пластырей);
- кортикостероидные препараты продленного действия (дипроспан и его аналоги), вводятся непосредственно в фасцию для остановки воспалительного процесса;
- антибиотики при наличии гнойного воспаления или при инфекционной природе заболевания.

Экспертное мнение врача
Директор, главный врач, врач-ортопед-травматолог
При наличии сопутствующих заболеваний, назначаются средства для их лечения, например, препараты для нормализации кровотока, противоподагрические средства и т.п. Подбором конкретных лекарств, их дозировки и режима приема занимается только врач.
Физиотерапия
Физиотерапия направлена на улучшение кровоснабжения и регенерации тканей, а также на усиление действия лекарственных средств. Для этого используется:
- электрофорез: введение препаратов в толщу тканей с помощью электрического тока;
- сонофорез: обработка тканей ультразвуковыми волнами, улучшающими проникновение лекарственных средств;
- ультразвуковая терапия: прогрев тканей и снижение воспалительных реакций с помощью ультразвуковых волн;
- грязевые и минеральные ванны.
Ударно-волновая терапия
Ударно-волновая терапия – это один из наиболее эффективных методов лечения пяточной шпоры на ранних стадиях развития. Методика основана на воздействии ультразвуковых волн определенной частоты, которая способствует:
- разрушению отложений кальция;
- уменьшению воспаления и отечности;
- активации регенерации тканей.
При небольшом размере пяточной шпоры методика позволяет избавиться от нее полностью, а в запущенных случаях тормозит или останавливает ее рост.
Лазерное воздействие
Прогревание глубоких слоев тканей лазером способствует улучшению кровотока в них. В результате повышается качество снабжения клеток кислородом и питательными веществами, активируются обменные процессы и восстановление пораженных тканей.
Рентгенотерапия
Эта методика лечения пяточной шпоры подходит только для людей моложе 40 лет и используется крайне редко, если другие способы не приносят эффекта. На область поражения воздействуют рентгеновскими лучами в определенной дозировке. В результате достигается стойкое купирование болевого синдрома и улучшение состояния.
Хирургическое лечение
Все предыдущие методики направлены на снятие боли и воспаления, а также улучшение состояния пациента. Правильно подобранный комплекс методик помогает затормозить процесс роста шпоры или даже полностью остановить его, но он не позволяет избавиться от него полностью. Исключение составляет ударно-волновая терапия, но она разрушает лишь совсем маленькие наросты.
Избавиться от крупной пяточной шпоры можно только хирургическим путем. При выборе классического варианта операции хирург разрезает фасцию полностью и сразу удаляет костный выступ. При полном пересечении тканей у пациента значительно меняется анатомия стопы и походка, что становится поводом для назначения группы инвалидности.
Более современной и щадящей методикой является радиочастотная микротенотомия. Суть операции заключается в устранении поврежденных тканей с помощью радиочастотных волн.
В интернете и популярной литературе можно найти большое количество домашних методик лечения пяточной шпоры с помощью трав и самодельных компрессов. Использовать их без предварительного согласования с врачом категорически запрещено. В лучшем случае состояние пациента останется без изменений, в худшем – возникнут осложнения, например, ожоги.
Гимнастика при пяточной шпоре
Упражнения лечебной физкультуры – это один из важных факторов лечения пяточной шпоры. Оно способствует улучшению кровообращения в пораженной области, а значит – стимулирует восстановление тканей при условии регулярных занятий. Минимальный комплекс включает следующие упражнения:
- приседания: пациент сгибает одну ногу и ставит ее вперед, другую отводит назад, ступни находятся на одной линии, ладони опираются на стену; из этого положения выполняются приседания без отрыва пятки от пола;
- катание предмета: в положении сидя пациент катает ногой небольшой мячик или бутылку с водой в течение 5 минут;
- «ступенька»: ноги ставятся на порог, ступеньку или стопку книг так, чтобы пятки висели в воздухе, производятся наклоны вперед с опорой на стул для растяжения мышц голеностопного сустава; в положении максимального наклона нужно замереть на 5-20 секунд, а потом вернуться в исходное положение;
- сбор предметов: с помощью пальцев ноги необходимо поднимать с пола мелкие предметы: горошины, бусины, фасоль и т.п.; в идеале упражнение выполняется стоя, но допускается и сидячее положение;
- растяжка: пациент садится на стул, кладет ступню одной ноги на колено другой и руками тянет пальцы на себя, одновременно выворачивая стопу наружу; упражнение хорошо растягивает пяточную фасцию;
- заминка: финальное упражнение выполняется с помощью скакалки, резинового эспандера, полотенца, пациент вытягивает ноги вперед в положении сидя, проводит ленту под стопами и тянет их на себя.
Идеальное время для занятий – утренние часы, когда стопы еще не перегружены.
Массаж
Массаж – еще одно средство улучшить кровообращение в стопах при пяточной шпоре. Простейший комплекс вполне можно выполнять самостоятельно. Предварительно стопы разогреваются интенсивным растиранием, после чего начинается активное воздействие:
- мелкие щипки с постепенным перемещением от кончиков пальцев к пятке;
- растирание пятки: выполняется подушечками пальцев с усилием в разных направлениях;
- круговое растирание: сначала захватывается внешний радиус пятки, затем круги концентрируются на области шипа;
- разминание: большими пальцами рук интенсивно разминается область шпоры;
- легкое поколачивание ребром ладони.
Цикл воздействия повторяется 2-3 раза и завершается растиранием и поглаживанием. В конце при необходимости используется обезболивающая мазь.
Важно помнить, что массаж не должен быть чрезмерно болезненным, а вот легкая боль – это признак правильного выполнения упражнений. Для дополнительной стимуляции пораженной области можно использовать массажную рукавичку.
Помимо классического мануального массажа допускается использование специальных рельефных ковриков и электрических массажеров.
Диета
Питание при пяточной шпоре преследует несколько целей:
- снизить массу тела и не допустить ее повышения;
- минимизировать воспалительные процессы;
- вывести из организма избыток солей.
Врачи рекомендуют придерживаться следующих правил:
- контролировать суточный калораж пищи, не допускать переедания;
- при отсутствии противопоказаний ежедневно выпивать не менее 2-3 литров чистой воды (чай, кофе, соки и другие напитки не считаются);
- сбалансировать меню по белкам, жирам и углеводам, обеспечить достаточное количество витаминов;
- регулярно делать разгрузочные дни;
- минимизировать употребление пряных, острых, копченых, соленых блюд, соусов, консервов, а также продуктов, содержащих искусственные ароматизаторы;
- исключить из рациона крепкие бульоны, грибы, субпродукты, кофе, алкоголь;
- снизить количество соли;
Профилактика
Развитие пяточной шпоры можно предупредить и значительно замедлить коррекцией образа жизни. Чтобы избежать проблем, связанных с воспалением подошвенной фасции, необходимо:
- носить удобную обувь на небольшом, удобном каблуке (рекомендуемая высота 2-4 см);
- использовать ортопедические стельки с супинатором;
- поддерживать массу тела на нормальном уровне, не допускать ожирения;
- обеспечить полноценное, сбалансированное питание, употреблять достаточное количество чистой воды;
- заниматься любительским спортом, приносящим удовольствие;
- минимизировать перегрузку ступней (длительная ходьба или пребывание в стоячем положении);
- периодически делать массаж стоп (упражнения аналогичны лечебному воздействию);
- своевременно и полноценно лечить нарушения осанки, плоскостопие.
При первых признаках боли в области пятки необходимо обратиться к врачу для обследования. Многие физиотерапевтические методики эффективны именно на ранней стадии и позволяют полностью избавиться от шпоры еще до того, как она сделает жизнь невыносимой.
Последствия и осложнения
При развитии пяточной шпоры пациенту приходится опираться на носки или боковую поверхность стопы. Это может привести к осложнениям:
- отеки и боль в голеностопном суставе;
- артрит и артроз сустава большого пальца ноги;
- развитие или усугубление плоскостопия;
- выраженные нарушения осанки.
Без лечения пяточная шпора вырастает настолько, что полностью лишает пациента возможности опереться на ногу. Качество жизни значительно ухудшается.
Лечение в клинике «Энергия здоровья»
Если Вас беспокоят боли или дискомфорт в пятке, приходите на прием в клинику «Энергия здоровья». Опытный врач ортопед выслушает и осмотрит Вас, а также назначит необходимые обследования. После постановки диагноза мы предложим современные методики лечения патологии:
- блокады для быстрого устранения боли;
- все виды физиотерапии;
- профессиональный лечебный массаж;
- обучение упражнениям лечебной физкультуры и занятия под присмотром тренера.
Дополнительно мы назначим медикаментозное лечение в соответствии с современными стандартами, а также проконтролируем эффект от терапии.
Преимущества клиники
«Энергия здоровья» - это современный многопрофильный медицинский центр, предлагающий своим пациентам комплексные услуги по лечению и профилактике заболеваний. Вот преимущества обращения к нам:
- обзорные и расширенные программы раннего выявления заболеваний;
- современное диагностическое оборудование;
- квалифицированный медперсонал, регулярно повышающий свою квалификацию;
- комплексный подход к диагностике и лечению.
Мы делаем все, чтобы обеспечить каждому пациенту максимальный комфорт с первых минут пребывания в клинике. Адекватные цены делают качественную медицину доступной.
Пяточная шпора – это всего лишь небольшой костный отросток, который, тем не менее, может полностью изменить жизнь человека. Не затягивайте с обращением к врачу, запишитесь к ортопеду «Энергии здоровья».
Защемление седалищного нерва – это специфический комплекс симптомов, связанных с его сдавлением на том или ином уровне. Заболевание сопровождается выраженным болевым синдромом, а в некоторых случаях легким нарушением функции тазовых органов.
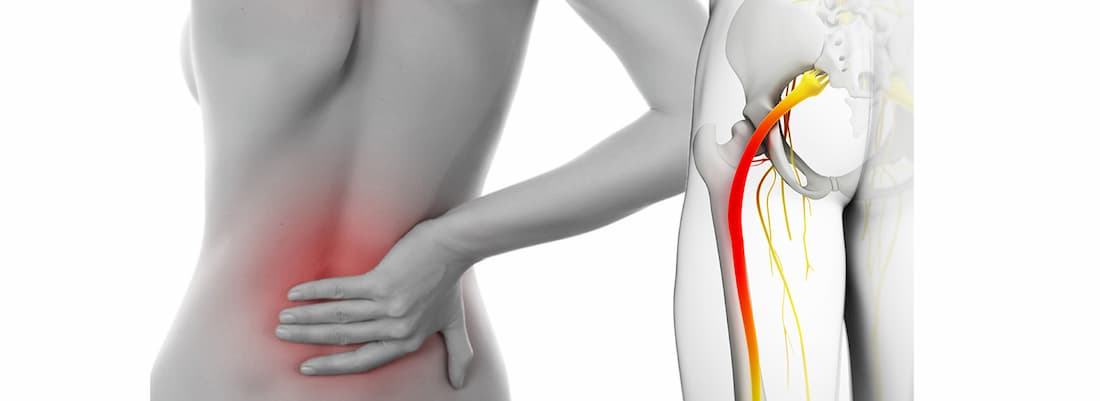
Общая информация
Седалищный нерв является самым крупным в организме. Он образован ветвями спинномозговых корешков, выходящих из позвоночника на уровне 4-5 поясничного и 1-3 крестцовых позвонков. Нерв проходит через грушевидное отверстие в ягодичных мышцах и спускается по задней поверхности ягодицы и бедра до колена.
Чаще всего защемление происходит на уровне поясничного отдела позвоночника, особенно подверженному образованию грыж из-за высокой нагрузки при ходьбе и сидении. Чуть реже встречается сдавление в области грушевидного отверстия, развивающееся на фоне резкого мышечного спазма.
Причины
В список причин защемления седалищного нерва входит:
- остеохондроз поясничного и крестцового отдела позвоночника, протрузия и грыжа межпозвонковых дисков; в результате происходит сужение позвоночного канала и сдавление корешков, формирующих нерв;
- травмы позвоночника;
- нарушения осанки, сколиоз поясничного отдела позвоночника;
- заболевания тазобедренного сустава, особенно артроз;
- миофасциальный болевой синдром: резкий спазм мышцы, связанный с сильной болью, например, при ушибе или неудачной инъекции;
- длительная чрезмерная нагрузка на мышцы таза (например, нахождение в неудобной позе);
- воспалительные заболевания органов малого таза, сопровождающиеся рефлекторным спазмом мышечных волокон;
- переохлаждение;
- объемные образования в области седалищного нерва: доброкачественные и злокачественные опухоли, абсцессы;
- беременность: ущемление возникает на фоне давления увеличенной матки на расположенные рядом структуры.
Риск развития защемления существенно повышается:
- на фоне избыточной массы тела;
- при недостаточном поступлении минералов с пищей;
- при острых или хронических интоксикациях (соли тяжелых металлов, алкоголь, наркотики);
- при опоясывающем герпесе, который локализуется в области седалищного нерва.
В зависимости от происхождения, выделяют два вида защемления седалищного нерва:
- первичное: связано с пережатием нервного ствола спазмированной мышцей;
- вторичное: связано с патологией позвоночного столба, тазобедренных суставов, а также возникающее на фоне беременности, заболеваний органов малого таза.
Симптомы
Основным признаком защемления седалищного нерва является боль. Она начинается в области ягодиц и распространяется по задней поверхности бедра вплоть до колена и голеностопного сустава. В зависимости от места и степени защемления, ощущения могут быть резкими и внезапными или ноющими, не стихающими в течение длительного времени.
Если защемление произошло в области позвоночного столба или тазобедренного сустава, боль носит ноющий характер и усиливается при ходьбе, сидении на корточках, сведении ног вместе.
При защемлении в грушевидном отверстии, человек отмечает:
- тупые боли по всей поверхности бедра;
- ощущение зябкости или жжения кожи в пораженной области;
- снижение чувствительности по задней стороне бедра и в области ахиллова сухожилия;
- потливость ступней, ощущение жара в пальцах ног.
Если вместе с нервом пережимается одна из крупных артерий, проходящих в этой области, у пациента появляется симптом перемежающейся хромоты. При длительной ходьбе возникает боль в ноге, сопровождающаяся онемением пальцев и бледностью кожи в этой области. Ощущения проходят самостоятельно на фоне отдыха. Нередко развивается легкая дисфункция тазовых органов, в частности, пауза перед началом мочеиспускания.
Симптоматика усиливается при ходьбе, а также в сидячем положении.
Диагностика
Диагностика защемления седалищного нерва требует всестороннего обследования пациента. Врачу нужно определить не только факт сдавления нервных волокон, но и уровень, на котором оно произошло. Для этого используется:
- опрос пациента, в ходе которого он рассказывает о своих жалобах; особое внимание уделяется характеру боли, ее интенсивности, дополнительным ощущениям при приступе;
- сбор анамнеза: уточняется время начала заболевания, наличие хронических патологий, травм в прошлом и т.п.;
- осмотр: оценка качества рефлексов, состояния позвоночника, определение зон наибольшей болезненности и т.п.;
- рентген, КТ или МРТ поясничного и крестцового отдела позвоночника для выявления признаков остеохондроза, протрузий или грыж межпозвонковых дисков, сужения позвоночного катала;
- УЗИ области поражения, позволяющее увидеть мышечный спазм;
- дуплексное сканирование сосудов нижних конечностей (УЗДГ): позволяет оценить состояние артерий и вен, исключить сосудистую причину нарушений;
- общий анализ крови и мочи, биохимический анализ крови при необходимости.
Если поражение седалищного нерва возникло на фоне заболеваний органов малого таза, потребуется дополнительная консультация уролога или гинеколога, а также соответствующее обследование (УЗИ, анализы, мазки и т.п.).
Диагноз окончательно подтверждается при выявлении во время осмотра специфических симптомов, характерных для поражения седалищного нерва:
- симптом Бонне: доктор поднимает выпрямленную ногу лежащего на спине пациента вверх, что вызывает усиление болевых ощущений, затем сгибает ее в колене, в результате чего боль становится меньше;
- перекрестный синдром: при поднятии одной ноги вверх боль возникает и с другой стороны;
- уменьшение выраженности подошвенного, коленного и ахиллова рефлексов.
Лечение
Лечение защемления седалищного нерва требует комплексного подхода. Врачи использует сочетание медикаментозной терапии, физиотерапевтических процедур, массажа, лечебной физкультуры и т.п.
Медикаментозное лечение
В зависимости от выраженности симптомов врачи назначают препараты из следующих групп:
- анальгетики и нестероидные противовоспалительные средства (НПВС): препараты на основе кетанова, мелоксикама, диклофенака, нимесулида и т.п.; хорошо блокируют воспалительный процесс, а также снижают болевые ощущения; назначаются курсом в соответствии с показаниями; могут назначаться в таблетированной или инъекционной форме, а также в виде мазей или пластырей для местного применения;
- анестетики (новокаин, лидокаин): препараты, уменьшающие чувствительность болевых рецепторов; используются для местного лечения (аппликации, компрессы, пластыри), а также при проведении фонофореза или электрофореза;
- гормональные средства (дексаметазон, гидрокортизон, преднизолон): снимают воспаление и отек тканей, назначаются при неэффективности анальгетиков и НПВС; могут применяться в пролонгированной форме, позволяющей вводить препарат раз в 3-4 недели;
- миорелаксанты (мидокалм): препараты, снимающие мышечный спазм и снимающие таким образом компрессию нерва;
- витамины группы В (мильгамма, нейромультивит): способствуют улучшению нервной проводимости, используются для быстрого снятия онемения, гиперчувствительности и других патологических симптомов.
Исключительно хороший эффект при защемлении седалищного нерва дают блокады. При этом лекарственное вещество (НПВС, анестетик или гормональный препарат) вводится непосредственно в область спазмированной мышцы, что способствует быстрому прекращению боли и наступлению облегчения.
Немедикаментозное лечение
Немедикаментозные методы лечения включают:
- физиотерапию: магнитотерапию, лазерное воздействие, электро- или фонофорез, УВЧ-терапия и другие методики, способствующие снятию спазма, улучшению питания тканей, а также усиливающие действие противовоспалительных средств;
- массаж: лечебный массаж назначается после купирования основного болевого синдрома и уменьшает риск повторного защемления;
- рефлексотерапия: воздействие на биологически активные точки с помощью тонких игл или простого нажатия способствует снятию мышечных спазмов;
- лечебная физкультура: используется вне обострения, способствует укреплению мышечного каркаса, повышает устойчивость организма к физическим нагрузкам; эффективна лишь при ежедневных занятиях в течение длительного времени;
- мануальная терапия.
- кинезиотейпирование
Дополнительно может быть назначено санаторно-курортное лечение в сочетании с грязелечением и другими бальнеологическими процедурами.
Хирургическое лечение при защемлении седалищного нерва используется редко. Показаниями являются различные объемные процессы в пораженной области (опухоли, абсцессы), а также запущенные формы остеохондроза, не поддающиеся терапии консервативными методами.

Осложнения

Экспертное мнение врача
Врач-невролог, остеопат, мануальный терапевт
Важно помнить, что решение, как лечить защемление седалищного нерва в пояснице или в ягодичной области, принимает только врач. Самолечение может стать причиной еще более значительного ухудшения состояния, а также развития осложнений.
Наиболее вероятным последствием неправильного лечения является переход заболевания в хроническую форму. В этом случае человек вынужден годами жить с болевым синдромом различной интенсивности, что накладывает отпечаток на его физическое и психологическое состояние. При затяжной боли пациент может столкнуться:
- с неэффективностью обезболивающих препаратов;
- с полным или частичным параличом;
- с нарушением работы органов малого таза;
- с нарушениями менструального цикла и даже бесплодием;
- с запорами;
- с бессонницей и депрессией.
Попытки самостоятельно провести блокаду могут стать причиной повреждения нервных волокон иглой шприца, а также развития абсцесса.
Профилактика
Чтобы не допустить защемления седалищного нерва, врачи рекомендуют:
- нормализовать массу тела;
- избегать ношения тяжестей;
- не допускать переохлаждения;
- следить за осанкой;
- регулярно заниматься спортом на любительском уровне для укрепления мышц, особенно хороший эффект дает плавание;
- минимизировать стрессы;
- правильно и сбалансировано питаться без злоупотребления жирным, копченостями, острыми и консервированными блюдами.
При появлении дискомфорта и болей в пояснице или в любой другой области важно сразу же обратиться к врачу и пройти обследование. Остеохондроз и другие патологии намного лучше поддаются коррекции на ранней стадии развития.
Лечение в клинике «Энергия здоровья»
Если Вы столкнулись с защемлением седалищного нерва, врачи клиники «Энергия здоровья» придут Вам на помощь. Мы проведем комплексную диагностику в отделении неврологии для точного выявления причины патологии и предложим полноценное лечение. К Вашим услугам:
- современные медикаментозные схемы, учитывающие не только уровень боли и тип защемления, но и индивидуальные особенности организма;
- лекарственные блокады для быстрого снятия болевых ощущений;
- физиотерапия, ЛФК, мануальная терапия и массаж после купирования обострения.
Если потребуется, мы организуем для Вас санаторно-курортное лечение, которое позволит предупредить новые приступы боли. Регулярное наблюдение наших специалистов даст возможность держать все хронические заболевания под контролем.
Преимущества клиники
Клиники «Энергия здоровья» предлагают каждому пациенту высококачественное и доступное медицинское обслуживание, включающее в себя:
- программы комплексного обследования для выявления острых и хронических заболеваний;
- консультации специалистов широкого и узкого профиля;
- полный спектр лабораторной диагностики;
- современные методы инструментального и функционального обследования;
- все виды медикаментозного и немедикаментозного лечения;
- профилактические мероприятия для поддержания здоровья организма.
Защемление седалищного нерва может стать причиной сильной боли, мешающей нормально передвигаться и обслуживать себя. Не пытайтесь лечить его в домашних условиях, обратитесь за помощью в «Энергию здоровья».
Читайте также:

