Как делают компьютерную диагностику кожи
Обновлено: 28.04.2024
В последнее десятилетие, когда начался бум компьютерных гаджетов, девайсов, аппаратов, технологии не обошли стороной дерматологию и эстетическую медицину. Появилась даже отдельная дисциплина – биоинженерия кожи. Ученые, работающие в этой области, разрабатывают различные диагностические аппараты для оценки состояния кожи. Существует также Международное общество биоинженерии кожи (The International Society for Bioengineering of the Skin), которое выпускает журнал и книги, посвященные новым методам диагностики.
Диагностика кожи позволяет врачам использовать научные достижения для объективного анализа состояния кожи пациента, минимизируя субъективную составляющую, а также предугадывать возможные побочные эффекты от тех или иных процедур либо наоборот улучшить прогнозируемый эффект.
Подобные тесты являются необходимым дополнением в клинических условиях, и грамотный дерматолог, идущий в ногу со временем, должен знать о последних достижениях в этой области и внедрять их в свою практику.
В статье мы рассмотрим наиболее популярные методики и аппараты, пойдем «от простого к сложному», рассмотрим сначала более простые и портативные устройства, которые можно внедрить даже в небольшую клинику, закончим обзором более сложных, дорогостоящих, но и более точных аппаратов, доступных в крупных клиниках.





Портативные устройства
Дерматоскоп
Дерматоскопия является неинвазивной методикой для оценки морфологических особенностей кожных поражений. Используется для диагностики рака кожи, себорейного кератоза, солнечного лентиго, невусов, меланомы. Дерматоскоп оценивает уровень пигментированности кожи, ее структурный рисунок, границы поражения и симметрию. Дерматоскоп также применяется для оценки состояния кожи при акне.
Это сложный метод оценки, и ему будет посвящена отдельная экспертная статья.
Dermaflex и Cutometer
Эти приборы применяются для измерения степени упругости кожи за счет метода «щипка». Действие Cutometer основано на поверхностном натяжении кожи, Dermaflex фиксирует полнослойное натяжение кожи. Cutometer чаще применяется в эстетической медицине, в то время как Dermaflex используется в клинических исследованиях по дерматологии.
Термограф
Редкий в России способ диагностики на Западе довольно распространен и популярен. Он широко используется в различных областях, не только в медицине. В дерматологии он применяется с успехом для оценки состояния кожи после солнечных ожогов или после контакта с различными агрессивными веществами.
Метод основан на измерении потери тепла кожей при воздействии различных раздражителей. «Горячие» точки на экране термографа указывают на возможные области с повышенной циркуляцией крови. Термограф составляет своеобразную температурную карту поверхности кожи, которая является маркером для измерения метаболического статуса, который может сигнализировать о различных воспалениях.
Теваметр (эвапориметр)
Этот аппарат позволяет зафиксировать потерю влаги кожей (ПВК) и как следствие уровень повреждения рогового слоя. Это в свою очередь сигнализирует о нарушениях целостности рогового слоя и кожной барьерной функции. В ряде исследований было отмечено, что уровень потери влаги увеличивается в местах повреждений, воспалений, особенно у людей, страдающих различными кожными заболеваниями (акне, розацеа, дерматит, псориаз и т. д.).
Большинство кожных заболеваний, которые характеризуются аномалиями в нормальных терминальных реакциях в кератиноцитах, часто ассоциируются с повышенной потерей влаги. Кроме того, ПВК повышается и при различных внешних раздражителях и высокой чувствительности кожи.
Себометр
В основе лежит метод объективной оценки выработки кожного сала. Люди с повышенным салоотделением часто более подвержены акне, высыпаниям и повышенной чувствительности кожи в ответ на раздражители, сдерживающие высыпания.
Себометр – фотометрическое устройство, в котором имеется специальная полоска, которая помещается на кожу пациента, а затем в анализатор на приборе. Полоска абсорбирует жиры на поверхности кожи и становится более прозрачной. Аппарат имеет коммерческое название The Sebumeter (SM 815, Courage-Khazaka, Koln, Germany). Кожное сало можно также анализировать и более простым и доступным способом – т. н. метод сальной полоски (sebutape). Здесь в основе лежит техника полимерной пленки, на которую помещается фрагмент кожного жира, который затем анализируется по визуальной шкале от 1 до 5 баллов.
pH-метр
Измерение уровня кислотности на поверхности кожи также используется для диагностики и лечения различных кожных заболеваний. Нормальный уровень pH кожи составляет от 4 до 6, это зависит от участка кожи и возраста пациента.
рН влияет не только на барьерную функцию кожи, но и на целостность рогового слоя. При повышении рН ферменты, ответственные за производство церамидов, для которых оптимальна кислая среда, инактивируются, что приводит к нарушению целостности рогового слоя и шелушениям.
pH-метрия может быть эффективна при диагностике акне: бактерии P. acnes хорошо размножаются при несколько повышенных значениях рН между 6 и 6,5 и заметно снижают рост при рН менее 6. Введение в практику pH-метра позволяет грамотно подобрать лечебный протокол как в клинических, так и в домашних условиях.
Хронометр (колориметр)
Хронометр применяется для оценки цвета кожи, которая анализируется в трехмерном пространстве. Излучение ксеноновой импульсной лампы анализируется дает цветовые компоненты красно-зеленого и сине-желтого спектров. Эритема хорошо диагностируется по красно-зеленой шкале. Хронометрия эффективна при диагностике покраснений, которые являются признаком раздражения и повышенной чувствительности. Метод также может быть полезен при выявлении улучшений или ухудшений пигментации при определенных состояниях, например, мелазме.
Корнеометр
Это эффективный инструмент для определения уровня увлажненности кожи. Повышение содержания воды вызывает увеличение показателей прибора.
Ревискометр
Используя аппарат Reviscometer РВМ 600 (Courage & Khazaka Electronic GmbH, Köln, Германия), группа ученых из Johnson & Johnson предложила новую методологию для оценки возрастных изменений состояния кожи. Метод основан на определении скорости движения акустической волны по поверхности кожи с интервалом в 3 градуса.
С увеличением возраста увеличивается анситропия, в то время как угловая дисперсия уменьшается. Отношение этих двух значений является чувствительным параметром для оценки механических свойств кожи, а также является способом оценки упругости кожи. Прибор может применяться даже на младенцах и взрослых в возрасте 75 лет.
Ультрафиолетовая лампа
Ультрафиолетовое (УФ) излучение широко используется в дерматологии при диагностике некоторых расстройств, связанных с пигментацией кожи. УФ-лампы, как правило, излучают световой спектр от 300 до 400 нм. Меланин в эпидермисе поглощается светом.
Лампа Вуда (360 нм) является полезным инструментом для оценки пациентов с мелазмой. Если в коже присутствует эпидермальный компонент, гиперпигментированные области будут выглядеть темнее, чем эпидермис. У пациентов с витилиго, наоборот, гипопигментированные пятна загораются при освещении, что указывает на отсутствие меланина.



Сложные аппараты
Конфокальный лазерный сканирующий микроскоп
Анализ с помощью такого микроскопа представляет собой сканирование с использованием диодного лазера для визуализации трехмерного изображения кожи от эпидермиса до сосочкового слоя дермы.
Самым популярным устройством на рынке является прибор Vivascope с длиной волны 830 нм и фокусным расстоянием объектива 30.
Аппарат применяется в дерматологии для оценки пигментных пятен, меланомы.
Оптический профилометр
Этот прибор применяется для оценки возрастных изменений кожи. С помощью специального силикона делаются резиновые слепки поверхности кожи. Эти слепки затем анализируются с использованием оптического профилометра на основе цифровой обработки изображений при различном освещении. Степень неровности поверхности кожи измеряется с помощью цифровой камеры. Если поверхность гладкая, то будет меньше тени, тогда как для грубой и морщинистой кожи поверхность будет более затемненной.
Лазерный доплеровский велосиметр
В основе этой технологии лежит оптический метод измерения, который позволяет бесконтактно и безболезненно зафиксировать скорость циркуляции крови в поверхностном слое кожи. Он также подходит для оценки уровня раздражения кожи, что может хорошо зарекомендовать себя при оценке дерматитов.
Система TruVu Digital Imaging
Эта система была разработана компанией Johnson & Johnson и используется для визуализации поверхности кожи лица за счет снимков и последующей объективной оценки кожных показателей. Это очень полезный в клинической практике прибор, потому что он дает возможность отслеживать улучшения состояния кожи пациента.
За последнее десятилетие компания провела более 100 клинических испытаний своих продуктов по уходу за кожей и накопила базу изображений более чем 40 000 потребителей. Аппарат точно определяет состояние как поверхностных, так и глубинных слоев кожи и формирует серию из пяти изображений лица каждого клиента.
Все пять изображений следуют с интервалом в 10 секунд. Эта система формирования изображения использует сложную линзу, лампы и фильтры с двумя типами поляризованного света, а также люминесцентные и ультрафиолетовые лампы.
Система из четырех спектров света включает параллельно-поляризованный свет (для оценки морщин и пор), кросс-поляризованный свет (покраснения и раздражения); синий свет (бактерии и забитые поры); ультрафиолетовый свет (фотостарение).
Системы Canfield Scientific
Американская компания Canfield разрабатывает различные приборы для оценки состояния кожи. Приборы используют камеры, позволяют отрегулировать положение подбородка и лба, чтобы обеспечить надлежащее позиционирование головы, необходимое для точной оценки состояния пациента.
Система может активно применяться для оценки побочных эффектов после введения ботулотоксина. Камеры способны зафиксировать форму бровей и их высоту до и после процедуры, что позволяет дать объективную картину и в случае необходимости скорректировать протокол выполнения процедуры, а не полагаться на субъективную оценку самого пациента или врача.
Компания имеет в арсенале такие продукты, как VISIA Complexion Analysis System. Прибор представляет собой камеру, куда помещается лицо пациента, происходит его «захват» камерой, плавно вращающейся вокруг лица, что значительно упрощает процесс обработки изображений, обеспечивая больший комфорт для клиента. Обновленное программное обеспечение позволяет увеличить скорость захвата изображения и сразу сравнить его с запрограммированными таблицами типов кожи и другими диагностическими параметрами.
Beau Visage
Система Beau Visage была разработана специально для эстетической медицины.
Beau Visage позволяет проанализировать кожу в глубину до 2 мм и оценить такие показатели, как возрастные изменения, уровень кровообращения, количество меланина.
Это модульная система с дополнительными элементами, включающими приборы для анализа морщин, уровня коллагена и т. д. Имеется и модуль Baumann Visage System для определения типа кожи по системе дерматолога Лесли Бауманн.
Частота заболеваемости раком кожи в последние годы неумолимо растет. Об этом известно и врачам-дерматологам, и пациентам благодаря средствам массовой информации (телевидение, печатные издания и интернет). Очевидно, что такая тенденция вселяет пациентам некоторый страх и настороженность, это отражается в большом количестве обращений на амбулаторный прием к дерматологу за консультацией по диагностике различных кожных новообразований. Из общего числа обращений в районные КВД около 30 % – это пациенты, которых беспокоят новообразования кожи. Для быстрой и наиболее точной постановки диагноза современный врач-дерматолог должен иметь в своем кабинете аппарат для дерматоскопии и уметь проводить это исследование.
Статистика по злокачественным образованиям кожи такова: в последнее десятилетие в общей структуре онкологической заболеваемости населения России злокачественные новообразования кожи (это базальноклеточный и плоскоклеточный рак) занимают третье место. У мужчин в общей структуре онкологической заболеваемости опухоли кожи составляют 8,6 % и третье место после рака легкого и желудка; у женщин – 12,7 % и второе место после рака молочной железы. Что касается меланомы, то частота ее встречаемости за последние 30 лет также существенно возросла. В отличие от других злокачественных опухолей, меланома встречается во всех возрастных группах, как у молодых, так и у пожилых людей. В целом риск развития меланомы в течение жизни для белокожих людей составляет около 2 %, для чернокожих – 0,1 %, для латиноамериканцев – около 0,5 %. Причем мужчины страдают чаще.

Принимая во внимание данные статистики и наблюдая на практике повышенный интерес пациентов к проблеме различных новообразований кожи, считаю важным рассказать о современном методе оптической визуальной диагностики кожных заболеваний – дерматоскопии.
Дерматоскопия – поверхностная эпилюминесцентная микроскопия кожи. Этот вид исследования, в отличие от обычной световой микроскопии, позволяет не только исследовать рельеф поверхности кожи, но и визуализировать внутрикожные морфологические структуры размером от 0,2 мкм, расположенные в эпидермисе и в сосочковом слое дермы.
При простой световой микроскопии большая часть светового потока отражается от рогового слоя кожи, и, преломившись, только 5 % лучей проникают вглубь кожи. При контактной иммерсионной дерматоскопии свет подается под углом 20 градусов по отношению к поверхности кожи, и используется иммерсионная жидкость, которая увеличивает плотность контакта линзы с кожей и является средой, которая выравнивает коэффициент преломления стекла и рогового слоя эпидермиса, что позволяет световому потоку проникать глубоко в кожу. В разных слоях кожи световые лучи рассеиваются, или поглощаются, внутрикожными структурами (содержащими гемоглобин или меланин), и большую часть отраженных лучей через окуляр дерматоскопа фиксирует исследователь. Таким образом формируется картинка, по которой можно судить о состоянии кожи в исследуемом участке. Но совсем недавно появились новые дерматоскопы – поляризационные. В них используется источник освещения с однонаправленными электромагнитными волнами, специальные поляризующие фильтры, иммерсионная жидкость не требуется. Поверхность кожи исследуется в лучах белого света, цветопередача в окуляре отличается от иммерсионной дерматоскопии, но многие глубоко лежащие структуры кожи гораздо лучше видны именно при таком варианте исследования. На практике могу сказать, что поляризационный дерматоскоп дает более яркую, детальную и отчетливую картину, более точный результат. К тому же удобно использование прибора без иммерсионной жидкости. Лучше визуализируются сосудистый компонент, фиброзные участки, «белые зоны» новообразований (участки регресса), милиаподобные эпидермальные кисты (при себорейном кератозе). Но в большей части обучающей литературы использованы фотопримеры, которые получены именно при обычной контактной иммерсионной дерматоскопии. Поэтому врачу, начинающему работать с дерматоскопом, следует обратить внимание на иммерсионный дерматоскоп.
Существуют электронные дерматоскопы и ручные, даже карманные варианты. Первые позволяют выполнить цифровую дерматоскопию, сфотографировать или снять на видео исследуемый участок кожи, сохранить полученные снимки в компьютерной базе данных, вывести изображение на экран монитора для более детального врачебного изучения. Используется специальное программное обеспечение для оценки новообразований кожи, которое дает самостоятельную оценку кожных патологических изменений в процентах от 0 до 100, и выдает заключение по цветовой шкале тремя зонами (белая, желтая, красная), соответствующими процентному уровню риска в отношении злокачественного процесса. Такое оборудование требуется врачу, который серьезно специализируется на диагностике и лечении кожных новообразований.




Для рядового врача-дерматолога или косметолога больше подойдет ручной дерматоскоп. Ведущими в этой линейке считаются следующие приборы: дерматоскоп Heine mini 3000, Heine Delta 20 (имеет контактную плату для соединения с цифровым фотоаппаратом), KaWe Eurolight D30, KaWe Piccolight D, Aramosg (используется для диагностики не только в дерматологии, но и в трихологии), Ri-derma, DermLite Carbon, и самый миниатюрный дерматоскоп DermLite DL1 (который работает в комбинации со смартфоном iPhone). Предпочтение в работе я отдаю дерматоскопу Heine Delta 20, который дает возможность провести как контактную иммерсионную, так и поляризационную дерматоскопию.
Области применения дерматоскопа
- Ранняя диагностика меланомы
- Дифференциальная диагностика новообразований кожи меланоцитарной и немеланоцитарной природы
- Диагностика кожных заболеваний (псориаз, ихтиоз, экзема, красный плоский лишай, атопический дерматит, красная волчанка, склеродермия)
- Диагностика паразитарных кожных заболеваний (педикулез, чесотка, демодекоз)
- Диагностика вирусных кожных заболеваний (контагиозный моллюск, вирусные бородавки, остроконечные кондиломы)
- Распознавание состояния ногтей и волосистых покровов
- Для выбора способа лечения и оценки эффективности терапии
- Определение зоны хирургического вмешательства (границы при хирургическом иссечении новообразований)
Для оценки дерматоскопической картины, на мой взгляд, дерматолог или косметолог должен быть знаком с модельным анализом, который предложили в 1987 году H. Pehamberger, A. Steiner, K. Wolff. Каждая модель отражает в первую очередь доминирующий дерматоскопический элемент, архитектонику очага (однородность или полиморфность), его цвет и симметричность. Подробно с модельным анализом можно ознакомится в литературе «Дерматоскопия в клинической практике. Руководство для врачей под ред. проф. Н. Н. Потекаева».
В дополнении к этому анализу следует знать хотя бы один из алгоритмов (на сегодняшний день их около десяти) диагностики пигментных поражений кожи. В качестве отборочного и несложного алгоритма для исключения меланомы можно пользоваться трехшаговым алгоритмом. Данный алгоритм предусматривает оценку очага пигментного поражения по трем диагностическим критериям: асимметричности цвета и характера структуры очага по одной или двум взаимно перпендикулярным осям, атипичной пигментной сетке (сетка неравномерно покрывает очаг поражения, темные перегородки разной толщины, светлые ячейки разной формы и размера, резкий обрыв границы сетки) и наличию бело-голубых дерматоскопических элементов (бело-голубая вуаль, пелена, структуры регресса пигмента – рубцеподобные очаги депигментации и точки, имитирующие картину рассыпанного молотого перца). Наличие двух из трех критериев «контрольного списка» представляют собой высокую вероятность отношения пигментного образования к меланоме. Дальнейшими действиями врача будет незамедлительная передача пациента онкологу для подтверждения диагноза и решения вопроса о методе лечения.
Клинические случаи
Случай 1.
Клинически: пигментное округлое пятно на спине размером 0,5 х 0,4 см, поверхность гладкая, границы четкие. Дерматоскопия: симметричная типичная пигментная сетка коричневого цвета с интенсивной окраской в центре и затуханием к периферии, относительно однородная структура, одиночные черные точки на перегородках, бело-голубые элементы отсутствуют. Заключение: пограничный невус.

Случай 2.
Клинически: на задней поверхности левого плеча бляшка черно-коричневого цвета неправильных очертаний, с резкими границами, неравномерным распределением пигмента, размером 1,2 х 1,8 см. Дерматоскопия: пигментная радиарно располагающаяся атипичная сетка, неравномерные черные точки и полоски, лежащие неравномерно в структуре коричневатой пигментации, белые рубцеобразные участки и участки гипопигментации. Заключение: меланома.

Случай 3.
Дифференциальная диагностика невуса и дополнительного соска (полителия). Клинически: под грудью возвышающаяся папула, плотно-эластической консистенции при пальпации, буровато-коричневого цвета по краю, размером 0,5 х 0,5 см. Дерматоскопия: неравномерная пигментная сетка, имеющая кольцевидные светлые участки. Заключение: дополнительный сосок (полителия). Полителия – врожденный дефект; дополнительные соски располагаются, как правило, по ходу молочных линий. Встречается не только у женщин, но и у мужчин. Нужно сказать, что полителия – это достаточно распространенная аномалия, но при этом добавочные соски часто ошибочно принимают за невусы или фибромы.

Случай 4.
Клинически: распространенные на коже мелкие воспалительные папуло-везикулы, одиночные и парные элементы. Дерматоскопия: трехгранная коричневая структура, расположенная в конце желтоватого чешуйчатого линейного сегмента, овоидные структуры, похожие на след реактивного самолета, характерные для чесоточных ходов. Заключение: чесотка.

В заключение хочу акцентировать ваше внимание на том, что дерматоскопия – это удобный вспомогательный метод диагностики на каждый день как для работы врача- дерматолога, так и косметолога. В отличие от гистологического исследования, дерматоскопия проста в применении, неинвазивна и безопасна вследствие отсутствия риска инфицирования пациента парентеральным путем, не требует анестезии и безболезненна. Это исследование должно использоваться в широких масштабах. Ценность данной методики заключается в высокой диагностической точности, возможности обеспечить раннюю диагностику злокачественных новообразований кожи, что имеет чрезвычайное значение в связи с ростом заболеваемости меланомой и раком кожи. Используя дерматоскоп, врач, безусловно, улучшает эффективность и качественность своей работы, повышает свою квалификацию и опыт.
Диагностика в медицине постоянно модифицируется. Прогресс шагнул вперед, главным образом за счет развития компьютерных технологий и методов визуализации.
В дерматологию и косметологию пришли более точные и более сложные методы диагностических исследований, которые основаны на принципах доказательной медицины 1 .
Мы сделали обзор наиболее успешных и перспективных методов, которые уже сегодня можно внедрять в собственную практику.
- формирующие изображение (визуальные методы, например цифровая фотография, ультразвуковое изображение или рентгеновское изображение)
- количественные (доставляют количественный сигнал, например, в форма электрического тока или разности потенциалов).
Фотодокументирование
Вопрос централизованной фотофиксации пациентов становится все актуальнее для клиник. Как правило, в системах для фотодокументирования используются профессиональные зеркальные фотоаппараты и специализированное программное обеспечение, которое позволяет удобно хранить высококачественные фотографии пациентов, быстро составлять коллажи до/после и соблюдать все требования законодательства.
В современных системах для фотодокументирования пациентов ссылка присутствует технология распознавания лиц (face recognition) для получения изображений с едиными настройками освещенности и автоматическим распределением изображений по папкам пациентов.
3D-сканирование
3D-сканеры сегодня начинают внедряться во многие области медицины. Они позволяют формировать точные 3D-модели строения человеческого тела.
В дерматологии и косметологии применяются для точного измерения и изучения человеческой кожи. Например, с помощью 3D-сканера можно количественно подсчитать уровень шероховатости кожи, выраженность морщин, степень целлюлита, а также использовать аппарат для изучения морфологических характеристик кожи при подозрении на рак 2 . Датчики в подобных сканерах могут оснащаться узкополосным источником света синей области спектра, и изображение кожи на выходе получается контрастным и хорошо читаемым. Пластические хирурги могут визуально демонстрировать результаты будущей работы пациенту, выстраивая трехмерную модель.

Сегодня подобные аппараты могут выпускаться в портативном форм-факторе. В 2018 году одна из подобных камер получила в Монако приз за инновации как самая компактная в мире фотокамера для 3D-анализа и моделирования результатов процедур – 3D LifeViz (Франция). Камера помогает врачу продемонстрировать пациентам реальную и объективную картину, показать, какие результаты возможны, и получить независимую экспертизу «до и после». Моделирование лица, тела и груди в режиме реального времени наглядно демонстрирует, какие ожидания могут быть реализованы с учетом анатомических особенностей. Врач также с помощью многофакторного анализа имеет возможность оценить состояние кожи пациента в один клик и свести все аналитические данные в отчет: морщины, поры, жирность, гладкость, сосуды и пигментация.
Обязательный этап перед инъекционными процедурами – фотодокументирование клиентов. Именно система 3D LifeViz позволяет убедить клиентов провести процедуру и мгновенно оценить полученный результат
Оборудование сделано максимально удобным в использовании: изображения копируются через USB порт за пару минут, врач может выбрать наиболее подходящую опцию для сравнения («до и после» на одном экране, слайдер или силуэт) в интуитивно понятном интерфейсе, результаты легко экспортируются как изображение с высоким разрешением либо как видео. 3D-фотокамера существует в трех исполнениях: для лица (Mini), для тела (Body), для лица и тела (Infinity). Оборудование не требует специального помещения и легко переносится. Двойная вспышка всегда обеспечивает идеальное освещение, а система стереовидения с двумя направляющими лучами позволяет выбрать точную дистанцию и положение камеры без дополнительной фиксации.
Фотография с параллельным поляризованным светом (PPL)
Методика создана для объективной оценки отраженного от поверхности кожи света. Фотографии, сделанные с помощью зеленых светодиодов (LED), могут быть полезны для анализа таких заболеваний, как атопический дерматит, розацеа и ксеротический дерматит.
В 2017 году корейские ученые успешно использовали методику для количественной и объективной оценки розацеа в клинических условиях 3 . Два основных подтипа розацеа – эритемато-телеангиэктатический (ETR) и папуло-пустулезный (PPR) визуально и оптически по-разному определялись во время исследования, что позволило точно дифференцировать диагноз.
Автоматическая визуализация
Устройства визуализации (TiVi) позволяют количественно оценивать физические параметры кожи, которые обычно устанавливаются «на глаз», чтобы уменьшить субъективность кожных тестов. Метод позволяет количественно замерять эритему, уровень пигментных изменений.
Запатентованная технология сочетает поляризационную спектроскопию с компьютерной обработкой изображений.
Технология мультиспектральной визуализации
Суть метода состоит в том, что воспалительные заболевания имеют тонкие изменения цвета, которые трудно воспроизвести с помощью обычной визуализации RGB. Определенная длина волны дифференциального спектрального коэффициента отражения может также использоваться для количественного определения и классификации кожных заболеваний. При некоторых типах кожных заболеваний наблюдаются нерегулярные спектральные особенности, поскольку оптические свойства ткани изменяются по сравнению с нормальной кожей. Спектральные изображения содержат не только информацию о распределении красителей, но и гистологическую структуру кожных заболеваний.
Компьютерная капилляроскопия кожи
Капилляроскопия является неинвазивным инструментом для изучения микроциркуляции 5 . Метод впервые появился в начале XX века, претерпел множество усовершенствований и сегодня все чаще используется в дерматологии, ангиологии и ревматологии для оценки активности сосудистого русла.
В последнее время методика была усилена видеокапилляроскопией – результаты исследования можно сохранять на компьютере и отслеживать динамику изменений.
Капилляроскопия может применяться и для дифференциальной диагностики заболеваний соединительной ткани.
Спектрофотометрия
У спектрофотометра широкий диапазон применения в дерматологии.
С его помощью могут проводиться оценки эффективности солнцезащитных кремов in vitro, он измеряет пропускную способность света с интервалом в 1 нанометр и оснащен источником ультрафиолета, сочетает в себе интегрирующую сферу и монохроматический свет, способный передавать поток энергии от 290 до 400 нм.
Кроме того, устройство позволяет объективно оценивать и определять цвет кожи пациентов и проводить измерения цветовых координат и показателей меланина и эритемы 6 .

Спектроколориметрия
Современные спектроколориметры представляют собой портативные устройства, которые легко помещаются в карман.
Спектроколориметр позволяет проводить измерения пигментных изменений в тканях и оценивать степень дифференциации нормальной кожи. Он более точный и надежный, чем человеческий глаз, который воспринимает цвет индивидуально. Кроме того, на точность восприятия цвета влияют условия освещения, а цветовые сравнительные шкалы со временем могут повреждаться под действием света или иных физических факторов.
Спектроколориметр позволяет устранить эти проблемы.
Суть метода заключается в регистрации цвета по нескольким значениям в заданном трехмерном пространстве.
Первое значение, яркость (L), выражает яркость изменений цвета в спектре от черного до белого.
Второе значение (a) – это цветовой тон от красного (+) до зеленого (-). Когда на коже появляется сыпь, значение становится положительным.
Третье значение (b) представляет собой цветовой тон от синего (-) до желтого (+). Если появляется гиперпигментация, значение становится положительным.
Результаты исследований показали, что при сравнении точности оценки между человеком и аппаратом, надежность спектроколориметра была значительно выше 7, 8 .
Ультразвуковое исследование кожи
Ультразвук использует высокочастотные звуковые волны и их эхо для захвата изображений структур тканей. Современные ультразвуковые аппараты предлагают превосходное разрешение изображения в портативном устройстве, что позволило методу прийти и в дерматологию.
Ультразвуковая визуализация используется в дерматологии уже почти 30 лет. На основании различий в содержании кератина, коллагена и воды ультразвуковые волны отражаются на преобразователь и переводятся в черно-белое изображение.
У метода широкий спектр применения: диагностика дерматологических состояний, включая меланому и немеланомный рак кожи, доброкачественные опухоли, воспалительные заболевания, липоабляция и др. 9
Ультразвук интегрирован также в такие неинвазивные методики, как допплерография с непрерывной волной, ультразвуковая эластография, ультрасонография.
В частности, ультрасонография используется врачами для выявления структурных слоев кожи лица при проведении инъекций ботулотоксина, чтобы правильно определить глубину проникновения иглы 10 .
Фотоакустические методы
Это новый метод биомедицинской визуализации, который позволяет визуализировать ткани с помощью акустических детекторов (световой сигнал – выходной звук).
Такая методика обладает огромным потенциалом, поскольку формирует изображение с высоким разрешением, достаточной глубиной визуализации, с различным эндогенным и экзогенным контрастом и свободна от ионизирующего излучения.
Метод позволяет диагностировать псориаз и другие поражения кожи, включая меланому 11 .
Нейронные сети
Футуристические прогнозы говорят, что скоро нейронные сети смогут диагностировать заболевания с большей точностью и исключать человеческий фактор.
Недавно было представлено исследование эффективности нейронной сети в распознавании акне, а приобретенный гигантом L'Oréal стартап ModiFace объявил о запуске цифровой диагностики старения кожи для пользователей 12, 13 .
Эта новая технология основана на алгоритме на основе искусственного интеллекта, разработанном ModiFace и основанном на опыте L’Oréal в области старения кожи и базе данных фотографий. Используя глубокое обучение, алгоритм был обучен на 6000 изображений из базы данных L'Oréal, отобранных с помощью атласов старения кожи, а затем была создана новая модель из более чем 4500 селфи для трех групп женщин (азиатская, кавказская и афроамериканская этногруппа) при разных условиях освещения.
Результаты, дополненные дерматологами, позволили достичь высокой точности оценки состояния кожи.

Заключение
Современная медицина стремится упростить диагностику и уменьшить риск ошибки.
Компьютерные инструменты обработки изображений помогают в количественной оценке данных, сокращают огромный объем информации, содержащийся в визуальных изображениях, до ограниченного количества данных.
Эти данные затем обрабатываются врачом, сравниваются с накопленным опытом и базами данных. Диагноз имеет субъективную составляющую, и опыт человека, проводящего анализ, играет значительную роль.
Диагностические методы сегодня стремятся снизить субъективизм в диагностике, максимально объективизировать исследование и упростить его для врача.
Недавно я уже писал о таком важном методе диагностики при меланоме и раке кожи, как дерматоскопия (Дерматоскопия - что это?). Применение дерматоскопии в практике онколога значительно увеличивает точность постановки диагноза при меланоме. [1] Основной бонус дерматоскопии в том, что она позволяет заглянуть в более глубокие слои образования, чем при осмотре невооруженным глазом.

Я не удаляю новообразования кожи без дерматоскопии. За свою практику мне доводилось использовать разные дерматоскопы, в итоге я остановил свой выбор на Heine Delta 20T.

Однако сегодня речь пойдет не о конкретном дерматоскопе, а о важных аксессуарах к нему, использование которых значительно улучшает возможности динамического наблюдения для пациентов с большим количеством невусов на коже.
Как происходит осмотр всей кожи с помощью простого дерматоскопа?
Человек приходит на прием, показывает родинку, врач осматривает ее с помощью дерматоскопа, не находит признаков меланомы и делает заключение о том, что все хорошо. В следующем году тот же пациент показывает ту же родинку тому же врачу и опять признаков меланомы нет, значит, до встречи в следующем году.

В этой цепи событий выпадает важный момент: если дерматоскопические изображения родинки не сохраняются, то нет возможности отследить изменения, которые происходят с невусом. Не отслеживается один из важнейших параметров – E (evolving – изменения) из правила ABCDE. Можно сфотографировать родинку через дерматоскоп на телефон. Однако такие снимки, как правило, не обладают качеством, необходимым для точного отслеживания изменений.

Также не очень понятно – что делать, если родинок много. Например, 100, 200 или более. Каждую фотографировать на телефон? Это слишком трудоемко, да и опять же качество снимков не позволит заметить небольшие изменения.
Цифровая дерматоскопия
В чем отличие цифровой дерматоскопии от обычной? Разница такая же, как между цифровой флюорографией и традиционной. Отличий в процессе исследования никаких, но преимущество есть: при цифровой дерматоскопии результат сохраняется на электронном носителе и в любой момент может быть сопоставлен с предыдущими данными.
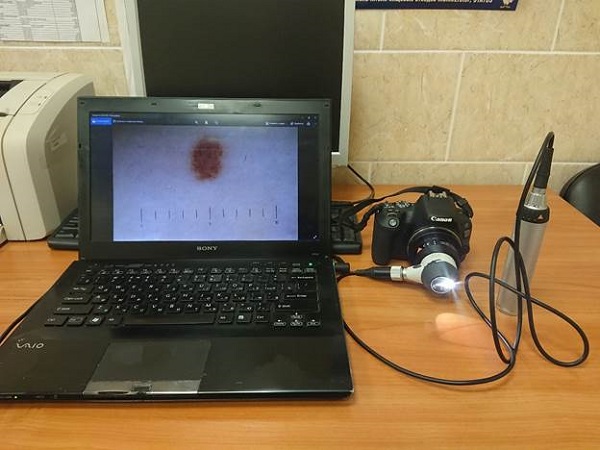
На фото тот самый дерматоскоп Heine Delta 20T, который через адаптер соединен с зеркальным фотоаппаратом. Именно эта конструкция позволяет выполнять вот такие снимки и в течение нескольких секунд переносить их на компьютер для последующего хранения.
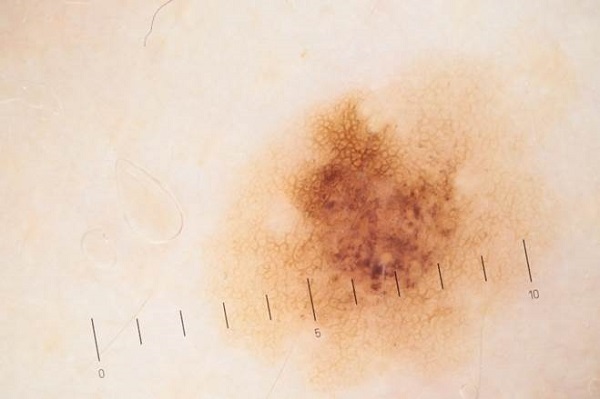
Вопреки расхожему мнению, у цифровой дерматоскопии нет особенных диагностических преимуществ. Да, есть программы для анализа дерматоскопических изображений, которые помогают врачу в постановке диагноза. Есть и оптимистические исследования [2], которые прочат большое будущее нейронным сетям. Однако в настоящее время нет убедительных доказательств того, что эти программы помогают улучшить диагностику меланомы.
Кому рекомендована цифровая дерматоскопия
Это исследование поможет человеку, у которого много обычных и/или атипичных невусов, более тщательно следить за ними и своевременно (!) удалять те, в которых произошли изменения.
Что такое цифровое картирование невусов?
Эта процедура рекомендована Европейским обществом медицинской онкологии (ESMO) для «улучшения точности наблюдения за пациентом с множественными атипичными невусами».

Какое оборудование используется:
- дерматоскоп;
- SLR-фотоадаптер;
- зеркальный фотоаппарат;
- компьютер;
- облачное хранилище данных.

Как проводится процедура?
Первый этап. Врач фотографирует всю поверхность кожи пациента таким образом, чтобы все невусы были различимы на изображении.

Для этого делается около 16–20 фотографий в нескольких позах.
Второй этап. На снимках все невусы врач размечает стрелками, каждой родинке присваивается номер. Пронумерованную родинку фотографируют через дерматоскоп. Микро- и макроизображения сопоставляются, и получается вот такая (иногда очень длинная) табличка:

Результаты выдаются на руки пациенту и сохраняются в клинике. Через год или полгода, в зависимости от количества факторов риска, процедура повторяется. Длительность такого обследования может составлять до нескольких часов.
Насколько эффективно обследование?
Коллективом итальянских авторов было проведено исследование [3] с участием 600 человек из группы повышенного риска развития меланомы. Всем пациентам регулярно проводилось цифровое картировние. Средняя длительность наблюдения пациентов составила 23 месяца. В течение периода наблюдения 54 невуса были подвергнуты эксцизионной биопсии. Среди них выявлено 12 (!) меланом и 1 базальноклеточный рак. На мой взгляд, более чем убедительно.
Резюме, или Коротко о главном:
Цифровая дерматоскопия вообще и цифровое картирование невусов в частности помогают увеличить точность диагностики меланомы у пациентов с множественными невусами. До недавнего времени подобную процедур в России можно было пройти только в Москве и Екатеринбурге. Сейчас такая возможность появилась и у жителей Северной Столицы
P.S.: Записаться ко мне на цифровую дерматоскопию или картирование невусов (аналог Fotofinder Dermoscope Studio) в Санкт-Петербурге вы можете здесь.
Список использованной литературы:
1) Kittler H, Pehamberger H, Wolff K, Binder M. Diagnostic accuracy of dermoscopy.
2) Esteva A, Kuprel B, Novoa RA, Ko J, Swetter SM, Blau HM, Thrun S.Dermatologist-level classification of skin cancer with deep neural networks
3) Argenziano G1, Mordente I, Ferrara G, Sgambato A, Annese P, Zalaudek I. Dermoscopic monitoring of melanocytic skin lesions: clinical outcome and patient compliance vary according to follow-up protocols.

Паспорт кожи – это диагностическая методика, которая позволяет выявлять онкозаболевания на ранней стадии и отслеживать динамику изменений в тканях.

Пациенты из любой точки России
Платные медицинские услуги
Паспорт кожи рекомендован всем, кто долго проживал (или проживает) в жарких странах, имеет ослабленный иммунитет, подвергался механическим или химическим травмам, а также длительному воздействию химических канцерогенов.

Что такое картирование?
Меланома, базалиома и плоскоклеточный рак – основные виды злокачественных новообразований, которые затрагивают кожные покровы.
Картирование показано всем взрослым пациентам, поскольку меланома и другие типы новообразований встречаются даже у молодых людей. Но можно выделить несколько категорий лиц, которым необходимо регулярно обследоваться на предмет онкозаболеваний кожных покровов и обновлять паспорт кожи:
- Любителям загорать под естественными солнечными лучами и искусственным светом (в солярии). Ультрафиолет – основной фактор-провокатор опухолей кожи.
- Светлокожим мужчинам и женщинам со светлыми или рыжими волосами, веснушками, серыми или голубыми глазами. Это основная группа риска, которая беззащитна перед агрессивным солнечным излучением.
- Пациентам с отягощенной наследственностью – если у ближайших родственников был обнаружен рак кожных покровов.
- Паспорт кожи необходим лицам старше 50 лет – они склонны к избыточной пигментации и развитию злокачественных опухолей в целом.
- Женщинам и мужчинам с большим количеством родинок – особенно тех, которые имеют неправильную форму и выпуклую структуру.
- Пациентам, которым диагностированы предраковые заболевания кожи – актинический и старческий кератозы, лейкоплакия, пигментная ксеродерма.
Паспорт кожи рекомендован всем, кто долго проживал (или проживает) в жарких странах, имеет ослабленный иммунитет, подвергался механическим или химическим травмам, а также длительному воздействию химических канцерогенов.
Признаки онкозаболеваний кожи
Рак кожи легко поддается диагностике, поскольку опухоли всегда доступны визуальному осмотру. Углубленное обследование с получением паспорта кожи проводится только в клинических условиях, но заподозрить у себя заболевание можно и во время домашнего осмотра.
Признаки новообразований на теле:
- прозрачные или розовые блестящие узелки повышенной плотности;
- узелки с хорошо заметными сосудистыми звездочками – телеангиэктазиями;
- бляшки розового или красного цвета с изъязвлениями в верхней части;
- рубцы с нечеткими границами красноватого или телесного цвета;
- скопления темного пигмента в виде пятен.
Риск меланомы повышен в том случае, когда на теле пациента присутствуют 10 и более невусов – родинок диаметром более 5 мм с неровными очертаниями и неравномерной окраской. Большое количество пигментных пятен – прямое показание к регулярному посещению дерматолога с составлением паспорта кожи. Опасный признак – резкое увеличение количества родинок, даже если человек отличался такими особенностями с раннего детства.


Картирование в НМИЦ радиологии
Паспорт кожи – новый метод диагностики, который активно внедряется в медицинскую практику последние несколько лет. Сегодня методика доступна и пациентам в МРНЦ им. А.Ф. Цыба и МНИОИ имени П.А. Герцена – филиалах ФГБУ «НМИЦ радиологии» Минздрава России. Обследование проводится на программно-аппаратном комплексе FotoFinder bodystudio ATBM. Комбинированная диагностическая методика составляет паспорт кожи на основе следующих данных:
- фотографирование всего тела;
- автоматизированная видеодерматоскопия;
- цифровое картографирование всех обнаруженных образований.
Ключевые функции возложены на высокоточный цифровый дерматоскоп. Оптика аппарата позволяет получить изображения участков тела в 140-кратном увеличении.
Аппарат обнаруживает изменения, которые не видны невооруженным глазом, выявляет патологические процессы при отсутствии жалоб со стороны пациента.
Паспорт кожи помогает осмотреть все родинки, зафиксировать их текущее состояние и локализацию. Результаты картирования заносятся в протокол и сохраняются в цифровом виде для оценки динамики – на каждого пациента заводится именной файл. Во время следующего сканирования врач может сравнить новые показания с предыдущими данными паспорта кожи и сделать заключение. Анализ показывает, насколько увеличилась новообразование, не переродилось ли оно в рак, не появились ли новые родинки. Такой подход в разы увеличивает успешное выявление случаев рака кожных покровов на ранних стадиях.
Что позволяет обнаружить процедура составления паспорта кожи :
-
– самое опасное злокачественное новообразование кожных покровов;
- диспластический пигментный невус – предраковое состояние;
- пигментный невус – относительно безопасную, но способную к перерождению опухоль;
- общие патологические процессы, затрагивающие кожные покровы;
- локальные изменения в проекции отдельного образования;
- признаки лихенизации – утолщения и обезвоживания кожи, которые могут свидетельствовать об онкологии.
Если прибор обнаруживает подозрительные новообразования или патологические изменения, врач может назначить углубленное исследование. Картирование помогает определиться с тактикой лечения опухолей – нуждаются ли они в удалении и какая программа терапии будет эффективной для данного типа клеток.
Как проводится картирование кожи на аппарате FotoFinder
Цифровое сканирование для получения паспорта кожи относится к неинвазивным методам диагностики и проходит абсолютно безболезненно. Пациента просят раздеться до белья и встать напротив прибора. По подсказкам врача обследуемый принимает различные позы, чтобы сделать максимально информативные снимки всего тела. Пациента фотографируют в четырех проекциях: спереди, сзади, слева и справа. При регистрации изображений диагност может тут же рассматривать их на мониторе при помощи экранной лупы, просить пациента изменить позу для лучшей визуализации.
После полного сканирования программа соединяет все полученные изображения, составляет паспорт кожи и полную карту тела. Каждый обнаруженный элемент получает собственный порядковый номер, подробное описание структуры и типа тканей.
С применением искусственного интеллекта проводится дополнительный анализ тканей. Он занимает всего 4 минуты и помогает выявить риски озлокачествления родинок и невусов. При этом точность диагностики рака кожи и меланомы повышается до 99%.
Проходить исследование и обновлять паспорт кожи рекомендуется каждые 2 года. При многочисленных родинках посещать дерматолога необходимо ежегодно, чтобы отслеживать динамику изменений. Частота визитов к врачу определяется уже на первичной консультации и после составления первого паспорта кожи.
Читайте также:

