Подкожная клетчатка при истощении
Обновлено: 28.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Потеря массы тела - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Неожиданное снижение массы тела – мечта многих людей в современном мире. Но всегда ли стоит радоваться похудению без видимой причины? Быстрая потеря килограммов, по результатам исследований, является тревожным признаком.
Обычно дефицит массы тела незаметен и обнаруживается при регулярных врачебных осмотрах. Фактические потери могут быть установлены при взвешивании дома и при резком изменении размера одежды.
- недостаточное поступление питательных веществ с пищей в связи с диетой;
- интенсивные физические нагрузки (спортивные, тяжелый физический труд);
- медикаментозные и хирургические вмешательства с целью уменьшения массы тела.
К непреднамеренной потере килограммов чаще всего приводят заболевания. Подобное похудение сопровождается дополнительными симптомами, которые указывают на ту или иную патологию. Так, среди основных причин патологической потери массы тела можно выделить следующие:
- патология органов желудочно-кишечного тракта;
- эндокринные патологии;
- инфекционные заболевания;
- нервные расстройства;
- онкологические заболевания;
- заболевания соединительной ткани;
- врожденные и наследственные патологии обмена;
- болезни органов дыхания;
- возрастные изменения в организме;
- прием лекарственных препаратов;
- алкоголизм и наркомания.
Например, нарушение секреции ферментов ведет к нарушению пищеварительной функции желудочно-кишечного тракта. Еще одной причиной потери массы тела может быть ускоренное продвижение пищи по кишечнику. Такая ситуация может возникнуть при кишечной инфекции, диете с большим количеством клетчатки, после курса антибактериальных препаратов, при приеме средств, усиливающих моторику кишечника. В некоторых случаях нервное перенапряжение может спровоцировать ускорение движения пищевых масс по кишке.
У маленьких детей основной причиной снижения массы тела является потеря жидкости: поступление недостаточного количества воды во время жары, кишечные инфекции, рвота и диарея быстро ведут к обезвоживанию.
Среди заболеваний эндокринной системы, приводящих к снижению массы тела, стоит выделить тиреотоксикоз.
При данной патологии в крови возрастает уровень тиреоидных гормонов, которые отвечают за интенсивность обмена веществ в организме.
В большинстве случаев причиной тиреотоксикоза служит повышенная активность щитовидной железы. Однако могут быть и иные факторы, например, прием больших доз тиреоидных гормонов для лечения другой эндокринной патологии – гипотиреоза.
Первое, что необходимо исключить при внезапной потере массы тела, – инфицирование вирусом иммунодефицита человека.
Болезнь развивается медленно и может долгое время не проявлять себя. Еще одной инфекционной причиной является туберкулез.
Быстрая потеря массы тела также ассоциируется с онкологическими заболеваниями. Опухолевый процесс может затронуть любую систему органов в теле человека, и к потере массы тела присоединится ряд других симптомов, характерных для злокачественного новообразования той или иной локализации. Почему происходит потеря массы тела при развитии онкозаболевания? В норме все питательные вещества, поступающие в организм, расходуются на поддержание функций органов и систем. Когда образуется злокачественная опухоль, организм вынужден затрачивать больше энергии, чем обычно: на борьбу с чужеродным объектом, на компенсацию вреда, наносимого опухолью. Также новообразование требует для своего роста огромных энергетических ресурсов и таким образом «обворовывает» организм человека. Больной начинает худеть «без видимой» на то причины.
Потеря массы тела может возникнуть в результате лечения онкологического заболевания: например, как побочный эффект лучевой и химиотерапии. Часто этим видам лечения сопутствуют тошнота, рвота, поражение слизистых оболочек, что является существенной причиной отказа от полноценного питания.
Хотя похудение может сопровождать любое психическое заболевание, чаще всего встречаются нервная анорексия и булимия.
Причиной потери массы тела может стать прием медикаментов. Во-первых, назначенная врачом терапия: прием мочегонных для устранения отеков, и, как следствие, снижение массы тела за счет уменьшения количества жидкости в организме. Также потеря массы тела может быть следствием уменьшения аппетита при приеме некоторых лекарств. Во-вторых – самостоятельный прием препаратов с целью похудеть.
Этот метод борьбы с весом очень опасен и может иметь необратимые последствия. Перед применением любых лекарственных средств необходимо проконсультироваться со специалистом.
Взрослый пациент должен обратиться к врачу-терапевту , а ребенка и подростка необходимо отвести к педиатру . В зависимости от сопутствующих симптомов может потребоваться консультация следующих специалистов:
- Врач-онколог.
- Врач-хирург .
- Врач-фтизиатр.
- Врач-инфекционист.
- Врач-эндокринолог .
- Врач-гастроэнтеролог .
- Врач-ревматолог.
- Врач-невролог .
- Врач-пульмонолог.
- Врач-гинеколог.
- Врач-психиатр.
- Врач-диетолог.
В первую очередь определяют степень потери массы тела. Чаще всего для этого используют индекс массы тела по Кетле (масса тела в кг, разделенная на рост в м2). Так, индекс массы тела менее 16 свидетельствует о значительном дефиците массы тела. Оптимальные значения находятся в интервале от 18,5 до 24,9.

В зависимости от симптомов, сопутствующих потере массы тела, могут быть назначены следующие лабораторно-инструментальные методы обследования:
- клинический анализ крови ;
- общий анализ мочи;
- биохимический анализ крови (глюкоза крови, креатинин, мочевина , билирубин , белок крови , печеночные ферменты – АЛТ , АСТ );
- анализ крови на уровень гликированного гемоглобина (для людей, страдающих сахарным диабетом);
- анализ крови на содержание гормонов ( тироксин – Т4, трийодтиронин – Т3, тиреотропный гормон – ТТГ, антитела к тиреопероксидазе , антитела к тиреоглобулину );
- ревматологические пробы;
- онкомаркеры ;
- серологические пробы на различные инфекции и ПЦР( обследование на ВИЧ-инфекцию ; гепатиты В , С , туберкулез и другие инфекции);
- анализ кала на яйца глист ;
- соскоб на энтеробиоз ;
- комплекс диагностики непереносимости глютена ;
- диагностика лактазной недостаточности ( обнаружение гена МСМ6 , содержание углеводов в кале );
- исследование на наличие Helicobacter pylori ( 13С-уреазный дыхательный тест , исследование материала после гастроскопии , антитела к Helicobacter pylori , определение антигена в кале );
- ультразвуковое исследование органов брюшной полости ;
- рентгенография органов грудной полости ;
- гастроскопия (ЭГДС) ;
- колоноскопия .
Перед началом лечения в обязательном порядке необходима консультация специалистов для выяснения причин резкой потери массы тела.
Рацион должен включать достаточное количество белков, жиров и углеводов, должен быть богат минералами и витаминами, а также иметь энергетическую ценность в соответствии с физическими нагрузками.
Если причиной потери массы тела является прием лекарственных препаратов, необходимо обратиться к лечащему врачу для коррекции терапии.
Сегодня вопрос о том, как правильно худеть, волнует многих мужчин и женщин. Во-первых, нужно помнить, что существуют физиологические причины набора и потери массы тела. Так, во время беременности женщина набирает килограммы, а после родов и во время лактации может заметно похудеть. Не стоит пугаться, если раньше вы проводили много времени на работе за компьютерным столом, а теперь ваша деятельность связана с физическими нагрузками, и масса тела уменьшилась. Также потеря массы тела может произойти вследствие изменения диеты – отказ от высококалорийных продуктов или недоедание могут быть причиной похудения.

- Клинические рекомендации «Синдром раздраженного кишечника». Разраб.: Российская Гастроэнтерологическая Ассоциация, Ассоциация колопроктологов России. – 2021.
- Клинические рекомендации «Сахарный диабет 1 типа у взрослых». Разраб.: Российская ассоциация эндокринологов. – 2019.
- Клинические рекомендации «Сахарный диабет 1 типа у детей». Разраб.: Российская ассоциация эндокринологов. – 2019.
- Клинические рекомендации «ВИЧ-инфекция у взрослых». Разраб.: Национальная ассоциация специалистов по профилактике, диагностике и лечению ВИЧ-инфекции, Национальная вирусологическая ассоциация. – 2020.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Жировые отложения – локальные скопления подкожного жира, нарушающие пропорции лица и тела. Локальные жировые отложения могут быть выражены в различных анатомических зонах (субментальной области, на животе, талии, бедрах, ягодицах и др.), приводят к изменению объемов и контуров различных частей тела и нарушению общих пропорций фигуры. С целью оценки количества жировой ткани проводится измерение росто-весовых показателей и объемов тела, вычисление ИМТ, биоимпедансометрия. Для коррекции жировых отложений в косметологии используются инъекционные (мезотерапия), аппаратные (кавитация, LPG, криолиполиз, электролиполиз), хирургические (липосакция) и другие методы воздействия (массаж, обертывания).
Общие сведения
Локальные жировые отложения («жировые ловушки») – избыточное развитие жировой ткани в определенных областях тела. По статистике, не менее 46% женщин и около 32% мужчин страдают проблемой лишнего веса и жировых отложений на теле. К так называемым «проблемным» зонам у женщин относятся: второй подбородок, внутренняя поверхность плеч, нижняя часть живота, талия, наружная и внутренняя поверхность бедер, ягодицы, область над коленями и др. Именно здесь быстрее и чаще всего скапливаются излишки подкожного жира. Жировые отложения являются распространенной проблемой многих женщин, особенно вступивших в пору «бальзаковского» возраста. В арсенале современной косметологии и пластической хирургии имеется целый спектр проверенных неинвазивных и хирургических способов коррекции фигуры; ежегодно в индустрии красоты появляются новые эффективные методики борьбы с проблемой жировых отложений.

Причины жировых отложений
В основе появления жировых отложений лежит дисбаланс процессов липогенеза (образования жировой ткани) и липолиза (расщепления жиров) в организме. Регуляция липогенеза происходит при участии инсулина, простагландинов, вазопрессина; регуляция липолиза – при участии АКТГ, СТГ, катехоламинов, половых гормонов, липотропинов. При нарушении равновесия этих двух процессов в сторону преобладания липогенеза избыточное количество жира накапливается в жировых клетках (адипоцитах), приводя к их гипертрофии. В свою очередь, увеличение размеров адипоцитов сопровождается компрессией кровеносных и лимфатических сосудов, задержкой жидкости в тканях и дегенерацией коллагеновых волокон. Внешним отражением сложных метаболических изменений в организме становятся локальные жировые отложения и феномен «апельсиновой корки» - целлюлит.
В первую очередь, нарушению равновесия процессов липогенеза и липолиза способствует нерациональное питание: избыток углеводов и жиров в рационе; редкий, но обильный прием пищи; систематическое переедание; привычка перекусывать между основными приемами пищи; еда на ночь. Если неправильное пищевое поведение сопровождается недостатком движения и малой физической активностью, то процесс появления жировых отложений ускоряется в несколько раз. Локальное отложение подкожного жира в определенных местах тесно связано с гормональными процессами, происходящими в организме в период полового созревания, беременности, климакса, а также применением гормональных препаратов (кортикостероидов, инсулина, оральных контрацептивов).
Кроме этого, места, в которых формируются жировые отложения, предопределены генетически, т. е. особенности своей фигуры в большинстве случаев мы наследуем от родителей. Поэтому при определенных условиях (погрешностях питания, гиподинамии, гормональных изменения) эти «проблемные» области начинают увеличиваться в объеме первыми.
Виды жировых отложений
Основная функция жировой ткани в организме заключается в поддержании энергетического баланса. В зависимости от расположения и особенностей метаболизма различают 3 вида жировой ткани:
- подкожную жировую клетчатку
- субфасциальный (глубокий) слой
- висцеральный (внутренний) жир, преимущественно расположенный вокруг органов брюшной полости.
Выраженность и соотношение различных видов жировой ткани зависят от наследственности, возраста, пола, интенсивности обмена веществ и других факторов и в значительной мере предопределяют очертания фигуры индивида. Подкожная жировая клетчатка в той или иной степени развита во всех анатомических областях и придает плавность контурам лица и тела. В большинстве случаев подкожный жир относительно легко уменьшаются при увеличении энергозатрат и снижении энергетической ценности пищевого рациона. Подфасциальные жировые отложения выражены в определенных зонах (на животе, талии, бедрах, ягодицах и пр.) и определяют индивидуальные особенности фигуры. Глубокий жир практически не поддается расщеплению с помощью диеты и физических упражнений.
По распространенности выделяют локальную и общую (генерализованную) форму жировых отложений. В свою очередь, локальная форма подразделяется на 3 типа:
- Отграниченный тип. Жировые отложения имеют четкие границы и обусловлены гипертрофией адипоцитов субфасциального или поверхностного слоя жировой ткани.
- Диффузно-локальный тип. Обусловлен увеличением объема подкожно-жировой клетчатки в определенной анатомической зоне. Этот участок тела приобретает нечеткие очертания, плавно переходящие в соседнюю область тела с нормально развитым жировым слоем. Диффузно-локальные жировые отложения встречаются на передней поверхности бедер, верхнем отделе живота, на голенях и т. д.
- Мелкобугристые контурные нарушения (мелкобугристая липодистрофия, целлюлит). Характеризуется гипертрофией адипоцитов подкожного слоя с выбуханием жировой ткани и формированием неровного контура поверхности дермы в виде мелких бугорков и впадин («апельсиновая корка»).
Локальные формы жировых отложений отличаются устойчивостью формы и объема, которые нередко сохраняются даже при выраженном снижении веса. Генерализованная форма жировых отложений (ожирение) детально рассмотрена в соответствующем обзоре.
Подготовка к коррекции жировых отложений
Непосредственно на приеме у дерматокосметолога проводится измерение общих параметров (роста, веса, АД) и объемов тела, расчет индекса массы тела, биоимпедансометрия. Получить индивидуальные рекомендации по питанию поможет консультация диетолога. В подборе и назначении процедур для коррекции жировых отложений также могут участвовать физиотерапевт, специалист по массажу, талассотерапевт и др.
Методы коррекции жировых отложений
Комплексный подход к коррекции локальных жировых отложений направлен на усиление процессов липолиза, выведение продуктов расщепления жиров из организма, а также лифтинг кожи в местах исчезновения «жировых ловушек». Все методы устранения жировых отложений, используемые в косметологии, можно поделить на аппаратные (использующие физические факторы), инъекционные (использующие жидкие фармакологические формы), косметические (использующие кремы, гели, природные факторы), хирургические и массажные техники.
Традиционным методом устранения различных дефектов тела служит мезотерапия, основанная на внутридермальном или подкожном введении специальных коктейлей, обладающих липолитическим, лимфодренажным, биостимулирующим, вазоактивным, антиоксидантным, лифтинговым действием. Обычно курс коррекции жировых отложений с помощью мезотерапии состоит из 7-10 сеансов. Одним из вариантов липолитической терапии является мезодиссолюция (мезотерапевтическая липосакция) - введение в гиподерму особых гипоосмолярных коктейлей.
К числу новейших инъекционных методик, эффективных в отношении устранения локальных жировых отложений, относится интралипотерапия, основанная на введении глубоко в жировую ткань препарата Aqualyx, обладающего доказанным липолитическим действием. Также в программах коррекции фигуры широко используются уже ставшие традиционными карбокситерапия и озонотерапия.
Наряду с инъекционными процедурами, с целью коррекции локальных жировых отложений обычно применяются аппаратные методики: кавитация, электролиполиз, термолифтинг, ударно-волновая терапия, криолиполиз, криосауна, низкоинтенсивное чрезкожное лазерное излучение и др. Лежащие в основе данных методов физические факторы (ультразвук, электрическая или световая энергия, радиоволны, холод и др.) позволяют осуществлять глубокое контролируемое воздействие на субфасциальные жировые отложения и разрушать их.
Устранение жировых отложений немыслимо без различных техник ручного и аппаратного массажа, талассотерапии, гидротерапии. В программах моделирования контуров тела применяются антицеллюлитный, медовый, лимфодренажный, баночный, вакуумно-роликовый массаж, вибромассаж и др. Массажные процедуры улучшают циркуляцию крови, усиливают лимфодренаж, активизируют липолиз, повышают эластичность кожи. Процедуры обертываний являются не только комфортными и приятными для пациентов, но также эффективны в борьбе с целлюлитом, жировыми отложениями, дряблой кожей. Чаще всего с этой целью используются грязевые, водорослевые, шоколадные, термоактивные, холодные обертывания. Помимо этого, составляющими комплексной коррекции тела могут являться гидромассаж, душ Шарко, инфракрасная сауна, акупунктура, прессотерапия, миостимуляция и др.
Наиболее радикальные способы избавления от лишних жировых отложений предлагает эстетическая хирургия. В пластической хирургии разработаны и используются различные способы липосакции: тумесцентная, ультразвуковая, вибрационная, высокочастотная, водоструйная, лазерная и др. Наибольшей популярностью среди пациентов с локальными отложениями жира пользуются процедуры липосакции щек, подбородка, рук, живота, бедер, ягодиц. Липосакция передней брюшной стенки часто сочетается с абдоминопластикой.
Всегда нужно помнить, что эффект от устранения избыточных жировых отложений косметологическими или хирургическими методами не является перманентным. После достижения желаемых результатов необходимо поддерживать физическую форму с помощью регулярных занятий спортом и рационального питания. В противном случае жировые отложения могут вернуться снова, а избавиться от них будет гораздо сложнее.
Нарушения подкожной жировой клетчатки. Трофические изменения ногтей и волос.
Атрофия жировой ткани может быть в той или иной степени генерализованной:
• Выраженная генерализованная атрофия жировой ткани, поражающая сначала область лица, особенно жировые подушечки Биша, а позднее распространяющаяся иногда на всю верхнюю половину тела, обозначается как прогрессирующая липодистрофия Морганьи—Барракера—Симонса. Голова пациента напоминает череп трупа, часть жировой ткани «опускается» в нижнюю половину тела. Наряду с приобретенной встречается и врожденная форма этого синдрома, при которой подкожная жировая ткань отсутствует с самого рождения.
• Выраженное уменьшение объема подкожной жировой клетчатки возможно в рамках прогерии (синдрома Вернера, см. выше).
• При психогенной анорексии наблюдается генерализованная атрофия подкожной жировой клетчатки,
• как и при синдроме Русселя у детей при опухоли промежуточного мозга
• или в рамках тяжелого соматического заболевания, вызывающего кахексию.
Локальная атрофия подкожной жировой клетчатки наблюдается:
• При локальных формах липолистрофии, описанных как семейная частичная липодистрофия, липодистрофия лица или конечностей.
• Вследствие подкожных инъекций инсулина (липодистрофия).
• При хроническом местном сдавлении, например, у прачек (липоатрофия в форме полукруга), которые прижимаются бедром к краю стиральной доски.
• Сопровождают изменения кожи при склеродермии и лепре.

Локальное увеличение объема подкожной жировой клетчатки наблюдается прежде всего:
• Симметричное в области затылка — при синдроме Маделунга.
• Множественное, с беспорядочным распределением
- чаще всего в отсутствие болевых ощущений — при множественной липоме (необходим дифференциальный диагноз с нейрофибромами при нейрофиброматозе Реклингхаузена, см. выше);
- сопровождается болью при болезненном ожирении Деркума.
Кальцификаты в подкожной жировой клетчатке выявляются:
• При универсальном подфасциальном кальцинозе в области мышц, прежде всего у молодых девушек в связи с миопатией.
• При склеродермии.
Трофические изменения ногтей
Генерализованные изменения ногтей наблюдаются:
• Чаще всего не имеют значения для невролога и встречаются в рамках кожных заболеваний, например, при микозах, псориазе и т.п.
• В практике невролога:
- белые полоски Миса, которые образуются в области ногтевой выемки при отравлениях (например, мышьяком или таллием), часто сопровождаются выпадением волос и полиневропатией и распространяются к верхушке ногтя в течение 6 месяцев.
Локальные изменения ногтей нередко наблюдаются в рамках неврологических заболеваний:
• При поражениях отдельных периферических нервов в виде:
- замедленного роста и изменения формы ногтей, которые становятся более выпуклыми и ломкими;
- или обнажения ногтевого ложа, симптома Альфельда.
• Гломусная опухоль болезненна при прикосновении и выглядит как голубоватое блестящее пятно под ногтем.
Трофические изменения волос
Нарушения роста и состояния волос редко имеют значение для неврологического диагноза. Локализованное выпадение волос наблюдается, например:
• при невропатии тройничного нерва;
• но значительно чаще — в форме гнездной алопеции — в рамках дерматологического заболевания, обусловленного иммунными факторами.
Генерализованные изменения волос характерны:
• Для патологически ранней седины, например:
- при прогерии или
- после тяжелого менингита.
• Изменение качества волос наблюдается при некоторых важных для невролога состояниях недостаточности ферментов и при нарушениях обмена вешеств у детей (нейротрихоз).
Повышенное оволосение:
• Локализованное — характерно для пигментно-волосяного невуса.
• Генерализованное — наблюдается, например:
- при врожденном гипертрихозе;
- при применении некоторых препаратов, например тестостерона или кортизона;
- при синдроме поликистоза яичников.
Приступообразные эпизоды генерализованных пилорических реакций и появления «гусиной кожи», сопровождаемые парестезиями во всем теле, описаны в качестве начального симптома височного припадка.
- Вернуться в оглавление раздела "Неврология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Жировой гепатоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Жировой гепатоз (жировая дистрофия печени, стеатоз) — заболевание, при котором в клетках печени накапливается жир. При этом воспалительные явления отсутствуют или выражены слабо. Накопление жира может быть реакцией печени на различные токсические воздействия, например, употребление алкоголя, прием некоторых лекарственных препаратов, нередко этот процесс связан с метаболическим синдромом.
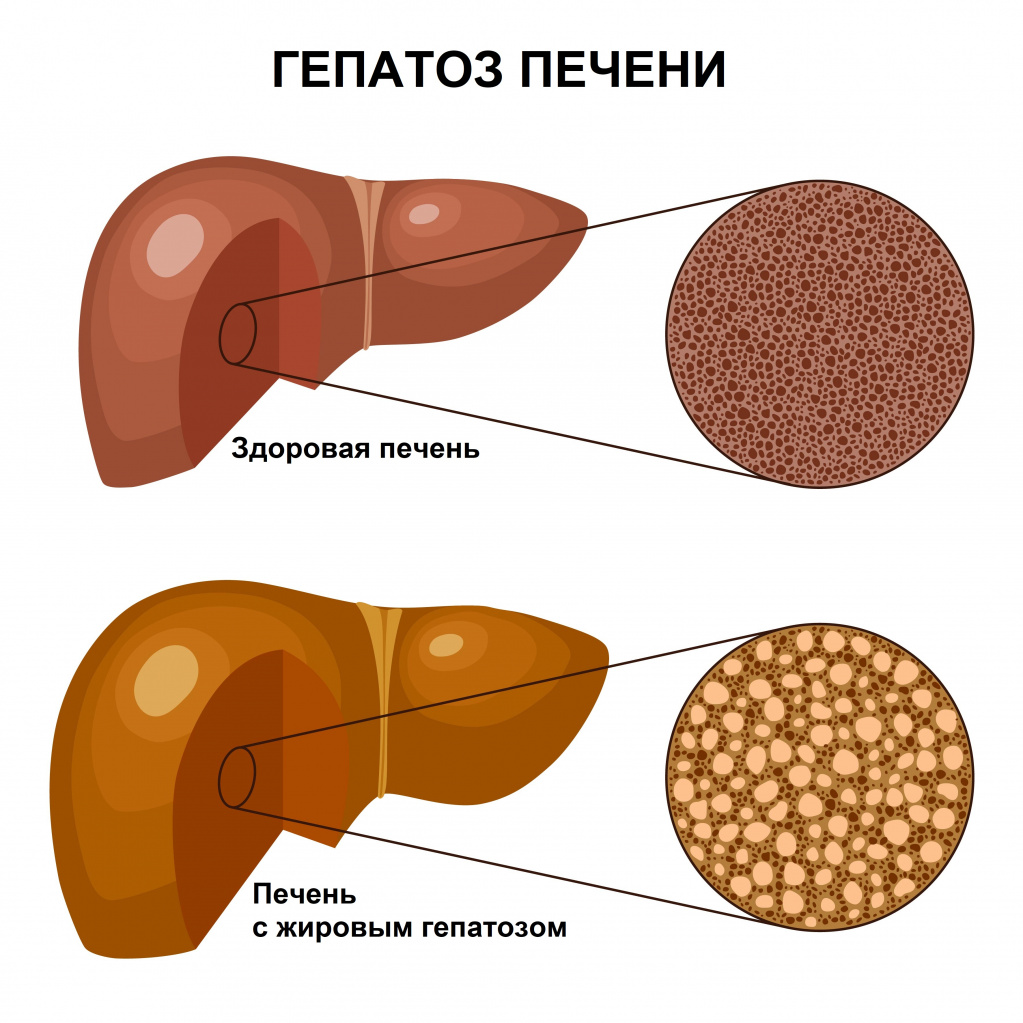
В зависимости от этиологии повреждения выделяют две группы заболеваний: неалкогольную жировую болезнь печени (НАЖБП) и алкогольную болезнь печени (АБП). Каждое из этих заболеваний может ограничиться гепатозом, а может прогрессировать до гепатита (воспалительного заболевания печени) или даже цирроза (замещения ткани печени соединительной тканью). Все это – стадии одного процесса.
Причины появления гепатоза
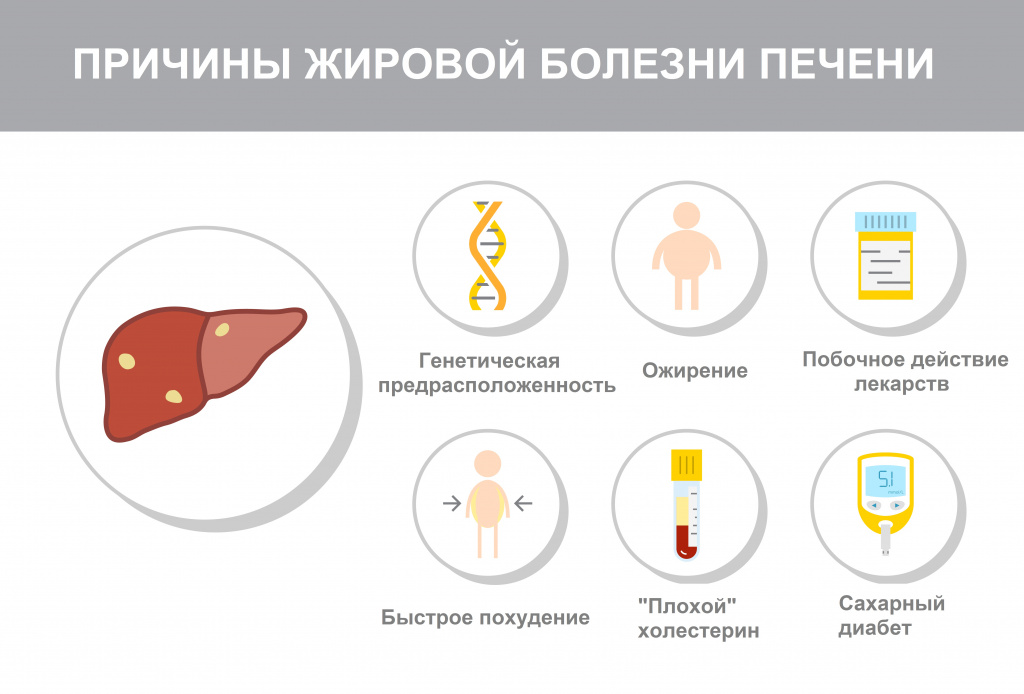
Главная причина развития и прогрессирования НАЖБП - нездоровый образ жизни: высококалорийное питание, избыточное потребление насыщенных жиров (продуктов животного происхождения – жирных сортов мяса, молочных продуктов высокой жирности), рафинированных углеводов (сахара, хлебобулочных и кондитерских изделий) в сочетании с недостаточной физической активностью.
Метаболический синдром – это комплекс метаболических, гормональных и клинических нарушений, являющихся факторами риска развития сердечно-сосудистых заболеваний, в основе которых лежит инсулинорезистентность и компенсаторная гиперинсулинемия.
Инсулин – это гормон, вырабатываемый поджелудочной железой и обеспечивающий поступление глюкозы из крови в клетки. При инсулинорезистентности снижается чувствительность клеток к инсулину – возникает голодание клеток на фоне достаточного количества глюкозы в крови. Для поддержания нормального транспорта глюкозы требуется повышенная концентрация инсулина в крови, что и становится спусковым механизмом всех составляющих метаболического синдрома:
- абдоминального ожирения – избыточного отложения жира в области живота и в верхней части туловища (превышение окружности талии более 80 см у женщин, более 94 см у мужчин);
- дислипидемии – повышения уровня «вредного» холестерина – липопротеинов низкой плотности (ЛПНП) более 3,0 ммоль/л, снижения «полезного» холестерина – липопротеинов высокой плотности (ЛПВП) менее 1,1 ммоль/л у женщин и менее 0,9 ммоль/л у мужчин, повышения триглицеридов более 1,7 ммоль/л;
- раннего развития атеросклероза – отложения холестерина во внутренней оболочке артерий с образованием атеросклеротических бляшек, которые сужают просвет сосуда и нарушают кровоснабжение органов; в результате чего может развиться инфаркт миокарда, острое нарушение мозгового кровообращения (ишемический инсульт);
- артериальной гипертонии – повышения артериального давления свыше 130/85 мм рт. ст., что является фактором риска кровоизлияния в мозг (геморрагического инсульта);
- нарушения толерантности к глюкозе (глюкоза в крови из вены натощак 6,1-7,0 ммоль/л) или развития сахарного диабета 2-го типа (глюкоза в крови из вены натощак более 7,0 ммоль/л).
На фоне «засахаривания» крови страдает сосудистая стенка, что приводит к повреждению сердца, мозга, почек.
Важным критерием, позволяющим отличить АБП от НАЖБП, служит употребление пациентами алкоголя в токсичных для печени дозах, т.е. более 40 г чистого этанола в сутки для мужчин и более 20 г для женщин.
Однако вероятность поражения печени зависит не только от количества потребляемых спиртных напитков, но и от качества алкогольного напитка, типа потребления алкоголя и времени его воздействия, а также от индивидуальной и генетической предрасположенности, особенностей питания, инфицирования вирусами гепатита В и С.
Классификация гепатоза
В зависимости от типа отложения жира:
- очаговый диссеминированный гепатоз (зачастую не имеет клинических проявлений);
- выраженный диссеминированный гепатоз;
- зональный гепатоз (жир накапливается в разных отделах печени);
- диффузный гепатоз (микровезикулярный стеатоз).
Симптомы гепатоза
Большинство пациентов с гепатозом не предъявляют никаких жалоб. Болезнь нередко диагностируют случайно при обследовании по другому поводу. В случае неалкогольной жировой болезни печени у некоторых пациентов в клинической картине присутствуют различные проявления метаболического синдрома: ожирение, повышение артериального давления, признаки нарушения обмена глюкозы, холестерина.
Часть пациентов с гепатозом, независимо от его этиологии, предъявляет жалобы неспецифического характера - на повышенную утомляемость, ноющую боль или дискомфорт в области правого подреберья без четкой связи с приемом пищи.
Диагностика гепатоза
Нередко врач может заподозрить у пациента наличие гепатоза уже в процессе сбора анамнеза. Специалист оценивает режим питания и физическую активность, уточняет вопрос об употреблении алкоголя, приеме лекарственных препаратов.
При разговоре с пациентом и ознакомлении с медицинской документацией врач может обнаружить проявления метаболического синдрома, что будет говорить в пользу НАЖБП.
Важная роль в оценке состояния печени принадлежит лабораторной диагностике. Исследуют такие показатели биохимического анализа крови, как АсАТ, АлАТ, гамма-глутамилтранспептидаза, щелочная фосфатаза, билирубин общий, билирубин прямой. При гепатозе может определяться их незначительное повышение.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .

Липодистрофия – группа патологий жировой ткани, развивающихся на фоне нарушения липидного обмена, в результате чего в подкожно-жировой клетчатке происходят аномальные изменения – она атрофируется или, наоборот, гипертрофируется. Поражение может быть локальным, частичным (сегментарным) или тотальным.
Причины липодистрофии
Этиология и патогенез патологии до конца не установлены. Но, несмотря на это, специалисты разделяют приобретенные и врожденные липодистрофии, появление которых генетически обусловлено. Провоцирующими факторами приобретенной формы заболевания является нарушение обменных процессов в подкожно-жировой клетчатке.
Формы липодистрофии
- Атрофическая. Потеря объема подкожно-жировой клетчатки на определенных участках тела, чаще всего это происходит на лице, конечностях и ягодицах. При этом мышечная ткань в патологический процесс не вовлекается.
- Гипертрофическая. Чрезмерное отложение жировой ткани, преимущественно на животе, молочных железах, задней области шеи и верхних отделах спины. Реже проблема затрагивает печень и мышцы.
- Сочетанная. Характеризуется исчезновением подкожно-жировой клетчатки на одних участках и чрезмерное ее отложение на других.
Симптомы
Термин «липодистрофия» объединяет следующие патологические состояния:
- Врожденная генерализованная липодистрофия (синдром Берардинелли-Сейпа). Тотальное исчезновение жира. Специфических симптомов нет. Пациенты жалуются на слабость, вялость, нарушения потоотделения и сна. Нередко развиваются анорексия и депрессия.
- Гипермускулярная липодистрофия. Полное отсутствие подкожно-жировой клетчатки. На этом фоне отмечается чрезмерное развитие мышечной ткани, повышение артериального давления, головные боли и изменение толерантности к глюкозе.
- Прогрессирующая сегментарная липодистрофия (синдром Барракера-Симонса). Характеризуется атрофией подкожно-жировой клетчатки на ограниченных участках тела. При этом на других жир продолжает откладываться, причем даже в больших количествах, чем это необходимо.
- Постинъекционная липодистрофия. Развитие патологического процесса в местах повторных инъекций.
- Гиноидная липодистрофия. Характеризуется изменениями рельефа кожи, появлением ямочек и бугорков, образованием так называемой «апельсиновой корки».
Диагностика липодистрофии

Нередко достаточно осмотра и тщательного сбора жалоб, чтобы установить диагноз. Для оценки липидного обмена пациент сдает биохимический анализ крови. В нем в первую очередь определяют уровень триглицеридов и глюкозы. Далее, в зависимости от предполагаемой формы липодистрофии могут быть назначены следующие лабораторные тесты:
-
и крови;
- генетические тесты; ;
- тесты на чувствительность к инсулину; .
В рамках инструментального обследования пациент проходит ЭКГ, ЭхоЭКГ, УЗИ поджелудочной железы, КТ и МРТ.
Лечение
На данный момент не разработано эффективных методов лечения. В рамках медикаментозной терапии могут быть назначены следующие группы препаратов:
- гепатопротекторы;
- стимуляторы обменных процессов;
- спазмолитики;
- гиполипидемические средства;
- витамины;
- гормоны.
Положительные результаты дает физиотерапия (ультразвук, индуктометрия, электрофорез, фонофорез).
Читайте также:

