Из за чего появляются пятна на бедрах после родов
Обновлено: 28.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Растяжки, или стрии – распространенный косметический дефект кожи, с которым сталкивается множество женщин. Стрии представляют собой атрофию кожи с локализацией в местах наибольшего ее растяжения. При появлении растяжки выглядят как волнистые полосы красно-фиолетового или розового цвета, которые со временем обесцвечиваются.
На коже груди, живота, бедер и ягодиц, то есть в местах, где наиболее часто происходит растяжение кожи из-за быстрого набора или потери массы тела, появляются красно-фиолетовые полосы.
Они могут располагаться параллельно или радиально относительно друг друга. Обычно растяжки бывают длиной до 10 см и шириной до 5 мм. Рельеф кожи над стриями может быть разным: гладким, выпуклым или втянутым.
Здоровая кожа хорошо сохраняет эластичность и растяжимость. Что же может привести к нарушению ее функций? Основным фактором считают дисбаланс гормонов в организме. В определенные периоды жизни (в подростковом возрасте, во время беременности) изменение гормонального фона может привести к изменениям в структуре межклеточного вещества кожи. При избыточном растяжении кожи происходит разрушение эластических волокон. Уменьшается сцепление (адгезия) между волокнами коллагена, увеличивается содержание других белков. При растяжении кожи во время беременности, при резком наборе массы тела или быстром росте в коже нарушается сцепление волокон коллагена, и возникают разрывы волокон эластина. Кожа становится тонкой и легкоранимой, разрушаются капилляры и внутренние слои кожи, образуется «провал». Заживление таких микротравм происходит путем рубцевания, и формируется растяжка.
К похожему результату приводят некоторые эндокринные заболевания. Например, при синдроме Иценко-Кушинга в результате катаболического эффекта гормонов при усиленной их секреции происходит разрушение коллагена, который является основным структурным элементом, отвечающим за прочность кожи.
Выраженность, площадь распространения и глубина растяжек зависят от ряда факторов. В их числе индивидуальные особенности строения кожи, гормональный фон, наличие сопутствующих заболеваний.
- гиперкортицизм (в том числе юношеский) – избыточный синтез гормонов коры надпочечников;
- болезнь и синдром Иценко-Кушинга;
- синдром Марфана – наследственное заболевание, связанное с патологией соединительной ткани;
- адреналовая гиперплазия – генетически обусловленное расстройство, при котором значительно снижена выработка кортизола.
Следует помнить, что стрии не единственный признак заболевания. Так, при болезни Иценко-Кушинга отмечается истончение кожного покрова, нехарактерный рост волос (усов и бороды у женщин), развивается ожирение по верхнему типу, повышается артериальное давление. Самостоятельное лечение в данном случае недопустимо, требуется обращение к специалистам.
Во время беременности из-за перерастяжения кожи живота и груди возникают радиальные растяжки. Также при резком наборе или потере массы тела могут появиться характерные полосы на бедрах, талии, ягодицах, животе.
Побочным эффектом при приеме стероидных гормонов может стать возникновение стрий. Часто гормональные препараты применяют без назначения специалиста для быстрого набора мышечной массы. В таком случае действие препарата и перерастяжение кожи нарастающей мускулатурой ведут к появлению стрий.
Если растяжки появились после целенаправленного изменения массы тела или после беременности, отсутствуют другие симптомы, и данная проблема доставляет только косметический дискомфорт, то следует проконсультироваться с дерматологом или врачом-косметологом по поводу методов коррекции нежелательного дефекта.
В случае если растяжки появились при внезапном наборе массы тела, есть другие проблемы с кожей, например, сухость, угри или пигментация, отмечается немотивированный подъем артериального давления, изменения настроения, то следует проконсультироваться с терапевтом , который после проведения скрининговых тестов направит к специалисту: эндокринологу , гинекологу , офтальмологу, кардиологу, гастроэнтерологу .
При появлении стрий у подростков необходимо обратиться к педиатру , который оценит динамику роста и физического развития ребенка, массу тела и ее соответствие росту, подскажет, каким образом скорректировать питание и физические нагрузки, а при необходимости направит к другим специалистам или назначит обследование.
Чаще всего пациент обнаруживает растяжки самостоятельно при визуальном осмотре. При наличии показаний врач может назначить комплекс лабораторно-инструментальных обследований. В него могут войти:
- клинический анализ крови ;
- общий анализ мочи;
- биохимический анализ крови ( уровень глюкозы крови , контроль уровня холестерина , липопротеинов очень низкой , низкой и высокой плотности, электролитов крови – калий, натрий , кальций , уровень креатинина , общего белка крови );
- анализ крови на уровень гликированного гемоглобина (для людей, страдающих сахарным диабетом);
- исследование уровня гормонов в крови: адренокортикотропного гормона (АКТГ) ; кортизола ;
- свободный кортизол в суточной моче ;
- определение уровня свободного кортизола в слюне , собранной пациентом в вечернее время (в 23:00);
- содержание в крови дегидроэпиандростерона-сульфата ;
- содержание в крови гонадотропинов: тестостерона , эстрадиола ;
- измерение артериального давления в домашних условиях с ведением дневника;
- электрокардиографическое исследование (ЭКГ);
- ультразвуковое исследование органов брюшной полости и почек ;
- компьютерная томография (КТ) надпочечников ;
- визуализация гипофиза: краниография, компьютерная томография, магнитно-резонансная томография.
Лечение растяжек – долгий и сложный процесс. Чтобы добиться эффекта, необходимо проводить комплексную терапию. В каждом отдельном случае специалист составляет индивидуальную программу лечения
Специалисты могут назначить курс лазерной и инъекционной терапии (мезотерапии). Все методы лечения направлены на восстановление микроциркуляции и структуры разрушенных областей кожи. Проводят меры для стимуляции клеточного роста и восполнения дефицита микроэлементов и витаминов. Также для лечения стрий используют различные пилинги, электрофорез лекарственных средств, магнитно-тепловую терапию, фонофорез, фототерапию, массажи, обертывания. В редких случаях при растяжках, занимающих большую площадь, может быть предложено хирургическое лечение.
Для профилактики возникновения растяжек, особенно пациентам группы риска (беременные женщины, подростки, люди с наследственной предрасположенностью, склонные к быстрому набору массы тела, и с эндокринными заболеваниями), рекомендуются соблюдение режима питания, умеренные физические нагрузки, ношение специального белья и бандажа. Хороший эффект дают косметические средства для питания и увлажнения кожи: крема, сыворотки.
Несмотря на то, что растяжки не наносят физического вреда здоровью, многие пациенты обращаются к врачам-косметологам и дерматологам с целью коррекции косметического дефекта.
Рано обнаруженные стрии лучше поддаются терапии.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!




Юлия, нет не пропадает. Становится все больше и больше. Просто зуд усиливается ночью и кажется во время стресса тоже

Посмотрела что вы принимали из лекарственных средств.
Фильтрум или Полисорб по 1 стол ложке 3 раза в сутки.
Цетеризин в таблетках по 1 в сутки, 10 дней.
Инъекции в/ м здесь необходимы, лучше обратиться к врачу очно для оценки Вашего состояния и контроля лечения!

Кристина, да. Был окситоцин и эпидуралка 2 дозы во время родов. Так же на 4 сутки была капельница окситоцина, чтобы вывести сгустки

На окситоцин крайне редко, но бывает лекарственнач токсикодермия. Как с молоком у вас? Не пропало надеюсь ещё? Постарайтесь сохранить гв хотя бы физически сцеживанием до облегчения, если есть прилив молока. Это лекарственнач токсикодермия. Вы сможете обратиться в стационар кожвендеспансера или вызвать скорую, чтобы вам поставили преднизолон или дексаметазон и ещё раз супрастин. Продолжать супрастин 3 дня, потом перейти на лоратадин или цетиризин. Наружно использовать акридерм мазь 2 раза в день.
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!




Здравствуйте! Это у вас фолликулит , воспаление волосяных фулликулов. Лечение наружно применять 1%-ный лосьон или гель с клиндамицином в течение 7–10 дней.

Причиной является несоблюдение личной гигиены, трение кожи об одежду, повышенное потоотделение , Небольшие повреждения кожи – царапины, порезы, расчесы ( например , после бритья)
Галимат, хожу в шортах по дому, гигиену соблюдаю, бритву я не использую вообще тем более на руках! После первых родов было тоже самое прошло через месяц! А после вторых держится уже два месяца и появляются новые

Причин там достаточно , в любом случае это занесение инфекции , поэтому и идёт такое воспаление + высыпания.
Галимат, подскажите пожалуйста! Возможно ли это на фоне моего плохого мазка отражаться? Сейчас пропила антибиотик вильпрлфен, пойду на повторный мазок! Вообщем я к тому что это грибковая инфекция и нужно все изнутри лечить ?

Может конечно . Возбудитель может быть бактериальным, грибковым, вирусным. Если грибковая инфекция то надо интраконазол принимать по 1 таблетке 2 раза в день 10 дней. А вы вместе с антибиотиков пробиотики пьете? Свечи какие назначали вагинально? В анализе , что именно лечите?
Галимат, да пила Аципол! Свечи не какие не ставила. фото анализа мазка прикрепила. посмотрите! Спасибо!

Это обычный мазок , у вас нет там грибковой инфекции , и антибиотики тут не показаны были. У вас немного воспаление и можно было просто свечи гексикон проставить по 1 свече вагильно 10 дней


Галимат, после родов выделения так и не остановились! Уже три месяца прошло! Выделения без запаха, в виде слизи! Немного темноватого цвета! Больше не какие анализы не сдавала!


Может скорее оттуда такие выделения ! Вам надо на ВПЧ сдать Анализ и сделать кольпоскопию с жидкостной цитологией.

Здравствуйте!Анастасия, это фолликулит - воспаление сально волосяных фолликулов.Возможно связано со снижением иммунитета.Проконтролируйте ОАК, нет ли анемии.
Гель"Циновит"- мыться вместо вашего геля для душа.Мыться только ладошкой, не мочалкой. Полотенцем не растирать кожу, а промакивать.Не лежать в ванной.Индивидуальное полотенце.Не спите с малышом в одной постели.
Крем "фуцидин" 2 раза в день.

Здравствуйте! Это обменный фолликулит.Возникает насыщен снижения иммунитета,что позволяет активизироваться местной флоре и вызывать ограниченные воспаления волосяных фолликулов.После родов организм перестраивается, происходит стресс иммунитета на фоне изменения гормонального статуса.Вам необходимо провести курс приёма поливитаминов с селеном,кожу простирайте салициловой кислотой

Здравствуйте Анастасия.
У Вас фолликулит + фолликулярный гиперкератоз.
Это заболевание кожи и ни как не связано с внутренними органами.
Для лечения используйте наружно раствор Зеркалин 2 раза в день на 10 дней + крем Цераве смягчающий 2 раза в день длительно.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиперпигментация кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
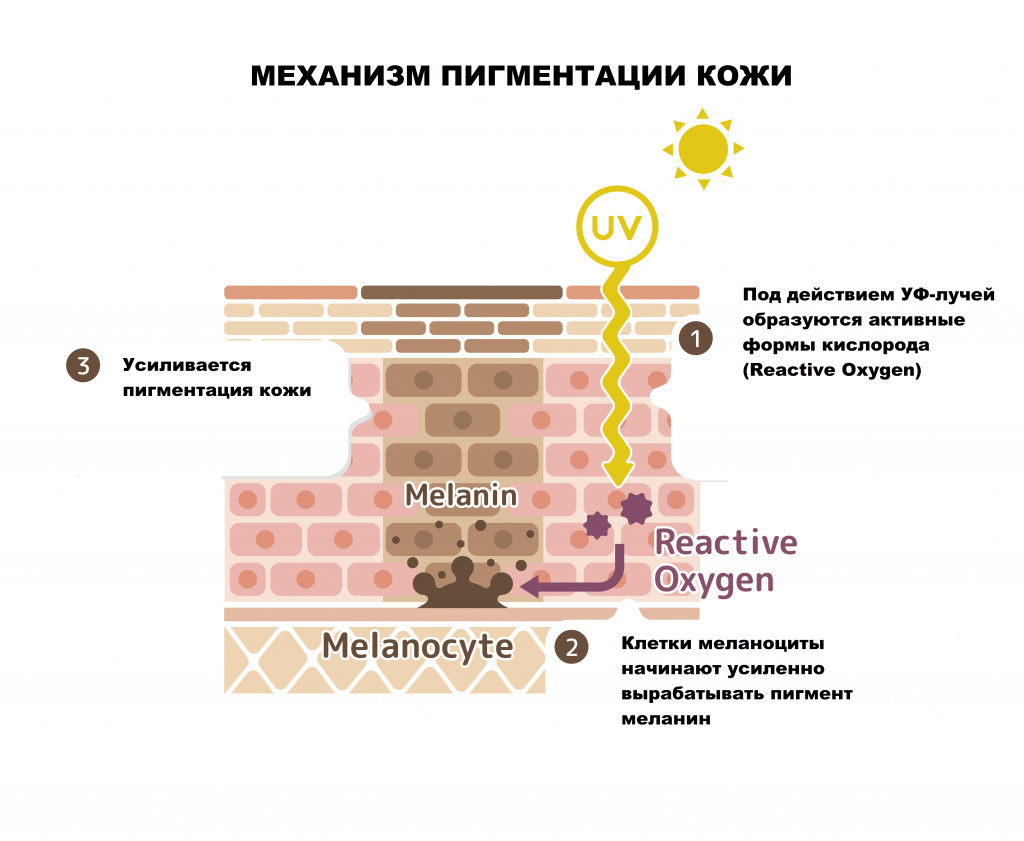
Гиперпигментация кожи – это различное по локализации, форме и размеру избыточное отложение пигмента меланина, приводящее к изменению цвета кожных покровов различной интенсивности.
Поверхностный слой кожи (эпидермис) представляет собой многослойный (пять слоев) эпителий. Наибольшее количество меланоцитов, главная функция которых - продукция меланина, находятся в базальном слое кожи (базальной мембране)
Формирование пигментных пятен во многом зависит от состояния базальной мембраны.

Разновидности гиперпигментации кожи
По механизму возникновения различают следующие виды гиперпигментации кожи:
- меланоцитарные – пигментация возникает за счет увеличения числа клеток меланоцитов;
- меланиновые – пигментация вызвана увеличением выработки и накопления меланина или снижением скорости обновления рогового слоя эпидермиса.
Возможные причины гиперпигментации кожи
Ученые выделяют несколько основных причин гиперпигментации кожи:
- генетическая предрасположенность;
- воздействие ультрафиолета (изолированно или в комбинации с другими причинами);
- ожоги (термические, химические, электрические);
- воспалительные процессы;
- инфекционные заболевания, в том числе паразитарные;
- эндокринные нарушения;
- метаболические нарушения;
- использование веществ растительного происхождения и лекарственных препаратов с фотосенсибилизирующим действием
Привычные для людей веснушки (эфелиды) являются ярким примером реализованной генетической предрасположенности, в основе которой лежит увеличение образования меланина.
При каких заболеваниях возникает гиперпигментации кожи
В группу меланоцитарных пигментаций входят различного вида лентиго.
Простое лентиго возникает в любом возрасте как одиночное (или множественное) образование размером до 5 мм, коричневого цвета. С течением времени не меняется.
При пигментной ксеродерме лентиго возникает в возрасте до 2 лет на участках кожи, подверженных воздействию солнца (на лице, шее, тыльной стороне кистей рук), затем распространяется по телу. Часто сочетается с кератозом – утолщением и шелушением кожи.
Солнечное лентиго появляется, как правило, после 40 лет на участках кожи, ранее подвергавшихся солнечным ожогам. Выглядит как пятна размером от 1 до 3 см, их цвет может варьироваться от светло-желтого до темно-коричневого.

Сетчатое лентиго напоминает черную кляксу и считается разновидностью солнечного лентиго. Чаще всего встречается у лиц с I и II фототипами кожи, у которых были в анамнезе сильные солнечные ожоги с образованием пузырей.
Реже встречаются другие виды лентиго, возникающие изолированно под воздействием ламп соляриев, лекарственной терапии (ПУВА-лентиго) или в составе синдромов с поражением других внутренних органов (например, при синдроме Пейтца–Егерса лентиго слизистой оболочки ротовой полости сочетается с полипами кишечника).
Гиперпигментация кожи может возникать при гормональном дисбалансе.
Например, во время беременности повышается уровень эстрогенов, и на фоне воздействия ультрафиолета может сформироваться хлоазма – округлые пятна разного размера и цвета на лице.
На поздних сроках беременности могут потемнеть имеющиеся родинки, веснушки, соски и ареолы грудных желез, белая линия живота, кожа вокруг пупка. Нередко хлоазма наблюдается у женщин, принимающих гормональные контрацептивы, а также с воспалительными или опухолевыми патологиями яичников. Редко хлоазма регистрируется у мужчин - как правило, у них обнаруживают повышенный уровень лютеинизирующего гормона и сниженный уровень тестостерона.
Гиперпигментация кожи по всему телу с более темными участками, открытыми для солнечных лучей, наблюдается при первичной или вторичной хронической недостаточности надпочечников (болезнь или синдром Аддисона) из-за низкого уровня гормона кортизола.
В результате избыточной функции щитовидной железы (тиреотоксикоза) возникает вторичная недостаточность коры надпочечников, при этом пигментация может быть диффузной или ограниченной в виде хлоазмы.
При заболеваниях, сопровождающихся крайней степенью истощения (кахексией), кожа шеи, живота, половых органов окрашивается в грязно-коричневый цвет.
Пигмент может накопиться в местах термического, химического или электрического ожога, травм с повреждением кожных покровов. Пигмент часто остается после разрешившихся фурункулов, карбункулов, крапивницы, красного плоского лишая, псориаза, а также после чесотки и педикулеза.
При меланозе Риля на тыльной стороне кистей и предплечья появляется синевато-коричневая сетчатая пигментация, то же происходит при контакте с синтетической одеждой, резиновыми изделиями или углеводородом, подкрепленном воздействием ультрафиолета.
Некоторые растения (бобовые, инжир, петрушка, цитрусовые) содержат фотосенсибилизирующие вещества – псоралены.
Присутствуя в пище, они увеличивают фоточувствительность кожи. Такие растения могут входить в состав косметических средств, - если нанести их на кожу, а затем выйти на солнце, то на месте нанесения возникнет гиперпигментация. Фотосенсибилизирующим действие обладают и некоторые лекарства: сульфаниламиды, тетрациклины, нейролептики и др. Прием цитостатиков замедляет скорость обновления эпидермиса, поэтому пигмент выводится медленнее.
К каким врачам обращаться при гиперпигментации
При возникновении гиперпигментации следует обратиться к врачу-дерматологу. Если в результате обследования выявятся патологии внутренних органов, может потребоваться консультация эндокринолога, терапевта, гинеколога, уролога и других специалистов, а если есть риск озлокачествления процесса – врача-онколога.
Диагностика и обследования при гиперпигментации кожи
Диагностика гиперпигментаций проводится на основании данных клинического осмотра и опроса пациента.
При необходимости врач может удалить пигментированное образование (например, сетчатое лентиго) с последующим гистологическим исследованием для подтверждения его доброкачественности.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.

Во время беременности организм женщины подвергается гормональным, физиологическим и эмоциональным изменениям. Эти изменения затрагивают все органы и системы, в том числе и кожу, ведь ее состояние и внешний вид находятся в прямой зависимости от состояния и процессов, которые происходят в организме в целом.
Факторы, влияющие на изменения, происходящие с кожей в период беременности:
- исходное состояние кожи
- гормональный статус
- особенности течения беременности
Даже сезонность и изменение рациона питания могут оказывать влияние на состоянии кожи во время беременности.
Причины появления послеродовой гиперпигментации
Изменения, происходящие с кожей в период беременности, в большинстве случаев физиологические. Это значит, что они часто и регулярно встречаются, и являются проявлением нормально протекающей беременности, не оказывают негативного влияния на здоровье матери и плода, ограничиваясь преходящими косметическими дефектами.
За внешний вид и состояние кожи отвечают три вида гормонов:
- женские половые гормоны (эстрогены)
- гормон беременности (прогестерон)
- меланоцитостимулирующий гормон
Эстрогены регулируют секрецию сальных желез, снижая ее. Это значит, что если до беременности вы были обладательницей жирной и проблемной кожи, то беременность окажет благоприятное влияние на состояние вашей кожи, она не будет такой жирной, уменьшатся угревые высыпания. Меньше повезло обладательницам сухой и нормальной кожи. Ведь их кожа, выделяющая и без того недостаточное количество кожного сала, станет более сухой. Это будет проявляться в виде стянутости кожи, шелушения, зуда и различных аллергических реакций.
Прогестерон влияет на эластичность кожи. Его колебания могут сделать кожу более тонкой и чувствительной. Однако возможен и обратный эффект — появление или усиление угревой сыпи.
Меланоцитостимулирующий гормон отвечает за пигментацию кожи. Увеличение его содержания приводит к гиперпигментации.
Встречаемость гиперпигментации во время беременности очень высока. Гиперпигментация обычно затрагивает участки кожи, изначально окрашенные сильнее. В этих участках выше содержание пигментных клеток и как следствие выше чувствительность к гормональным изменениям. Участки наиболее подверженные гиперпигментации:
- ареолы молочных желез
- подмышечные впадины
- вульва
- задний проход
- внутренняя поверхность бедер
- белая линия живота
- кожа лица (так называемая «маска беременных»)
Родинки, веснушки и родимые пятна, которые существовали до беременности, зачастую увеличиваются в размерах и темнеют. Не исключено появление новых родинок и пигментных пятен. Воздействие солнечных лучей усугубляет пигментацию. Поэтому необходимо избегать инсоляции и пользоваться солнцезащитными средствами с высоким фактором защиты. Особенно выражена гиперпигментация у темноволосых и смуглокожих женщин.
Методы лечения гиперпигментации после родов
1. Химические пилинги
В основе процедуры лежит отшелушивание верхних слоев эпидермиса за счет воздействия различных кислот. За счет этого происходит обновление и выравнивание кожного рельефа. Выбор пилинга зависит от глубины проникновения пигмента.
2. Мезотерапия с витамином С
Микроинъекции мезококтейля в дерму с созданием внутрикожного депо препарата. Витамин С обладает осветляющим действием на пигментные пятна. Курс назначается индивидуально в зависимости от давности и выраженности пигментных пятен, возраста и особенностей кожи.
3. Фототерапия и AFT-терапия
Основной механизм заключается в избирательном воздействии импульсного света на пигмент меланин. Повреждения кожного покрова и окружающих тканей не происходит. После первой процедуры уже заметен результат. Пигментное пятно становится менее выраженным. Но происходит это не сразу, а примерно через неделю после процедуры.
4. Лазерный пилинг или лазерная шлифовка лица
Пожалуй, самый радикальный метод борьбы с гиперпигментацией. Позволяет удалить старые, глубоко залегающие пигментные пятна. Суть метода в чередовании зон выпаривания эпидермиса с неповрежденной тканью. За счет фракций здоровой кожи происходит быстрое заживление и восстановление поврежденной ткани.
Как видно, методов лечения гиперпигментации после родов много. Выбор подходящей именно Вам процедуры зависит от множества вышеописанных факторов. Для получения более подробной информации, обращайтесь в наш медицинский центр. Мы с радостью поможем насладиться прелестью материнства! И пигментные пятна не будут Вас огорчать!
Читайте также:

