Идиопатическая прогрессирующая атрофия кожи что это
Обновлено: 27.04.2024
Локализованные мышечные атрофии. Трофические нарушения кожи.
Локализованные мышечные атрофии:
• Бывают врожденными и обозначаются в этих случаях как дисплазии. Особенно часто поражаются грудные мышцы и мышцы возвышенности большого пальца.
• Приобретенные локальные мышечные атрофии всегда являются следствием нервно-мышечного заболевания. Они сопровождаются — в зависимости от этиологии — парезами, утратой рефлексов, фасцикуляциями и/или нарушениями чувствительности.
- Если атрофии распределены симметрично, это всегда вызывает подозрение на миопатию (или спинальную амиотрофию). Например, при прогрессирующей мышечной дистрофии наблюдается относительно изолированная атрофия четырехглавой мышцы бедра или двуглавой мышцы плеча. Если атрофии локализуются в дистальных отделах конечностей, скорее всего, речь идет о миотонической дистрофии Штейнерта или полиневропатии (с нарушением чувствительности и утратой рефлексов в дистальных отделах конечностей).
- Односторонние приобретенные изолированные атрофии мышц всегда являются следствием поражения либо корешка, либо сплетения, либо периферического нерва (решающим для топического диагноза служит характерное распределение процесса атрофии и нарушений чувствительности) или же длительного бездействия мышцы (например, атрофия четырехглавой мышцы при артрозе коленного сустава, а также при саркоме бедра). Фокальные атрофии отдельных мышц или групп мышц, изолированные, а иногда и симметричные могут медленно прогрессировать в течение многих лет. Это признак очагового поражения ганглионарных клеток передних рогов либо вследствие ишемии в зоне кровоснабжения сулькокомиссуральной артерии, либо без видимой причины. Нередко поражаются икроножные мышцы.
При прогрессирующей мышечной дистрофии иногда в значительно атрофированных мышцах определяются участки с сохранными мышечными волокнами, которые выглядят как узелки. Их следует отличать от мышечного валика, образующегося при разрыве короткой головки двуглавой мышцы плеча и заметного на сгибательной поверхности плеча.
Контрактуры отдельных мышц вследствие соединительнотканного перерождения ткани приводят к их укорочению. Они развиваются, например, при миопатиях, особенно при мышечно-дистрофических процессах, после ишемии мышцы (контрактура сгибателей предплечья Фолькмана; ретракция мышц большеберцового ложа — разгибателей стопы и пальцев — при синдроме передней большеберцовой артерии) и после частых инфекционных заболеваний (контрактура четырехглавой мышцы бедра у маленьких детей, особенно после глубоких инъекций антибиотиков).

Кальцификаты в мышцах образуются в рамках универсального кальциноза, диффузно — при трихинозе, распространенные кальцификаты обнаруживаются при «невротическом» миозите и при механических воздействиях, например, в отводящих мышцах бедра при так называемых «ногах кавалериста».
Трофические нарушения кожи
Генерализованные изменения кожи практически всегда служат признаком дерматологического заболевания:
• Для невролога имеет клиническое значение лишь «преждевременное старение» кожи при прогерии (болезнь Вернера), которая часто сопровождается низким ростом, ранней сединой, иногда атрофией мышц, преждевременной кальцификацией артерий и другими характерными для пожилого возраста изменениями органов,
• а также ряд нейрокожных заболеваний, например ихтиоз при синдроме Шегрена—Ларссона.
Локализованные изменения кожи имеют большое значение в практике невролога:
• С одной стороны, они могут быть признаком заболевания периферической нервной системы:
- при поражениях периферических нервов кожа становится сухой, гладкой, папиллярный рисунок усилен, иногда наблюдается гиперкератоз;
- при опоясывающем лишае (герпесе) после исчезновения пузырьков нередко наблюдается сегментарная атрофия кожи, ливедо или белые пятна в зоне высыпаний;
- при проказе выявляются белые пятна на коже, в их зоне нарушена болевая чувствительность;
- при сирингомиелии. полиневропатиях, а также при диабете и склеродермии образуются язвы. При выявлении трофической язвы необходима дифференциальная диагностика с редко встречающейся сенсорной корешковой невропатией или сосудистыми нарушениями. Расположение и сопутствующие симптомы являются решающими для постановки диагноза.
• С другой стороны, изменения кожи сопровождают ряд факоматозов, являясь для некоторых из них диагностически важными, патогномоничными признаками:
- пятна цвета «кофе с молоком», если их более пяти, свидетельствуют о нейрофиброматозе Реклингхаузена;
- белые участки депигментации служат у детей ранним признаком туберозного склероза мозга, для которого характерна также
- аденома сальных желез (невус Прингла), располагающаяся по средней линии лица — особенно на лбу, спинке носа или щеках, которая может значительно выступать над кожей в виде опухоли и быть покрыта угрями; - иногда на лице локализуется невус в зоне иннервации одной или нескольких ветвей тройничного нерва, характерный для третьего факоматоза — энцефалофациального ангиоматоза Стерджа— Вебера. Кроме того, изменения кожи наблюдаются при целом ряде нейрокожных синдромов, перечисление которых выходит за рамки этой книги.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Атрофодермия – вариант атрофии кожи, включающий в себя ряд заболеваний, в основе которых лежат дегенеративно-атрофические процессы в эпидермисе и дерме. Заболевание обладает тенденцией к затяжному течению, не имеет гендерной составляющей, внесезонное. Клиника каждой патологии, входящей в группу атрофодермии, специфична; общей чертой является образование на кожных покровах атрофических очагов. В диагностике решающее значение принадлежит гистологическому исследованию биоптата кожи. Лечение симптоматическое (витаминотерапия, физио- и бальнеотерапия), прогноз благоприятный. В течении атрофодермии есть онкологический вектор.
Общие сведения
Атрофодермия – несколько редко встречающихся хронических патологий, имеющих в своей основе комплекс дистрофических изменений кожи, занимающих промежуточное положение между классической атрофией кожи и классической склеродермией. Они могут быть врождёнными и приобретёнными, симптоматическими или выступать в качестве самостоятельного заболевания. Причины и механизм развития атрофодермии являются предметом исследования дерматологии на протяжении столетия, но до конца не выяснены и сегодня. Например, червеобразная атрофодермия была описана в конце XIX столетия при изучении фолликулярного кератоза бровей (надбровной эритемы Унна), как исход этого заболевания. Сетчатая атрофодермия известна под названием пойкилодермии Якоби с 1906 года (сетчатая эритематозная атрофодермия Мюллера, эритематозно-атрофическая пойкилодермия Милиана—Перена, атрофический дерматит Глюка, синдром Томсона, синдром Ротмунда). Ограниченная атрофодермия Пазини-Пьерини впервые описана в 1875 году, а невротическая атрофодермия - в 1864 английским хирургом Педжетом.
Клиническая картина атрофодермии в каждом отдельном случае имеет свои особенности. Поскольку точно этиология заболевания не установлена, лечение симптоматическое. Актуальность связана с возможностью перерождения пойкилодермического процесса в злокачественное новообразование.

Причины атрофодермии
Атрофодермия возникает из-за нарушения питания всех слоёв кожи в результате точно не установленных причин. Дерматологи считают, что в основе сетчатой атрофодермии (пойкилодермии) лежат сосудистые расстройства - запустевание, сужение просвета сосудов, питающих кожу - нейроэндокринного или инфекционно-токсического характера (радиационное облучение, УФО, системные дерматозы).
Червеобразная атрофодермия появляется вследствие изменения трофики кожи, деструкции её желёз из-за эндокринно-вегетативных расстройств (нарушение синтеза витамина А, сахарный диабет). Нейротическая атрофодермия – результат нарушений в центральной и периферической нервной системах, приводящих к расстройству обменных процессов (полиневриты, повреждение нерва). Ограниченная атрофодермия Пазини-Пьерини имеет в своей основе сочетание всех вышеперечисленных причин на фоне резкого ослабления общего и местного иммунитета.
Классификация атрофодермии
Классификация атрофодермии – это, скорее, количественная расшифровка заболеваний, входящих в её группу. Различают:
- Атрофодермия червеобразная – заболевание молодых, основным элементом является симметрично расположенная на щеках фолликулярная пробка с исходом в мелкий атрофический рубчик. Такая сетчатая «изъеденность» кожи напоминает кору дерева или медовые соты.
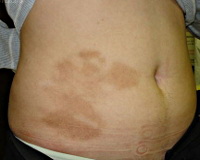
- Атрофодермия идиопатическая Пазини-Пьерини – редкое заболевание, поражает преимущественно молодых женщин. Локализуется на туловище. Первичный элемент - овальное пятно, западающее в центре, которое трансформируется в бляшку, а затем в ограниченный очаг атрофии.
- Атрофодермия невротическая – поражается кожа конечностей, нарушается трофика тканей с появлением очагов атрофо-дистрофии, истончением ногтей и выпадением волос.
- Атрофодермия сетчатая (пойкилодермия) – заболевание вне возраста и пола. Локализуется чаще всего на открытых участках кожи в виде эритемы с исходом в пигментированный очаг атрофии.
Симптомы атрофодермии
Клиника атрофодермии индивидуальна для каждого заболевания, входящего в группу этой патологии. Червеобразная атрофодермия имеет самую характерную клиническую картину: у молодых людей на щеках появляются симметрично расположенные мелкие (1-3 мм), западающие дефекты кожи причудливых очертаний глубиной до 1 мм. Это – деформированные фолликулы, заполненные, как правило, сальными пробками. Они сливаются, образуют пересекающиеся «волны», «линии», «ячейки», которые, вместе с участками нормальной кожи между ними напоминают рисунок коры дерева, изъеденной червяками, или медовых сот. С возрастом симптомы сглаживаются.
Клиника идиопатической формы напоминает ограниченный очаг поверхностной склеродермии, он вдавлен в окружающую здоровую кожу, небольшого размера (до 2 см), овальной формы, мягкий при пальпации, телесного цвета, единичный или множественный, имеет тенденцию к слиянию с образованием фестончатых форм. Располагается на животе или спине.
Невротическая форма характеризуется поражением пальцев рук и ног: кожа лоснится, напряжена, кажется, что при сгибании кисти или стопы она «лопнет», кожные покровы приобретают синюшный оттенок, как при акроцианозе, из-за недостаточного капиллярного кровоснабжения. Со временем, питание данного участка кожи практически прекращается, она становится мертвенно-бледной, истончается, в очаге атрофии наблюдаются прозрачные ногтевые пластинки и выпадение волос.
Пойкилодермия, или сетчатая атрофодермия, располагается на открытых участках кожи, в зоне декольте. Визуально выглядит, как пятнистая поверхность кожи из-за чередования атрофических, пигментированных пятен с депигментированными. Возможна трансформация в меланодермию, грибовидный микоз.
Диагностика и лечение атрофодермии
Диагностируется атрофодермия на основании клинических проявлений и результатов гистологических исследований. Потоморфологическая картина каждой патологии индивидуальна. Дифференцируют заболевание с парапсориазом, склеродермией, дерматмиозитом, лучевыми дерматитами, грибовидным микозом, меланозом, кератозом Сименса, синдромом Базекса, надбровной ульэритемой, ветрянкой, вульгарными угрями. Основа дифференциальной диагностики - клиника в сочетании с результатами биопсии кожи.
Лечение заключается в санации очагов хронической инфекции, в первую очередь, туберкулёза, сифилиса. Необходима эффективная терапия длительно существующих соматических заболеваний (сахарный диабет, заболевания щитовидной и паращитовидной железы, ревматизм, ожирение). Симптоматически применяют витаминотерапию (витамин А, наружно и внутрь, поливитамины), средства, улучшающие трофику тканей (декспантенол), препараты железа, диазепам. Эффективны тепловые процедуры, дермабразия, ванны с отрубями, морские, радоновые ванны; грязелечение (Крым, Нафталан), массаж и занятия физкультурой для улучшения питания кожи.
Профилактика атрофодермии заключается в приоритете здорового образа жизни. Прогноз благоприятен для жизни. При пойкилодермии необходимо обязательное наблюдение у дерматолога из-за возможности перерождения в ретикулосаркоматоз.
Синдром Пазини-Пьерини (Pasini-Pierini) - синонимы, авторы, клиника
Синонимы синдрома Пазини-Пьерини. Прогрессирующая идиопатическая атрофия кожи. Идиопатическая атрофия кожи (Pasini—Pierini).
Определение синдрома Пазини-Пьерини. Так называемая ограниченная прогрессирующая идиопатическая атрофия кожи.
Автор. Pasini Augustin — современный итальянский дерматолог, Майланд. Pierini Louis — современный аргентинский дерматолог. Впервые синдром описали в 1923 г. Pasini и в 1936 г. Pierini и D. Vivoli. В течение последних 20 лет Pierini опубликовал много работ по поводу этого заболевания. Возможно, что статья Nobl, опубликованная в 1908 г., была первым описанием синдрома.
Симптоматология синдрома Пазини-Пьерини:
1. Начало заболевания в течение второго десятилетия жизни, лишь редко после 20-летнего возраста.
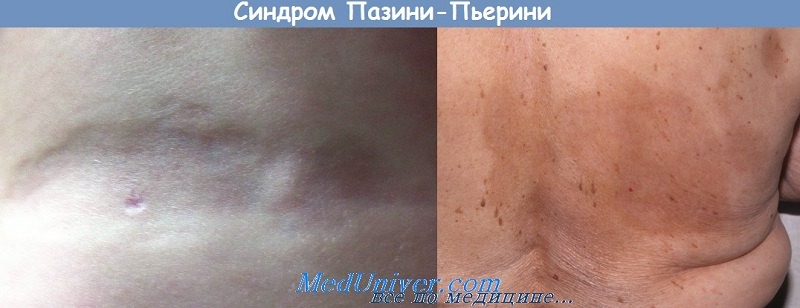
2. Развитие под кожной поверхностью изолированно расположенных, резко отграниченных круглой или овальной формы очагов синюшно-фиолетового, серо-голубого или коричневатого цвета. Позднее маленькие очаги сливаются друг с другом, образуя большие бляшки (размером до ладони) с выпуклыми краями. Расположение очагов и бляшек часто сегментарное, подобно herpes zoster. Воспалительные проявления всегда отсутствуют.
3. В глубине атрофических кожных участков могут быть видны глубокие кожные вены.
4. Типична локализация высыпаний: они располагаются только на туловище, преимущественно на спине и реже на животе. Очень редко наблюдают высыпания на проксимальных отделах конечностей. Лицо никогда не поражается. Высыпания часто расположены двусторонне и симметрично.
5. Чаще болеют женщины.
6. Течение: медленное прогрессирование процесса в течение 10—20 лет. Ремиссий, по-видимому, не бывает.
Этиология и патогенез синдрома Пазини-Пьерини. Pasini предполагал связь с туберкулезом. В настоящее время думают о семейном (наследственном?) неврогенном расстройстве (заболеваемость родных братьев и сестер), в пользу чего свидетельствует и расположение высыпаний. Связь с ограниченной склеродермией? Другие моменты, связанные с нозологической самостоятельностью заболевания, неизвестны.
Патологическая анатомия. Атрофия и истончение средних и глубоких отделов дермы; эпидермис и подкожножировая ткань нормальны. Особенно характерно истончение сетчатого слоя без выраженных дегенеративных изменений коллагеновых и эластических волокон. Признаков воспалительных проявлений нет.
Дифференциальный диагноз. Ограниченная склеродермия. S. Goltz—Gorlin (см.).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Нарушения подкожной жировой клетчатки. Трофические изменения ногтей и волос.
Атрофия жировой ткани может быть в той или иной степени генерализованной:
• Выраженная генерализованная атрофия жировой ткани, поражающая сначала область лица, особенно жировые подушечки Биша, а позднее распространяющаяся иногда на всю верхнюю половину тела, обозначается как прогрессирующая липодистрофия Морганьи—Барракера—Симонса. Голова пациента напоминает череп трупа, часть жировой ткани «опускается» в нижнюю половину тела. Наряду с приобретенной встречается и врожденная форма этого синдрома, при которой подкожная жировая ткань отсутствует с самого рождения.
• Выраженное уменьшение объема подкожной жировой клетчатки возможно в рамках прогерии (синдрома Вернера, см. выше).
• При психогенной анорексии наблюдается генерализованная атрофия подкожной жировой клетчатки,
• как и при синдроме Русселя у детей при опухоли промежуточного мозга
• или в рамках тяжелого соматического заболевания, вызывающего кахексию.
Локальная атрофия подкожной жировой клетчатки наблюдается:
• При локальных формах липолистрофии, описанных как семейная частичная липодистрофия, липодистрофия лица или конечностей.
• Вследствие подкожных инъекций инсулина (липодистрофия).
• При хроническом местном сдавлении, например, у прачек (липоатрофия в форме полукруга), которые прижимаются бедром к краю стиральной доски.
• Сопровождают изменения кожи при склеродермии и лепре.

Локальное увеличение объема подкожной жировой клетчатки наблюдается прежде всего:
• Симметричное в области затылка — при синдроме Маделунга.
• Множественное, с беспорядочным распределением
- чаще всего в отсутствие болевых ощущений — при множественной липоме (необходим дифференциальный диагноз с нейрофибромами при нейрофиброматозе Реклингхаузена, см. выше);
- сопровождается болью при болезненном ожирении Деркума.
Кальцификаты в подкожной жировой клетчатке выявляются:
• При универсальном подфасциальном кальцинозе в области мышц, прежде всего у молодых девушек в связи с миопатией.
• При склеродермии.
Трофические изменения ногтей
Генерализованные изменения ногтей наблюдаются:
• Чаще всего не имеют значения для невролога и встречаются в рамках кожных заболеваний, например, при микозах, псориазе и т.п.
• В практике невролога:
- белые полоски Миса, которые образуются в области ногтевой выемки при отравлениях (например, мышьяком или таллием), часто сопровождаются выпадением волос и полиневропатией и распространяются к верхушке ногтя в течение 6 месяцев.
Локальные изменения ногтей нередко наблюдаются в рамках неврологических заболеваний:
• При поражениях отдельных периферических нервов в виде:
- замедленного роста и изменения формы ногтей, которые становятся более выпуклыми и ломкими;
- или обнажения ногтевого ложа, симптома Альфельда.
• Гломусная опухоль болезненна при прикосновении и выглядит как голубоватое блестящее пятно под ногтем.
Трофические изменения волос
Нарушения роста и состояния волос редко имеют значение для неврологического диагноза. Локализованное выпадение волос наблюдается, например:
• при невропатии тройничного нерва;
• но значительно чаще — в форме гнездной алопеции — в рамках дерматологического заболевания, обусловленного иммунными факторами.
Генерализованные изменения волос характерны:
• Для патологически ранней седины, например:
- при прогерии или
- после тяжелого менингита.
• Изменение качества волос наблюдается при некоторых важных для невролога состояниях недостаточности ферментов и при нарушениях обмена вешеств у детей (нейротрихоз).
Повышенное оволосение:
• Локализованное — характерно для пигментно-волосяного невуса.
• Генерализованное — наблюдается, например:
- при врожденном гипертрихозе;
- при применении некоторых препаратов, например тестостерона или кортизона;
- при синдроме поликистоза яичников.
Приступообразные эпизоды генерализованных пилорических реакций и появления «гусиной кожи», сопровождаемые парестезиями во всем теле, описаны в качестве начального симптома височного припадка.
- Вернуться в оглавление раздела "Неврология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Идиопатическая атрофодермия Пазини-Пьерини (синонимы: поверхностная склеродермия, плоская атрофическая морфеа) представляет собой поверхностную крупнопятнистую атрофию кожи с гиперпигментацией.
Причины и патогенез заболевания не установлены. Существует неврогенный (расположение очагов по ходу нервного ствола), иммунный (наличие в сыворотке крови антиядерных антител) и инфекционный (обнаружение в сыворотке крови антител Borrelia burgdorferi) генез заболевания. Наряду с первичной атрофодермией, вероятно, существует форма, близкая или идентичная поверхностной очаговой склеродермии. Возможно их сочетание. Описаны семейные случаи.
Симптомы идиопатической атрофодермии Пазини-Пьерини. Идиопатической атрофодермией Пазини-Пьерини чаще болеют молодые женщины.
Клинически преимущественно на коже туловища, особенно вдоль позвоночника, на спине и других участках туловища, имеются немногочисленные крупные поверхностные, слегка западающие очаги атрофии с просвечивающими сосудами, округлых или овальных очертаний, коричневатого или ливидно-красного цвета. Характерны гиперпигментация в очагах поражения, Могут быть диссеминированные мелкопятнистые очаги на туловище и проксимальных отделах конечностей. Субъективные расстройства отсутствуют, течение длительное, прогрессирующее, наряду с увеличением старых очагов могут появляться новые. Возможна спонтанная стабилизация процесса. Количество очагов поражения может быть самое разнообразное - от одного до нескольких.
Образуются крупные овальные или округлые поверхностные, слегка западающие очаги атрофии с просвечивающимися сосудами коричневатого или ливидно-красноватого цвета. Характерно наличие гиперпигментации. Кожа вокруг очага поражения не изменена. Уплотнение в основании бляшек почти полностью отсутствует. У большинства больных лиловый венчик по периферии очагов отсутствует. Возможно сочетание с очаговой склеродермией и (или) склероатрофическим лихеном.
На основании клинического наблюдения некоторые дерматологи считают идиопатическую атрофодермию Пазини-Пьерини переходной формой между бляшечной склеродермией и атрофией кожи.
Патоморфология. В свежих очагах поражения наблюдаются отек дермы, расширение кровеносных (особенно капилляров), а также лимфатических сосудов. Стенки лимфатических сосудов слегка утолщенные и отечные. В более старых очагах отмечается атрофия эпидермиса, в базальных клетках - значительное количество меланина. Дерма отечная, сетчатый слой ее значительно истончен, пучки коллагеновых волокон верхних отделов дермы еще более утолщены по сравнению со свежими очагами, иногда уплотнены и гомогенизированы. Подобные изменения коллагеновых волокон могут наблюдаться и в более глубоких отделах дермы. Эластические волокна большей частью не изменены, но местами они фрагментированы, особенно в глубоких отделах дермы. Сосуды расширены, вокруг них находятся лимфоцитарные инфильтраты, которые могут наблюдаться и перифолликулярно. Придатки кожи большей частью без особых изменений, лишь в местах уплотнения и склерозирования коллагена они могут быть сдавлены фиброзной тканью, а иногда и полностью замещены ею.
Гистогенез мало изучен. Имеются предположения о возможном нейрогенном или об иммунном генезе процесса. Существует также гипотеза об инфекционном происхождении заболевания, основанная на обнаружении у части больных повышенного титра антител к возбудителю боррелиоза - Borrelia burgdorferi.
Дифференциальный диагноз. Данное заболевание следует отличить от очаговой склеродермии. При дифференциальной диагностике необходимо учесть, что при атрофодермии Пазини-Пьерини отмечаются отек коллагена в средней и нижней частях дермы, отсутствие склероза, изменение эластической ткани вследствие отека и явления застоя в глубоких сосудах.
Лечение идиопатической атрофодермии Пазини-Пьерини. На ранней стадии назначают пенициллин по 1 млн ЕД. в сутки в течение 15-20 дней. Наружно применяют средства, улучшающие кровообращение и трофику тканей.

[1], [2], [3], [4]
Читайте также:

