Грибок стопы когда горят стопы ног
Обновлено: 03.05.2024
Грибок стопы встречается довольно часто 1 и требует специального лечения. Эта болезнь поражает кожу ног и вызывает неприятные ощущения 2 . Если не принять все необходимые меры, грибок может распространиться далее, в том числе на ногти 3 .
Лучшая среда для размножения патогенных возбудителей грибковой инфекции — это тепло и влажность, поэтому заражение чаще всего происходит в бассейнах, душевых, банях и саунах 3 , где споры грибка могут оставаться на поверхностях пола, элементах мебели и оборудования, на ковриках и покрытиях. Помимо этого, грибку на коже ног более подвержены люди (чаще мужчины), которые носят тесную, закрытую и неудобную обувь 2 .
Сахарный диабет, ожирение, варикозное расширение вен и некоторые другие хронические заболевания могут увеличивать риск заразиться грибковой инфекцией стоп.
Эндокринные нарушения, недавние травмы конечностей, переохлаждение и недостаточное кровообращение входят в факторы риска 3,4 .
Грибок кожи стопы может встречаться у военных, спортсменов, шахтеров — то есть людей, вынужденных проводить долгое время в закрытых и влажных пространствах и обязанных носить обувь определенного типа, что вызывает постоянную травматизацию кожи стопы, а также ногтевых пластин 3 .
Симптомы грибка стопы
Симптомы грибка стопы могут проявляться спустя определенный период после заражения.
О наличии болезни могут свидетельствовать следующие факторы:
- Повышенная сухость кожи стопы;
- Покраснения и раздражения на ступнях, между пальцами;
- Мелкие трещины на коже;
- Зуд;
- Повышенная потливость;
- Покраснение 5 ;
При первых же признаках грибка кожи нужно немедленно обратиться к специалисту, который проведет соответствующие анализы и определит тип патогенного организма, поразившего стопу. В соответствии с этим будет принято решение о том, как лечить грибок стопы 2
Медикаментозное лечение грибка стопы
Современные принципы лечения подобных заболеваний предполагают борьбу с причиной — патогенным грибком. Так, ряд медицинских препаратов последнего поколения воздействует непосредственно на грибок, что способствует прекращению его роста. Кроме того, необходимо и устранение сопутствующих факторов (в число которых входит постоянная травматизация стоп, присутствие влажной теплой среды, повышенное потоотделение в области стоп) 2 .
Местное лечение играет важную роль в устранении грибка стопы ног. Как правило, для этого используются кремы, спреи и мази, которые продаются в аптеках.
Противогрибковые кремы, мази способны воздействовать на основные типы грибка.
Ряд антимикотических средств, среди прочего, оказывает антимикробное и противовоспалительное действие, устраняя и бактериальную флору, которая может сопровождать грибковую инфекцию 6 . Нужно помнить о том, что лечение может потребовать времени. Разовое или периодическое нанесение препарата на пострадавшую поверхность может не дать желаемого результата. Поэтому это следует делать регулярно – в соответствии с рекомендациями специалиста.
Чем лечить заболевание
В первую очередь необходимо проконсультироваться со специалистом, который подберет соответствующее лечение. Так, одним из решений может являться крем Экзодерил ® . Его активное вещество нафтифин действует на широкий спектр возбудителей грибка (дерматофиты, плесневые и дрожжевые грибы 8 ).
Перед использованием препарата нужно тщательно вымыть и просушить стопы 8 .
Экзодерил ® крем распределяется по пораженной поверхности кожи с небольшим захватом здоровых участков. Регулярное нанесение крема на пораженные поверхности (один раз в сутки) способствует избавлению как от неприятных симптомов, например зуда и покраснения 9 , так и от самих патогенных организмов. При лечении грибка кожи стоп требуется ежедневное применение препарата. Курс может длиться несколько недель. Экзодерил ® крем применяется один раз в сутки при грибке кожи, что весьма удобно. После того, как неприятные симптомы грибка исчезнут, а кожа стопы обретет здоровый вид, не следует сразу останавливать процесс лечения. Нужно применять Экзодерил ® в точном соответствии с рекомендациями специалиста и с инструкцией.
Профилактика грибка кожи стоп
Для предотвращения повторного заражения необходимо внимательно следить за состоянием кожи ступней и соблюдать все меры предосторожности и личной гигиены.
Нельзя пользоваться чужими предметами одежды и обуви, даже внутри одной семьи. Так, у каждого должно быть свое полотенце, губка, мочалка.
Во время посещения общественных мест — бань, саун, бассейнов, спортивных комплексов — нужно всегда иметь с собой собственную пару сменной обуви для перемещения по раздевалке и душевым.
Для себя следует выбирать удобную обувь, желательно из натуральных и дышащих материалов 3,10 .
В целях профилактики заболеваний необходимо поддерживать здоровое кровообращение в конечностях, что повышает сопротивляемость патогенным микроорганизмам на местном уровне, в том числе и грибковым 3,10 .
- Хи Чон Юн и др. Эпидемиология и здоровье: журнал. 2014; 36: e2014017. / Hee Jung Yoon, et al. Epidemiol Health. 2014; 36: e2014017.
- Наружная терапия микозов стоп. Пособие для врачей. (Под редакцией Сергеева Ю. В.). М.: Национальная академия микологии. 2005. Стр. 11.
- Сергеев А. Ю. Грибковые заболевания ногтей. М.: Национальная академия микологии — Медицина для всех. 2001.
- Белоусова В.А. Дерматофитии — актуальная проблема современной дерматологии. Регулярные выпуски «РМЖ» № 17 от 02.09.2003 стр. 980.
- Родионов А.Н. Грибковые заболевания кожи. Руководство для врачей. 2-е изд., испр. СПб, 2000. 288 с. Современная медицина.
- Котрехова Л.П., Вестник дерматологии и венерологии. 2015; 3: 153–160.
- Нафтифин активен в отношении дерматофитов, аспергилл, дрожжевых грибов рода кандида и питироспорум и некоторых других грибов
- Инструкция по применению лекарственного препарата Экзодерил ® крем
- Покраснение — признак воспаления при дерматомикозах
- Лыкова С, Немчанинова О, Спицына А. Онихомикоз: лечение и профилактика. Врач. 2016(3):11-5.
Данный сайт принадлежит АО «Сандоз» и является официальным источником информации о бренде Экзодерил ®
© 2021 Sandoz. Рег. номера: П N011273/02, N011273/01, ЛП-003919
МНН: нафтифин (Экзодерил ® ), аморолфин (Экзоролфинлак ® )
RU2001792933
НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ. ПРИ ПОЯВЛЕНИИ ВОЗМОЖНЫХ ПРИЗНАКОВ ГРИБКА ОБРАТИТЕСЬ К СПЕЦИАЛИСТУ
Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 37 лет.
Над статьей доктора Есипенко И. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон. [10]

Главная причина ДС — это сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «сахарный диабет» должен помнить о таком грозном возможном осложнении.
Хронические раны на ногах у людей с сахарным диабетом встречаются в 4-15 % случаев. В некоторых случаях они становятся первым признаком развившегося диабета [10] .
Основные «пусковые механизмы» развития язв при СДС:
1. Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
- несоответствующий размер обуви (меньше или больше, чем нужно);
- стоптанные и/или высокие каблуки;
- рубец на стельке;
- дефект подошвы;
- мокрая обувь;
- несоответствие обуви времени года.
2. Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
3. Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-"мозолью" в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
4. Микротравмы:
- укусы животных;
- уколы шипами растений;
- порезы при педикюре и т. п.
5. Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.

6. Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.

Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы диабетической стопы
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
- онемение, зябкость, жжение, отёки в стопах и другие неприятные ощущения;
- выпадение волос на на стопах и голенях, потливость стоп;
- изменение окраски кожи (гиперемия, гиперпигментация, цианоз);

- утолщение, расслаивание, изменение формы и цвета ногтевых пластинок;
- кровоизлияния под ногтевой пластинкой в виде «синяков» под ногтями;

- деформация стоп;
- снижение чувствительности стоп — вибрационного, температурного, болевого и тактильного восприятия;
- боль в области стопы и язвы, возникающая как в покое или ночью, так и при ходьбе на определённые расстояния;
- истончение кожи, шелушение;

- понижение или увеличение температуры стоп и голеней;
- длительная эпителизация (заживление) микротравм — до двух месяцев, при этом остаются коричневые рубцы;

- трофические язвы, длительно не заживающие на стопах.

Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Патогенез диабетической стопы
Механизм развития СДС представляет собой следующую последовательность нарушений:
- Снижается выработка гормона инсулина.
- Увеличивается уровеь глюкозы в крови — развивается гипергликемия.
- Блокируется кровоток в мелких сосудах, через сосудистую стенку перестаёт поступать кислород и другие микроэлементы.
- Разрушаются нервные волокна и рецепторы.
- Наступает микро- и макроишемия тканей стопы.
- Образуются трофические язвы.
Таким образом, при СДС происходит повреждение всех тканей ноги.

В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
- на стенках сосудов скапливаются иммунологические вещества;
- мембраны становятся отёчными;
- просвет сосудов сужается.
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.

Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей. [9]
Классификация и стадии развития диабетической стопы
Классификация I Международного симпозиума по диабетической стопе
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой. [1] Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
- нейропатическая инфицированная стопа:
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.


Классификация Вагнера
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС: [6] [7]
- Стадия 0 — изменение костной структуры стопы — артропатия;
- Стадия 1 — изъязвление (язвы) кожи;
- Стадия 2 — изъязвление всех мягких тканей, дном язвы являются кости и сухожилия;
- Стадия 3 — абсцедирование и остеомиелит (воспаление костной ткани);
- Стадия 4 — образование гангрены дистальных отделов стопы (пальцев);
- Стадия 5 — образование гангрены стопы и отделов голени.

Классификация Техасского университета
Данная классификация была разработана в 1996-1998 годах. [8] В её основе лежит оценка язвы по глубине, наличию инфицирования и ишемии — риска ампутации конечности.
Жжение в ногах — раздражающее ощущение жара, чаще ниже коленного сустава, но допускается и выше. Бывает физиологическим, как реакция на чрезмерные физические, психоэмоциональные перегрузки, при этом общее состояние сохраняется в норме. Если жжение в ногах сочетается с чувством покалывания, онемения, болью, другими болезненными симптомами, важно сразу обратиться за врачебной помощью, пройти обследование, так как подобные состояния представляют угрозу и потенциальную опасность для жизни человека.
Причины жжения в ногах
Причины жжения в ногах могут быть связаны, как с неправильным образом жизни, так и с заболеваниями. У здоровых людей симптомы жжения в ногах вызваны ношением неудобной обуви, переутомлением, алкогольной и лекарственной интоксикацией, частыми переохлаждениями, голоданием, мышечным перенапряжением, обезвоживанием, дефицитом витаминов, аллергией, неудобной позой для сна.
Ощущение жжения выше или ниже коленного сустава — симптом широкого круга заболеваний. К таким относят:
- сахарный диабет;
- варикозное расширение вен;
- облитерирующий атеросклероз;
- тромбофлебит;
- узелковый периартериит;
- нарушение или прекращение функций почек;
- артриты и артрозы воспалительного, инфекционного, травматического характера;
- поражение грибком стопы;
- злокачественные и доброкачественные опухоли;
- плоскостопие;
- заболевания крови.
Вызывать ощущения жжения нижних конечностей на ранней стадии могут заболевания позвоночника, как межпозвоночная грыжа, остеохондроз пояснично-крестцового отдела, сколиоз. кифоз, лордоз.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Цитата от специалиста ЦМРТ

Цитата от специалиста ЦМРТ
Жжение в ногах может свидетельствовать о чрезмерных физических или психоэмоциональных нагрузках, а также являться симптомом других серьезных заболеваний. Определить причину может только квалифицированный и опытный специалист. Не занимайтесь самолечением и не откладывайте визит к врачу.

Типы жжения в ногах
Ощущения жжения начинаются с незначительного повышения температуры, человек спит с непокрытыми ногами. Иногда, чтобы уменьшить чувство жара прикладывает к конечностям холод или опускает в холодную воду. При ярко-выраженном жжении в ногах непроизвольно изменяется походка, из-за постоянного чувства дискомфорта нарушается ночной сон, человек становится раздраженным, нервным, жалуется на общую слабость, недомогание, тяжесть и боли в ногах.
При заболеваниях сосудов и сердца, как варикозное расширение вен, атеросклероз одновременно с симптомами жжения в ногах появляется одышка, синюшность кожи, “звездочки” и “сеточки” на коже нижних конечностей, отеки, потеря гибкости и чувствительности. Сахарный диабет характеризуется сухостью кожи, сопровождающейся зудом и жжением, повышенным аппетитом, обильным и учащенным мочеиспусканием, слабостью, судорогам в икроножных мышцах. Грибковые поражения внешне определяются изменениями состояния и структур кожи, сухостью, шелушением, сильным зудом, воспалительными явлениями ,мокнутием.
Методы диагностики
При часто повторяющихся симптомах жжения в ногах необходима консультация флеболога, ортопеда. В зависимости от того, симптомом какого заболевания выступает раздражающее ощущение жара, в диагностический поиск вовлекаются другие специалисты узкого профиля: невролог, сосудистый хирург, эндокринолог, вертебролог, ортопед, травматолог, инфекционист, онколог, кардиолог.
Для выяснения причин жжения в ногах и выбора дальнейшего курса лечения пациента всесторонние обследуют. Изначально врач тщательно осматривает кожу пораженной ноги, всего тела. Из разговора уточнят, когда появился дискомфорт, как проявляется, чем вызван, какие есть еще жалобы. Далее на основании полученных данных в план диагностики включают разные методы:
- При подозрении на кожные заболевания, аллергию назначают лабораторное исследование крови, аллергические пробы, соскоб на патогенные грибы с кожи.
- Заболевания вен и сосудов диагностируют по внешним признакам проявления, с помощью магнитно-резонансной ангиографии сосудов нижних конечностей, ультразвуковой допплерографии вен, ультразвукового дуплексного сканирования.
- Диагностика заболеваний опорно-двигательного аппарат предполагает проведение рентгенографии, компьютерной томографии, магнитно-резонансной томографии, ультразвукового сканирования, пункции сустава, биохимического и иммунологического анализа крови.
Для выяснения причин жжения в ногах специалисты клиник ЦМРТ используют следующие методы диагностики:
Мозоль — плотное утолщение рогового слоя кожи, возникающее от частого трения или давления на кожу. Проявляется в виде плотных ороговевших зон, содержащих мертвые кожные клетки — сухая мозоль; или “водянки” — мозольного пузыря, заполненного клеточной жидкостью. К причинам образования мозолей относят ношение неправильно подобранной обуви, особенности строения ступни. Ношение специальных защитных средств, регулярная обработка ороговевшей кожи во время педикюра приводит к уменьшению мозоли с последующим исчезновением. Хирургическое удаление показано в случае застарелых, болезненных мозолей.
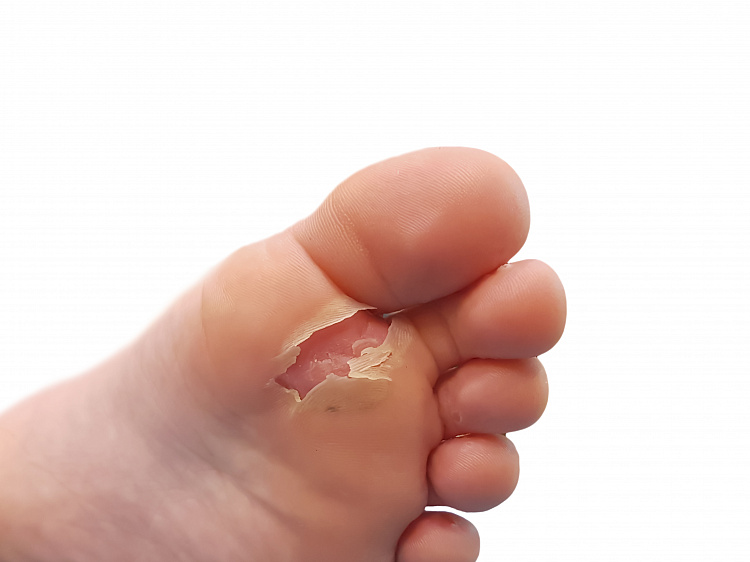
Причины мозолей на стопах и пятках
На месте, где кожа стопы, испытывает систематическое трение или давление, возникает толстый слой омертвевших клеток, которые не успевают отшелушиваться и удаляться с кожи, далее происходит их наслоение и образование мозоли. Чаще мозоли на стопах и пятках появляются от неправильно подобранной, не разношенной, тесной, неудобной обуви.
Плоская подошва увеличивает нагрузку на свод стопы, высокий каблук сдавливает пальцы, неудобный внутренний шов усиливает трение. При носке узкой обуви трению подвергаются соприкасающиеся с ней участки кожи. В подобных ситуациях мозоли появляются с наружной стороны большого пальца стопы, между пальцами. Мокрые мозоли возникают из-за усиленного потоотделения ног, когда под действием пота кожа размягчается, образуется водянка.
Мозоли на пятках могут быть следствием дефектов стопы, неправильной походки, занятий спортом, симптомом различных заболеваний. К таким относят:
- пяточную шпору;
- плоскостопие;
- молоткообразные пальцы стопы;
- артрит и артроз;
- воспаление синовиальной сумки;
- деформирующий остеоартроз.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы мозолей на стопах и пятках
В зависимости от причин и способов проявления мозоли на ногах бывают двух видов:
Мокрые мозоли на стопах и пятках
Это мозольный пузырь, заполненный прозрачной жидкостью. Под воздействием трения роговой слой эпителия смещается по отношению нижерасположенных слоев. Сначала на месте трения возникает отечность и покраснение, далее поверхностный слой эпителия отслаивается, образуется пузырь, постепенно заполняющийся тканевой жидкостью. Жидкость может содержать кровь — кровяная мозоль. Подобное связано с расположением кровеносных сосудов близко к поверхности кожи, их сильным травмированием. После вскрытия пузыря изъязвляется открытая рана, прикрытая остатками омертвевшей кожи. Человек жалуется на боль, ощущения жжения, возникают трудности в ношении обуви.
Сухие мозоли на стопах и пятках
Это желтые или желто-серые уплотнения на коже, выступающие над поверхностью стопы. Сами по себе не вызывают боли, дискомфорт появляется при надавливании, ходьбе, сдавливании тесной обувью. Если сухие мозоли имеют стержень и уходящий под кожу корень, то ее называют стержневой. В центре находится отверстие, через которое просматривается “головка” мозоли. Возникают преимущественно в месте повреждения стопы посторонним предметом на тыльной стороне пальцев, коже подушек между 3 и 4 межпальцевых промежутках, реже на подошве.
Цитата от специалиста ЦМРТ

Цитата от специалиста ЦМРТ
Образование мозолей может быть опасным для некоторых категорий пациентов, например, для страдающих некомпенсированным сахарным диабетом или нарушением кровообращения. В таких случаях необходима консультация специалиста для определения причин регулярного появления мозолей. Некоторые хронические мозоли могут мешать ходьбе и ограничивать выбор обуви, поэтому также требуют консультации со специалистом, консервативного или оперативного лечения.

Методы диагностики
Мозоли на стопах определяют по внешнему виду. Задача врача — выяснить и устранить причину появления мозоли, отличить мозоль от подошвенных бородавок, заусенец, повышенного ороговения кожи на генетическом уровне. В разговоре специалист уточняет, какую обувь носит пациент, особенности профессии, увлечения, хобби. Если при осмотре были определены признаки деформации стопы, потребуется осмотр ревматолога, ортопеда, подолога. В тех случаях, когда диагностирован атеросклероз, сахарный диабет, нарушение венозного оттока в нижних конечностях, варикозное расширение вен, для выбора оптимального курса лечения понадобиться консультация эндокринолога, сосудистого хирурга, невролога.
В сети клиник ЦМРТ для подтверждения диагноза и уточнения причин образования мозолей на стопах и пятках применяют следующие методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
При необходимости удалить мозоль обратитесь к травматологу или хирургу. Если натоптыши появляются регулярно и не связаны с ношением неудобной обуви, врач порекомендует записаться на приём к эндокринологу или ортопеду.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Лечение мозолей на стопах и пятках
Мозоли на ногах проходят самостоятельно или удаляют консервативным, хирургическим способом. Изначально, необходимо определить и устранить факторы трения и давления. Чаще достаточно сменить неудобную, слишком тесную обувь. Избавиться от боли и дискомфорта во время движения помогают силиконовые накладки на мозоль. Если мозоль образовалась под или между пальцами используют разделяющие прокладки, рукава и чехлы на пальцы. Удаление сухой мозоли проводят в ходе педикюра: снимают ороговевший слойя специальной фрезой, салициловой кислотой, применяют другие размягчающие препараты.
Лечение мокрой мозоли проводят, как при открытых ранах: обрабатывают место антибактериальными лекарствами, заклеивают бактерицидным пластырем. В случае заболевания или дефекта стопы, приводящих к образованию ороговевшего слоя эпителия, курс терапии составляют совместно с врачом, специализирующимся на проблеме. Застаревшие, тверды, болезненные мозоли, не поддающиеся консервативной терапии удаляют лазером, радиоволновым методом, замораживают жидким азотом, иссекают хирургическим способом.
В сети клиник ЦМРТ лечение мозолей на стопах и пятках проводят разными методами:
Зуд в ногах — болезненно-щекочущее раздражение кожи нижних конечностей, выражается в потребности почесать или растереть некоторый участок на ноге. Возникает по разным причинам, чаще вызывается раздражением нервных окончаний под действием химических веществ, бактерий, паразитов или может быть симптомом болезней кожи, реже самостоятельной патологией. Диагностику, лечение и профилактику причин зуда в ногах проводит врач-дерматолог.
Причины зуда в ногах
Необходимо отличать физиологический кожный зуд от патологического. В первом случае это следствие ползания и укусов насекомых, попадания на кожу раздражающих веществ, контакта с некоторыми растениями, раздражения после бритья или трения, повреждения кожи колючками, нерегулярного проведения гигиенических процедур, пищевой аллергии, приема некоторых лекарственных препаратов.
Жалобы, что чешутся ноги, сопровождают заболевания кожи, общие патологии, особые состояния организма. Наиболее распространенными причинами зуда в ногах считаются:
- кожные и грибковые болезни. Проявления высыпаний, зуда характерно при мокнущем лишае, контактном дерматите, себореи, экземе, псориазе;
- системные процессы. Неприятное ощущения жжения, раздражения кожи нижних конечностей вызывают злокачественные опухоли, заболевания печени, почечная недостаточность, сахарный диабет, эндокринологические нарушения;
- неврологические и психические расстройства. Кроме зуда в ногах человека беспокоят ощущения покалывания, онемения нижних конечностей, иллюзия ползания мурашек;
- дерматиты. Сюда относят различные заболевания кожи воспалительного характера: атопический, контактный, аллергический, медикаментозный;
- снижение иммунитета.
К появлению кожного зуда в ногах предрасполагает повышенная сухость кожи, ношение синтетических вещей, употребление острой пищи, растяжение соединительнотканных волокон кожи при беременности, ожирении. Симптомы зуда в ногах могут быть следствием травм нижних конечностей, ожогов, обморожений, реакцией на изменение температурного режима. Сильно чешутся ноги в период заживления ран, повреждений кожи.
Читайте также:

