Гомеопатия при дерматите дюринга
Обновлено: 25.04.2024
Герпетиформный дерматит (dermatitis herpetiformis Duhring; болезнь Дюринга) – воспалительное заболевание кожи, ассоциированное с глютеновой энтеропатией и характеризующееся полиморфными зудящими высыпаниями, хроническим рецидивирующим течением, гранулярным отложением IgA в сосочках дермы.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| L 13.0 | Болезнь Дюринга. Дерматит герпетиформный |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
| ГД | – | герпетиформный дерматит |
| ПИФ | – | прямая иммунофлюоресценция |
| ИФА | – | иммуноферментный анализ |
| ГКС | – | глюкокортикостероиды |
| РКИ | – | рандомизированное контролируемое исследование |
| ПМСП | – | первичная медико-санитарная помощь |
| Ig | – | иммуноглобулин |
| в/в | – | внутривенно |
| в/м | – | внутримышечно |
| гр | – | грамм |
| мг | – | миллиграмм |
| мл | – | миллилитр |
| р–р | – | раствор |
| таб | – | таблетка |
Пользователи протокола: врач общей практики, терапевт, педиатры, дерматовенеролог.
Категория пациентов: взрослые, дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Общепринятой классификации не существует.
В зависимости от преобладающего вида сыпи выделяют ряд клинических форм ГД [1,2]:
· буллезная;
· герпесоподобная;
· уртикароподобная;
· трихофитоидная;
· строфулезная;
· экзематоидная.
Примечание: если герпетический везикулярный дерматит развивается под воздействием канцерогенных опухолей, то его нередко именуют параонкологическим дерматозом.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ 6
Диагностические критерии
Жалобы и анамнез:
Жалобы на:
· кожные высыпания;
· зуд различной интенсивности (выраженный, умеренный);
· жжение.
Из анамнеза:
· кожные заболевания в семье в прошлом и настоящем;
· начало заболевания и его течение (длительность, количество обострений);
· эффективность ранее проводимой терапии другие факторы.
Физикальное обследование:
Общий статус:
· осмотр и оценка общих свойств кожи;
· осмотр миндалин, ушных раковин, носа, глаз;
· оценка состояния периферических лимфатических узлов, легких, кровеносной системы, пищеварительного тракта, почек, печени (пальпация, перкуссия и аускультация).
Локальный статус:
· характер поражения кожи (по морфологии - экссудативный, по течению кожного процесса – хронический);
· локализация;
· элементы сыпи (эритема, папула, волдыри, пузыри);
· дермографизм.
Основные субъективные и объективные симптомы:
· хроническое, рецидивирующее течение;
· полиморфизм высыпаний (пятна, волдыри, папулы, пузыри);
· склонность к группировке;
· симметричность высыпаний;
· преимущественное поражение разгибательных поверхностей верхних и нижних конечностей, волосистой части головы, коленей и локтей, крестца и ягодиц;
· характерный первичный морфологический элемент сыпи - это пузырь различных размеров, обычно с плотной покрышкой, с серозным или мутным, иногда геморрагическим содержимым, который возникает на отечном гиперемированном фоне. После вскрытия образуется эрозия, которая быстро эпителизируется, оставляя гиперпигментацию;
· отрицательный симптом Никольского.
Лабораторные исследования (УД –В) 5:
Для постановки диагноза необходимо проведение следующих лабораторных исследований.
· Цитологическое исследование: определение количества эозинофилов в содержимом пузырей (эозинофилия);
· Гистологическое исследование биоптата кожи (полученного из свежего очага поражения, содержащего полость - пузырь): выявление субэпидермального расположения полости и определение в ней содержания фибрина, нейтрофильных и эозинофильных лейкоцитов тата кожи;
· ПИФ: выявление зернистых отложений иммуноглобулина класса А в сосочковом слое дермы в биоптате кожи;
· ИФА: определение содержания IgA-антител к тканевой трансглютаминазе и содержания IgA-антител к эндомизию в сыворотке крови.
Инструментальные исследования: нет.
Показания для консультации специалистов:
· консультация гастроэнтеролога – при наличии заболеваний желудочно-кишечного тракта;
· консультация невропатолога – при наличии заболеваний нервной системы;
· консультация терапевта – при наличии сопутствующих заболеваний;
· консультация онколога – при подозрении на онкологические заболевания.
Диагностический алгоритм: (схема)
Диагностический алгоритм ГД
| Диагностические показатели | Оценка показателя и заключение | ||
| 1 | а) Полиморфная сыпь (пятна; волдыри, папулы, пузыри); а-1) пузыри различных размеров, обычно с плотной покрышкой, с серозным или мутным, иногда геморрагическим содержимым; а-2) эрозии быстро эпителизируются, оставляя гиперпигментацию; б) склонность к группировке; симметричность высыпаний; в) характерная локализация (преимущественное поражение разгибательных поверхностей верхних и нижних конечностей, волосистой части головы, коленей и локтей, крестца и ягодиц); г) выраженный зуд; д) симптом Никольского отрицательный; | Имеются все перечисленные клинические признаки и симптомы (а (1,2), б, в, г, д). Провести исследование показателей №2 и/или 3. | Имеются некоторые перечисленные клинические признаки и симптомы (два или три из пяти (а, б, в, г, д). Провести исследование показателей №2,3,4,5. |
| 2 | Определение количества в содержимом пузырей (эозинофилия) | Результат положительный. Если имеются все перечисленные клинические симптомы и признаки, диагноз ГД считается подтвержденным. | Результат отрицательный. Провести исследование показателей №3,4,5. |
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
Дифференциальную диагностику ГД проводят с вульгарной пузырчаткой, буллезным пемфигоидом Левера, буллезной формой токсикодермии, линеарным IgA-дерматозом, а также с атопическим дерматитом, чесоткой, папулезной крапивницей у детей.
Применение препарата дапсон в сочетании с системными глюкокортикостероидами позволяет быстро добиться уменьшения клинических проявлений герпетиформного дерматита и значительно увеличить время ремиссии.
- КЛЮЧЕВЫЕ СЛОВА: дерматит Дюринга, дапсон, дерматит
Применение препарата дапсон в сочетании с системными глюкокортикостероидами позволяет быстро добиться уменьшения клинических проявлений герпетиформного дерматита и значительно увеличить время ремиссии.
Герпетиформный дерматит – хроническое рецидивирующее заболевание кожи, внешние проявления которого схожи с клинической картиной простого герпеса. Герпетиформный дерматит характеризуется полиморфной сгруппированной сыпью и жжением. Впервые был описан в 1884 г. Дюрингом [2].
При герпетиформном дерматите в сосочках кожи присутствуют гранулярные депозиты IgA [37]. Они находятся в тесной связи с микрофибриллярными пучками эластичных волокон, и большее их количество присутствует вблизи зоны активного поражения [39]. Уже долгое время существует гипотеза, что циркулирующие иммунные комплексы образуются в кишечнике и состоят из антител IgA, соединенных с антигеном; вероятно, при герпетиформном дерматите глютен может быть депонирован в коже [31]. Циркулирующие иммунные комплексы IgA обнаруживаются в сыворотке крови пациентов с герпетиформным дерматитом, количество иммунных комплексов увеличивается после приема в пищу пшеницы [38]. Однако подобные иммунные комплексы IgA обнаруживают и в сыворотке крови больных целиакией, у которых нет ни проявлений дерматита, ни кожных депозитов IgA.
Исследование, проведенное в 2002 г., показало, что IgA депонируются в сосочках дермы в сочетании с трансглутаминазой 3 (Tg3). Также было установлено, что у пациентов с герпетиформным дерматитом, в отличие от пациентов с целиакией, IgA-трансглутаминазные антитела имеют более высокое сродство к Tg3, чем к Tg2. Это позволило предположить, что у пациентов с дерматитом Дюринга вначале развивается скрытая целиакия и лишь затем в результате длительного воздействия глиадина в коже формируется субпопуляция Tg2-антител класса IgA, перекрестно реагирующих с Tg3. Эта гипотеза объясняет, почему герпетиформный дерматит развивается лишь у части больных с целиакией [30].
Клинически герпетиформный дерматит проявляется в виде полиморфных высыпаний. В начале болезни могут наблюдаться лишь уртикарные или эритематозно-папулезные элементы. В дальнейшем на эритематозном отечном фоне возникают напряженные пузырьки с прозрачным содержимым, внешне схожие с проявлениями простого герпеса. Появление высыпаний сопровождается интенсивным зудом. Наиболее характерные места высыпаний – локти, колени, ягодицы, кожа головы; расположение высыпаний часто симметричное, прослеживается тенденция к слиянию. Нередко в результате сильных расчесов присоединяется вторичная инфекция [3]. У 50% больных обнаруживается поражение слизистой рта в виде покраснения, изъязвления, очагов атрофий на языке [19]. Кроме того, у 80% детей и 50% взрослых с дерматитом Дюринга обнаруживаются дефекты зубной эмали [1]. Продолжительность обострений варьирует, иногда они могут длиться десятилетиями.
Специфическая энтеропатия обнаруживается у 100% больных герпетиформным дерматитом, однако лишь 10% этих пациентов страдают от таких желудочно-кишечных симптомов, как метеоризм и диарея [7].
Одним из наиболее тяжелых осложнений герпетиформного дерматита и целиакии являются лимфома и другие злокачественные новообразования [11, 12]. По результатам исследований, проведенных в Англии, Швеции и Финляндии, относительный риск развития лимфомы у пациентов с герпетиформным дерматитом возрастает в 100, 5,4 и 10 раз соответственно [4, 20, 32]. Также есть данные об ассоциации дерматита Дюринга и с другими формами рака, такими как рак легких, простаты и толстого кишечника [20, 36, 4]. Некоторые исследователи даже считают, что дерматит Дюринга является одним из вариантов кожных проявлений паранеопластического синдрома [24].
Важную роль в лечении герпетиформного дерматита играет пожизненная безглютеновая диета. Медикаментозная терапия заключается в применении препарата дапсон.
Дапсон – препарат из группы сульфонов, оказывающий бактериостатическое действие в отношении широкого спектра микроорганизмов. Дапсон способен угнетать продукцию цитотоксических радикалов в цепи «миелопероксидаза – пероксид водорода – галогенсодержащие соединения». В ряде исследовательских работ были описаны и другие его эффекты, такие как ингибирование реакции Артюса, системы комплемента при активации по альтернативному пути, ингибирование некоторых лизосомальных ферментных систем, реакции эритроцитов на фитогемагглютинин и угнетение связывания лейкотриена В4 с его специфическими рецепторами. Еще одним немаловажным свойством является способность дапсона оказывать влияние на иммунную систему, а также его анальгезирующее и противовоспалительное действие.
Дапсон практически полностью (70–80%) всасывается при пероральном приеме. Максимальная концентрация препарата в плазме достигается через 2–6 часов. Он хорошо проникает в различные ткани и органы, способен проникать во внутриклеточное пространство фагоцитов. Период полувыведения дапсона относительно долгий, в среднем около 30 часов.
В зарубежной практике рекомендуемая суточная доза препарата составляет 25–100 мг, иногда несколько выше, в зависимости от тяжести клинических проявлений. Чаще всего средняя суточная доза составляет 50–100 мг [8, 28, 9, 21]. Большинство пациентов переносят терапию хорошо, но всегда есть риск развития дозозависимых гематологических побочных эффектов, особенно у пожилых пациентов. Прием дапсона в дозировке 100 мг и выше в сутки вызывает гемолиз и снижает уровень гемоглобина, что может вызвать ухудшение состояния у пациентов с ишемической болезнью сердца и другими сердечно-сосудистыми заболеваниями. У многих больных, принимающих данный препарат в суточной дозе 100 мг, возникает небольшая метгемоглобинемия [21]. После длительного приема более высоких суточных доз дапсона могут появиться сенсорные или двигательные нейропатии [18]. Однако самым тяжелым, хотя и достаточно редким, побочным эффектом такой терапии является агранулоцитоз, который обычно проявляется в течение первых нескольких месяцев лечения [16].
В нашей практике мы применяли дапсон в сочетании с системными глюкокортикостероидами, что было обусловлено остротой процесса (рис. 1). Мы начинали терапию с назначения преднизолона (в дозе 40–80 мг в зависимости от веса пациента) и дапсона (в дозе 50 мг). В отсутствие свежих высыпаний доза преднизолона снижалась по 5 мг в 3–5 дней до полной отмены. Доза дапсона также постепенно уменьшалась до 25 мг. После полного исчезновения высыпаний пациент получал эту же дозу препарата в течение нескольких недель – вначале через день, а затем 2–3 раза в неделю до полной отмены. Такая схема терапии позволяет довольно быстро добиться положительной динамики и значительно увеличить время ремиссии.
Противолепрозное средство группы сульфонов. Оказывает бактериостатическое действие. Механизм действия обусловлен ингибированием синтеза фолиевой кислоты возбудителя. Активен в отношении широкого спектра микроорганизмов, но в основном в отношении Mycobacterium leprae, а также Plasmodium, Pneumocystis carinii.
Применяется в составе комбинированной терапии для лечения лепры (болезнь Гансена), герпетиформного дерматита Дюринга, туберкулеза.
Режим дозирования индивидуальный. При герпетиформном дерматите Дюринга – по 50–100 мг 2 раза в сутки циклами по 5–6 дней с перерывом на 1 день, курс – 3–5 циклов и более. Максимальная суточная доза – до 300 мг. После исчезновения клинических проявлений заболевания – в поддерживающей дозе – 50 мг через день или 1–2 раза в неделю. Детям – в начальной дозе 2 мг/кг/сут, при необходимости дозу увеличивают, затем как можно скорее уменьшают до наименьшей эффективной поддерживающей дозы.
Герпетиформный дерматит Дюринга (dermatitis herpetiformis Duhring; син. дерматит буллезный полиморфный, болезнь Дюринга) - хроническое заболевание кожи, характеризующееся полиморфизмом высыпаний. Впервые описано в 1884 г. L.A. Duhring. Это довольно редко встречающееся заболевание. Поданным Б.М.Пашкова, слизистая оболочка рта при этом заболевании поражается лишь у 10 % больных.
Что провоцирует / Причины Герпетиформного дерматита Дюринга:
Этиология и патогенез до настоящего времени остаются невыясненными. По современным представлениям герпетиформный дерматит Дюринга имеет аутоиммунную природу. Определенную роль в этиологии заболевания играет повышенная чувствительность к препаратам йода. При даче внутрь 3-5 % раствора йодида калия возникают высыпания, типичные для этого заболевания.
Патогенез (что происходит?) во время Герпетиформного дерматита Дюринга:
Герпетиформный дерматит Дюринга является полиэтиологическим синдромом, развивающимся у лиц с нарушениями функции тонкой кишки (синдромом мальабсорбции) и формированием впоследствии иммуноаллергических реакций.
Заболевание обычно начинается с субъективных ощущений (зуд, жжение, покалывание), небольшой лихорадки, недомогания, которые могут предшествовать кожным высыпаниям за несколько часов, дней или даже месяцев. Высыпания при герпетиформном дерматите характеризуются истинным полиморфизмом и представляют собой сочетание эритематозных пятен; напряженных пузырьков и пузырей как на отечном эритематозном основании, так и на внешне не измененной коже; уртикароподобных эритематозных элементов, папуловезикул. Высыпания симметричны, располагаются чаще всего на разгибательных поверхностях конечностей, плечах, ягодицах, пояснице, лице и волосистой части головы.
Изолированное поражение слизистой оболочки рта не отмечается, но наряду с типичными поражениями кожи возникают изменения в полости рта. Клиническая картина герпетиформного дерматита Дюринга характеризуется полиморфизмом высыпаний. На гиперемированной и отечной слизистой оболочке рта появляются папулы, пузыри и пузырьки. Иногда образуются только пузыри, располагающиеся на гиперемированном основании группами, субэпителиально, с прозрачным содержимым и толстой покрышкой. Это делает их внешне похожими на герпес, вследствие чего заболевание получило свое название. Через 3-4 дня пузыри вскрываются, образуя яркокрасные эрозии с фестончатыми очертаниями, болезненность выражена слабо. Симптом Никольского отрицательный, акантолитических клеток нет. Эрозии в полости рта существуют 2-3 нед. После их эпителизации остаются гипо и гиперпигментированные пятна. Элементы поражения чаще всего локализуются на слизистой оболочке неба и щек. Заболевание характеризуется циклическим течением. Длительность периодов ремиссии может значительно варьировать.
В периферической крови больных герпетиформным дерматитом Дюринга и в содержимом пузырей выявляется эозинофилия.
Диагностика Герпетиформного дерматита Дюринга:
Диагноз дерматита Дюринга ставят на основании типичных клинических проявлений (групповое расположение субэпидермальных пузырей на слизистой оболочке рта, отрицательный симптом Никольского, отсутствие акантолитических клеток, циклическое течение заболевания, типичные полиморфные высыпания на коже), а также эозинофилии в периферической крови, содержимом пузырей и повышенной чувствительности к йоду.
Заболевание дифференцируют от:
- истинной акантолитической пузырчатки;
- неакантолитической пузырчатки;
- многоформной экссудативной эритемы;
- буллезной токсикодермии.
Лечение Герпетиформного дерматита Дюринга:
Для лечения дерматита Дюринга используют препараты сульфонового ряда: диафенилсульфон (дапсон, ДДС, авлосульфон), диуцифон и др. Наряду с препаратами сульфонового ряда назначают аскорбиновую кислоту, рутин, витамины группы В, антигистаминные препараты. В случае тяжелого, упорного характера заболевания эти препараты комбинируют с кортикостероидами в суточных дозах (40-50 мг преднизолона в течение 2-3 нед с последующим снижением дозы на 2,5-5 мг каждые 5-7 дней). Назначают диету с исключением продуктов из ржи и пшеницы.
К каким докторам следует обращаться если у Вас Герпетиформный дерматит Дюринга:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Герпетиформного дерматита Дюринга, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Герпетиформный дерматит Дюринга — хроническое рецидивирующее поражение кожи, проявляющееся полиморфной сыпью в виде эритематозных пятен, пузырей, папул, волдырей и сопровождающиеся выраженным зудом и жжением. Заболевание получило свое название благодаря тому, что элементы сыпи при дерматите Дюринга группируются таким же образом, как высыпания при герпесе. Диагностика проводится при помощи гистологического исследования, анализа содержимого пузырей и реакции прямой иммунофлуоресценции. В лечении герпетиформного дерматита Дюринга эффективна сульфоновая группа препаратов и кортикостероиды.
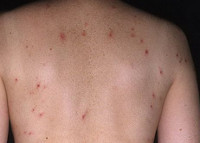
Общие сведения
Герпетиформный дерматит Дюринга встречается в любом возрасте, но наиболее часто он развивается в 30-40 лет. Мужчины более подвержены этому заболеванию, чем женщины. В некоторых случаях герпетиформный дерматит Дюринга является кожной реакцией на имеющуюся в организме злокачественную опухоль внутренних органов, то есть выступает в качестве параонкологического дерматоза.

Причины возникновения
Причины и механизм развития герпетиформного дерматита Дюринга неизвестны. У многих пациентов выявляется непереносимость белка глютеина, содержащегося в злаковых растениях. В пользу аутоиммунного компонента в развитии заболевания говорит обнаружение IgA-антител на границе дермы и эпидермиса — в области базальной мембраны. Предполагают, что определенную роль в возникновении герпетиформного дерматита Дюринга играют повышенная йодная чувствительность, наследственность, аскаридоз, воспалительные процессы желудочно-кишечного тракта (гастрит, язвенная болезнь), вирусные заболевания (ОРВИ, герпетическая инфекция и др.).
Симптомы
Обычно герпетиформный дерматит Дюринга имеет острое начало с появлением очагов полиморфной сыпи. Высыпаниям могут предшествовать умеренный подъем температуры тела, общая слабость, зуд и чувство покалывания. Элементы сыпи могут возникать на любом участке кожного покрова, кроме подошв и ладоней. Но наиболее частое их расположение — это разгибательные поверхности рук и ног, область лопаток, плечи, поясница и ягодицы. На ладонях могут возникать петехии и экхимозы — крупные (больше 3мм) пятна внутрикожных кровоизлияний. Высыпания сопровождаются выраженным дискомфортом: ощущением жжения, интенсивным зудом и парестезиями. Поражение слизистых оболочек при герпетиформном дерматите Дюринга, как правило, отсутствует. В редких случаях в полости рта могут возникать пузыри, быстро переходящие в эрозии.
Истинный полиморфизм сыпи при герпетиформном дерматите Дюринга связан с одновременным появлением на коже различного размера эритематозных пятен, волдырей, папул и пузырей. Со временем к истинному полиморфизму присоединяется ложный: образуются связанные с трансформацией высыпаний эрозии и корочки, а также вызванные сильным расчесыванием кожи экскориации. При заживлении элементов сыпи на коже остаются очаги гипо- и гиперпигментации, иногда рубцы.
Эритематозные пятна при герпетиформном дерматите Дюринга имеют четкий контур и округлую форму. Их гладкая поверхность часто покрыта расчесами, кровянистыми и серозными корочками. Со временем они пропитываются выпотом из расширенных сосудов и превращаются в похожие на волдыри (уртикароподобные) образования. Последние растут по периферии и сливаются, трансформируясь в розово-синюшные очаги, покрытые корочками, расчесами и пузырьками. Наряду с этим эритематозные пятна могут переходить в сочные розово-красные папулы. Кроме того, возникновение папул и уртикароподобных высыпаний может происходить без стадии эритематозного пятна.
Пузырные элементы сыпи при герпетиформном дерматите Дюринга могут быть небольшого размера — везикулы и диаметром более 2 см — буллезные высыпания. Они заполнены прозрачной жидкостью, помутнение которой говорит о присоединении инфекции. Пузыри вскрываются и подсыхают с образованием корки. Из-за расчесывания происходит снятие корки и на месте пузыря остается эрозия.
В зависимости от преобладания того или иного вида сыпи над остальными выделяют следующие виды герпетиформного дерматита Дюринга: папулезную, везикулезную, буллезную и уртикароподобную. Возможны атипичные варианты заболевания: трихофитоидные, экзематоидные, строфулоидные и др.
Острые периоды герпетиформного дерматита Дюринга сочетаются с довольно продолжительными ремиссиями (от нескольких месяцев до года и более). Обострения часто протекают с ухудшением общего состояния больного, подъемом температуры, нарушениями сна.
Диагностика
При подозрении на герпетиформный дерматит Дюринга проводят йодную пробу Ядассона. На здоровый участок кожи накладывают компресс с мазью, содержащей 50% йодида калия. Через 24 ч компресс снимают. Выявление на его месте покраснения, везикул или папул говорит в пользу герпетиформного дерматита Дюринга. Если проба отрицательна, то ее повторяют. Для этого через 48 ч накладывают такой же компресс на область пигментации, оставшейся после бывших высыпаний. Пробу Ядассона можно проводить с приемом препарата йода внутрь. Но такое исследование чревато резким обострением заболевания.
При герпетиформном дерматите Дюринга в клиническом анализе крови обнаруживается повышенное содержание эозинофилов. При цитологическом исследовании содержимого пузырей также выявляется большое количество эозинофилов. Однако эти данные, как и проба Ядассона, не являются обязательными или строго специфичными для заболевания.
Наиболее надежным способом диагностики герпетиформного дерматита Дюринга считается гистологическое исследование участков пораженной кожи. Оно выявляет расположенные под эпидермисом полости, скопления эозинофилов, нейтрофилов и остатков их разрушенных ядер. Реакция прямой иммунофлуоресценции (РИФ) обнаруживает на верхушках дермальных сосочков отложения IgA.
В диагностике буллезной формы герпетиформного дерматита Дюринга необходима дифференциация с другими буллезными дерматитами: буллезным пемфигоидом, вульгарной пузырчаткой и другими видами пузырчатки.
Поскольку герпетиформный дерматит Дюринга является параонкологическим заболеванием, для пациентов пожилого возраста желательно проведение дополнительных обследовании для исключения онкологической патологии внутренних органов: УЗИ органов брюшной полости и моче-половой системы, рентгенограмму легких, КТ почек и т. п.
Лечение герпетиформного дерматита Дюринга
Больным герпетиформным дерматитом Дюринга показано лечение у дерматолога. Назначают диету, исключающую злаки и йодосодержащие продукты (морская рыба, морепродукты, салат и др.). Медикаментозная терапия проводится препаратами сульфоновой группы: диафенилсульфон, сульфасалазин, солюсульфон и другие. Эти препараты обычно назначают внутрь циклами по 5-6 дней с перерывами в 1-3 дня. В случаях неэффективности сульфоновой терапии лечение проводят средними дозами кортикостероидов (преднизолон, дексаметазон и др.) Для купирования зуда применяют антигистаминные препараты: лоратадин, цетиризин, дезлоратадин.
Местное лечение герпетиформного дерматита Дюринга включает теплые ванны с раствором марганцовки, вскрытие пузырей и их обработку зеленкой или фукарцином, наложение кортикостероидных мазей или аэрозолей, применение 5% дерматоловой мази.

Герпетиформный дерматит — хроническое рецидивирующее заболевание, которое проявляется зудящей полиморфной сыпью из мелких пузырей, папул, пятен и волдырей и характеризуется гранулярными отложениями IgA в верхушках сосочков дермы. Высыпания всегда герпетиформно сгруппированы и имеют симметричную локализацию. Чаще всего поражаются локти и колени.
Синонимы
dermatitis herpetiformis, болезнь Дюринга, дерматит полиморфный болезненный Брока, пруригинозная пузырчатка.
Эпидемиология
Возраст больных: 20-60, чаще 30-40 лет. У детей встречается редко.
Пол: мужчины болеют в 2 раза чаще женщин.
Анамнез
Течение
острое начало с последующим хроническим многолетним течением (20-30 лет) с периодическими обострениями (высыпания держатся от нескольких дней до нескольких недель) и ремиссиями, возникающими на фоне приёма диаминодиафенилсульфона.
Этиология
Предрасполагающие факторы
Жалобы
Дерматологический статус
для заболевания наиболее характерными являются следующие признаки:
- истинный полиморфизм (наличие одновременно пузырей, волдырей, пятен и папул);
- распространенность и симметричность высыпаний;
- герпетиформная (напоминающая группировку пузырьков при герпесе) группировка сыпи;
Элементы сыпи на коже
- воспалительные пятна (полностью исчезают при надавливании прозрачным стеклом) розового или красного цвета, округлой или неправильной формы, размерами около 2 см в диаметре, имеющие тенденцию к периферическому росту и слиянию, на поверхности которых могут образовываться пузыри, узелки (папулы) или волдыри;
- напряженные пузыри до 1 см в диаметре, наполненные прозрачным или мутным содержимым (редко – геморрагическим), возникающие на фоне воспалительного пятна или внешне неизмененной кожи. Пузыри располагаются герпетиформно (напоминая группировку пузырьков при герпесе), что является характерным симптомом заболевания, реже – кольцевидно или гирляндообразно. В дальнейшем они или вскрываются, образуя эрозии, или подсыхают с формированием медово-желтых или бурых корок, под которыми постепенно происходит эпителизация. После заживления пузырей остаётся гипер- или гипопигментация. Симптомы Никольского, груши, Асбо-Хансена − отрицательные;
- полушаровидные папулы розового или красного цвета округлой формы до 0,5 см в диаметре, возникающие на фоне воспалительных пятен или неизмененной кожи и бесследно разрешающиеся;
- волдыри красного цвета до 1 см в диаметре, существующие чуть более суток и разрешающиеся бесследно;
- корки медово-жёлтого или бурого цвета, располагающиеся на поверхности эрозий;
- экскориации округлой или линейной формы как результат расчесов;
- болезненные эрозии, образующиеся после вскрытия пузырей, округлой формы, более 0,5 см в диаметре, располагающиеся на фоне неизменённой или воспалённой кожи, которые впоследствии разрешаются бесследно или оставляют после себя рубцы. Симптом периферического роста эрозий − отрицательный;
- нормотрофические рубцы, иногда возникающие на месте эрозий розового, перламутрово-белого или коричневатого цвета;
- вторичные (послевоспалительные) гипо- или гиперпигментные пятна;
Элементы сыпи на слизистых
- редко на слизистой оболочке полости рта образуются напряжённые пузыри до 1 см в диаметре, располагающиеся на фоне неизменённой или воспалённой слизистой, которые впоследствии вскрываются с образованием эрозий;
- болезненные эрозии около 1 см в диаметре, образующиеся при вскрытии пузырей и расположенные на фоне неизменной или воспалённой слизистой. Эрозии впоследствии быстро и бесследно эпителизируются;
Придатки кожи
Локализация
на коже − симметричная, излюбленное расположение – разгибательные поверхности локтевых и коленных суставов, ягодицы, крестцовая и лопаточная области, волосистая часть головы, лицо и граница роста волос; На слизистой оболочке полости рта высыпания встречаются редко − могут вовлекаться дёсны, щёки, твёрдое и мягкое нёбо.
Дифференциальный диагноз
Аллергический дерматит, диффузный нейродермит, чесотка, невротические экскориации, папулезная крапивница, уртикарный васкулит, буллёзный пемфигоид, герпес беременных.
Сопутствующие заболевания
гастродуоденит (язвенная болезнь желудка и/или двенадцатиперстной кишки), целиакия (глютеновая энтеропатия), В – клеточная лимфома, тиреоидит, сахарный диабет, диффузные болезни соединительной ткани (красная волчанка, дерматомиозит, склеродермия), бронхиальная астма, саркоидоз, ревматоидный артрит, анемия, эозинофилия периферической крови, псориаз, витилиго.
Диагноз
Постановка диагноза основывается: 1) на данных анамнеза (непереносимость препаратов йода, морепродуктов и продуктов, содержащих белок злаковых – глютен); 2) клинической картине заболевания (истинный полиморфизм кожной сыпи − наличие одновременно пузырей, волдырей, пятен и папул; распространенность и симметричность высыпаний; герпетиформная группировка сыпи − напоминающая группировку пузырьков при герпесе; зуд; выраженный терапевтический эффект от применения дапсона и его производных − эффект наблюдается уже в течение первых суток); 3) результатах гистологического исследования, подтверждённых прямой РИФ (выявление гранулярных отложений IgA и С3-фракции комплемента в верхушках сосочков дермы).
Патогенез
В настоящее время считается, что у всех пациентов с герпетиформным дерматитом наблюдается целиакия, которая в большинстве случаев протекает в малосимптомной или даже бессимптомной форме (не сопровождается диареей и синдромом нарушенного всасывания). В 1997 году у пациентов с герпетиформным дерматитом в сыворотке крови была идентифицирована тканевая трансглутаминаза, которую рассматривают как главный, если не единственный эндомизиальный аутоантиген при целиакии. Причиной связи между этими двумя заболеваниями являются антитела к тканевым трансглутаминазам, которые имеются как при целиакии, так и при герпетиформном дерматите. При герпетиформном дерматите определяются также IgA-антитела к эпидермальной трансглутаминазе. Однако неизвестно, что является главным патогенетическим механизмом в развитии герпетиформного дерматита: связывание IgA-антител с антигенами в кишечнике, откуда иммунные комплексы попадают в кровь и затем могут поступать в кожу, либо непосредственный контакт IgA с эпидермальной трансглутаминазой непосредственно в коже. В дерме IgA откладываются на микрофибриллах эластических волокон в вершинах сосочков дермы. Полагают, что здесь они запускают альтернативный путь активации комплемента, в результате чего образуются факторы хемотаксиса, начинается миграция нейтрофилов и высвобождение повреждающих ткани ферментов.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Читайте также:

