Гиперемия кожи отечность боль возникает при ожоге
Обновлено: 27.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эритема: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эритема – это специфическое покраснение кожи или слизистой оболочки, либо сыпь на определенном участке тела, которые провоцируются сильным приливом крови к капиллярным сосудам. Этот симптом возникает как при психоэмоциональных состояниях здорового человека, так и в результате различных проблем со здоровьем.
Если на гиперемированное пятно надавить пальцем, оно исчезнет, но по окончании давления появится вновь.
Эритема может рассматриваться как:
- компонент клинического симптомокомплекса различных заболеваний кожи;
- физиологическая реакция организма на различные внутренние и внешние раздражители (механические, биологические, лучевые, температурные, химические, интоксикационные, лекарственные, психогенные и др.);
- симптом инфекционного поражения кожи, аллергической реакции, врожденной генетической патологии, токсического поражения, хронических заболеваний внутренних органов, системных аутоиммунных заболеваний;
- самостоятельная патология.
Разновидности эритемы
Эритема манифестирует в результате расширения кровеносных сосудов сосочкового слоя дермы. Выделяют активный и пассивный процесс:
- Активная эритема характерна для острой фазы воспалительного процесса. Активностью обладают и физиологические эритемы, но они кратковременные (то есть быстро проходят). Кожа в зоне активной эритемы горячая, ярко-красного цвета, может быть отечной. Эти изменения объясняются расширением сосудов кожи и усилением кровотока. Эритематозные пятна чаще имеют округлую форму, а при слиянии напоминают гирлянду.
- Пассивная эритема связана с расширением венозных сосудов дермы и стазом крови, в результате чего кожа приобретает синюшно-красный цвет с цианотичным оттенком. Пассивная эритема распространяется диффузно и имеет нечеткие границы.
Возможные причины возникновения эритемы
Неинфекционные эритемы
- Эмотивная эритема, как следует из названия, возникает на фоне сильных эмоций или стресса. Обычно локализуется на лице, шее и груди. Ярко-красный или пунцовый цвет пятен объясняется транзиторным (временным) расширением сосудов кожи.
- Солнечная эритема – сосудистая реакция на повреждающее воздействие ультрафиолетовых лучей (вплоть до ожога 1-й степени).
- Тепловая эритема возникает вследствие продолжительного либо регулярного теплового или инфракрасного воздействия (включая физиотерапевтические процедуры), которого недостаточно для полноценного ожога. Проявляется в виде красноватой сосудистой сетки. Локализация определяется зоной, на которую было оказано тепловое воздействие.
Холодовая эритема манифестирует под действием на кожу и слизистые оболочки низких температур. Проявляется сине-красной сыпью с локальными отеками и зудом.
К эритродермии относят атопический, контактный, себорейный дерматиты, псориаз, красный отрубевидный лишай, красный плоский лишай, розацеа, чесотку, лимфому кожи и т.д.
- Симптоматическая эритема характеризуется гиперемированными пятнами неправильной формы, возвышающимися над кожей, и является аллергической реакцией на некоторые лекарства либо развивается на фоне полиартрита.
- Стойкая возвышающая эритема – это признак аллергического васкулита.
- Пальмарная эритема («печеночные» ладони) проявляется малиновыми пятнами на ладонях и кончиках пальцев у больных циррозом печени. Схожие пятна могут наблюдаться во время беременности, а также при полиартрите, патологиях легких, подостром бактериальном эндокардите и т.п.
- Кольцевидная эритема представляет собой монетовидные, отечные пятна красного, ярко-розового или цианозного цвета на коже туловища и конечностей. Пятна могут увеличиваться в размере и сливать. Может наблюдаться повышение температуры тела. Выделяют несколько видов кольцевидной эритемы:
- центробежная эритема Дарье – относится к инфекционно-аллергическим проявлениям и чаще встречается у мужчин среднего возраста;
- маргинальная эритема (болезнь Лендорфф-Лейнера) – одно из проявлений острой ревматической лихорадки;
- круговидная мигрирующая эритема Гаммела – представляет собой концентрические высыпания, похожие на древесные волокна и ассоциированные с различными видами онкологических процессов.
- Пятнистая инфекционная эритема Розенберга – самостоятельное заболевание, которым болеют по большей части подростки и молодые люди до 25 лет. Проявляется асимметричной сыпью красного цвета на теле и слизистой оболочке полости рта, лихорадкой, сильной головной и суставной болью, бессонницей.
- Инфекционной эритемой Чамера, как правило, болеют дети. Возбудителем является парвовирус В19. Характеризуется внезапным началом – на лице появляется мелкая сыпь, которая по мере прогрессирования заболевания сливается в эритематозное пятно («синдром пощечины») с пятнисто-папулезной сыпью на туловище и руках.
- Узловатая эритема («красные шишки») характеризуется болезненными подкожными узелками красного или фиолетового цвета (отсюда и название), которые находятся преимущественно на передних поверхностях ног, на предплечьях и на бедрах. Узелки плотные и припухшие. Часто появляется на фоне тонзиллита, скарлатины, туберкулеза, сопровождает системные заболевания, включая стрептококковую инфекцию, ревматические заболевания, мононукулеоз, саркоидоз и воспалительное заболевание кишечника (неспецифический язвенный колит, болезнь Крона), болезни Бехчета, синдром Лефгрена. Провоцирующим фактором может стать прием противозачаточных и сульфаниламидных препаратов.
- Экссудативная многоформная эритема характеризуется симметрично расположенными отечными красно-розовыми пятнами на коже, кайме губ, слизистой оболочке рта, гениталиях. Поражения имеют вид мишени или радуги с центральной папулой и четкими границами пятен. Папулы, наполненные серозным или кровянистым содержимым, лопаются с образованием язвочек. Провоцировать такую эритему могут пульпит, гайморит, корь, герпес, скарлатина, обезьянья оспа и др. инфекционные заболевания, а также прием некоторых лекарственных препаратов.
- Синдром Стивенса-Джонсона – острое токсико-аллергическое заболевание, для которого характерно появление пузырей на слизистых оболочках рта, глаз, горла, половых органов. Заболевание обычно протекает хронически, с постоянными рецидивами.
- Скарлатиноподобная рецидивирующая эритема Фереоля-Бенье – остро протекающее рецидивирующее заболевание кожи аллергического генеза. Характеризуется доброкачественным течением и благоприятным прогнозом. Нередко развивается после лекарственных интоксикаций, переохлаждения, стресса, на фоне гриппозной и другой инфекции. Высыпания, склонные к слиянию, появляются в виде ярко-красных пятен различной величины – от точечных до крупных. После исчезновения сыпи кожа шелушится, на ладонях и подошвах роговой слой отходит в виде «перчаток» и «чулок».
- Мигрирующая эритема Липшютца – основное клиническое проявление начальной стадии болезни Лайма. Заболевание вызывает бактерия боррелия, которую переносят клещи. Эритема расположена по центру, окружена бледным кольцом и наружной воспаленной каймой.
- Термические ожоги (пламенем, кипятком, контактные).
- Электрические ожоги.
- Химические ожоги.
- Лучевые ожоги.
- Смешанные ожоги.
- Ингаляционные травмы:
- термические (термоингаляционное поражение дыхательных путей);
- токсикохимические (острые ингаляционные отравления продуктами горения);
- термохимические (смешанные).
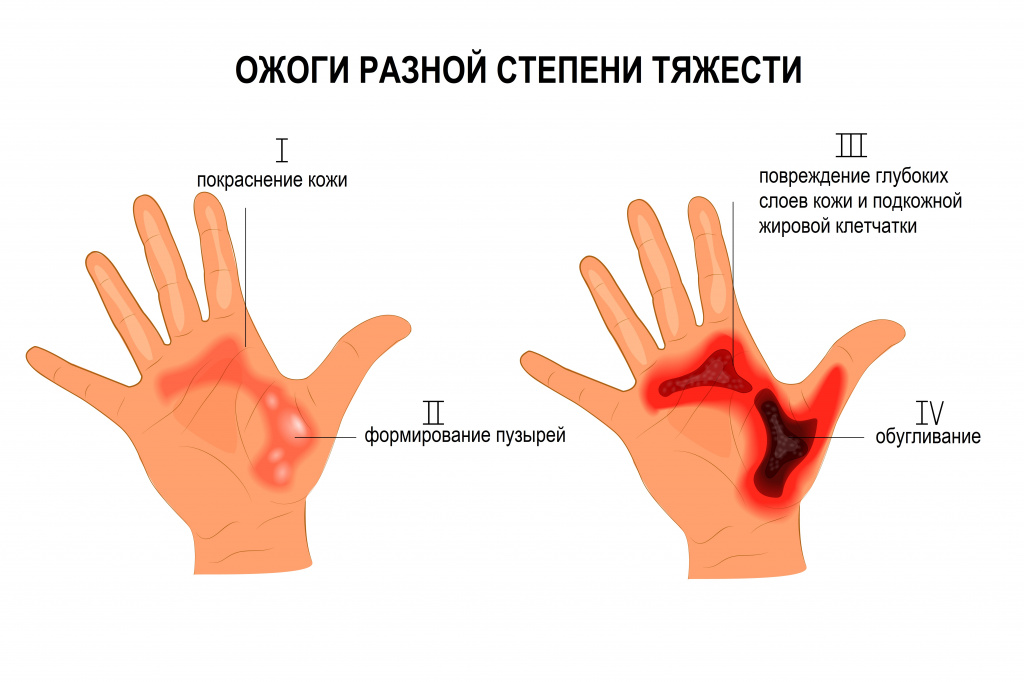
- I степень – ожоги на уровне верхних слоев эпидермиса.
- II степень – поражение на всю глубину эпидермиса.
- III степень – некроз (омертвление) поверхностных и/или глубоких слоев кожи, включая дерму.
- IV степень – некроз всех слоев тканей (обугливание).
По площади повреждения ожоги делятся на ограниченные (локальные) и обширные.
![Степени ожогов.jpg]()
Симптомы ожогов
Клиническая картина ожоговых состояний зависит от глубины и площади поражения и включает местные и общие проявления. Для поверхностных ожогов, площадь которых составляет менее 10% поверхности тела, характерны только местные проявления. Ожоги I степени проявляются отечностью, гиперемией (покраснением) кожи, выраженной болезненностью. При II степени образуются пузыри, заполненные прозрачной жидкостью. Для ожогов III и IV степени характерно появление пузырей с геморрагическим (кровянистым) содержимым, обугливание кожи, подкожной жировой клетчатки и подлежащих тканей вплоть до костей; болевая и тактильная чувствительность отсутствуют.
При поражении органов зрения больной жалуется на сильную резь в глазах, светобоязнь, отек и покраснение век и конъюнктивы.
При ингаляционных ожогах отмечается осиплость голоса, кашель со скудной вязкой, возможно, черной мокротой (копотью). Часто сопровождаются ожогами лица, шеи, передней поверхности грудной клетки.
Распространенные поверхностные ожоги (более 30% поверхности тела у взрослых) и глубокие ожоги (более 10% поверхности тела у взрослых), а также ожоги меньшей площади и глубины у детей и пожилых людей или у лиц с хроническими заболеваниями сопровождаются развитием ожоговой болезни.
Выделяют несколько стадий этого состояния.
Ожоговый шок продолжается от 12 до 72 часов и связан с нарушением кровообращения и водно-солевого баланса. Сразу после травмы пострадавший возбужден, у него может повышаться давление, учащаться пульс и дыхание, через 1-2 часа возбуждение сменяется заторможенностью, наблюдаются озноб, мышечная дрожь, повторяющаяся рвота, температура тела может как повышаться, так и снижаться. Отмечается уменьшение количества мочи, при этом моча приобретает темный цвет.
Следующая стадия – острая токсемия, которая развивается вследствие всасывания в кровь продуктов распада поврежденных тканей и длится до 10-15 дней. Эта стадия проявляется самыми разнообразными нарушениями психики (возбуждением, спутанностью сознания, галлюцинациями, нарушениями сна), а также поражением внутренних органов (сердца, легких, органов желудочно-кишечного тракта), поэтому у пациента наблюдаются перебои в работе сердца, кашель, одышка, боль в животе. Третий период – септикотоксемия, продолжающаяся от 2-3 недель до 2-3 месяцев. Проявления связаны с гнойными осложнениями (обильным гнойным отделяемым из раны, плохо заживающей раной), пациент испытывает вялость, отсутствие аппетита, снижается вес.
Прогноз в каждом конкретном случае определяется распространенностью поражения, исходным состоянием здоровья пострадавшего и адекватностью проводимого лечения.
Диагностика ожогов
Постановка диагноза, как правило, затруднений не вызывает. Для определения тактики лечения врач оценивает выраженность болевого синдрома, площадь и глубину ожогов, наличие признаков сочетанной травмы, поражения дыхательных путей, ожогового шока.Поскольку при обширных, глубоких ожогах в той или иной степени страдают все органы и системы организма, проводится расширенная лабораторная и инструментальная диагностика.
Лабораторная диагностика может включать самый разнообразный спектр анализов.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Чувство жара, которое испытывает человек, возникает из-за резкого расширения и кровенаполнения мелких подкожных сосудов. Это состояние называется артериальной гиперемией. При этом кожа краснеет, становится горячей.
Просвет сосудов регулируется симпатической и парасимпатической нервной системой. Его изменения зависят от сигналов сосудодвигательного (вазомоторного) центра ЦНС, гормонов, пирогенных (вызывающих жар) веществ, поступающих в кровь, и ряда других факторов.
Разновидности ощущения жара
На сосуды постоянно влияют факторы, оказывающие сосудосуживающее либо сосудорасширяющее воздействие. Например, при стрессе сосуды под влиянием гормона адреналина сужаются, кожа бледнеет. По окончании стрессовой ситуации сосуды расслабляются и наполняются кровью.Патологическая артериальная гиперемия, которая сопровождается чувством жара, развивается либо под действием раздражителей (инфекции, токсины, продукты распада тканей при ожоге, пирогенные вещества), либо при нарушении нервной регуляции.
Различают нейрогенную артериальную гиперемию (возникающую в ответ на раздражение нервных окончаний) и метаболическую (обусловленную действием местных химических факторов). Примером нейрогенной артериальной гиперемии служит покраснение лица и шеи при гипертонической болезни, климактерическом синдроме, а также при сильных эмоциях.
Метаболическое воздействие на напряжение сосудов оказывают электролиты крови: кальций и натрий сужают сосуды и повышают давление, а калий и магний, наоборот, расширяют. К метаболическим регуляторам относятся углекислый газ, органические кислоты, гормоны.
Возможные причины ощущения жара
Прилив крови к коже и ощущение жара могут вызывать горячие, острые и пряные блюда.
Такое же воздействие на организм оказывает алкоголь, который способствует расширению кровеносных сосудов.
Прием некоторых лекарственных препаратов также может вызывать ощущение распространяющегося по телу жара. В их число входят сосудорасширяющие, гормональные средства, антидепрессанты и т. д.
Причины возникновения артериальной гиперемии и, как следствие, чувства жара могут быть разными. При нарушении регуляции сосудистого тонуса может развиваться артериальная гипертензия, сопровождаемая внезапным повышением артериального давления – гипертоническим кризом. Чаще всего причиной такого состояния становится гипертоническая болезнь. Однако в трети случаев артериальную гипертензию вызывают заболевания внутренних органов: острый гломерулонефрит и другие поражения почек, опухоли надпочечников и прочие заболевания эндокринной системы. Величина подъема артериального давления при гипертоническом кризе зависит от возраста и индивидуальных особенностей человека. В молодом возрасте симптомы криза могут возникнуть при более низком уровне артериального давления, а в пожилом – при более высоком.
Резкому повышению артериального давления сопутствуют головная боль, головокружение, тошнота, рвота, нарушения зрения («мушки», двоение). Возможно онемение конечностей, ощущение мурашек, учащенное сердцебиение, одышка.
Из-за нарушения нервной регуляции возникает озноб, сменяющийся жаром, усиление потливости. Завершение криза сопровождается учащенным мочеиспусканием.
Повышение артериального давления и сопровождающие это состояние симптомы возникают и при опухоли надпочечника – феохромоцитоме и других гормонопродуцирующих опухолях. Опухоль секретирует большое количество катехоламинов (адреналина и норадреналина).
Клинические признаки феохромоцитомы могут включать головную боль, потливость, усиленное сердцебиение, раздражительность, потерю массы тела, боли в груди, тошноту, рвоту, слабость, утомляемость. В некоторых случаях у пациентов могут возникать жар, одышка, приливы, повышенная жажда, учащенное мочеиспускание, головокружение, шум в ушах.
Многие женщины жалуются на приливы жара во время климактерического периода. Изменение гормонального фона происходит еще до прекращения менструаций, в период пременопаузы (менопаузального перехода). Сначала ее проявления незначительны, и чаще всего им не придают значения либо относят к последствиям усталости и психического перенапряжения. Гормональные и метаболические изменения, в частности, снижение уровня эстрогенов, прогестерона и повышение выработки гонадолиберина, сопровождаются приливами, которые могут повторяться несколько раз в сутки.
Женщины описывают их как периодическое кратковременное ощущение жара с последующим ознобом, усиленной потливостью, учащенным сердцебиением.
В большинстве случаев приливы незначительно нарушают самочувствие. Артериальная гиперемия и чувство жара могут быть признаком нарушения функции щитовидной железы, например, при тиреотоксикозе. Пациенты с тиреотоксикозом жалуются на общую слабость, утомляемость, раздражительность, нарушение сна, потливость, дрожание пальцев, сердцебиение, иногда боли в области сердца.
Нарушение терморегуляции, которое происходит из-за ускоренного обмена веществ, приводит к повышению температуры тела и вызывает постоянное чувство жара. Кожа становится теплой и влажной, сосуды кожи расширяются, что сопровождается покраснением лица. Усиливается потоотделение, ногти становятся ломкими, выпадают волосы.
Иногда приливы и ощущение жара в сочетании с повышенным артериальным давлением возникают при сахарном диабете. Этим симптомам сопутствуют общее недомогание, потливость, жажда, увеличение объема выделяемой мочи.
К каким врачам обращаться?
При регулярных появлениях таких симптомов, как жар и приливы, необходимо обратиться к терапевту , который на основании предъявляемых жалоб и анализов направит к гинекологу или эндокринологу .Диагностика и обследования
Появление периодических приливов, сопровождаемых чувством жара, потливостью, покраснением кожи лица, требует обязательной диагностики.
Врач оценивает жалобы пациента, учитывая возраст, пол и сопутствующие заболевания. При повышении артериального давления, переходящего в кризы, необходимо определить характер патологии – первичный (связанный с нарушением нервной регуляции) или вторичный (вследствие заболеваний внутренних органов). Для этого назначают клинический анализ крови и общий анализ мочи, анализ мочи по Нечипоренко, анализ крови на глюкозу, холестерин, креатинин.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:
Возникают в результате попадания инфекции (бактерий, вирусов, простейших, гельминтов) в капилляры кожи. К группе инфекционных эритем относятся:
Диагностику эритемы проводит врач-дерматолог, дерматовенеролог или аллерголог . Первичный прием может осуществить терапевт или врачу общей практики. Возможно, впоследствии понадобится консультация ревматолога, пульмонолога, эндокринолога , фтизиатра и инфекциониста. При появлении эритемы у ребенка следует обратиться к врачу-педиатру или детскому дерматологу.
Диагностика и обследования при эритеме
Диагноз обычно основывается на характерной клинической картине с учетом возраста пациента и прицельной дифференциальной диагностики с крапивницей, корью, краснухой, энтеровирусной экзантемой, сифилисом, лепрой и др. Для исключения прочих патологий подбираются методы комплексной диагностики, в том числе:
-
анализ крови общий. При эритеме выявляют лейкопению, палочкоядерный сдвиг влево, эозинофилию, ускорение СОЭ;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.

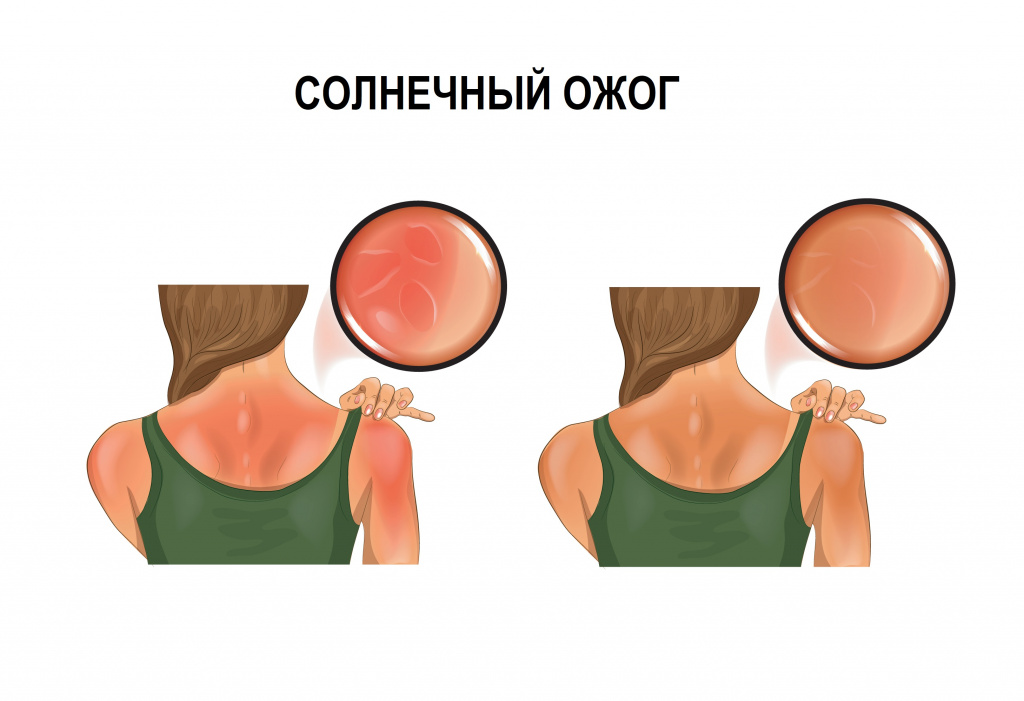
Еще одна опасность, которая подстерегает жарким летом – это солнечные ожоги, которые развиваются в результате длительного нахождения на солнце. Первые признаки солнечного ожога появляются через несколько часов после воздействия сильных солнечных лучей. Основные признаки солнечного ожога это боль, покраснение, припухлость, а иногда и пузыри на коже. Поскольку обычно солнечному облучению подвергаются большие участки кожи, на фоне солнечного ожога часто развивается головная боль, лихорадка (повышение температуры до 38 С) и слабость.
Первое, что нужно сделать, получив солнечный ожог - это незамедлительно перейти в тень. Далее желательно охладить кожу под холодным душем. Если легче не становится, вам помогут наши советы.
Первая помощь при солнечных ожогах:
1. Хорошее средство от ожогов - нанести на кожу натуральный йогурт, сметану, соответствующий лосьон, крем или специальную мазь от солнечных ожогов.
2. Сделайте специальный охлаждающий компресс: сок алоэ соедините с заваркой, намочите ткань и приложите к больному месту.
3. Поможет и творожная маска: творог разведите молоком и нанесите маску на обожженное место, Компресс снимите через 30 мин. Через час повторно нанесите маску.
4. Если нет творога или йогурта, не печальтесь, нам поможет обычный картофель. Натрите сырой картофель и приложите кашицу к больному месту. Смените несколько раз, как только компресс нагреется.
5. Белокочанная капуста также способна облегчить страдания и снять боль от солнечного ожога. Листья свежей капусты отварите 5 мин. Затем листья выньте, отвар охладите. Смочите ткань и приложите на кожу.
6. Соорудите компресс из раствора календулы, для этого нужно развести её с холодной водой в пропорции 1:10. Высыхающая вода, оказывая эффект охлаждения, снимает жжение и боль.
2. Сделайте специальный охлаждающий компресс: сок алоэ соедините с заваркой, намочите ткань и приложите к больному месту.
3. Поможет и творожная маска: творог разведите молоком и нанесите маску на обожженное место, Компресс снимите через 30 мин. Через час повторно нанесите маску.
4. Если нет творога или йогурта, не печальтесь, нам поможет обычный картофель. Натрите сырой картофель и приложите кашицу к больному месту. Смените несколько раз, как только компресс нагреется.
5. Белокочанная капуста также способна облегчить страдания и снять боль от солнечного ожога. Листья свежей капусты отварите 5 мин. Затем листья выньте, отвар охладите. Смочите ткань и приложите на кожу.
6. Соорудите компресс из раствора календулы, для этого нужно развести её с холодной водой в пропорции 1:10. Высыхающая вода, оказывая эффект охлаждения, снимает жжение и боль.
7. Если у вас останутся силы прогуляться до аптеки, обязательно купите масло чайного дерева или лавандовое масло и нанесите его на ожог.
8. Если солнце "нанесло вам удар" на даче, приглядитесь, нет ли по близости лопухов. В качестве средства для лечения солнечного ожога подойдет компресс из кашицы листьев лопуха.
9. Если солнце "нанесло вам удар" на даче, приглядитесь, нет ли по близости лопухов. В качестве средства для лечения солнечного ожога подойдет компресс из кашицы листьев лопуха.
10. Не нашли лопухов, но есть тыква - смело делайте компресс из мякоти.
А теперь самое главное - все вышеописанные методики по избавлению от солнечных ожогов хороши, но, если ваша кожа покраснела и воспалилась, вы обгорели до появления болезненных пузырей, у вас поднялась температура. Незамедлительно обратитесь к врачу, только он окажет квалифицированную помощь при солнечных ожогах!
А теперь самое главное - все вышеописанные методики по избавлению от солнечных ожогов хороши, но, если ваша кожа покраснела и воспалилась, вы обгорели до появления болезненных пузырей, у вас поднялась температура. Незамедлительно обратитесь к врачу, только он окажет квалифицированную помощь при солнечных ожогах!
Профилактика осложнений
Чтобы предотвратить солнечные ожоги в дальнейшем, врачи советуют соблюдать следующие рекомендации.
1. Наносите солнцезащитное средство за 30 минут до выхода на улицу, даже в облачную погоду. Не забудьте о защите губ, рук, ушей и затылка. После купания или если вы сильно вспотели, нанесите средство еще раз.
Выбирайте крем с солнцезащитным фактором SPF от 15 до 30. Например, средства с SPF 15 защищают от 94% вредных лучей, а с SPF 30 от 97%. Следите, чтобы в составе крема был оксид цинка, диоксид титана или авобензон — эти вещества блокируют ультрафиолетовые лучи диапазонов и A и В.
Избегайте пребывания под солнцем в интервале с 11 до 16 часов. Носите головной убор.
2. Увлажняйте кожу после утреннего душа нежирными средствами.
3. Если покупаете смягчающие препараты в дорогу, то обратите внимание на их состав.
— Гидрокортизон. Гормональное средство, смягчающее кожу и снимающее воспаление. Назначает врач, можно пользоваться ограниченный промежуток времени.
— Алоэ. Медицинскими исследованиями доказано, что алоэ вера ускоряет заживление. Сломайте листок растения и нанесите сок на пораженное место. Однако предварительно протестируйте его на небольшом участке, чтобы убедиться, что у вас нет аллергии.
— Полиспорин или неоспорин, антисептические мази. Снимают воспаление и борятся с инфекцией. Как и гормональные мази, требуют назначения врача и аккуратного ограниченного применения.
— Лидокаин, бензокаин и другие анестетики. Оказывают обезболивающее действие, снимают зуд.
4. Ешьте и пейте.
И наконец, не повторяйте ошибку дважды. Врачи предупреждают: после ожога коже нужно от трех до шести месяцев на восстановление. Если кожа облезла, новый слой более незащищенный и более чувствительный. Это значит, что обгореть можно еще быстрее. Будьте осторожны, защищайтесь от дневного солнца одеждой и пользуйтесь солнцезащитными средствами.

По статистике, большая часть ожогов происходит в бытовых условиях и вызвана воздействием пламени, кипятка, горячего пара или раскаленных предметов. И – увы! – их нередко получают дети. Именно поэтому каждый взрослый человек должен ориентироваться в определении степени ожогов, так как от этого зависит выбор способа оказания первой помощи, метода дальнейшего лечения ожога и оценка необходимости во врачебной (в том числе, стационарной) помощи.
Итак, в связи с тем, что при термических ожогах (в отличие от химических ожогов и ожогов глаз) определить их степень достаточно легко, это должен уметь делать каждый человек. Для начала следует, по возможности, уточнить у пострадавшего или окружающих, что произошло, для того, чтобы убедиться в том, что у пострадавшего именно термический ожог, затем осмотреть пораженную поверхность и оценить площадь ожога и степень.
Выделяют 4 степени ожога:
1. Первая степень: покраснение и отек кожи в месте термического ожога. Возможно появление мелких пузырей с прозрачным содержимым.
2. Вторая степень: покраснение и отек кожи в месте термического ожога, а также напряженные или вскрывшиеся пузыри и тонкий струп, который начинает формироваться.
3. Третья степень. При третьей степени термического повреждения имеется глубокий ожог до мышц и костей с формированием струпа. Пузыри при третьей степени, как правило, уже лопнувшие. При этом вокруг зоны глубокого ожога могут быть мелкие пузыри с прозрачным содержимым (вторая степень ожога), покраснение (первая степень ожога).
4. Четвертая степень. При четвертой степени ожога происходит обугливание обожженной части тела. Возможно комбинирование четвертой степени с первой, второй и третьей.
То есть, у одного пострадавшего могут быть ожоги разной степени. При этом тяжесть состояния пострадавшего оценивают по наиболее глубоким ожогам в зависимости от площади пораженной поверхности.
Термические ожоги кожи: как оценить площадь поражения
Уметь определять площадь термического ожога крайне важно – это позволяет выбрать правильную тактику лечения и порой даже спасти жизнь пострадавшему. Один из самых простых способов оценки площади ожога – «правило ладони». Площадь ладони человека составляет в среднем 1% площади его тела. Так, с помощью ладони можно определить, сколько процентов тела поражено.
Существует также правило «девятки» для взрослых: рука, половина ноги, половина спины, грудь, живот, голова – по 9%, и промежность – 1%. Но у детей голова с шеей составляет около 21% площади тела.
Термические ожоги кожи: как выбрать правильную стратегию оказания первой помощи.
При поверхностных термических ожогах более 10% площади тела взрослых (у детей – более 5%) и при более глубоких ожогах от 5% тела взрослого человека (соответственно, более 2,5% тела ребенка) после оказания первой помощи требуется обязательная врачебная помощь с последующей госпитализацией. Такие ожога приводят к нарушению общего состояния, угрожают жизни пострадавшего и в последующем могут потребовать оперативного вмешательства.
Кроме этих случаев, обязательной госпитализации подлежат пострадавшие с глубокими ожогами кистей рук и стоп и поверхностными обширными ожогами кистей рук и стоп, с ожогами глаз, ушей, лица и промежности, а также с предполагаемыми ожогами дыхательных путей из-за вдыхания крайне горячего воздуха.
Термические ожоги кожи: как оказать первую помощь
Алгоритм оказания само- и взаимопомощи при любых термических ожогах кожи таков:
- Немедленно погасить пламя на одежде и коже пострадавшего, для чего накрыть его тканью (это приведет к прекращению поступления воздуха), или сбросить горящую одежду. Можно погасить пылающий участок одежды, забросав его землей, песком или снегом, облив водой или опустив в воду.
- Успокоить пострадавшего и окружающих.
- Осторожно снять с пострадавшего тлеющие остатки одежды, которые не зафиксировались в ране. Запрещено отдирать от раны прилипшие остатки одежды. Прикасаться к обожженной поверхности руками тоже нельзя.
- При солнечных ожогах следует просто перенести пострадавшего в тень.
- Если вы не знаете, что произошло, кратко и быстро уточнить обстоятельства («ребенок вылил на себя чашку горячего бульона», «загорелась одежда от пламени костра»).
- Держать в течение 10-20 минут пораженную поверхность тела под струей проточной холодной воды (можно в емкости с чистой прохладной водой). Это необходимо для того, чтобы предупредить дальнейшее углубление и расширение раны за счет нагрева обожженной зоны. Также это улучшит кровообращение в ране. Но ни в коем случае нельзя использовать для охлаждения зоны ожога лед, так как, помимо имеющегося ожога, у пострадавшего возникнет дополнительная травма – обморожение. В экстремальных случаях (при полном отсутствии проточной воды) возможно охлаждение раны с помощью мочи, но в реальной жизни поводов для применения этого способа практически никогда не бывает.
- На обожженную поверхность нанести Солкосерил® гель, затем наложить сверху сухую стерильную повязку. Ни в коем случае не использовать вату: можно применять только бинт, марлю – тканевые материалы. Если нет поблизости ни одного средства для экстренной помощи при ожогах и стерильных бинтов нет, нужно просто наложить чистую сухую повязку. Запрещается наносить на обожженную кожу мази, кремы, растительное масло, взбитое яйцо, сметану, кефир, спиртовые растворы и прочие средства, а также прикладывать к ране листья алоэ, сок каланхоэ, золотой ус и прочие. При легких ожогах первой степени без обширного повреждения кожи и пузырей можно не накладывать повязку, а только нанести гель.
- При обширных ожогах рук и ног надо зафиксировать конечность с помощью шины или подручных средств и придать конечности возвышенное положение.
- При обширных ожогах и при возникновении признаков ожогового шока (бледность, слабость, беспокойство, холодный пот, тахикардия, падение артериального давления, нарушение сердечной деятельности и дыхания) дать пострадавшему пить много жидкости – чистую воду, чай, компот. Жидкость уменьшает интоксикацию, которая возникает из-за всасывания в кровь продуктов распада обожженной кожи, подкожной клетчатки, мышц.
- При сильных болях для предупреждения болевого шока пострадавшему дают любое обезболивающее средство (анальгин, парацетамол и пр.).
- Приступить к проведению сердечно-легочной реанимации (искусственному дыханию и непрямому массажу сердца) при отсутствии у пострадавшего дыхательной и (или) сердечной деятельности.
- При показаниях для госпитализации вызвать «Скорую помощь» или доставить пострадавшего в лечебное учреждение. Лучше все же воспользоваться услугами «Скорой помощи», так как обычно мы не знаем, в каком отделении какой больницы производят лечение ожогов. По возможности, это должна быть специализированная клиника или специализированное отделение.
Когда можно лечить термические ожоги кожи в домашних условия.
Далеко не все ожоги требуют дальнейшего лечения в стационаре и даже поликлинике. В домашних условиях самостоятельно можно лечить поверхностные небольшие ожоги без инфицирования (без красных отечных краев раны, без гнойного отделяемого из раны, повышения температуры тела, озноба, усиления болей в ране, появления дергающих болей в ране и т.д.).
Взрослым можно начинать лечить дома ожоги площадью до 1% тела (размером с ладонь этого человека), если только это не обширные ожоги кисти, стопы, лица, половых органов. Это важно знать, так как при заживлении могут образовываться рубцы, которые нарушат функцию этих частей тела. В домашних условиях можно лечить только неинфицированные ожоги кисти, стопы или лица (размером приблизительно с монету).
Следует помнить о том, что в случае длительно незаживающего ожога, особенно нижних конечностей при сопутствующей нервно-сосудистой патологии ног, углублении раны, появлении гнойного отделяемого, неприятного запаха из раны, при усилении болей и нарушении общего состояния следует обязательно обратиться к хирургу поликлиники.
Любые ожоги у новорожденных требуют врачебной помощи и, как правило, лечения в стационаре.
Если в рану во время ожога попала земля, или ожог был получен на природе, следует в тот же день обратиться в любой травмпункт или к хирургу поликлиники, чтобы сделать прививку от столбняка – опасного инфекционного заболевания. Хорошо, если врач еще и обработает эту ожоговую поверхность. В дальнейшем можно будет продолжать лечение в домашних условиях.
Что необходимо приготовить для лечения ожогов в домашних условиях
- Стерильный бинт – 1-2 упаковки в день (размер и объем – в зависимости от площади ожога).
- Средство для обработки рук (антисептик).
- Стерильные медицинские перчатки – 1 пара перчаток на одну перевязку.
- Перекись водорода (3%-раствор) – 1-2 флакона на перевязку.
- Спиртовые растворы йода или бриллиантового зеленого (так называемая «зеленка») – 1 флакон.
- Ватные палочки – 1 упаковка.
- Тампоны из марли (для обработки раны) – их можно сделать самостоятельно из стерильного бинта, надев стерильные перчатки. Хранят их в упаковке от стерильного бинта. Лучше готовить новые тампоны из марли перед каждой перевязкой.
- Пластырь (иногда бывает необходим для фиксации повязки к неповрежденной коже).
Как лечить термические ожоги кожи в домашних условиях
Внимание! Нельзя самостоятельно вскрывать ожоговые пузыри и использовать вату и пластырь при обработке раневой поверхности. Максимум, что допустимо – наполненный содержимым плотный пузырь можно осторожно надрезать по одному из краев стерильным лезвием или проколоть стерильной иглой.
Перевязки (обработку ожога) производят 1- 2 раза в день. Предварительно надо подготовить все материалы и обработать руки того, кто будет это делать. Если была наложена повязка, следует ее снять. Если внутренняя часть повязки зафиксировалась на ране, смочить ее 3%-ной перекисью водорода и дождаться ее отделения от раны.
Неповрежденную кожу вокруг раны необходимо обработать раствором йода или бриллиантового зеленого, а на рану нанести препарат, который улучшит питание тканей и активизирует заживление раны.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ожоги: причины появления, симптомы, диагностика и способы лечения.
Определение
Ожоги - это травмы, возникающие в результате высокотемпературного, химического, электрического или радиационного воздействия, которое повреждает кожу и подлежащие ткани. Ингаляционной травмой называют повреждение слизистой оболочки дыхательных путей и/или легочной ткани за счет воздействия термических и/или токсикохимических факторов.
Причины появления ожогов
К наиболее частым относят термические ожоги, которые связаны с воздействием высоких температур. Обычно это ожоги горячими жидкостями и паром, реже – открытым пламенем. Контактные термические ожоги развиваются при контакте с горячими предметами или веществами, например, раскаленным металлом, горячей смолой, битумом, асфальтом и т.д.
Химические ожоги возникают вследствие агрессивного воздействия на кожу или слизистые оболочки химических веществ. Кроме ожогов эти вещества вызывают и другие поражения кожи - контактные дерматиты и экземы.
Электротравма (травма в результате действия на организм электрического тока) также может привести к ожогу и сопровождаться местной и общей реакцией. У взрослых электротравмы, как правило, связаны с профессиональной деятельностью, у детей - с использованием домашних электроприборов.
Поражения молнией встречаются с одинаковой частотой у лиц всех возрастных групп, чаще это происходит за городом у жителей сельской местности.
Лучевые ожоги вызывает ультрафиолетовое, инфракрасное и ионизирующее излучение. Солнечные ожоги кожи знакомы многим, они обусловленные чрезмерным воздействием на нее солнечных лучей. Ионизирующее излучение приводит как к местным, так и к общим изменениям в организме, получившим название «лучевая болезнь».
Ингаляционные травмы происходят при вдыхании горячего воздуха, пара и/или под действием токсичных химических соединений (продуктов горения), попадающих в дыхательные пути вместе с дымом.
Классификация ожогов
По этиологии (причинам) формирования: