Гигрома лопнула под кожей что делать
Обновлено: 26.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бурсит: причины появления, симптомы, диагностика и способы лечения.
Определение
Бурсит – это острое или хроническое воспаление бурсы (синовиальной сумки), которая выполняет функцию амортизатора в суставе, уменьшает трение между элементами сустава, облегчает движение. Она представляет собой специальное образование из прочной соединительной ткани снаружи и слизистой ткани внутри. Бурса отграничена от окружающих тканей капсулой и заполнена синовиальной жидкостью, которая вырабатывается в суставе и улучшает скольжение. Кроме того, именно эта жидкость содержит в себе компоненты, которые, проникая в хрящевую ткань, обеспечивают ее питание и увлажнение.
При воспалении бурсы увеличивается количество и меняется состав синовиальной жидкости – в ней появляются соли кальция, возрастает уровень белка, могут быть следы крови и воспалительные элементы. Суставная сумка отекает, причиняет боль, что приводит к нарушению подвижности в пораженном суставе.
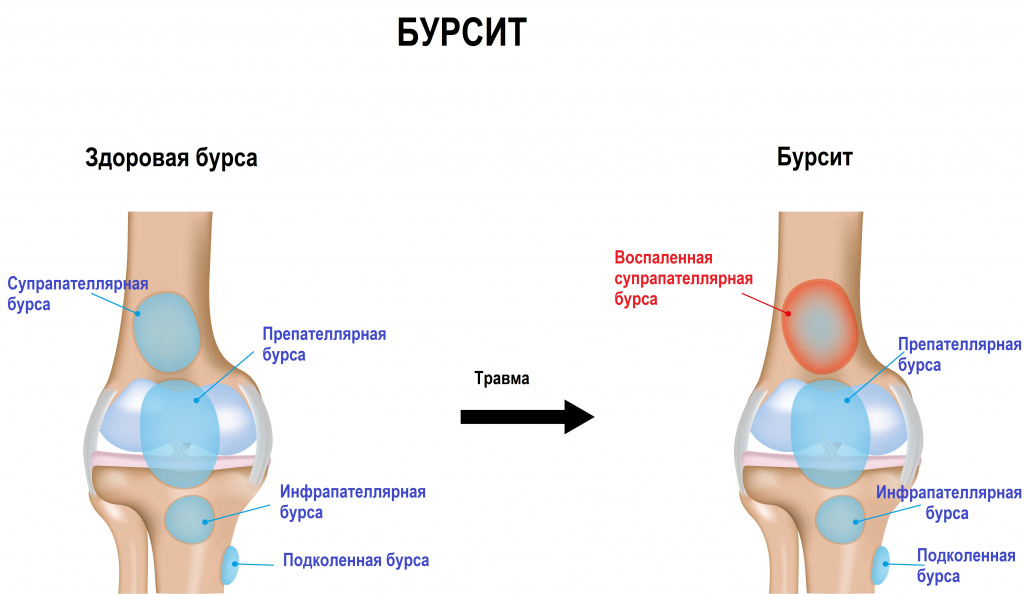
Чаще всего воспаление синовиальной сумки развивается в плечевом, локтевом, коленном или бедренном суставах, а также в области пяточной кости. Иногда бурсит индуцирует воспаление в смежном суставе.
Причины появления бурсита
Согласно современным представлениям, ключевым фактором развития бурсита является механическое повреждение околосуставной сумки, реже – инфекция, нарушения обмена веществ, интоксикация, аллергические реакции, аутоиммунные процессы. Механическое повреждение может быть связано с действием чрезмерной нагрузки или снижением толерантности к прежней нагрузке при возрастных изменениях тканей сустава.
К наиболее частым причинам бурсита относятся:
- профессиональная или другая деятельность, которая требует выполнения однообразных повторяющихся движений. Локтевые суставы часто поражаются у тех, кто работает за компьютером, занимается теннисом, бейсболом, тяжелой атлетикой, а также у кожевников, граверов, полировщиков, чеканщиков. Коленные – у тех, чья рабочая поза предусматривает опору на колени (у плиточников, паркетчиков, шахтеров, садоводов, механиков, представителей некоторых других профессий). Плечевые – у кузнецов, грузчиков; бурсит передней поверхности лопатки – у землекопов и пильщиков; пяточной бурсит – у продавцов, балерин и танцоров;
- бурсит может стать осложнением воспалительных процессов кожи и подкожной жировой клетчатки (пиодермии, флегмоны, фурункула, карбункула), костей (остеомиелита);
- аллергические реакции, аутоиммунные заболевания, интоксикации;
- воспалительные поражения суставов при подагре, ревматоидном артрите, псориатическом артрите, спондилите;
- инфекционные заболевания, например, сифилис, бруцеллез, туберкулез, гонорея;
- длительный прием антибиотиков, кортикостероидов и некоторых других препаратов;
- неправильно подобранная обувь и нарушение осанки;
- сахарный диабет, ожирение и другие заболевания, связанные с нарушениями обмена веществ;
- спортивные и бытовые травмы, в результате которых повреждается синовиальная сумка и ее сосуды. Это могут быть как однократные травмы (удары, падения на сустав с образованием гематом, разрывы сухожилий и связок), так и повторяющиеся повреждения, например, при занятиях контактными видами спорта.
Первоначально возникшее воспаление (острый бурсит) может развиться после непривычной нагрузки, травмы.
Хронический бурсит может развиться вследствие предыдущих эпизодов острого бурсита или повторных травм, может продолжаться несколько месяцев и часто рецидивировать. При этом заболевание имеет тенденцию обостряться каждый раз, когда снижается иммунитет.
Классификация заболевания
Формальной системы классификации бурсита не существует, но его можно описать согласно локализации воспаленной синовиальной сумки. Самыми распространенными являются:
- препателлярный бурсит коленного сустава («колено домохозяйки», или «колено горничной»);
- инфрапателлярный бурсит коленного сустава («колено священника»);
- анзериновый бурсит (бурсит «гусиной лапки» — применяется для классического описания припухлой синовиальной сумки, поддерживаемой тремя расположенными выше сухожилиями — портняжной мышцей, стройной мышцей и полусухожильной мышцей);
- бурсит локтевого отростка («локоть студента», «локоть шахтера или пьяницы»);
- бурсит участка возле седалищного бугра («ягодица ткача»);
- задний бурсит ахиллова (пяточного) сухожилия;
- бурсит тазобедренного сустава;
- плечелопаточный (поддельтовидный) бурсит.
- септический (инфицированный) бурсит появляется из-за бактериального заражения, чаще вызванного золотистым стафилококком (порядка 80% случаев), стрептококками, гонококками, пневмококками, туберкулезной или кишечной палочкой и др.;
- асептический (неинфицированный) бурсит развивается из-за неинфекционных причин.
- серозный – асептический воспалительный процесс, при котором в сумке образуется плазма с примесью небольшого количества форменных элементов крови;
- геморрагический – большое количество эритроцитов в экссудате;
- гнойный – в полости сумки присутствуют болезнетворные микроорганизмы и разрушенные клетки, вызывающие образование гноя.
Пациенты с острым бурситом обычно жалуются на боль, локализованную в месте синовиальной сумки, особенно при движении.
Если бурса расположена поверхностно, могут наблюдаться отек и эритема (покраснение).
В число основных признаков бурсита входят:
- боль в пораженном суставе, усиливающаяся при движении или давлении на сустав;
- округлая припухлость упругого типа в месте воспаления;
- отклонение, колебание отека при надавливании (подтверждает скопление выпота);
- ограничение движения в полном объеме или частично;
- локальное повышение температуры кожи над суставом и покраснение;
- слабость, повышенное потоотделение;
- иногда воспаление сопровождается местным целлюлитом.
При гнойных бурситах местные симптомы сочетаются с картиной общей интоксикации. Возможно повышение температуры до фебрильных значений, слабость, вялость, головная боль и озноб.
Септический бурсит чаще всего наблюдается в области коленного сустава и локтевого отростка по причине поверхностного размещения бурсы.
Диагностика бурсита
Для постановки диагноза в первую очередь назначают рентгенографическое исследование пораженного сустава:
-
рентгенография плечевого/локтевого, лучезапястного, коленного, голеностопного сустава;
Рентгенологические исследования суставов предназначены для поиска травм и других патологических изменений.
Гигрома – это доброкачественная опухоль. По сути, это киста, которая развивается из синовиальной оболочки сустава или сухожильного влагалища. Полость такого новообразования заполнена фиброзной жидкостью. В 35 % случаев гигрома не имеет никаких выраженных симптомов. Однако у большинства пациентов она может болеть и доставлять серьезный дискомфорт, блокируя нормальный кровоток. Главную опасность представляет разрыв капсулы такого новообразования. Сама по себе гигрома совершенно безопасна и никогда не переродится в рак.
Симптоматика
Обычно такое новообразование локализуется в районе лучезапястного сустава, однако может возникнуть также на пальцах рук или ног, на щиколотках и в подколенной чашечке. Известны случаи, когда гигрома возникала даже на груди. Однако традиционным местом появления опухоли все-таки остается запястье. Сначала появляется небольшая шишка с четкими краями, как правило – мягкая, не доставляющая никакого дискомфорта. В некоторых случаях она такой и остается, не проявляя никаких симптомов. Но у большинства пациентов она начинает постепенно расти (до 2-5 сантиметров в диаметре), перекрывая нормальное кровообращение и сжимая нервные окончания. Для гигромы такого типа характерны:
- ноющие боли, которые резко усиливаются при надавливании;
- изменение цвета кожи на пораженном участке, ее шелушение;
- локальное повышение температуры тела (говорит о возможном воспалительном процессе);
- онемение конечностей;
- временное увеличение размеров при физических нагрузках.
Причины возникновения
Точных механизмов развития опухолевидного образования до сих пор не установлено. Считается, что у гигромы есть генетический фактор: если у кого-то из родителей было такое новообразование, то оно передастся ребенку. Именно поэтому гигрома может развиться даже у новорожденного младенца. Второй фактор, влияющий на возникновение гигромы, – это травматизация сустава. Может возникнуть в результате неудачного падения или растяжения. Медики называют следующие причины появления опухоли:
- осложнения после хирургического вмешательства;
- травмы в быту или на производстве;
- регулярные и однотипные нагрузки на кисти;
- профессиональная и спортивная деятельность.
Клиническая картина
Когда после травмы сустава истончается суставная капсула, начинаются дегенеративные изменения и возникает грыжа. Постепенно синовиальная жидкость накапливается и выдавливает кисту в месте истонченного слоя оболочки. Со временем новообразование становится крупнее, и его не получается игнорировать: даже если оно не приносит никаких серьезных проблем, то является малоприятным косметическим дефектом.
Диагностика
Так как гигрома часто не имеет симптомов, люди предпочитают ее игнорировать. Однако проблема в том, что такое новообразование легко спутать с онкологией. И если в районе сустава вдруг возникла шишка, необходимо обратиться к специалисту. Врач назначит ряд анализов и исследований, которые позволяет исключить рак:
- УЗИ;
- рентгенография;
- КТ и МРТ;
- пункция и биопсия.
К сожалению, большинство опасных заболеваний суставов могут быть очень похожими на гигрому. Не стоит ждать, пока проявится вся симптоматика: чем раньше начато лечение, тем больше шансов на полное исцеление. Это касается и гигромы: не стоит ждать, когда лопнет капсула: лучше полностью удалить новообразование, пока оно не начало доставлять дискомфорта.
Как лечить
Существует масса способов, направленных на уменьшение размеров опухоли: от народных средств до малоинвазивных методик. Полностью избавиться от гигромы можно только при помощи хирургического вмешательства или лазерной терапии: во всех остальных случаях капсула новообразования останется нетронутой, и жидкость снова начнет скапливаться. В любом случае, подходящие методики будет рекомендовать врач по результатам диагностики.
Медикаментозное лечение. Назначается для рассасывания небольшой кисты, когда хирургическое вмешательство может быть нецелесообразным. Чтобы терапия оказала максимальный эффект, нужно полностью ограничить движения больной конечностью: как правило, для этого на сустав накладывается компрессионная повязка. В процессе лечения применяются противовоспалительные и обезболивающие средства. Любые лекарства могут назначаться только врачом, заниматься самолечением может быть опасно!
Лазерная терапия. Малоинвазивная методика, которая помогает быстро и эффективно избавиться от гигромы. Такая операция займет не больше часа и потребует местного обезболивания. Из-за своего щадящего подхода может применяться, в том числе для лечения гигромы у беременных женщин и детей. Главное преимущество процедуры в том, что она предотвращает развитие инфекции и дает высокие гарантии того, что опухоль не вернется. А еще после такого вмешательства не останется шрамов. При этом реабилитационный период может занимать всего пару недель, а затем пациент сможет постепенно возвращаться к своей обычной активности.
Физиотерапия. Чаще всего используется для устранения опухоли, возникшей в подколенной ямке, на стопе или на руке. Обычно к этой методике добавляется медикаментозная терапия. Такой комплексный подход помогает постепенно устранить опухоль без хирургических вмешательств. Физиотерапия включает в себя прогревание, воздействие ультразвука и электрофорез. Однако все эти процедуры строго противопоказаны при наличии воспалительного процесса в районе опухоли, аллергических высыпаний, повышенной температуры тела, обострения инфекционных заболеваний или обнаружения злокачественной опухоли. Кроме того, физиотерапия помогает быстрее восстановиться после операции, поэтому массажи и компрессы могут применяться уже во время реабилитационного периода.
Пункция. Так как внутри гигромы содержится жидкость, одним из самых распространенных методов ее удаления считается откачивание содержимого опухоли. После того как полость будет очищена, туда введут специальные лекарства, предотвращающие развитие инфекции и воспалительного процесса. Однако пункция – это временный метод, так как капсула остается нетронутой, и жидкость со временем накапливается заново.
Хирургическое вмешательство. Если опухоль воспалилась или лопнула, необходимо срочно обратиться за помощью медиков. Разрыв капсулы требует немедленного удаления кисты и обработки пораженной области: это позволит предотвратить инфицирование и воспаление.
Народные методики
Некоторые рекомендуют просто раздавить кисту. Делать этого ни в коем случае нельзя! Во-первых, это очень больно. Во-вторых, действительно опасно, так как может вызывать воспаление. При разрыве оболочки фиброзная жидкость заполнит либо сухожильное влагалище, либо разойдется по ближайшим тканям. Это может спровоцировать инфицирование и начало гнойного процесса. Если гигрома лопнула, нужно немедленно обращаться за медицинской помощью! Кроме того, гигрому можно легко спутать с более опасными заболеваниями. Чтобы избежать неприятных последствий, при разрыве опухолей стоит сразу же отправляться в больницу. Если говорить о более щадящих народных средствах, то все они направлены на постепенное рассасывание опухоли:
- прогревание при помощи компрессов, соли и медного пятака способствует нормализации кровообращения в конечности и постепенно уменьшает размеры гигромы;
- ванночки и настои помогут снизить болезненные ощущения;
- примочки могут способствовать уменьшению размеров опухоли.
Стоит помнить, что ни один народный метод не является полноценной альтернативой традиционной медицине.
Разрыв опухоли
Что делать, если лопнула гигрома на руке или ноге? Немедленно отправляться в ближайший медицинский центр. Своевременная операция предотвратит попадание инфекции в суставную сумку. Чем опасен разрыв?
- При наличии гноя в капсуле может начаться воспалительный процесс.
- Лопнувшая гигрома может спровоцировать развитие бурсита и тендовагинита, способных привести к заражению крови.
- В ранку может попасть инфекция.
Кроме всего прочего, это очень больно. Поэтому лопнувшая гигрома – это повод обратиться к врачу. Капсула может разорваться по нескольким причинам:
- физическое воздействие;
- скопление большого количества жидкости внутри шишки.
Такой разрыв не несет серьезной опасности для здоровья, однако он может провоцировать инфицирование и воспаление. Если гигрома прорвалась наружу, ее нужно обработать антисептиком, наложить стерильную повязку и обратиться к врачу. Лопнувшая опухоль вовсе не означает полного избавления от новообразования: как только разрыв заживет, жидкость снова начнет скапливаться внутри капсулы.
Первая помощь
При разрыве гигромы (вне зависимости от того, лопнула она внутрь или наружу), нужно обработать конечность спиртовым раствором и наложить на сустав давящую повязку. После этого можно отправляться в больницу, где лопнувшую капсулу удалят хирургическим методом. Процедуры бояться не стоит: она займет не больше часа и пройдет под местным обезболиванием (в запущенных случаях может применяться общий наркоз). Затем доктор установит дренаж и наложит специальную лангету. Обычно пациент на несколько дней остается в стационаре, чтобы медики могли следить за его состоянием. Кроме того, материал отправят на исследование, чтобы исключить возможность онкологии. Если опухоль окажется «чистой», пациента очень скоро выпишут. Для этого дренаж удалят и наложат на сустав компрессионный бинт. Конечность нужно будет беречь от перегрузок минимум месяц. Затем начнется курс восстановительной физиотерапии. В большинстве случаев киста не возвращается: главное, соблюдать рекомендации врачей и не перенапрягать конечности.
Профилактика
Так как гигрома может быть наследственным заболеванием, точных методик, позволяющих избежать ее появления, до сих пор не существует. Однако есть несколько универсальных советов, которые помогут снизить риски:
- откажитесь от тяжелой, монотонной и однообразной нагрузки на конечности;
- выбирайте удобную ортопедическую обувь;
- организуйте трудовую деятельность: обязательно делайте перерывы и старайтесь поднимать меньше тяжестей;
- своевременно лечите травмы и сопровождающие заболевания суставов.
И, конечно, ни в коем случае не пытайтесь раздавить гигрому, если она уже появилась. Удалением таких новообразований должен заниматься опытный хирург!
Если у человека гигрома лопнула, значит он упустил момент ее своевременного лечения. Киста, заполненная фиброзной жидкостью, может разорваться внезапно. В подобных ситуациях требуется немедленная консультация специалиста. Необходимо в срочном порядке принять меры для предупреждения инфицирования открытой ранки на теле, а также уменьшения выраженности воспалительного процесса. Неоказание своевременной медицинской помощи при лопнувшей гигроме приводит к неприятным осложнениям.
Причины возникновения гигромы

Поднятие огромных тяжестей в спортзале может легко спровоцировать заболевание
В большинстве случаев гигрома оказывается результатом воспаления синовиальной оболочки мышечного сухожилия или слизистых сумок, которые располагаются в непосредственной близости с костными тканями. Патология имеет хронический характер.
Обратите внимание! Гигрома беспокоит людей, которые подвержены постоянным травмам и физическим нагрузкам. В группе риска обычно находятся спортсмены.
Гигрома на запястье или другой части тела может образоваться по причине влияния на организм человека следующих факторов:
- Генетическая предрасположенность.
- Анатомические особенности организма человека.
- Чрезмерные нагрузки на суставы.
- Повреждение суставов рук или ног.
- Воспаление суставов.
Кисты такого характера чаще диагностируют у женщин, которые находятся в возрастной группе до 35 лет. Намного реже заболевание встречается у пожилых людей и детей.
Клиническая картина
Гигрома запястья или другой части тела может лопнуть, если не заниматься ее лечением. Назначать его должен исключительно специалист. К нему обращаются за помощью при выявлении характерных для заболевания симптомов.
В 30% случаев патология характеризуется бессимптомный течением. При отсутствии внешних проявлений можно заподозрить, что киста сформировалась под связкой.
Гигрому определяют по наличию округлого новообразования, который находится рядом с суставом и выступает над поверхностью кожного покрова.
При развитии заболевания не меняется подвижность кожи на соседних участках. Сама же гигрома является неподвижной. Она прочно связана с тканями, которые располагаются ниже ее места нахождения. Опухоль может покраснеть, начать шелушиться или загрубеть.
Если надавить на пораженное место, то человек испытает болевой синдром. Его интенсивность и характер напрямую зависят от размера новообразования и расположения.
Гигрома может характеризоваться следующими проявлениями и признаками:
- Если поражен лучезапястный сустав, то в этом месте образуются эластичные гигромы, достаточно плотные на ощупь. Их без труда можно увидеть под кожным покровом. Нередко новообразования вырастают до внушительного размера. При этом пациента беспокоит болезненность слабого или умеренного характера.
- Твердые гигромы не являются редкостью на кисти руки. Также новообразования формируются между фалангами. Кожа в этих областях быстро начинает шелушиться и истончаться. Человек постоянно испытывает сильный дискомфорт и болезненность. В отдельных случаях опухоль формируется на ладонной стороне пальцев. Они напоминают своим внешним видом мягкие образования, которые поражают две фаланги.
- Опухоль может вырасти на локтевом сгибе. Она имеет вид шарообразного уплотнения. Кожа над ее поверхностью темнеет и грубеет. Также у пациента диагностируют пониженную подвижность пораженного места и выраженный болевой синдром.
- Не исключается гигрома, которая со временем лопается, на нижних конечностях. Обычно поражаются крупные суставы. В подобных ситуациях возникают новообразования с их тыльной поверхности. В редких случаях патология поражает пальцы и голеностоп.
Каждый случай поражения организма гигромой рассматривается в индивидуальном порядке. Это позволяет изучить все особенности течения патологического состояния и подобрать для него оптимальное лечение.
Может ли гигрома лопнуть

Все манипуляции лучше доверить опытным врачам и не заниматься самолечением
Часто пациенты задаются вопросами о том, может ли быть так, что лопнула гигрома на ноге или руке. Такое действительно случается при отсутствии лечения и невыполнении рекомендаций лечащего врача.
Гигрома разрывается в случае, если человек не избегает повышенных физических нагрузок. Также к такому исходу приводит контакт пораженного места с различными предметами, которые могут его травмировать. Не исключается переполнение полости кисты, из-за чего происходит ее самопроизвольный разрыв.
Пациент может сам захотеть выдавить гигрому, но делать это категорически запрещается. Подобные действия могут привести к инфицированию. Особенно опасно заниматься этим, если опухоль располагается под кожей.
Что делать, если киста лопнула
Если гигрома лопнула сама на голове или конечностях, нужно принимать меры для решения проблемы и предупреждения осложнений. Действия пациента в такой ситуации напрямую зависят от разновидности новообразования.
Если лопнувшая опухоль находилась на поверхности тела, то ее содержимое вытечет наружу. При подобных обстоятельствах требуется провести обеззараживание ранки. Также обязательной является помощь квалифицированного медика, с посещением которого нельзя затягивать.
Обратите внимание! Даже если опухоль лопнула, она все равно может спустя некоторое время появиться вновь. Полностью удалить ее позволяет только хирургическое вмешательство.
Всю основную работу должен выполнять врач. Он осмотрит поврежденное место и точно скажет, что делать в такой ситуации. В первую очередь будет проведена обработка раны для предупреждения ее инфицирования. Также он окажет помощь в случае, если опухоль лопнула под кожей.
Если оставить гигрому без внимания, то она приведет к развитию нагноения и абсцесса. Данные осложнения вызываются инфицированием открытой ранки.
В действительности разрыв гигромы не представляет большой опасности для здоровья человека. Но относиться к нему легкомысленно нельзя. Непроизвольное повреждение опухоли обязательно требует обработки ранки антисептиком. Уже после этого пациент должен записываться на прием к специалисту.
Последствия и осложнения

Лопнувшая гигрома опасна инфицированием крови
На суставах могут появиться новообразования, которые достигают 1-3 см. Своим внешним видом они часто напоминают обычные шишки. Многочисленные травмы провоцируют развитие гигромы на нижних конечностях, которая доставляет человеку серьезный дискомфорт.
Гигрома не несет в себе серьезной опасности для здоровья человека. Но она может обернуться рядом проблем, которые отрицательно сказываются на его общем самочувствии.
Игнорирование лечения новообразования может привести к таким неприятным последствиям и осложнениям:
- Сильные боли в месте пораженного участка кожи.
- Развитие бурсита.
- Развитие тендовагинита.
- Заражение крови инфекцией.
- Инфицирование ранки, которая появилась в результате разрыва опухоли.
- Рецидив заболевания.
- Образование воспалительного процесса.
Последнее осложнение развивается по причине слишком высокого содержания гноя в гигроме, которая лопнула. Вот почему важно своевременно решат эту проблему.
Чем дольше человек игнорирует новообразование, тем больше оно разрастается. Также он должен быть готов к тому, что со временем гигрома начнет вызывать болезненность, которая отвлекает от повседневных дел. Можно попытаться снизить ее при помощи обезболивающих препаратов, но они лишь маскируют симптом, а не решают проблему. Поэтому подобные действия являются ошибочными и безрезультатными.
Если пациент намеревается избавиться от гигромы, которая доставляет ему в жизни определенные неудобства, он в первую очередь должен минимизировать свою физическую активность. В частности, это касается повышенных нагрузок на проблемный сустав, которых нужно избегать.
Настоятельно рекомендуется использовать эластичный бинт для суставов, которые постоянно подвергаются физическим нагрузкам. Это отличная профилактика образования гигромы и других патологий, которые отрицательно сказываются на их функции. В противном случае человеку придется потратить немало времени на устранение возникшей проблемы с пораженными суставами.
Гигрома – это осумкованное опухолевидное образование, наполненное серозно-фибринозной или серозно-слизистой жидкостью. Располагается рядом с суставами или сухожильными влагалищами. Небольшие гигромы обычно не причиняют никаких неудобств, кроме эстетических. При их увеличении или расположении рядом с нервами появляются боли; в некоторых случаях возможно нарушение чувствительности. Патология диагностируется с учетом данных анамнеза и физикального осмотра. Консервативная терапия малоэффективна, рекомендуется хирургическое лечение – удаление гигромы.
МКБ-10

Общие сведения
Гигрома (от греч. hygros – жидкий, oma – опухоль ) – доброкачественная кистозная опухоль, состоящая из плотной стенки, образованной соединительной тканью, и вязкого содержимого. Содержимое по виду напоминает прозрачное или желтоватое желе, а по характеру представляет собой серозную жидкость с примесью слизи или фибрина. Гигромы связаны с суставами или сухожильными влагалищами и располагаются поблизости от них. В зависимости от локализации могут быть либо мягкими, эластичными, либо твердыми, по плотности напоминающими кость или хрящ.
Гигромы составляют примерно 50% от всех доброкачественных опухолей лучезапястного сустава. Прогноз при гигромах благоприятный, однако, риск развития рецидивов достаточно высок по сравнению с другими видами доброкачественных опухолей. У женщин гигромы наблюдаются почти в три раза чаще, чем у мужчин. При этом подавляющая часть случаев их возникновения приходится на молодой возраст – от 20 до 30 лет. У детей и пожилых людей гигромы развиваются достаточно редко.

Причины гигромы
Причины развития патологии до конца не выяснены. В травматологии и ортопедии предполагается, что гигрома возникает под действием нескольких факторов. Установлено, что такие образования чаще появляются у кровных родственников, то есть, имеет место наследственная предрасположенность. Чуть более, чем в 30% случаев, возникновению гигромы предшествует однократная травма. Многие исследователи считают, что существует связь между развитием гигромы и повторной травматизацией или постоянной высокой нагрузкой на сустав или сухожилие.
Теоретически гигрома может появиться в любом месте, где есть соединительная ткань. Однако на практике гигромы обычно возникают в области дистальных отделов конечностей. Первое место по распространенности занимают гигромы на тыльной поверхности лучезапястного сустава. Реже встречаются гигромы на ладонной поверхности лучезапястного сустава, на кисти и пальцах, а также на стопе и голеностопном суставе.
Патанатомия
Широко распространена точка зрения, что гигрома представляет собой обычное выпячивание неизмененной суставной капсулы или сухожильного влагалища с последующим ущемлением перешейка и образованием отдельно расположенного опухолевидного образования. Это не совсем верно.
Гигромы действительно связаны с суставами и сухожильными влагалищами, а их капсула состоит из соединительной ткани. Но есть и различия: клетки капсулы гигромы дегенеративно изменены. Предполагается, что первопричиной развития такой кисты является метаплазия (перерождение) клеток соединительной ткани. При этом возникает два вида клеток: одни (веретенообразные) образуют капсулу, другие (сферические) наполняются жидкостью, которая затем опорожняется в межклеточное пространство.
Именно поэтому консервативное лечение гигромы не обеспечивает желаемого результата, а после операций наблюдается достаточно высокий процент рецидивов. Если в области поражения остается хотя бы небольшой участок дегенеративно измененной ткани, ее клетки начинают размножаться, и болезнь рецидивирует.
Симптомы гигромы
Вначале в области сустава или сухожильного влагалища возникает небольшая локализованная опухоль, как правило, четко заметная под кожей. Обычно гигромы бывают одиночными, но в отдельных случаях наблюдается одновременное или почти одновременное возникновение нескольких гигром. Встречаются как совсем мягкие, эластичные, так и твердые опухолевидные образования. Во всех случаях гигрома четко отграничена. Ее основание плотно связано с подлежащими тканями, а остальные поверхности подвижны и не спаяны с кожей и подкожной клетчаткой. Кожа над гигромой свободно смещается.
При давлении на область гигромы возникает острая боль. В отсутствие давления симптомы могут различаться и зависят от размера опухоли и ее расположения (например, соседства с нервами). Возможны постоянные тупые боли, иррадиирующие боли или боли, появляющиеся только после интенсивной нагрузки. Примерно в 35% случаев гигрома протекает бессимптомно. Достаточно редко, когда гигрома расположена под связкой, она может долгое время оставаться незамеченной. В таких случаях пациенты обращаются к врачу из-за болей и неприятных ощущений при сгибании кисти или попытке обхватить рукой какой-то предмет.
Кожа над гигромой может как оставаться неизмененной, так и грубеть, приобретать красноватый оттенок и шелушиться. После активных движений гигрома может немного увеличиваться, а затем в покое снова уменьшаться. Возможен как медленный, почти незаметный рост, так и быстрое увеличение. Обычно размер опухоли не превышает 3 см, однако в отдельных случаях гигромы достигают 6 см в диаметре. Самостоятельное рассасывание или самопроизвольное вскрытие невозможно. При этом гигромы никогда не перерождаются в рак, прогноз при них благоприятный.
Отдельные виды гигром
Гигромы в области лучезапястного сустава обычно возникают на тыльной стороне, по боковой или передней поверхности, в области тыльной поперечной связки. Как правило, они хорошо заметны под кожей. При расположении под связкой опухолевидное образование иногда становится видимым только при сильном сгибании кисти. Большинство таких гигром протекает бессимптомно и лишь у некоторых пациентов возникает незначительная боль или неприятные ощущения при движениях. Реже гигромы появляются на ладонной поверхности лучезапястного сустава, почти в центре, чуть ближе к лучевой стороне (стороне большого пальца). По консистенции могут быть мягкими или плотноэластичными.
На тыльной стороне пальцев гигромы обычно возникают в основании дистальной фаланги или межфалангового сустава. Кожа над ними натягивается и истончается. Под кожей определяется небольшое плотное, округлое, безболезненное образование. Боли появляются только в отдельных случаях (например, при ушибе).
На ладонной стороне пальцев гигромы образуются из сухожильных влагалищ сгибателей. Они крупнее гигром, расположенных на тыльной стороне, и нередко занимают одну или две фаланги. По мере роста гигрома начинает давить на многочисленные нервные волокна в тканях ладонной поверхности пальца и нервы, расположенные по его боковым поверхностям, поэтому при такой локализации часто наблюдаются сильные боли, по своему характеру напоминающие невралгию. Иногда при пальпации гигромы выявляется флюктуация. Реже гигромы возникают у основания пальцев. В этом отделе они мелкие, величиной с булавочную головку, болезненные при надавливании.
В дистальной (удаленной от центра) части ладони гигромы также возникают из сухожильных влагалищ сгибателей. Они отличаются небольшим размером и высокой плотностью, поэтому при осмотре их иногда путают с хрящевыми или костными образованиями. В покое обычно безболезненны. Боль появляется при попытке крепко обхватить твердый предмет, что может мешать профессиональной деятельности и доставлять неудобства в быту.
На нижней конечности гигромы обычно появляются в области стопы (на тыльной поверхности плюсны или пальцев) или на передне-наружной поверхности голеностопного сустава. Как правило, они безболезненны. Боли и воспаление могут возникать при натирании гигромы обувью. В отдельных случаях болевой синдром появляется из-за давления гигромы на расположенный поблизости нерв.
Диагностика
Дифференциальная диагностика гигромы проводится с другими доброкачественными опухолями и опухолевидными образованиями мягких тканей (липомами, атеромами, эпителиальными травматическими кистами и т. д.) с учетом характерного места расположения, консистенции опухоли и жалоб больного. Гигромы в области ладони иногда приходится дифференцировать с костными и хрящевыми опухолями.

Лечение гигромы
Консервативное лечение
Лечением патологии занимаются хирурги и травматологи-ортопеды. В прошлом гигрому пытались лечить раздавливанием или разминанием. Ряд врачей практиковали пункции, иногда – с одновременным введением энзимов или склерозирующих препаратов в полость гигромы. Применялось также физиолечение, лечебные грязи, повязки с различными мазями и пр. Некоторые клиники используют перечисленные методики до сих пор, однако эффективность такой терапии нельзя назвать удовлетворительной.
Хирургическое лечение
- Боль при движениях или в покое.
- Ограничение объема движений в суставе.
- Неэстетичный внешний вид.
- Быстрый рост образования.
Особенно рекомендовано хирургическое вмешательство при быстром росте гигромы, поскольку иссечение крупного образования сопряжено с рядом трудностей. Гигромы нередко располагаются рядом с нервами, сосудами и связками. Из-за роста опухоли эти образования начинают смещаться, и ее выделение становится более трудоемким. Иногда хирургическое вмешательство выполняют в амбулаторных условиях. Однако во время операции возможно вскрытие сухожильного влагалища или сустава, поэтому пациентов лучше госпитализировать.
Операция обычно проводится под местным обезболиванием. Конечность обескровливают, накладывая резиновый жгут выше разреза. Обескровливание и введение анестетика в мягкие ткани вокруг гигромы позволяет четче обозначить границу между опухолевидным образованием и здоровыми тканями. При сложной локализации гигромы и образованиях большого размера возможно использование наркоза или проводниковой анестезии. В процессе операции очень важно выделить и иссечь гигрому так, чтобы в области разреза не осталось даже небольших участков измененной ткани. В противном случае гигрома может рецидивировать.
Опухолевидное образование иссекают, уделяя особое внимание его основанию. Внимательно осматривают окружающие ткани, при обнаружении выделяют и удаляют маленькие кисты. Полость промывают, ушивают и дренируют рану резиновым выпускником. На область раны накладывают давящую повязку. Конечность обычно фиксируют гипсовой лонгетой. Иммобилизация особенно показана при больших гигромах в области суставов, а также при гигромах в области пальцев и кисти. Выпускник удаляют через 1-2 суток с момента операции. Швы снимают на 7-10 сутки.
В последние годы наряду с классической хирургической методикой иссечения гигромы многие клиники практикуют ее эндоскопическое удаление. Преимуществами данного способа лечения являются небольшой разрез, меньшая травматизация тканей и более быстрое восстановление после операции.
2. Рецидивирующая гигрома (сухожильный ганглий) - диагностика и лечение/ Анохин А.А., Анохин П.А.// Медицинские и фармацевтические науки - 2013 - №3
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гигрома (суставная грыжа, синовиальная киста, ганглий): причины появления, симптомы, диагностика и способы лечения.
Определение
Гигрома – это доброкачественная кистозная опухоль, которая образуется из поверхностных оболочек сустава и представляет собой четко отграниченную капсулу, заполненную вязкой серозной жидкостью. Содержимое кисты – жидкость со слизью, белками и фибрином, что определяет ее желеобразное состояние. Размер образования колеблется от небольшой горошины до габаритов грецкого ореха и даже крупнее. Форма образования чаще всего округлая или вытянутая. Основание гигромы плотно связано с подлежащими тканями, а остальные поверхности подвижны и не спаяны с кожей и подкожной клетчаткой. Кожа над гигромой свободно смещается.
Гигрома представляет собой органоспецифическую кисту, формирующуюся только в непосредственной близости от сустава и не встречающуюся в других органах и тканях.
Причины появления гигромы
Предполагается, что первопричиной развития такой кисты является перерождение клеток соединительной ткани. При этом существует два вида клеток: веретенообразные – образуют капсулу, сферические – наполняются жидкостью, которая при повреждении стенок сухожильного футляра выливается в межклеточное пространство близлежащих тканей.
Перерождению клеток соединительной ткани способствуют травмы или растяжение сухожилий, воспаление суставной капсулы (бурсит, синовит артрит, тендовагинит и др.).
Кроме того, образование гигромы может быть объяснено наследственной предрасположенностью, а также являться следствием неправильно подобранной обуви.
Гигромы локализуются в области пальцев кисти, в области стопы, коленного или локтевого суставов, но наиболее частой локализацией (около 70%) является область лучезапястного сустава. Причина такой «избирательности» — каждодневная монотонная физическая нагрузка на упомянутые суставы и сухожилия у представителей определенных профессий. В группу риска входят:
- спортсмены (теннисисты, игроки в гольф, настольный теннис, бадминтон),
- музыканты (пианисты, скрипачи, виолончелисты),
- программисты,
- наборщики текста,
- массажисты, швеи, вышивальщицы и др.

Гигрома распространена как среди детей, так и среди взрослых, но чаще всего наблюдается у людей в возрасте 20–45 лет. Это кистозное образование не может исчезнуть самостоятельно, без лечебных мероприятий. Однако следует отметить, что гигромы никогда не перерождаются в рак, так что прогноз весьма благоприятный.
Классификация заболевания
Гигромы могут быть однокамерными и многокамерными. Последние появляются в результате нескольких излияний серозной жидкости и нередко локализуются в одной или нескольких областях.
По строению гигромы делятся на следующие виды:
- изолированная гигрома – вылившаяся жидкость находится в замкнутом пространстве, не имеет соединительного «русла» с сухожильным влагалищем;
- соустье – образуется новая полость, жидкость которой свободно перемещается из нее в сухожильное влагалище и обратно;
- клапан – серозная жидкость полностью перемещается в новое место, поскольку сформировавшийся в тканях барьер, называемый клапаном, препятствует ее возвращению в опустевшее влагалище.
В подавляющем большинстве случаев гигрома развивается медленно, бывает единичной, имеет диаметр не более 3 сантиметров, не вызывает боли и дискомфорта, поэтому ее замечают, когда она достигает достаточно внушительных размеров. Ранняя стадия заболевания характеризуется формированием небольшой кисты, возвышающейся над поверхностью кожи. Примерно в 35% случаев гигрома протекает бессимптомно. Достаточно редко, когда киста расположена под связкой, она может долгое время оставаться незамеченной. В таких случаях пациенты обращаются к врачу из-за боли и неприятных ощущений при сгибании сустава.
Если гигрома начинает сдавливать нервные окончания, то пациент может испытывать болезненные ощущения. Тупая боль распространяется на окружающие ткани и усиливается после интенсивной нагрузки.
В зависимости от локализации встречаются как совсем мягкие, эластичные, так и твердые опухолевидные образования, напоминающие по плотности кость или хрящ.
Кожа над гигромой может оставаться неизмененной либо становиться грубой, приобретать красноватый оттенок и шелушиться. После активных движений гигрома способна немного увеличиваться, но в покое снова возвращается к первоначальному размеру.
Диагностика гигромы
Обычно диагноз выставляется на основании анамнеза и характерных клинических проявлений.
Ультразвуковое исследование дает возможность не только увидеть кисту, но и оценить ее структуру, определить, есть ли в стенке гигромы кровеносные сосуды.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
Рентгенологическое исследование лучезапястного сустава, коленного сустава, голеностопного сустава, локтевого сустава позволяет определить природу новообразования и провести дифференциальную диагностику с другими похожими патологиями.
Рентгенологические исследования сустава предназначены для поиска травм и других патологических изменений.
Рентгенологические исследования сустава предназначены для поиска травм и других патологических изменений.
Рентгенологические исследования суставов предназначены для поиска травм и других патологических изменений.
Компьютерная томография дает возможность установить связь опухоли с костью, синовиальным влагалищем или суставом. Самым точным следует признать метод с применением контрастного вещества. Он позволяет выявить степень васкуляризации (кровоснабжения) новообразования. Известно, что высокая васкуляризация является признаком злокачественности новообразования:
-
КТ лучезапястного сустава,
Сканирование лучезапястного сустава для оценки его структуры и функциональной активности.
Исследование, дающее информацию о состоянии всех структур кисти.
Исследование для оценки состояния голеностопного сустава и его структур.
Исследование локтевого сустава и всех его структур для диагностики заболеваний и выявления последствий травм.
Исследование, позволяющее получить информацию о состоянии коленного сустава и окружающих его тканей.
Диагностическое исследование, позволяющее получить данные о состоянии коленного сустава и окружающих его тканей.
Трехмерное изображение, полученное при проведении МРТ, позволяет оценить структуры локтя без инвазивного вмешательства, определить наличие патологических изменений и их локализацию.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
В ряде случаев эвакуация жидкости является одним из вариантов лечения, приводящим к выздоровлению. Если в кистозной жидкости находится кровь, гной, казеозная масса, специалист меняет тактику лечения.
Дифференциальная диагностика гигромы проводится с другими доброкачественными опухолями и опухолевидными образованиями мягких тканей (липомами, атеромами, лимфаденитом, эпителиальными травматическими кистами и т.д.).
К каким врачам обращаться
Диагностикой и лечением данного заболевания занимаются врачи-хирурги .
Лечение гигромы
В лечении гигромы используются консервативные и хирургические методы. Основу консервативной терапии составляет пункция полости гигромы с эвакуацией ее содержимого, которая может завершаться введением в полость гигромы гормоносодержащих веществ и цитостатиков. В последние годы обсуждаются методы лазерного облучения внутренней оболочки гигромы (лазерная облитерация) и артроскопические методы, однако наблюдений по данным методам лечения недостаточно.
Проведение медикаментозной терапии необходимо при воспалении гигромы со сдавливанием окружающих тканей.
Назначают антибактериальные препараты широкого спектра действия, нестероидные противовоспалительные средства, антигистаминные препараты, глюкокортикостероиды.
В результате использования физиопроцедур устраняют асептическое воспаление кисты. Например, может быть назначена ультравысокочастотная терапия, магнитотерапия. Под воздействием ультразвука мышцы расслабляются, улучшается циркуляция крови в пораженном месте, ткани насыщаются кислородом, воспалительный процесс уменьшается, ускоряется заживление.
- боль при движениях или в покое,
- ограничение объема движений в суставе,
- неэстетичный внешний вид,
- быстрый рост образования.
В процессе операции очень важно выделить и иссечь гигрому так, чтобы в области разреза не осталось даже небольших участков измененной ткани. В противном случае возможны рецидивы.
В последние годы наряду с классической хирургической методикой иссечения гигромы многие клиники практикуют ее эндоскопическое удаление. Преимуществами данного способа лечения являются небольшой разрез, меньшая травматизация тканей и более быстрое восстановление после операции.
Замена скальпеля на лазерный луч во время операции имеет ряд преимуществ:
- лазер менее травматичен для окружающих тканей, чем скальпель;
- сокращается время операции;
- сокращается реабилитационный период после операции;
- лазер запаивает капилляры, значительно уменьшая тем самым риск кровотечения;
- лазер дезинфицирует операционное поле;
- луч лазера точен и не оставляет шрамов.
Сама по себе гигрома опасности не представляет. Однако по мере роста она начинает вызывать приступы боли, возникающие, как правило, после нагрузки на соответствующий сустав. В отдельных случаях, в зависимости от локализации и размера, гигрома начинает сдавливать сосуды и нервные пучки. Это может привести к следующим осложнениям:
- парестезии — расстройству чувствительности, онемению, жжению, покалыванию;
- гиперестезии — болевым ощущениям, повышенной чувствительности к прикосновениям;
- венозному застою — затруднению оттока крови, наихудшему варианту развития событий, поскольку может привести к тромбозу, расширению вен и капилляров, к отекам и синюшности тканей.
Чтобы снизить риск формирования гигромы, врачи советуют:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

