Если у девочки срослись малые губы с большими лечение
Обновлено: 25.04.2024
Красивым словом «синехия» мы называем слипание малых половых губ. Наблюдения говорят о том, что от 0,5 до 3 % всех девочек так или иначе сталкивается с этой проблемой (были исследования, которые говорили о цифрах, до 30%(!), но ведь это если очень всматриваться….). Вероятно, распространенность явления намного выше, но, к счастью, в большинстве случаев состояние протекает бессимптомно, и далеко не все родители считают своим долгом обращать на это внимание при отсутствии жалоб у ребенка. По последним данным пик проблемы приходится на возраст 1-2 года.
Давайте разбираться?
Этиология развития синехий до конца неясна. Большинство физиологов полагают, что основной причиной служит низкий уровень эстрогена у новорожденных девочек. Вероятно, свою роль играет и низкий уровень гигиены, а также воспаление любой природы, повреждающее нежный слизистый слой. В любом случае исходом становится слипание внутренних поверхностей половых губ, видимое невооруженным глазом.
Основную роль эстрогена подтверждают клинические наблюдения, показавшие, что синехии не встречаются у новорожденных девочек, когда в крови ребенка высок уровень материнского эстрогена. Эти исследования опровергли существовавшее когда то мнение, относившее синехии половых губ к врожденным патологиям. В пользу этой теории говорит и тот факт, что к моменту полового созревания, когда у девочки повышается собственный уровень эстрогена, как минимум, 80% даже самых тяжелых случаев разрешаются самостоятельно и бесследно.
Как ставится диагноз.

Для постановки диагноза достаточно обычного осмотра. Большинство случаев выявляется случайно при врачебном осмотре или внимательном осмотре родителями. После аккуратного разведения больших половых губ, видно, что малые губы склеены вместе на некотором протяжении серой или белой тонкой полупрозрачной пленкой.
Никакие другие исследования не требуются. Для исключения некоторых иных состояний внешне похожих на синехии также достаточно обычного визуального осмотра. Лабораторные исследования не показаны.
Подавляющее число случаев синехий малых половых губ протекает бессимптомно. Только в некоторых случаях к внешней клинике синехий прибавляются картина инфекции мочевых путей или вульвовагинита. Нет причинной связи между неосложненными синехиями и возрастанием риска инфекции мочевыводящих путей и только в случае застоя мочи во влагалище и выше уровня слипания этот риск возрастает.
Что делать?
При бессимптомном течении процесса никакая дополнительная, кроме обычной гигиены, помощь – не требуется. Поскольку подавляющее большинство случаев благополучно и без последствий разрешаются самостоятельно, оправдана наблюдательная тактика.
И только в случае выраженных симптомов – обширное слипание, затрудняющее отток мочи и/или присоединение инфекционного процесса могут потребовать лечения.
Стандартом помощи при синехиях половых губ, является местное использование кремов, содержащих эстроген. Оптимальным кремом, доступным в нашей аптеке является Овестин. Показано использование кремов в течение нескольких недель с постепенным замещением их нейтральными парфюмерными кремами (мазями), препятствующими повторному слипанию, которые применяют после каждого купания. В качестве "нейтрального крема" можно использовать любой детский крем с ланолином, не содержащий ароматизаторов.

Стандартный протокол предусматривает использование эстрогенсодержащих мазей в течение 2-х недель два раза в день, с последующей оценкой результата, следующие 2 недели можно использовать мазь 1 раз в день, добавляя нейтральную мазь после купания. Как только синехии будут разделены, лечебный крем можно отменить, продолжая использовать смягчающие мази.
Техника нанесения эстрогенсодержащего крема чрезвычайно важна – разведя большие половые губы, необходимо пальцем (не ватой, ушной палочкой, марлей и т.д. – пальцем!) нанести мазь строго по линии склеивания, не нанося крем на неповрежденные ткани. При этом палец продвигается по линии синехии мягко, с небольшим, не травмирующим, деликатным давлением.
Помимо использования мазей важно ограничить травмирующее нежные ткани промежности воздействия тканей и парфюмерных средств.
Использование местного эстрогена безопасно даже в случае длительного курса (2-3 месяца). Длительными наблюдениями не выявлено серьезных побочных эффектов. Кратковременные изменения, вызванные действием эстрогенов (пигментация слизистой вульвы, появление волосков, набухание грудных желез) описаны только в нескольких случаях и проходят самостоятельно и без последствий после прекращения лечения. Однако, учитывая даже минимальный риск побочных эффектов, содержащие его мази, должны использоваться только по показаниям, минимальными по продолжительности курсами, а оценка состояния слизистых половых органов и молочных желез девочки должны проводиться при каждом посещении врача.
Хирургическое лечение синехий оправдано только в тяжелых, вызывающих обширную симптоматику и устойчивых к терапии эстрогеном, случаях.
Хирургическое разделение рекомендуется для тех случаев с существенным прилипанием, которое является безразличным к терапии эстрогена. Есть несколько методик хирургического разделения синехий, конкретную методику выберет врач, который и ответит на все вопросы родителей. Однако, при любом вмешательстве родителям стоит помнить, что современная медицина позволяет проводить вмешательства абсолютно безболезненно и не травматично для девочки. Поскольку после хирургического разделения синехий риск рецидива составляет примерно 30% врач может принять решение о применении эстрогенов после вмешательства.
При любом методе терапии тщательное соблюдение гигиены – обязательное условие эффективности лечения. Применение смягчающих мазей оправдано во всех случаях.
Повторим – лечение требуется только в случаях синехий, затрудняющих отток мочи или на фоне выраженной инфекции мочевыводящих путей. Во всех остальных случаях достаточно наблюдения

Ниже приведены рекомендации, разработанные европейскими педиатрами для родителей, столкнувшихся с проблемой синехий малых половых губ у своих дочек.
1. Используйте мазь, содержащую эстроген 2 раза в день, в течение 2 недель, если Ваш доктор не назначил другого режима.
2. Разводите большие половые губы одной рукой и наносите мазь пальцем другой руки только и строго по линии слипания.
3. Используйте только свой палец для нанесения мази. Ничего другого.
4. Наносите мазь с небольшим давлением, не беспокоящим ребенка. Давление также важно, как и само лекарство.
5. Немедленно обратитесь к врачу, если в зоне применения мази разовьется яркая краснота или девочка перестанет мочиться
6. Как только половые губы будут разведены, переходите на режим 1 раз в день и начинайте использовать нейтральную, не содержащую лекарства мазь после каждого купания. Это важно для предотвращения рецидива. Поддерживайте такой режим в течение недели (если доктор не назначил других сроков), после чего прекратите использование эстрогена.
7. Для профилактики рецидивов используйте следующие простые правила:
Что такое синехии половых губ? Причины возникновения, диагностику и методы лечения разберем в статье доктора Барковской Анны Юрьевны, гинеколога со стажем в 6 лет.
Над статьей доктора Барковской Анны Юрьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
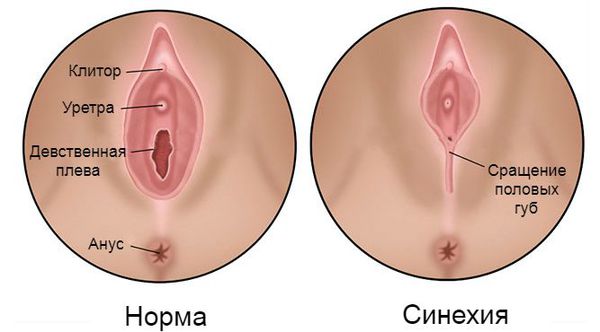
Синехии вульвы — это соединительнотканная мембрана или перемычки, возникшие между малыми половыми губами, которые полностью или частично закрывают преддверие влагалища и уретру.
Проблемы лечения таких синехий имеют важное медицинское и социальное значение, поскольку осложнения данной патологии могут приводить к нарушению репродуктивной функции и формированию хронических заболеваний мочеполовой системы, таких как цистит , пиелонефрит , вагинит и др.
Это заболевание характерно для детей в возрасте от 3 месяцев до 6 лет. Пик заболеваемости приходится на период младенчества от 13 до 23 месяцев [2] [8] [9] . По данным различных исследований, частота встречаемости патологии среди девочек до 7 лет варьирует от 21 % до 39 % [2] [3] [10] .
Формирование синехий может занимать от нескольких дней до нескольких месяцев. Девочки подвержены этой патологии вплоть до адренархе — стадии раннего полового созревания (т. е. до 10-12 лет) . Но чем старше ребёнок, тем меньше риск возникновения синехий.
Одной из частых причин обращения к детскому гинекологу являются острые и хронические вульвовагиниты . Они составляют 35-93 % случаев [4] [6] . При этом более 60 % хронических вульвовагинитов сопровождаются синехиями малых половых губ. В таких случаях синехии являются исходом вагинита и чаще всего их течение абсолютно бессимптомно. Поэтому пациенты, обращающиеся к врачу по поводу признаков вульвовагинита, и не подозревают о наличии у них синехий.
За последние десятилетия распространённость данной патологии увеличилась. Многие авторы объясняют эту тенденцию активным введением средств гигиены в быт семьи: повсеместное использование подгузников, агрессивных мыльных средств. Также к причинам синехий относится слишком частое ежедневное подмывание наружных половых органов.
Факторы риска развития болезни :
- характерный семейный анамнез: наличие родственников с патологиями соединительной ткани и аутоиммунными заболеваниями (склероатрофическим или красным плоским лихеном);
- характерный аллергологический анамнез: наличие у пациентки атопического дерматита, диатеза, пищевой или лекарственной аллергии, паразитарных кишечных инфекций (например энтеробиоза);
- характерный анамнез заболевания: наличие у пациентки воспалительных заболеваний вульвы (вульвита, вульвовагинита) или инфекции, передаваемой половым путём, точнее — от матери к ребёнку во время родов (хламидиоза, уреаплазмоза, трихомониаза);
- анатомические особенности: неполное прикрытие малых половых губ большими. Такая особенность встречается у некоторых недоношенных детей (стоит помнить, что у ребёнка, рождённого в срок, тоже могут присутствовать признаки недоношенности — об этом матери сообщают в роддоме).
Особую роль в профилактике синехий половых губ играет длительность грудного вскармливания: чем оно дольше, тем меньше риск развития данной патологии. Как показали исследования, это связано с поступлением материнских эстрогенов в организм ребёнка вместе с молоком [9] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синехий половых губ
Зачастую болезнь протекает бессимптомно: в 60 % случаев патология выявляется в ходе рутинного осмотра педиатром, в 10 % случаев её обнаруживают родители [5] .
Клиническая картина появляется тогда, когда сформировавшаяся мембрана нарушает нормальный пассаж мочи. Часто в анатомическом "кармане", образованном синехиями, скапливается моча. В таких случаях родители замечают, что уже после акта мочеиспускания у ребёнка мокнет белье. Также может измениться характер струи: она становится "бьющей" или несформированной.
При полном сращении вульвы возникает острая задержка мочи. Это состояние требует неотложной помощи, так как оно приносит ребёнку выраженные физические страдания.
Появление острых симптомов также может быть обусловлено возникновением инфекционных осложнений. При этом ребёнок становится беспокойным, наблюдается дискомфорт, зуд и жжение в зоне промежности, обильные выделения из половых путей с неприятным запахом, болезненность при мочеиспускании, нарушения сна [1] [2] . В норме у детей не должно быть выделений из половых путей, максимум в межгубных валиках может скапливаться смегма — белое вещество, сочетающее в себе секрет сальных желёз и отмершие клетки эпителия, которые скапливаются в течение дня.
Патогенез синехий половых губ
Для полного понимания патогенеза синехий малых половых губ необходимо обратиться к обсуждению нормальной анатомии вульвы у детей допубертатного возраста (примерно до 9-12 лет). В норме она представлена такими анатомическими элементами, как большие и малые половые губы, клитор, отверстие уретры, преддверие влагалища и девственная плева.
Большие половые губы с хорошо развитой подкожно-жировой клетчаткой, как правило, прикрывают малые половые губы и преддверие влагалища.
Малые половые губы, в отличие от больших, атрофичны. Они покрыты тонким слоем многослойного плоского эпителия, через который просвечивает богатая капиллярная сеть сосудов. Вот почему покровы этой области имеют ярко красный цвет, что иногда ошибочно трактуется как признак воспаления.
Зачастую малые половые губы плотно прилегают к большим половым губам, из-за чего межгубная борозда не прослеживается на всём протяжении или в некоторых участках. Эта особенность также часто ошибочно трактуется как патология, хотя данный вариант строения вульвы считается нормой [6] .
Под передней спайкой малых половых губ расположен атрофичный клитор. Под ним открывается отверстие уретры.
В целом слизистая вульвы у детей тонкая, атрофичная, легко подвержена травматизации . Это обусловлено тем, что в норме концентрация эстрогена в крови у девочек очень низкая. Однако при грудном вскармливании (особенно в период новорождённости) или на фоне гормональной терапии слизистая вульвы может становиться более сочной и розовой под воздействием эстрогена, поступающего с молоком матери.
Среда влагалища у детей, как правило, слабокислая, нейтральная или щелочная. Флора представлена условно-патогенными микроорганизмами, лактофлора и бифидобактерии практически не представлены [1] [2] [6] .
При возникновении неблагоприятных факторов (воспаления, аллергической реакции, механической травмы — например, расчёсов) слизистая малых половых губ повреждается. Если в процессе заживления эпителия (пролиферации соединительной ткани) малые половые губы плотно прилегают друг к другу, то между ними могут возникнуть спайки. Формирование синехий может занимать от несколько дней до нескольких месяцев.
Классификация и стадии развития синехий половых губ
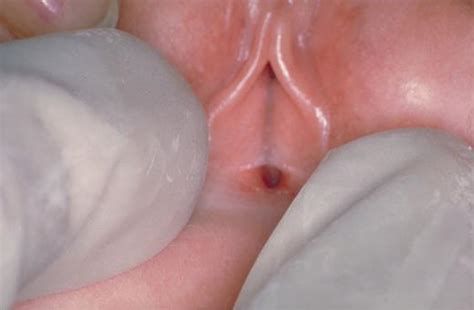
Различают полную или частичную форму синехий половых губ.
Частичную форму разделяют на два типа:
- сращение высотой 1 см и более;
- сращение высотой 0,5 см и менее [1] .
Как правило, в обоих случаях частичного сращения наблюдается бессимптомное течение.
Осложнения синехий половых губ
К осложнениям патологии относят инфекционно-воспалительные заболевания органов мочеполовой системы. Их появление связано с нарушением нормального пассажа мочи.
Воспаление уретры и мочевого пузыря. Из-за затруднения оттока мочи и присоединения условно- патогенной флоры у девочек развиваются такие острые воспалительные заболевания, как уретрит и цистит . Возникновению и прогрессированию восходящей инфекции способствуют:
- анатомически широкая и короткая уретра (мочеиспускательный канал);
- воронкообразный переход мочевого пузыря в уретру;
- широко развитая венозная сеть в подслизистом слое уретры.
Строение почек, характерное для детей (преобладание мозгового слоя над корковым, дольчатое строение ), также является фактором риска тяжёлых инфекционных осложнений с исходом в острый и хронический пиелонефрит [6] .
При тотальном или субтотальном сращении малых половых губ происходит острая задержка мочи. Она проявляется болями распирающего характера над лоном (из-за чего ребёнок плачет и кричит), сильными позывами к мочеиспусканию и невозможностью самостоятельно помочиться.
Воспаление вульвы и влагалища. Моча является агрессивной средой для слизистой вульвы и влагалища, поскольку её кислотно-щелочной баланс, как правило, ниже физиологического для данных органов. Такое воздействие приводит к травматизации эпителия и присоединению условно-патогенной флоры. Поэтому часто первым проявлением синехий малых половых губ являются обильные выделения из половых путей с неприятным запахом, дискомфортом в промежности и зудом, т. е. симптомы вульвовагинита [6] .
Диагностика синехий половых губ
Диагностика данного заболевания основывается на визуальном осмотре. Щипковым захватом большого и указательного пальца врач отводит большие половые губы в противоположные в стороны и осматривает половую щель. При наличии синехий визуализируется фиброзная ткань белёсого цвета, которая при полном сращении перекрывает половую щель на высоту малых половых губ. В случае частичного сращения обнаруживаются участки соединительнотканных перемычек между малыми половыми губами с образованием "шва". При этом клитор не гипертрофирован, т.е. не увеличен (в отличие от клитора при ложном гермафродитизме), большие половые губы имеют нормальное строение. Синехии, как правило, начинаются от задней спайки малых половых губ и со временем распространяются выше [1] [2] [3] .
В целом синехии половых губ видны невооружённым глазом. Дополнительные методы исследования необходимы для выявления осложнений и причины, а также дифференциальной диагностики с пороками развития.
Дифференциальная диагностика
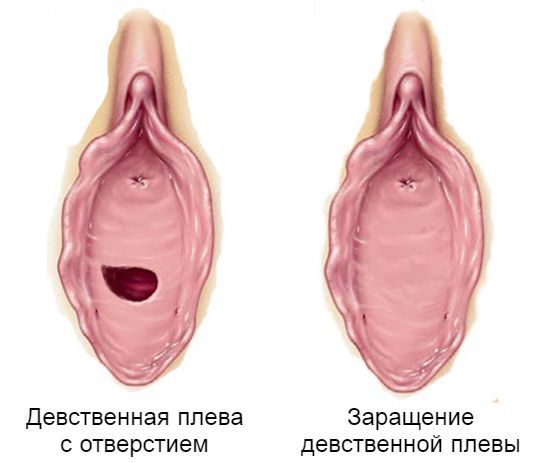
Дифференциальный диагноз должен проводиться с пороками развития мочеполовой системы, такими как атрезия девственной плевы, урогенитальный синус и женский псевдогермафродитизм. Чтобы понять, как возникают данные патологии, вспомним механизм формирования влагалища и мочеполового тракта в эмбриональный период развития.
Основой для формирования женской половой системы служат мюллеровы протоки. Они представляют собой две парные трубки, верхний конец которых остаётся свободным, а нижний впадает в урогенитальный синус. При отсутствии угнетающего действия тестостерона нижние концы мюллеровых протоков соединяются, в результате чего формируется матка, шейка матки и верхняя треть влагалища. Нижняя треть влагалища и девственная плева образуются из урогенитального синуса. Затем мочеполовой синус сливается с нижним концом мюллеровых протоков, формируя единый тракт. В дальнейшем, п о мере развития эмбриона, девственная плева спонтанно прорывается. Если под воздействием неблагоприятных факторов (осложнений беременности, соматических патологий матери, генетических нарушений у плода, физических, химических, биологических факторов) этот процесс нарушен, то у ребёнка формируется атрезия девственной плевы — отсутствие физиологического отверстия. В этом случае у рождённой девочки будет визуализироваться свободная уретра, но половая щель будет прикрыта плотной соединительнотканной перепонкой, которую можно ошибочно принять за полное сращение малых половых губ [6] . При атрезии, в отличие от синехии, прикрыт только вход во влагалище, для осмотра доступны уретра, малые и большие половые губы.
При приёме матерью андрогенов или необоснованном назначении высоких доз синтетического прогестерона во время беременности нормальной дифференцировки урогенитального синуса на влагалище и уретру не происходит. В этом случае при рождении уретра и влагалище девочки будут представлять собой единый тракт, что визуально похоже на полное сращение малых половых губ, что может затруднить дифференциальную диагностику. В данном случае необходима консультация детского уролога и проведение УЗИ органов малого таза через переднюю брюшную стенку и промежность. Иногда необходимо выполнение урографии [7] [8] . Данные исследования позволяют выявить отсутствие перегородки между влагалищем и уретрой, что будет свидетельствовать об урогенитальном синусе .

Женский псевдогермафродитизм — это состояние, которое сопровождает клиническое течение врождённой гиперплазии коры надпочечников (кариотип ребёнка 46 ХХ). При этой патологии у девочки визуализируется гипертрофированный клитор, напоминающий пенис, также часто обнаруживается гипоспадия (изменение расположения мочеиспускательного канала) и сращение малых половых губ. Иногда эта патология сопровождается наличием урогенитального синуса [6] .
Для диагностики осложнений синехий половых губ может быть назначен контроль общего анализа мочи, взят мазок и посев на флору с определением чувствительности к антибиотикам и выполнена ПЦР на скрытые инфекции, передаваемые половым путём.
Лечение синехий половых губ
Синехии малых половых губ, клиническое течение которых не сопровождаются яркой симптоматикой, зачастую не требуют лечения, так как они могут пройти самостоятельно [1] [2] .
Например, бессимптомные синехии высотой менее 5 мм подлежат динамическому наблюдению : родители следят за течением заболевания самостоятельно, частота посещений детского гинеколога определяется индивидуально [1] [2] . В случае выраженного увеличения высоты синехий и/или при появлении жалоб показана медикаментозная терапия .
"Золотым стандартом" консервативного лечения является назначение мазей с конъюгированным эстрогеном или эстриолом. Эти препараты являются первой линией терапии. Механизм их действия заключается в увеличении количества железистых клеток и клеток эпителия, усилении восстановления под воздействием экзогенного эстрогена.
Мазь назначается курсом, применяется местно 1 раз в сутки. Побочные эффекты могут проявиться в виде гиперпигментации вульвы, сыпи, нагрубания молочных желёз и кровянистых выделений из половых путей. Данные побочные эффекты требуют отмены препаратов.
Предпочтительнее использовать мази, содержащие эстриол. Они также могут вызвать гормонозависимые побочные эффекты, но риск их развития доказано ниже, чем при использовании препаратов с конъюгированными эстрогенами [1] [2] .
За рубежом активно используют мази, в состав которых входят топические стероиды (например бетаметазон). Данная группа препаратов также демонстрирует хороший клинический ответ у пациенток. Возможно комбинированное использование топических стероидов с эстрогенсодержащими препаратами [2] .
Доказана неэффективность травяных ванночек, антибактериальных мазей (за исключением вульвовагинита с выявленным возбудителем), аппликаций с животными жирами, ферментативных средств [2] .
Замечено, что чем раньше начата консервативная терапия синехий (т. е. в более младшем возрасте), тем выше частота выраженного терапевтического ответа, однако выше и частота рецидивов [2] .
Повторное образование синехий при консервативном лечении встречается в 41 % случаев [3] . Причина рецидива болезни — неустранённое хроническое воспаление, которое стало причиной образования синехий. Устранить его — не такая простая задача.
Хирургическим методом лечения является механическое или инструментальное разведение малых половых губ [2] . Показаниями к рассечению синехий являются:
- полное сращение малых половых губ;
- наличие выраженных признаков нарушения оттока мочи;
- наличие упорного рецидивирующего течения синехий;
- неэффективность консервативной терапии.
Операция производится в амбулаторных условиях. За 5-10 минут до манипуляции для обезболивания используют аппликационную анестезию с применением мази, содержащей лидокаин. Иногда хирургическому вмешательству предшествует назначение седативных препаратов, чтобы успокоить ребёнка. В ходе операции врач разводит большие половые губы в противоположные стороны и подсекает соединительную мембрану скальпелем или ножницами. В сформировавшееся отверстие вводится желобчатый зонд, по жёлобу которого скальпелем полностью рассекается соединительнотканная мембрана.
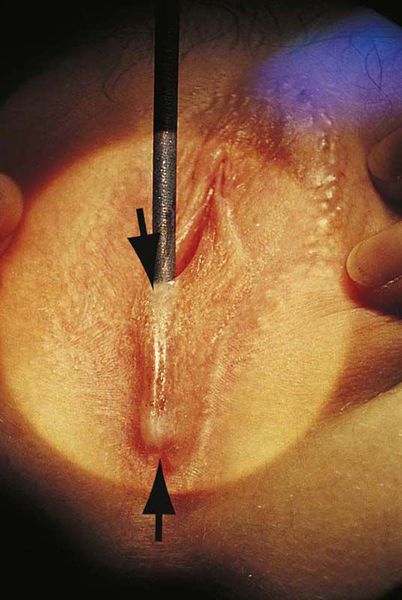
Некоторые авторы предлагают на раневую поверхность малых половых губ накладывать непрерывные обивные швы для профилактики рецидивирования [3] . Считается, что такой метод позволяет снизить частоту повторного возникновения синехий до 17 % [3] .
При наличии "свежих" тонких синехий зачастую достаточно механического разведения малых половых губ в противоположные стороны без использования режущих инструментов: под воздействием силы натяжения соединительнотканные перемычки разрываются без возникновения болезненных ощущений.
Родители могут самостоятельно устранить "свежие" синехии, не обращаясь к врачу. Для этого рекомендуется половые губы разводить при помощи ватных палочек с использованием эмолентов. Чаще всего такой способ эффективен.
Для снижения риска рецидива на раневую поверхность до заживления рекомендовано наносить мазь с конъюгированным эстрогеном или эстриолом. Как правило, после манипуляции дети не предъявляют жалоб на боль, но иногда могут ощущать дискомфорт во время мочеиспускания в течение первых двух суток.
Частота рецидивов при хирургическом рассечении синехий малых половых губ достигает 50 %, поэтому использовать хирургическую тактику лечения как первую линию терапии нецелесообразно [1] [2] [3] .
Высокая частота рецидивов при лечении синехий малых половых губ диктует необходимость в поиске альтернативных методов терапии. Сейчас активно исследуются возможности применения гелей с гиалуроновой кислотой, так как она участвует в заживлении тканей и улучает их трофику. Преимуществом таких гелей является низкий аллергологический потенциал, иммунная нейтральность и отсутствие системных побочных эффектов. Проведённые исследования демонстрируют хороший терапевтический ответ при использовании гелей с гиалуроновой кислотой в качестве монотерапии и в комбинации с хирургическим рассечением синехий [8] [9] [10] [11] . Изучение данной группы препаратов является перспективным направлением в разработке новых методов лечения синехии малых половых губ.
Прогноз. Профилактика
Прогноз для жизни и здоровья благоприятный, однако возможны рецидивы.
Методом первичной и вторичной профилактики синехий малых половых губ является соблюдение правил интимной гигиены :
Подростковый, или пубертатный кризис – это этап психического развития, который развивается в период перехода от детства ко взрослой жизни. Выражается в стремлении к самоутверждению, независимости, самостоятельности.
Согласно отечественной психологии, подростковый возраст приходится на 11-17 лет, когда темпы психологического, когнитивного, социального и физиологического развития максимально высоки. При этом выделяют ранний период с 10 до 14 лет и поздний – с 15 до 17 лет. Однако Всемирная организация здравоохранения на подростковый возраст относит более обширный период – с 10 до 20 лет.
В случае удачного преодоления этого этапа у ребенка формируется новый уровень осознанности, самовосприятия, развиваются способности оценивать и развивать свои качества, способности, работать над недостатками. Ребенок сепарируется от родителей, но при этом сохраняет с ними хорошие отношения. Чтобы удачно пройти переходный возраст и избежать осложнений, родителям необходимо проявлять гибкость, работать над доверительными отношениями и вовремя признать право на независимость, самостоятельный выбор и принятие важных решений.
Физиологические причины
Пубертатный период – это возраст, когда рост организма происходят максимально активно. Развитие идет скачками, неравномерно. За год ребенок может вырасти на 7-10 сантиметров и увеличить массу тела на 5-9 килограммов. Скелет становится крепче, совершенствуется мускулатура. Стремительно растет в длину и ширину сердечная мышца, меняются артериальное давление и ритм работы сердца.
Нервной системе очень сложно подстраиваться под изменения, так как она просто не успевает адаптироваться к активному росту. Поэтому часто психика находится в состоянии чрезмерного возбуждения или, наоборот, пытается замедлить процессы и переходит в выраженное торможение.
В связи со всеми физиологическими изменениями, в организме ребенка развиваются временные нарушения:
- скачки артериального давления – зачастую наблюдается гипертония, однако вариантом нормы является и гипотония;
- головокружения, головные боли;
- слабая концентрация, рассеянное внимание;
- учащенное сердцебиение (тахикардия), ощущение сдавленности в области сердца;
- одышка;
- обморочные состояния;
- быстрая утомляемость;
- повышенная возбудимость, расстройства сна.
Физиологические процессы напрямую влияют на состояние здоровья и поведение подростка. Чтобы организм полностью сформировался и скачок взросления прошел успешно, необходимо обеспечить качественную поддержку процессов: правильное питание, насыщение рациона витаминами и микроэлементами, адекватную физическую активность.
Важно учитывать, что в физическом развитии и половом созревании есть существенные индивидуальные особенности. Возраст, в котором в организме ребенка начинаются активные перемены, может отклоняться от групповых норм, и это не должно вызывать опасений.
Психология подросткового кризиса
Основная причина развития кризиса в подростковом возрасте – это значительный разрыв между физиологическим и социальным, эмоциональным созреванием личности. Как мы уже сказали, физиологический рост в этот период максимально опережает темпы развития психики.
Физиологически подросток за короткий этап становится взрослым, зрелым человеком. Внешне вчерашний ребенок выглядит по-взрослому, начинает себя таким чувствовать, но еще не готов в полной мере к самостоятельности, ответственности. Социальное созревание требует гораздо большего времени.
Пубертатный период выражается не только на физиологическом, но и на психическом уровне. При чем психические аспекты пубертата могут возникнуть гораздо раньше, чем физическое созревание. Подростки проходят половую идентификацию и ориентацию, начинают воспринимать себя и окружающих согласно гендеру. Ученые сходятся во мнении, что половая идентификация происходит в большей мере под действием социокультурных факторов, чем биологических. Решающую роль играют действующие в обществе образцы, стереотипы.
В этот же период развивается романтизм – стремление к эмоциональной близости. Подростки завязывают отношения, которые предполагают совместное времяпрепровождение, душевные разговоры. Появляется первая влюбленность. Физическая близость при этом является не обязательной, на первый план выходит платонический контекст, и лишь потом – сексуальный.
С учетом всех психологических перемен, происходящих в подростке, кризис необходим для решения ряда задач. В результате успешного преодоления этого скачка развития подросток:
- проходит половую идентификацию, принимает на себя мужскую или женскую роль;
- принимает свою внешность со всеми изменениями;
- меняет форму общения с окружающими: родителями, сверстниками и др.;
- принимает новый стиль отношений, превращается из ребенка в равноправного ответственного члена общества со зрелым поведением;
- развивает интересы, находит направления для развития своих способностей, последующего профессионального ориентирования.
Фазы подросткового кризиса
Психолог Лев Семенович Выготский выделил в подростковом кризисе три базовых фазы:
- Негативная, или предкризисная. Самый ранний этап, который может проявлять первые признаки уже в 9-10 лет. Характеризуется началом перехода к новому типу взаимодействия с окружающими. Ребенок начинает отказываться от старой системы ценностей, ломает стереотипы, меняет отношение к себе и окружающим. Детские отношения с родителями больше его не устраивают, но ко взрослой системе взаимодействия он еще не готов. У ребенка появляются новые интересы, другие взгляды, начинает меняться окружение.
- Непосредственно кризисная стадия. Зачастую этот этап достигает пика в 13-15 лет. Проявляться может по-разному: от максимального протеста, конфликтности и раздражительности во всех жизненных сферах, до поэтапного перехода к новым ролям, отношениям и самовосприятию. Развиваются новые способы мышления, появляются другие возможности, интересы. Подросток отстаивает свое мнение и возможность самостоятельно принимать решения, отделяется от родительского влияния, контроля.
- Позитивная, или посткризисная. Считается завершающим этапом пубертатного кризиса. В этом периоде подросток уже формирует ценности и приоритеты, определяет вектор дальнейшего развития, интересов. Половое созревание практически окончено, место в социуме среди сверстников – определено. Подросток укрепляет ядро интересов и в дальнейшем продолжает его развивать.
Точно сказать, сколько длится каждая фаза, нельзя. Во многом продолжительность этапов зависит не только от подростка, но и от правильной реакции родителей на проявления кризиса.
Проявления кризиса в подростковом возрасте
Степень выраженности кризиса может быть разной. На первичном этапе психологи выделяют две главные черты, которые присутствуют практически у каждого ребенка:
- Снижение успеваемости в школе, работоспособности. Физиологические и психические перемены, смена типа мышления напрямую влияют на обучение ребенка. Он плохо справляется с творческими заданиями, теряет концентрацию, заинтересованность в обучении. Даже незначительная критика может отбить желание углубляться в определенную сферу или тему.
- Негативные реакции. Даже самые покладистые дети стремятся сепарироваться от родителей, в связи с чем часто проявляют вспыльчивые реакции даже в привычных ситуациях. Естественными проявлениями негативизма являются пессимистичные настроения, повышенная раздражительность, неудовлетворенность собой, капризы, нервозность.
По мере перехода от одной фазы кризиса к другой, нарастает и проявление реакций, которые можно разделить на три крупных группы:
- Реакции эмансипации. Ребенок хочет самостоятельности, и эта реакция выражается в избегании контроля родителей, отрицании привычных ценностей, уходе к общению с ровесниками. Подросток демонстрирует независимость и самостоятельность, требует признавать его равность и считаться с его мнением.
- Реакции самоутверждения. Преимущественно выражается в общении со сверстниками и проявлении интереса к противоположному полу. В этот период друзья становятся главным авторитетом, появляется интерес к романтическим отношениям.
- Реакции поиска новых интересов. В переходном возрасте интересы подростка распыляются на множество направлений: поиск себя, стремление к неизвестному и новизне, погружение в информативно-коммуникативные сферы. Подросток глубоко увлекается каким-либо интеллектуально-эстетическим направлением (музыкой, кино, философией и др.), ищет телесно-мануальные практики (занимается своим телом, повышает выносливость, силу), развивает лидерские качества (пытается занять достойную позицию среди сверстников), погружается в информационное поле (проводит много времени в Интернете, социальных сетях).
Особенности протекания кризиса у девочек и мальчиков
У девочек и у мальчиков пубертатный возраст протекает по-разному. У девочек, как правило, симптомы переходного периода начинают проявляться с 10-11 лет. При этом признаки кризиса выражены у них довольно слабо. Мальчики вступают в переходный возраст позже – примерно с 12-13 лет. Но течение кризисного периода у них гораздо более выраженное. Связано это преимущественно с тем, что к юношам и мужчинам в обществе традиционно более жесткие требования, чем к девушкам и женщинам.
У мальчиков подросткового возраста наиболее выражены такие черты:
- Агрессия, злость. Манера поведения меняется в отношениях как со сверстниками, так и со взрослыми – родителями, педагогами. Связано это преимущественно с повышением выработки тестостерона в организме.
- Внезапные всплески эмоций. Перепады настроения, как и беспричинная агрессия, обусловлены гормональными изменениями.
- Притупленное чувство страха. Подростки часто занимаются экстремальными видами спорта и решаются на необдуманные поступки. Причина – также в смене уровня тестостерона.
- Стремление к самостоятельности. Мальчики хотят, чтобы их воспринимали как взрослых мужчин. Для этого им нужно своими силами решать проблемы, что далеко не всегда под силу подростку. Неспособность самостоятельно справляться с неурядицами становится причиной нарушения душевного равновесия.
- Желание вести образ жизни, присущий взрослым мужчинам. Подростки хотят совершать громкие поступки и даже подвиги. Однако не всегда осознают последствия необдуманных действий.
- Интерес к интимным аспектам жизни. Проявляется в сильном влечении к противоположному полу.
- Озабоченность внешностью. Неправильно считать, что мальчики меньше переживают за свой внешний вид, чем девочки. Перемены во внешности делают подростков уязвимыми, а неудовлетворенность собственным обликом приводит к замкнутости, неуверенности, низкой самооценке. Они не терпят критики в свой адрес, а любой опрометчивый комментарий воспринимают максимально негативно.
У девочек подростковый возраст сопровождается такими признаками:
- Обеспокоенность внешностью. Девочки остро воспринимают свое несоответствие общепринятым канонам красоты. Особенно ярко это развивается на фоне популяризации социальных сетей. Они хотят быть похожими на красивых подруг, артистов, инфлюенсеров. Начинают следить за модой, хотят одеваться в трендовые вещи.
- Желание привлекать внимание. Подростки стремятся показать, насколько интересен их внутренний мир и необычны взгляды на жизнь. Чтобы привлечь внимание, используют провокационное поведение, одеваются в слишком броские наряды, наносят выразительный макияж, красят волосы в яркие цвета.
- Перепады настроения. У девочек, как и у мальчиков, гормональные скачки вызывают перепады настроения, раздражительность, вспышки гнева и агрессии.
- Интерес к противоположному полу. В отличие от мальчиков, девочек больше интересует платоническая любовь. Часто в этом возрасте они влюбляются. Если первая любовь оказывается безответной, это может привести к серьезным осложнениям кризиса – замкнутости, депрессии, суицидальным наклонностям.
Различные искажения проявлений зависят от воспитания, окружения, установленных в обществе стандартов.
Рекомендации родителям по преодолению кризиса
Несмотря на сложности в общении с родителями и активным желанием сепарироваться, в кризисный период подросток нуждается в правильной поддержке и защите со стороны взрослых. Родителям при этом необходимо отказаться от прежних форм контроля и дать необходимую ребенку долю свободы.
Каждый ребенок – уникален, и искать подход родителям придется самостоятельно. Но несколько простых рекомендаций помогут понять подростка и помочь ему преодолеть кризис:
- Ненавязчиво войти в окружение. Доброжелательный, спокойный подход поможет преодолеть непонимание и агрессию. Участие в жизненных ситуациях, общие интересы позволят ненавязчиво помогать ребенку решать проблемы по мере необходимости.
- Интересоваться увлечениями. Не лишним будет разделять интересы ребенка, обсуждать с ним его хобби, разговаривать о его мыслях и узнавать точку зрения на разные вопросы.
- Терпеливо относиться к эмоциональным перепадам. Бурная реакция не должна вызывать взрыв эмоций в ответ.
- Предоставлять свободу. Важно обеспечить ребенку свое пространство, при возможности – личную комнату. Следует сдерживать свое желание контролировать его действия, увлечения, эмоции.
В разговорах с подростком также следует придерживаться ряда правил:
- Отказаться от нотаций. Даже маленькие дети не любят нравоучения, а у подростка они вызовут только протест и агрессию. Уже через несколько минут его внимание переключится на что-то другое.
- Не обвинять, не критиковать. Любые замечания нужно выдвигать в экологичной форме, без обвинений, нравоучений и навязывания.
- Обсуждать между делом. Подростки не всегда готовы к серьезным разговорам с глазу на глаз. Повышенное внимание к проблемам ребенка заставит его думать, что в его самостоятельности сомневаются. Но осторожная беседа во время совместной деятельности принесет результаты.
- Не повышать тон. Спокойные разговоры более эффективны, чем крики и скандалы.
- Хвалить. Из-за неуверенности подростки очень нуждаются в похвале, одобрении.
- Общаться с ребенком в мессенджерах, социальных сетях. Дети много времени проводят в смартфонах, планшетах. Переписки в мессенджерах для них привычны. Общение в такой среде позволит вести разговоры в комфортном для ребенка русле.
Даже правильное поведение со стороны родителей не исключает возможности проявления конфликтности, агрессии и непослушания подростка. Однако уважительное отношение к личности и соответствующая манера общения взрослых позволяет снизить выраженность кризисных признаков и их интенсивность.
Синехии – это сращение у девочек половых губ. Чаще срастаются малые половые губы, реже – малые с большими. Это заболевание выявляется у 10% девочек в возрасте от 0 до 2 лет, однако возникать оно может до 7-8 лет. К нему приводят особенности строения малых половых губ (они покрыты тонкой и очень ранимой кожей) и их расположение – во влажной, теплой среде и в постоянно сомкнутом положении. Эти факторы повышают риск воспалений, результатом которых нередко становятся синехии.
Из-за синехий у младенцев неправильно формируются половые губы, оказывая воздействие на всю репродуктивную систему. В будущем из-за срастания могут быть проблемы с зачатием и вынашиванием. Появляется высокая вероятность бесплодия. Поэтому заболевание нужно своевременно вылечить.
Причины появления синехий
Симптомы и признаки сращения больших и малых половых губ у ребенка
При полном слипании:
- Возникают трудности с мочеиспусканием. Ребенок сильно нервничает при возникновении позывов, сильно тужится на горшке, плачет, отказывается ходить в туалет.
- Застой мочи вызывает инфекции в уретре, которые проявляются:
- сыпью;
- покраснением и шелушением кожи в интимной зоне;
- выделениями.
Мама может самостоятельно осмотреть девочку. Для этого нужно развести большие половые губы. При синехии малые не «расклеиваются» и они соединены беловато-серой пленкой, похожей на перепонку. При попытках развести малые половые губы ребенок начинает плакать – ему больно.
Диагностика болезни
Синехии выявляются во время осмотра гинекологом. Чтобы установить их причину, врач дополнительно назначит анализы:
- мазок;
- общий анализ мочи и «клинику» крови;
- кровь на сахар;
- анализ на яйца гельминтов;
- соскоб на энтеробиоз;
- анализ кала на дисбактериоз.
Как лечить заболевание?
Если у девочки небольшие (до 5 мм) синехии между малыми и большими половыми губами, то это неопасно. Отток мочи не нарушен, исключены негативные последствия. Поэтому в этом случае нужно лишь раз в полгода показывать ребенка детскому гинекологу. При синехии малых половых губ может быть назначено консервативное или хирургическое лечение. Доктор даст рекомендации по правильной гигиене, уходу за ребенком.
Консервативная терапия – это применение мазей с эстрогеном курсом, который рассчитывается индивидуально (от 1 недели до 2 месяцев). В результате половые губы расходятся, а мазь постепенно заменяют на детский крем, рекомендованный врачом.
Если случай запущен, нужна операция. Синехии разделяют хирургически под местным обезболиванием или в состоянии общего наркоза. Чтобы не случилось рецидива, далее делают ванночки с травами, используют мази.
Профилактика у девочек
Важно! Всех новорожденных девочек в возрасте до 2 лет нужно обязательно показывать детскому гинекологу, чтобы выявить синехии как можно раньше и обойтись без операции. Особенно это касается девочек с аллергией, которые находятся в группе риска.
Синехии малых и больших половых губ у девочек склонны к многократным рецидивам даже после хирургического лечения. Полностью проблема уходит только после того, как ребенок достигнет половой зрелости. Однако риск рецидива можно сократить, соблюдая основные правила профилактики – гигиены и режима дня. Источник:
Gayle O. Fischer
Vulval disease in pre-pubertal girls
// Australasian Journal of Dermatology. 2001, 42, 225-236Цистит у детей – это заболевание, которое обычно вызывается бактериями. Воспаление мочевого пузыря или цистит – наиболее распространенный вариант инфекции мочевыводящих путей (ИМП) у детей. ИМП может развиться в любой части мочевыводящих путей вашего ребенка, включая уретру, мочевой пузырь, мочеточники или почки. У всех здоровых детей есть бактерии на теле и в кишечнике, которые не наносят вреда. Иногда бактерии могут попасть в мочевой пузырь и вызвать воспаление. Оно возможно у детей любого возраста, в том числе у младенцев.
Какой врач занимается терапией цистита у ребенка?
Первые рекомендации предоставит педиатр или семейный доктор. Он же направит к узкому специалисту – детскому урологу, который определит болезнь и назначит адекватную терапию. Девочкам рекомендуется также посетить детского гинеколога. При хронической форме заболевания дополнительно обращаются к иммунологу, инфекционисту.
Причины и механизмы развития
Чаще всего инфекция мочевого пузыря вызывается бактериями, которые обычно находятся в кишечнике. Цистит или воспаление мочевого пузыря – одна из частых проблем мочевыделительной системы у детей. Иногда врачи используют более общий термин – инфекция мочевыводящих путей (ИМП), если невозможно точно определить, что поражен только мочевой пузырь, есть признаки уретрита и пиелонефрита.
Инфекции мочевого пузыря ежегодно отмечаются примерно у 3 из 100 детей. Младенцы в возрасте до 12 месяцев чаще болеют ИМП, чем дети более старшего возраста. В течение первых нескольких месяцев жизни ИМП чаще встречаются у мальчиков, чем у девочек. К 1 году вероятность развития ИМП у девочек выше, чем у мальчиков, а девочки по-прежнему подвергаются более высокому риску в детстве и подростковом возрасте.
У каких детей чаще развивается инфекция мочевого пузыря
У девочек гораздо больше шансов заболеть инфекциями мочевого пузыря, чем у мальчиков, за исключением первого года жизни. Среди мальчиков младше 1 года, тех, у кого не была удалена крайняя плоть (выполнено обрезание) имеют более высокий риск инфекции мочевого пузыря. Тем не менее, у большинства необрезанных мальчиков инфекция мочевого пузыря не развивается.
Как правило, любое патологическое состояние или привычка задерживать мочу в мочевом пузыре ребенка слишком долго, могут привести к инфекции. Другие факторы, которые могут повысить вероятность развития цистита, включают:
- гиперактивный мочевой пузырь, излечимое заболевание, которое часто проходит по мере взросления ребенка;
- неполное опорожнение мочевого пузыря;
- слишком долгое ожидание, чтобы помочиться;
- запор – менее двух испражнений в неделю или жесткие фекалии, которые болезненны или трудны для прохождения;
- пузырно-мочеточниковый рефлюкс (ПМР) – обратный поток некоторого количества мочи из мочевого пузыря по направлению к почкам во время мочеиспускания;
- сужение уретры – проблему, которая ограничивает нормальный поток мочи, например, камень или слишком узкий канал (стриктура). В некоторых случаях это может быть связано с врожденным дефектом;
- нарушения правил гигиены, дефекты ухода за маленьким ребенком;
- семейный анамнез цистита.
Среди девочек-подростков более склонны к инфекции мочевого пузыря те, кто ведет половую жизнь. Из-за особенностей анатомии у девочек гораздо больше шансов заболеть инфекцией мочевого пузыря, чем у мальчиков.
У девочек уретра короче, чем у мальчиков, таким образом, бактериям нужно проделать небольшой путь, чтобы достичь мочевого пузыря и вызвать инфекцию.
У девочек уретра расположена ближе к анальному отверстию, источнику бактерий, которые могут вызвать инфекцию мочевого пузыря.
Классификация заболевания у детей
- Осложненный (с присоединением перитонита и других недугов) либо неосложненный.
- Острый (сопровождается воспалением под- и слизистого слоев, в ряде случаев – кровоточивостью стенок мочевого пузыря) либо хронический (морфологические патологии затрагивают слой мускулатуры).
- Очаговый либо тотальный (по степени распространенности).
- Первичный (без аномалий структуры и нарушения функции пузыря) либо вторичный (происходит по причине остаточной мочи ввиду неправильной анатомии и функциональности пузыря). Источник:
К.В. Митрофанов
Циститы у детей // Мать и дитя в
Кузбассе, 2005, №1(20), с.3-9
Причины возникновения воспаления:
- инфекция, попадающая из почек, уретры, тазовых и более отдаленных органов;
- нарушение функционирования мочевого пузыря;
- неправильное строение органа;
- неполное и/или нерегулярное опорожнение;
- кишечная палочка;
- синегнойная палочка, клебсиелла, протей (более редкие возбудители);
- вирусная инфекция (влияние непрямое – приводит к неправильной микроциркуляции мочи, что становится хорошим фоном для болезни);
- уреаплазма, хламидия, микоплазма (обычно причина заражения – хламидиоз у родителей, а также отсутствие гигиены, посещение общественных бань и т. д.);
- фимоз (актуально для мальчиков);
- пузырно-мочеточниковый рефлюкс;
- грибок (при иммунодефиците).
Дополнительные факторы риска появления цистита:
Как проявляется цистит у ребенка: основные симптомы
У ребенка есть способы защититься от проникновения инфекции в мочевыводящие пути. Например, моча выходит из почек вашего ребенка через мочеточники в мочевой пузырь. Бактерии, попадающие в мочевыводящие пути, выводятся наружу во время мочеиспускания. Этот односторонний поток мочи не дает бактериям заразить мочевыводящие пути. Иногда защитные силы организма ослабевают, и бактерии восходящим путем попадают в мочевой пузырь,вызывая его воспаление. Если у ребенка есть симптомы цистита или у него жар без ясной причины, обратитесь к врачу в течение 24 часов.
Циститы часто встречаются у детей, особенно у девочек (что связано с особенностями строения мочевых путей). Немедленное лечение цистита у ребенка может предотвратить поражение почек (пиелонефрит). Он может развиться из-за инфекции, которая распространяется вверх по одному или обоим мочеточникам. Инфекции почек очень болезненны, могут быть опасными и вызывают серьезные проблемы со здоровьем, поэтому лучше начать лечение как можно раньше.
Признаки заболевания у грудных младенцев и детей до года:
- сниженный аппетит либо полный отказ от питания;
- беспокойность, которая усиливается, когда ребенок мочится;
- плач, нервное возбуждение либо, наоборот, вялость и слабость;
- повышенная температура тела, вплоть до лихорадки;
- спазм уретрального сфинктера снаружи, задержка мочи ввиду выработанного рефлекса;
- изменение мочи: мутность, осадок, хлопья, отталкивающий запах.
У детей старшего возраста симптомы достаточно яркие, выраженные. Основные симптомы – это боль в нижней части живота, спины или в боку, а также острая потребность в мочеиспускании или частые походы в туалет. Некоторые малыши, которые уже приучены к горшку или ходят в туалет, теряют контроль над своим мочевым пузырем и могут мочиться в постель. Родители также могут увидеть капли крови в моче и/или мочу розового цвета.
Важно знать, как проявляется цистит у детей младшего возраста. У младенцев могут быть более общие симптомы, такие как суетливость, снижение аппетита, плач, беспокойство на горшке или лихорадка. Другие симптомы цистита включают:
- жжение или боль при опорожнении мочевого пузыря;
- зловонную или мутную мочу;
- резкие позывы к мочеиспусканию, а потом выделение всего нескольких капель мочи;
- высокую температуру;
- тошноту или рвоту;
- диарею.
Как определить острый цистит?
Болезнь проявляется быстро, со стремительным нарастанием симптоматики:
- позывы к опорожнению мочевого пузыря каждые 20 минут или чаще;
- боль над лобком, отдающаяся в промежность и усиливающаяся при прощупывании живота и даже малой наполненности мочевого пузыря;
- затрудненный выход мочи, сопровождающийся резями и болью;
- недержание мочи;
- несколько капель крови после мочеиспускания;
- позывы, не приводящие к мочеиспусканию.
Хроническая форма заболевания
Вторичное заболевание, которое характеризуется аналогичной клинической картиной в периоды обострений. Дети испытывают дискомфорт в лобковой зоне, страдают от недержания и заметно учащенного мочеиспускания. Источник:
Пигарева, Н.А. Цап
Хронический цистит у детей: современный взгляд на этиологию,
патогенез, клинику, диагностику и лечение (обзор литературы)
// Российский вестник, 2012, т.II, №2, с.32-37Диагностика патологии у детей
Если у ребенка есть симптомы цистита, немедленно обратитесь к педиатру. Врач назначит анализы мочи, чтобы проверить их на наличие бактерий. Нужно собирать мочу несколькими способами:
- Дети постарше могут писать в стерильный стаканчик.
- Младшим детям, которые не приучены пользоваться туалетом, используют стерильный полиэтиленовый мочеприемник на гениталии для сбора мочи.
- Детям, которые носят подгузники, можно вставить трубку (катетер) в уретру и мочевой пузырь для сбора пробы.
В лаборатории смотрят на образец под микроскопом, чтобы определить, есть ли микробы в моче. Мочу также можно культивировать – лаборант помещает мочу в чашку, чтобы посмотреть, какие бактерии в ней растут. Это может помочь врачу точно определить микробы, вызвавшие цистит, чтобы он знал, какие препараты нужно прописать для их уничтожения.
УЗИ использует звуковые волны, чтобы определить любые препятствия или другие проблемы в почках и мочевых путях.
Микционная цистоуретрограмма с введением жидкости в мочевой пузырь через трубку применяется, чтобы показать любые проблемы в уретре или мочевом пузыре, когда ребенок мочится.
Ядерное сканирование использует жидкости, содержащие небольшое количество радиоактивного материала, чтобы увидеть, насколько хорошо работают почки.
КТ, или компьютерная томография, это мощный рентгеновский снимок, который делает подробные снимки мочевого пузыря и почек.
МРТ, или магнитно-резонансная томография, использует мощные магниты и радиоволны для получения изображений мочевого пузыря и почек.
Методы лечения
После определения диагноза врач определяет, как лечить цистит у детей. Для терапии острого и хронического цистита в детском возрасте разработаны клинические рекомендации, которые определяют набор действий и препаратов для каждого случая.
В основном, применяют антибиотики. Эти лекарства убивают бактерии. Дети обычно принимают их от 3 до 10 дней (чаще всего 7-10 дней). Ваш врач может сделать еще один анализ мочи после того, как ребенок закончит прием лекарства, чтобы увидеть, исчезла ли инфекция. Всегда принимайте лекарства полным курсом, даже если ребенку станет лучше. Слишком раннее прекращение может сделать микробы устойчивыми к антибиотикам и вызвать повторный цистит.
Большинство ИМП проходят примерно через неделю. У некоторых детей симптомы сохраняются в течение нескольких недель. Обратитесь врачу, если симптомы вашего ребенка не начнут улучшаться через 3 дня после начала приема антибиотиков или если они ухудшаются.
Если состояние ребенка тяжелое, возможна госпитализация, где врачи будут решать, как лечится цистит в зависимости от возраста и тяжести. Может быть показано внутривенное введение антибиотиков и обезболивающие, если ребенку меньше 2 месяцев или у него рвота, боли в животе. Продолжительность лечения зависит от того:
- насколько серьезна инфекция;
- исчезают ли у ребенка симптомы и признаки цистита;
- есть ли у ребенка повторные инфекции мочевого пузыря, пузырно-мочеточниковый рефлюкс или другая проблема с мочевыводящими путями.
Важно! Помочь ребенку и полностью вылечить его может только врач. Самолечение может привести к определенным осложнениям, усугубить течение болезни.
Как облегчить состояние дома, что принимать
При лечении цистита дома детям следует пить много жидкости и часто мочиться, чтобы ускорить выведение микробов и подавление воспаления. Лучше всего пить воду, предварительно уточнив у лечащего врача, сколько жидкости следует принимать ребенку. Грелка на спине или животе ребенка может помочь облегчить боль, вызванную инфекцией мочевого пузыря, они могут использоваться как первая помощь до визита к врачу.
Профилактика
Прием достаточного количества жидкости, соблюдение правил гигиены и пользования подгузниками, ношение свободной одежды, лечение связанных с циститом проблем со здоровьем может помочь предотвратить ИМП у ребенка или подростка.
Важно избегать запоров. Твердый стул может давить на мочевыводящие пути и блокировать отток мочи, позволяя бактериям расти. Помогая ребенку регулярно опорожняться, можно предотвратить запор.
Если у вашего ребенка пузырно-мочеточниковый рефлюкс, структуры мочевыводящих путей или анатомическая проблема, обратитесь к детскому урологу или другому специалисту. Лечение этих состояний может помочь предотвратить повторные инфекции мочевого пузыря.
Диабет и другие проблемы здоровья могут увеличить риск инфекции мочевого пузыря. Спросите у педиатра, как снизить риск развития инфекции мочевого пузыря.
Источники:
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также:

