Если родинка не удаляется с первого раза
Обновлено: 29.04.2024
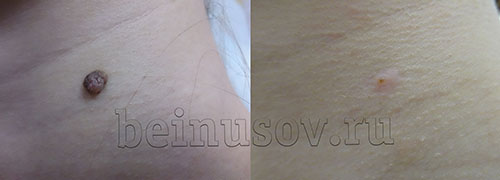
В редких случаях, через 1-2 месяца после удаления, на месте родинки может возникнуть маленькое коричневое пятнышко. Обычно оно не выступает над кожей, не увеличивается с течением времени и никак не беспокоит. Почему так происходит и опасно ли это для здоровья? Ответы в этой статье.
Что это такое? Невусные клетки.
Если это пятнышко рассмотреть под микроскопом мы сможем увидеть клетки, из которых обычно состоят родинки. Эти клетки называются невусными. Они вырабатывают коричневый пигмент - меланин. Именно он придаёт пятнышку коричневый цвет. Такое состояние в дерматоонкологии называется рецидивом пигментного невуса.
Причины появления рецидива невуса
В большинстве случаев невус появляется снова, т.к. родинка, существовавшая до него была удалена не полностью. Часть клеток невуса осталась в коже и через какое-то время начала активно вырабатывать коричневый пигмент (меланин). Именно его мы видим на месте родинки через некоторое время после удаления. Вместе с тем в моей практике есть уже 5 случаев, когда рецидив невуса развивался после полного удаления родинки. Почему так происходит и откуда невусные клетки появляются там, где их не было - вопросы, на которые, пока, нет ответа.
Опасен ли рецидив невуса?
В ответе на этот вопрос ключевым моментом является гистологическое исследование удалённой родинки. Если оно проводилось и доброкачественность образования подтверждена - рецидив не опасен для здоровья.
В случае, если удаление было без гистологии - существует вероятность того, что родинка была злокачественной, т.е. меланомой. В этой ситуации риск для здоровья растёт пропорционально упущенному времени. Оставшаяся в коже опухоль может начать быстро расти и давать метастазы.
Чтобы не нагнетать панику сделаю акцент: вероятность ситуации с не полностью удалённой меланомой - очень не высокая. Однако, она существует.
Что делать, если у Вас рецидив невуса
Итак, через какое-то время после удаления Вы обнаружили коричневое пятнышко на месте родинки.
Если по гистологии это оказался доброкачественный невус, думаю, что можно расслабиться и наблюдайте за рецидивом самостоятельно.

Если гистологии не было.
Спокойно вспомните выполнял ли доктор какие-нибудь дополнительные методы исследования. Дерматоскопию? Соскоб или пункцию?
Если да, с вероятностью около 95%, всё хорошо и это действительно рецидив невуса, а не меланома. Он не требует ничего кроме наблюдения и, скорее всего, расти и меняться не будет.
Если ни других обследований, ни гистологии не было - мне кажется целесообразным иссечь рецидив с обязательным гистологическим исследованием.
Да, это не просто и не приятно, однако только такой шаг может подтвердить отсутствие или наличие меланомы.
Если родинка, которую удалили без гистологии, не просто появилась снова, а выросла до прежних размеров - к онкологу нужно идти СРОЧНО.
Коротко о главном:
Рецидив невуса, т.е. коричневое пятнышко на месте удаления, может быть опасным для здоровья в редких случаях.
Вероятность развития меланомы после удаления повышается, если не проводились ни дерматоскопия, ни соскоб/пункция, ни гистологическое исследование
Если у Вас было именно так, пожалуйста, проконсультируйтесь у онколога по вопросу повторного иссечения с гистологией.
Если у Вас остались вопросы по поводу удалённой родинки - Вы можете задать их мне в разделе онлайн-консультация или приехать на приём по адресу в Санкт-Петербурге - Асафьева 7/1.
«Доктор, помогите! Удалила родинку и получила вот такую гистологию: интрадермальный меланоцитарный пигментный невус. В крае резекции – опухолевые клетки. Получается, мне не полностью удалили родинку? В интернете пишут, что родинка травмирована и я умираю от меланомы!»
Как глубоко родинка залегает в коже?
Доброкачественная родинка (она же невус) располагается частично на поверхности кожи и частично внутри. Нижняя часть находится на глубине не более 1–2 мм, но в редких случаях может залегать глубже. Последний вариант расположения наиболее характерен для врожденных невусов, а также для тех, которые имеют большие размеры и сильно выступают над кожей.
Часто слышу от пациентов мнение о неких «корнях», которые родинка пускает «куда-то вниз». Это неправда. Приобретенные доброкачественные пигментные невусы никаких «корней» не имеют.
Что значит полностью удаленная родинка?
Вашу родинку привезли в лабораторию, ее порезали, покрасили и положили под микроскоп.
Вот что видит врач, если родинка удалена полностью:
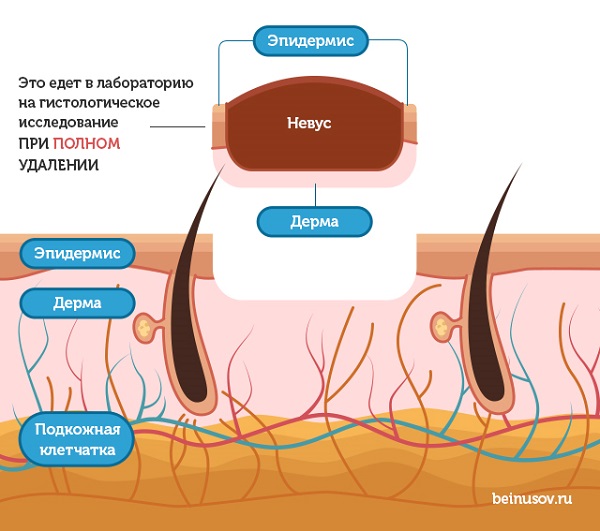
Если в микроскопе такая картина, патоморфолог напишет в заключении: «Удалено в пределах неизмененных тканей» или что-то подобное, в зависимости от того, как принято в конкретной лаборатории.
Что значит не полностью удаленная родинка?
Существует два варианта неполного удаления родинки:
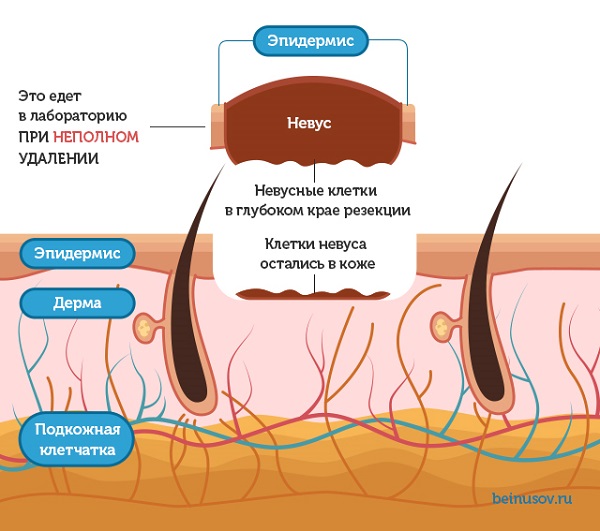
1. Разрез прошел недостаточно глубоко и часть невусных клеток осталась в нижних слоях кожи. В этой ситуации патоморфолог после исследования родинки под микроскопом напишет: «Невусные клетки в глубоком крае резекции».
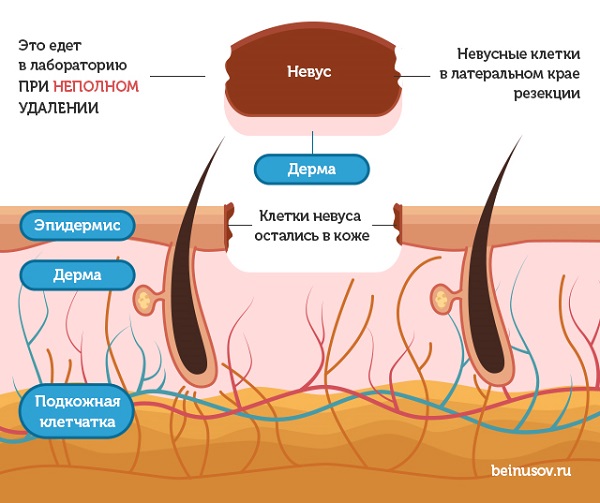
2. Захват здоровых тканей в горизонтальном направлении был недостаточным. В этом случае патоморфолог после исследования напишет: «Клетки невуса в латеральном (боковом) крае резекции».
В каких случаях возможно неполное удаление?
Чаще всего, по моему опыту, неполное удаление бывает при сочетании двух факторов:
1. Поверхностное удаление (лазер, радионож, электрокоагуляция) с недостаточным захватом здоровых тканей.
2. Врожденный невус или невус крупных размеров с выраженной внутрикожной частью.
При удалении скальпелем в подавляющем большинстве случаев неполного удаления удается избежать. При этом методе, чтобы сопоставить и зашить края раны, необходимо значительно глубже иссекать ткани. В то же время важно понимать, что использование скальпеля не в 100 % случаев застрахует от неполного удаления родинки в горизонтальной плоскости.
Опасно ли неполное удаление родинки?
Исследований, в которых доказано, что неполное удаление доброкачественных невусов повышает риск развития меланомы, нет.
Вот пример двух исследований, которые это подтверждают:
1. Favorable long-term outcomes in patients with histologically dysplastic nevi that approach a specimen border.
Hocker T. L., Alikhan A., Comfere N.I., Peters M.S. (2013).
Коротко суть исследования: 115 пациентов, у которых не полностью удалили гистологически подтвержденные диспластические невусы, наблюдались специалистами в среднем в течение 17,4 лет. Меланома на месте удаления не развилась ни у одного из них.
2. The role of observation in the management of atypical nevi. Kmetz EC, Sanders H, Fisher G, Lang PG, Maize JC Sr. (2009).
55 пациентов, у которых не полностью удалили гистологически подтвержденные диспластические невусы, наблюдались в среднем в течение 6 лет. Меланома на месте удаления не развилась ни у одного из них.
Какие родинки нужно удалять повторно?
Есть вид невусов, вероятность развития из которых меланомы сама по себе высокая – при неполном их удалении рекомендуется повторное иссечение. Это диспластические невусы с тяжелой степенью дисплазии. Согласно рекомендации Национального Института Здоровья США (1991), при неполном удалении таких невусов рекомендовано повторное иссечение с захватом 2–5 мм здоровых тканей. Повторюсь, такая рекомендация вызвана не тем, что неполное удаление повышает риск развития меланомы, а тем, что вероятность появления опухоли на фоне таких невусов сама по себе крайне высокая.
Вот одно из последних исследований этого вопроса: Fleming N.H., Egbert B.M., Kim J., Swetter S.M. Reexamining the Threshold for Reexcision of Histologically Transected Dysplastic Nevi. JAMA Dermatol. 2016 Dec 1;152(12):1327-1334. doi: 10.1001/jamadermatol.2016.2869.
В заключении к этому исследованию специалисты рекомендуют: «Наблюдение для диспластических пигментных невусов со средней и легкой степенью дисплазии. В случае тяжелой дисплазии – повторное иссечение в связи с высоким риском развития меланомы».
Всегда ли при неполном удалении родинки возникает рецидив?
Нет, не всегда. Прямой зависимости между неполным удалением и развитием рецидива родинки нет.

Резюме, или Коротко о главном:
Неполное удаление родинки само по себе не опасно. Опасность может нести определенный вид невусов. Шанс развития меланомы из диспластического невуса с тяжелой дисплазией – очень высокий, и оставлять в коже часть этого невуса нельзя, его нужно иссекать повторно с захватом 2–5 мм здоровых тканей. Другие типы невусов, в том числе диспластические с лёгкой и средней степенью дисплазии, повторного иссечения не требуют, для них достаточно наблюдения.
На написание этой статьи меня сподвиг один телефонный звонок. Женщина из Перми попросила совета в непростой ситуации с сыном. Всю историю описывать не буду, чтобы не перегружать текст лишними подробностями. К теме сегодняшней статьи имеет отношение только одна очень интересная фраза, сказанная онкологом (!): «Вы что?! Родинки удалять вообще нельзя! Меланому хотите?!»
Этот мифа звучит и в предыдущем абзаце о телефонном звонке: «Есть родинки, удаление которых может привести к меланоме».
В чем вредность мифа?
Недавно публиковал историю, в которой именно под влиянием этого мифа человек надолго отложил визит к онкологу, что чуть не стоило ему жизни.
Решимость Анны сходить со своей родинкой наконец к врачу угасла именно после слов: «Кто родинки удаляет – долго не живет». Слова эти, естественно, были сказаны человеком без медицинского образования. И только смерть молодой коллеги от меланомы смогла вернуть Анне утраченную ранее решимость.
Откуда ноги растут у этого мифа?
Интернет переполнен историями типа «удалил родинку и умер». Достаточно набрать в «Яндексе» или «Гугле» этот запрос, и грустную историю найдете практически сразу. Их сотни, если не тысячи. В одной из моих статей я приводил возможные ошибочные суждения людей в подобных ситуациях, а также примеры надежных и сомнительных источников информации. Среди неверных домыслов, обобщений и гипербол существуют всего 2 реальных сценария, когда удаление родинки действительно может привести к смерти.
«Удалил родинку и умер»: тип 1 – удаление родинок без гистологии
Тот опыт онлайн-консультаций, который есть у меня, подсказывает, что у нас в стране 50 % (или больше) образований кожи удаляют без гистологии. Нередко именно онкологи (!) говорят фразы вроде этих:
«Все будет нормально, она точно доброкачественная. »;
«Здесь гистологию не сделать – слишком маленькая. »;
«Я возьму только соскоб перед удалением – этого достаточно»;
«У меня стаж 100 500 лет – думаете, я меланому не увижу?!»;
«Я сделаю дерматоскопию – гистология здесь не нужна»;
«Не нужно вам переплачивать за гистологию – здесь все нормально».
Между тем, по данным исследований, точность постановки диагноза – меланома при простом визуальном осмотре – около 60 % (. ) [1]. При дерматоскопии и цитологическом исследовании соскоба – не более 95 %. [2] И только гистология приближается к 100 %. [2]
А дальше все просто. Если меланому удалить без соответствующего захвата здоровых тканей – развивается рецидив этой опухоли. При рецидиве нерадикально удаленной меланомы шансы пациента выжить в течение 5 лет снижаются в два раза [3].
Мораль здесь простая – удаляйте родинки только с гистологией. Заранее обговаривайте это с врачом и не поддавайтесь ни на какие уговоры вроде обозначенных выше.
Только гистология, только хардкор :)
«Удалил родинку и умер»: тип 2 – ошибки врача-патоморфолога
Если вновь обратиться к отечественному интернету и набрать в поиске словосочетание «ошибки гистологии меланома» – создается впечатление, что этот диагноз у нас вообще никто не ставит правильно. Ошибки, преступная халатность, врачи-убийцы, неучи и пр.
Не могу с этим согласиться, т. к. делать выводы о ситуации в стране по 10–20 ошибкам морфологов, на мой взгляд, значит, судить о целом по очень малой части (примерно, 0,0025 % от общего количества диагнозов в год – 8 000).
Мораль. Как удалить родинку и не умереть в результате ошибки патоморфолога? Ответ простой – гистология должна проводиться в крупной лаборатории, в которой есть: во-первых, морфологи, специализирующиеся на меланоме, и во-вторых, возможность консультаций с коллегами в сомнительных случаях. При малейших сомнениях в правильности диагноза – забрать препараты родинки и пересмотреть в одной, а лучше в двух других лабораториях.
Вот мы и разобрали, что у мифа «есть родинки, которые нельзя удалять» ноги растут из мифа «удалил родинку и умер». И убедились, что меланома НЕ может развиться после удаления невуса, доброкачественность которого подтверждена гистологически. Теперь с учетом этих данных попробуем окончательно ответить на вопрос, поставленный в заголовке статьи.
Какие родинки нельзя удалять?
Удалять можно любые (еще раз повторю: любые) родинки, если это делать с соблюдением простых правил.

Когда родинку удаляют так, как написано на этой картинке, – человек максимально застрахован от меланомы.
Более того, существуют родинки, которые нужно удалять. Если у них есть вот эти признаки и по ним ваш онколог подозревает меланому:

Чтобы выявить такие родинки, необходимо показываться дерматоонкологу 1 раз в год и проводить полный самоосмотр всей кожи 1 раз в полгода.
Может удаление доброкачественной родинки привести к меланоме?
Нет. Однако есть родинки, которые сами по себе с высокой вероятностью могут превратиться в меланому – диспластические невусы с тяжелой степенью дисплазии. К сожалению, поставить такой диагноз точно можно только после гистологического исследования родинки. Заподозрить такой тип образований можно также по признакам, описанным выше.
На момент удаления – родинка или доброкачественная, или злокачественная – третьего не дано. Одно не следует за другим и одно не развивается после удаления другого. Окончательно характер родинки можно выяснить только по результатам гистологии. Если по гистологии родинка оказалась меланомой – большое везение узнать об этом на ранней стадии, а не тогда, когда организм уже заполнен метастазами.
Резюме, или Коротко о главном:
Удалять можно любые родинки, но только по определенным правилам, описанным в статье. Есть родинки, которые нужно удалять, иначе есть риск пропустить меланому. Такие родинки можно выявить на ежегодном осмотре у онколога с дерматоскопией. Удалять доброкачественные родинки по рекомендациям, указанным выше, можно, не боясь меланомы.
Родинки НЕ делятся на те, которые МОЖНО и те, которые НЕЛЬЗЯ удалять.
Родинки делятся на те, которые НУЖНО и те, которые МОЖНО удалять.
Меланома относится к числу наиболее опасных видов рака и часто развивается из обычных родинок. Признаки злокачественного перерождения зачастую малозаметны, что становится причиной позднего выявления заболевания. А промедление с началом лечения в большинстве случаев фатально. Расскажем, как не пропустить меланому и отличить ее от обычной родинки.
Что такое меланома?
Меланома — это злокачественная опухоль, возникающая в результате чрезмерного размножения и перерождения пигментных клеток кожи — меланоцитов (рис. 1). В подавляющем большинстве наблюдений это новообразование располагается на поверхности кожи, но также может поражать слизистые оболочки и некоторые органы, например, глаза и кишечник.
Меланома — сравнительно редкий вариант злокачественного новообразования. Согласно статистическим данным, в РФ она отмечается у 1-3% взрослых и менее чем у 1% детей. Но в последние годы растет число случаев меланомы у детей.
Рак этого типа встречается во всех возрастных группах, наиболее часто в возрасте от 11 до 15 и от 40 до 60 лет [1], преимущественно среди женщин. Больше других заболеванию подвержены люди, проживающие в южных странах и регионах с повышенной солнечной активностью, так как ультрафиолет увеличивает риск возникновения новообразований кожи.
Меланома обладает наибольшим показателем летальности среди всех онкологических заболеваний. По данным ВОЗ, каждый год в мире от меланомы погибает около 48 000 человек.
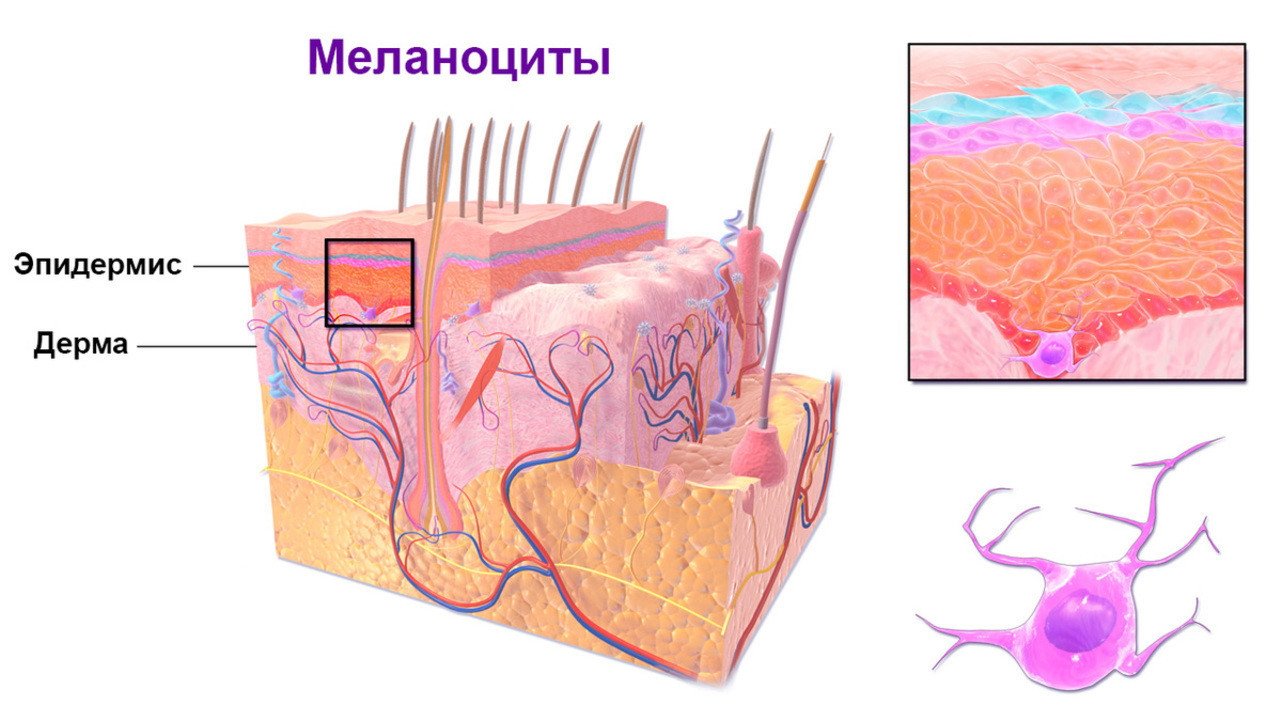
Рисунок 1. Строение кожи. Источник: Blausen.com staff (2014). "Medical gallery of Blausen Medical 2014". WikiJournal of Medicine 1 (2). DOI:10.15347/wjm/2014.010. ISSN 2002-4436 (Creative Commons Attribution 3.0 Unported license)
Причины появления меланомы
Меланома развивается в результате атипичного размножения и злокачественного перерождения меланин-продуцирующих клеток кожи (меланоцитов), которые в норме отвечают за цвет кожного покрова.
Обычно клетки кожи развиваются контролируемым и упорядоченным образом: новые здоровые клетки выталкивают старые к поверхности, где они умирают и в конечном итоге отшелушиваются. Но когда в некоторых клетках происходит повреждение ДНК, новые клетки могут начать бесконтрольно расти, что приводит к образованию опухоли.
На данный момент неясно, что именно повреждает ДНК в клетках кожи и как именно это приводит к меланоме. Предполагается, что это результат влияния многих факторов окружающей среды. Тем не менее врачи считают, что воздействие ультрафиолетового (УФ) излучения солнца, ламп для загара и соляриев — одна из ключевых причин меланомы.
Однако ультрафиолетовые лучи не являются триггером всех меланом, особенно тех, которые возникают на закрытых участках тела, не подвергающихся воздействию солнечного света. Это указывает на то, что на появление опухоли могут влиять и другие факторы [3].
Кто в группе риска?
Несмотря на то что точные причины и механизмы развития меланомы все еще изучаются, уже четко выделены факторы риска, которые связаны со злокачественным перерождением пигментных клеток кожи.
- Светлая кожа. Меньшее количество пигмента (меланина) делает кожу более восприимчивой к ультрафиолетовому излучению. Считается, что у людей со светлыми или рыжими волосами и голубыми глазами больше шансов заболеть меланомой, чем у людей с темным цветом кожи.
- Ранее перенесенные солнечные ожоги. Один или несколько серьезных солнечных ожогов, сопровождающихся появлением волдырей, могут увеличить риск меланомы.
- Чрезмерное воздействие ультрафиолетового излучения. УФ-излучение, исходящее от солнца и соляриев, увеличивает риск рака кожи.
- Проживание в экваториальной зоне. Люди, живущие ближе к экватору Земли, получают большие дозы ультрафиолетового излучения, чем жители северных или южных широт.
- Большое количество родинок (невусов). Наличие на теле более 50 обычных родинок указывает на повышенный риск развития меланомы.
- Семейный анамнез меланомы. Вероятность развития меланомы выше у людей, которые имеют близких кровных родственников, сталкивавшихся с этой патологией.
- Частая травматизация невусов. Это могут быть травмы, полученные во время бритья, в результате ношения ювелирных украшений, белья или других элементов одежды (например, шлеек рюкзака). В таких случаях риск злокачественного перерождения достигает 90%2.
- Ослабленная иммунная система. Люди с нарушениями иммунитета имеют повышенный риск меланомы и других видов рака кожи. Чаще всего это связано с приемом лекарств для подавления иммунной системы, например, после трансплантации органов или при аутоиммунных патологиях и ВИЧ-инфекции.
Классификация и стадии развития меланомы
В клинической практике используется международная классификация меланом по системе TNM Американской объединенной комиссии по злокачественным новообразованиям. Ее используют для многих злокачественных опухолей. В ходе оценки учитывается распространенность новообразования и наличие метастазов:
- Т — первичная опухоль. Классифицируется в зависимости от толщины прорастания, наличия или отсутствия изъязвлений. Выставляется после гистологического исследования образца ткани опухоли.
- рT — первичная опухоль.
- pТХ — первичная опухоль не может быть оценена.
- pТ0 — отсутствие данных о первичной опухоли.
- pТis — меланома in situ (I уровень инвазии по Clark) (атипичная меланоцитарная гиперплазия, тяжелая меланоцитарная дисплазия, неинвазивное злокачественное поражение).
- pТ1 — меланома толщиной 1 мм или менее (pТ1а – уровень инвазии по Clark II или III без изъязвления, pТ1b – уровень инвазии по Clark IV или V или с изъязвлением).
- pТ2 — меланома толщиной более 1 мм, но не более 2 мм (pТ2а – без изъязвления, pТ2b – с изъязвлением).
- pТ3 — меланома толщиной более 2 мм, но не превышающая 4 мм (pТ3а — без изъязвления, pТ3b — с изъязвлением).
- pТ4 — меланома толщиной более 4 мм (pТ4а — без изъязвления, pТ4b — с изъязвлением).
- N — отображает вовлеченность в патологический процесс лимфатических узлов.
- Nx — нет достоверных данных для правильной оценки.
- N0 — признаки поражения лимфатических узлов отсутствуют.
- N1 — метастазы в лимфатических узлах размером до 3 см.
- N2a — метастазы более 3 см.
- N2b — наличие метастазов в кожу или подкожную жировую клетчатку, расположенных на расстоянии более 2 см от основной опухоли (транзитные метастазы).
- N2c — наличие метастазов в лимфатические узлы размером более 3 см в сочетании с транзитными метастазами.
- М — наличие отдаленных метастазов (выходящие за пределы анатомической области).
- Мх — нет данных для определения наличия отдаленных метастазов.
- М0 — отдаленные метастазы не определяются.
- М1а — отдаленные метастазы в лимфатических узлах, коже или подкожной жировой клетчатке.
- М1b — наличие метастазов во внутренние органы.
Глубина врастания (вертикального роста) меланомы разделяется на 5 уровней инвазии по Кларку:
- I уровень — неинвазивная опухоль, ограниченная эпидермисом;
- II уровень — опухолевые клетки располагаются в сосочковом слое дермы;
- III уровень — опухолевые клетки находятся между сосочковым и сетчатым слоем;
- IV уровень — опухолевые клетки обнаруживают в сетчатом слое дермы.
- V уровень — опухолевые клетки обнаруживают в подкожной жировой клетчатке.
На основе вышеизложенных критериев определяется клиническая стадия меланомы (рис. 2).
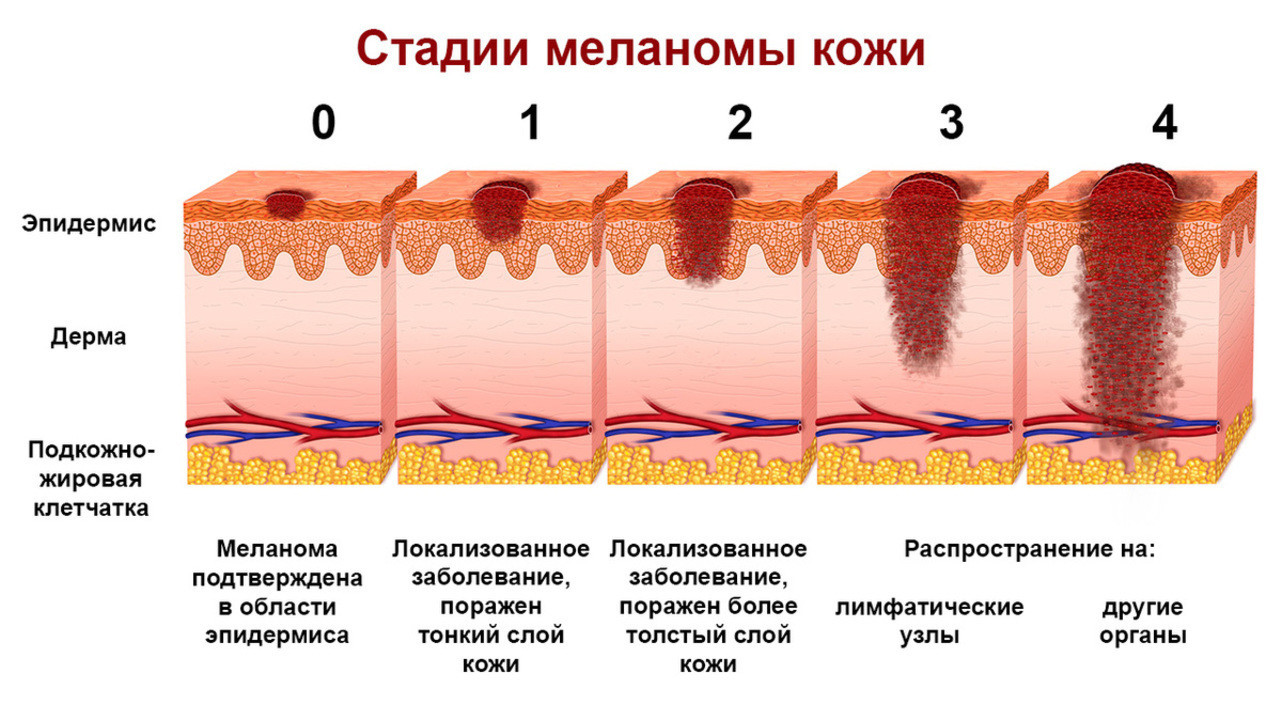
Рисунок 2. Стадии развития меланомы. Источник: Alexilus / Depositphotos
Насколько опасна меланома?
Меланома является наиболее опасным видом злокачественных новообразований. Без ранней диагностики и лечения эта опухоль быстро распространяется во внутренние органы через лимфатические и кровеносные сосуды.
Склонность к образованию метастазов зависит от биологических особенностей меланомы. При толщине опухоли более 1 мм внутрикожные метастазы выявляют в 12,4% случаев. При этом опухоль более 4 мм связана с показателем пятилетней выживаемости не менее 50%. Это означает что даже при полноценном лечении в таких случаях только половина больных проживает более 5 лет с момента постановки диагноза. При подтвержденном метастатическом поражении внутренних органов этот показатель падает до 7-10%.
Метастазы при меланоме возникают в регионарных лимфатических узлах, печени, легких, головном мозге, костях, почках и надпочечниках. При этом часто причиной обращения человека за медицинской помощью являются симптомы поражения этих органов, например, головная боль или боль в спине, кашель или одышка и т.д.
Симптомы меланомы
Меланома может проявляться по-разному, в зависимости от размера, локализации, цвета и других характеристик. Общей чертой является незначительное возвышение над уровнем прилегающих участков кожи и образование небольших опухолей-сателлитов.
Варианты форм колеблются в широких пределах: от округлых до треугольных и неправильных фигур, размеры — от нескольких миллиметров до 2-3 сантиметров. Окрас в большинстве случаев красный или темно-коричневый, но встречаются черные, фиолетовые, серые и розовые опухоли, а также депигментированные вариации и их комбинации. Консистенция чаще плотная, реже — упругая. На поверхности новообразования могут возникать изъязвления и кровоточивость даже при малейшем внешнем воздействии.
В зависимости от характерных признаков принято выделять 4 основных клинических варианта меланомы (рис. 3):
- Поверхностно-распространяющаяся меланома. Наиболее частый вариант, составляющий порядка 70% от всех случаев. Дебютирует как пятно коричневого цвета, затем постепенно увеличивается в размерах, теряет симметричность, структуру и изменяет цвет на более темный. Отличается длительным течением при горизонтальном росте — до 7 лет. При вертикальном распространении, сопровождающемся возвышением над прилегающей кожей, быстро возникают метастазы во внутренних органах.
- Узловая меланома. Внешне напоминает полип или узел, имеет плотную консистенцию и симметричную форму, сине-красный или бурый, черный цвет. Отличается быстром ростом, при котором на поверхности опухоли могут появляться небольшие язвы.
- Лентиго-меланома. Имеет вид пятна неправильной формы и неоднородного цвета. Чаще возникает у пожилых людей. Основой для ее развития является продолжительное течение злокачественного лентиго (предракового меланоза Дюбрейля).
- Беспигментная или амеланотическая меланома. Характерная особенность — отсутствие насыщенного цвета, из-за чего опухоль зачастую имеет вид папулы розового или телесного цвета.
Как отличить меланому от родинки?
Более чем в 70% случаев меланома развивается на месте уже имеющегося скопления меланоцитов — родинок или пигментного невуса. Вовремя распознать злокачественное перерождение можно с помощью шкалы ABCDE (рис. 4) [2]:
- А — asymmetry, асимметрия. В норме родинки, в отличие от меланомы, симметричные. Определить это изменение можно, проведя воображаемую линию между двумя половинами кожного образования.
- В — border irregularity или изменение края, контура. В норме в пигментных образованиях кожи край ровный и ярко выраженный. Для меланомы характерно нарушение четкости, размытость, появление «языков пламени» на границах с нормальной кожей.
- C — color, цвет. Почти все родинки имеют равномерную окраску темно-красного или коричневого цвета. Изменение цвета родинки, особенно ее отдельных частей, часто является проявлением меланомы.
- D — diameter, диаметр. Родинки могут иметь разный размер, но обычно они не больше 5-6 мм в диаметре. Превышение этих значений, в особенности если оно произошло за сравнительно короткий промежуток времени, расценивается как признак меланомы.
- Е — elevation, приподнятость. Развивающаяся меланома в большинстве случаев немного приподнята над окружающей кожей.
Помимо меланомы, существуют и другие, немеланомные виды рака кожи. Они могут сопровождаться следующими симптомами, которые не исчезает в течение как минимум 4 недель:
- Белое, красное или розовое объемное образование.
- Обесцвеченные пятна на коже.
- Чешуйчатость кожи или ее уплотнение.
- Струпья или язвы, которые кровоточат, болят или чешутся.
Диагностика
Диагностика меланомы основывается на сборе данных анамнеза, осмотре кожных покровов, гистологического исследования и, при необходимости, дополнительных аппаратных методов диагностики.
Ключевым исследованием при выявлении меланомы является дерматоскопия, проводимая с помощью дерматоскопа, многократно увеличивающего подозрительное кожное образование. Она позволяет выявить самые ранние признаки злокачественной опухоли и определить дальнейшую тактику ведения больного.
С целью подтверждения диагноза требуется биопсия тканей. Образец может браться при помощи мазка-отпечатка или полного удаления образования в пределах здоровых тканей, что зависит от конкретной ситуации. При этом частичный забор тканей противопоказан, так как это может стать причиной метастазирования опухоли.
Также, в зависимости от характеристик выявленной опухоли, дополнительно могут проводиться:
- Ультразвуковое исследование (УЗИ) рядом расположенных лимфатических узлов.
- Компьютерная томография (КТ) головного мозга, органов брюшной и/или грудной полости с внутривенным введением рентгеноконтрастного вещества, позитронная эмиссионная томография (ПЭТ).
- Серологическая диагностика: определение уровня онкомаркера S-100, лактатдегидрогеназы (ЛДГ).
- Генетическое исследование: выявление мутаций в генах BRAF, CKIT.
Лечение меланомы
Цель проводимого лечения — удаление опухоли кожи и регионарных метастатически пораженных лимфатических узлов (при их наличии). Для этого используются как хирургические, так и медикаментозные методы, реже — лучевая терапия.
Основным методом лечения меланомы считается хирургическое удаление опухоли. На I стадии его достаточно для полного излечения. Особенность операций при онкологических патологиях — удаление новообразования в пределах здоровых тканей. В зависимости от общего размера опухоли отступ при иссечении может составлять от 1 до 3 сантиметров. Удаленные ткани после этого направляют на биопсию.
Медикаментозное лечение меланомы представлено иммунотерапией. Она показана при опухолях толщиной более 2 мм с изъязвлениями, что соответствует стадиям IIB и IIC, III и IV. Для стадий IIB и IIC чаще используют препараты рекомбинантного интерферона альфа-2a,b (ИФН-альфа). При стадиях III и IV показаны ингибиторы BRAF (вемурафениб, дабрафениб), блокаторы рецептора CTLA4 (ипилимумаб), анти-PD1 терапия. Однако схема лечения подбирается индивидуально, в зависимости от состояния пациента, особенностей опухоли и других параметров [1].
Один из современных вариантов медикаментозного лечения — таргетная терапия. Это целенаправленное введение лекарственных средств в опухоль, за счет чего происходит гибель раковых клеток с минимальным количеством побочных эффектов. Такой подход может быть рекомендован при меланоме, если рак распространился на лимфатические узлы или другие области тела.
При меланомах, которые нельзя удалить полностью хирургическим путем, дополнительно используется лучевая терапия. Она применяется при поражении лимфатических узлов и внутренних органов и позволяет уничтожить раковые клетки.
Жизнь с меланомой
Лечение онкологических заболеваний, в том числе и меланомы, накладывает серьезный отпечаток на жизнь больного. Пациентам нужно быть готовыми к различным вариантам развития событий.
Прогноз и профилактика
Прогноз напрямую зависит от стадии, на которой была выявлена опухоль. При удалении меланомы кожи толщиной менее 1 мм выживаемость составляет более 90%, и лишь у небольшого количества пациентов впоследствии могут иметь место рецидивы [2]. В то же время при больших раковых опухолях и метастазах во внутренних органах уже в течение нескольких лет умирает больше половины больных.
Для профилактики меланомы рекомендуется соблюдать следующие рекомендации:
- Избегайте солнечных лучей в середине дня. Это риск ожогов и загара, вызывающего повреждение кожи и увеличивающего риск развития меланомы. Ультрафиолетовое излучение наиболее интенсивно с 10 до 16 часов.
- Пользуйтесь солнцезащитным кремом. Выбирайте средство с SPF не менее 30 даже в пасмурные дни, а летом на солнце — SPF 40-50. Обильно наносите крем на тело и повторяйте процедуру каждые два часа или чаще, если вы плаваете или сильно потеете.
- Не забывайте об одежде. Прикрывайте кожу темной плотной тканью, закрывающей руки и ноги, носите головные уборы с широкими полями. Используйте солнцезащитные очки.
- Избегайте ламп для загара и соляриев, они излучают ультрафиолетовые лучи и могут увеличить риск возникновения рака кожи.
- Осматривайте свое тело. Регулярно проверяйте кожу: не появились ли новые образования, не изменились ли родинки, веснушки, родимые пятна.
- Удаляйте родинки, которые часто травмируются. На месте удаленной родинки остается лишь малозаметный рубец. Наибольший риск развития меланомы — у невусов, которые регулярно задеваются нижним бельем, шлейками от рюкзака или лезвием во время бритья или стрижки.
Солнцезащитный крем как средство профилактики меланомы

Солнцезащитные средства помогают предупредить рак кожи. Фото: zefart / Depositphotos
Прежде чем выходить на улицу в жаркий солнечный день, рекомендуется нанести на открытые участки тела солнцезащитный крем, который позволит блокировать ультрафиолетовые лучи. Однако не все средства подходят для детей в возрасте 6 месяцев и младше.
Солнцезащитный крем обладает различной степенью защиты от солнечных лучей. Sun protection factor, SPF показывает, насколько хорошо блокируются УФ-лучи. Для профилактики меланомы рекомендуется использоваться средства с SPF 30 и выше.
При этом важно помнить, что солнцезащитный крем стирается или теряет свои защитные свойства со временем. Его следует наносить снова, если кожа остается под воздействием солнца более 2 часов, а также после купания, при сильном потоотделении или после вытирания полотенцем [4].
Заключение
Меланома — один из самых опасных видов рака. В то же время за счет того, что обычно она располагается на поверхности кожи, ее легко выявить и вовремя удалить. Это предотвратит распространение опухоли во внутренние органы.

И чем больше у человека таких «отметин счастья», тем настоятельнее рекомендуется регулярно проходить обследование у дерматолога и своевременно удалять опасные родинки.
Показания для удаления родинок:
- любые изменения в невусе (смена цвета, формы, увеличение в размерах, покраснение, воспаление, шелушение, появление дочерних узлов);
- травмирование невуса;
- расположение родинки в таком месте, где она часто подвергается трению, раздражению (например, на плече, шее, талии и спине);
- эстетический дефект.
Можно ли удалить родинку в домашних условиях
Народные методы избавления от невуса похожи на игру в рулетку: способ может сработать, а может спровоцировать обильное кровотечение, дальнейший рост родинки и ее преобразование в меланому. Некоторые варианты особенно опасны: перетягивание ниткой, использование кислот. Обычно такие эксперименты заканчиваются в итоге обращением за квалифицированной медицинской помощью.
Способы удаления родинок в медицине:
- Криодеструкция – выжигание жидким азотом. Плюсы: недорого, относительно безболезненно. Минусы: невозможность точно ограничить зону воздействия (страдают и здоровые ткани вокруг родинки), длительный период заживления, не всегда удается удалить с первого раза.
- Электрокоагуляция – выжигание электрическими импульсами. Преимущества: быстрота, бескровность. Минусы: остаются рубцы.
- Хирургическое иссечение – удаление скальпелем. Плюсы: можно использовать для обширных новообразований. Минусы: остаются шрамы, есть риск занести инфекцию, длительный процесс заживления (накладываются швы).
- Лазерное удаление – удаление новообразования с использованием лазерных технологий. Достоинства: бескровность, быстрота, высокая эффективность, прицельная точность, удаление за 1 сеанс. Минусы: есть противопоказания.
Критерии безопасности при удалении новообразований:
- нет риска занести инфекцию (бесконтактный метод);
- полное удаление невуса за 1 сеанс (не остаются корни);
- бескровность (коагуляция сосудов во время процедуры);
- воздействие только на пигментированные ткани (не затрагиваются здоровые);
- кратковременность процедуры.
Особенности удаления родинок лазером
Лазерные технологии соответствуют всем перечисленным критериям безопасности:
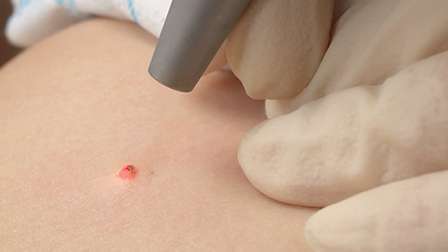
- Во время процедуры отсутствует вероятность соприкосновения оборудования с кожей. Лазерный импульс проецируется на родинку, и луч проникает на заданную глубину.
- Световая энергия преобразуется в тепловую, все пигментированные клетки с меланином в зоне воздействия импульса нагреваются и разрушаются слой за слоем. Невус удаляется до самого основания.
- При нагревании лазером мелкие кровеносные сосуды мгновенно коагулируются, поэтому крови нет ни при удалении, ни в процессе заживления.
- Контролируемая глубина и ширина воздействия лазерного луча обеспечивает высокую точность.
- На родинку диаметром менее сантиметра уйдет не более 5 минут. За одно посещение можно избавиться сразу от нескольких нежелательных новообразований.
Высокий уровень квалификации специалиста и достойное качество оборудования также являются обязательными условиями безопасного удаления родинки.
Очень важно не заниматься самолечением. Своевременное обращение в клинику к квалифицированным специалистам позволяет сохранить здоровье на долгие годы.
Читайте также:

