Если на ноге красные пятна как экзема и чешутся
Обновлено: 05.05.2024

Экзема на лице встречается достаточно часто. А так как начинается заболевание остро, это является тяжелым стрессом для больного. Ведь если на теле высыпания можно скрыть одеждой, то на лице они будут видны всегда. При появлении сыпи на коже лица единственным правильным решением является обращение за медицинской помощью. В московской клинике Парамита знают, как помочь такому пациенту.
Причины экземы на лице
Экзема – это хроническое дерматологическое заболевание аллергической природы. Причины его разнообразны. Более того, их может быть несколько. Но большинство исследователей считает, что в основе заболевания лежит наследственная предрасположенность со стороны нервной и иммунной систем. На этом фоне пусковые факторы (снижение иммунитета, стрессы, различные заболевания или воздействия на кожу) вызывают первые симптомы экземы. В дальнейшем болезнь быстро приобретает подострое и хроническое течение с частым рецидивированием.
Экзема любой локализации может распространиться по всему телу, поэтому не стоит затягивать с лечением.
Предрасполагающими факторами являются:
- затяжные стрессы, высокие нагрузки;
- очаги инфекции в организме;
- снижение иммунитета после перенесенных острых заболеваний, операций и т.д.;
- курение, злоупотребление алкоголем;
- любые хронические заболевания, особенно часто причиной становятся заболевания желудочно-кишечного тракта;
- эндокринные болезни, гормональные сбои;
- аллергические заболевания;
- воздействие аллергенов, содержащихся в гигиенических средствах, которые поражают кожу и вызывая аллергию;
- раздражение кожи частыми гигиеническими и косметическими процедурами.
Виды и первые симптомы экземы на лице
Симптомы заболевания зависят от вида экземы. Их несколько.
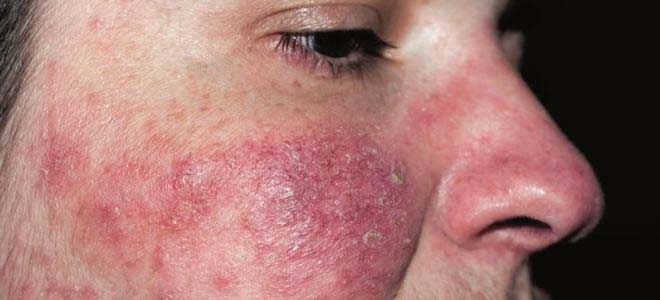
Истинная
Истинная экзема (идиопатическая) на лице, при остром течении, имеет мокнущую форму. Мокнущая экзема на лице развивается из-за большого количества кровеносных сосудов в этой области. Заболевание начинается остро и имеет несколько характерных стадий протекания:
- эритематозная (начальная) – покраснение кожи - появляются симметричные зудящие красные пятна;
- папулезная - на покрасневшей поверхности образуются возвышения – папулы;
- везикулезная - на папулах появляются пузырьки (везикулы) с прозрачным содержимым; беспокоит сильный зуд;
- эрозивная - пузырьки лопаются, образуя эрозии; на их поверхности появляются серозные колодцы – серозная жидкость выходит из них и скапливается на поверхности в виде капель росы;
- корковая – эрозии присыхают, образуются корочки; после их отпадения остаются сначала сухое шелушение, а потом пигментные пятна на коже.
Переход острого течения в подострое и хроническое происходит постепенно. Поверхность пораженных участков приобретает синюшную форму, везикулы на ней появляются во время обострения и их значительно меньше, чем при остром течении. Постепенно поверхность становится сухой, на ней появляется выраженное шелушение. Это сухая экзема на лице. Но иногда даже хроническое течение может быть мокнущим.
Микробная
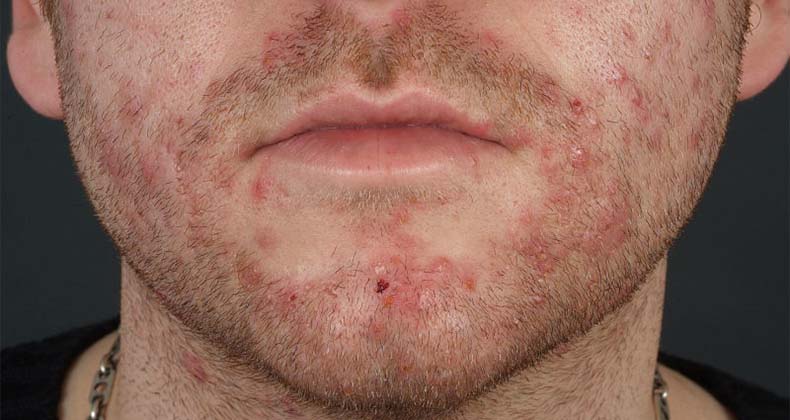
Микробная экзема на лице развивается на фоне какой-то уже существующей кожной инфекции. На лице это может быть бактериальная (стрептококковая, стафилококковая) или грибковая (кандидомикозная). Микробный вид на лице может иметь следующие формы:
- Сикозоформную – развивается на фоне кожных инфекций в области усов и бороды у мужчин; иногда сикоз развивается при порезах во время бритья.
- Паратравматическую - воспаление развивается на фоне инфицированных ран и ожогов.
- Монетовидную (нумулярную, бляшечную) – с округлыми высыпаниями, на поверхности которых развиваются все характерные стадии экземы; иногда эта форма имеет абортивное течение и тогда на коже появляются зудящие сухие красные шелушащиеся пятна – экзематиды, похожие на проявления псориаза.
Микробная экзема начинается на поверхности пораженной инфекцией кожи сначала с одной стороны, но затем она приобретает рецидивирующее течение и симметричный характер – на здоровой стороне появляется такой же участок поражения.
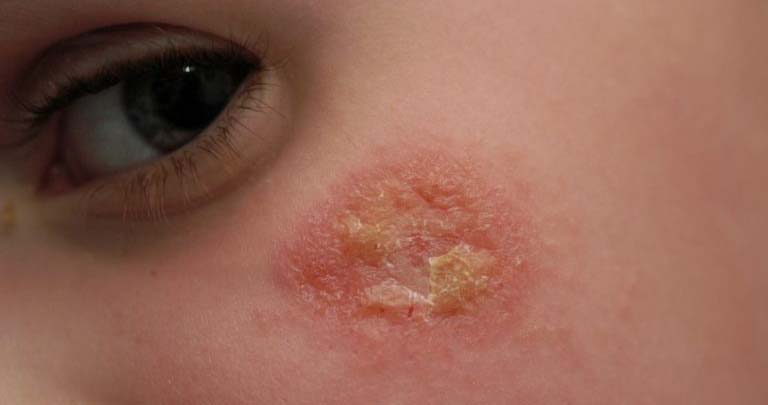
Себорейная экзема
Себорейная экзема на лице является следствием повышенного салоотделения на фоне нейроэндокринных нарушений. Кожное сало изменяет свой химический состав, становится более густым, закупоривает сальные протоки. В закрытых протоках развивается инфекция, а затем присоединяется аллергия.
Признаки себорейного поражения: красноватые узелковые высыпания на лице (бровях, щеках) и на границе с волосами. Через некоторое время их головки становятся желтыми - признак нагноения. Вся пораженная поверхность покрыта серовато-желтыми жирными чешуйками. Зуд умеренный.
На границе с волосистой частью головы при себорейной экземе образуется красная кайма, покрытая жирными чешуйками, ее часто называют короной. Образующиеся крупные бляшки имеют неровные фестончатые края. Когда острая стадия заболевания заканчивается, очаги бледнеют по направлению от центра к периферии, образуя кольцевидные фигуры.
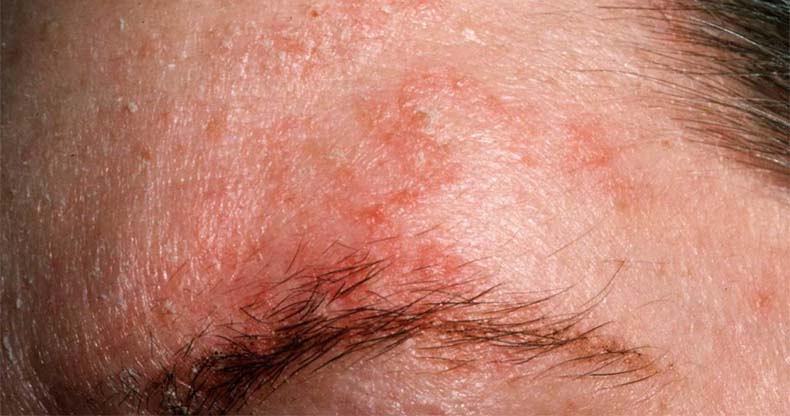
Профессиональная экзема
Причиной является воздействие раздражающих веществ в процессе профессиональной деятельности. В лицевой области встречается редко, но иногда бывают и такие случаи. Со временем на коже развивается контактный дерматит (воспаление кожи), приобретающий характер симметричного воспалительного процесса.
Методы лечения экземы на лице
Причины развития экземы на лице и ее лечение взаимосвязаны. Поэтому перед началом лечения врач тщательно расспрашивает и осматривает пациента, если нужно, назначает ему дополнительное обследование и консультации специалистов. Только после этого врач составляет план комплексной терапии:
- медикаментозное лечение;
- современные европейские и традиционные восточные лечебные методики.
Красные пятна на коже после стресса
Диагностика кожных заболевания
Медикаментозная терапия
Сегодня специалисты склоняются к тому, что медикаментозная терапия (мази, кремы, таблетки) при этой болезни оказывает чисто симптоматическое воздействие, то есть, устраняет признаки (высыпания), не воздействуя на причину. Поэтому медикаментозное лечение назначают в основном для быстрого избавления от неприятных симптомов.
В состав лекарственного лечения экземы на лице входят следующие средства:
- антигистаминные – снимают отек, воспаление, зуд (Кларитин, Супрастин – принимают внутрь);
- препараты кальция – уменьшают проницаемость сосудов, снимают отек (глюконат кальция, хлористый кальций – принимают внутрь, вводят внутривенно);
- глюкокортикоидные гормоны – очень быстро снимают воспаление, отек и зуд; назначаются при остром течении заболевания в виде таблеток (Преднизолон, Дексаметазон) и средств для наружного применения – мазей, кремов, растворов (Адвантан и др.); препараты этого ряда можно применять только по назначению врача, так как они имеют много побочных эффектов и организм больного быстро привыкает к ним, после чего лечебный эффект препарата снижается и экзема в дальнейшем с трудом поддается лечению;
- антибактериальные и противогрибковые препараты; назначают при микробном виде; если воспаление выражено значительно, назначаются комбинированные препараты, в состав которых входят антибактериальные и гормональные средства (Тридерм и др.); хорошее противовоспалительное, антибактериальное и противогрибковое действие оказывают кремы, аэрозоли и шампуни Скин-Кап с активированным цинком;
- примочки – с антисептическими и противовоспалительными растворами; применяются пи мокнущих формах заболевания.
Современные европейские и традиционные восточные методы лечения
В специализированных клиниках стараются сочетать медикаментозную терапию с немедикаментозными методиками и по мере возможности уходить от назначения глюкокортикоидов. С этой целью применяются следующие современные западные и традиционные восточные методики:
-
– введение обогащенной тромбоцитами собственной плазмы пациента в экзематозные участки кожи; метод основан на том, что тромбоциты оказывают выраженное восстанавливающее воздействие на все клетки организма; – стимуляция репарационных процессов в коже путем внутримышечного введения крови, взятой из вены самого пациента; – возможность лечить болезнь препаратами растительного происхождения позволяет снизить нагрузку на организм химических лекарственных средств;
рефлексотерапия (РТ, чжень-цзю терапия)– воздействие на акупунктурные точки (АТ) на теле человека различными способами. АТ были открыты врачами Древнего Китая и Тибета, эффективность этого метода была доказана тысячелетней практикой и современными исследованиями; лечить РТ можно разными способами, вот они:
-
– древнейший способ, позволяющий лечить острые воспалительные явления и предупредить развитие рецидива заболевания; – правильнее – прогревание АТ полынными сигарами; более мягкий способ воздействия, применяется чаще для профилактики рецидивов; – воздействие на АТ пальцами или каким-либо инструментом;
Лечение экземы на лице в клинике Парамита
В московской клинике Парамита применяются все самые современные медикаментозные и немедикаментозные методы лечения. Врачи клиники знают, чем лечить экзему на лице, так как проходили обучение в лучших европейских и восточных лечебных учреждениях и знают все тонкости подхода к лечению.
В клинике практикуется:
- составление индивидуального плана лечения для каждого пациента;
- включение в индивидуальный план всего комплекса лечебных процедур, необходимых для данного пациента;
- контроль эффективности лечения и при необходимости его корректировка;
- проведение курсов профилактического противорецидивного лечения.
Все, кто приходит за помощью в клинику Парамита, полностью удовлетворены результатами лечения, им достаточно одного – двух курсов лечения в год для того, чтобы забыть о проблемах с кожей.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Что делать при обострении экземы на лице?
При обострении и появлении на лице характерных высыпаний, сопровождающихся зудом, дерматолог может назначить гормональные препараты (растворы, кремы, мази), которые быстро снимут воспаление и зуд.
В клинике Парамита поступают по-другому. Назначаются в основном немедикаментозные методы лечения. Прекрасно снимают острые симптомы курсы рефлексотерапии. Уже после первого сеанса значительно уменьшается воспаление и зуд, а после второго-третьего исчезают все симптомы, если пациент обратился на начальной стадии заболевания. Запущенные стадии удается купировать на пятом-шестом сеансе. Чтобы закрепить лечение потребуется от 10 до 15 сеансов.
Лечение народными средствами в домашних условиях
Народные средства нужно применять с осторожностью и только по назначению врача, так как они могут не только принести пользу, но и навредить. Поэтому больные должны применять их только после консультации с врачом. Народная медицина рекомендует:
- крем из золы цветков шиповника; взять вершинки и цветки шиповника высушить и сжечь; чайную ложку золы смешать с тремя чайными ложками любого гипоаллергеного крема и смазывать им участки поражения на лице 2 – 3 раза в день;
- мазь из орехов и рыбьего жира; взять несколько грецких орехов, выпекать их в духовке до коричневого цвета, удалить скорлупу, растолочь ядро до состояния порошка, разбавить рыбьим жиром до состояния кашицы и смазывать пораженные участки кожи 2 – 3 раза в день.
Профилактика высыпаний на коже лица
Для предупреждения рецидивов заболевания, а также в случае генетической предрасположенности (один или оба родителя страдают экземой) следует соблюдать следующие правила:
- придерживаться диеты: исключить из рациона острые, жареные блюда, сладости, сдобу, крепкие бульоны, куриное мясо, цитрусовые;
- вести здоровый образ жизни, заниматься спортом, гулять на свежем воздухе, высыпаться;
- пользоваться только гипоаллергенными кремами, шампунями и другой гигиенической косметикой;
- если на коже есть высыпания, нужно защищать лицо от прямых солнечных лучей (летом носить шляпу с полями, пользоваться солнцезащитным кремом); в период ремиссии можно загорать.
Лечение экземы на лице – это проблема, поэтому к врачу-дерматологу нужно обращаться на начальной стадии заболевания, а затем регулярно проводить поддерживающее лечение.

Экзема на ногах может проявляться по-разному, все зависит от ее вида и причины развития. Это заболевания развивается на фоне наследственной предрасположенности и воздействия комплекса внешних и внутренних факторов. Точно установить все причины заболевания всегда проблематично, но все же это нужно делать, так как устранение причин лежит в основе успешного лечения. Отлично умеют лечить экзему в московской клинике Парамита.
Почему на нижних конечностях развивается экзема
Сейчас уже точно известно, что большую роль в развитии этой болезни играет наследственность, то есть, особенности реагирования организма на те или иные внешние и внутренние факторы. Это определенные отклонения в обмене веществ, работе нервной и эндокринной систем. Все это приводит к тому, что иммунная система дает неадекватно высокую (аллергическую) реакцию на те или иные внешние и внутренние воздействия.
К внешним факторам, провоцирующим развитие экземы на ногах, относятся:
- любые длительно протекающие кожные заболевания; особенно часто причиной является грибок пальцев и стоп ног;
- повышенная потливость стоп и ношение тесной обуви;
- частые поверхностные травмы ног (ссадины, трещины, раны), особенно, коленей (например, у футболистов);
- длительное раздражение кожи ног при контакте с различными веществами (известь, краски у строителей и т.д.);
- постоянное переохлаждение или перегревание ног;
- злоупотребление алкоголем, частое курение – способствует стойкому сужению периферических сосудов и нарушению обменных процессов в коже;
- укусы насекомых.
К внутренним факторам относятся:
- нарушение периферического кровообращения; у женщин это чаще связано с варикозным расширением вен, у мужчин – в облитерирующим эндартериитом;
- хронические заболевания органов пищеварения – гастриты, энтероколиты, панкреатиты, холециститы;
- хронические очаги инфекции в организме – тонзиллиты, синуситы, кариозные зубы и т.д.;
- аллергические заболевания;
- эндокринные заболевания и нарушения гормонального фона.
Экзема любой локализации может распространиться по всему телу, поэтому не стоит затягивать с лечением.
Стадии протекания и первые симптомы экземы на ногах
Типичные проявления острой экземы на ногах или обострения ее хронического течения – это ряд последовательных стадий мокнущей экземы:
- Покраснение кожи в виде небольшого пятна, превращающееся в папулу (возвышение над кожей).
- На поверхности папул образуются пузырьки (везикулы) с прозрачным содержимым.
- Пузырьки лопаются, пораженная поверхность мокнет, так как на месте пузырьков образуются серозные колодцы, через которые на поверхность вытекает воспалительная жидкость.
- Жидкость засыхает, образуя корочки; одновременно появляются новые пузырьки, которые тут же лопаются, мокнут и создают пеструю картину пораженной кожи.
- Постепенно воспаление проходит, корочки отпадают, на их месте образуются обесцвеченные или темные пятна. Со временем они также проходят.
Красные пятна на коже после стресса
Диагностика кожных заболевания
При очередном обострении все стадии повторяются, но чем дольше протекает заболевание, тем менее выраженный характер носят его симптомы. В зависимости от причины развития выделяют три основных вида экземы: истинную, микробную и профессиональную.
Истинная экзема на ногах
Истинная экзема может проявляться в виде описанных выше типичных поэтапных мокнущих высыпаний. Самой частой локализацией высыпаний является кожа в области коленей и голеней. Обострения заболевания связаны со стрессами, переохлаждениями и нарушениями диеты. Часто к такому процессу присоединяется инфекция, что приводит к появлению гноя, желтых корочек, усилению мокнутия, и длительному обострению.
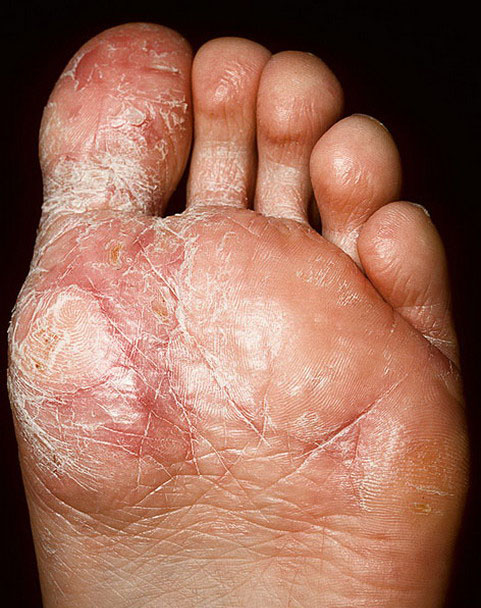
Дисгидротическая и мозолевидная форма
Эта форма заболевания развивается в области подошв стоп. Кожа здесь грубая, поэтому болезнь в этой области проявляется несколько по-другому и носит название дисгидротической. Внешне на подошвах можно увидеть плоские пузыри с прозрачным содержимым диаметром около 5 мм. Покраснение кожи незначительное. Пузыри могут претерпевать следующие изменения:
- сливаться между собой, образуя большие «озера»;
- разрываться с образованием эрозий и язв;
- присыхать с образованием плотных корочек.
Постепенно увеличиваясь, очаг поражения может распространяться на тыл стопы, где течение приобретает типичный поэтапный характер. Хроническое течение дисгидротической формы является причиной повышенного ороговения кожи с образованием на ней грубых кожных наростов – сухая экзема.
Микробная экзема на ногах
Причиной микробной экземы являются различные повреждения кожи и кожные инфекции. Характерна вторичная экзематизация бактериальных и грибковых поражений кожи. Из бактериальных поражений таким превращениям чаще всего подвергаются стрептококковые инфекции, развивающиеся на коже в области ран, ссадин и трофических язв.
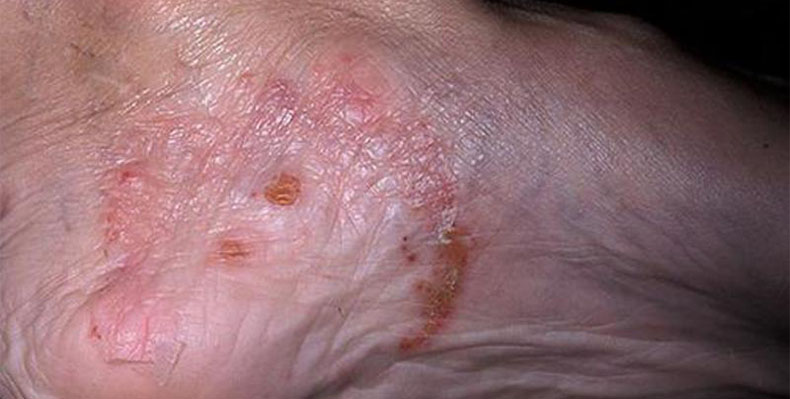
В области стоп причиной экзематизации чаще бывают грибковые инфекции, поэтому некоторые специалисты выделяют отдельно грибковую экзему. Протекает она длительно, иногда после устранения грибковой инфекции переходит в истинный вид. Выделяют несколько форм микробной экземы на ногах.
Паратравматическая
Симптомы экземы появляются вокруг инфицированных ран, ссадин, ожогов. Аллергические кожные реакции усиливают все проявления инфекции, что является причиной длительного заживления раны. Затем на месте раны образуется экзематозный очаг с постоянным рецидивированием.
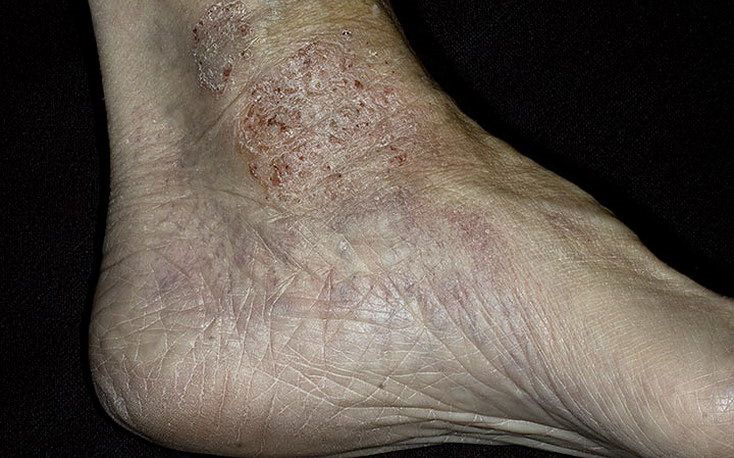
Варикозная экзема на ногах
При варикозе нарушается питание кожных покровов, это является причиной образования трофических язв и их инфицирования. При наследственной предрасположенности к аллергизации на этом фоне развиваются экзематозные высыпания, болезнь имеет тенденцию к длительному рецидивирующему течению.
Основные принципы лечения
Лечение должно быть длительным и комплексным. Так как причины и лечение экземы на ногах взаимосвязаны, в первую очередь стараются выявить и исключить все факторы, способствующие развитию заболевания. Комплексная терапия включает в себя:
- соблюдение диеты, здоровый образ жизни;
- медикаментозную терапию, устраняющую симптомы заболевания;
- немедикаментозные методики лечения, оказывающие общее оздоравливающее воздействие на организм.
Медикаментозная терапия
Когда экзема на ногах обостряется, дерматологи часто начинают лечение с назначения лекарств, устраняющих неприятные симптомы. Но специалисты прекрасно понимают, что это не выход из положения: многие лекарства, подавляющие воспаление и аллергию, снимающие зуд, имеют значительные побочные эффекты. Так, самые эффективные препараты этого ряда – мази и кремы с глюкокортикостероидными гормонами (ГКС) вызывают:
- быстрое привыкание с угасанием лечебного эффекта;
- снижение местного иммунитета и активизацию инфекции;
- склонность к хронизации острого процесса.
Поэтому все средства для наружного (мази, кремы, спреи) и внутреннего (таблетки) применения назначают, как правило, короткими курсами, делая акцент на немедикаментозных методах лечения.
Лечение экземы на ногах без кремов, мазей и таблеток
Немедикаментозным методам лечения экземы на ногах сегодня отдается предпочтение во всем мире, так как эти методики направлены на активизацию собственных защитных сил организма и подавление процессов, лежащих в основе аллергических реакций. К современным западным и традиционным восточным методам лечения относятся:
-
Физиотерапевтические процедуры:
- Пятна или макулы, которые проявляются только изменением цвета кожи. Красные, фиолетовые и ярко-розовые появляются при травме сосуда. Коричневые показывают локальные скопления меланина, например, после долгого пребывания на солнце без защитного крема.
- Пятна на теле и лице могут напоминать мелкую сыпь, образовывать очертания в виде полосок, кровоподтеков и синяков, или экхимозов, если говорить медицинскими терминами. Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких.
- Папулы представляют из себя возвышающийся над уровнем кожи элемент, цвет которого может варьироваться от обычного до ярко-красного.
- Пузырьки и везикулы похожи на папулы, но внутри они содержат жидкость. Большие по размеру высыпания называют буллами и пузырями.
- Волдыри (уртикария) — высыпания белого, бледно-розового или даже светло-красного цвета. Волдыри возвышаются над кожей и часто сопровождаются зудом. Они могут быть маленькими, 2-3 см, или большими, 10-15 см. По форме бывают круглыми, овальными или неправильными, с кружевными краями.
- Генетическая предрасположенность. Если патология диагностирована у одного из родителей, риск заболеть составляет 40%, при наличии заболевания у обоих родителей — повышается до 50-60%. Отягощенная наследственность проявляется определенными генами HLA, которые контролируют иммунный ответ.
- Экзогенные факторы. Заболевание провоцируется негативным воздействием химических веществ (бытовая химия, профессиональные вредности), физических факторов (повышенная инсоляция, температурные перепады), аллергизацией при употреблении некоторых продуктов питания, лекарственных препаратов.
- Инфекционно-аллергические факторы. Дерматоз может возникать при попадании в организм бактериальных или грибковых агентов извне. Нередко он начинается на фоне хронических очагов инфекции, особенно при отсутствии адекватного лечения. Во втором случае появления экзематозных симптомов вызвано хронической сенсибилизацией организма к антигенным детерминантам микробов.
- Неврологические нарушения. Функциональные нервные расстройства с преобладанием парасимпатических влияний повышают вероятность появления мокнущих высыпаний. Патология периферических нервов, сопровождающаяся ухудшением микроциркуляции, провоцирует возникновение клинических симптомов в пораженной зоне.
- Соматические заболевания. Стимулируют развитие кожного поражения и отягощают его течение при несоблюдении схемы лечения многие патологии внутренних органов: желудочно-кишечного тракта, панкреатобилиарной системы, мочевыделительной системы. Важная роль отводится нейроэндокринным нарушениям, метаболическим расстройствам, возникающим вследствие поражения желез внутренней секреции.
- По течению процесс бывает острым, подострым, хроническим.
- По клиническим проявлениям болезнь подразделяется на истинную, микробную, детскую, профессиональную, варикозную формы.
- По классификации Хорнштейна существует экзогенная, эндогенная, дисрегуляторная экзема.
- По классификации Американской академии дерматовенерологии выделяются конкретные нозологические единицы дерматоза (астеатотическая экзема, нумулярный дерматит, белый питириаз и т. д.).
- Гистологический анализ. На мокнущей стадии в биоптатах кожи определяется спонгиоз, мелкие везикулы, внутриклеточный отек эпидермиса. В структуре дермы наблюдается лимфоидно-клеточная инфильтрация вокруг сосудов, расширение поверхностной сети капилляров.
- Анализы крови. Для подтверждения инфекционно-аллергической этиологии измеряется уровень иммуноглобулина Е, производится аллергологическое исследование для обнаружения антител к специфическим антигенам. Чтобы оценить общее состояние здоровья, назначается клинический, биохимический анализ крови.
- Микробиологические исследования. При подозрении на микробную экзему, осложнении процесса вторичной инфекцией необходим бакпосев отделяемого кожных элементов. По его результатам устанавливают точный вид патогенного возбудителя, чувствительность к антибактериальным препаратам, подбирают подходящее для лечения средство.
- Консультации специалистов. Если при первичной диагностике у человека присутствуют признаки поражения внутренних органов, которые потенциально могли стать провоцирующим фактором мокнущего дерматоза, дальнейшее обследование и лечение проводится с участием профильных врачей. Чаще всего требуется помощь гастроэнтеролога, психоневролога, эндокринолога.
- Антигистаминные средства. Для ликвидации кожного зуда в острой фазе применяются гистаминоблокаторы первого поколения, а после купирования симптоматики возможно продолжение лечения медикаментами второго и третьего поколения.
- Десенсибилизирующие препараты. Используются растворы кальция, натрия тиосульфат. Лечение уменьшает проницаемость сосудов, оказывает противовоспалительный эффект, нормализует метаболические реакции в дерме.
- Стабилизаторы клеточных мембран. Чтобы усилить эффективность антигистаминных препаратов, показано лечение стабилизаторами мембран тучных клеток. Некоторые авторы советуют применять полиненасыщенные жирные кислоты омена-3 для нормализации структуры мембран клеток.
- Глюкокортикостероиды. При генерализованных формах мокнущей экземы, отсутствии эффекта от других вариантов лечения применяются гормоны в режиме пульс-терапии или длительного приема.
- Иммунокорригирующие средства. Рациональная иммунокоррекция назначается для облегчения состояния при непрерывно рецидивирующей форме мокнущей экземы. Лечение включает препараты тимуса, стимуляторы лейкопоэза.
- Антибиотики. Лечение антибактериальными средствами требуется при микробной форме дерматоза и доказанной инфекционно-аллергической природе болезни.
-
– восстанавливает нормальное кровообращение в коже, устраняет воспаление; – восстанавливает нормальное соотношение между сном и бодрствованием, устраняет последствия стрессов.
-
– воздействие иглами на особые точки на теле (акупунктурные точки – АТ), рефлекторно связанные с отдельными органами и тканями; – прижигание АТ полынными сигаретами; активизация обменных процессов происходит за счет глубокого прогревания точек; – китайский массаж АТ, при помощи которого можно, как активизировать, так и подавить какой-то процесс в организме.
Как лечат экзему ног в клинике Парамита
Московская клиника Парамита специализируется на лечении хронических кожных заболеваний. Врачи-дерматологи клиники применяют комплекс индивидуально подобранных европейских и восточных методик. Соответствующее обучение они прошли в лучших мировых центрах и с успехом применяют свои знания и навыки на практике. Проведенные курсы лечения позволяют быстро устранить острые проявления заболевания и предупредить появление рецидивов без каких-либо побочных эффектов. Пациенты клиники, страдающие экземой, регулярно проводят противорецидивные курсы терапии, позволяющие полностью устранить все проявления болезни.
Экзема на ногах – это не приговор. При правильном образе жизни и регулярном противорецидивном лечении можно забыть о ее существовании. Чем лечить экзему на ногах в том или ином случае, решает только врач.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Диета и здоровый образ жизни
Из пищевого рациона больных людей должны быть исключены продукты, вызывающие аллергические реакции. Это молоко, яйца, мясо птицы, цитрусовые, острые, жареные, консервированные продукты. Ограничить также нужно сладости и сдобу.
Большое значение имеет подвижный образ жизни, посильные занятия спортом. Есть подтвержденные данные, что это улучшает обменные процессы и оздоравливает иммунитет, подавляя чрезмерно сильные реакции на различные воздействия.
Что делать при обострении?
При появлении первых признаков рецидива болезни лучше сразу же обращаться к врачу. Самостоятельно лечить это заболевание проблематично: можно сильно навредить, вызвав затяжной аллергический воспалительный процесс. Особенно опасно использовать самостоятельно при обострении народные средства, так как их подбор должен точно соответствовать симптоматике болезни, а это может сделать только врач.
Профилактика экземы ног
Для профилактики у лиц с отягощенной наследственностью (болеют близкие родственники) стоит соблюдать ряд правил. Этих же правил следует придерживаться для предупреждения рецидивов уже имеющегося заболевания:

COVID-19 в первую очередь поражает дыхательные пути, но с увеличением количества зараженных проявились и новые симптомы, например кожные. Поэтому в диагностику новой болезни все чаще вовлекаются дерматологи.

Маргарита Гехт,
ведущий дерматолог фонда «Дети-бабочки»
Кожные симптомы у людей с коронавирусом проявляются по-разному. Некоторые указывают на более мягкое течение COVID-19, а другие служат маркером тяжелого варианта болезни. Знание кожных проявлений при COVID-19 поможет раньше диагностировать инфекцию и правильно оценивать риски каждого пациента.
Что известно о кожных симптомах коронавируса
Пока нет окончательных суммированных данных о дерматологических проявлениях COVID-19 со всего мира, но есть информация из Китая, Испании, Англии и США. В этих странах исследования проводились на базе национальных медицинских центров, в которых лечили пациентов с коронавирусом, — всего врачи описали более 350 случаев COVID-19 c кожной симптоматикой.
Первые исследования из центрального Китая говорили о том, что кожные заболевания у пациентов с COVID-19 встречаются редко. Среди первых 1099 человек, зараженных в Ухане, только у двоих пациентов наблюдались кожные симптомы (0,2%).
Первыми поражения кожи заметили у пациентов отделений интенсивной терапии, что не удивительно: к ним приковано более пристальное внимание врачей.
Сейчас появился специальный онлайн-реестр по дерматологии нового коронавируса, где все страны могут делиться зафиксированными случаями кожных проявлений COVID-19. Его основная цель — быстро и качественно собрать медицинские сведения, которые помогут в лечении заболевания.
Как отличить разные виды высыпаний
Для того чтобы перейти к клиническим формам кожных проявлений коронавируса, нужно сначала разобраться в дерматологической терминологии. Высыпания различаются между собой, но под каждым из них подразумевается некий морфологический элемент, который мы видим на коже.
К морфологическим элементам, характерным для COVID-19, относятся:
Частые кожные проявления при COVID-19
Самый распространенный вариант кожных проявлений нового коронавируса — эритематозно-отечные очаги. Это пятна разного диаметра и всевозможных оттенков красного. Они не чешутся, но пораженная кожа на ощупь становится теплой или даже горячей.
«Розовые» высыпания — шелушащиеся пятна овальной формы чаще всего располагаются на боковых поверхностях туловища и могут доставлять дискомфорт из-за зуда.
Кожные проявления встречаются не хаотично: многие из них характерны для определенной возрастной группы пациентов или тяжести течения болезни.
Тяжелое течение COVID-19
Акро-ишемия поражает кончики пальцев, подушечки стоп или кожу пяточной области. Тяжелое течение COVID-19 может привести к гиперкоагуляции — чрезмерному сгущению крови. Она с трудом проходит по кровеносным сосудам, особенно мелким — капиллярам и венулам, что приводит к их повреждениям, застоям крови и образованию кровяных сгустков — тромбов.
Самые тяжелые и сложные пациенты — это те, у кого помимо кончиков фаланг синюшнюю окраску кожных покровов имеют и слизистые (так называемый цианоз).
Высыпание по типу крапивницы (уртикарной сыпи) может появиться раньше «классических» симптомов коронавируса в виде кашля и лихорадки. У детей крапивница появлялась в 19% случаев от общего числа зараженных коронавирусом и была связана с более тяжелым течением заболевания, чем у других сверстников. Но не каждая уртикарная сыпь — проявление COVID-19. В этом случае на вирус может указать повышенная температура, которая не характерна для обычной крапивницы.
Чаще всего у пациентов с новым коронавирусом встречается макулопапулезная или пятнисто-папулезная сыпь. Она длится около девяти дней с момента появления и поражает преимущественно бедра, предплечья и плечи.
Средняя тяжесть COVID-19
Сыпь, напоминающую ветрянку, исследователи связывают с промежуточной тяжестью течения коронавируса. Чаще всего такой симптом проявляется у пациентов среднего возраста.
Как и в случае с ветрянкой, сыпь представляет собой мелкие одинаковые пузырьки, которыми усыпана кожа туловища. Но истинная ветряная оспа и подобная ей вирусная экзантема появляются только после контакта с тем, кто уже заражен этими инфекциями.
В случае с COVID-19 такая сыпь длится около десяти дней и исчезает вместе с остальными симптомами, а иногда и раньше них.
Легкая форма COVID-19
Высыпания на пальцах рук и ног, похожие на обморожения, могут появиться при легком течении коронавируса у детей или молодых людей. Средний возраст заболевших с высыпаниями по типу обморожения — 14 лет. Это проявление врачи нашли у 25 пациентов в Испании и 11 детей в на севере Италии. У них не было ни типичных для коронавируса симптомов, ни объективных причин обморожения, а результат анализа на COVID-19 был положительным.
При высыпании по типу обморожения над поверхностью кожи появляются пятна ярко-красного цвета с розово-фиолетовым оттенком. Пораженные участки, как правило, расположены асимметрично, а после выздоровления симптомы безо всякого лечения проходят, не оставляя шрамов.
Сыпь с петехиями, мелкими точечными кровоизлияниями, как и с пурпурной сыпью, не поражала кожу ладоней и стоп, не было проявления и на слизистой полости рта. Не всегда такой симптом свидетельствует о коронавирусе, его могут вызвать и другие инфекционные заболевания или реакция на лекарства. Отличить их помогут биохимические анализы крови и вирусологическое исследование.
Из 27 детей с легкой формой заболевания у двоих развилось таргетоидное (целевое или кольцевое) поражение, напоминающее многоформную эритему. В этом случае округлые пятна имеют красный центр с везикулой, напоминающий мишень. Эти высыпания могут быть сгруппированы между собой. Такая симптоматика характерна для простого герпеса, но никто из заболевших им не страдал.
При таргетоидных поражениях есть три цветовые зоны: темный центр с волдырем или корочкой, бледно-розовая приподнятая из-за отека поверхность вокруг и ярко-красное внешнее кольцо. Таргетоидные поражения появляются на любом участке тела, включая слизистые оболочки, например губы.
Кожные проявления во время пандемии COVID-19 привлекают все большее внимание, поскольку они могут быть полезны для ранней постановки диагноза, особенно у детей и пожилых людей.
Если вы заметили у себя или своего ребенка высыпания, вспомните, не контактировали ли вы с людьми, больными ветрянкой или другими инфекциями с характерной сыпью. Не может ли это быть проявлением аллергии на продукты, косметику или чистящие средства. Если нет, сразу обращайтесь к дерматологу, который точно установит диагноз и назначит лечение.
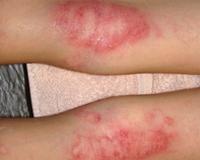
Мокнущая экзема — это острая форма экземы, которая протекает с выраженным экссудативным компонентом. Она проявляется отечностью, гиперемией кожи, образованием множественных везикулярных высыпаний и эрозий, сливающихся в очаги мокнутия. Для диагностики дерматоза проводится комплексное лабораторное обследование, гистологическое исследование биоптатов пораженных участков кожи, консультации смежных специалистов. Для купирования острой формы мокнущей экземы показано местное применение вяжущих препаратов, системное лечение антигистаминными, гипосенсибилизирующими, противовоспалительными средствами.
МКБ-10
Общие сведения
Экзема — самое распространенное кожное заболевание, на долю которого приходится 25-40% всех кожных патологий. Термин «мокнущая экзема» не используется в официальных классификациях, поскольку он отражает один из этапов островоспалительной кожной реакции, которая возникает при острой стадии различных клинических форм патологического процесса. Лечение дерматоза представляет сложную задачу ввиду хронического течения, частых рецидивов, сложного этиопатогенеза, поэтому болезнь не теряет своей актуальности в практической дерматологии.

Причины
Конкретные этиологические факторы болезни до сих по не установлены. Согласно современной общепринятой концепции, мокнущая экзема представляет собой мультифакториальное кожное поражение, протекающее с нарушениями функций эпидермиса. Она развивается при сочетании эндогенных и экзогенных провоцирующих факторов, основными из которых являются следующие:
Патогенез
Основной патогенетический компонент мокнущей экземы — иммунное воспаление в коже, протекающее по типу реакции замедленного типа. В его формировании выделяют 4 предрасполагающих фактора: нарушения клеточного и гуморального иммунитета, сенсибилизация к эндо- или экзоантигенам, изменение функции ЦНС, генетически обусловленные особенности иммунного ответа.
Образование типичных мокнущих поражений кожного покрова связывают с дисфункцией Т-лимфоцитов, которые выделяют в ткани провоспалительные вещества: интерлейкины, интерферон, фактор некроза опухолей. Одновременно усиливается выброс лейкотриенов, простагландинов, гистамина, что завершается острой воспалительной реакцией с преобладаем экссудативного компонента.
В патогенезе дерматоза немаловажную роль играют иммунологические расстройства, ассоциированные с конкретными антигенами главного комплекса гистосовместимости. У пациентов снижается активность Т-лимфоцитов хелперов и супрессоров, что проявляется угнетением иммунологической реактивности. Вследствие этого происходит активация хронической инфекции, замедляется выведение антигенов из организма.
Также в механизме развития мокнущей экземы выделяют снижение активности неспецифических защитных факторов — комплемента, лизоцима, фагоцитов. При этом повышается риск присоединения вторичной инфекции, осложненного течения болезни. Отягощает ситуацию аллергическая перестройка организма, из-за которой кожа приобретает повышенную поливалентную чувствительность к антигенам.
Классификация
На сегодня отсутствует общепринятая систематизация, что обусловлено разнообразием клинических вариантов патологии, разными точками зрения экспертов на причины и механизмы формирования дерматоза, подбор схем лечения. Практикующие дерматологи используют несколько вариантов классификации, при которых учитываются следующие признаки:
Симптомы мокнущей экземы
Мокнущая экзема манифестирует покраснением и отечностью кожи с последующим появлением высыпаний в виде мелких пузырьков. При механическом воздействии или самопроизвольно везикулы лопаются, обнажая эрозии с интенсивным мокнутием. Характерным симптомом острой формы дерматоза являются «серозные колодцы» — эрозии, из глубины которых выделяется прозрачная или слегка желтоватая жидкость.
Постепенно мокнущие поверхности подсыхают с образованием тонких корок. Одновременно с этим на пораженных участках могут появляться папулы — мелкие розовые узелки, пустулы со стерильным содержимым. Присутствие на кожном покрове различных морфологических элементов называется истинным полиморфизмом сыпи, этот признак считается типичным для истинной (идиопатической) экземы, не встречается при других формах дерматоза.
Из субъективных ощущений без лечения на первое место выходит сильный кожный зуд, вследствие которого больные расчесывают кожу до крови, усугубляя течение процесса. Зачастую в результате интенсивного зуда возникают нарушения работоспособности, раздражительность, сон становится прерывистым и не снимает усталость. Обширные мокнущие эрозии сопровождаются болезненностью, которая усиливается при соприкосновении пораженной кожи с одеждой.
В клинической картине мокнущего дерматоза выделяют особенности, связанные с конкретной формой. Истинная экземы характеризуется симметричным расположением элементов с их локализацией на коже туловища, верхних и нижних конечностей. Для микробного поражения типичны асимметричные очаги мокнущих высыпаний на нижних конечностях. При детской форме очаги мокнутия имеют блестящую, гиперемированную поверхность.
Осложнения
В периоде мокнутия пораженная кожа представляет открытую раневую поверхность, которая становится хорошими входными воротами для патогенных микроорганизмов. Поэтому самым распространенным осложнением в остром периоде без лечения является присоединение вторичной бактериальной инфекции, наиболее часто вызванной стафилококками или стрептококками. В тяжелых случаях возникает флегмона, регионарный лимфаденит.
У больных с длительным стажем патологии мокнущие элементы и расчесы приводят к утолщению кожи, усилению кожного рисунка, гиперпигментации, повышенной сухости. Такие дерматологические изменения приносят дискомфорт, поскольку кожа теряет эластичность, формируется значимый косметический дефект, что особенно беспокоит женщин.
Диагностика
Данные анамнеза и кожные проявления дерматоза дают врачу-дерматологу ценную информацию для постановки диагноза и выбора лечения. Наличие множественных эрозий, серозного отделяемого, сероватых корок является подтверждением мокнущей стадии экземы. В сомнительных случаях, а также для выявления возможных первопричин болезни показаны:
Лечение мокнущей экземы
Системная терапия
Терапия мокнущей экземы подбирается индивидуально с учетом предположительных причин развития заболевания, степени тяжести клинических проявлений, наличия у больного сопутствующих патологий или осложнений. Для уменьшения сенсибилизации организма больным рекомендуется соблюдать гипоаллергенную диету, из которой исключают жирные сорта рыбы и мяса, устрицы и другие морепродукты, кофе и какао-продукты, цитрусовые, томаты, бобовые.
Если обострение болезни связано с воздействием экзогенных факторов, их устранение является необходимым условием для успешности лечения. Учитывая конкретную ситуацию, пациентам может потребоваться сменить место работы, исключить бытовые аллергены, переехать в более подходящие климатические условия. Комплексное лечение мокнущего аллергодерматоза требует применения ряда препаратов:
Поскольку в патогенезе мокнущей экземы играют роль различные соматические нарушения, лечение включает коррекцию этих патологий. Чтобы нормализовать работу пищеварительного тракта, целесообразно использовать заместительную ферментную терапию, пробиотики и синбиотики, витаминно-минеральные комплексы. Чтобы сбалансировать состояние центральной нервной системы, в схему лечения включаются легкие седативные средства, по отдельным показаниям назначаются транквилизаторы, антидепрессанты.
Местная терапия
В фазе мокнутия используются примочки с вяжущими препаратами, которые уменьшают экссудацию, способствуют более быстрому появлению корочек и регрессу болезни. В острой стадии назначаются ежедневные процедуры длительностью 1-1,5 часа, которые предполагают постоянную смену повязок по мере их подсыхания. Затем переходят к нанесению мазей с топическими кортикостероидами, антисептиками, ингибиторами кальциневрина.
Из физиотерапевтических методов лечения наибольшую результативность показывает селективная ультрафиолетовая терапия, во время которой облучение проводится светом узкого диапазона (311 нм). Также выполняется низкоинтенсивное лазерное облучение красного или инфракрасного спектра, электропунктура биологически активных точек, локальная гипертермия. На этапе ремиссии хороший эффект дает озонотерапия, бальнеотерапия, пелоидотерапия.
Прогноз и профилактика
Правильное лечение мокнущей острой экземы дает возможность быстро купировать кожную симптоматику и улучшить состояние пациентов в целом, поэтому прогноз благоприятный. Спустя 5-6 дней интенсивной терапии уменьшается выраженность зуда, сокращается объем кожных поражений, а выздоровление в неосложненных случаях наступает спустя 3-4 недели. Менее оптимистичный прогноз при развитии экземы у страдающих иммуносупрессией, хроническими патологиями.
Профилактика болезни предполагает соблюдение личной гигиены, исключение типичных пищевых, бытовых и профессиональных аллергенов. Пациентам с экземой в ряде случаев помогает молочно-растительная диета. Обязательными превентивными мерами являются лечение сопутствующих расстройств и правильный уход за кожей тела: применение смягчающих кремов, мягких очищающих продуктов, избегание массажа сухой щеткой и других агрессивных воздействий.
2. Экзема в практике семейного врача: клинические формы, дифференциальный диагноз, лечение/ Е.А. Бардова// Клиническая иммунологии, аллергологии, инфектологии. — 2013. — №1.
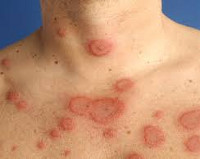
Кольцевидная эритема – поражение кожи различной этиологии, проявляющееся эритематозными высыпаниями различной (чаще всего кольцевидной) формы на кожных покровах туловища, нижних и верхних конечностей. Характеризуется длительным течением, тяжело поддается лечению. Диагностика кольцевидной эритемы основана на изучении анамнеза, данных осмотра и результатах различных серологических исследований, проводимых для исключения инфекционных заболеваний. Этиотропное лечение отсутствует, обычно осуществляют десенсибилизирующую терапию, применяют антибиотики и витаминные препараты. В ряде случаев высыпания исчезают при устранении провоцирующей патологии.
Общие сведения
Кольцевидная эритема (стойкая кольцевидная эритема, эритема Дарье, длительно протекающая эритема) – группа кожных заболеваний со сходными проявлениями – формированием кольцевидных и бесформенных эритематозных высыпаний. Одну из форм этого состояния в 1916 году описал французский дерматолог Ж. Дарье, в настоящий момент она носит название кольцевидной центробежной эритемы Дарье. Помимо этого типа заболевания существует еще несколько разновидностей патологии, различающихся между собой по возрасту развития, этиологии и клиническим проявлениям. Различные типы кольцевидной эритемы могут возникать у детей, подростков или лиц преклонного возраста. Большинство разновидностей эритемы одинаково часто диагностируются у мужчин и женщин, эритема Дарье в несколько раз чаще встречается у представителей мужского пола.

Причины кольцевидной эритемы
Этиология и патогенез кольцевидной эритемы во многих случаях остаются неясными, имеются лишь предположении о влиянии тех или иных факторов. Ревматическая форма патологии обусловлена ревматическим поражением суставов, однако причина возникновения кожных проявлений пока не установлена. Мигрирующая кольцевидная эритема, чаще выявляемая у детей и подростков, вероятно, связана с различными вирусными и бактериальными инфекциями.
Наибольшее количество вопросов вызывает этиология кольцевидной эритемы Дарье. Развитие этой формы заболевания, предположительно, может быть обусловлено грибковой инфекцией кожи, аутоиммунными процессами и приемом некоторых лекарственных средств. Кроме того, эритема Дарье нередко возникает на фоне различных гельминтозов, что также свидетельствует в пользу аутоиммунного характера заболевания. Описано множество случаев появления кольцевидной эритемы на фоне тонзиллита, других воспалительных процессов, эндокринных расстройств и нарушений гормонального фона. Онкологи отмечают, что иногда кольцевидная эритема является частью паранеопластического синдрома. Таким образом, это состояние представляет собой особую форму реактивного дерматоза различной этиологии.
Симптомы кольцевидного дерматоза
Помимо выделения перечисленных выше форм кольцевидной эритемы (ревматической, мигрирующей, Дарье), в практической дерматологии существует классификация, составленная с учетом особенностей клинического течения, которое при общих чертах различается по характеру высыпаний, продолжительности и другим характеристикам. В настоящий момент выделяют четыре клинические формы кольцевидной эритемы. Первым симптомом всех форм является образование на поверхности кожи пятен красного цвета, иногда с кожным зудом. В последующем течение каждой формы приобретает свои характерные черты.
Шелушащаяся кольцевидная эритема чаще развивается при гельминтозах и паранеопластическом синдроме. Участок покраснения со временем начинает шелушиться, в центре выявляется незначительная пигментация кожи, покраснение становится менее выраженным. Рост образования продолжается по периферии, размер патологических очагов достигает 15-20 сантиметров. Изменения центральной части выражены слабо, что в сочетании с периферическим ростом приводит к возникновению характерных образований причудливой формы. Длительность существования очага может составлять несколько месяцев, после разрешения высыпаний кожа остается пигментированной. Часто образуются новые пятна и участки кольцевидной эритемы, при многолетнем рецидивирующем течении заболевания на теле больного выявляются причудливые узоры из участков эритемы и зон гиперпигментации.
Везикулярная кольцевидная эритема имеет неясную этиологию, обычно возникает на фоне сниженного иммунитета и эндокринных расстройств. Еще на стадии красного пятна по краям очага появляются небольшие пузырьки, наполненные серозной жидкостью. В дальнейшем, как и при шелушащейся кольцевидной эритеме, наблюдается периферический рост патологического очага с формированием участка гиперпигментации в центре. В процессе роста по краям очага постоянно образуются и исчезают небольшие везикулы. Течение данной формы кольцевидной эритемы хроническое рецидивирующее, высыпания могут исчезать через несколько недель или месяцев, сменяясь развитием новых очагов.
Простая кольцевидная эритема возникает при аллергии на продукты питания или лекарственные средства. Является наиболее легким вариантом заболевания, характеризуется достаточно быстрой трансформацией пятен в кольцевидные структуры. Шелушения кожи или образования везикул не происходит, единственным проявлением заболевания становится покраснение. Кольцевидные структуры бесследно разрешаются через несколько дней или даже часов после образования.
Стойкая кольцевидная эритема имеет неясную этиологию, сопровождается формированием небольших пятен и колец диаметром до 1-го сантиметра. Иногда в зоне поражения возникают везикулы или участки шелушения. Характерно длительное течение.
В литературе также описаны такие формы кольцевидной эритемы, как телеангиэктатическая, уплотненная и пурпурозная. Из-за незначительной распространенности (менее сотни случаев) некоторые дерматологи полагают, что указанных форм кольцевидной эритемы не существует, а описанные изменения являются другими кожными заболеваниями с формированием кольцевидных структур. Вопрос относительно справедливости такого мнения на сегодняшний день остается дискуссионным.
Диагностика кольцевидной эритемы
Диагноз «кольцевидная эритема» основывается на данных анамнеза и результатах дерматологического осмотра. В спорных случаях производят биопсию кожи в области патологических очагов. При осмотре дерматолога определяются эритематозные высыпания различных форм и размеров, часто в виде причудливых замкнутых линий и полос. В зависимости от формы кольцевидной эритемы наряду с покраснением кожи может наблюдаться шелушение, образование папул или везикул.
При изучении анамнеза пациента нередко выявляются заболевания, спровоцировавшие развитие данной формы реактивного дерматоза. Возможны глистная инвазия, микозы кожи, злокачественные новообразования, воспаление элементов полости рта и верхних дыхательных путей. При отсутствии перечисленных заболеваний больному могут быть назначены лабораторные и инструментальные исследования для оценки состояния различных органов и систем и определения причин развития кольцевидной эритемы. Особенно внимательно следует отнестись к возможности онкологического поражения, поскольку кольцевидная эритема иногда является проявлением паранеопластического синдрома.
Изменения в общем анализе крови при кольцевидной эритеме имеют неспецифический характер и, в основном, способствуют установлению природы провоцирующего фактора. Например, эозинофилия может свидетельствовать о глистной инвазии или аллергии, лейкоцитоз – об остром или хроническом воспалении. Достаточно часто при кольцевидной эритеме обнаруживается диспротеинемия – нарушение соотношения между отдельными фракциями белков плазмы. При гистологическом исследовании кожи обычно выявляется неизменный эпидермис с отеком и выраженной лейкоцитарной инфильтрацией дермы. Гистоиммунофлуоресцентный анализ подтверждает накопление иммуноглобулинов класса G у базальной мембраны эпидермиса. Дифференциальный диагноз кольцевидной эритемы проводят с себорейной экземой, кольцевидной гранулемой и сифилитической розеолой.
Лечение кольцевидной эритемы
Этиотропное лечение кольцевидной эритемы отсутствует, однако успешная терапия провоцирующего заболевания может значительно уменьшить проявления данного состояния. В зависимости от выявленной патологии проводят лечение микозов кожи, тонзиллита и заболеваний желудочно-кишечного тракта. При необходимости осуществляют санацию полости рта. В процессе лечения основного заболевания используют антибиотики, противоглистные средства и другие препараты. При наличии злокачественного новообразования план терапии определяют в зависимости от локализации, распространенности и вида неоплазии.
Наряду с лечением основного заболевания при кольцевидной эритеме проводят десенсибилизирующую терапию. Используют антигистаминные средства (цетиризин, хлоропирамин), хлорид кальция и тиосульфат натрия. Для нормализации обмена веществ пациентам назначают витаминотерапию, особенно витамины С, А и Е. Больным показана гипоаллергенная диета с увеличением количества углеводов в рационе. В тяжелых случаях для уменьшения воспалительных явлений применяют кортикостероиды (преднизолон). Местно наносят противозудные мази, при наличии везикул используют антисептические средства для предотвращения вторичной инфекции.
Прогноз и профилактика кольцевидной эритемы
В целом прогноз благоприятный. Данное состояние не угрожает жизни больного и при установлении причины развития в ряде случаев поддается полному излечению. При кольцевидной эритеме невыясненной этиологии прогноз ухудшается, поскольку специалисты могут только проводить симптоматическую терапию и осуществлять лечение выявленных заболеваний, возможно никак не связанных с поражением кожи. Иногда после интенсивной десенсибилизирующей терапии кольцевидная эритема постепенно исчезает, но через некоторое время возникает снова. В подобных случаях рекомендуется постоянно соблюдать гипоаллергенную диету, периодически принимать витамины и антигистаминные средства.
Профилактика заключается в своевременном лечении воспалительных заболеваний дыхательных путей, регулярной санации полости рта и предотвращении глистной инвазии. Больные кольцевидной эритемой должны регулярно посещать дерматолога даже в период ремиссии. В особо тяжелых случаях требуется постановка на диспансерный учет.
Читайте также:

