Если л лизин попал под кожу
Обновлено: 28.04.2024
активное вещество: 1 мл раствора содержит эсциновой соли 2,6-диаминогексановой кислоты, в пересчете на 100 % вещество 1,0 мг;
вспомогательные вещества – этанол 96 %, пропиленгликоль, вода для инъекций.
Описание
Фармакотерапевтическая группа
Вазопротекторы. Капилляростабилизирующие средства. Прочие капилляростабилизирующие средства.
Код АТХ С05СX
Фармакологические свойства
Фармакокинетика
Не изучалась.
Фармакодинамика
Препарат оказывает противовоспалительное, противоотечное и обезболивающее действие. Эсцин понижает активность лизосомальных гидролаз, что предупреждает расщепление мукополисахаридов в стенках капилляров и в соединительной ткани, которая их окружает, и таким образом нормализует повышенную сосудисто-тканевую проницаемость и оказывает антиэкссудативное (противоотечное), противовоспалительное и обезболивающее действие. Препарат повышает тонус сосудов, оказывает умеренный иммунокорригирующий и гипогликемический эффекты.
Показания к применению
В составе комплексного лечения посттравматических, интра- и послеоперационных отеков любой локализации:
- тяжелые отеки головного и спинного мозга, в том числе с внутричерепными кровоизлияниями, повышением внутричерепного давления и явлениями отека-набухания;
- ликворно-венозные нарушения при хронических нарушениях мозгового кровообращения и вегето-сосудистой дистонии;
- отеки мягких тканей с вовлечением опорно-двигательного аппарата, сопровождающиеся локальными расстройствами их кровоснабжения и болевым синдромом;
- отечно-болевые синдромы со стороны позвоночника, туловища, конечностей;
- тяжелые нарушения венозного кровообращения нижних конечностей при остром тромбофлебите, сопровождающиеся отечно-воспалительным синдромом.
Способ применения и дозы
Препарат вводят строго внутривенно медленно (внутриартериальное введение не допускается!) в суточной дозе 5-10 мл. Рекомендовано внутривенное капельное введение. При приготовлении инфузионного раствора L-лизина эсцинат разводят в 15-50 мл 0,9 % раствора натрия хлорида.
При состояниях, угрожающих жизни больного (острая черепно-мозговая травма, интра- и послеоперационные отеки головного и спинного мозга с явлениями отека-набухания, отечность больших размеров вследствие обширных травм мягких тканей и опорно-двигательного аппарата), суточную дозу увеличивают до 20 мл, разделив на 2 введения. Максимальная суточная доза для взрослых – 25 мл. Препарат вводят 2 раза в сутки.
Длительность курса лечения – от 2 до 8 дней, в зависимости от состояния больного и эффективности терапии.
Побочные действия
При индивидуальной повышенной чувствительности к эсцину у отдельных больных возможны:
аллергические реакции:
- кожная сыпь (папулезная, петехиальная, эритематозная), зуд, гиперемия кожи лица, лихорадка, крапивница
- в единичных случаях – отек Квинке, анафилактический шок
со стороны центральной и периферической нервной системы:
- головная боль, головокружение, тремор, парестезии
- в единичных случаях – шаткая походка, нарушение равновесия
- кратковременная потеря сознания
со стороны печени и билиарной системы:
- повышение уровня трансаминаз и билирубина
со стороны желудочно-кишечного тракта:
- тошнота, в единичных случаях – рвота, диарея, боль в животе
со стороны сердечно-сосудистой системы:
- артериальная гипотензия, артериальная гипертензия
- тахикардия, боль за грудиной
со стороны органов дыхания:
- в единичных случаях – чувство нехватки воздуха, одышка, бронхообструкция, сухой кашель
местные реакции:
- чувство жжения по ходу вены при введении
- флебит, боль и отек в месте введения
другие:
- общая слабость, озноб, чувство жара, боль в пояснице, потливость.
Противопоказания
- повышенная чувствительность к эсциновой соли 2,6-диаминогексановой кислоты и/или другим компонентам препарата
- активное продолжение кровотечения, которое сопровождается нестабильной гемодинамикой
- тяжелые нарушения функции почек
- тяжелые нарушения функции печени
- беременность, период лактации
- детский возраст до 18 лет.
Лекарственные взаимодействия
При лечении L-лизина эсцинатом возможно назначение других лекарственных средств при соответствующих показаниях (противовоспалительных, анальгетиков, антимикробных).
Препарат не следует применять одновременно с аминогликозидами из-за возможности повышения их нефротоксичности. В случае длительной терапии антикоагулянтами, которая проводилась перед назначением L-лизина эсцината, или при необходимости одновременного применения L-лизина эсцината и антикоагулянтов необходимо проводить коррекцию дозы последних (снижать дозу) и контролировать протромбиновый индекс.
Связывание эсцина с белком плазмы затрудняется при одновременном применении антибиотиков цефалоспоринового ряда, что может повышать концентрацию свободного эсцина в крови с риском развития побочных эффектов последнего.
Особые указания
Передозировка
Симптомы: жар, тахикардия, меноррагия, тошнота, изжога, боль в эпигастрии.
Лечение: симптоматическая терапия.
Форма выпуска и упаковка
По 5 мл в ампуле. По 5 ампул в контурной ячейковой упаковке из пленки поливинилхлоридной, покрытой пленкой. По 2 контурных ячейковых упаковки, вместе с инструкцией по медицинскому применению на государственном и русском языках и скарификатором ампульным вкладывают в пачку из картона.
При использовании ампул с точкой или кольцом излома скарификаторы не вкладываются.
Условия хранения
Хранить в недоступном для детей месте!
Хранить в оригинальной упаковке при температуре не выше 25 °С.
Что делать при попадании лекарств под кожу? Первая помощь при экстравазации
Лечение и первая помощь при экстравазации - попадании лекарств под кожу. Объем вмешательства зависит от стадии экстравазации, вводимого раствора и специфических антидотов. Схема лечения повреждений 3-4-й стадии не разработана. При отсутствии рандомизированных контролируемых исследований некоторые организации опубликовали протоколы лечения, основанные на собственном опыте, серии случаев и единичных достоверных данных.
1. Во всех случаях экстравазации - попадании лекарств под кожу выполняют следующее:
а. Немедленно прекращают внутривенную инфузию.
б. Убирают стягивающие повязки, которые могут действовать как жгут (например, при фиксации конечности).
в. Придают конечности возвышенное положение для уменьшения отека.
г. Местно применяют согревающие и охлаждающие пакеты, что спорно. Под действием тепла происходит местная вазодилатация, способствующая реабсорбции инфильтрированных растворов. Однако, согласно данным литературы, влажные согревающие пакеты могут вызывать мацерацию кожи.
2. Экстравазация 1-й и 2-й стадии:
а. Убирают внутривенный катетер.
б. Выбирают антидот.

Стадии экстравазации - попадания лекарств под кожу
3. Экстравазация 3-й и 4-й стадии:
а. Оставляют внутривенный катетер на месте и с помощью шприца объемом 1 мл аспирируют как можно больше введенной жидкости.
б. Убирают катетер, за исключением случаев, когда необходимо введение антидота.
в. Решают вопрос об использовании гиалуронидазы или антидота.
г. Метод многократных пункций. После экстравазации кислыми или гиперосмолярными растворами развивается напряженный отек с побледнением кожи над местом инфильтрации. Использование стилета после соблюдения мер асептики дает возможность свободно вытекать инфильтрированному раствору, при этом уменьшаются отек и вероятность развития некроза. Затем накладывают повязку, смоченную физиологическим раствором, в целях улучшения дренирования.
д. Промывание физиологическим раствором. Некоторые авторы рекомендуют использовать метод промывания физиологическим раствором подкожных тканей. После обработки и инфильтрации участка 1% лидокаином подкожно вводят 500-1000 ЕД гиалуронидазы. Затем выполняют четыре маленьких разреза скальпелем по периферии участка инфильтрации. Проводят промывание. Вводят физиологический раствор через катетер, установленный подкожно в один из разрезов, жидкость изливается через другой разрез. Образовавшееся вздутие массирующими движениями выдавливают в сторону разреза для облегчения удаления веществ, излившихся из сосуда.
4. Специфические антидоты лекарств:
а. Фентоламин:
(1) Применяют при лечении повреждений в результате экстравазации вазопрессоров, например допамина и адреналина, которые вызывают повреждение тканей за счет интенсивной вазоконстрикции и ишемии.
(2) Эффект развивается практически сразу. Наиболее эффективен в течение часа, но можно вводить до 12 ч. Биологический период полувыведения фентоламина при подкожном введении составляет менее 20 мин.
(3) Механизм действия: конкурентная блокада а-адренорецепторов, приводящая к расслаблению гладкомышечных клеток и гиперемии.
(4) Для новорожденных дозы не установлены. Они зависят от размера повреждения и массы тела новорожденного.
(5) Рекомендуемые дозы варьируют в пределах от 0,01 мг/кг на одно введение до 5 мл раствора с концентрацией 1 мг/мл.
(6) Раствор в концентрации 0,5-1,0 мг/мл вводят подкожно в инфильтрированную область после удаления внутривенного катетера.
(7) Меры предосторожности. Могут возникать гипотензия, тахикардия и нарушения ритма; следует вводить крайне осторожно у недоношенных; повторно вводить в малых дозах.
б. Нитроглицерин местно:
(1) Эффективен при лечении повреждений, обусловленных экстравазацией допамина.
(2) Механизм действия: расслабление гладких мышц сосудов.
(3) Применение: 2% нитроглицериновая мазь из расчета 4 мм/кг на пораженную область, возможно повторное применение каждые 8 ч, если перфузия тканей не улучшается.
(4) Также используют трансдермальные пластыри.
(5) Меры предосторожности. Всасывание через кожу может привести к гипотен-зии.
в. Тербуталин:
(1) Эффективен в лечении периферической ишемии, возникшей вследствие экс-травазации вазопрессоров у взрослых и детей старшего возраста; о применении в неонатологической практике публикации отсутствуют.
(2) Механизм действия: периферическая вазодилатация в результате активации бета2-адренорецепторов.
(3) Вводят подкожно в концентрации 0,5-1,0 мг/мл; дозы у взрослых варьируют от 0,5 до 1 мг.
5. Лечение раны после экстравазации - попадания лекарства под кожу:
Цель лечения раны у новорожденных с частичной или полной утратой кожи заключается в достижении заживления первичным или вторичным натяжением без образования рубцов, контрактур и проведения оперативного вмешательства. Используют разные схемы лечения в разных лечебных учреждениях.
а. Промывают поврежденную область стерильным физиологическим раствором.
б. На пораженный участок наносят сульфадиазиновую мазь и меняют повязки каждые 8 ч, осторожно очищая раневую поверхность, повторно наносят мазь. Сульфонамиды повышают риск ядерной желтухи, поэтому противопоказаны новорожденным в первые 30 дней жизни.
в. Аморфные гели на водяной основе, содержащие полимер карбоксиметилцеллюлозы, пропиленгликоль и воду, сохраняют рану влажной и облегчают ее заживление. Их выпускают в форме гелей и пленок, которые можно накладывать прямо на раневую поверхность и оставлять на месте при повторных перевязках. Гель легко удаляется с помощью физиологического раствора, его меняют каждые 3 дня. Более частую смену повязок проводят при избыточной экссудации.
г. Влажно-высыхающие повязки с физиологическим раствором и повязки с повидонйодом также эффективны. Обильное нанесение повидон-йода на открытую рану не рекомендуют у новорожденных с очень низкой массой тела, поскольку всасывание йода может угнетать функцию щитовидной железы.
д. Эффективность применения антибактериальных мазей не доказана.
е. Заживление раны оценивают каждый день. Для заживления необходимо от 7 дней до 3 мес.
ж. Если рана находится на сгибательной поверхности, выполняют пассивные упражнения в пределах физиологического объема при каждой смене повязки в целях предотвращения контрактур.
6. Консультация пластического хирурга:
а. Проводят при повреждениях всей толщины кожи и значительных по площади отдельных повреждениях, обусловленных экстравазацией.
б. Могут потребоваться ферментативная или хирургическая обработка раны или трансплантация кожи.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Боли из-за защемления седалищного нерва - как лечить дома?
Защемление седалищного нерва или ишиас - является неврологическим заболеванием, которое заключается в сжатии и последующем воспалении корешков либо самого нерва на уровне выхода из позвоночного канала, поясницы, ягодичной области, задней поверхности бедра. В связи с вышесказанным становиться понятно, что непосредственной причиной заболевания может стать любое явление или процесс, ведущий либо к отеку, либо к оказанию давления на окружающие ткани. Поэтому ишиас может сопровождать такие заболевания как радикулит, остеохондроз поясничного отдела позвоночника, грыжи межпозвоночного диска, опухоли в области поясницы, механические травмы позвоночника и окружающих нерв мышц, воспаление окружающих нерв тканей, сопровождающихся их отеком. Кроме того, воспаление седалищного нерва может наступить и без ущемления, из-за банального локального переохлаждения.
Чаще всего защемление седалищного нерва происходит при радикулите. Этим и объясняется наиболее распространенное описание начала заболевания: "начал поднимать тяжесть, резко дернулся, и тут как меня прострелит болью от поясницы до пятки". При радикулите происходит истончение межпозвоночных дисков, что ведет за собой "оседание" позвоночного столба и сужение межпозвоночных отверстий, откуда выходят корешки спинномозговых нервов. При резкой нагрузке происходит кратковременное сжатие корешков седалищного нерва с их повреждением, после чего возникает отек нерва, который способствует дальнейшей компрессии. Приступ заболевания длится до тех пор, пока не сходит отек и характеризуется болью в конечности и пояснице с пораженной стороны, нарушениями иннервации и нейротрофики бедра и голени, поэтому при длинных или частых приступах защемления седалищного нерва становится заметным изменение толщины конечности - пораженная нога становится более тонкой.
Несмотря на всю явную симптоматику и, зачастую, даже временную полную нетрудоспособность человека во время приступа ишиаса, больные редко обращаются к врачу. Это связано с тем, что в начальной стадии радикулита защемление седалищного нерва происходит не более одного-двух раз в год, длиться приступ около 3-4 дней, поэтому человек считает, что лучше пересидеть эти дни дома, либо ходит на работу приняв уйму обезболивающих препаратов. Правда, со временем приступы происходят все чаще и тяжелее, поэтому, чаще всего, больной к врачу попадает уже с застарелым трудноизлечимым заболеванием.
При защемлении седалищного нерва другого происхождения симптомы гораздо более выражены, зачастую возникают однократно и уже не пропадают, поэтому требуют срочного лечения в стационаре, иногда даже в хирургическом.
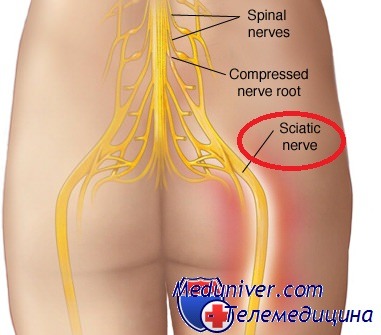
Непосредственную причину (например, радикулит) больной не может вылечить дома, эффективна лишь профилактика данного заболевания в виде лечебной физкультуры, массажа, мануальной терапии. Однако ослабить симптомы ишиаса в домашних условиях вполне по силам каждому.
В первую очередь, это прием нестероидных противовоспалительных средств (диклофенак натрия, индометацин, ибупрофен). Их благотворный лечебный эффект имеет две составляющие - во-первых, они непосредственно ослабляют боль при любом воспалении, обладая анальгезирующим действием. Во-вторых, они блокируют некоторые звенья процесса воспаления и ослабляют его, в случае защемления седалищного нерва это уменьшает проявления отека и снижает компрессию, что ведет к более быстрому выздоровлению. При приеме данных препаратов нужно соблюдать некоторую осторожность - как и почти все препараты этой группы они раздражают слизистую оболочку желудка и могут провоцировать гастриты и обострения язвенной болезни, поэтому попутно необходимо проводить терапию протекции слизистой желудка - принимать по одной капсуле Омепразола.
Для того чтобы немного защитить желудок можно вводить противовоспалительные лекарственные средства трансдермально (наружно). Очень хорошо себя зарекомендовали пластыри Олфен, содержащие диклофенак. Их использование приводит к тому, что действующее вещество проникает в организм малыми дозами и почти сразу попадает в очаг воспаления. Так обеспечивается максимальный лечебный эффект.

Наружно также можно принимать различные мази, кремы и гели, содержащие противовоспалительные, согревающие и отвлекающие компоненты. Примером противовоспалительного геля может служить "Диклак-гель", согревающей мази - "Финалгон". Согревающий эффект необходим для улучшения микроциркуляции в очаге воспаления, что приводит к более быстрому течению воспалительного процесса и, как следствие, к скорейшему окончанию приступа. Единственное что надо учитывать - нежелательно применять согревающие мази (равно как и согревающие компрессы) в первые 15-20 часов после начала защемления седалищного нерва, это приведет к более сильному приливу крови к месту поражения и усилению явлений отека и компрессии. Также полезно знать что эти мази нельзя смывать водой - это приведет к сильному жжению. Необходимо сначала обильно смазать участок применения растворителем на жировой основе (массажным маслом, в крайнем случае подойдет и обычное растительное) и только после этого промыть участок с мылом или гелем для душа.
Кроме того, наружно можно применять различные методы народной медицины. Они малоэффективны при очень резкой и сильной боли, однако ускоряют выздоровление и быстрее устраняют последствия защемления седалищного нерва. В первую очередь к этим методам относятся различные ванны - отвлекающие и согревающие (например, ванна с корнем хрена) или противовоспалительные (ванны с корой ивы или сосновой хвоей). Вода для ванн должна быть не горячей, а немного теплой и, как уже было сказано, все согревающие процедуры не рекомендуются в первые часы заболевания. Неплохие результаты показывает использование компресса с прополисом и медом. Кроме того, многие утверждают о целебном эффекте при радикулите пчелиного или змеиного яда. Но эти экстремальные виды лечения можно практиковать только после консультации врача.
Из общих методов лечения нужно отметить, что больной нуждается в физическом покое, тепле, хорошем и регулярном питании. Рекомендуется пить много жидкости, можно теплых настоев трав (например, мяты).
Защемление седалищного нерва - довольно распространенное состояние. Как было написано выше, оно может быть симптомом многих заболеваний, а его постепенное исчезновение до следующего приступа характерно только для радикулита. Поэтому если вы лечитесь дома, но эффекта нет более 7 дней - вам прямой путь к кабинет доктора, это может быть признаком опасных заболеваний.
Болит вена три месяца после неудачной постановке капельницы и 8 лизинов, после этого тромбоз подкожной вены ниже локтя и выше локтя, прошло три месяца рука болит вены плотные уплотнения не рассосались, немеют руки, сделала рвг но посему-то написали кисти только. Что можно сказать о состояние вен и кровотока по данному рвг и как лечить. Пила детралекс 1 мес, нимесулид 10 дней, серрата 10 дней- ничего не помогло, постоянно мажу мазями уже три мес. Могли ли воспалиться мышцы или ткани вокруг воспаленных вен? Темп нлрма , развернутый анализ крови норма. Когда был флебит соэ 27 темп 37,4, уже переживаю чтоб инфекцию в кровь не занесли. Так долго болит и не проходит. До этого болела гриппом с сыпью на боку. онемение из-за плохого кровообращения или остеохондроза может быть, очень много новых вен появилось на руках распирают и капилляры на пальцах резко повылазили фиолетовые и болят и пульсируют. Я в тупике. Уместно ли пропить антибиотик я уже не знаю что с моими венами и руками, болит возле тромба ткани как будто кость. Фото ситуации с рукой через 20 дней после флебита. Сейчас шишки не видно, пугает что руки сильно похудели как бы не живые, вена внутри тоненькая десткая тромб внутри так же плотный и при пальпации до сих пор больно, и при движениях нашрузках больно. Это так долго должно не проходить, что мне делать?физ нагрузки, плаванье, солнце, ванная разрешается или нет? Могут ли оторваться тромбы на руках в поверхн венах? Какие последствия испорченных вен лизином? Так как многие вены плотные. Может ли быть птрофия мышц, гангрена, некроз из-за долгонепроходящего тромбоза поверх вен и многих других сожженных препаратом лизин? Извините за глупые може быть вопросы я не медик но от боли в руке уже нервное истощение( может у меня воспаление вокруг вены? Кололи на разветвление вены может прокололи две вены так как сильные рези от иглы были или ткани.
Добрый день! РВГ метод не достоверный для диагностики сосудов, поэтому на его основании лечение не назначается. Воспаление на окружающие ткани , тем более на такие глубокие не передается. Обычно явления тромбофлебита проходят в течение 2-3 месяцев. Из физических нагрузок лучше выбрать плавание, долгое пребывание на солнце не желательно, как и горячая ванна. Оторваться тромбы никак не могут. они фиксированы. Последствий кроме как искать другое место для взятия анализов или капельниц нет и не будет как и некроза, гипотрофии мышц. Проконсультируйтесь еще у невропатолога (невролога): онемения рук часто бывают из за остеохондроза позвоночника. С уважением, врач сосудистый хирург Гончаров Евгений Александрович
Ой тромбы описаны не в подкожных а в поверхностных венах. Это одно и то же? Ванную всю жтзнь уже нельзя принимать и загорать или определеннор время? На йогу тоже нельзя? Тромб выше локтя чуть увеличился. Еще вопрос, можно массаж спины в моем случае? Почему не рассасываются не размягчаются тромбы, вены повреждённое три месяца и боль не приходит там где повреждения?
Да, это одно и тоже. Ограничения не на всю жизнь, а временно. в течение 1-3 месяцев до улучшения самочувствия. На йогу можно. без ограничений, как и массаж. Проявления тромбофлебита уменьшается с течением времени. но у всех по разному. попробуйте компресс с димексидом или спирт-гормональный в течение 5-7 дней.
Консультация врача флеболога на тему «Состояние после лизина и болезненность вены» дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Вторичная упаковка и выпускающий контроль качества:
Лекарственная форма
Форма выпуска, упаковка и состав препарата L-лизина эсцинат ®
| Концентрат для приготовления раствора для в/в введения | 1 мл |
| L-лизина эсцинат | 1 мг |
5 мл - ампулы (5) - упаковки ячейковые контурные (2) - пачки картонные.
Фармакологическое действие
L-лизина эсцинат понижает активность лизосомальных гидролаз, что предупреждает расщепление мукополисахаридов в стенках капилляров и в соединительной ткани, которая их окружает, и таким образом нормализует повышенную сосудисто-тканевую проницаемость и оказывает антиэкссудативное (противоотечное) и обезболивающее действие. Препарат повышает тонус сосудов, оказывает умеренный гипогликемический эффект.
Фармакокинетика
Показания препарата L-лизина эсцинат ®
- посттравматические и послеоперационные отеки мягких тканей различной локализации;
- отек головного или спинного мозга травматического или послеоперационного происхождения;
- нарушения периферического венозного кровообращения, сопровождающиеся отеками.
| Код МКБ-10 | Показание |
| G93.6 | Отек мозга |
| G95.1 | Сосудистые миелопатии (в т.ч. отек спинного мозга) |
| I87.2 | Венозная недостаточность (хроническая) (периферическая) |
| R60 | Отек, не классифицированный в других рубриках |
| T14.0 | Поверхностная травма неуточненной области тела (в т.ч. ссадина, кровоподтек, ушиб, гематома, укус неядовитого насекомого) |
| T14.3 | Вывих, растяжение и перенапряжение капсульно-связочного аппарата сустава неуточненной области тела |
Режим дозирования
Препарат вводят строго в/в медленно, как правило, капельно (внутриартериальное введение не допускается) в суточной дозе 5-10 мл. Для приготовления инфузионного раствора L-лизина эсцинат разводят в 50-100 мл 0.9% раствора натрия хлорида.
При необходимости препарат можно вводить в/в струйно очень медленно. Для в/в струйного введения L-лизина эсцинат разводят в 10-15 мл 0.9% раствора натрия хлорида. Без предварительного разведения препарат не применяется.
При состояниях, угрожающих жизни больного (черепно-мозговая травма, послеоперационные отеки головного и спинного мозга с явлениями отека-набухания, отечность больших размеров вследствие обширных травм мягких тканей), суточную дозу увеличивают до 20 мл, разделив на 2 приема. Длительность курса лечения - от 2 до 8 дней, в зависимости от состояния больного и эффективности терапии.
Побочное действие
При индивидуальной повышенной чувствительности к эсцину у отдельных больных возможны:
Аллергические реакции: кожная сыпь (папулезная, петехиальная, эритематозная), зуд, гиперемия кожи лица, губ, лихорадка, крапивница; в единичных случаях - отек Квинке, анафилактический шок.
Со стороны ЦНС: головная боль, головокружение, тремор; в единичных случаях - атаксия, кратковременная потеря сознания.
Со стороны печени и билиарной системы: повышение активности трансаминаз и билирубина.
Со стороны пищеварительной системы: тошнота; в единичных случаях - рвота, диарея.
Со стороны сердечно-сосудистой системы: снижение АД, повышение АД, тахикардия, боль за грудиной.
Со стороны дыхательной системы: единичные случаи - чувство нехватки воздуха, одышка, бронхообструкция, сухой кашель.
Местные реакции: жжение по ходу вены при введении, флебит, боль в руке.
Прочие: общая слабость, озноб, жар.
Противопоказания к применению
- тяжелые нарушения функции почек;
- тяжелые нарушения функции печени;
- кровотечения;
- детский возраст до 18 лет;
- беременность;
- период лактации;
- повышенная чувствительность к L-лизина эсцинату и/или другим компонентам препарата.
Применение при беременности и кормлении грудью
Применение при нарушениях функции печени
Противопоказан при тяжелых нарушениях функции печени. Назначать с осторожностью при заболеваниях печени.
Применение при нарушениях функции почек
Применение у детей
Особые указания
У отдельных больных с гепатохолециститом при назначении препарата возможно кратковременное повышение активности трансаминаз и билирубина (прямой фракции), не представляющие угрозы для больных и не требуют отмены препарата.
Концентрат для приготовления раствора для в/в введения содержит объемных 23.8% этанола, то есть до 2.4 мл этанола в разовой дозе и максимально до 6.1 мл/сут, что соответствует 122 мл пива или 50.8 мл вина в сутки.
Препарат стоит назначать с осторожностью при алкоголизме, а также пациентам с заболеваниями печени и эпилепсией.
Влияние на способность к управлению транспортными средствами и механизмами
Применение препарата может влиять на способность к управлению транспортными средства и механизмами, но вследствие тяжести травм, при которых показано применение, этот фактор обычно не имеет значения.
Передозировка
Симптомы: жар, тахикардия, тошнота, изжога, боль в эпигастрии.
Лечение: симптоматическая терапия.
Лекарственное взаимодействие
Препарат не следует применять одновременно с аминогликозидами из-за возможности повышения их нефротоксичности.
В случае недавней, предшествующей назначению L-лизина эсцината, длительной терапии антикоагулянтами или при необходимости одновременного назначения L-лизина эсцината и антикоагулянтов необходимо проводить коррекцию дозы последних под контролем протромбинового индекса.
Связывание эсцина с белками плазмы затрудняется при одновременном применении антибиотиков цефалоспоринового ряда, что может повышать концентрацию свободного эсцина в крови с риском развития побочных эффектов последнего.
В состав препарата входит спирт этиловый 96%. Необходимо учитывать возможное взаимодействие спирта с другими лекарственными препаратами.
Условия хранения препарата L-лизина эсцинат ®
Хранить в защищенном от света месте при температуре от 15°С до 25°С. Хранить в недоступном для детей месте.
Срок годности препарата L-лизина эсцинат ®
Срок годности - 2 года. Не использовать препарат после истечения срока годности, указанного на упаковке.
Читайте также:

