До какого возраста может быть акне
Обновлено: 25.04.2024
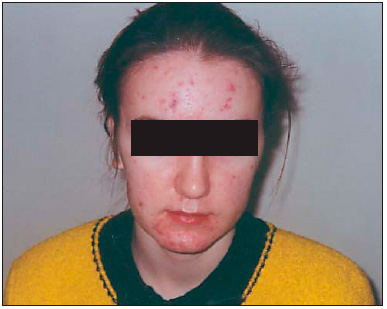
Акне – это наиболее распространенный дерматоз, который диагностируют у 90% подростков и молодых людей до 20 лет. Исследования показывают, что в последнее время возрастает число пациентов, у которых угревая болезнь развивается в зрелом возрасте. Так, заболеваемость среди женщин от 25 до 55 лет составляет порядка 3-40%. Причем все чаще встречаются пациентки с поздним акне, у которых дебют заболевания кожи происходит в 25 лет. 104
Гель Азелик® – это противоугревой препарат, основным действующим веществом которого является азелаиновая кислота. Он подходит для лечения как подростков (от 12 лет), так и взрослых. Гель Азелик® может назначаться для лечения акне легкой и средней степени тяжести. 5,9
Так как поздние угри чаще всего локализуются на лице, они доставляют женщинам психологический дискомфорт, приводят к формированию комплексов, возникновения проблем в общении, продвижении по карьерной лестнице, построении отношений. Поэтому к лечению акне нужно отнестись серьезно. 104

Что такое позднее акне и почему оно появляется?
Чаще всего угри у взрослых женщин появляются вследствие дисбаланса гормонов. С возрастом в организме происходит масштабная перестройка – угнетается продукция андрогенов и увеличивается выработка эстрогенов. Все это приводит к нарушению гормонального баланса и активизации механизмов развития акне.
Нередко поздние угри являются одним из внешних проявлений гиперандрогении. Она может проявляться в виде увеличения выработки андрогенов или резким повышением их активности. В период менопаузы появление угрей чаще вызвано высокой активностью инсулиноподобного фактора роста. Среди причин позднего акне у женщин также выделяют 104 :
- эндокринные нарушения;
- нарушения обмена веществ;
- дисбаланс гуморального и клеточного иммунитета;
- болезни ЖКТ;
- патологии ЦНС и вегетативной нервной системы;
- снижение защитной функции кожи.
В 70-80% случаев причиной акне в зрелом возрасте становится генетическая предрасположенность к гиперандрогении. Это состояние, которое может проявиться в виде абсолютного повышения уровня гормонов или в виде повышения чувствительности рецепторов к нормальному или низкому количеству андрогенов. В первом случае речь идет об абсолютной гиперандрогении, во втором – об относительной. 104
Виды поздних акне у женщин
У взрослых пациенток с проблемной кожей могут появляться разные типы угрей:
- Персистирующие, их еще называют стойкими. Встречаются примерно у 80% женщин. Их дебют приходится на подростковый период, но они не проходят, а переходят во взрослый возраст.
- С поздним началом. Впервые высыпания появляются в 25 лет и позже.
- Рецидивирующие. Это угревая болезнь, которая закончилась в подростковом возрасте, но снова появилась во взрослом возрасте.
Для определения подтипа угревой болезни специалист собирает анамнез.
![портрет молодой бизнес-леди на открытом воздухе]()
Лечение акне у взрослых
Необходимо понимать, что акне – хроническое заболевание, которое невозможно вылечить раз и навсегда, но его можно взять под контроль. При выборе тактики лечения специалист учитывает особенности течения угревой болезни, степень ее тяжести. Если речь идет о взрослых пациентках, например, женщинах 35 лет и старше, изучается гинекологический анамнез.
Гель Азелик® воздействует на звенья патогенеза угревой болезни. Он нормализует процессы кератинизации, проявляет противомикробную активность в отношении пропионибактерий, оказывает противовоспалительное действие, снижает уровень свободных жирных кислот на коже. 5
Угревая болезнь требует комплексного подхода. Одним из важных компонентов терапии является прием антиандрогенных препаратов, которые снижают степень воздействия половых гормонов на кожу. Помимо этого применяются специальные препараты от угрей (антибиотики, ретиноиды, азелаиновая кислота, пр.).
При лечении легкой формы акне на лице у взрослых обычно применяются топические формы препаратов. В более сложных клинических случаях может потребоваться комбинированное лечение, которое предусматривает совместное применение топических и системных препаратов.
Также важен уход за проблемной кожей. Он должен предусматривать регулярное очищение, тонизирование, увлажнение. Для удаления загрязнений желательно использовать пенки, муссы, гели с рН 5-5,5. Тонизировать кожу нужно обязательно. Это способствует восстановлению ее рН, удалению с поверхности остатков агрессивных очищающих средств.
Как ни парадоксально, но в увлажнении нуждается даже жирная кожа. Дефицит влаги способствует усиленной выработке себума, что может стать причиной обострения акне. Увлажнять кожу желательно кремами с легкой текстурой. Минимум раз в неделю полезно проводить пилинги. Для этого можно использовать скрабы с мелкими абразивными частицами, средства с фруктовыми кислотами. Но отшелушивание можно проводить только при отсутствии воспалительных акне-элементов.
1 ФГАОУ ВО «Российский университет дружбы народов», Москва
2 ГБУЗ «Детская городская клиническая больница им. З.А. Башляевой Департамента здравоохранения г. Москвы»
3 ФГБУ ДПО «Центральная государственная медицинская академия» Управления делами Президента РФ, Москва
4 ГБУЗ МО «Красногорский кожно-венерологический диспансер»Ключевые слова: акне, вульгарные угри, диета, комплаенс, азелаиновая кислота, Скинорен
Keywords: acne, acne vulgaris, diet, compliance, azelaic acid, SkinorenРезюме. Акне - одно из самых распространенных дерматологических заболеваний в практике дерматовенеролога. Проявление в косметически значимых зонах, хроническое течение, повсеместная встречаемость, а также отсутствие единого мнения об этиологии и патогенезе даже в научных кругах создают предпосылки для формирования множества мифов, которые существуют десятилетиями. Различные домыслы приводят к удлинению сроков лечения, утрате доверия к дерматологу и общему снижению качества жизни. Для сохранения комплаенса и достижения лучших результатов необходимо повышать информированность пациентов об их заболевании и назначать адекватную терапию. В данной статье рассмотрены наиболее часто обсуждаемые концепции причин появления акне, описаны методы терапии, в том числе предлагается метод топической терапии акне легкой и средней степени тяжести препаратом азелаиновой кислоты (Скинорен).
Summary. Acne is one of the most common dermatological diseases. Manifestation in cosmetically significant areas, chronic course, ubiquity, as well as the lack of a unified understanding of etiology and pathogenesis even in scientific circles create the prerequisites for the emergence of many myths that have existed for decades. Various speculations cause an increase in the duration of treatment, loss of confidence in the dermatologist and a general deterioration in the quality of life. To maintain compliance and achieve better results, it is necessary to raise patient awareness of their disease and to prescribe adequate therapy. This article discusses the most frequently discussed causes of acne, describes the methods of therapy, including the method of topical therapy for mild to moderate acne with azelaic acid preparations (Skinoren).Для цитирования: Тамразова О.Б., Тамразова А.В. Акне: мифы и реальность // Практика педиатра. 2021. № 4. С. 51-56.
For citation: Tamrazova O.B., Tamrazova A.V. Acne: myths and reality. Pediatrician's Practice 2021;(4):51-6. (In Russ.)Введение
На сегодняшний день практически каждый человек в той или иной мере сталкивается с акне - хроническим воспалительным заболеванием сальных желез, сопровождающимся появлением открытых и закрытых комедонов, папул, пустул и узлов [1]. Вульгарные угри - один из самых распространенных дерматозов в мире, поражающий около 85% молодых людей в возрасте от 12 до 25 лет [2]. Отсутствие единой патогенетической модели заболевания и единого мнения о его этиологии даже в научном мире создает предпосылки для возникновения многочисленных концепций, посвященных природе этого заболевания и методам терапии среди пациентов.Неотъемлемой частью консультирования подростков с акне является их обучение и развенчивание существующих заблуждений. Любые мифы являются следствием восприятия существующих в реальности процессов, которые нет возможности рационально объяснить [3]. Ввиду актуальности данного косметически значимого заболевания для подростков, а также его высокой распространенности не вызывает сомнений неизбежность «обрастания» проблемы акне мифами. Наша цель состоит в разборе основных заблуждений о вульгарных угрях, которые наиболее часто обсуждают в быту наши пациенты.
МИФ 1. Роль диеты в течении акне
Роль продуктов питания в патогенезе акне до сих пор является актуальным вопросом в научных кругах; ежемесячно публикуются результаты новых исследований по этой проблеме. Разумеется, влияние пищевого рациона на течение вульгарных угрей не могло остаться незамеченным и в повседневной жизни, что сделало данную концепцию одной из самых популярных среди населения. Согласно исследованию Q.G. Nguyen и соавт., до 92% пациентов считают, что диета может повлиять на течение акне, вследствие чего большинство из них изменяют пищевые привычки для уменьшения симптоматики вульгарных угрей [4]. При опросе пациенты связывали появление акне с употреблением жареных и жирных продуктов (71%), шоколада (53%), молока (47%), газированных напитков (35%), а также сахара и легкоусвояемых углеводов (16%) [4, 8]. Хотя современная научная концепция роли диеты на первое место в развитии вульгарных угрей ставит молочные продукты ввиду их свойства повышать уровень инсулина и инсулиноподобного фактора роста (IGF-1), данные утверждения подростков нельзя назвать неверными. Доказано, что чрезмерное потребление молочных продуктов, продуктов с высоким гипергликемическим индексом, а также современный стиль питания («западная» диета) играют определенную роль в патогенезе акне 10. Сегодня практически невозможно провести полноценное исследование, посвященное роли диеты в этиологии акне, поскольку повсеместная доступность «западных» продуктов, а также развитие транспортной логистики почти не оставило ни одной популяции людей, которую не затронул бы современный стиль питания. Как правило, выясняется, что пациенты не придерживаются строго рекомендованной диеты. Важно понимать, что хотя данная концепция совпадает с современными научными тенденциями, вульгарные угри - это многофакторное заболевание, и даже приверженность к строгой диете не может значимо улучшить клиническую картину при акне [12].МИФ 3. Акне лучше лечить «народными» средствами
Желание найти «волшебное средство», к сожалению, свойственно пациентам с хроническими заболеваниями практически во всех областях медицины. Около 50% пациентов с акне выбирают безрецептурные препараты взамен рецептурных, а 74% пациентов, использующих безрецептурные препараты, ожидают увидеть результаты на следующее утро или в течение 1-2 нед [19]. Данные надежды усугубляются современной общедоступностью электронного информационного пространства, наполненного множеством рекомендаций по лечению с сомнительной эффективностью. Наиболее популярные компоненты «народных» средств от акне -ацетилсалициловая кислота, левомицетин, спирт, масло чайного дерева, настойка календулы, мед, лимонный сок и т. д. «Домашние» средства часто становятся причиной развития простых и аллергических дерматитов, которые усугубляют течение акне. Однако основным «недостатком» самолечения является позднее обращение к дерматологам за консультацией [20]. В исследовании J. Tan и соавт. пациенты с вульгарными угрями откладывали посещение врача в среднем на 1 год от начала заболевания, что в большинстве случаев становилось причиной более тяжелого течения акне и формирования комплекса постакне [21].МИФ 4. Акне можно быстро вылечить
Согласно исследованиям C.M. Tahir и R. Ansari, 42% пациентов с акне ожидают скорый (в течение 2-4 нед) терапевтический эффект от лечения, в то время как всего 8% были настроены получить очевидные результаты не раньше чем по окончании 6-месячного курса терапии [22]. Также важно отметить, что до 96% пациентов считают акне излечимыми, в то время как современные методы терапии могут привести к улучшению состояния пациентов с акне только в 85% случаев. Около 66% пациентов с акне думают, что симптомы могут уменьшиться сразу после начала терапии, однако клиническое улучшение у 30-40% пациентов наступает через 2 мес, а у 80% - через 6 мес [23, 24]. Данный миф тесно связан с предыдущими заблуждениями: он основывается на установке, что акне - саморазрешающееся в короткие сроки состояние и что его можно вылечить без обращения к врачу.МИФ 5. Декоративная косметика усугубляет симптомы акне
Данный миф является предметом самых острых споров в дерматологических кругах. Согласно исследованию M. Mastrolonardo и соавт., более половины итальянских дерматовенерологов считают, что макияж не следует использовать при вульгарных угрях [25]. С одной стороны, декоративная косметика, даже не содержащая комедоногенных и аллергических компонентов, может удлинить сроки терапии акне, но с другой стороны, говоря о вульгарных угрях, нельзя не учитывать, что это заболевание, которое значительно влияет на качество жизни пациентов [26].
МИФ 6. Акне надо лечить антибиотиками
На протяжении более 40 лет антибиотикотерапия, направленная против Cutibacterium acnes как основного звена патогенеза вульгарных угрей, была основой лечения акне умеренной степени тяжести. Однако на сегодняшний день резистентность к противомикробным препаратам признана глобальной проблемой, связанной с повышением частоты применения антибиотиков в течение последних 50 лет [31].Cutibacterium acnes играет одну из ключевых ролей в патогенезе акне и является возбудителем, связанным с высоким уровнем резистентности к противомикробным препаратам при лечении вульгарных угрей [32]. Широкое местное применение эритромицина и клиндамицина привело к значительному распространению штаммов С. acnes с перекрестной резистентностью [33]. Происходит либо подавление нерезистентных штаммов С. acnes, либо замедление их роста, в то время как резистентные штаммы С. acnes продолжают свою жизнедеятельность [34]. У одного и того же пациента часть фолликулов может быть колонизирована устойчивыми к антибиотикам штаммами, а другая часть - чувствительными. Резистентность к противомикробным препаратам может снижать ответ на лечение, приводить к его отсутствию или рецидиву акне, в то же время длительное применение антибиотиков обусловливает появление вторичной грамотрицательной инфекции и развитие осложнений [35]. Согласно российским и европейским клиническим рекомендациям, монотерапия антибактериальными препаратами при акне не рекомендуется [36, 37].
МИФ 7. Аутоэкстракция акне способствует ускорению выздоровления
Самоповреждение (выдавливание, ковыряние) воспалительных элементов при акне описывается термином «экскориированные акне». Чаще всего экскориации наблюдаются у молодых девушек и имеют две основные причины [38]. Первая, более распространенная - это убеждение, что аутоэкстракция поможет скорейшему избавлению или предотвратит образование пустулы из открытого комедона. В этом случае важно объяснить пациенту, что самоповреждение приводит к разрыву фолликула, неполной эвакуации гноя, формированию глубоких абсцедирующих очагов, разрешение которых будет происходить рубцеванием. Во втором же случае экскориации могут быть симптомами дисморфофобического, обсессивно-компульсивного или тревожного расстройств, пограничного и нарцис-сического расстройства личности и проявляются в навязчивом желании избавиться от воспалительного элемента [39]. Данное состояние отличается от невротических экскориаций (невротических акне) тем, что пациенты осуществляют аутодеструкцию действительно существующих высыпаний [38]. Решение данной проблемы сопряжено с большими трудностями, поскольку находится на стыке дерматовенерологии, психологии и психиатрии. Назначение эффективной терапии позволяет уменьшить количество воспалительных элементов, тем самым убирая субстрат для травматизации [40].МИФ 8. Чем качественнее и агрессивнее очищение - тем лучше
Представление о правильном очищении у пациентов с акне формируется из общего представления о этиологии заболевания. Около 29% пациентов уверены, что вульгарные угри являются следствием недостаточной гигиены, 18% предполагают, что данное заболевание имеет инфекционные причины, а 61% считают, что что загрязнение провоцирует обострения акне [21, 41]. Этими убеждениями и объясняется желание пациентов наиболее радикальным способом очистить кожу. К назначенной топической или системной терапии активно добавляются многочисленные пилинги, маски, протирание кожи спиртом, умывание с использованием мыла, что приводит к нарушению кожного барьера, вторичной колонизации бактериальной микрофлорой и ирритантному дерматиту [41]. В результате данных манипуляций пациент разочаровывается в терапии акне, что в дальнейшем снижает приверженность к лечению.
Выходом в данной ситуации служит оригинальный препарат Скинорен (гель и крем), действующим веществом которого является азелаиновая кислота - алифатическая дикарбоксиловая кислота естественного происхождения. Азелаиновая кислота оказывает противовоспалительное, противомикробное, кератолитическое, себостатическое, отбеливающее и антиоксидантное действие, тем самым воздействуя на основные звенья патогенеза акне и постакне [42].
Таким образом, препарат Скинорен эффективен, прост и удобен в применении, а также обладает высоким профилем безопасности, что позволяет назначать данное лекарство более широкому кругу пациентов с акне и сохранить комплаенс при длительной терапии данного заболевания.
Литература
![]()
В подростковом возрасте часто возникают прыщи, которые проходят к периоду взросления. Акне во многом связано с гормональным дисбалансом и несовершенными навыками ухода за кожей лица и тела. Однако, зная точные причины и механизмы развития патологии, проще помощь ребенку.
Что такое прыщи и что их вызывает?
Акне – это изменения кожи лица и тела, которые проявляются в виде различных типов высыпаний (прыщей). Они могут быть угрями с черной головкой, белыми точками, гнойными прыщами или кистами (заполнены прозрачным содержимым). У подростков прыщи появляются преимущественно из-за гормональных изменений, связанных с половым созреванием.
Механизм развития прыщей
Наши гормоны являются одной из основных причин появления прыщей как у взрослых, так и у подростков. В целом, есть много разных причин, связанных с прыщами, но зачастую это гормональное заболевание. Гормоны отвечают за развитие сальных желез, и когда они созревают, в период полового созревания, мы получаем прыщи. В период полового созревания организм вырабатывает избыток мужских гормонов (андрогенов), которые стимулируют выработку кожного сала в сальных железах, а его избыточное производство (известное как себорея) является одним из симптомов, которые могут привести к появлению прыщей.
Гормоны по-разному влияют на юношей и девушек, хотя в период полового созревания уровень тестостерона (мужского полового гормона) повышается как у мужчин, так и у женщин. У мужчин это приводит к росту полового члена и яичек. У женщин он увеличивает силу мышц и костей. Всплески тестостерона также вызывают прыщи, поэтому он так распространен в подростковом возрасте. До 70% молодых людей имеют дело с проблемной кожей, склонной к акне, в период полового созревания. В большинстве случаев после полового созревания угри значительно улучшаются. Тем не менее, до 40% всех взрослых (от 25 лет) хотя бы время от времени страдают от акне. Удивительно то, что 75–85% из них - женщины.
Вот где начинаются различия. В то время, как у мужчин гормоны стабилизируются с годами, у женщин они продолжают колебаться. В частности, в возрасте от 20 до 40 лет, а затем снова во время менопаузы, женщины особенно предрасположены к появлению прыщей, вызванных гормонами. За этим стоят три фактора:
- Менструальный цикл
- Беременность
- Менопауза
Согласно дерматологическому исследованию, более 60% всех женщин, страдающих акне, испытывают регулярное предменструальное ухудшение своих симптомов. Это связано с тем, что женский менструальный цикл вызывает повышение и понижение уровня гормонов, а кожа поражается по-разному в разное время месяца.
Виды акне в подростковом возрасте
Конкретный тип прыщей, который чаще всего возникает у подростков, называется acne vulgaris (значение слова «vulgaris» не так плохо, как кажется – оно означает «обыкновенного типа»). Обычно высыпания появляются на лице, шее, плечах, верхней части спины и груди.
Волосяные фолликулы или поры в вашей коже содержат сальные железы. Эти железы вырабатывают кожный жир – масляную субстанцию, смазывающую волосы и кожу. В большинстве случаев, сальные железы вырабатывают необходимое количество кожного сала, которое только увлажняет поверхности клеток. Однако, по мере того, как организм начинает созревать и развиваться, гормоны стимулируют сальные железы, которые начинают вырабатывать больше кожного сала.
Поры кожи закупориваются избытком образующегося кожного сала и слишком большим количеством омертвевших клеток кожи. Бактерии, обитающие на коже (особенно те, которые называются Propionibacterium acnes) могут попасть в поры и размножаться на питательной среде, образованной смесью кожного сала и погибших клеток. Это вызывает отек и покраснение тканей в области устья поры – это начало развития прыщей.
Если пора закупоривается и закрывается, но выпирает из кожи, остается белая точка. Если пора забивается, но остается открытой, верхняя поверхность может потемнеть, и формируется так называемая черная точка. Иногда стенка поры истончается, позволяя кожному салу, бактериям и мертвым клеткам кожи проникать под кожу. Тогда образуется небольшая красная шишка, называемая прыщом (иногда прыщи содержат гной). Сверху прыщ краснеет и отекает, как реакция организма на бактериальную инфекцию.
Забитые поры, которые расположены очень глубоко в коже, могут образовывать узелки. Они представляют собой инфицированные шишки или кисты, которые больше прыщей и могут быть болезненными. Иногда большие кисты, похожие на прыщи, могут быть фурункулами, вызванными проникновением в поры стафилококка.Что можно сделать с акне?
Чтобы предотвратить накопление кожного сала, которое может способствовать появлению прыщей, подростку нужно умываться один или два раза в день с мягким мылом и теплой водой. Не стоит тереть лицо салфетками, губкой или любыми жесткими, абразивными составами - прыщи невозможно вычистить, а такое агрессивное воздействие может усугубить их, раздражая кожу и поры.
Можно попробовать очистить лицо нежными и деликатными средствами. Если речь идет о девушках, которые пользуются косметикой или солнцезащитным кремом, нужно убедиться, что они помечены как «некомедогенный» или «неакнегенный». Это означает, что средство не забивает поры и не способствует образованию прыщей. И когда девушка умывает лицо, предварительно нужно снять всю косметику, чтобы можно было тщательно очистить поры от загрязнений.
Важно знать!
Солнечный свет и загар не помогают в борьбе с прыщами. Хотя загар может временно сделать прыщи менее серьезными и выраженными, он не поможет им исчезнуть навсегда. Некоторые люди обнаруживают, что жир, выделяемый их кожей после пребывания на солнце, ухудшает их состояние и прыщей становится еще больше.
Если подросток использует лаки или гели для волос, нужно стараться держать их подальше от лица, так как составы, попадая на поверхность, также могут закупорить поры. Если у подростка длинные волосы, которые касаются лица, обязательно нужно мыть их достаточно часто, чтобы кожное сало не попадало на поверхность кожи. Если подростки занимаются деятельностью, которая приводит к потливости и усилению выработки кожного сала, пребывают в пыльной среде, обязательно нужно хорошо вымыть лицо, когда ребенок вернется домой. Также может помочь умывание и после активной тренировки.
Рекомендации по терапии
Многие очищающие, профилактические и лечебные лосьоны и кремы, содержащие салициловую кислоту или перекись бензоила, помогают предотвратить появление прыщей и, в то же время, избавиться от высыпаний, которые уже появились. Можно попробовать несколько вариантов средств, чтобы определить, какое из них будет наиболее эффективно в борьбе с высыпаниями. Обязательно нужно следовать в точности всем инструкциям: не стоит использовать за один раз больше средства, чем положено (кожа может стать слишком сухой, и ребенок будет чувствовать себя и выглядеть хуже), строго следовать инструкциям на этикетке относительно тестирования на аллергию.
Некоторые подростки быстро замечают, что их высыпания становятся более серьезными, когда они едят слишком много определенной пищи (фастфуд, острое, жирное или сладкое). Если высыпания частые, стоит попытаться сократить объем раздражающий пищи, чтобы увидеть, что произойдет.Если все равно появляются прыщи?
Иногда, даже если они правильно умываются и используют лосьоны и макияж без жирных компонентов, у подростков все равно появляются прыщи - и это совершенно нормально. Так, некоторые девушки, которые обычно обращаются к специалисту по поводу прыщей, могут обнаружить, что высыпания проходят за несколько дней до начала менструации. Это называется предменструальным акне, и примерно у 7 из 10 женщин оно возникает в результате изменения гормонов в организме.
Некоторым подросткам с акне может помочь косметолог или дерматолог (врач, специализирующийся на проблемах с кожей). Специалист может лечить прыщи с помощью рецептурных лекарств. В зависимости от вида и количества прыщей, это может означать использование рецептурных кремов, которые предотвращают образование прыщей, прием антибиотиков для уничтожения бактерий, которые способствуют образованию прыщей, или, если акне тяжелые, прием более сильных лекарств или даже небольших оперативных вмешательств или инвазивных процедур. Посещение гинеколога и подбор препаратов могут частично решить проблему.
Что важно запомнить!
Если подросток посмотрит в зеркало и видит прыщ, нельзя трогать его, сжимать, давить и ковырять. Попытка быстро избавиться от прыща может быть очень заманчивой. Но когда прыщи активно давятся вне кабинета косметолога и без надлежащих инструментов, можно вызвать еще большее воспаление, повредив окружающие ткани. К тому же, масло с пальцев рук тоже не стерильно и может ухудшить ситуацию. Выдавливание прыщей на лице может приводить к тому, что останутся крошечные постоянные шрамы.
Будьте здоровы и посетите врача-дерматолога для того, чтобы наметить план лечения.
В статье рассматриваются различные виды угревой болезни, патогенетические механизмы, а также современные методы ее лечения. Представлены результаты клинического исследования, свидетельствующие о высокой эффективности комбинированной терапии топическими препаратами адапаленом и бензоила пероксидом при угревой болезни у подростков.
Ключевые слова: акне, угревая болезнь, местная терапия, дети.PATHOGENETIC JUSTIFICATION FOR THE LOCAL ACNE TREATMENT IN THE JUVENILE AGE
L.P. Mazitova, L.K. Aslamazian, L.L. Kvachakhia, L.S. Namazova
Scientific Center of Children's Health, Russian Academy of Medical Sciences, MoscowThe authors review the pathogenesis of the comedone and its treatment methods. They provide the data on the high effectiveness of the combined therapy by the topical medications: adapalene (differin) and benzoyl peroxide (basiron ac) in the event of comedone among the teenagers.
Key words: acne, comedone, local treatment, children.Высокая частота распространения акне (угрей) у подростков (среди европейцев — до 80%), возможность развития депрессии вследствие формирования существенных косметических дефектов, недостаточное знание врачами патогенеза этого заболевания обуславливают актуальность проблемы и необходимость совершенствования методов терапии 3. В практике дерматолога акне выявляют у каждого третьего подростка и каждого десятого взрослого.
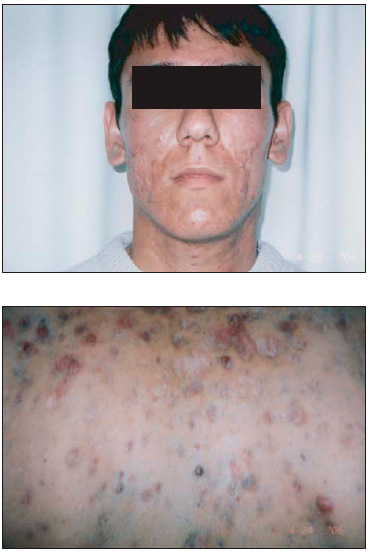
В соответствии с МКБ-10 различают детские, юношеские, конглобатные и келлоидные угри.
![]()
Рис. 1. Конглобатные угри
![]()
Рис. 2. Келлоидные угри
В последние годы акне рассматривают как одно из клинических проявлений синдрома гиперандрогенной дерматопатии наряду с такими ее проявлениями как жирная себорея, гирсутизм, андрогенное выпадение волос 5.
Патогенетический механизм развития акне включает несколько стадий и представлен на рис. 3. Воздействие андрогенных гормонов повышает активность сальных желез, что значительно увеличивает количество продуцируемого ими кожного сала, высвобождение которого из протока сальной железы значительно замедляется. Происходит резкое сгущение секрета сальной железы и образование пробки, закрывающий просвет устья сального протока с последующим образованием фолликуллярного гиперкератоза. Закупорка протока сальных желез создает анаэробные условия — хороший фон для чрезмерной микробной колонизации, нарушения иммунного ответа и последующего воспаления [8, 9].
Рис. 3. Патогенетический механизм угревой болезни
Для эффективного лечения угревой болезни у подростков необходимы адекватное обследование и правильный выбор лекарственных препаратов. В любом случае, дерматолог должен вести таких пациентов совместно с эндокринологом.
Лечение акне у подростков во многих случаях представляет сложную задачу, а использование различных косметических методов и средств, особенно при тяжелых формах болезни, приводит лишь к непродолжительной клинической ремиссии и исключительно редко — к излечению. Сложные патогенетические механизмы и причинные факторы развития акне обусловливают необходимость индивидуального выбора и рационального применения методов лечения.
Базовыми препаратами лечения акне у подростков являются топические ретиноиды в сочетании с антисептиками. При легких и среднетяжелых формах акне правильный подбор топических препаратов дает возможность получить хороший терапевтический эффект без применения системных лекарственных средств. Грамотное использование топических ретиноидов с антисептиками быстро приводит к регрессу элементов и длительной клинической ремиссии.
В настоящее время существует три поколения ретиноидов. К первому поколению относят третиноин (трансретиноевую кислоту) и изотретиноин (13-цисретиноевую кислоту). Ко второму поколению относят ретиноиды, молекулы, которых содержат ароматическое кольцо; препараты данной группы при лечении акне не используют, но широко применяют при псориазе и кератодермиях. Наконец, третье поколение составляют препараты, содержащие полиароматические кольца. Представителем нового класса ретиноидов является адапален (Дифферин), широко и эффективно применяемый при лечении угревой болезни у подростков.
Обладая мощным комедонолитическим действием, адапален не только хорошо разрушает уже существующие комедоны, но и препятствует образованию новых. Кроме того, препарат, ингибируя миграцию лейкоцитов в очаг воспаления и метаболизм арахидоновой кислоты по липооксигеназному типу, оказывает выраженное противовоспалительное действие. Адапален — селективный топический ретиноид, осуществляющий свои эффекты только через ядерные 7-рецепторы эпителиоцитов верхних слоев эпидермиса, что делает невозможным развитие системных побочных эффектов.
В 2002 г. Международным экспертным советом по проблемам угревой болезни, в состав которого входят ведущие дерматологи из различных стран мира, в том числе и из России, был разработан алгоритм лечения акне. Согласно международному алгоритму препаратами первого выбора в наружном лечении угрей при легкой и средней степени тяжести являются местные ретиноиды в сочетании с антимикробными средствами [10].
Топические антимикробные средства значительно снижают микробную колонизацию и обладают выраженным противовоспалительным действием. К препаратам первого выбора из этой группы относят 5% гель бензоила пероксида (Базирон АС), обладающий мощным антимикробным действием, причем развития устойчивости микроорганизмов к препарату не происходит. Кроме того, бензоила пероксид обладает выраженным кератолитическим действием, а за счет комплекса акриловый кополимер/глицерин увлажняет, смягчает кожу и адсорбирует избыток кожного сала. Важным фактором является его отбеливающее действие, так как при разрешении элементов при акне очень часто остаются гиперпигментированные пятна 11.
Использование адапалена в сочетании с бензоила пероксидом в настоящее время является одним из наиболее эффективных методов терапии легких и среднетяжелых форм акне у подростков.
В отделении детей с болезнями кожи НИИ профилактической медицины и восстановительного лечения Научного центра здоровья детей РАМН была изучена клиническая эффективность и переносимость комбинированного использования адапалена и бензоила пероксида при угревой болезни у подростков.
Группу наблюдения составили 242 подростка 12-17 лет, страдающие легкой и среднетяжелой формами акне. Из них девочек было 109, мальчиков — 133. У 151 подростка отмечалась легкая форма заболевания, у 91 — среднетяжелая. Длительность заболевания на момент начала наблюдение варьировала от 2 мес до 7 лет.
Лечение включало комбинированную терапию топическими препаратами адапален и бензоила пероксид и традиционный уход за кожей. Ежедневно на ночь после предварительного очищения кожи на проблемные зоны наносился гель адапален, утром — гель бензоила пероксид. Клиническую эффективность определяли через 2 нед, 1 и 2 мес от начала лечения (рис. 4).
Рис. 4. Эффективность лечения акне у подростков при комбинированном применении топических препаратов адапален и бензоила пероксид
Эффективность проводимой терапии оценивали следующим образом: клиническая ремиссия — полное исчезновение всех элементов на коже; значительное улучшение — регресс элементов на 40-50%; улучшение — регресс элементов на 20-30%. Через 2 нед ремиссия была достигнута у 19 больных, через 3 мес — у 74, через 2 мес — у 131. Отсутствие эффекта не было отмечено ни у одного пациента. За время наблюдения побочные явления не были выявлены ни у одного подростка. Переносимость препаратов была хорошей.
Таким образом, комбинированное лечение угревой болезни у подростков топическими препаратами Дифферин и бензоила пероксидом является патогенетически обоснованным и высокоэффективным методом терапии легких и среднетяжелых форм акне у подростков.
Что такое комедоны (чёрные точки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алфимовой Валерии Дмитриевны, косметолога-эстетиста со стажем в 6 лет.
Над статьей доктора Алфимовой Валерии Дмитриевны работали литературный редактор Маргарита Тихонова , научный редактор Татьяна Репина и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Комедоны — это невоспалительные мелкие узелки белого или чёрного цвета, которые создают на коже ощущение неровности. Они возникают при закупорке устьев волосяных фолликулов. С остоят из клеток кожи — кератиноцитов, и кожного сала — себума.
![Закрытые и открытые комедоны]()
Обычно комедоны — это одно из проявлений акне. Но иногда они возникают самостоятельно [17] .
Основная причина появления комедонов — избыток кожного сала и нарушение кератинизации — образования и отшелушивания клеток кожи. Эти изменения приводят к появлению так называемой "пробки", которая заполняет сально-волосяной проток.
Факторы риска
Комедональная форма акне , как правило, возникает в период полового созревания — 12-16 лет . В это время у подростков формируется свой гормональный статус, который может повлиять на состояние кожи. Под воздействием гормонов она становится более жирной, что способствует развитию комедонов.
Но иногда комедоны образуются после 20 лет. Этому способствуют факторы, которые стимулируют выработку кожного сала. К таким факторам относят:
- наследственную предрасположенность;
- гормональные изменения;
- неправильный уход за кожей;
- неадекватное питание — чрезмерное употребление сладких, рафинированных, цельномолочных и мучных продуктов;
- частые стрессовые ситуации.
В основном работу сальных желёз регулируют гормоны. Поэтому пациентам с комедонами и другими проявлениями акне рекомендуется обратиться к эндокринологу ил гинекологу-эндокринологу. Он оценит гормональный статус и при необходимости поможет его скорректировать.
Усугубить течение комедональной формы акне могут эндокринные нарушения:
-
; ; — СПКЯ;
- гиперандрогению; ; и 2-го типа;
- инсулинорезистентность [12] .
Комедоны, появившиеся на фоне этих заболеваний, хуже поддаются лечению.
Предположительно к причинам развития комедонов относят нарушения работы пищеварительного тракта, такие как гастрит, язва желудка, дисбактериоз и др. Их взаимосвязь с акне подтверждается рядом исследований, но влияние таких заболеваний на появление комедонов пока не доказана [6] [18] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы комедонов
Комедоны хаотично располагаются на лице, декольте и спине. Их к оличество зависит от состояния организма и особенностей кожи: размера сальных желёз и количества выделяемого себума. Поэтому у кого-то на коже образуется всего 5-10 комедонов, а у кого-то — 100 и более элементов.

Из-за длительного присутствия комедона в сально-волосяном протоке запускается воспалительная реакция . В ней участвуют грибы рода Malassezia и бактерии рода Cutibacterium acne . В результате воспаления развиваются более тяжёлые формы акне.

Американская академия дерматологии выделяет четыре степени тяжести акне:
- I степень — наличие комедонов и до 10-ти папул — небольших розовых узелков , иногда с чёрной точкой в центре;
- II степень — сочетание комедонов и папул, появление не более 5-ти гнойничков — пустул;
- III степень — сочетание комедонов и папуло-пустулёзной сыпи, появление не более 5-ти узлов;
- IV степень — явное воспаление кожи с образованием болезненных узлов и кист [2] .
Патогенез комедонов
В основе образования комедонов лежит нарушение нормальной работы сальных желёз. Они расположены в глубоких слоях кожи, у корня волоса.
Сальные железы продуцируют собственный секрет — себум, или кожное сало. Продвигаясь вверх по сально-волосяному протоку , он создаёт на коже защитный барьер, придаёт ей эластичность, поддерживает нормальный уровень pH, способствует сохранению влаги.
Клетки, которые вырабатывают себум, постоянно обновляются: они смещаются в сторону устья сальной железы, постепенно накапливают секрет и разрушаются. Кератиноциты, которые выстилают в ыходной проток фолликула, тоже постоянно обновляются и отшелушиваются.
Когда функция сальных желёз нарушается, происходит следующее:
- Сальные железы начинают вырабатывать слишком много себума. Он превращается в густую липкую массу, которая полностью заполняет проток.
- Образование кератиноцитов усиливается, клеток становится больше. Они застревают в густом себуме и закупоривают выходной проток сальной железы.
Когда просвет канала полностью заполнен, содержимое сально-волосяного протока начинает давить на стенки канала. Устье протока расширяется, в итоге образуется комедон. В такой среде со временем активируется условно-патогенная флора. Она начинает поглощать избыток себума, который является для неё питательной средой. В результате сально-волосяной фолликул воспаляется — развивается акне [3] .
Наследственность, гормональные нарушения и питание
Генетическая предрасположенность к образованию комедонов может быть связана с одной из четырёх особенностей:
- большим размером сальной железы;
- гиперчувствительностью рецепторов сальных желёз к половым гормонам — андрогенам;
- гиперандрогенией — высоким уровнем андрогенов;
- повышенной активностью фермента 5-альфаредуктазы при нормальном уровне половых гормонов.
Последняя особенность связана с переходом андрогена в дигидротестостерон — ДГТ. Такой переход происходит под влиянием фермента 5-альфаредуктазы .
ДГТ контролирует активность сальных желёз и процесс кератинизации. Этот гормон связывается с андрогенными рецепторами по принципу "ключ-замок", где "ключ" — это гормон, а "замок" — это андрогенный рецептор. Но "открыть замок" можно только с помощью другого гормона — инсулина или инсулиноподобного фактора роста — IGF-1 [3] .
Сами по себе инсулин и глюкоза необходимы для организма. Их уровень повышается после употребления любых продуктов. Но при чрезмерном количестве сладостей, рафинированных и других продуктов концентрация инсулина и глюкозы становится больше. Причём сначала увеличивается уровень глюкозы в крови, а потом — инсулина. И дальше всё развивается по тому же сценарию, приводя к активной выработке кожного сала и образованию комедонов.
Уровень инсулина также повышается при употреблении цельномолочных продуктов. Инсулин связывается с андрогенными рецепторами и повышает уровень ДГТ. Этот гормон, в свою очередь, связывается с рецепторами сальных желёз и стимулирует выработку себума.
Поэтому людям, генетически склонным к повышенному салоотделению, следует быть особо осторожными и контролировать употребление сладостей, молочных и рафинированных продуктов.
Неправильный уход за кожей
Кожа, склонная к развитию комедональной формы акне, нуждается в грамотном уходе.
Мыло, жёсткие скрабы и спиртовые средства с поверхностно-активными веществами только травмируют кожу, приводя к появлению новых комедонов. Эти средства нарушают рН кожи — её защитный барьер, из-за чего она становится пересушенной. О рганизм будет пытаться восстановить кожный барьер, усилив выработку себума и образование кератиноцитов. Но это лишь усугубит состояние кожи.
Людям, склонным к образованию комедонов, также не рекомендуется пользоваться маслами, плотными кремами и массировать кожу. Плотные кремы и масла могут ещё больше закупорить сально-волосяной проток, а усиленное разминание, растирание и давление на кожу привести к обострению болезни.
Стресс
Стрессовые ситуации являются триггерным фактором комедональной формы акне [4] [5] . Это связано с выработкой нейромедиаторов, в частности субстанции Р. Это вещество передаёт сигнал, запускает процесс воспаления, расширяет сосуды и увеличивает проницаемость капилляров.
Сальные железы обладают повышенной чувствительностью к субстанции Р. Поэтому нейромедиаторы связываются с клетками сальных желёз и стимулируют их активность. В результате усиливается образование себума [7] .
Классификация и стадии развития комедонов
Комедоны бывают закрытыми и открытыми.
Закрытые комедоны — это белые подкожные узелки около 1 мм в диаметре. Из-за маленького отверстия в коже содержимое таких узелков почти не контактирует с внешней средой, а кератиноциты, которые образуются в устье протока, не могут "прорваться" на поверхность кожи и увеличивают давление внутри.
Иногда закрытые комедоны появляются у новорождённых в первые недели жизни. В этом возрасте болезнь проходит самостоятельно, лечение не требуется. В остальных случаях закрытые узелки перерастают в открытые комедоны [3] .

Открытые комедоны — это чёрные точки размером 0,5-1,0 мм . Причина их тёмного цвета — пигмент меланин и кислородное окисление содержимого комедона через большое отверстие в коже [1] . После исключения триггерного фактора они, как правило, перестают расти и исчезают.

Осложнения комедонов
Если не устранить триггерные факторы и вовремя не обратиться к дерматологу, комедоны могут увеличиться и привести к развитию более тяжёлых форм анке, таким как пустулы (гнойнички), узлы и кисты.

Узлы — это подкожные уплотнения. Чаще возникают на лице и спине. Кожа над узлами становится синюшной, истончается, в ней появляются отверстия, из которых выделяется гной. Заживают узлы с образованием рубцов.

Киста — это подкожное полостное образование. Оно формируются при расплавлении содержимого узла. Заживают с образованием грубых рубцов [9] .

Осложнения самолечения
Пациенты часто пытаются самостоятельно "выдавить" комедоны. Тем самым они рискуют травмировать кожу и сосуды. Эти повреждения могут привести к отёку, воспалению, присоединению бактериальной инфекции и поствоспалительному покраснению кожи — эритеме.
Поствоспалительная эритема — это длительно заживающее покраснение. Оно возникает из-за травмы сосудов при чрезмерном надавливании на поверхность кожи.

Вторичная бактериальная инфекция проникает в комедон через открытое устье фолликула. Она приводит к появлению гнойничковой сыпи.

Диагностика комедонов
Первым делом врач осматривает пациента и проводит пальпацию. Доктор определяет тип кожи и количество комедонов, оценивает место их расположения, размер и глубину залегания, осматривает кожу на наличие воспаления, узлов и кист.
При сочетании комедонов с акне тяжесть течения болезни оценивается по шкале Кука [2] [16] . Чем выше показатель, тем тяжелее течение:
- 0 баллов — на коже есть несколько небольших комедонов или папул, которые заметны только при близком рассмотрении;
- 2 балла — на коже есть несколько открытых или 20-30 закрытых комедонов, четверть лица покрыта небольшими папулами — до 6-12 штук;
- 4 балла — почти половина лица покрыта небольшими папулами или комедонами, на коже есть несколько пустул и больших выступающих комедонов;
- 6 баллов — примерно ¾ лица покрыто папулами и/или большими открытыми комедонами, есть множество пустул;
- 8 баллов — поражена почти вся площадь лица, особое внимание на себя обращают большие выступающие пустулы.
После осмотра доктор собирает полный анамнез — историю болезни, и затем назначает лечение.
Дифференциальная диагностика
Иногда комедоны похожи на образования, возникающие при гиперплазии сальных желёз — их доброкачественном увеличении. В этом случае образование представляет собой одну увеличенную сальную железу, дольки которой расположены вокруг сального протока. При надавливании на такое образование содержимое не выделяется.

Внешне напоминать комедоны могут плоские бородавки — наросты на поверхности кожи. Эти образования отличаются плоской формой, но при этом слегка выпуклые.

Бородавки и гиперплазия сальных желёз не связаны с образованием комедонов. Для устранения этих патологий используют другие способы коррекции.
Также комедоны нужно отличить от милиумов — эпидермальных или фолликулярных роговых кист. Эти кисты внешне напоминают небольшие узелки белого цвета. Часто они появляются на коже вместе с комедонами, но отношения к ним не имеют [13] .

Лечение комедонов
Основа лечения — индивидуальный подход. Первым делом врач разъясняет пациенту особенность его состояния и причину проявления комедонов. Затем проводит терапию, назначает лечение и корректирует домашний уход.
Вывести пациента из комедональной формы акне в продолжительную ремиссию может только комплексным подход. Он состоит из трёх этапов:
- назначение комедонолитиков;
- аккуратное удаление комедонов;
- нормализация питания.
Комедонолитики — это средства, которые предотвращают закупорку сально-волосяных протоков. Наиболее эффективным является ретинол , или ретиноевая кислота — форма витамина А. Это вещество стимулирует рост клеток, уменьшает сальные железы и объём вырабатываемого себума.
К другим комедонолитикам с доказанной эффективностью относят азелаиновую , салициловую и АНА-кислоту, цинк, серу и резорцин . Они регулируют салоотделение, убивают бактерии, уменьшают покраснение и отёчность кожи [7] .
Лечение стойких и распространённых комедонов проводится с помощью наружных средств, в состав которых входят ретиноиды, бензоилпероксид и азелаиновая кислота. При сочетании комедонов с папулами, пустулами, узлами и кистами доктор назначает изотретиноин для приёма внутрь. Все эти средства должны использоваться строго по показаниям и под наблюдением врача.
Механическое удаление комедонов выполняется дерматологом. Перед этим врач может назначить гигиеническую чистку лица — химический пилинг. Процедура позволяет избежать осложнений и улучшить текущее состояние кожи.

Нормализация питания направлена на исключение продуктов, которые стимулируют выработку кожного сала. Поэтому людям с жирным типом кожи, склонной к появлению комедонов, рекомендуют ограничить употребление цельномолочных продуктов и продуктов с высоким гликемическим индексом. Это позволит избежать излишней стимуляции сальных желёз.
Особенности домашнего ухода :
- Очищающее средство не должно пениться, содержать спирт и ПАВы — поверхностно-активные вещества. Стоит отдавать предпочтение мягким очищающим гелям или эмульсиям без масел.
- Тоник для дополнительного очищения и увлажнения должен быть мягким. Желательно, чтобы в его состав входил комедонолитик, например салициловая кислота.
- Крем не должен утяжелять кожу, делать её более жирной. Рекомендуется выбирать средство с более жидкой текстурой, без интенсивных жирных компонентов.
- Домашние пилинги и полирующие средства помогут регулярного поддерживать эффект лечения. Концентрация активных компонентов в них должна быть низкой. Жёсткие скрабы могут травмировать кожу, поэтому пользоваться ими не рекомендуется.
- Чтобы усилить действие косметических средств, можно воспользоваться сывороткой с активными компонентами.
- Для дополнительного очищения кожи от избытка жиров можно делать подсушивающие, салорегулирующие маски.
Все средства домашнего ухода должны содержать в себе АНА-кислоты, ретинол, салициловую кислоту, серу или цинк. Конкретную комбинацию ингредиентов назначает врач.
Прогноз. Профилактика
При соблюдении всех рекомендаций и устранении триггерных факторов комедональную форму акне можно устранить за несколько месяцев в зависимости от степени поражения.
Читайте также: