Дисхромические пятна при псориазе
Обновлено: 02.05.2024
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздравсоцразвития России, Краснодар
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздравсоцразвития России, Краснодар
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздравсоцразвития России, Краснодар
Клинико-морфологические особенности каплевидного псориаза
Журнал: Клиническая дерматология и венерология. 2012;10(5): 65‑71
Тлиш М.М., Сычева Н.Л., Фаустов Л.А. Клинико-морфологические особенности каплевидного псориаза. Клиническая дерматология и венерология. 2012;10(5):65‑71.
Tlish MM, Sycheva NL, Faustov LA. The clinical and morphological features of guttate psoriasis. Klinicheskaya Dermatologiya i Venerologiya. 2012;10(5):65‑71. (In Russ.).
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздравсоцразвития России, Краснодар
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздравсоцразвития России, Краснодар
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздравсоцразвития России, Краснодар
ГБОУ ВПО "Кубанский государственный медицинский университет" Минздравсоцразвития России, Краснодар
В большинстве случаев распознать псориаз не представляет особых трудностей. Диагностические сложности возникают при редко встречающейся форме псориатической болезни — каплевидном псориазе (КП). Это связано с тем, что высыпания при этой разновидности псориаза во многом сходны с таковыми при некоторых других кожных заболеваниях. В отечественных руководствах описание патоморфологической картины КП практически полностью отсутствует, хотя она имеет ряд особенностей [1, 2].
По данным литературы [1], КП встречается менее чем у 2% больных псориазом. Чаще болеют дети, а среди взрослых — лица моложе 30 лет. Не отмечается различий в частоте заболеваний мужчин и женщин. Подчеркивается, что у детей КП является одним из наиболее распространенных типов псориаза [3].
Клинически КП проявляется внезапно возникающими высыпаниями мелких (1—10 мм в диаметре) каплевидных, оранжево-розовых папул, обычно с мелкопластинчатым шелушением на поверхности. Высыпания часто сопровождаются небольшим зудом. Элементы КП обычно локализуются на туловище и проксимальных отделах конечностей. Они также могут располагаться на лице, ушах и коже волосистой части головы. Ладони и подошвы поражаются редко. Характерные для хронического псориаза изменения ногтей могут отсутствовать [4, 5].
Свежие высыпания КП обычно появляются в течение всего 1-го месяца болезни, они остаются неизменными на протяжении 2 мес, а затем постепенно исчезают [6]. Элементы сыпи регрессируют без образования рубчиков и оставляют после себя участки гиперпигментации или псевдолейкодермы. Приблизительно у 68% людей это заболевание переходит в хроническую форму [1]. Улучшение течения болезни приходится на летний период, а ухудшение — на холодное время года.
За 2—3 нед до начала высыпаний в 80% случаев КП предшествует стрептококковая инфекция верхних дыхательных путей (например, фарингит или тонзиллит) [7, 8]. Придается значение и перианальной стрептококковой инфекции у детей [9]. Подчеркивается значение иммунологической перестройки организма под влиянием предшествующей стрептококковой или другой инфекции. Повышенный риск возникновения КП отмечается у лиц с установленным семейным анамнезом этого заболевания [10].
Согласно данным литературы, спровоцировать появление КП могут β-гемолитический стрептококк (Streptococcus pyogenes) [11]; золотистый стафилококк (Staphylococcus aureus), некоторые виды грибов (Malassezia, Candida); вирус папилломы человека (ВПЧ), ретровирусы [12]. К возникновению заболевания могут иметь отношение иммуномодуляторы, а также такие медикаменты, как препараты лития, β-блокаторы, противомалярийные и нестероидные противовоспалительные препараты [12].
КП у больных может проходить без лечения в течение нескольких недель, поэтому его часто не устанавливают или неправильно диагностируют. Пациенты наблюдаются с такими ошибочными диагнозами, как каплевидный парапсориаз, розовый лишай Жибера, аллергический дерматит, экзема. Даже патогистологическое исследование элементов сыпи не всегда оказывается информативным в отношении КП. Обычно это связано с предшествующим лечением антибиотиками и топическими кортикостероидными препаратами. Кроме того, информативность биопсийного исследования для диагностики КП зависит от того, на какой стадии заболевания была произведена биопсия.
Отмеченные трудности в клинической и патоморфологической диагностике КП послужили основанием для проведения наших исследований, целью которых было выявить клинические и морфологические особенности КП, позволяющие дифференцировать это заболевание от сходных по клиническим проявлениям дерматозов, а также определить клинический этап течения КП, на котором выявляются наиболее значимые патогистологические изменения данного заболевания.
Материал и методы
Под нашим наблюдением находились 25 пациентов (16 женщин, 9 мужчин) с диагностированным КП. Возраст больных варьировал от 16 до 36 лет. Всем пациентам для уточнения диагноза под местной анестезией (0,5 мл 2% раствора лидокаина) была произведена панч-биопсия из пораженных участков кожи. У каждого больного исследовали не менее двух биоптатов. Аналогичное исследование проведено в отношении 6 больных с каплевидным парапсориазом, 5 больных с розовым лишаем Жибера и 12 с нумулярной экземой.
Биопсийный материал фиксировали в иммунофиксе с последующей этанолово-изопропаноловой проводкой биопсийного материала с помощью вакуумного процессора Milestone (RHS-1) и заключали в парафин.
Из парафиновых блоков готовили гистологические срезы толщиной 5 мкм, которые окрашивали гематоксилином и эозином по общепринятой методике [13] и исследовали с помощью светового микроскопа Nikon eclipse 80i с последующей микрофотосъемкой цифровой камерой DS-Fi1.
Результаты
Из 25 больных с КП у 20 пациентов заболеванию предшествовали бактериальные или острые респираторные вирусные инфекции. В анамнезе этих больных за 3—4 нед до появления кожных высыпаний отмечены острый тонзиллит, острый фарингит, острая респираторная вирусная инфекция, сопровождающиеся подъемом температуры. У 4 пациентов заболевание возникло в связи со стрессом.
У 4 больных псориазом болели родственники.

Кожная сыпь в виде множественных милиарных и лентикулярных папул розово-оранжевого и розово-красного цвета, размером 0,1—1,5 см, располагалась на коже туловища и конечностей; отдельные элементы выявлялись на лице, за ушами, на волосистой части головы. Папулы характеризовались мелкопластинчатым шелушением по всей поверхности (рис. 1, а) Рисунок 1. Клинические проявления КП. а — папулезные элементы с шелушением; б — папулезные элементы с шелушением по типу «воротничка»; в — ранние высыпания милиарных и лентикулярных папул практически без шелушения. или имели вид «воротничка» только по их периферии (см. рис. 1, б). При небольшой давности заболевания (1—2 нед) наблюдались милиарные и лентикулярные папулы с гладкой поверхностью (см. рис. 1, в). Иногда выявлялся симптом Кебнера. Только у одного больного, помимо высыпаний, на туловище имелись пустулезные элементы на ладонях и подошвах. У всех пациентов определялась характерная для псориаза псориатическая триада. Кроме того, у 5 человек выявлялся симптом «наперстка» на ногтях пальцев кистей, а у 4 были выявлены дистрофические изменения ногтевых пластинок. Незначительный кожный зуд отмечен у 14 больных.
В дифференциально-диагностическом плане мы руководствовались рядом особенностей клинических проявлений некоторых заболеваний, имеющих сходную с КП клиническую картину. В этом отношении нам чаще всего приходилось проводить дифференциальную диагностику с каплевидным парапсориазом, розовым лишаем Жибера и нуммулярной экземой.

Каплевидный парапсориаз проявляется довольно типичными узелковыми высыпаниями круглой или овальной формы величиной 2—10 мм (рис. 2, а), Рисунок 2. Дерматозы, имеющие сходную клиническую картину с КП. а — каплевидный парапсориаз; б — нумулярная экзема; в — розовый лишай Жибера. от светло-розового до буровато-красного цвета. Поверхность узелков покрыта плотной, сухой чешуйкой, прикрепленной в центре и отстающей по периферии по типу облатки. В этом заключается отличие от КП, при котором шелушение отмечается по всей поверхности элемента или по его краю. При осторожном поскабливании чешуйка при парапсориазе снимается, не ломаясь. Встречаются также папулы, не покрытые чешуйками. При поскабливании таких папул наблюдается отрубевидное шелушение («феномен скрытого шелушения»). При более интенсивном поскабливании на поверхности высыпания и вблизи от него на видимо здоровой коже появляются точечные кровоизлияния — симптом пурпуры. Инфильтрат в основании папул очень незначительный и прощупывается с трудом. Зуд, как правило, отсутствует. Высыпания обычно локализуются на боковых поверхностях туловища и конечностях, очень редко — на волосистой части головы, ладонях и подошвах. Иногда одновременно с папулами возникают розеолезные пятна, нередко покрытые пластинчатыми чешуйками. Через 3—4 нед папулы спонтанно уплощаются и регрессируют, оставляя временную пигментацию или псевдолейкодерму. Дети болеют каплевидным парапсориазом значительно реже, чем взрослые. У женщин он встречается в 2 раза чаще, чем у мужчин [14].
В отличие от КП, для нумулярной экземы характерен выраженный зуд. Чаще всего нумулярная экзема локализуется на тыле кистей рук, и только в отдельных случаях процесс может принять диссеминированный характер, когда на туловище и конечностях возникают распространенные эритематозные участки, на фоне которых мелкие везикулы и папулы образуют очаги до 4—5 см в диаметре. Форма очагов круглая, похожая на монету. Цвет очагов поражения — от розового до темно-красного (см. рис. 2, б). На их поверхности отмечается обильное капельное мокнутие с образованием корок. Вследствие расчесов возникают экскориации. Заболевание склонно к рецидивам.
При розовом лишае Жибера, который также наблюдается у лиц в возрасте 10—30 лет, в отличие от псориаза отсутствуют типичные псориатические феномены. Заболевание часто начинается с первичной «материнской» бляшки. Характерен так называемый «инкубационный период» с последующей генерализацией сыпи, а также в основном пятнистый, а не папулезный характер элементов. Они имеют овальную форму (см. рис. 2, в) с шелушением в виде смятой папирусной бумаги. Сыпь располагается преимущественно по линиям Лангера. Болезнь обычно не поражает волосистую часть головы, лицо, кисти рук и стопы. Кожные проявления сравнительно быстро регрессируют. Затруднения в дифференциальной диагностике чаще возникают в начальной стадии заболевания, когда псориатические элементы имеют вид пятен без заметного инфильтрата [5]. У большинства пациентов удается отметить выраженный сезонный характер заболевания с обострениями, которые наиболее часто встречаются в осенне-зимний период [14].

Основными гистологическими признаками бляшечного псориаза являются паракератоз, акантоз эпидермиса в области межсосочковых отростков, а над сосочками истончение мальпигиевого слоя и, кроме того, удлинение и отечность дермальных сосочков. В сосочках и в верхней трети дермы отмечались расширенные и извитые капилляры и лимфогистиоцитарные инфильтраты с примесью нейтрофилов. При КП выявлялись морфологические признаки, свойственные раннему псориазу. Они характеризовались более выраженными воспалительными инфильтратами и менее выраженным акантозом по сравнению с хроническим бляшечным псориазом [1, 2]. В ранних элементах (милиарные папулы, папулы с гладкой поверхностью) выявлялись отек сосочкового слоя дермы и расширение капилляров с наличием лимфоцитарного инфильтрата, окружающего капилляры. Отмечались эритроцитарные экстравазаты. Наблюдался ортокератоз, покрывающий участки паракератоза с наличием свободно расположенных нейтрофилов. Экзоцитоз лейкоцитов распространялся на эпидермис, где развивался небольшой очаговый спонгиоз (рис. 3, а). Рисунок 3. Морфологическая картина КП. Окрашивание гематоксилином и эозином (×100). а — ранний псориаз. Паракератотические массы с нейтрофилами. Умеренный акантоз, очаговый спонгиоз, повышенная митотическая активность в эпидермисе. Расширенные капилляры на концах дермальных сосочков. Периваскулярные лимфоцитарные инфильтраты с примесью нейтрофилов; б — псориазиформная гиперплазия эпидермиса. Вакуольная дистрофия зернистого слоя. Расширенные капилляры в дермальных сосочках; в — псориазиформный акантоз. Участки агранулеза под паракератотическим слоем; г —формирующиеся микроабсцессы Мунро под участками паракератоза. Экстравазаты эритроцитов в сосочках дермы; д — экзоцитоз нейтрофилов в псориазиформный эпидермис – «папиллярные брызги» (слева). Микроабсцессы Мунро. Периваскулярные лимфогистиоцитарные инфильтраты с примесью нейтрофилов; е — выраженный экзоцитоз нейтрофилов с образованием спонгиоформной пустулы Когоя в верхних отделах эпидермиса.
В полностью развитых шелушащихся папулах при КП зернистые клетки эпидермиса выглядели вакуолизированными (см. рис. 3, б). После их лизиса определялись очаги агранулеза с последующим формированием участков паракератоза (см. рис. 3, в). Нейтрофилы были не только разбросаны по ортокератотическим массам рогового слоя, но и располагались на поверхности паракератотических масс. В результате накопления нейтрофилов в паракератотическом слое формировались микроабсцессы Мунро (см. рис. 3, г), как результат миграции нейтрофилов из папиллярных капилляров через толщу эпидермиса с последующей их группировкой в паракератотических массах. Это получило название феномена «папиллярных брызг» (squirting papillae; рис. 3, д) [1].
В некоторых случаях выраженный экзоцитоз нейтрофилов с их концентрацией в верхней части шиповатого слоя приводил к образованию небольших спонгиоформных пустул Когоя (см. рис. 3, е). В эпидермисе отмечалась повышенная митотическая активность. Он становился все более гиперпластическим. Обнаруживались отечные дермальные сосочки с расширенными и извитыми капиллярами. Периваскулярно располагались умеренные инфильтраты из лимфоцитов, гистиоцитов с небольшой примесью нейтрофилов и единичных эозинофилов, а также эритроцитарные экстравазаты.
На основании описанной гистологической картины, патогномоничной для периода заболевания, характеризующейся появлением ранних шелушащихся папул, может быть подтвержден диагноз псориаза.

Дифференциальная диагностика КП с каплевидным парапсориазом, розовым лишаем Жибера, нумулярной экземой при исследовании биоптатов основывалась на анализе гистологических признаков, позволяющих различить эти заболевания. Например, при каплевидном парапсориазе, так же как и при КП, могут наблюдаться паракератоз, акантоз, миграция клеток инфильтрата в паракератотический слой. Однако в отличие от КП выявляются более выраженный очаговый спонгиоз и вакуольная дистрофия базального слоя эпидермиса, а в дерме присутствуют густые муфтообразные лимфогистиоцитарные инфильтраты и изменения стенок сосудов, характерные для васкулита (рис. 4, а) [15]. Рисунок 4. Морфологическая картина дерматозов, имеющих клинически сходные высыпания с КП. Окрашивание гематоксилином и эозином (×40). а — каплевидный парапсориаз; б — розовый лишай Жибера; в — нумулярная экзема.
При розовом лишае Жибера гистологические изменения очень напоминают ранний псориаз, однако участки спонгиоза и небольшие пузырьки в шиповатом слое, экзоцитоз лимфоцитов и диапедез эритроцитов в эпидермальные сосочки служат отличительными признаками (см. рис. 4, б) [2].
При нумулярной экземе более выражен экссудативный компонент – спонгиоз в шиповатом слое эпидермиса вплоть до образования пузырьков и пустул в верхних отделах эпидермиса, а также более выраженная воспалительная клеточная инфильтрация дермы (см. рис. 4, в) [15].
Выводы
К клиническим особенностям кожных проявлений при КП относятся внезапность появления обильной мелкой папулезной сыпи, покрытой мелкопластическими чешуйками, локализация высыпаний в основном на коже туловища и конечностей, частое предшествование болезни острой инфекционной патологии верхних дыхательных путей с лихорадочным симптомом.
Морфологические особенности КП особенно наглядно проявляются при наличии развитых шелушащихся папул. К ним относятся умеренный акантоз, наличие нейтрофилов в ортокератотических массах рогового слоя и на поверхности паракератотических масс, формирование микроабсцессов Мунро, вакуолизация зернистых клеток с формированием очагов агранулеза, повышенная митотическая активность в эпидермисе, феномен «папиллярных брызг» (squirting papillae).
Приведенные основные клинические и морфологические признаки позволяют дифференцировать КП от сходных по клиническим проявлениям дерматозов. При этом наибольшей ценностью в верификации КП обладает биопсийная диагностика именно в тот период, когда появляются ярко выраженные шелушащиеся папулы (3-4 нед от начала заболевания).

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Пятна при псориазе – папулосквамозном кожном заболевании – могут варьироваться по своей морфологии, распределению и степени тяжести. Но при любой разновидности этого хронически протекающего дерматоза его первые признаки проявляются высыпаниями в виде пятен.

[1], [2], [3], [4], [5], [6]
Причины пятен при псориазе
Притом что ключевые причины образования пятен при псориазе окончательно не установлены, в современной дерматологии придерживаются наиболее убедительной версии – аутоиммунной природы гиперпролиферации и аномальной дифференцировки кератиновых клеток кожи. Это подтверждается не только наличием псориаза в семейных анамнезах, но и выявленными связями нарушений при данной патологии с аберрациями генетических локусов PSORS на 12-ти хромосомах.
Так, наиболее сильная корреляция установлена для локуса PSORS-1 на коротком плече хромосомы 6 в области 6p21.3, где сосредоточены гены, кодирующие белки, которые контролируют реакцию клеток иммунной системы на инородные гены и обеспечивают функции лейкоцитарного антигена человека (HLA).
Важнейшая функция кожи человека – иммунная, поэтому в результате генетических факторов развивается гипертрофированная реакция местного иммунитета, которая проявляется в виде образования пятен при псориазе. Локальная защитная реакция начинается с синтеза Т- и В-лимфоцитами, макрофагами, тучными клетками, нейтрофилами, гистиоцитами, базофилами комплекса цитокинов – медиаторов воспаления: простагландинов (Е1, Е2, Т2а); интерлейкинов IL-5, IL-6, IL-8; лейкотриенов; фактора некроза опухоли альфа (TNFα), который стимулирует образование воспалительного очага; трансформирующего фактора роста альфа (TGFα) и др.
Кроме того, сами кератиноциты, включаясь в активированный цитокинами внутриклеточный аутоиммунный процесс, начинают синтезировать инициирующие усиленный рост клеток интерлейкины (IL-1α и IL-1β); повышающий скорость белкового синтеза эпидермальный фактор роста (EGF); способствующий пролиферации клеток фактор роста нервов (NGF).
В итоге все это многократно повышает экспрессию базальных кератиноцитов и скорость их миграции в верхние слои эпидермиса, что и нарушает физиологический процесс кератинизации (ороговения) на отдельных участках кожных покровов. Именно таким на сегодняшний день представляется патогенез появления пятен при псориазе – локализованных утолщений рогового слоя кожи. Его пластинчатое отслоение (дескватамация) на поверхности высыпаний обусловлено ускоренным ороговением кератиноцитов. А в результате активизации окончаний чувствительных нервных С-волокон кожи повышается выработка нейропептидов, субстанции Р и сосудорасширяющего кальцитонинового полипептида CGRP, которые вызывают стойкую гиперемию высыпаний – красные пятна при псориазе.

[7], [8]
Симптомы
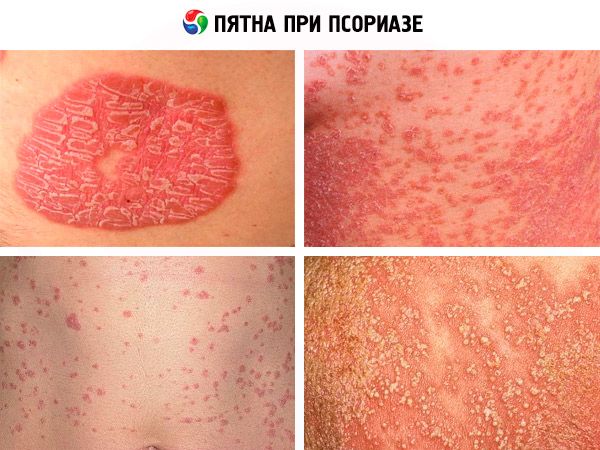
Пятна при псориазе имеют несколько модификаций и соответствующие им симптомы. При самом распространенном вульгарном псориазе пятна имеют вид бляшек, которые сначала появляются в виде плоских четко отграниченных эритематозных макул – округло-овальных, диаметром менее 1 см – или плотных красных папул, которые чуть возвышаются над здоровой кожей. Обычно они появляются на локтях, коленях, нижней части спины и на голове (на волосистой части), а затем и на любых других участках тела, но почти всегда симметрично.
Увеличиваясь в размере на прогрессирующей стадии заболевания, эти красные пятна при псориазе могут сливаться с образованием бляшек до нескольких сантиметров в диаметре. Некоторые красные пятна окаймлены «гало» бледной кожи (кольцом Воронова). Этиологию данного симптома дерматологи усматривают в выбросе в кровь веществ, ингибирующих повышение уровня простагландинов, расширяющих капилляры кожи. Однако когда болезнь прогрессирует, окружающие папулы кольца имеют розовую окраску и являются границей зоны воспалительного процесса.
Довольно быстро пятна становятся более плотными и рельефными, а их верх покрывается серебристо-белыми чешуйками (ороговевшими клетками кожи, по виду схожими со стружками стеарина). И такая бляшка – стеариновое пятно при псориазе – характерный признак заболевания. В прочем, как и следующий симптом, который заключается в усилении десквамации после попытки соскоблить чешуйки ногтем. Мало того, под соскобленными ороговевшими клетками кожи пациент видит влажную блестящую пограничную (терминальную) пленку интенсивно розового цвета – видоизмененный по структуре эпидермис. И здесь же проявляется еще один симптом пятен при псориазе – симптом Ауспица в виде выступающих мелких капель крови.
Вид пятен изменяется в зависимости от стадии псориаза, и в период регрессии заболевания, бляшки уменьшаются, бледнеют, становятся плоскими и перестают шелушиться. На данной стадии на том месте, где были рассосавшиеся бляшки, появляются либо обесцвеченные, почти белые пятна после псориаза (из-за отсутствия пигмента меланина в поврежденном аутоиммунным процессом эпидермисе), либо более темные пигментные пятна после псориаза. В последнем случае причина может быть связана с более активным состоянием меланоцитов (клеток кожи, вырабатывающих пигмент) у отдельных пациентов, а также с более высоким уровнем гипофизарного меланокортина (MSH) и адренокортикотропного гормона (АКТГ).
К кому обратиться?
Диагностика пятен при псориазе
Кроме типичных пятен при псориазе, высыпания могут иметь другие морфологические подтипы:
- очень мелкие гиперемированные папулы, характерные для точечного псориаза;
- сыпь в форме мелких (2-10 мм) узелков при каплевидной форме заболевания (наиболее характерной для детей);
- пятна в виде колец с неповрежденной кожей внутри них (кольцеобразный псориаз, в большинстве случаев встречается в педиатрической практике);
- красно-оранжевые пятна, покрытые не чешуйками, а уплотненными многослойными корками грязно-желтого цвета, под которыми обнажается мокнущая кожа, бывают при так называемом экссудативном псориазе;
- конусообразные пятна-бляшки 2-5 см на руках и ногах (в зоне отека кожи возле суставов) с сильно выраженным гиперкератозом, напоминающие раковины устриц, могут называть рупиоидным псориазом;
- если на красном псориатическом пятне, локализованном на ладонях рук или подошвах ступней, возникают мелкие пустулы, которые усыхают до гнойных корок; кожа болезненна, и воспаленное место вызывает сильное жжение, то специалисты диагностируют пустулезную форму псориаза. А при расширении зоны поражения и лихорадке речь может идти о генерализованном пустулезном псориазе.

[9], [10], [11], [12], [13]
Дифференциальная диагностика
Как проводится диагностика псориаза, и для чего необходима дифференциальная диагностика – подробнее читайте в публикации Вульгарный псориаз

[14], [15], [16], [17], [18], [19]
Лечение пятен при псориазе
Поскольку системная терапия псориаза в настоящее время ограничивается длительным приемом всего нескольких препаратов, имеющих серьезные побочные эффекты (о них речь пойдет ниже), то лечение пятен при псориазе средствами наружного применения, то есть симптоматическое лечение псориаза – наиболее применяемая тактика ведения пациентов с данным диагнозом.
Предлагаем подробную публикацию – Псориаз, в которой вы найдете описание лечебных методик, в том числе физиотерапевтическое лечение псориаза.
Что нужно и можно применять наружно для уменьшения пятен при псориазе, подробно изложено в статьях – Кремы от псориаза и Негормональные мази от псориаза
А если местное лечение не улучшает состояния кожи, то в арсенале дерматологов есть такие лекарства, как Метотрексат, Циклоспорин и Ацитретин.
Метотрексат является подавляющим иммунную систему антиметаболиком, который может быть назначен (перорально или путем инъекции один раз в неделю) – взрослым с тяжелыми формами псориаза или псориатического артрита. Данный препарат помогает уменьшить симптомы псориаза через пять-шесть недель с начала применения, но некоторым приходится принимать Метотрексат в течение полугода. Среди побочных действий этого средства отмечают тошноту, усталость, головные боли, повышенную чувствительность к солнечному свету. Кроме того, существует значительный риск повреждения печени у пациентов, принимающих Метотрексат, и примерно у одного пациента из двухсот развивается цирроз печени.
Циклоспорин относится к препаратам-иммунодепрессантам и тормозит активность иммунных клеток, замедляя пролиферацию кератиноцитов. Как правило, препарат обеспечивает некоторое облегчение в течение нескольких недель и достигает стабильного уровня контроля высыпаний в течение трех-четырех месяцев. Однако применение Циклоспорина может увеличить риск развития почечной дисфункции, рака кожи и других тяжелых патологий.
А лекарство Ацитретин (др. торговое название Неотигазон) – это ретиноид, производное витамина А, которое принимается внутрь по одной капсуле ежедневно в течение двух-четырех месяцев. Возможные побочные действия выражаются в виде гипервитаминоза A (повышенной ломкости ногтей, выпадения волос, шелушение кожи на всем теле, мышечных и суставных болей, увеличения содержания кальция в крови и др.).
В качестве альтернативы рекомендуются другие ретиноидные препараты – Изотретиноин (Аккутан, Роаккутан) или Этретинат (Тигазон). Стандартная суточная доза – по 0,1 мг на каждый кг массы тела; максимальная длительность приема составляет 4 месяца (с двухмесячным перерывам перед следующим курсом лечения). Ретиноиды, как и остальные системные препараты, используемые в лечении псориаза, абсолютно противопоказаны при беременности и лактации.
Если вас интересует народное лечение пятен при псориазе, читайте материал – Лечение псориаза в домашних условиях
Эритема дисхромическая стойкая
Синонимы: дерматоз пепельный или пепельно-серый, пигментация пятнистая стойкая, пигментация идиопатическая пятнистая, эритема меланодермическая фигурная хроническая.
Определение. Приобретенный дерматоз неясного генеза с характерной гиперпигментацией.
Историческая справка. Первое описание заболевания выполнил дерматолог Cienfuegos Oswaldo Ramirez (1924-1985) в 1957 г. под названием «пепельно-серый дерматоз». В ноябре 1959 г. С. О. Ramirez доложил об этом заболевании на втором Конгрессе дерматологов Центральной Америки в г. Гватемала. С 1959 г. по 1960 г. J. Convit, F. Kardel-Vegas и G. Rodriguez наблюдали 5 пациентов из Венесуэлы.
В статье, опубликованной ими в 1961 г., было подробно описаны клинические, гистологические и лабораторные показатели у данных больных, оценены результаты лечения. Они расценивали это заболевание как новый вариант стойкой эритемы и колебались между термином «эритема хроническая фигурная меланодермическая» и названием, которое предложил М. В. Sulzberger, — «эритемадисхромическая стойкая». Американский дерматолог профессор Marion Baldur Sulzberger (1895—1983) предложил наиболее употребляемый в настоящее время термин «эритема дисхромическая стойкая».
Он обратил внимание на вариабельность окраски, которая колебалась от пепельно-черной и голубовато-серой до коричнево-серой и красной. В некоторых случаях М. В. Sulzberger видел гипопигментацию. В настоящее время известно около 15 синонимов этого заболевания.
Этиология и патогенез. Высказываются различные точки зрения на возможные механизмы развития дерматоза. Авторы J. R. Person и R. S. Rogers считали, что «пепельный дерматоз» является следствием воспалительного процесса в коже, имеющим в основе базальноклеточный апоптоз. У всех 9 пациентов, наблюдавшихся данными авторами, при гистологическом исследовании выявлялась вакуолизация базальных клеток эпидермиса. При прямой иммунофлюоресценции обнаружено отложение IgM в дермоэпидермальной пограничной зоне.
Другие авторы предполагают, что причинами заболевания являются инфекции (глистная инвазия, ВИЧ и другие), попадание в организм токсинов (нитрата аммония, кобальта, пестицидов, фунгицидов). Возможна токсико-аллергическая природа заболевания (описаны случаи, развившиеся после применения лекарственных препаратов, косметических средств, пищевых продуктов). Дискутируется роль эндокринных нарушений, иммунных сдвигов (болезни щитовидной железы и другие). Существует мнение, что дерматоз представляет собой вариант пигментной формы красного плоского лишая.
Не исключается полиэтиологический характер заболевания. Чаще заболевание регистрировалось у лиц латиноамериканского происхождения, проживающих в Центральной Америке, реже описывались случаи у пациентов из США, Японии и Европы.
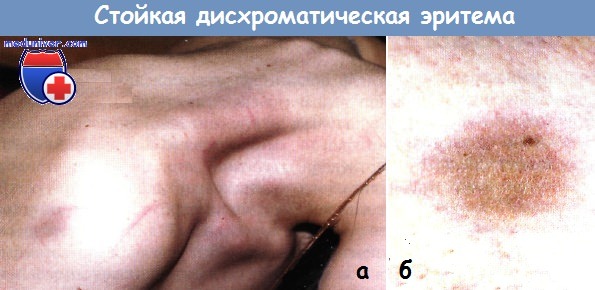
а - Стойкая дисхромическая эритема у пациентки 25 лет.
Очаги гиперпигментации в надключичной области слева и в верхней трети левого плеча.
б - Та же пациентка с очагом поражения в области бедра.
Возраст и пол. Возникает в любом возрасте (от 4,5 до 75 лет), но чаще у молодых женщин (до 40 лет).
Элементы сыпи. Овальные, округлые пятна или бляшки с неровными краями и гладкой поверхностью, диаметром от 0,2 до 2—10 см. Высыпания не шелушатся, не сливаются. На начальном этапе вокруг гиперпигментированных пятен может наблюдаться нерезко выраженный и слегка возвышающийся розовый узкий венчик. В поздней стадии этот периферический венчик исчезает или замещается гипопигментацией. Это акцентирует центральную пигментацию. Иногда очаги поражения имеют полиморфный внешний вид (одновременное сочетание гипер- и гипопигментированных участков). Субъективные ощущения обычно отсутствуют, иногда отмечается незначительный зуд.
Цвет. Может иметь различные оттенки (пепельно-серый, грязно-бурый, темно-коричневый, коричнево-голубой, слегка синюшный).
Локализация. Чаще на лице, на проксимальных отделах верхних конечностей, шее, туловище, реже на бедрах. На слизистых, ладонях и подошвах высыпания не отмечаются. Часто прослеживается расположение пятен по линиям Лангера. Иногда процесс может быть унилатеральным или линейным.
Гистология. В эпидермисе — небольшой гиперкератоз с ортокератозом, иногда более выраженным в устьях фолликулов, акантоз, вакуольная дегенерация базальных клеток и уменьшение количества меланоцитов в базальном слое. В дерме — умеренно выраженные периваскулярные инфильтраты из гистио- и лимфоцитов, в верхних отделах — множественные макрофаги, содержащие большое количество зерен меланина. Эти зерна полностью маскируют клеточные ядра. В некоторых описаниях случаев заболевания приводится гистологическая структура, соответствующая красному плоскому лишаю (гиперкератоз, гипергранулез, неравномерный акантоз, клеточный инфильтрат в дермоэпидермальной зоне).
Иммунофлюоресцентным методом обнаружены зернистые депозиты IgM в области дермоэпидермального соединения. Электронная микроскопия выявляет поражение кератиноцитов, межклеточный отек, западение (втягивание) десмосом, разрыв базальной мембраны и дермальный меланофагоцитоз. В дерме много меланофагов, состоящих из скопления меланосом, заключенных в лизосомальных мембранах.
Диагноз ставят по анамнестическим, клиническим и гистологическим данным.
Дифференцируют с гемохроматозом, фиксированной лекарственной эритемой, пигментной формой красного плоского лишая, мастоцитозом, пятнистым амилоидозом, очаговой склеродермией, сифилисом.
Течение и прогноз. Заболевание может начаться внезапно с появления множественных высыпаний или развиваться постепенно с возникновения одного или нескольких элементов. Течение длительное, иногда отмечают самопроизвольное разрешение очагов в сроки от 2-3 месяцев до 1,5-2 лет. Общее состояние не нарушается. Патология со стороны внутренних органов не выявляется.
Лечение. Антибиотики, кортикостероиды, сульфоны, антималярийные, нестероидные антифлогистики неэффективны. Возможно излечение после санации очагов хронической инфекции. Назначают отбеливающие кремы с гидрохиноном, скинорен. Отмечаются хорошие результаты в лечении при использовании узкополосного УФО. Представляется клиническое наблюдение с данной нозологической формой.
В 25 лет внезапно появились очаги не ярко выраженной гиперпигментации. К дерматологу впервые обратилась через 3 месяца. При осмотре очаги коричневато-синюшной окраски локализовались в надключичной области слева, верхней трети левого плеча и нижней трети бедра. Проводилась дифференциальная диагностика между стойкой дисхромической эритемой и склеродермией. При гистологическом исследовании — эпидермис с небольшим гиперкератозом и акантозом. В верхних слоях дермы умеренно выраженная периваскулярная инфильтрация преимущественно лимфоцитами и скопление меланина.
На основании характера поражения кожи и результатов патоморфологического исследования диагностирована стойкая дисхромическая эритема. Назначена наружная терапия скинореном. Через 3 месяца очаги поражения разрешились.
В некоторых случаях какую-либо нозологическую форму меланиновых меланозов установить не удается, несмотря на проведение всестороннего обследования пациента с выполнением гистологического исследования. Представляется следующее клиническое наблюдение.
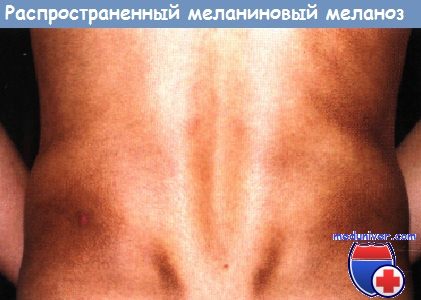
Распространенный меланиновый меланоз неясного генеза у пациента 24 лет.
В 23 года возникли очаги гиперпигментации в области спины и поясницы. Очаги медленно увеличивались в размерах. Не лечился. Через 9 месяцев от начала развития болезни госпитализирован в дерматологическое отделение госпиталя. Патологический кожный процесс был распространенным, имелись обширные участки гиперпигментации, расположенные ниже лопаточных областей до ягодиц. Проведено углубленное обследование. Патологии со стороны внутренних органов не выявлено. По характеру поражения кожи проводилась дифференциальная диагностика между стойкой дисхромической эритемой и идиопатической атрофодермией Пазини—Пьерини.
При гистологическом исследовании кожа, покрытая эпидермисом обычной толщины со слабым фиброзом и очаговым скоплением меланофагов в дерме. Воспалительной инфильтрации нет. Морфологическая картина наиболее соответствует меланодермии. Установлен диагноз — распространенный меланиновый меланоз в области туловища неясного генеза. Эффекта от лечения не отмечалось.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
а) Пример из истории болезни. 19-летний юноша, четыре года страдающий бляшечным псориазом, обратился к врачу с жалобами на поражение ногтей нескольких пальцев. Пациент особенно обеспокоен недавно появившейся зеленоватой окраской ногтя пятого пальца.
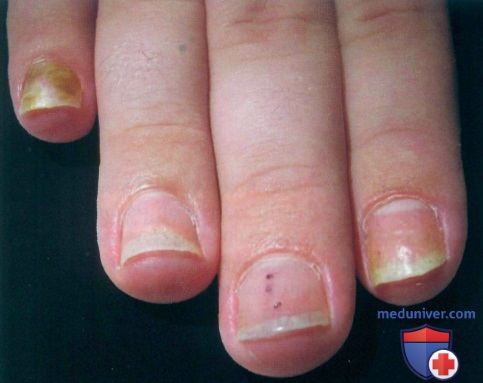
У пациента, страдающего псориазом ногтей, отмечаются симптом «масляного пятна» (второй палец), ногтевые вдавления (второй и третий палец), онихолизис (второй, четвертый и пятый палец) и вторичная псевдомонадная инфекция (пятый палец)
б) Распространенность (эпидемиология):
• Псориаз является наследственным заболеванием кожи с многочисленными клиническими проявлениями. Миллионы людей во всем мире страдают этим заболеванием, при этом его вероятность повышается с возрастом.
• Поражение ногтей отмечается почти у 50% больных псориазом и сопутствует псориазу кожи в большинстве случаев, хотя кожу, окружающую пораженные ногти, патологический процесс не затрагивает. Псориатическая болезнь ногтей без явных изменений кожи наблюдается у 1-5% больных псориазом. Предполагается, что пациенты с поражением ногтей чаще страдают сопутствующим артритом.
• Наиболее частым изменением ногтей у больных псориазом является «наперстковидная истыканность» ногтевой пластинки.
в) Этиология (причины), патогенез (патология):
• Проксимальный отдел ногтевой матрицы формирует поверхностную часть ногтевой пластинки, так что его поражение приводит к «наперстковидпой истыканности» последней. Размеры вдавлений варьируют от ямочек размером с булавочную головку до обширных перфорированных очагов, Вдавления на ногтевой пластинке могут наблюдаться и у лиц, не страдающих псориазом.
• Продольное поражение матрицы вызывает продольную ребристость или расщепление ногтя. При поперечном поражении могут возникать одиночная или множественные линии «остановки роста» (линии Бо). Псориатическое поражение промежуточной части ногтевой матрицы приводит к лейконихии и ослаблению целостности ногтевой пластинки.
г) Клиника и постановка диагноза:
• При наличии характерных псориатических признаков, сосуществующих с псориазом кожи, диагноз псориаза ногтей обычно однозначен. При осмотре псориаз ногтей часто трудно отличить от онихомико-за. Точный диагноз позволяют установить микроскопическое (с КОН) и культуральное исследование на грибы. Однако если полученные результаты противоречат клинической картине, может потребоваться исследование фрагмента ногтевой пластики на грибы с окрашиванием по методу Шиффа - PAS. Псориаз и онихомикоз могут наблюдаться одновременно.
• Псориаз в области гипонихия вызывает подногтевой гиперкератоз и дистальный онихолизис. Травма может способствовать усилению этого процесса. В некоторых случаях возникает вторичная микробная колонизация кандидозными или псевдомонадными микроорганизмами.
• Обширное поражение зародышевого слоя матрицы может стать причиной нарушения целостности ногтя и появления поперечной (горизонтальной) ребристости.
• Псориаз вызывает расширение и извилистость сосудов дермы, что в ногтевом аппарате связано с подлог тевыми геморрагиями ногтевого ложа, вызванными фокусами капиллярного кровотечения. В итоге внесосудистая кровь попадает между продольными желобками ногтевого ложа, а расположенная сверху ногтевая пластинка растет в дистальном направлении. Подногтевые геморрагии псориатических ногтей являются аналогом кожного признака Ауспитца.
Псориаз ногтей с характерной «наперстковидной истыканностью», онихолизисом, признаком «масляного пятна» и продольной ребристостью. Фотография ногтей выполнена на фоне бляшки серебристого цвета на колене Псориаз ногтей с онихолизисом и признаком «масляного пятна» у молодой женщины. Обратите внимание, что дистальная часть ногтевых пластинок не прикреплена к ногтевому ложу, и там, где ноготь потерял сцепление, наблюдается коричневая пигментация Псориаз ногтей с онихолизисом, вдавлениями и поперечной ребристостью Псориаз ногтей с признаком «масляного пятна» (или бляшки лососевого цвета) Хрупкие ногти с коричнево-белыми продольными полосами и зазубринами дистального края ногтевой пластинки у женщины с болезнью Дарье (фолликулярным дискератозом)
д) Дифференциальная диагностика псориаза ногтей:
• Онихомикоз служит причиной дистального онихолизиса и гиперкератоза, проявляется аналогично псориазу и может сосуществовать с ним.
• Болезнь Дарье (фолликулярный дискератоз) является аутосомно-доминантным заболеванием, обусловленным аномальной кератинизацией и потерей адгезии между эпидермальными клетками. В типичных слу чаях проявляется в возрасте 20-30 лет гинсркератотическими желто-коричневыми жирными на вид папулами, сливающимися в веррукозно-подобные бляшки с себорейной локализацией. На ногтях могут отмечаться красно-белые продольные полосы, подногтевой гиперкератоз и зазубрины дистального края. Течение заболевания хроническое и персистирующее.
• Гнездная алопеция иногда является причиной точечного поражения ногтя. Как правило, точечные углубления при псориазе, имеющие широкое основание, более неравномерны, чем мелкие ямочки геометрической формы при гнездной алопеции.
• Неопластические и диспластические заболевания могут стать причиной псориазиформных изменений на одном ногте. Болезнь Боуэна, плоскоклеточная карцинома и обыкновенные бородавки нередко проявляются в виде изолированных подногтевых или околоногтевых бляшек, которые иногда сопровождаются деструкцией ногтевой пластинки. Установить точный диагноз помогает биопсия.
Псориаз - хроническое системное заболевание с генетической предрасположенностью, провоцируемое рядом эндо и экзогенных факторов, характеризующееся гиперпролиферацией и нарушением дифференцировки эпидермальных клеток [1,2].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Псориаз
Код протокола:
Код (коды) МКБ Х:
L40 Псориаз:
L40.0 Псориаз обыкновенный;
L40.1 Генерализованный пустулезный псориаз;
L40.2 Акродерматит стойкий (аллопо);
L40.3 Пустулез ладонный и подошвенный;
L40.4 Псориаз каплевидный;
L40.5 Псориаз артропатический;
L40.8 Другой псориаз;
L40.9 Псориаз неуточненный
Сокращения, используемые в протоколе:
ДБСТ-диффузные болезни соединительной ткани;
БР-болезнь Рейтера;
СОЭ – скорость оседания эритроцитов;
СФТ – селективная фототерапия;
УФТ – узкополосная фототерапия;
ПУВА - терапия - сочетание длинноволнового ультрафиолетового (320-400 нм) облучения и приема фотосенсибилизаторов внутрь;
МНН – международное непатентованное название;
Мл – миллилитр;
Мг – миллиграмм;
АсАТ – аспартатаминотрансфераза;
АлАТ – аланинаминотрансфераза;
СОЭ – скорость оседания эритроцитов;
ОАК – общий анализ крови;
ОАМ – общий анализ мочи.
Дата разработки протокола: май 2012 г.
Категория пациентов: взрослые и дети с характерными клиническими проявлениями – мономорфная папулезная сыпь розовато-красного цвета, покрытая серебристо-белыми чешуйками.
Пользователь протокола: врач-дерматовенеролог кож-вен диспансера.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
Псориаз подразделяют на следующие основные формы:
- Вульгарный (обыкновенный);
- Экссудативный;
- Псориатическая эритродермия;
- Артропатический;
- Псориаз ладоней и подошв;
- Пустулезный псориаз.
Выделяют 3 стадии заболевания:
- Прогрессирующая;
- Стационарная;
- Регрессирующая.
В зависимости от распространенности:
- Ограниченный;
- Распространенный;
- Генерализованный.
В зависимости от сезона года типы:
- Зимний (обострение в холодное время года);
- Летний (обострение в летнее время года);
- Неопределенный (обострение заболевания не связано с сезонностью) [1,2].
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень диагностических мероприятий
Основные диагностические мероприятия (обязательные, вероятность 100%):
1. Общий анализ крови в динамике лечения
2. Общий анализ мочи в динамике лечения
Дополнительные диагностические мероприятия (вероятность менее 100%):
1. Определение глюкозы
2. Определение общего белка
3. Определение холестерина
4. Определение билирубина
5. Определение АЛаТ
6. Определение АСаТ
7. Определение креатинина
8. Определение мочевины
9. Иммунограмма I и II уровня
10. Гистологическое исследование биоптата кожи (в неясных случаях)
11. Консультация терапевта
12. Консультация физиотерапевта
Обследования, которые необходимо провести до плановой госпитализации (минимальный перечень):
1. Общий анализ крови
2. Общий анализ мочи
3. Биохимические анализы крови: АсАТ, АлАТ, глюкоза, общ. билирубин.
4. Микрореакция преципитации
5. Исследование кала на гельминты и простейшие (дети до 14 лет)
Диагностические критерии
Жалобы и анамнез
Жалобы: кожные высыпания, зуд различной интенсивности, шелушение, боли, припухлость в области суставов, ограничение движения.
Анамнез заболевания: начало первых клинических проявлений, время года, длительность заболевания, частота обострений, сезонность заболевания, генетическая предрасположенность, эффективность ранее проводимой терапии, сопутствующие заболевания.
Физикальное обследование
Патогномоничные симптомы:
- псориатическая триада при поскабливании («стеариновое пятно», «терминальная пленка», «кровяная роса»);
- симптом Кебнера (изоморфная реакция);
- наличие зоны роста;
- размеры элементов;
- характеристика расположения чешуек;
- псориатическое поражение ногтевых пластинок
- состояние суставов [1,2].
Лабораторные исследования
Лейкоцитоз, повышенная СОЭ
Гистологическое исследование биоптата кожи: резко выраженные акантоз, паракератоз, гиперкератоз, спонгиоз и скопление лейкоцитов в виде кучек 4-6 и больше элементов «микроабцессы Мунро» (без везикуляции). В дерме: клеточный экссудат; экзоцитоз полинуклеарных лейкоцитов.
Инструментальные исследования: не специфичны.
Показания для консультации специалистов (при наличии сопутствующей патологии):
- терапевт;
- невропатолог;
- ревматолог.
Дифференциальный диагноз
| Себорейный дерматит | Красный плоский лишай | Парапсориаз | Розовый лишай Жибера | Папулезный (псориазоформ-ный) сифилид |
| Эритематозные очаги в себорейных участках кожи, с жирными грязно-желтоватыми чешуйками на поверхности. | Поражаются слизистые и сгибательные поверхности конечностей. Папулы полигональной формы, синюшно-красного цвета, с центральным пупковидным вдавлением, восковидным блеском. Сетка Уикхема при смачивании поверхностей бляшек маслом. | Папулы лентикулярные, округлые, розово-красног цвета, плоские с выраженными полигональными полями рисунка кожи. Чешуйки круглые, крупные, удаляются по типу «облатки». | На коже шеи, туловища розоватого цвета пятна с периферическим ростом, более крупные напоминают «медальоны». Самая крупная «материнская бляшка». | На боковых поверхностях туловища милиарные папулы розового цвета с незначительным шелушением. Положитель-ный комплекс серологических реакций. |
Лечение
Цели лечения:
1. Купировать остроту процесса.
2. Уменьшить или стабилизировать патологический процесс (отсутствие свежих высыпаний) на коже.
3. Снять субъективные ощущения.
4. Сохранить трудоспособность
5. Повысить качество жизни больных.
Тактика лечения
Немедикаментозное лечение:
- режим 2;
- стол №15 (ограничить: прием острых блюд, специй, алкогольных напитков, животных жиров).
Медикаментозное лечение
Лечение должно быть комплексным, с учетом базовых аспектов патогенеза (устранение воспаления, подавление пролиферации кератиноцитов, нормализация их дифференцировки), клиники, степени тяжести, осложнений.
Могут использоваться другие препараты указанных групп и препараты нового поколения.
Основные терапевтические подходы:
1. Местная терапия: используется при любых формах псориаза. Возможна монотерапия.
2. Фототерапия: используется при любых формах псориаза.
3. Системная терапия: используется исключительно при умеренной и тяжелой формах псориаза.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств
А – убедительные доказательства пользы рекомендации (80-100%);
В – удовлетворительные доказательства пользы рекомендаций (60-80%);
С – слабые доказательства пользы рекомендаций (около 50%);
D – удовлетворительные доказательства пользы рекомендаций (20-30%);
Е – убедительные доказательства бесполезности рекомендаций (< 10%).
Перечень основных лекарственных средств (обязательные, 100% вероятность) – препараты выбора.
| Фармаколо- гическая группа | МНН препарата | Форма выпуска | Дозировка | Кратность применения | Примечание |
| Иммуносупрес- сивные средства (Цитостатики), включая антицитоки- новые средства |
Очень сильные (IV)
| Фармакологи- ческая группа | МНН препарата | Форма выпуска | Дозировка | Кратность применения | Примечание |
| Антигистамин- ные препараты* | Цетиризин | таблетки | 10 мг | 1 раз в сутки № 10-14 | Для обеспечения выраженного противоаллергического, противозудного, противовоспалительного и антиэкссудативного действий. |
| Хлоропирамин | таблетки | 25 мг | 1 раз в сутки № 10- 14 | ||
| Дифенгидрамин | ампула | 1% | 1-2 раза в сутки № 10-14 | ||
| Лоратадин | таблетки | 10мг | 1 раз в сутки № 10-14 | ||
| Клемастин | таблетки | 10 мг | 1- 2 раза в сутки № 10-14 | ||
| Седативные препараты* |
Примечание: * - лекарственные средства, доказательная база по которым на сегодняшний день не является досточно убедительной.
Другие виды лечения
Физиолечение:
- фотолечение (уровень доказательности от А до D. Существует множество терапевтических комбинаций, где эффективность применения методов фотолечения в комплексном лечении доказана на высоком уровне): ПУВА-терапия, ПУВА – ванны, СФТ + УФТ.
- фонофорез, лазеромагнитотерапия, бальнеопроцедуры, гелиотерапия.
Хирургическое вмешательство – нет оснований.
Профилактические мероприятия:
- диета, бедная углеводами и жирами, обогащенная рыбой, овощами;
- устранение факторов риска;
- лечение сопутствующей патологии;
- курсы витаминотерапии, фитотерапии, адаптогенов, липотропные средства;
- гидротерапия;
- санаторно-курортное лечение;
- корнеопротекторы (для восстановления целостности рогового слоя, способствуют продлению ремиссии);
- эмоленты (преимущественно в межрецидивный период – для восстановления гидролипидного слоя).
Дальнейшее ведение
Диспансерный учет по месту жительства у дерматолога, профилактическое противорецидивное лечение, санаторно-курортное лечение.
Больные подлежат направлению на ВТЭК для определения инвалидности (при тяжелых клинических формах - трудоустройство с ограничением работы в тёплых помещениях).
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
- значительное улучшение – регресс 75 % высыпаний и более;
- улучшение – регресс от 50% до 75% высыпаний.
Госпитализация
Показания к госпитализации с указанием типа госпитализации:
1. Прогрессирование заболевания, резистентного к терапии (плановая).
2. Острое поражение суставов, эритродермия (плановая).
3. Острота и тяжесть течения (плановая).
4. Торпидное течение заболевания (плановая).
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков:
1. Ешимов А.Е. - к.м.н. директор Научно-исследовательского кожно-венерологического института МЗ РК
2. Абилкасимова Г.Е. - к.м.н. главный врач Научно-исследовательского кожно-венерологического института МЗ РК
3. Ашуева З.И. - научный сотрудник Научно-исследовательского кожно-венерологического института МЗ РК
4. Джулфаева М.Г. - старший научный сотрудник Научно-исследовательского кожно-венерологического института МЗ РК
5. Дорофеева И.Ш. - научный сотрудник Научно-исследовательского кожно-венерологического института МЗ РК
6. Кузиева Г.Д. - научный сотрудник Научно-исследовательского кожно-венерологического института МЗ РК
7. Абдрашитов Ш.Г. - д.м.н. старший научный сотрудник Научно-исследовательского кожно-венерологического института МЗ РК
8. Березовская И.С. - заведующая дерматологическим отделением Научно-исследовательского кожно-венерологического института МЗ РК
9. Баев А.И. - к.м.н. Заместитель директора по науке Научно-исследовательского кожно-венерологического института МЗ РК
Рецензенты:
1. Г.Р. Батпенова - д.м.н., главный внештатный дерматовенеролог МЗ РК, заведующая кафедрой дерматовенерологии АО «МУА»
2. Ж.А. Оразымбетова - д.м.н., зав. курсом Казахстанско-Российский Медицинский Университет
3. С.М. Нурушева - д.м.н., зав. кафедрой Казахский Национальный Медицинский Университет им. С.Д. Асфендиярова
Конфликта интересов нет
Указание условий пересмотра протокола: Обновление протоколов проводить по мере поступающих предложений от пользователей протокола и регистрирования в Республике Казахстан новых лекарственных средств.
Читайте также:
- Правда ли что мазь от геморроя разглаживает морщины на лице
- Шелушится кожа на голове у взрослого мужчины что это может быть как лечить
- Антигистаминные препараты при крапивнице у беременных
- Эпителий молозивных телец что такое
- Как загорать при чувствительной кожей

