Диета при дерматозе у беременных
Обновлено: 26.04.2024
Продукты прикорма ребенку с атопическим дерматитом должны вводиться в рацион по одному, в небольших количествах, предпочтительно в период продолжающегося грудного вскармливания. У детей с аллергией к белку коровьего молока белок коровьего молока прикорм не должен содержать молочных продуктов. В остром периоде атопический дерматит новые продукты прикорма не назначаются.
Поскольку в настоящее время доказано, что отсроченное введение прикорма не позволяет снизить риск пищевой аллергии, оптимальным сроком для введения прикорма в питание ребенка с аллергией считается возраст от 5 до 6 месяцев. Ребенку формируется индивидуальный элиминационный рацион, максимально сбалансированный по составу макро- и микронутриентов и соответствующий возрастным физиологическим потребностям.
Гипоаллергенные продукты прикорма должны иметь монокомпонентный состав, не содержать молока, глютена, сахара, соли, бульона, а также консервантов, искусственных красителей и ароматизаторов.
При наличии таких гастроинтестинальных нарушений, как неустойчивый стул, диарея, колики, а также при сниженной массе тела первыми вводятся каши промышленного производства, при склонности к запорам или избыточной массе тела — овощное пюре.
Для организации гипоаллергенного зернового прикорма выбирают моно-компонентные безмолочные и безглютеновые каши (гречневую, рисовую, кукурузную), не содержащие сахар.
В качестве гипоаллергенного овощного прикорма используются кабачки, патиссоны, цветная, белокочанная, брюссельская капуста и др.
Следует помнить, что у детей с атопическим дерматитом часто встречается сенсибилизация ко многим продуктам: необходим индивидуальный подбор даже гипоаллергенных продуктов прикорма с контролем специфических IgE и/или прик-тестов и клинической переносимости.
С целью коррекции белковой части рациона в питание ребенка с 6 месяцев вводят мясное пюре. Рекомендуется использовать специализированные детские консервы из мяса кролика, индейки, конины, ягненка, тощей свинины. Говядина и телятина у детей с аллергией к белок коровьего молока не используются.
Фруктовые и ягодные соки рекомендуется давать значительно позже, чем здоровым детям, — только к концу первого года жизни. Гипоаллергенный фруктовый прикорм формируется главным образом из яблок зеленой и белой окраски. Тепловая обработка фруктов улучшает их переносимость.
Куриное яйцо и рыба как высокоаллергенные продукты не вводятся в рацион детей первого года жизни с атопическим дерматитом.
Кисломолочные продукты и творог, как и другие продукты, содержащие коровье молоко, при наличии аллергии на белок коровьего молока полностью исключаются из рациона ребенка.
Сроки введения и ассортимент продуктов прикорма для детей первого года жизни
При контакте с аллергеном зачастую именно кожа первой реагирует на него. Воспалительный процесс на кожном покрове, связанный с нарушением иммунного ответа и аллергической чувствительностью организма к патогену, называется дерматитом. Ему подвержены как дети, так и взрослые. Болезнь проявляется следующими симптомами:
- покраснением кожного покрова;
- раздражением, зудом;
- высыпаниями;
- шелушением кожи.
Лечение аллергического дерматита, кроме медикаментозной терапии, подразумевает и коррекцию образа жизни, в частности, питания. Если клинико-диагностические меры подтвердили у пациента это заболевание, ему необходимо придерживаться специализированной диеты, назначенной врачом.
Причины появления аллергического дерматита
Аллергический дерматит включает в себя множество воспалительных процессов на кожных покровах, связанных с негативным воздействием раздражителей, чаще – пищевых аллергенов. Очень часто заболевание провоцируется некоторыми продуктами питания – патоген проникает в кровеносную систему через желудочно-кишечный тракт. Также стоит отметить косвенные причины, которые также могут вызывать симптомы аллергического дерматита. К ним относятся:
- генетическая предрасположенность;
- гормональные нарушения;
- дефицит в организме витаминов и минералов;
- несбалансированное питание;
- стресс и нервное перенапряжение;
- психические расстройства;
- физические перегрузки;
- аутоиммунные заболевания;
- сбои в функциях желудка.
Также на развитие заболевания влияет окружающая среда – в регионах с плохой экологией пациентов с данной патологией больше, чем в районах с благоприятной экологической ситуацией.
Диета для взрослых
При наличии пищевой аллергии, подтвержденной клинико-диагностическими исследованиями, врач назначает специализированный рацион питания, ориентируясь на анамнез и индивидуальные особенности пациента. Но существует также одобренная российскими врачами неспецифическая гипоаллергенная диета. [1] Ее можно соблюдать вне зависимости от природы аллергена для снижения нагрузки на организм и более скорого восстановления.
Эта диета базируется на исключении любых потенциально аллергенных продуктов из ежедневного меню, сводя к минимуму риск обострений. По степени аллергенности все продукты можно условно разделить на:
- высокоаллергенные;
- среднеаллергенные
- малоаллергенные.
Идеальной считается та диета, из которой полностью исключены продукты из первых двух групп. Если рацион будет состоять преимущественно из малоаллергенных продуктов, это способно значительно улучшить состояние пациента и помочь выздоровлению. При назначении лечебного питания врач ориентируется на пищевую ценность продуктов, поэтому человек, придерживающийся гипоаллергенной диеты, не будет переедать или голодать. Также специалист дает рекомендации касательно термальной обработки продуктов, чтобы максимально сохранить полезные вещества.
Что можно есть?
Есть мнение, что ограничения в пище и радикальное урезание рациона способны вылечить дерматит. На самом же деле исключение всех потенциально опасных продуктов может быть не только неэффективным, но и опасным для здоровья. Диета с низким содержанием аллергенных продуктов действительно улучшает состояние кожи, но врачи крайне осторожно относятся к разработке правильного рациона для каждого пациента. Кроме того, есть научные данные, что на частоту обострений и тяжесть дерматита влияют не только продукты питания, но и другие факторы, напрямую или косвенно связанные с лечебной диетой. Поэтому врачи, разрабатывая диеты, предлагают следующий подход к терапии болезни:
- Поддержание нормальной массы тела. Среди взрослых людей с избыточным весом или ожирением риск заболевания выше на 29 % и 56 % соответственно, по сравнению со взрослыми с нормальным весом. [2]
- Пребиотики, пробиотики и синбиотики. Исследования показали, что использование синбиотиков (комбинации пребиотиков и пробиотиков) также позитивно влияет на состояние кожи. [3]
- Жирные кислоты и добавки витамина D. Есть данные, что прием витамина D и Омега-кислот улучшает состояние кожи у людей с экземой. Это связывают с тем, что данные вещества обладают противовоспалительной активностью.
Поэтому, если говорить о правильном рационе питания при дерматите, нужно понимать, что диета – это только часть лечения. Важно не зацикливаться на том, что можно или нельзя употреблять в пищу, а сконцентрироваться на принципах здорового образа жизни. Диетическое питание при дерматите имеет свои особенности, поэтому пациентам придется подстроить под них свою жизнь. К основным принципам можно отнести:
- питание 5-6 раз в день небольшими порциями;
- исключение аллергенных продуктов, таких как орехи, цитрусовые, шоколад, экзотические фрукты и еду с красителями и вредными пищевыми добавками, красные овощи и фрукты;
- варку, тушение, запекание или готовку продуктов на пару;
- уменьшение потребления соли, отказ от сладостей, специй, острых и жирных блюд;
- увеличение объема потребляемой жидкости до 2-2,5 л;
- суточную калорийность пищи на уровне 2500-2800 ккал.
Разрешенные продукты
При соблюдении диеты при дерматите продукты лучше запекать, варить и тушить с минимумом масла. Чтобы контролировать рацион, рекомендуем завести пищевой дневник, в который вы будете записывать все, что съели в течение дня. Пациенты с дерматитом могут свободно употреблять в пищу:
- отварное или приготовленное на пару говяжье мясо, отварное;
- крупяные, вегетарианские или приготовленные на вторичном говяжьем бульонные супы;
- подсолнечное и оливковое масло.
- отварной картофель;
- гречневую, рисовую и геркулесовую крупы;
- натуральные йогурты без добавок;
- кисломолочные продукты – творог, ряженку, простоквашу;
- печеные яблоки;
- компоты из сухофруктов (кроме изюма);
- цельнозерновой хлеб и хлебцы. [1]
Запрещенные продукты
В первую очередь, необходимо полностью исключить из рациона жареные блюда, копчености, всё острое и соленое, а также мясные и рыбные полуфабрикаты.
Для успешного лечения дерматита пациенты должны вычеркнуть из своего ежедневного рациона:
- кофе и сладкие газированные напитки;
- алкогольные напитки;
- специи и соусы (уксус, горчицу, кетчуп, майонез);
- хрен, редьку и редис;
- острый и сладкий перец, томаты, баклажаны;
- молоко;
- яйца;
- шоколад и шоколадные кондитерские изделия;
- сдобу, дрожжи;
- мед;
- рыбу и морепродукты;
- птицу и блюда из гуся, утки, курицы;
- орехи;
- цитрусовые фрукты;
- ягоды и фрукты красного или оранжевого цветов. [1]
Препараты «Акридерм ГК» при аллергическом дерматите
Комбинированный состав наделяет препарат «Акридерм ГК» широкими возможностями применения. [4] В него входят топические глюкокортикостероиды , которые показывают свою высокую степень эффективности в борьбе с проявлениями атопической и аллергической патологий. Данные средства – это мощный удар по воспалительному очагу, так как в составе препаратов «Акридерм ГК» сразу три действующих вещества:
- Бетаметазон – оказывает противовоспалительное, противоаллергическое, антиэкссудативное и противозудное действие.
- Гентамицин – оказывает бактерицидное действие.
- Клоримазол – имеет выраженное противогрибковое действие.
Следовательно, мазь и крем «Акридерм ГК» оказывает всестороннее воздействие на пораженные болезнью участки кожи, способствуя ее восстановлению и улучшению состояния больного. Препараты снимают зуд, покраснение и воспаление и помогает устранять патогенные микроорганизмы. Эти препараты можно использовать для лечения как острой фазы, так и хронического воспаления. И мазь, и крем хорошо впитываются в кожу, глубоко проникают в очаг. Для более точного выбора подходящего препарата рекомендовано обратиться к специалисту.
Информация о препаратах, представленная на сайте, не должна использоваться для самостоятельной диагностики и лечения заболеваний и не может служить заменой очной консультации врача.
© 2022 "АКРИХИН". Все права защищены. Использование любых материалов и данных сайта разрешается только с письменного согласия администрации сайта.
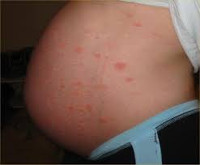
Дерматозы беременных — это группа специфических кожных заболеваний, которые возникают при гестации и спонтанно разрешаются после родов. Проявляются зудом, уртикарными, папулезными, везикулярными, буллезными, пустулезными высыпаниями, изменением цвета кожи. Диагностируются на основании данных иммунограммы, РИФ, ИФА, результатов гистологического исследования биоптата, биохимического анализа крови, посева отделяемого или соскоба. Для лечения применяются противогистаминные препараты, мембраностабилизаторы, топические и системные глюкокортикостероиды, эмоленты.
МКБ-10
Общие сведения
К категории дерматозов беременных относят четыре заболевания с кожными симптомами, ассоциированные с гестационным периодом и лишь в редких случаях проявляющиеся после родов, — атопический дерматит, пемфигоид, полиморфный дерматоз, акушерский холестаз. Только у 20% пациенток с атопическим дерматитом характерные расстройства выявлялись до беременности. Патологии диагностируются у 1,5-3% беременных женщин, как правило, имеющих наследственную предрасположенность к аллергическим реакциям и аутоиммунным заболеваниям. Общим отличительными особенностями, позволяющими объединить гестационные дерматозы в одну группу, являются доброкачественное течение, связь с периодом беременности, наличие зуда в клинической картине.

Причины
Этиология специфических поражений кожи, выявляемых при беременности, изучена недостаточно. Большинство специалистов в сфере акушерства связывают их с физиологической гормональной и иммунной перестройкой в период гестации. Определенную провоцирующую роль играют изменения, происходящие в коже, — растяжение соединительнотканных волокон, активация эккриновых потовых желез. Непосредственными причинами дерматозов считаются:
- Повышение активностиTh2. Изменения иммунитета у беременных направлены на предотвращение отторжения плода. Во время вынашивания ребенка уменьшается выработка гуморальных антител, угнетается активность Т-хелперов 1-го типа (Th1). Относительное усиление активности Т-хелперов 2-го типа стимулирует образование аллерген-специфических Ig-антител и пролиферацию эозинофилов, что становится предпосылкой для формирования или обострения атопического дерматита.
- Повреждение соединительной ткани. Увеличение объема живота, вызванное ростом беременной матки, сопровождается растяжением кожи и повреждением соединительнотканных волокон. Фрагменты коллагена и эластина могут восприниматься клетками иммунной системы как аллергены, что приводит к развитию локальной аутоиммунной реакции с появлением кожной сыпи. Подобные нарушения чаще наблюдаются при многоплодной беременности, значительном увеличении веса.
- Наследственная предрасположенность. Основой большинства специфических дерматозов, диагностируемых у беременных, являются аутоиммунные процессы. Зачастую атопические кожные заболевания имеют семейный характер и возникают в результате генетически обусловленной аллергической реакции на человеческий лейкоцитарный антиген A31 (HLA-А31), гаптоген HLA-B8, плацентарный антиген, имеющий сходство с коллагеном базальной мембраны кожных покровов (BPAG2, BP180).
Патогенез
Предположительно механизм развития дерматозов беременных обусловлен нарушением иммунной реактивности с развитием реакций гиперчувствительности Th2-типа, активацией тучных клеток и базофилов, выделяющих медиаторы воспаления. У 70-80% пациенток в ответ на стимуляцию плацентарным антигеном, фрагментами соединительнотканных волокон, другими аутоантигенами усиливается пролиферация Т-лимфоцитов 2 типа. Th2-клетки активно синтезируют интерлейкины 4 и 13, которые стимулируют образование IgE. Под действием иммуноглобулинов Е дегранулируются тучные клетки и базофилы, активируются макрофаги, возникает эффект множественной сенсибилизации. Дополнительно под влиянием интерлейкинов 5 и 9 дифференцируются и пролиферируют эозинофилы, что усугубляет атопический ответ.
В 15-20% случаев реакция вызвана не гиперпродукцией IgE, а влиянием провоспалительных цитокинов, гистамина, серотонина, других факторов. Под действием медиаторов, поступающих в межклеточное пространство, кожные сосуды расширяются, развивается эритема, ткани отекают, инфильтрируются Т-хелперами-2. В зависимости от выраженности воспалительных изменений наблюдаются зуд, папулезная, везикулезная, пустулезная сыпь. Определенное значение в патогенезе гестационных дерматозов, особенно атопического дерматита, имеет дисбаланс вегетативной нервной системы, проявляющийся высокой активностью холинэргических и α-адренергических рецепторов на фоне угнетения β-адренорецепторов. У пациенток, страдающих акушерским холестазом, раздражение кожи вызвано усиленной экскрецией и накоплением желчных кислот.
Классификация
Систематизация форм расстройства учитывает этиологические факторы, особенности патофизиологических изменений, клиническую картину заболевания. Выделяют следующие типы дерматозов беременных, которые отличаются распространенностью, кожной симптоматикой, вероятностью осложненного течения:
- Атопический дерматит. Составляет более половины случаев поражения кожи при гестации. Обусловлен усиленным Th2-ответом. В 80% случаев впервые диагностируется при беременности и в последующем никак не проявляется. Может быть представлен экземой, пруриго (почесухой) или зудящим фолликулитом беременных. Обычно эти формы дерматита сопровождаются дискомфортом, но не представляют угрозы для течения беременности.
- Полиморфный дерматоз беременных. Вторая по распространенности кожная патология гестационного периода (заболеваемость составляет 0,41-0,83%). Чаще выявляется в 3-м триместре у пациенток с многоплодной беременностью и у женщин с большой прибавкой веса. Связана с аутоиммунным ответом на повреждение коллагеновых волокон. Характеризуется зудом, полиморфной сыпью. Не влияет на вероятность осложнений при гестации.
- Внутрипеченочный холестаз (зуд) беременных. Наследственное заболевание, возникающее у 0,1-0,8% больных с генетическими дефектами аллелей HLA-B8 и HLA-А31. Зуд беременных обычно развивается в последнем триместре беременности. Вероятнее всего, дерматологические симптомы являются результатом раздражающего воздействия желчных кислот, циркулирующих в коже. Из всех гестационных дерматозов наиболее опасен в плане осложнений.
- Пемфигоид (герпес) беременных. Редкая аутоиммунная патология, распространенность которой составляет 0,002-0,025%. Аллергеном служит плацентарный антиген, вызывающий перекрестную реакцию на коллаген базальной кожной мембраны. Проявляется зудом, уртикарной, везикулезной сыпью. Возможно осложненное течение беременности, наличие высыпаний у новорожденного, рецидив заболевания при повторных гестациях.
Симптомы дерматозов беременных
Общими признаками гестационных заболеваний кожи являются зуд разной интенсивности, сыпь, изменение цвета кожных покровов. Клиническая симптоматика определяется видом дерматоза. Атопический дерматит чаще выявляется у первородящих беременных в 1-2 триместрах, может повторяться при последующих гестациях. Зудящие экзематозные и папулезные высыпания обычно локализованы на лице, шее, сгибательных поверхностях верхних и нижних конечностей, ладонях и подошвах, реже распространяются на живот. При зудящем фолликулите — редко встречающемся варианте атопического дерматита — на верхней части спины, груди, руках, плечах, животе возникает угревая сыпь, представленная множественными папулами и пустулами размерами 2-4 мм, расположенными в основании волосяных фолликулов.
Признаки полиморфного дерматоза появляются у первородящих пациенток в III триместре, реже — после родов. Зудящие красные папулы, бляшки, пустулы вначале образуются на коже живота, в том числе над растяжками, после чего могут распространяться на грудь, плечи, ягодицы, бедра, однако практически никогда не поражают слизистые, кожу возле пупка, на лице, подошвах, ладонях. Диаметр отдельных элементов составляет 1-3 мм, возможно формирование сливных полициклических очагов.
Уртикарная, везикулезная, буллезная сыпь у беременных с пемфигоидом возникает на 4-7 месяце, изначально локализуется в околопупочной области, затем обнаруживается на груди, спине, конечностях. При повреждениях пузырьков и волдырей появляются эрозии, корки. Часто элементы высыпаний сгруппированы. С каждой последующей гестацией пемфигоидный дерматоз начинается раньше, сопровождается более выраженной симптоматикой.
Отличительными особенностями внутрипеченочного холестаза являются первичный характер интенсивного кожного зуда и пожелтение кожи, выявляемое у 10% беременных. Зудящие ощущения обычно возникают остро на ладонях, подошвах, постепенно распространяясь на живот, спину, другие части тела. Сыпь, как правило, вторичная, представлена расчесами (экскориациями), папулами. Чаще всего клинические признаки заболевания определяются в 3 триместре.
Осложнения
Вероятность осложненного течения зависит от вида заболевания. В большинстве случаев дерматозы беременных повторяются при следующих гестациях. Наиболее благоприятным является атопический дерматит, который не провоцирует развитие акушерских осложнений и не оказывает влияния на плод. Однако в отдаленном периоде дети, матери которых страдали этим дерматозом, более склонны к атопическим кожным заболеваниям. При полиморфном дерматозе возможно преждевременное рождение ребенка с маленькой массой. В связи с трансплацентарным переносом антител у 5-10% детей, выношенных женщинами с пемфигоидом беременных, выявляются транзиторная папулезная и буллезная сыпь.
При этом дерматозе также возрастает риск развития фетоплацентарной недостаточности, гипотрофии плода, преждевременных родов, послеродового тиреоидита и диффузного токсического зоба у пациентки, рецидива заболевания при приеме оральных контрацептивов и в период месячных. Зуд беременных может осложниться преждевременными родами, попаданием мекония в амниотическую жидкость, внутриутробным дистрессом, антенатальной гибелью плода вследствие токсического действия высоких концентраций желчных кислот. Из-за нарушения всасывания витамина К при внутрипеченочном холестазе чаще страдают процессы коагуляции, возникают послеродовые кровотечения.
Диагностика
Несмотря на выраженные клинические симптомы, постановка правильного диагноза при дерматозе беременных часто затруднена из-за неспецифичности высыпаний, которые могут наблюдаться при многих кожных болезнях. В пользу гестационного происхождения патологии свидетельствует ее возникновение в период беременности, отсутствие признаков микробного поражения, этапность развития элементов сыпи, их распространения по коже. В диагностическом плане наиболее информативны:
- Определение содержания антител. Для атопических дерматитов характерно повышение содержания IgE — специфического маркера аллергических реакций. При герпесе беременных в крови пациенток увеличивается содержание антител IgG4, у всех больных в ходе прямой иммунофлуоресценции определяется отложение комплемента 3 вдоль базальной мембраны, которое иногда сочетается с осаждением IgG. С помощью ИФА выявляются противоколлагеновые антитела, характерные для пемфигоида.
- Исследование биоптата кожи. Результаты гистологических исследований более показательны при пемфигоидном и полиморфном дерматозах. В обоих случаях наблюдается отек дермы, периваскулярное воспаление с инфильтрацией тканей лимфоцитами, эозинофилами, гистиоцитами. Для герпеса беременных патогномоничны субэпидермальные пузыри, для полиморфного дерматоза — эпидермальный спонгиоз. Патогистологические изменения при атопическом дерматите и зуде беременных менее специфичны.
- Биохимический анализ крови. Стандартным методом диагностики акушерского холестаза является исследование пигментного обмена. Из-за нарушенного оттока желчи в крови определяется высокий уровень желчных кислот. У 10-20% беременных с тяжелым течением дерматоза возрастает содержание билирубина. В 70% случаев увеличивается активность печеночных ферментов, особенно АЛТ и АСТ. При остальных гестационных дерматозах биохимические показатели крови обычно не нарушены.
Для исключения бактериального и грибкового поражения рекомендован посев соскоба или отделяемого высыпаний на микрофлору, люминесцентная диагностика. Дифференциальный диагноз осуществляется между различными видами гестационных дерматозов, исключаются чесотка, лекарственная токсидермия, диффузный нейродермит, герпетиформный дерматит Дюринга, себорея, акне, микробный фолликулит, экзема, гепатит и другие заболевания печени. К обследованию пациентки привлекается дерматолог, по показаниям — инфекционист, невропатолог, гастроэнтеролог, гепатолог, токсиколог.
Лечение дерматозов беременных
Возникновение гестационных поражений кожи обычно не становится препятствием для продолжения беременности. Хотя такие дерматозы сложно поддаются лечению из-за постоянного присутствия провоцирующих факторов, правильный подбор препаратов позволяет существенно уменьшить клиническую симптоматику. Схему лечения подбирают с учетом срока беременности, интенсивности зуда, вида и распространенности сыпи. Для медикаментозной терапии обычно используют:
- Антигистаминные препараты и мембраностабилизаторы. Благодаря блокированию гистаминовых рецепторов подавляют воспалительный процесс, уменьшают зуд и высыпания. Назначаются с осторожностью из-за возможного воздействия на плод, особенно в 1 триместре. Предпочтительны противогистаминные средства 2-3 поколения.
- Кортикостероиды. Из-за выраженного противовоспалительного действия эффективны всех гестационных дерматозах, кроме зуда беременных. Обычно применяются в виде топических форм. При тяжелом течении пемфигоида, полиморфного дерматоза, атопического дерматита допустимы короткие курсы системных глюкокортикоидов.
- Эмоленты. Используются в качестве вспомогательных средств для восстановления поврежденного эпидермиса. Увлажняют и смягчают кожу, восстанавливают межклеточные липидные структуры, ускоряют регенерацию. Большинство эмолентов не имеют противопоказаний для назначения беременным с дерматозами.
- Урсодезоксихолевая кислота. Назначается при лечении внутрипеченочного холестаза. Воздействует на кальций-зависимую α-протеинкиназу гепатоцитов, снижая концентрацию токсичных фракций желчных кислот. За счет конкурентного взаимодействия тормозит их всасывание в кишечнике. Усиливает отток желчи.
Беременность при гестационных дерматозах обычно завершается в срок естественными родами. Досрочное родоразрешение рекомендовано только при тяжелом акушерском холестазе с возникновением угрозы для плода. Роды стимулируются на сроках с высокими показателями выживаемости новорожденных. Кесарево сечение выполняется только при наличии акушерских показаний.
Прогноз и профилактика
Прогноз для матери и плода при дерматозах беременных обычно благоприятный. Выбор правильной тактики ведения гестации и мониторинг состояния ребенка позволяет избежать осложнений даже в сложных случаях холестаза. Специальные меры профилактики дерматозов отсутствуют. Пациенткам, перенесшим гестационное поражение кожи при предыдущей беременности, необходимо до 12-недельного срока стать на учет в женской консультации, регулярно наблюдаться у акушера-гинеколога и дерматолога, исключить контакты с пищевыми, производственными, бытовыми аллергенами, контролировать набор веса. Рекомендованы замена синтетического белья натуральным, тщательный гигиенический уход и увлажнение кожных покровов.
1. Дерматозы беременных/ Коробейникова Э.А., Чучкова М.В.// Здоровье, демография, экология финно-угорских народов. – 2011 - №2.
3. Взгляд на проблему специфических дерматозов беременных/ Хачикян Х.М., Карапетян Ш.В.// Клиническая дерматология и венерология.- 2014 - №6.
4. Специфичные для беременности дерматозы/ Уайт С., Филипс Р., Нэйл М., Келли Е.// Skin Therapy Letter – 2014 – 19 (№5).
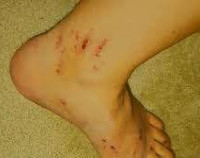
Холестаз беременных — это вариант гестационного дерматоза, вызванный идиопатическим внутрипеченочным застоем желчи. Проявляется зудом кожи, желтушностью кожных покровов, диспепсическими симптомами, осветлением кала, потемнением мочи. Диагностируется на основании данных об уровне желчных кислот, билирубина, печеночных ферментов, факторов гемостаза с подкреплением результатами УЗИ печени. Для лечения применяются урсодезоксихолевая кислота, гепатопротекторы, холеретики, антигистаминные препараты, витаминно-минеральные комплексы, энтеросорбенты, детоксикационная терапия.
МКБ-10
Общие сведения
Распространенность холестаза беременных (возвратной холестатической печеночной желтухи, гестационного кожного зуда) колеблется от 0,1% до 2%. Наиболее часто заболевание выявляют в Боливии, Чили, Скандинавии, Китае, северных территориях России. Патология зачастую носит семейный характер. Вероятность развития гестационного холестаза повышается у женщин, принимавших до беременности эстроген-гестагенные оральные контрацептивы, антибиотики. В группу риска также входят пациентки с непереносимостью макролидов, эритромицинов, желудочно-кишечной патологией, эндокринными болезнями. Риск рецидива акушерской желтухи при повторной беременности достигает 60-80%.

Причины
Этиология гестационного зуда на сегодняшний день окончательно не установлена. Поскольку заболевание ассоциировано с беременностью и нередко проявляется у нескольких женщин одной семьи, вероятнее всего, в его развитии ведущую роль играют гормональные сдвиги у предрасположенных пациенток. Специалисты в сфере акушерства считают основными предпосылками возникновения холестаза в период гестации:
- Увеличение концентрации эстрогенов. К концу беременности уровень эстрогенных гормонов возрастает более чем в 1000 раз. Связываясь с рецепторами гепатоцитов, эстрогены усиливают синтез холестерина, за счет чего изменяется состав желчи. Под их влиянием у беременных также возникает дисбаланс желчных кислот: снижается концентрация дезоксихолевой, хенодезоксихолевой кислот и возрастает содержание холевой. Из-за снижения активности транспортных белков печени уровень желчных кислот в желчи уменьшается, соответственно, их поступление в кровь увеличивается. Изменения сильнее выражены при высокой гиперэстрогении, характерной для многоплодной беременности.
- Повышенная чувствительность к эстрогенам. Изменение коллоидного равновесия желчи происходит у всех беременных, однако лишь у некоторых из них развивается клинически выраженный холестаз с зудом кожи. Вероятнее всего, это обусловлено генетическими аномалиями, которые изменяют чувствительность клеток печени, билиарных канальцев к эстрогенным гормонам или влияют на активность ферментных систем, обеспечивающих синтез и транспортировку желчных кислот. Подтверждением наследственной природы гестационного холестаза является достоверно более частое выявление у беременных с акушерской желтухой и их родственников тканевых антигенов HLA-А31, HLA-w16, HLA-B8.
Дополнительным фактором, способствующим нарушению оттока желчи и повышению количества желчных кислот в плазме крови, становится воздействие прогестерона. Прогестины оказывают расслабляющий эффект на гладкие мышечные волокна, что приводит к ухудшению моторики желчного пузыря, желчевыводящих путей, усиливающей внутрипеченочный застой желчи. Кроме того, за счет замедления перистальтики кишечника нарушается обратное всасывание желчных кислот, их дисбаланс усугубляется.
Патогенез
Механизм возникновения холестаза беременных обусловлен раздражающим воздействием на кожные рецепторы желчных кислот, концентрация которых в крови при внутрипеченочном застое желчи увеличивается. Ведущим патофизиологическим звеном гепатоцеллюлярного холестаза становится снижение текучести базолатеральной и, несколько реже, каналикулярной мембраны. Проницаемость клеточной оболочки нарушается за счет недостаточности гепатобилиарного транспорта при врожденной несостоятельности белков-транспортеров и повышения концентрации холестерина из-за действия эстрогенов.
Указанные факторы снижают активность S-аденозилметилсинтетазы и тормозят синтез S-адеметионина. В результате течение биохимических процессов в гепатоцитах еще более дестабилизируется, гепатоцеллюлярные мембраны теряют фосфолипиды, уменьшается активность Na-К-АТФазы, остальных транспортных протеинов, снижаются запасы главных детоксикационных субстанций (глутатиона, таурина, других тиолов и сульфатов), что вызывает цитолиз клеток с дополнительным поступлением в кровь токсичных компонентов. Холемия и повышение уровня билирубина в крови, воздействие метаболитов на гепатоциты и билиарные канальцы, дефицит желчи в просвете кишечника формируют типичную клиническую картину заболевания и его осложнений.
Классификация
Специалисты в области гастроэнтерологии и гепатологии при систематизации форм внутрипеченочного гестационного холестаза учитывают характер изменения биохимических показателей и степень тяжести заболевания. Более благоприятным в прогностическом плане является парциальный билирубиновый вариант расстройства с нарушением синтеза и секреции преимущественно билирубина при сохранности метаболизма остальных составляющих желчи. При парциальной холеацидной форме холестаза беременных, представляющей наибольшую опасность для женщины и ребенка, нарушена акцепция или секреция желчных кислот при нормальном транспорте других компонентов. Для выбора тактики сопровождения гестации важно учитывать тяжесть заболевания:
- Легкая степень. Кожный зуд выражен нерезко. Активность трансаминаз повышена в 2-3 раза, увеличено содержание щелочной фосфатазы и гамма-глутамилтранспептидазы. Другие клинические и лабораторные признаки расстройства отсутствуют. Риск акушерских осложнений минимален, гестацию можно пролонгировать.
- Средняя степень. Выраженный зуд кожи. Активность АЛТ, АСТ увеличена в 3-6 раз, повышены концентрации холестерина, ЩФ, ГГТП, нарушены показатели гемостаза. По УЗИ может определяться билиарный сладж. Наиболее частая форма заболевания с возможной фетоплацентарной недостаточностью и задержкой развития плода.
- Тяжелая степень. Кроме зуда кожи и значительного повышения активности ферментов отмечаются лабораторные признаки нарастающей коагулопатии, клиника гастроэнтерологических нарушений. Из-за высокой вероятности осложненного течения и даже гибели плода беременность рекомендуется прервать досрочно.
Симптомы холестаза беременных
Обычно заболевание возникает на 36-40-й неделях беременности, реже — в конце 2-го триместра. Сначала расстройство проявляется кожной симптоматикой. Беременная испытывает зуд различной интенсивности, от незначительного до мучительного. Зуд первично локализуется в области ладоней, подошв, затем распространяется на спину, живот, другие участки тела, становясь генерализованным. На коже могут выявляться участки экскориаций (расчесов), осложненные вторичным гнойным процессом.
Непостоянный симптом холестаза — желтуха, которая появляется через 1-2 недели после возникновения зудящих ощущений, сопровождается потемнением мочи и осветлением кала. При тяжелом течении отмечаются жалобы на тошноту, отрыжку, изжогу, ухудшение аппетита, тяжесть в эпигастрии, тупые боли в правом подреберье, редко — рвоту. Беременная становится вялой, апатичной, заторможенной. Заболевание самостоятельно проходит спустя 7-15 дней после родов.
Осложнения
Холестаз беременных обычно не служит противопоказанием для продолжения гестации, однако при среднетяжелом и тяжелом течении оказывает на нее неблагоприятное влияние. При длительной холемии резко нарушается энергетический обмен, нарастает гипоксия, возникает цитотоксический эффект, которые приводят к фетоплацентарной недостаточности, задержке развития плода, увеличению перинатальной смертности до 4,7%. При рецидивирующем холестазе антенатальная гибель плода отмечается в 4 раза чаще, чем при нормальной беременности. До 35% родов завершаются рождением недоношенного ребенка с признаками гипоксии.
При холестатической печеночной желтухе беременных в 12-44% случаев наблюдаются преждевременные роды, чаще диагностируется респираторный дистресс-синдром, определяется меконий в околоплодных водах. Из-за недостаточного всасывания витамина К развиваются расстройства гемостаза. В результате возрастает риск акушерских коагулопатических кровотечений, ДВС-синдрома.
Повышена вероятность послеродового эндометрита. Гестационный зуд имеет тенденцию рецидивировать во время следующих беременностей, на фоне приема комбинированных оральных контрацептивов. В отдаленном периоде такие пациентки чаще страдают желчнокаменной болезнью, холециститом, неалкогольными формами гепатитов, циррозом печени, хроническим панкреатитом.
Диагностика
Поскольку зуд и пожелтение кожи выявляются не только при холестазе беременных, но и при ряде кожных, инфекционных, соматических заболеваний, задачей диагностического поиска является исключение признаков, характерных для других расстройств, которые могли возникнуть или обостриться при гестации. Рекомендуемый план обследования пациенток с подозрением на холестаз беременных включает следующие лабораторные и инструментальные методы:
- Определение уровня желчных кислот. Исследование считается скрининговым и позволяет обнаружить холестаз на доклиническом этапе у предрасположенных беременных. На фоне общего увеличения концентрации сывороточных желчных кислот повышено содержание холевой кислоты и снижен уровень хенодезоксихолевой.
- Печеночные пробы. Маркерами внутрипеченочного холестаза являются умеренное увеличение содержания прямого билирубина, α- и β-глобулинов, триглицеридов, β-липопротеидов. Отчетливо повышен холестерин. Уровень альбумина несколько снижен. Отмечается повышение активности ЩФ, ГГГТ, АлТ, АсТ, 5’-нуклеотидазы.
- Гемостазиограмма. Для среднетяжелого и тяжелого течения заболевания характерны изменения в системе гемостаза с нарастанием АЧТВ и протромбинового времени.
- УЗИ печени и желчевыводящих путей. Печень беременной имеет нормальные размеры, однородную эхоструктуру. Возможно изменение акустической плотности печеночной ткани, появление билиарного сладжа. Желчный пузырь зачастую увеличен, внутрипеченочные желчные ходы расширены, эхогенность их стенок повышена.
Дифференциальная диагностика.
Гестационный холестаз дифференцируют с другими дерматозами беременных, острым жировым гепатозом при гестации, HELLP-синдромом, поздним гестозом, вирусными гепатитами, желчнокаменной болезнью, лекарственной холестатической желтухой, раком печени, наследственной печеночной патологией (гемохроматозом, болезнью Коновалова-Вильсона, синдромом Байлера) и другими заболеваниями. Исключают инфекционный мононуклеоз, цитомегаловирусную инфекцию. По показаниям пациентку консультируют дерматолог, инфекционист, гастроэнтеролог, гепатолог, токсиколог, онколог.
Лечение холестаза беременных
Медикаментозная терапия
При сопровождении женщин с гестационной желтухой предпочтительна выжидательная тактика с тщательным мониторингом лабораторных показателей и состояния плода. Основной терапевтической задачей является устранение симптомов застоя желчи, негативно воздействующих на организм ребенка. Схема медикаментозного лечения зависит от тяжести гестационного холестаза и обычно предполагает назначение таких средств, как:
- Урсодезоксихолевая кислота. Препарат влияет на ключевые звенья патогенеза и является основным в лечении расстройства. Благодаря высокой гидрофильности эффективно защищает желчные ходы от действия гидрофобных желчных кислот, стимулирует вывод гепатотоксичных компонентов желчи. Безопасен для плода.
- Гепатопротекторы и холеретики. Средства, влияющие на состояние клеток печени и выделение желчи, позволяют снизить риск повреждения гепатоцитов, улучшить их функционирование, уменьшить застойные явления в желчевыводящей системе.
При генерализованном зуде, быстром нарастании лабораторных показателей, особенно выявлении высокой холемии, применяют энтеросорбенты, детоксикационную терапию (гемосорбцию, плазмаферез), позволяющие удалить из организма вещества, которые вызывают зудящие ощущения. При всех формах заболевания эффективно использование антиоксидантов (аскорбиновой кислоты, витамина Е). Возможно назначение антигистаминных средств, смягчающих зуд. Применение системных глюкокортикостероидов ограничено из-за возможного токсического действия на плод.
Диета
Медикаментозную терапию холестаза сочетают с коррекцией диеты. Рекомендовано дополнить рацион беременной белковыми продуктами (курятиной, говядиной, телятиной), пищевыми волокнами, жирорастворимыми витаминами, фолиевой и линолевой кислотами, ограничить употребление жирного, острого, жареного.
Родоразрешение
При легкой и средней тяжести болезни беременность завершается естественными родами в физиологический срок. Если холестаз протекает с интенсивной желтухой, холемия приближается к 40 ммоль/л, существует угроза жизни плода, проводятся досрочные роды на сроке от 36 недель. Кесарево сечение выполняется при угрожающей или начавшейся асфиксии плода, обнаружении других акушерских показаний.
Прогноз и профилактика
Благоприятный исход гестации наиболее вероятен при легком и среднетяжелом холестазе беременных. При тяжелом варианте прогноз ухудшается, особенно в случае манифестации расстройства во II триместре. С профилактической целью пациенткам, которые во время предыдущей беременности перенесли холестатическую желтуху, имеют наследственную отягощенность по этому заболеванию или вынашивают несколько плодов, рекомендованы ранняя постановка на учет в женской консультации, регулярные осмотры акушера-гинеколога, плановая консультация гастроэнтеролога, скрининговое исследование крови на желчные кислоты.
1. Холестатический гепатоз беременных: патогенез, клиника, лечение/ Дерябина Н.В., Айламазян Э.К., Воинов В.А.// Журнал акушерства и женских болезней. – 2003.
2. Клинико-диагностические критерии оценки степени тяжести холестатического гепатоза беременных/ Жесткова Н.В., Радченко В.Г., Тумасова Ж.Н.// Журнал акушерства и женских болезней. – 2015.
3. Заболевания печени у беременных, принципы лечения/ Ибадильдин А.С., Шарунов Г.И., Буираев К.М.// Вестник Казахского Национального медицинского университета. – 2013.
4. Эфферентная терапия холестатического гепатоза беременных: Автореферат диссертации/ Жесткова Н.В. – 2007.
Основной принцип построения меню при низкоаллергенной диете — исключение из рациона продуктов питания, провоцирующих развитие аллергической реакции.
Постепенное исключение из рациона отдельных продуктов позволяет диагностировать аллергены и принимать меры по предотвращению рецидивов.
Принципы гипоаллергенной диеты:
- В рационе - продукты, не нагружающие органы тракта
- Меню должно быть сбалансированным и обеспечивать поступление витаминов и микроэлементов
- Энергетическая ценность составляет 2800 килокалорий
- Суточная норма поваренной соли — 7 г.
- Питание дробное, до 6 раз в сутки. Небольшие порции способствуют полному расщеплению и усвоению продуктов, а значит, снижают риск возникновения аллергии. Кроме того, такой образ питания гарантирует аппетит и желание питаться правильно
- Блюда готовят на пару или тушат, жареная, копченая еда, маринованные овощи, жирные салаты зачастую являются аллергенами
- Крепкие бульоны (особенно, куриные) варят, многократно меняя воду. Животный белок — серьезный аллерген
- Людям, страдающим пищевой формой аллергии, необходимо выпивать не менее двух литров воды в сутки, такой режим обеспечивает своевременное выведение из организма аллергенов и токсинов
- Температура готовой к употреблению пищи должна быть комфортной — горячая еда раздражает стенки желудка и кишечника, стимулирует раздражение нервной системы, что, в свою очередь, повышает риск патологий
- Гипоаллергенная диета для взрослых рассчитана, в среднем, на 21 день. Для детей — щадящий вариант: на неделю, при необходимости — чуть дольше. Раз в три дня добавляется продукт из «опасного» списка, наблюдая за реакцией организма
- Для упрощения выявления продуктов аллергенов, во время гипоаллергенной диеты рекомендуется готовить простые блюда с небольшим количеством ингредиентов
- Питание должно быть разнообразным, в достаточном количестве богатым витаминами
Для того, чтобы можно было предметно анализировать пищевые реакции, рекомендуется вести дневник питания, в который записывать, что было съедено, в какое время и в каком количестве, а так же, последовала или нет реакция на пищу.
Список запрещенных продуктов
В список высокоаллергенных продуктов попали:
- Молочные продукты высокой жирности, твердые сыры
- Морепродукты, рыба, рыбная икра
- Копченые продукты, колбасы
- Консервированные продукты
- Орехи (в первую очередь, арахис)
- Красные, оранжевые фрукты (апельсины, мандарины, яблоки, грейпфруты), овощи (свекла, тыква, морковь, помидоры), ягоды (почти все) и сухофрукты
- Куриные яйца
- Грибы
- Шоколад
- Мёд
- Алкогольные напитки
- Сладкие газированные напитки
- Кофе, какао
- Продукты с большим количеством химических добавок (консервантов, красителей, ароматизаторов, стабилизаторов)
Список продуктов, разрешенных к употреблению
Продукты, которые считаются условно -безопасными, составляют основу рациона, но в индивидуальных случаях и они могут спровоцировать аллергическую реакцию:
- Отварное и тушеное мясо: белое куриное, индейка, говядина, телятина
- Овощные супы
- Растительные масла (оливковое, подсолнечное)
- Рассыпчатые каши (кроме манной)
- Кисломолочные продукты низкой жирности: творог, брынза, кефир, натуральный йогурт
- Зеленые овощи и фрукты, кроме сельдерея и щавеля
- Компоты и чаи из сухофруктов (кроме кураги)
- Хлебцы, галеты, бездрожжевой хлеб
На указанных продуктах базируется диета по Адо. Приблизительное меню на день:
- Завтрак: гречневая каша, некрепкий чай, творог
- Ланч: зеленое яблоко
- Обед: овощной суп с брокколи, макароны, тефтели из курицы, компот
- Полдник: кисель, пресное печенье
- Ужин: отварная треска, макароны
- Второй ужин: кефир
Рецепты блюд неспецифической общей гипоаллергенной диеты отличаются простотой и доступностью, но, при этом, питание сбалансировано и обеспечивает поступление в организм витаминов и микроэлементов.
Гипоаллергенная диета при грудном вскармливании
Вопрос о целесообразности особой диеты для кормящих мам в настоящее время широко обсуждается в медицинских кругах, и большинство врачей придерживается мнения, что при отсутствии аллергии у матери необходимости в соблюдении строгой диеты нет.
Общими во всех случаях правилами устанавливается запрет на употребление:
- Шоколада
- Алкоголя
- Клубники
- Цитрусовых
- Мёда
- Копченых продуктов
В каких случаях диета необходима
Существуют ситуации, когда мама в период грудного вскармливания обязана соблюдать пищевые ограничения:
- Проявления аллергии у новорожденного (шелушение, покраснение кожи, атопический дерматит)
- В течение первого месяца кормления, чтобы определить, склонен ли ребенок к аллергическим реакциям
- Врожденные патологии желудочно-кишечного тракта у ребенка, препятствующие нормальному всасыванию и усвоению компонентов питания
- Отягощенный наследственный анамнез: наличие у матери бронхиальной астмы, поллиноза, аллергического ринита, крапивницы, пищевой аллергии
Замена грудного молока молочными смесями — полумера, которая далеко не всегда оказывается оправданной. До полугода ребенок получает сбалансированное питание, и признаки аллергии уходят. Но необходимость введения прикорма может обострить проблему.
С материнским молоком младенец получает малые дозы аллергенов, коррекция меню позволяет постепенно расширить рацион и подвести малыша к введению в пищу овощей, фруктов, соков, творога. Грудное молоко способствует созреванию желудочно - кишечного тракта.
В отдельных случаях, когда материнское молоко не усваивается, подобрать смесь и определить срок введения прикормов должен педиатр.
Неспецифическая диета для кормящей мамы запрещает:
- Коровье молоко (цельное)
- Рыбную икру
- Морепродукты
- Грибы
- Мед
- Какао и шоколад
- Орехи
- Цитрусовые
- Красные ягоды
- Копчения, соления, маринады, острые блюда, приправы, специи
- Алкоголь
- Крепкие мясные и рыбные бульоны
- Куриное мясо
- Пшеница и изделия из нее
- Красные и оранжевые овощи и фрукты
Важно понимать, что некоторые продукты питания, не являясь аллергенами в чистом виде, способны усилить негативное действие других продуктов или усилить выработку гистаминов — веществ, которые обуславливают внешние проявления аллергических реакций.
Если младенец подвержен аллергии, мама «садится» на строгую диету и соблюдает ее 2–3 дня. Рацион — однообразный, его составляют продукты, обладающие минимальным риском вызвать реакцию: отварной рис без масла, кефир, гречневые хлебцы, компот из яблок (сухофруктов), нежирная свинина (тушенная или отварная), отварной картофель (предварительно вымоченный в воде).
Кормящая мать должна вести пищевой дневник, в который тщательно вносится вся еда.
Если на протяжении трех дней аллергия не проявляется, то вводится один новый продукт и мама тщательно контролирует состояние ребенка. Возникшая реакция — повод вернуться к изначальному меню на время, пока ребенок не придет в норму. Таким образом, удается выявить .
Диета при поллинозе
- Аллергия на пыльцу деревьев. Запрещены: орехи, фрукты, сельдерей, морковь, петрушка
- Аллергия на пыльцу злаков. Запрещены: хлебобулочные изделия, мучные изделия, хлебный квас, овсяная крупа, хлопья, мука, какао, шоколад, кофе
- Аллергия на пыльцу сорняков. Запрещены: дыня, арбуз, кабачок, баклажан, семечки подсолнечника, халва, горчица, майонез, подсолнечное масло
- Аллергия на споры микроскопических грибов. Запрещены: дрожжи, дрожжевое тесто, квас, пиво, квашеная капуста, сыр, сахар и его заменители, вино, ликер, самогон
Крапивница
Среди пищевых продуктов, вызывающих крапивницу, выделяют:
- Морепродукты, рыба
- Яйца
- Орехи
- Цитрусовые
- Помидоры, баклажаны
- Сыры
- Алкоголь
- Шоколад
Соблюдение гипоаллергенной диеты позволяет не только понизить количество медикаментов, употребляемых для стабилизации состояния, но и отказаться от них вовсе, придя в состояние стойкой ремиссии. Несмотря на кажущиеся сложности и строгие ограничения, диетический рацион может и должен быть разнообразным и сбалансированным.
Помочь определить круг продуктов должен аллерголог, по всем вопросам, связанным с лечением, необходимо консультироваться у специалиста. Если есть сомнения в том, можно ли употреблять в пищу тот или иной продукт, стоит отказаться от него до консультации у врача.
Читайте также:

