Диагностические критерии при крапивнице
Обновлено: 01.05.2024
МКБ 10: L50
Год утверждения (частота пересмотра): 2018 (пересмотр каждые 3 года)
ID: КР357
Союз педиатров России; Российская ассоциация аллергологов и клинических иммунологов
Ключевые слова
Идиопатическая (спонтанная) крапивница
Список сокращений
АО - Ангионевротический отек
иАПФ - Ингибитор ангиотензинпревращающего фермента
ЛС - Лекарственное средство
НАО - Наследственный ангионевротический отек
НПВП - Нестероидные противовоспалительные препараты
ОК - Острая крапивница
ПАО - Приобретенный ангионевротический отек
РКИ - Рандомизированное клиническое исследование
СКВ - Системная красная волчанка
СОЭ – Скорость оседания эритроцитов
СРБ - С-реактивный белок
ТК - Тучная клетка
ХК - Хроническая крапивница
ARC - American College of Rheumatology (Американская Коллегия Ревматологов)
CAPS - Сryopyrin Associated Periodic Syndrome (криопиринассоциированный периодический синдром)
CINCA/NOMID - Chronic Neurologic Cutaneous And Articular Syndrome/ Neonatal onset multisystem inflammatory disease (хронический неврологический кожный и суставной синдром/мультисистемное воспалительное заболевание неонатального возраста)
DRESS-синдром - drug rash + eosinophilia + systemic symptomps (лекарственная сыпь + эозинофилия + системные симптомы)
EAACI - European Academy of Allergology and Clinical Immunology (Европейская Академия Аллергологии и Клинической Иммунологии)
ECHO - Enteric Cytopathogenic Human Orfhan – энтеровирусы (группа серотипов РНК-содержащих вирусов из семейства Picornaviridae)
EDF - European Dermatology Forum (Европейский дерматологический форум)
FCAS - familial cold autoinflammatory syndrome (семейный холодовой аутовоспалительный синдром);
GA²LEN - Global Allergy and Asthma European Network (Глобальная Европейская Сеть по Астме и Аллергии)
H1-АГ – антигистаминный препарат (блокатор H1 – гистаминовых рецепторов)
IgD – иммуноглобулин класса D
IgE – иммуноглобулин класса E
MWS - Muckle–Wells syndrome (синдром Макла–Уэлса)
TRAPS - Tumor Necrosis Factor (TNF) receptor associated periodic syndrome (периодический синдром, ассоциированный с рецептором фактора некроза опухоли -1)
UAS7 - Urticaria activity score 7 (Индекс Активности Крапивницы 7)
CINCA - Chronic Neurologic Cutaneous And Articular Syndrome (хронический неврологический кожный и суставной синдром)
NOMID - Neonatal onset multisystem inflammatory disease (мультисистемное воспалительное заболевание неонатального возраста)
sIgE – специфический иммуноглобулин E
WAO - World Allergy Organization (Всемирная Организация по Аллергии)
Термины и определения
Новые и узконаправленные профессиональные термины в настоящих клинических рекомендациях не используются
1. Краткая информация
1.1 Определение
Крапивница (от лат. Urtica — крапива) — заболевание, характеризующееся развитием волдырей и/или ангиоотеков.
Состояния, при которых волдыри являются симптомом (кожные тесты, аутовоспалительные синдромы - заболевания, вызванные мутациями в протеин-кодирующих генах, играющих ведущую роль в регуляции воспалительного ответа, анафилаксия, наследственный ангиоотек и т.п.) непосредственно не являются крапивницей.
1.2 Этиология и патогенез
Основным патогенетическим механизмом при крапивнице является дегрануляция тучных клеток.
Существует множество факторов, способных стать причинными в развитии крапивницы. Среди наиболее часто встречающихся причин у детей выделяют следующие:
пищевые продукты (орехи, яйцо, рыба, томаты, моллюски, клубника и др.) и пищевые добавки (сульфиты, салицилаты, красители);
лекарственные средства (ЛС) - препараты пенициллинового ряда, цефалоспорины, салицилаты, опиаты, нестероидные противовоспалительные препараты (НПВП), барбитураты, амфетамины, атропин, инсулин, иммуномодуляторы и рентгеноконтрастные средства;
кровь и препараты на ее основе;
укусы и ужаления (пчел, ос, пауков, блох и др.);
физические факторы, такие как тепло, холод, солнце, физические нагрузки;
Указанные выше факторы в случае хронической спонтанной крапивницы могут стать провоцирующими, т.е. приводящими к обострению заболевания.
Учитывая небольшое количество доказательств, а также значительную вариабельность распространенности инфекционных агентов, вероятность причастности какого-либо патогена к возникновению крапивницы или ее обострения (например, Helicobacterpylori, гельминтов, простейших и т.д.), следует оценивать индивидуально.
В случае системных заболеваний крапивница расценивается как симптом основного заболевания:
системные заболевания соединительной ткани — системная красная волчанка, ювенильный ревматоидный артрит, дерматомиозит, ревматическая лихорадка и др.;
воспалительные болезни кишечника — болезнь Крона, язвенный колит;
смешанные формы — болезнь Бехчета;
периодический синдром, ассоциированный с рецептором 1 фактора некроза опухоли (Tumor Necrosis Factor Receptor-Associated Periodic Syndrome, TRAPS);
криопиринассоциированные периодические синдромы (Сryopyrin Associated Periodic Syndrome, CAPS); CAPS характеризуются аутосомно-доминантным типом наследования, выделяют:
1) семейный холодовой аутовоспалительный синдром (familial cold autoinflammatory syndrome, FCAS);
2) синдром Макла–Уэлса (Muckle–Wells syndrome, MWS);
3) CINCA/NOMID синдром — хронический неврологический кожный и суставной синдром (Chronic Neurologic Cutaneous And Articular Syndrome), мультисистемное воспалительное заболевание неонатального возраста (Neonatal onset multisystem inflammatory disease, NOMID);
Ниже приведены основные причинные факторы (табл. 1).
Таблица 1 - Причинные факторы крапивницы
Пищевые продукты, ЛС, аэроаллергены, яд насекомых, контактные аллергены и др.
Насекомые, растения (например, крапива), обитатели моря (например, медузы)
Нестероидные противовоспалительные препараты (НПВП) (например, аспирин), антибиотики, опиоиды, рентгеноконтрастные вещества, пищевые добавки
Механический стимул (дермографизм, давление, вибрация и т.д.)
Термический стимул (холод, тепло)
Холинергический стимул (физическая нагрузка, стресс)
Другие (вода, солнечный свет и др.)
Без выявленной причины
Аутоантитела к рецептору IgE (на тучных клетках (ТК) и базофилах) или IgE
Связанная с сопутствующими заболеваниями 1
Паразитарная, бактериальная, грибковая, вирусная инфекции, онкологические заболевания и др.
Связанная с аутоиммунными заболеваниями 1
Системные заболевания соединительной ткани, воспалительные заболевания кишечника, CAPS, TRAPS синдромы
Связанная с дефицитом или ингибированием фермента 1
Дефицит С1-ингибитора эстеразы (наследственный, приобретенный ангионевротический отек), прием ингибиторов ангиотензинпревращающего фермента (иАПФ)
1 – В данном случае крапивницу следует расценивать как симптом основного заболевания
Патогенетически выделяют иммунные (I-V типы реакций), неиммунные, аутоиммунные и смешанные механизмы развития крапивницы. I тип иммунных реакций (IgE-опосредованный) характерен для острой аллергической крапивницы и встречается чаще, чем типы II и III. Ряд исследователей предполагают, что некоторые формы ХК протекают по IV типу реакций с выделением IL 3 и IL 5, которые активируют дегрануляцию ТК и участвуют в привлечении эозинофилов. Иммунные реакции II типа предположительно играют роль в патогенезе холинергической и дермографической крапивниц. III тип реакции, или цитотоксический, лежит в основе некоторых видов физической крапивницы, IV тип – крапивницы, обусловленной сопутствующими заболеваниями (при вирусных и бактериальных инфекциях - туберкулез, сифилис, бруцеллез, туляремия).
Воздействие физических стимулов и псевдоаллергенов может обусловливать неиммунные или смешанные варианты заболевания.
Механизм развития крапивницы при воздействии физических факторов (физическое напряжение, тепло) связан, главным образом, с изменением состояния нейроиммунной регуляции, что опосредуется повышенной активностью нейропептидов или неспособностью к их быстрой и своевременной инактивации, повышением образования ацетилхолина и/или снижением активности холинэстеразы, что вызывает определенные сосудистые реакции, характерные для крапивницы. При холодовой крапивнице основная роль в возникновении заболевания отводится факторам активации комплемента и криоглобулинам, образующимся из нормальных белков организма только при условии снижения температуры окружающей среды.
Ангиоотек/волдырь обусловлен активацией эндотелиальных молекул адгезии, нейропептидов, факторов роста и возникновением смешанного воспалительного периваскулярного инфильтрата различной интенсивности, состоящего из нейтрофилов, эозинофилов, базофилов, макрофагов и Т клеток, однако, не сопровождающегося некрозом сосудистой стенки, который, в свою очередь, характерен для уртикарного васкулита. Даже в непораженной коже пациентов с хронической идиопатической (спонтанной) крапивницей выявляется активация молекул адгезии, инфильтрация эозинофилами и нарушение экспрессии цитокинов, а также некоторое увеличение числа ТК. Таким образом, сложная природа патогенеза крапивницы не ограничивается лишь высвобождением гистамина из тучных клеток кожи. Следует отметить, что некоторые из перечисленных изменений также могут встречаться при самых разных воспалительных состояниях и поэтому не являются специфическими или диагностическими.
Необходимо помнить, что у одного пациента может быть два и более вида крапивницы 3.
1.3 Эпидемиология
Распространенность крапивницы среди детского населения составляет 2,1-6,7% [10], при этом острая крапивница (ОК) у детей встречается чаще, в отличие от взрослых. Так, у детей младшего возраста в подавляющем большинстве отмечается ОК, в возрасте от 2 до 12 лет – острые и хронические формы крапивницы с преобладанием острых форм [11]. По данным ряда исследований выявлено, что порядка 15-25% населения перенесли хотя бы один эпизод крапивницы 6. В пубертатном периоде превалируют хронические формы крапивниц. Хроническая крапивница (ХК) у детей в общей популяции в среднем составляет лишь 0,1-3% [12]. Следует учесть, что до настоящего времени истинная распространенность крапивницы и различных ее вариантов остается не изученной [13].
Более чем у половины детей с острой крапивницей, выявляются и другие аллергические заболевания (аллергический ринит, бронхиальная астма, атопический дерматит, лекарственная аллергия) [12].
1.4 Кодирование по МКБ-10
Крапивница (L50):
L50.0 — Аллергическая крапивница;
L50.1 — Идиопатическая крапивница,
L50.2 — Крапивница, вызванная воздействием низкой или высокой температуры;
L50.3 — Дермографическая крапивница;
L50.4 — Вибрационная крапивница;
L50.5 — Холинергическая крапивница;
L50.6 — Контактная крапивница;
L50.8 — Другая крапивница;
L50.9 — Крапивница неуточнённая.
1.5 Классификация
Согласно современным представлениям (Согласительный документ по определению, классификации, диагностике и лечению крапивницы Европейской Академии Аллергологии и Клинической Иммунологии, Глобальной Европейской Сети по Астме и Аллергии, Европейского дерматологического форума The EAACI/GA²LEN/EDF/WAO (European Academy of Allergology and Clinical Immunology, Global Allergy and Asthma European Network, European Dermatology Forum, World Allergy Organization) Guideline for the Definition, Classification, Diagnosis and Management of Urticaria. 2017 г. [9]), крапивница классифицируется:
По продолжительности проявлений:
Острая крапивница – спонтанное возникновение волдырей и/или ангиоотеков на протяжении временнóго периода менее 6 недель;
Хроническая крапивница – симптомы на протяжении временнóго периода более 6 недель.
По подтипам (табл.2). При этом у одного больного может быть два и более подтипов крапивницы.
Таблица 2 - Европейская классификация подтипов крапивницы (проявляющейся в виде волдырей и/или ангиоотеков) [9].
Хроническая идиопатическая (спонтанная) крапивница
Индуцируемая крапивница
Появление волдырей и/или ангиоотеков в период от 6 недель и более вследствие известных 1 и неизвестных причин
Симптоматический дермографизм 2
Холодовая крапивница 3
Замедленная крапивница от давления 4
Тепловая крапивница 5
Примечание. 1 – например, аутореактивность, т. е., наличие аутоантител, активирующих базофилы. Формы, также известные как: 2 ― дермографическая крапивница, 3 ― холодовая контактная крапивница, 4 ― крапивница от давления, 5 ― тепловая контактная крапивница.
Такие заболевания, как пигментная крапивница (кожный мастоцитоз), уртикарный васкулит, аутовоспалительные синдромы (например, криопиринассоциированный периодический синдром), а также ангиоотеки, не связанные с медиаторами тучных клеток (например, ангиоотеки, связанные с брадикинином), в настоящее время не рассматриваются как подтипы крапивницы вследствие кардинального отличия патофизиологических механизмов (табл.3) [9].
Таблица 3 - Заболевания, исторически имеющие отношение к крапивнице, а также синдромы, сопровождающиеся волдырями/ангиоотеком
Семейная холодовая крапивница (васкулит)
Негистаминергический ангиоотек (например, наследственный ангионевротический отек (НАО)
Анафилаксия, индуцируемая физической нагрузкой
Криопиринассоциированные синдромы (уртикарные высыпания, рецидивирующая лихорадка, артралгия или артрит, воспаление глаз, слабость, головные боли), такие как семейный холодовой аутовоспалительный синдром (FCAS), cиндром Макла−Уэлса (крапивница-глухота-амилоидоз), мультисистемное воспалительное заболевание неонатального возраста (NOMID)
Синдром Шницлера (рецидивирующие уртикарные высыпания, моноклональная гаммапатия, рецидивирующая лихорадка, боли в мышцах и костях, артралгии, артриты, лимфаденопатия)
Синдром Глейча (эпизодический ангиоотек с эозинофилией)
Синдром Уэллса (гранулематозный дерматит с эозинофилией)
Буллезный пемфигоид (пребуллезная стадия)
1.6 Примеры диагнозов
Хроническая идиопатическая крапивница, обострение.
Острая аллергическая крапивница. Пищевая аллергия.
2. Диагностика
_ Анамнестические данные - основной инструмент в диагностике крапивницы.Если не выявлены причины хронической крапивницы, ее считают идиопатической._
2.1 Жалобы и анамнез
Рекомендовано тщательно собрать полный анамнез [4,5,6,7,8,9].
(Сила рекомендации - 1; уровень достоверности доказательств - С)
Комментарии: при сборе анамнеза при крапивнице следует ориентироваться на вопросы, представленные в Приложении Г1.Правильно и полно собранный анамнез и оценка клинических проявлений позволяют составить дальнейший план обследования и четкий алгоритм дифференциальной диагностики, минимизируя вероятность гипердиагностики и неправильной интерпретации полученных данных.
При наличии сопутствующих аллергических заболеваний рекомендуется тщательно собрать аллергологический анамнез для выявления возможной связи крапивницы с аллергией [4-9,12].
(Сила рекомендации - 1; уровень достоверности доказательств - С)
Комментарии: вопросы для определения аллергического характера крапивницы представлены в Приложении Г2.
Как для острой, так и для хронической крапивницы рекомендовано проведение оценки степени тяжести (активности) заболевания [4-9,12].
(Сила рекомендации - 1; уровень достоверности доказательств - С)
Комментарии: для оценки степени тяжести крапивницы используется балльная шкала - Индекс активности крапивницы 7 (Urticaria Activity Score - UAS 7, Приложение Г3), которая представляет собой суммарную оценку основных симптомов заболевания (количество высыпаний и интенсивность зуда) самим пациентом или его представителями каждые 24 часа за 7 последовательных дней [8,9]. Сумма баллов за сутки – от 0 до 6, за неделю – максимум 42 балла. Эта балльная оценка активности не может быть использована для оценки активности физической крапивницы и изолированных ангиоотеков.
2.2 Физикальное обследование
Рекомендовано каждому пациенту с крапивницей провести полное физикальное обследование в связи. [4-9,12].
(Сила рекомендации - 1; уровень достоверности доказательств - С)
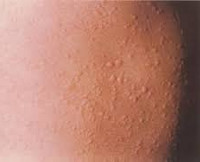
Комментарии: Крапивница – диагноз, прежде всего, клинический. Характерными симптомами при крапивнице являются преходящие эритематозные волдыри (уртикарии) розового или красного цвета, часто сопровождающиеся зудом (рис.1-2), размером от нескольких миллиметров или сантиметров (до 10 см в диаметре – гигантские уртикарии), четко ограниченные и возвышающиеся над поверхностью кожи (табл. 4), пропадающие при надавливании.
Рекомендовано
Экспертным советом
РГП на ПХВ «Республиканский центр
развития здравоохранения»
Министерства здравоохранения
и социального развития
Республики Казахстан
от «12» декабря 2014 года
протокол № 9
Крапивница – кожное заболевание, которое характеризуется появлением на коже (реже на слизистых оболочках) ограниченных эритематозных или белых зудящих уртикарных высыпаний (волдырей) различного размера и формы, не оставляющих после своего исчезновения следов, сопровождающихся зудом. Крапивница может сопровождаться ангионевротическим отеком [1,2,3].

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
• бактериологическое исследование (фекалий, дуоденального содержимого, материала со слизистых ротоглотки и других очагов хронической инфекции);
• обнаружение антител к антигенам токсокары, эхинококка, трихинеллы и/или других паразитов методом ИФА;
• аллерготесты in vivo (определение содержания аллерген-специфичных IgE) и in vitro (кожные и провокационные пробы, в период полной ремиссии).
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию:
Дополнительные диагностические обследования, проводимые на стационарном уровне: не проводятся.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: контроль АД, ЧСС, дыхания с целью исключения развития шока.
Диагностические критерии [2,3,4,5]
Жалобы и анамнез
Жалобы:
• внезапное появление высыпаний в виде отечных ярко-красного цвета волдырей, возвышающихся над уровнем кожи, сливающихся в крупные бляшки неправильной формы, часть элементов остается ограниченной (при острой крапивнице);
• непереносимость (аллергические реакции в различных вариантах проявлений) продуктов бытовой химии, лекарственных препаратов, пищевых продуктов растительного и животного происхождения, косметических средств.
• слизистых оболочек (язык, гортань, коньюктивы глаз, носоглотка), лица (губы, щеки, веки и др.) и/или половых органов;
• кожа и слизистые становятся плотноэластической консистенции, белого, реже розового цвета, отсутствием субъективных ощущений.
Лабораторные исследования [5, 6, 7, 8, 9, 10]:
Общий анализ крови: эозинофилии.
ИФА крови: обнаружение повышенного уровня общего IgE и специфических IgE к причинно-значимым аллергенам в сыворотке крови.
Инструментальные исследования:
Скарификационные пробы с аллергенами: положительные результаты на определенные аллергены.
Дифференциальный диагноз
Дифференциальный диагноз [1,2, 5, 6, 7, 8, 9, 10]
Таблица 1. Основные клинико-лабораторные дифференциально-диагностические признаки крапивницы
Лечение
Немедикаментозное лечение:
Режим: Общий.
Гипоаллергенная диета: Стол № 7 (исключение облигатных пищевых аллергенов, экстрактивных веществ, алкоголя и т.д.).
Обеспечение проведения элиминационных мероприятий: влажная уборка помещений, с целью исключения контакта с различными аллергенами.
Медикаментозное лечение [9, 10, 11,12,13]
Антигистаминные H1 блокаторы 2-го поколения
Для обеспечения выраженного противоаллергического, противозудного, противовоспалительного и антиэкссудативного действий:
- взрослым и детям старше 12 лет по 1 табл. (10 мг) или 2 чайные ложки сиропа;
- детям в возрасте от 2 до 12 лет по 1/2 таблетки или 1 чайную ложку сиропа.
- взрослым и детям старше 12 лет по 1 табл. (10 мг) или 20 кап;
- детям старше 6 до 12 лет по 1 табл. (10 мг) или 20 капель (из расчета 0,25 мг/кг массы тела);
- детям от 2-х до 6 лет по 5 мг (1/2 табл. или 10 кап);
- детям от 1 до 2 лет по 2,5 мг (5 кап).
• Фексофенадин (уровень доказательности – Д) внутрь перорально 1 раз в сутки у взрослых, 2 раза в сутки у детей, № 10-14 дней:
• Клемастин (уровень доказательности – D) (первого поколения) перорально 1 - 2 раза в сутки, № 7-10 дней:
• Хлоропирамин (уровень доказательности – D) (первого поколения) перорально 1-2 раза в сутки или внутримышечно по 1 мл, № 10-14:
- детям от 1 до 6 лет - 10 мг (0,5 мл) или по 1/4 таблетки (8,3 мг) 3 раза в день или по 1/2 таблетки 2 раза в день;
• Дифенгидрамин (уровень доказательности – С) (первого поколения). Внутрь перорально или внутримышечно по 1 мл 1% 1-2 раза в день:
Свечи вводят в прямую кишку 1-2 раза в день после очистительной клизмы или самопроизвольного очищения кишечника 1-3 раза в день в течение, в среднем, 7-10 дней:
• Мебгидролин (уровень доказательности – D) (первого поколения) внутрь перорально 1-3 раза в сутки, № 7-10 дней:
- детям от 5 до 10 лет по 100-200 мг.
• Бетаметазон (уровень доказательности – D) внутримышечно суспензия для инъекций глубоко в мышцу ягодицы 1 раз в 7-10 дней:
• Дексаметазон (уровень доказательности – D) внутривенно 3-4 раза в сутки или внутрь перорально после еды, разделив суточную дозу 2-3 приема, № 5 дней:
- детям: 0,02776 до 0,16665 мг/кг/сут (в зависимости от возраста) назначают 2,5 – 10 мг/м2 площади поверхности тела/сут.
• Преднизолон (уровень доказательности – С) внутрь перорально, после еды, разделив суточную дозу 2-3 приема, № 5 дней:
• Метилпреднизолон (уровень доказательности – С) внутрь перорально, после еды, разделив суточную дозу на 2-4 приема, № 5 дней:
- детям – 0,42-1,67 мг/кг или 12,5-50 мг/м2/сут.
Медикаментозное лечение, оказываемое на амбулаторном уровне
Перечень основных лекарственных средств (имеющих 100% вероятность назначения):
• Дифенгидрамин раствор для инъекций в ампулах 1% - 1мл, таблетки по 20 мг; 30 мг и 50 мг, свечи для ректального применения по 5 мг, 1 мг, 15 мг и 20 мг;
• Метилпреднизолон таблетки 4 мг; 16 мг, ампулы 20, 40, 125, 250, 500, 1000 мг.
Другие виды лечения: не проводятся.
Хирургическое вмешательство: не проводится.
Профилактические мероприятия [1,2,3,5,13]:
• соблюдение элиминационных мероприятий с целью исключения контакта с аллергенами и факторами, являющихся потенциально сенсибилизирующими (холод, тепло, солнце, физическая нагрузка, лекарственные препараты и т.д.);
• для профилактики обострений крапивницы, больным с установленной реакцией на экзогенные агенты (контактная крапивница и др. виды) рекомендуется носить более легкую одежду; перед выходом из дома наносить на открытые части тела (лицо, руки, губы) специальные средства – эмоленты, защищающие кожу, независимо от возраста (детям с первых дней жизни и взрослым);
• обучение пациента навыкам поведения в быту и на производстве – разъяснение особенностей течения, диагностики и лечения заболевания (устно или в виде памяток), необходимости проведения симптоматической терапии, соблюдения рекомендаций по наличию аптечки «скорой помощи», соблюдения гипоаллергенной диеты с учетом спектра сенсибилизации;
• женщинам, имеющим отягощенный аллергологический анамнез или уже имеющих ребенка с крапивницей, во время беременности необходимо соблюдение гипоаллергенной диеты.
• при хронической крапивнице длительное применение антигистаминных препаратов (второго поколения) до наступления ремиссии заболевания, в среднем 3-6 месяцев регулярной терапии;
• проведение диагностических мероприятий при наступлении полной ремиссии (кожные скарификационные пробы) в специализированных кабинетах под контролем аллерголога.
Препараты (действующие вещества), применяющиеся при лечении
| Бетаметазон (Betamethasone) |
| Гидрокортизон (Hydrocortisone) |
| Дезлоратадин (Desloratadine) |
| Дексаметазон (Dexamethasone) |
| Дифенгидрамин (Diphenhydramine) |
| Клемастин (Clemastine) |
| Левоцетиризин (Levocetirizine) |
| Лоратадин (Loratadine) |
| Мебгидролин (Mebhydrolin) |
| Метилпреднизолон (Methylprednisolone) |
| Преднизолон (Prednisolone) |
| Фексофенадин (Fexofenadine) |
| Хлоропирамин (Chloropyramine) |
| Цетиризин (Cetirizine) |
Госпитализация
Показания к госпитализации с указанием типа госпитализации
Показания к экстренной госпитализации:
Информация
Источники и литература
Информация
Список разработчиков протокола с указанием квалификационных данных:
1) Батпенова Г.Р. д.м.н., профессор, главный внештатный дерматовенеролог МЗСР РК, АО «Медицинский университет Астана», заведующая кафедрой дерматовенерологии;
2) Котлярова Т.В. – д.м.н., АО «Медицинский университет Астана», доцент кафедры дерматовенерологии;
3) Джетписбаева З.С. – к.м.н., АО «Медицинский университет Астана»;
4) Баев А.И. – к.м.н., снс. РГП «КазНИКВИ»;
5) Ахмадьяр Н.С. – д.м.н., АО «ННЦМД» клинический фармаколог.
Указание на отсутствие конфликта интересов: отсутствует.
Рецензент:
Нурпеисов Т.Т. д.м.н., доцент, руководитель Республиканского Аллергологического центра НИИ кардиологии и внутренних болезней, главный внештатный аллерголог МЗСР РК.
Указание условий пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики и/или лечения с более высоким уровнем доказательности.
Аллергическая крапивница – это кожная патология аллергического характера, которая может иметь острый или (реже) хронический характер. Ее симптомами являются кожный зуд, появление возвышающихся над кожей эритематозных элементов, схожих с высыпаниями, остающимися после ожога крапивой – отсюда и название патологии. Диагностика производится на основании осмотра пациента, анализа крови, определения уровня иммуноглобулина Е; возможно проведение иммунологических исследований – аллергических проб для выявления аллергена. Лечение аллергической крапивницы производится с использованием антигистаминных средств, гипоаллергенной диеты, иммуномодулирующих препаратов.
МКБ-10
Общие сведения
Аллергическая крапивница (уртикария) – кожное заболевание, проявляющееся развитием кожного зуда, эритематозных высыпаний и обычно провоцируемое пищевой или иной аллергией. Подобное состояние является крайне распространенным, по данным медицинской статистики, не менее 10-20% населения Земли хоть раз в жизни испытывали симптомы этой патологии. В подавляющем большинстве случаев аллергическая крапивница имеет острый характер и после проведенного лечения (иногда - самопроизвольно) исчезает, не оставляя следов на кожных покровах или слизистых оболочках. Хроническая форма заболевания, по мнению некоторых врачей-дерматологов, должна быть вынесена в отдельную нозологическую группу, так как она обусловлена аутоиммунными и наследственными факторами. Кроме истинной аллергической формы, существует понятие «псевдоаллергической крапивницы», которая вызывается различными физическими факторами.
Аллергическая крапивница может поражать человека в любом возрасте, однако в возрастном распределении больных наблюдается превалирование детей. Это объясняется незрелостью многих иммунологических процессов, из-за чего легко возникает аллергия на различные факторы. Хронический тип аллергической крапивницы чаще развивается у взрослых женского пола – в таком случае выявить причину заболевания нередко не удается, поэтому ее часто также называют идиопатической крапивницей. Сама по себе эта патология не представляет угрозы для жизни человека, однако она может осложниться ангионевротическим отеком или анафилактическим шоком. Эти состояния требуют экстренной медицинской помощи для сохранения жизни больного.

Причины
Причины, которые вызывают кожные проявления, отличаются у различных форм аллергической крапивницы. Обычно это реагиновый тип гиперчувствительности (аллергия 1-го типа), опосредованный иммуноглобулинами типа Е. Аллергенами при данном виде аллергической крапивницы являются компоненты пищи, пыльца растений, бытовая пыль, некоторые лекарственные средства и другие факторы. В таком случае кожные проявления выступают всего лишь одним из симптомов пищевой или другой аллергии. В некоторых случаях вызвать такие кожные нарушения может и аллергия 2-го типа – в основном это бывает при переливаниях крови. Внутривенное введение некоторых лекарственных средств с развитием иммунокомплексной реакции непереносимости также может вызвать аллергическую крапивницу.
Замечено, что некоторые инфекционные заболевания, эндокринные нарушения, нарушения психо-эмоциональной сферы повышают вероятность развития аллергической крапивницы. Особенно это актуально в отношении идиопатической, или хронической формы патологии. Патогенез развития кожных нарушений в этом случае изучен слабо, предполагаются как иммунные, так и неиммунные механизмы активации тканевых базофилов кожи. Поэтому при наличии аллергической крапивницы неуточненной этиологии производят полное обследование организма больного с целью выявления скрытых и хронических заболеваний и нарушений.
Патогенез
Основной причиной кожных нарушений при аллергической крапивнице является массовая дегрануляция тканевых базофилов (тучных клеток). В состав гранул этих клеток входят гистамин, гепарин, лейкотриены и целый ряд других биологически активных соединений, способных значительно изменять метаболические процессы в тканях. В основном они приводят к расширению кровеносных сосудов, увеличивают проницаемость их стенки, вызывают накопление тканевой жидкости, стимулируют болевые рецепторы кожи, что приводит к появлению зуда. В большинстве случаев такие реакции при аллергической крапивнице имеют местный характер и поражают только определенный участок кожи или, реже - всю поверхность тела. Однако иногда столь массовый выброс активных соединений может привести к общим реакциям по типу анафилактического шока и отека Квинке.
При псевдоаллергической крапивнице патогенез во многом схожий – происходит массовая активация тканевых базофилов кожи с выделением биологически активных соединений. Однако причины и механизмы этого процесса несколько иные – это может быть врожденная или приобретенная нестабильность мембран тучных клеток, их аномальная реакция на различные физические или гуморальные факторы. Кроме того, в ряде случаев псевдоаллергической крапивницы, у больного обнаруживается повышенная чувствительность тканей кожи к гистамину и другим компонентам гранул базофилов. Поэтому даже незначительное выделение этих веществ может привести к клинической картине крапивницы.
Классификация
Как уже было сказано выше, все формы аллергической крапивницы делятся на два типа – острый и хронический. Граница между ними довольно условна – считается, что при острой форме высыпания и зуд сохраняются не более 6-ти недель, тогда как если они беспокоят больного дольше, ставится диагноз хронической аллергической крапивницы.
Кроме того, важно дифференцировать истинную аллергическую крапивницу от псевдоаллергии, при которой активация тучных клеток происходит без участия иммунных механизмов. Существует множество разновидностей такого состояния – например, к механическим видам псевдоаллергии относят следующие:
- Дермографическая крапивница (уртикарный дермографизм) – провоцируется простым физическим давлением на кожу (швами одежды, например). В патогенезе дермографической крапивницы состояния чаще всего играют роль неиммунные механизмы активации тучных клеток.
- Холодовая крапивница – такой тип температурной крапивницы в последние годы встречается все чаще. Выяснено, что у больных с этой патологией при охлаждении повышается уровень некоторых факторов тромбоцитов и снижается стабильность мембраны тучных клеток. На фоне повышенной чувствительности тканей кожи к гистамину это может приводить к развитию эритематозных высыпаний и зуду, как при местном воздействии холода, так и при употреблении холодных блюд и напитков.
- Тепловая крапивница – является довольно редким вариантом крапивницы. Так же, как и в случае уртикарного дермографизма, в развитии этого вида заболевания основную роль играют неиммунные механизмы активации тучных клеток – их дегрануляция происходит при повышении температуры.
- Солнечная крапивница (фотоаллергия) – провоцирующим фактором при этом является солнечный свет. У больных таким типом крапивницы наблюдается повышенная чувствительность кожи к гистамину, поэтому дегрануляция даже незначительного количества тучных клеток приводит к заметным нарушениям.
- Вибрационная крапивница – является достаточно редкой формой, часто имеет признаки профессионального заболевания (у рабочих строительных специальностей, на производстве). В этом случае дегрануляция базофилов происходит из-за механического сотрясения тканей.
- Аквагенная крапивница – ранее не относилась к механическим разновидностям крапивницы, но в последние годы появились указания, что провоцирующим фактором в этом случае выступает физическое воздействие струй воды. Активация тучных клеток кожи происходит по неиммунному механизму и довольно слабо, но при повышенной чувствительности тканей к гистамину это приводит к развитию эритемы и зуда.
Помимо механических факторов, провоцировать развитие крапивницы может дисбаланс холинерической вегетативной нервной системы. Это становится причиной развития, так называемой холинергической крапивницы. Кроме типичных для этой патологии эритематозных высыпаний и кожного зуда, в данном случае возникают еще и нарушения потоотделения, регуляции температуры кожи. Такой вид крапивницы зачастую провоцируется эмоциональными переживаниями человека. Кроме того, близким к данному кожному заболеванию является пигментная крапивница, имеющая характер аутоиммунной патологии. При ней в тканях кожи скапливается повышенное количество базофилов, которые могут легко активироваться от различных факторов.
Симптомы аллергической крапивницы
Несмотря на огромное разнообразие видов крапивницы, и факторов, способных ее спровоцировать, симптомы заболевания достаточно однообразны и отличаются только своей выраженностью. Одним из первых проявлений служит развитие кожного зуда и покраснения кожи. Такие явления могут иметь как локальный, так и распространенный характер, располагаться симметрично (при холинергическом типе псевдоаллергической крапивницы) или, намного чаще, асимметрично. Весьма быстро (от нескольких минут до нескольких часов) на месте покраснения возникают волдыри различного размера (0,2-5 см), которые могут сливаться между собой. Важным диагностическим признаком аллергической крапивницы является безболезненность волдырей.
В большинстве случаев указанные кожные проявления разрешаются в течение суток, не оставляя после себя следов – при условии отсутствия повторного воздействия провоцирующего фактора. Иногда, при тяжелых формах аллергической крапивницы, нарастание симптомов происходит столь стремительно, что высыпания на коже перерастают в ангионевротический отек. Сохранение кожных проявлений и развитие новых высыпаний свидетельствует о продолжении действия провоцирующего фактора, который, в таком случае, может иметь эндогенную природу (как при идиопатической крапивнице).
Диагностика
В клинической дерматологии определение этого заболевания производится с использованием значительного количества диагностических приемов ввиду большого числа форм патологии. При осмотре выявляются безболезненные эритематозные высыпания, выступающие над поверхностью кожи, имеющие различные размеры и локализацию. Диагностика острой формы аллергической крапивницы, особенно если она сопутствует какой-либо аллергии, производится на основании аллергологического анамнеза пациента и определения в крови уровня иммуноглобулина Е. Количество эозинофилов в крови не является строгим диагностическим критерием этого состояния, особенно его острой или спорадической формы, но при длительно сохраняющихся высыпаниях наблюдается небольшая эозинофилия. Путем аллергологических проб можно выявить источник аллергии и скорректировать рацион больного для предупреждения дальнейших приступов заболевания.
В тех случаях, если высыпания не исчезают в течение суток на фоне гипоаллергенной диеты и исключения провоцирующих физических факторов, необходимо обследовать лимфатические узлы, назначить общий и биохимический анализ крови, провести изучение мочи. Все это позволит выявить патологию, которая, возможно, стала пусковым фактором для развития аллергической крапивницы или же своевременно распознать псевдоаллергическую форму этого состояния. Точно также следует поступать при наличии у больного повышенной температуры – сама по себе уртикария не вызывает гипертермию, но некоторые инфекционные заболевания могут стать причиной обоих симптомов.
Каждый из видов псевдоаллергической крапивницы (дермографический, холодовой, солнечный и т. д.) диагностируется путем дозированного воздействия провоцирующего фактора. Для этого используют дермографометр, кубик льда, ультрафиолетовое излучение с различной длиной волны и другие инструменты. Оценка результатов, в зависимости от вида крапивницы, выраженности симптомов и других факторов производится через несколько минут или часов, максимальный срок – 48 часов. Положительным результатом пробы будет развитие эритематозных высыпаний и кожного зуда в области проведения исследования.
Лечение аллергической крапивницы
Основным звеном в терапии является уменьшение влияния гистамина на ткани кожи – это позволяет значительно уменьшить отек и зуд. Для этого необходимо заблокировать Н1-гистаминовые рецепторы, это достигается использованием антигистаминных средств. В настоящее время предпочтение отдают антигистаминным средствам второго (лоратадин, цетиризин) и третьего (левоцетиризин) поколения. Эти препараты весьма эффективны при острых формах аллергической крапивницы, а также дермографических и солнечных псевдоаллергиях. Однако при хронических формах крапивницы и видах с отсроченным проявлением симптомов (некоторые типы высыпаний от давления) эффективность антигистаминных средств сильно снижена.
Для лечения хронических форм патологии, а также для профилактики обострений при рецидивирующем характере аллергической крапивницы используют препараты-стабилизаторы мембран базофилов (кетотифена фумарат) и антагонисты кальция (нифедипин). Они значительно повышают порог активации тучных клеток, тем самым затрудняя развитие кожных проявлений. Если имеется подозрение, что развитие заболевание обусловлено снижением активности иммунитета, то дополнительно назначаются иммуномодулирующие препараты. При выявлении системной патологии, которая сопровождается аллергической крапивницей, разрабатывается схема ее лечения.
Помимо назначения лекарственных средств, немалое значение в терапии этого состояния играет гипоаллергенная диета для уменьшения нагрузки на иммунную систему человека. Кроме того, после определения провоцирующего фактора (пищевой или физической природы при псевдоаллергии) необходимо принимать меры для его исключения из жизни больного или минимизации его воздействия на организм. В тех случаях, когда аллергическая крапивница имеет стремительный характер и приводит к ангионевротическому отеку или анафилактическому шоку необходимы срочные жизнеспасающие мероприятия (инъекции адреналина и стероидов, госпитализация).
Прогноз и профилактика
Прогноз острой крапивницы в большинстве случаев благоприятный – высыпания исчезают в течение суток, не оставляя никаких следов на коже. При отсутствии повторного воздействия провоцирующего фактора заболевание часто больше никогда не тревожит человека. Однако в случае хронических форм аллергической крапивницы прогноз во многом зависит от ее вида, выраженности, соблюдения пациентом всех требований дерматолога или аллерголога и правильности назначенного лечения. Таким лицам необходимо всегда придерживаться гипоаллергенной диеты (исключить из рациона яйца, шоколад, морепродукты и ряд других продуктов). Крайне важно выявить причину кожных нарушений для минимизации ее воздействия. Если крапивница была спровоцирована другим заболеванием, то прогноз во многом зависит от успешности его лечения.
2. Аллергическая крапивница у детей/ Иванова О.Н.//Современные проблемы науки и образования. – 2018 – № 4.
3. Федеральные клинические рекомендации по диагностике и лечению крапивницы: Российская ассоциация аллергологов и клинических иммунологов. - 2015.
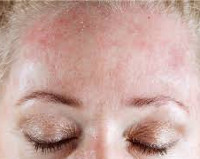
Идиопатическая крапивница – это распространённый аллергический дерматоз хронического течения. Клинически проявляется сильным зудом и уртикарной (плоско-приподнятой, осязаемой) сыпью, которая сохраняется на коже более 6 недель. Волдыри имеют чёткие границы, размеры варьируют от 1,5 мм до 3-5 см. Характерной особенностью сыпи является её постоянное обновление. Качество жизни нарушено: зуд, косметические дефекты приводят к бессоннице, социальному дискомфорту, функциональным расстройствам нервной системы. Диагноз ставят на основании анамнеза, клиники, данных лабораторного обследования. Лечение проводят антигистаминными препаратами второго поколения.
МКБ-10
Общие сведения
Идиопатическая крапивница – хронический уртикарный дерматоз из группы аллергических заболеваний, возникающий при воздействии на кожу множества провоцирующих факторов. Отличительной особенностью патологии является высыпание зудящих волдырей, сопровождающееся ангиоотёком окружающих тканей. Идиопатическая крапивница встречается у 3% населения, не имеет гендерной окраски, не обладает возрастными, расовыми отличиями, не эндемична.
Крапивница впервые встречается в описаниях китайских врачей X века до н.э. Современным названием она обязана Гиппократу, который в 4 веке до н.э. отметил похожесть сыпи после укусов насекомых и сыпи после контакта с крапивой. Однако в широкий обиход термин «крапивница» ввёл в 1796 году Вильям Галлен. В 1823 году астрологи предложили считать крапивницу результатом особенного расположения звёзд на небе для каждого пациента, в 1864 году врачи по «женским болезням» попытались связать её с месячными. И только открытие тучных клеток, содержащих гистамин, в 1879 году Паулем Эрлихом привело учёных к современному пониманию этиологии и патогенеза крапивницы. Однако исчерпывающего знания по этому вопросу нет до сих пор.

Причины
Точной причины заболевания не установлено, идиопатическую крапивницу называют этиологически гетерогенным заболеванием. Провоцирующими факторами (триггерами болезни) могут стать пищевые продукты, лекарства, химические вещества, укусы насекомых, гиперинсоляция, переохлаждение. Идиопатическая крапивница сопровождает в качестве симптома ряд соматических болезней (инфекции, системные коллагенозы, сахарный диабет, злокачественные опухоли).
Патогенез
Независимо от причины, спровоцировавшей крапивницу, ведущую роль в развитии недуга играют тучные клетки, начинающие при повреждении выделять вазоактивный медиатор гистамин. Кроме того, разрушение тучных клеток приводит к активации простагландинов – гормоноподобных веществ, участвующих в развитии воспаления. В место возникновения патологического очага мигрируют клетки иммунной системы, усиливая выброс гистамина в дерму. Иногда только повышения концентрации гистамина в коже бывает достаточно для формирования волдырных элементов сыпи, но чаще к патологическому процессу подключаются аутоиммунные механизмы. Спонтанно иммунная система начинает вырабатывать аутоантитела к рецепторам тучных клеток, соединяясь с ними и заставляя тучные клетки вырабатывать не только гистамин, но и серотонин, что многократно усиливает клинические проявления идиопатической крапивницы.
Классификация
Идиопатическая крапивница в современной дерматологии делится на три разновидности:
- Истинная аллергическая идиопатическая крапивница – развивается в результате аллергической реакции «антиген-антитело» на конкретный аутоаллерген.
- Псевдоаллергическая идиопатическая крапивница – зудящие волдыри возникают в результате химического или физического воздействия на кожу (мороз, тепло, свет, солнце, вода).
- Контактная идиопатическая крапивница - развивается в результате длительного ношения бижутерии, наручных часов, ремней, содержащих химические сплавы или вещества, вызывающие аллергизацию кожи.
Симптомы идиопатической крапивницы
Симптомы могут быть разной степени выраженности, но всегда клинически проявляются высыпанием зудящих волдырей, которые образуются из-за точечного отёка сосочкового слоя дермы в результате изменения проницаемости сосудистой стенки. Кожа вокруг волдыря отёчна (ангиоотёк), границы элемента чёткие, цвет от ярко-розового до багрового, размеры варьируют. Происходит постоянное подсыпание первичных элементов, которые остаются на коже в течение полугода и более, завоёвывая всё новые и новые участки здоровой кожи. Типичной локализации нет.
Элементы могут сливаться между собой, разрешаться с центра волдыря. Зуд вызывает расчёсы на коже, появляются экскориации, может присоединиться вторичная инфекция. Качество жизни резко ухудшается. Зуд, не исчезающий ни днём, ни ночью, приводит к бессоннице, раздражительности, нервным срывам. Уртикарные высыпания на открытых участках кожного покрова становятся эстетическими недостатками пациента, заставляют его вести предельно закрытый образ жизни. В зависимости от степени тяжести процесса, его распространённости пациент испытывает субъективные ощущения разной интенсивности: слабость, головная боль, температура, разбитость, озноб, диспепсические явления, стресс.
Диагностика
Диагностируют идиопатическую крапивницу клиницисты-дерматологи и аллергологи-иммунологи на основании клиники и проведения специального тестирования, обращая внимание на зуд и длительность полного регресса волдырей (более 6 недель на коже с исчезновением без следа), а так же на наличие атопического дерматита в анамнезе. В связи гетерогенностью причин заболевания объём диагностического обследования достаточно широк. В медицинские стандарты входит: ОАК (эозинофилия), ОАМ, биохимия крови (CРБ, АЛТ, АСТ, общий белок, билирубин, сахар крови, гормоны щитовидной железы), ревматические пробы (антинуклеарные антитела, криопреципитины), бактериологическое и паразитологическое исследование кала; посевы флоры из очагов хронических инфекций; маркеры вирусных гепатитов, ВИЧ, реакция Вассермана.
Проводится УЗИ органов брюшной полости и ЭГДС с анализом на хеликобактер пилори. Аллергологи для диагностики используют провокационные тесты: например, определяют дермографизм (при проведении тупым предметом по коже появляется волдырь), холодовые и тепловые пробы. При подозрении на уртикарный васкулит берут биопсию кожи. Дифференцируют идиопатическую крапивницу с уртикарным васкулитом, анафилаксией, многоформной, узловатой, фиксированной эритемами, почесухой, в том числе беременных; буллезным пемфигоидом, паразитарной инвазией, паранеопластическим синдромом.
Лечение идиопатической крапивницы
Пациентам, страдающим идиопатической крапивницей, показана гипоаллергенная диета с исключением предполагаемых пищевых аллергенов; устранение триггеров «тепло-холод»; исключение из обихода бижутерии, аксессуаров, имеющих неизвестный состав; подбор фотозащитных средств; тщательный анализ принимаемых медикаментов.
Комплексная терапия включает лекарственные препараты, способные снизить чувствительность иммунной системы: антигистамины (клемастин), сорбенты фильтрум), энзимы (панкреатин). Этого достаточно при лёгкой форме недуга. Если процесс локализован на лице, присоединяют глюкокортикоиды (преднизолон). В качестве фоновой терапии используют противовоспалительные, противогрибковые, противоотёчные, седативные препараты; средства, корректирующие обменные процессы. Для уменьшения влияния медиаторов тучных клеток на органы-мишени, снижения дегрануляции рекомендован препарат омализумаб. Наружно наносят гормональные мази. Есть данные об эффективном применении цитостатиков и плазмафереза при тяжёлой затяжной идиопатической крапивнице (отёк Квинке). Использование физиотерапии сводится к УФО, УВЧ-терапии, электрофорезу.
Прогноз и профилактика
Пациентам с идиопатической крапивницей следует соблюдать ряд простых правил: придерживаться назначенной дерматологом диеты (и вне обострения), начать закаливание, не пренебрегать мерами профилактики в эпидемию гриппа (маски, противовирусные препараты, контакты по минимуму), использовать только гипоаллергенную косметику, не применять химические чистяще-моющие средства, ежегодно проходить диспансерное обследование у дерматолога, аллерголога-иммунолога, стоматолога. Прогноз с учётом того, что заболевание часто разрешается спонтанно, в целом благоприятен для жизни.
2. Хроническая спонтанная крапивница: новая информация по этиологии, диагностике и лечению/ Колхир П.В.// Лечащий врач. - 2017.
Что такое крапивница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркуловой Ирины Юрьевны, аллерголога со стажем в 12 лет.
Над статьей доктора Меркуловой Ирины Юрьевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Крапивница — одно из распространённых заболеваний в мире, характеризующееся кожными высыпаниями в виде волдырей. Иногда крапивница сопровождается ангионевротическим отёком (отёком Квинке — частным случаем крапивницы, т. н. гигантская крапивница). [1] Крапивница — самостоятельное заболевание, и её следует отличать от тех случаев, когда волдыри могут служить только симптомом других состояний, которые к ней не относятся: острой анафилактической реакции, при проведении кожных скарификационных проб и т. д . [2]
Причинами возникновения крапивницы могут служить:
- лекарственные препараты (антибиотики, витамины, НПВС, иАПФ, рентгеноконтрастные вещества);
- продукты питания (рыба, ракообразные, орехи, молоко, мёд, пищевые добавки, фрукты, специи при перекрёстной аллергии у пациентов с сезонными и круглогодичными аллергическими ринитами, аллергией на латекс);
- укусы насекомых;
- паразиты (простейшие, гельминты);
- аэроаллергены (пыльца деревьев и трав, шерсть и выделения животных, бытовая или книжная пыль, плесень),
- вирусные, бактериальные, грибковые инфекции (ЛОР-органов, мочеполовой системы, пищеварительной системы, в т.ч. хеликобактерная);
- химические вещества (соли, краски, строительные и ремонтные смеси, косметика);
- латекс (часто у медицинских работников, а также тех, кто вынужден часто пользоваться изделиями из латекса по роду своей деятельности);
- психогенные факторы;
- физическая нагрузка (в т.ч. профессиональный спорт);
- аутоиммунные заболевания (если есть системная красная волчанка, аутоиммунный тиреоидит, ревматоидный артрит и т. д.);
- новообразования;
- генетические факторы;
- УФ-излучение;
- температура (высокая и низкая);
- давление (при сдавлении кожи тугой одеждой, сумками/ранцами, ремнями, в т. ч. у профессиональных спортсменов);
- вибрация (часто у тех, кто по профессиональной необходимости вынужден иметь дело с вибрацией);
- обычная вода. [2]
Если причина не может быть идентифицирована даже после детального сбора анамнеза и проведения аллергологических тестов, то такую крапивницу называют идиопатической. Хроническая идиопатическая крапивница может быть связана с заболеваниями щитовидной железы, гормональным дисбалансом и в очень редких случаях с раковой опухолью. Даже если крапивница хроническая, она, скорее всего, пройдёт со временем.
Что такое нервная крапивница
Психогенные факторы, такие как стресс и яркие эмоции, могут провоцировать развитие острой крапивницы. Также они могут приводить к обострению хронической формы заболевания.
При таком многообразии провоцирующих факторов у трети пациентов причины крапивницы остаются неизвестными. Это связано с несовершенством диагностических возможностей и является предметом научного поиска для учёных по всему миру. [1]
Заразна ли крапивница
Крапивница не заразна и от человека к человеку не передаётся.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы крапивницы
Основные симптомы крапивницы:
- кожный зуд;
- высыпания на коже в виде волдырей.
Зуд кожи бывает разной интенсивности — от незначительного зуда до нестерпимого, особенно вечером и ночью. Волдыри могут быть различной формы, сливаться между собой, быть абсолютно любого диаметра (от нескольких миллиметров до нескольких десятков сантиметров), и появляться на любом участке кожи и иногда слизистых. Чаще бледные в центре с покраснением по периферии. В местах скопления большого количества рыхлой подкожно-жировой клетчатки (веки, уши, губы, пальцы, половые органы) крапивница может проявляться в своей гигантской форме — в виде отека Квинке. [2]

Главное отличие высыпаний — это их мономорфность, т. е. сыпь на коже при крапивнице всегда представлена только волдырём. Волдырь — это локальный отёк кожи (мини-отёк Квинке), который бледнеет при надавливании на него. Следующая отличительная черта высыпаний при крапивнице — это то, что волдыри бесследно исчезают в течение 1-2 суток. Это главные отличительные диагностические черты, которые не позволяют перепутать крапивницу с любыми другими заболеваниями, сопровождающимися высыпаниями на коже. Редко интенсивные высыпания могут сопровождаться незначительным повышением температуры тела, снижением давления, слабостью, болями в области эпигастрия или живота схваткообразного характера, жидким стулом. [1]


Крапивница у детей
По приблизительным данным, заболевание встречается у 0,3 − 7 % детей [11] . Симптомы крапивницы у них одинаковы со взрослыми.
Патогенез крапивницы
В основе любой крапивницы лежит активация тучных клеток с их дальнейшей дегрануляцией и высвобождением медиаторов.

К активации тучных клеток приводят различные механизмы:
1. иммунные (с участием иммунной системы) с вовлечением медиаторов — гистамина, лейкотриенов, брадикинина, простогландинов, ФАТ и т. д. В зависимости от антигена (провоцирующего фактора) развивается крапивница:
- аллергическая (атопическая) при контакте с пищевыми и аэроаллергенами;
- инфекционно-аллергическая при наличии вирусной, грибковой или бактериальной инфекции;
- аутоиммунная при наличии аутоиммунного тиреоидита, системных заболеваний.
2. псевдоаллергические, неиммунные (реализуемые без участия иммунной системы) под влиянием лекарственных препаратов, продуктов-гистаминлибераторов (шоколад, кофе, клубника, копчёности), физического воздействия (высокие и низкие температуры, давление, инсоляция, вибрация и т. д.), ядов насекомых, химических веществ, воды и т. д. [2]

Тучных клеток, т. е. тех, которые реализуют клинические проявления болезни, при хронической крапивнице в организме больного человека в 10 раз больше по сравнению со здоровым. И они чересчур «отзывчивы» к провоцирующему фактору даже при его минимальной активности. Это состояние называется «феномен преходящей гиперреактивности» тучных клеток. [1]

Классификация и стадии развития крапивницы
Выделяют иммунные (в т. ч. IgE-опосредованные), неиммунные, аутоиммунные и смешанные механизмы развития крапивницы.
IgE-опосредованная крапивница связана с выработкой иммуноглобулинов, специфических к аллергену. Такой механизм характерен для острой аллергической крапивницы и встречается чаще всего.
Не-IgE-опосредованная крапивница возникает без выработки специфических иммуноглобулинов. Предполагается, что при этом происходит стимуляция Т-лимфоцитов (клеток иммунной системы) и выработка цитокинов — сигнальных белков, усиливающих иммунный ответ и воспалительную реакцию.
Механизм развития крапивницы при воздействии физических факторов, например тепловых, связан с нарушением нейроиммунной регуляции.
Виды крапивницы по длительности течения:
- острая крапивница (менее 6 недель);
- острая рецидивирующая (длительность ремиссии больше длительности обострения, длительность обострения менее 6 недель);
- хроническая крапивница (более 6 недель). [2]
По степени активности крапивница бывает: [2]
Кроме того, крапивница может быть проявлением ряда заболеваний: наследственного ангионевротического отёка, уртикарного васкулита, пигментной крапивницы (мастоцитоз), семейной холодовой крапивницы (васкулита) и т. д. [2]
Осложнения крапивницы
- отёк Кивнке, или ангионевротический отёк в области гортани с риском развития асфиксии;
- анафилактический шок и другие варианты анафилактической реакции;
- тяжёлые формы крапивницы и ангионевротического отёка, устойчивые к лечению в амбулаторных условиях. [1]
Диагностика крапивницы
Чтобы диагностировать крапивницу, не требуется специфической лабораторной диагностики, в то время как выявление причин заболевания может этого потребовать. [3]
В первую очередь нужно как можно раньше обратиться к врачу аллергологу-иммунологу. Если на время визита высыпаний нет — постараться предоставить врачу фотографии высыпаний/отёков для наибольшей информативности (при условии, что клинические проявления не были тяжёлыми и не требовали экстренной помощи во время фотофиксации).
Врач аллерголог-иммунолог во время приёма соберет подробный анамнез заболевания, анамнез жизни, аллергоанамнез, проведёт физикальное обследование (осмотр, измерение АД, ЧСС, ЧДД, температуры тела, послушает сердце и лёгкие, пропальпирует периферические лимфоузлы, живот). В большинстве случаев этого комплекса диагностики будет достаточно для постановки диагноза и подбора терапии. [2]
Более чем в 90% случаев острая крапивница купируется в течение двух недель и не требует специального обследования, за исключением тех случаев, когда провоцирующий агент установлен. [1]
Какие анализы сдают при крапивнице
Если наблюдаются частые рецидивы острой крапивницы или есть хроническое заболевание, потребуются:
- общий анализ крови с лейкоцитарной формулой и подсчётом СОЭ;
- исследование некоторых биохимических показателей крови;
- обследование на наличие вирусных гепатитов В, С;
- проведение провокационных тестов (кубик льда при подозрении на холодовую крапивницу, горячая грелка при тепловой, водный компресс при аквагенной, тест с физической нагрузкой при подозрении на холинергическую крапивницу и т. д.);
- определение показателей антител к тиреоидной пероксидазе и тиреоглобулину с проведением внутрикожной пробы с аутологичной сывороткой;
- скарификационные пробы с неинфекционными аллергенами и/или наличие специфического иммуноглобулина Е в крови к какому-либо аллергену. [2]
При необходимости дальнейшего диагностического поиска будет целесообразным проведение:
- УЗИ внутренних органов (щитовидная железа, брюшная полость, малый таз);
- ФГДС или рентгеноскопии желудка;
- рентгенологического исследования органов грудной клетки и придаточных пазух носа;
- вирусологического или бактериологического обследования на наличие инфекционных агентов;
- анализа уровня антител к белку Cag A хеликобактера, лямблиям, гельминтам;
- ревмопробы (АНФ, АТ к ДНК, СРБ);
- исследования компонентов комплемента С3, С4 и т. д. [3]
Важным диагностическим тестом у пациентов с крапивницей являются кожные пробы. [9] Они информативны у пациентов с атопической крапивницей и отрицательны у пациентов с псевдоаллергической (при соблюдении сроков проведения тестов и сопутствующей подготовки к тестированию). [5] Также информативен билирубиновый тест на фоне элиминационной пробы (проводят в стационаре, назначается лечебный голод с приёмом только воды, душем и очистительными клизмами). При положительном результате элиминации, уменьшении или купировании симптомов подтверждают аллергический генез крапивницы. У пациентов с аллергической крапивницей уровень билирубина снижен или в пределах нормы, у пациентов с псевдоаллергической крапивницей — повышен. [4]
Лечение крапивницы
Лечение крапивницы состоит из нескольких этапов:
- Элиминация или устранение провоцирующих факторов, триггеров (отменить или заменить лекарственные препараты, избегать перегрева, переохлаждения, инсоляции, отказаться от тесной одежды и не носить тяжести, минимизировать физическую нагрузку и т. п.);
- Выявление и лечение очагов хронической инфекции у профильного специалиста;
- Соблюдение гипоаллергенной диеты (при устранении продукта-аллергена улучшение наступает через 1-2 суток при атопической крапивнице и через 2-3 недели при псевдоаллергической);
- Медикаментозное лечение крапивницы в соответствии с четырьмя линиями терапии в зависимости от эффекта (блокаторы Н1-гистаминовых рецепторов, антилейкотриеновые препараты, анти-IgE-препараты, и т. д.); [10] Лекарства назначает лечащий врач в зависимости от симптомов пациента. Антигистаминные средства бывают двух поколений:
- препараты первого поколения для лечения крапивницы не используются;
- препараты второго поколения — основный метод лечения крапивницы, к ним относятся, например, дезлоратадин и левоцетиризин;
- препараты третьего поколения не существуют, упоминание о них — это маркетинговый ход.
- Вспомогательная терапия, при неэффективности классической — блокаторы Н2-гистаминовых рецепторов, антидепрессанты, стабилизаторы мембран тучных клеток, системные ГКС, иммунодепрессанты, фотодесенсибилизаторы, гистаглобулин, плазмаферез и т. д.; [6]
- Глюкокортикоиды применяют при тяжёлом течении крапивницы. Например при развитии ангионевротического отёка может быть назначен преднизолон.
- Аллерген-специфическая иммунотерапия при подтверждённом аллергическом генезе крапивницы — наиболее эффективный метод лечения;
- Если развивается асфиксия на фоне ангионевротического отёка гортани, может потребоваться экстренная интубация или трахеостомия. [3]
- Энтеросорбенты — убедительных данных об их эффективности при крапивнице нет, в клинических рекомендациях и международных стандартах они не упоминаются.
Стоит помнить, что любая местная терапия в виде крема или мази при крапивнице неэффективна и применяться не должна.
Как снять зуд от крапивницы
Уменьшить зуд можно при помощи антигистаминных препаратов второго поколения, антилейкотриеновых и анксиолитических средств, например "Атаракса". Все препараты применяют только по назначению врача и по рекомендованным схемам. Лечение крапивницы народными средствами бесполезно и опасно.
Нужно ли при крапивнице вызывать скорую помощь
Немедленная медицинская помощь и госпитализация потребуются:
- При тяжёлых формах острой крапивницы и ангионевротического отёка в области гортани с риском удушья. В таких случаях пациент теряет голос, его дыхание становится свистящим и прерывистым.
- При развитии анафилаксии — острой, угрожающей жизни аллергической реакции. Её симптомы включают хрипы, одышку и снижение артериального давления.
Также госпитализация необходима при обострениях хронической крапивницы и ангионевротического отёка, устойчивых к амбулаторному лечению.
Неотложная помощь при отёке Квинке
При отёке Квинке следует:
- немедленно прекратить контакт с предполагаемым провоцирующим агентом;
- вызвать скорую;
- принять одну таблетку антигистаминного препарата второго поколения.
Особенности питания и образа жизни при хронической крапивнице
Рекомендуется не употреблять подтверждённые и предполагаемые аллергены, пищевые добавки и неизвестные ароматизаторы.
Больным с доказанной непереносимостью ацетилсалициловой кислоты следует исключить приём нестероидных противовоспалительных препаратов (НПВП). Остальным пациентам с крапивницей нельзя принимать ацетилсалициловую кислоту и НПВП при обострении заболевания.
Рекомендуется отказаться от тесной одежды и подъёма тяжестей, избегать длительных пеших походов.
Также важно исключить факторы, способствующие переохлаждению: одежду не по сезону, холодные пищу и напитки, длительное пребывание на морозе.
При солнечной крапивнице нужно избегать прямого воздействия солнца, ношения открытой одежды и отказаться от отдыха в южных регионах.
Можно ли принимать ванную или душ при крапивнице
Ограничений на водные гигиенические процедуры при крапивнице нет.
Прогноз. Профилактика
Прогноз при острой крапивнице, как правило, благоприятный. На исход заболевания влияют такие факторы как возраст, пол, длительность болезни, сочетание с ангионевротическими отёками, наличие провоцирующих факторов, ответ на медикаментозную терапию и элиминационные мероприятия. [8] При осложнении крапивницы асфиксией, вызванной отёком гортани, тяжёлыми анафилактическими реакциями, устойчивостью тяжёлых форм крапивницы и ангионевротического отёка к терапии прогноз может быть неблагоприятным (вплоть до смертельного исхода). Это особенно опасно, если медицинская помощь недоступна, невозможно быстро начать экстренные лечебные мероприятия и т. д. [4]
За какое время можно вылечить крапивницу
В течение 6 недель острая крапивница купируется более чем у 75 % пациентов. В хроническую форму болезнь переходит у четверти пациентов [7] . Такая форма крапивницы длится дольше 6 недель, иногда несколько лет, с периодами ремиссии или без них.
С целью профилактики неблагоприятных исходов крапивницы (при наличии соответствующих симптомов) необходимо:
- незамедлительно обратиться к врачу (первичного звена, врачу аллергологу-иммунологу, в экстренных ситуациях — вызвать скорую помощь);
- соблюдать рекомендации по диете, организации быта, образу жизни;
- неукоснительно соблюдать рекомендации врача по лечению, не бросать принимать препараты при первых признаках улучшения, не менять схему, кратность и дозу препаратов, рекомендованных врачом;
- иметь в домашней и автомобильной аптечке, в сумочке препараты для экстренного купирования симптомов, особенно если крапивница сопровождается ангионевротическим отёком, приобрела тяжёлую форму, не получается полностью исключить провоцирующий фактор;
- предупредить родственников/близких/друзей о вашем заболевании и принципах помощи, пока скорая будет спешить на помощь. [2]
Можно ли делать прививки, если у ребёнка крапивница
Хроническая крапивница — не причина отказываться от прививок. При её обострении и острой форме болезни следует дождаться ослабления симптомов и потом вакцинироваться.
Читайте также:

