Дерматит не средство для снятия макияжа
Обновлено: 25.04.2024
Дерматит – это синдром (совокупность симптомов), представляющий собой воспалительную реакцию кожи на различные раздражители.
Различают контактные дерматиты и токсидермии. Контактные дерматиты возникают при непосредственном воздействии раздражителя на кожу, при токсидермиях инородные вещества проникают во внутреннюю среду организма, вызывая ряд изменений, одним из проявлений которых будет дерматит. Например, если реакция воспаления в коже возникла при использовании крема с каким-нибудь лекарственным веществом, то это контактный дерматит, а если то же вещество поступило в организм через кишечник (в таблетках или с едой) и возникла сыпь - это токсидермия.
Кроме того, к дерматитам относятся такие заболевания, как себорейный дерматит (перхоть, угри, акне , прыщи), атопический дерматит (аллергический), герпетиформный дерматит, экзема, и другие. В этой статье мы разберем лишь некоторые из них.
Причины дерматита
Раздражители, обусловливающие дерматиты, могут иметь физическую, химическую или биологическую природу.
Есть так называемые, облигатные раздражители, которые вызывают простой дерматит у каждого человека. К ним относятся трение, давление, лучевые и температурные воздействия, кислоты и щелочи, некоторые растения (крапива, ясенец, едкий лютик, молочай). Все мы знаем, что такое ожоги и отморожения, мозоли, каждый хоть раз в жизни «обжигался» крапивой. Проявления и тяжесть течения простого дерматита определяются силой и продолжительностью воздействия фактора. Симптомы простого контактного дерматита появляются немедленно или вскоре после первого контакта с раздражителем, а площадь поражения соответствует площади контакта. Иногда возможно хроническое течение дерматита, при продолжительном действии раздражителя.
Факультативные раздражители вызывают воспаление кожи лишь у лиц, имеющих к ним повышенную чувствительность. Речь идет о таких заболеваниях как аллергический контактный дерматит и атопический (аллергический) дерматит. Количество факультативных раздражителей (сенсибилизаторов) огромно и непрерывно увеличивается.
Аллергический контактный дерматит, в отличие от простого, развивается не сразу после контакта с раздражителем, и не при первом контакте. Для того, чтобы аллергическая реакция (сенсибилизация) сформировалась, требуется до нескольких недель от первого контакта. Тогда при повторном контакте развивается дерматит. Воспалительная реакция кожи явно не соответствует интенсивности действия раздражителя, который не вызовет никаких изменений у людей без аллергии. Площадь изменений на коже может выходить за рамки контакта.
Атопический дерматит - очень сложное заболевание, хроническое воспалительное поражение кожи аллергической природы. Его могут вызывать несколько и даже очень много факторов - аллергенов, и при этом не только контактных, но и поступающих при вдыхании (пыльца, пыль) или с пищей (пищевая аллергия). К атопическим заболеваниям также относится бронхиальная астма, аллергический ринит и др. Предрасположенность к атопии передается генетически. Атопический дерматит обычно развивается в раннем детском возрасте. Часто с возрастом проявления этого заболевания стихают или исчезают совсем.
Cимптомы дерматита
Простой дерматит протекает остро или хронически. Для острых дерматитов характерны яркое воспаление, сопровождающееся зудом, жжением, болью, а иногда - образование пузырей и участков некроза, оставляющих рубцы.
Хронические дерматиты проявляются застойным отеком, синюшностью, утолщением кожи, лихенификацией (шелушением), трещинами, усиленным ороговением, иногда атрофией кожи.
Для острых проявлений аллергического контактного дерматита и атопического дерматита также свойственны яркое покраснение кожи с выраженным отеком. Далее могут появляться пузырьки и даже пузыри, вскрывающиеся и оставляющие мокнущие эрозии (мокнутие). Затухающее воспаление оставляет корки и чешуйки.
Что можете сделать вы
При появлении дерматита лучше обратиться к врачу, а не заниматься самолечением. В лечении простого контактного дерматита основным является прекращение действия раздражителя. Часто пациенты, понимая причину заболевания, справляются с ним сами.
Однако бывают случаи (например, тяжелые химические и термические ожоги, обморожения), когда вмешательство врача просто необходимо.
Лечение
Что может сделать врач
Лечение аллергического контактного дерматита назначается дерматологом и сводится прежде всего к выявлению аллергена. Вас подробно расспросят об образе жизни, профессиональных вредностях, косметических средствах, которыми вы пользуетесь и др. При исключении аллергена симптомы контактного дерматита обычно проходят.
Гораздо сложнее лечение атопического дерматита. Это заболевание должен лечить квалифицированный аллерголог. Применяются антигистаминные средства (как для приема внутрь, так и в виде мазей), глюкокортикоидные препараты, аллерген-специфическая иммунотерапия (СИТ).
Альтернатива гормональным препаратам в лечении атопического дерматита
Кортикостероиды могут вызывать атрофию кожи, особенно на лице, а применение местных антибиотиков чревато формированием устойчивости бактерий и развитием аллергии. Поэтому специалисты - дерматологи часто рекомендуют негормональный препарат на основе активированного пиритиона цинка - крем Скин-кап. Его использование для наружного лечения атопического дерматита и диатеза возможно начиная с 1 года, а побочные действия, характерные для гормональных препаратов и местных антибиотиков отсутствуют. При этом противовоспалительный эффект препарата не уступает гормональным препаратам, а антибактериальное и противогрибковое действие позволяет нормализовать микрофлору кожи, снизить риск присоединения инфекции. Несомненно, назначение препарата возможно только после консультации с врачом.
Профилактические меры
Соблюдайте технику безопасности на производстве и в быту. Если у вас однажды уже был аллергический дерматит и причина известна, старайтесь избегать контакта с соответствующим аллергеном.
Основные направления профилактики атопического дерматита это соблюдение режима питания.

Атопический дерматит - воспалительное заболевание кожи, имеющее хроническое течение и аллергическую природу развития. Многие считают атопический дерматит детским заболеванием, однако, это не так. Довольно часто заболевание проявляется и во взрослом возрасте.
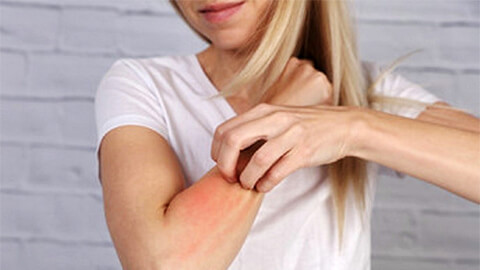
Дерматит – общее название для воспалительных кожных заболеваний разного происхождения. Патология способна поражать разные участки тела, но чаще всего затрагивает кожу рук, ног и лица. Дерматит – это синдром, выражающийся в развитии воспаления при столкновении с раздражителем. Заболевание проявляется жжением, зудом, патологическими изменениями кожного покрова. Выяснить причину дерматита и получить эффективное лечение вы можете в Поликлинике Отрадное. Запишитесь по телефону или через форму на сайте в удобное для вас время!
Классификация дерматита
Все дерматиты можно условно разделить на 2 большие группы:
- Простой дерматит (также его называют искусственный или артефициальный) возникает как реакция на облигатные раздражители – вещества или явления, которые способны вызвать поражение кожи у любого человека. К ним относят химические вещества, трение, вещества, ядовитые растения и т.д. Воспалительная реакция развивается из-за непосредственного повреждения кожного покрова.
- Аллергический дерматит возникает из-за воздействия факультативных раздражителей. Такие вещества являются раздражителями не для всех, а лишь для лиц, имеющих к ним индивидуальную повышенную чувствительность. Это могут быть парфюмерия, косметика, бытовая химия и т.д. Когда такие раздражители попадают на кожу и соединяются с ее белками, возникает реакция иммунной системы и, как следствие, кожные проявления.
По характеру возникновения дерматит бывает двух видов:
При контактном дерматите кожная реакция возникает при непосредственном соприкосновении кожи с раздражителем. Контактным путем способен развиваться как простой, так и аллергический дерматит.
Токсидермия – это токсико-аллергический дерматит, при котором раздражитель сначала попадает внутрь организма через пищеварительный тракт, инъекции или дыхательные пути (продукты питания, химические вещества, лекарственные препараты), а затем возникает аллергическая кожная реакция. Кожные проявления способны развиваться как через несколько часов после попадания вещества внутрь, так и через несколько месяцев.
Причины дерматита
Простой контактный дерматит может быть вызван физическими и химическими факторами:
Физические факторы бывают:
- Механические: трение или давление.
- Термические: воздействие слишком высоких или низких температур, вследствие которых возникают ожоги или обморожения.
- Связанные с излучением: инфракрасные, ультрафиолетовые, радиоактивные лучи.
К химическим раздражителям относят:
Аллергический контактный дерматит тоже вызывается химическими раздражителями, но, как уже говорилось, эти вещества вызывают патологическую кожную реакцию не у всех пациентов. К таким факторам можно отнести:
- Полимеры.
- Инсектициды.
- Стиральные порошки и прочую бытовую химию.
- Парфюмерию и косметические средства.
- Соки «безобидных» для другие людей растений: алоэ, чеснока, герани.
Токсидермия развивается при попадании в организм следующих веществ:
- Лекарственных препаратов: барбитуратов, антибиотиков, фурацилина, анальгетиков, сульфаниламидов.
- Продуктов питания: пищи с консервантами, яиц, орехов, фруктов (особенно экзотических), шоколада, грибов, кофе.
- Химических веществ: никеля, хрома, ртути, кобальта.
Симптомы дерматита
Для разных видов дерматитов характерны «свои» симптомы, однако существуют признаки, одинаковые для всех типов этого заболевания:
- Покраснение кожи.
- Повышение местной температуры на участках поражения, отеки.
- Зуд, жжение, умеренные боли.
- Высыпания на коже (как правило, небольшие или крупные пузыри).
- Корочки или чешуйки на местах заживших высыпаний.
Особенности течения разных видов дерматитов
Выделяют следующие виды контактного простого дерматита:
- Острый контактный дерматит возникает стремительно, сопровождается жжением, болью, зудом и развивается в 3 стадии:
- Эритрематозная – возникают отеки и покраснения.
- Везикулезная – помимо отеков, формируются пузырьки или большие пузыри, которые затем подсыхают с образованием корочек или вскрываются, сменяясь мокнущими эрозиями.
- Некротическая – ткани распадаются, возникают язвы, после заживления которых остаются рубцы.
- Хронический контактный дерматит развивается под постоянным слабым воздействием раздражителей. Для этой формы характерны длительное покраснение кожных покровов, возникновение инфильтратов, трещин, ороговение и в некоторых случаях атрофия кожи.
- Аллергический контактный дерматит характеризуется возникновением на коже эритемы (специфическим покраснением кожи, развивающимся вследствие расширения капилляров в дермальном слое, а также пузырьков, которые, вскрываясь, превращаются в мокнущие эрозии, а затем засыхают чешуйками и корочками. Когда корочки отпадают, на их месте остаются розово-синие пятна, проходящие через какое-то время.
К тяжелым видам дерматита относится токсидермия. Болезнь развивается в 3 стадии:
- Легкая – общее состояние пациента не страдает или меняется незначительно, патология проявляется одиночными очагами воспаления, несильной крапивницей, зудом.
- Средняя – часто сопровождается повышением температуры тела, может возникнуть отек Квинке, иногда развиваются поражения внутренних органов, на коже проявляется крапивница с множественными волдырями.
- Тяжелая – сильные высыпания, часто возникают осложнения в виде системной красной волчанки, сывороточной болезни, узелкового периартериита. Иногда, если пациент не получает медицинской помощи, тяжелая степень токсидермии приводит к летальному исходу.
Часто токсидермия развивается как реакция организма на медикаментозные препараты. Существует несколько видов лекарственной патологии:
- Фиксированная – в период обострений развивается на одних и тех же участках кожи, проявляется также зудом и жжением, вызывается, как правило, приемом сульфаниламидов, ремиссия наступает примерно через 3 недели.
- Крапивница – на коже возникают пузыри разных размеров, распространяются на лицо и все тело. Раздражителями могут выступать новокаин, пенициллин, анальгетики, тетрациклин, эритромицин.
- Синдром Лайела – развивается после приема медикаментов (чаще всего сульфаниламидов), проявляется сначала кожной сыпью, как при кори, затем сменяется крупными плоскими пузырями с серозным или серозно-геморрагическим содержимым. Сопровождается повышением температуры тела, головной болью, слабостью и ухудшением общего самочувствия.
- Бромодерма – возникает после длительного приема препаратов брома, характеризуется высыпаниями разного характера: угреподобными, везикулезными, бородавчатыми, эритрематозными и т.д.
- Йододерма – обусловлена непереносимостью препаратов йода, представляет собой опухолевидное образование, развивается из узелка небольших размеров.
Существуют также виды дерматитов, возникающие вследствие воздействия внешних и внутренних факторов. К ним относятся себорейный и атопический дерматит. Первый возникает вследствие нарушения процесса выработки кожного сала и размножения в этом секрете бактерий. Второй обусловлен генетической предрасположенностью, нарушениями местного и системного иммунитета, воздействием аллергенов.
Диагностика дерматита
Для диагностики заболевания нужно обратиться к дерматологу, может также возникнуть потребность в помощи аллерголога. Сначала врач собирает анамнез, проводит осмотр. В некоторых случаях поставить диагноз и назначить лечение можно уже на данном этапе. Если же информации недостаточно, назначаются следующие диагностические процедуры:
Лечение дерматита
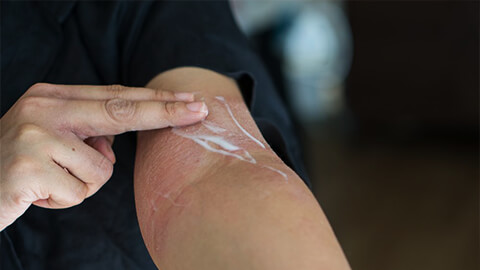
Лечение любой разновидности дерматита начинается с выявления и устранения раздражителя, так как в противном случае терапия будет иметь мало смысла: приступы заболевания будут повторяться. Если полностью ликвидировать провоцирующий фактор невозможно, то контакты с ним сводят к минимуму.
Для снятия острых проявлений и облегчения состояния назначают местные препараты (мази, гели или кремы):
- Противовоспалительные.
- Увлажняющие, питающие.
- Противозудные.
- Антисептические.
- Противоотечные.
- Эпителизирующие.
- Ранозаживляющие.
А качестве местных средств также используются присыпки и аппликации. В некоторых сложных случаях могут понадобиться гормоносодержащие средства.
Также комплексная терапия включает в себя:
- Прием сорбентов (особенно при токсидермиях) – для детоксикации организма и повышения эффективности лечения.
- Применение специальных косметических средств, не раздражающих кожу.
- Антигистаминные препараты (при наличии аллергии).
- Седативные средства (если кожная реакция была спровоцирована стрессом).
- Диету.
Диета при дерматите преследует 2 основных цели:
- Ускорение регенерации кожных покровов.
- Исключение потенциальных раздражителей.
Необходимо отказаться от следующих видов пищи:
- Сладостей и сдобной выпечки.
- Жареных, острых, копченых, маринованных, соленых продуктов.
- Фаст-фуда.
- Сои.
- Яиц.
- Шоколада и кофе.
- Меда.
- Орехов.
- Красных ягод.
- Цитрусовых.
- Грибов.
- Свеклы.
- Моркови.
- Помидоров.
С осторожностью, в ограниченных количествах употреблять:
- Крахмалистые овощи (картофель, кукурузу).
- Персики и абрикосы.
- Гречку.
- Баранину.
- Зеленый перец.
Основой рациона должны стать:
- Нежирное мясо: индейка, кролик, говядина, постная свинина.
- Овощи: кабачки, капуста, патиссоны, репа.
- Каши на воде: рисовая, пшенная, гречневая, кукурузная, перловая, овсяная.
- Фрукты и ягоды, богатые клетчаткой: зеленые яблоки, крыжовник, арбуз, смородина, сливы, груши.
- Рыба с высоким содержанием жирных кислот омега-3: лосось, сельдь, сардины, анчоусы.
- Козье молоко.
- Кисломолочные продукты без ароматизаторов и прочих синтетических добавок.
- До 30 г растительного масла в день (оливкового, подсолнечного).
Также в список разрешенных продуктов входит морская капуста, если вы ее любите, то можно себя не ограничивать. Пить рекомендуется натуральный чай, свежевыжатые фруктовые и овощные соки (в умеренных количествах), морсы, много чистой воды.
Пациентов с тяжелыми формами дерматита желательно госпитализировать. Назначают кортикостероиды местно и перорально, лечебные аппликации. Также осуществляют вскрытие волдырей в стерильных условиях.
Профилактика дерматита
В качестве профилактики рекомендуется исключить из рациона потенциальные аллергены, устранить из своей жизни раздражители (как облигатные, так и факультативные). Если вы вынуждены контактировать с ними по роду деятельности, важно тщательно соблюдать технику безопасности.
Необходимо своевременно устранять инфекции. Принимать антибиотики и другие препараты, способные вызвать дерматит, следует только по назначению врача, строго соблюдая дозировки.
Термин диатез родители используют обычно для описания кожных покраснений, пятен и других высыпаний на коже ребенка. В профессиональной среде такие изменения на коже называют аллергическим дерматитом (т.е. воспалением кожи аллергического характера).
А термином «диатез»обозначают предрасположенность к некоторым болезням или неадекватным реакциям на обычные раздражители.
Аллергический дерматит в детском возрасте встречается достаточно часто, что объясняется целым рядом факторов. После рождения в организме ребенка происходят очень серьезные перестройки. Они затрагивают большинство жизненных систем, в том числе и иммунную. Из теплой, уютной и безопасной мамы малыш попадает в агрессивную среду, которая ежедневно пытается атаковать его различными аллергенами. Постепенно происходит обучение организма, он привыкает и формируется правильный иммунный ответ, который впоследствии защищает человека на протяжении всей жизни. Но пока все эти изменения не закончатся, дети необычайно подвержены аллергическим заболеваниям . Мама съедает кусочек персика или клубники – а у грудного ребенка, который питается ее молоком, появляется сыпь, то же может возникнуть при введении некоторых видов прикорма. А уж что начинается, когда дети пробуют апельсин или мандарин… Аллергии на лекарство, на прививку, на укус комара или пчелы, на цветение растений - с какой-то из этих ситуаций сталкивается обычно каждая мама.
Причины развития аллергического дерматита
Следует понимать, что кожные проявления детского диатеза не являются болезнью кожи. Это лишь кожное проявление аллергической реакции. В силу незрелости иммунной и пищеварительной системы, недостаточности детоксицирующей функции печени некоторые попадающие в организм вещества не усваиваются. Они не могут быть полностью переварены в кишечнике или не могут быть нейтрализованы печенью. Эти вещества, в результате определенных превращений, приобретают свойства антигенов и вызывают выработку антител. Комплексы антиген-антитело провоцируют появление сыпи.
Существует три пути попадания аллергена в организм ребенка:
- во время еды или питья — пищевая аллергия;
- при непосредственном воздействии на кожу — контактная аллергия;
- в процессе дыхания — респираторная аллергия.
Симптомы
Симптомы диатеза (аллергического дерматита) разнообразны — участки покраснения кожи, сыпь в виде красных точек, пятен и пятнышек, нередко зуд, шелушение и сухость кожи, трещинки, язвы и язвочки.
Осложнения
К осложнениям аллергического дерматита относят инфицирование кожи вследствие проникновения бактерий в ранки в местах расчесов кожи.
Что можете сделать Вы?
Прежде всего, следует убедиться, что причиной сыпи является аллергическое заболевание. Для этого необходимо вызвать педиатра, который исключит возможные инфекции и болезни кожи.
В случае пищевой аллергии, следует на длительный срок отказаться от приема в пищу аллергена (если он известен), а также от всех продуктов, являющихся высоковероятным источником аллергии (цитрусовые, как, впрочем, и любые другие экзотические овощи-фрукты, клубнику, шоколад). Если аллергия развилась во время введения прикорма, постарайтесь придерживаться следующих правил: следует вводить не более 1 нового продукта в 1-2 недели. Если ребенок негативно отреагировал на новый продукт, вы будете точно знать на какой, надо отменить вводимый продукт, недельку дать ребенку отдохнуть и начинать введение другого продукта. Прикорм, вызвавший негативную реакцию, можно попробовать снова месяца через два. Новую еду лучше предлагать ребенку в конце кормления, по возможности смешивая со старой (знакомой ребенку) пищей, начиная с четверти чайной ложки и постепенно увеличивая дозу.
Контактная аллергия может возникать на компоненты моющих средств, ткань, из которой сшита одежда, или материал, из которого произведены игрушки. Используйте только специальные детские порошки или детское мыло. После стирки последнее полоскание лучше осуществлять в воде, в которой нет хлора — или в фильтрованной, или в кипяченой. При купании даже детские мыло и шампунь используют не чаще одного, максимум двух раз в неделю, т. к. любые мыла нейтрализуют защитную жировую пленку, которой покрыта кожа.
Аллергический дерматит вследствие вдыхания частиц домашней пыли, различных аэрозолей, кормов для животных, средств от насекомых возникает у малышей не менее часто. Но подобная аллергия требует от родителей серьезных, а иногда и жестких мер. Отказ от любимых домашних животных и безупречная чистота в доме - порой единственный выход из сложившейся ситуации. Следует знать, что снижение уровня аллергенов животного происхождения в жилых помещениях начинается только через месяц – два после выселения домашних любимцев из квартиры.
Помните, что использование любых лекарственных препаратов у ребенка с детским диатезом требует особой осторожности. Старайтесь не применять никакие лекарственные средства без назначения врача. Помните также, что средства в форме сиропов содержат разнообразные добавки (красители, ароматизаторы), способные вызвать или усилить аллергию.
Лечение
Что может сделать врач
Подтвердив аллергическую природу высыпаний, врач назначит адекватную диету. Для купирования симптомов диатеза и снижения зуда детям назначают антигистаминные средства, в т.ч. наружного применения, а в более тяжелых случаях - глюкокортикостероиды. Если природа аллергической реакции не ясна, и состояние остается без улучшений в течение длительного времени, вам могут посоветовать проведение кожных аллергических пробы. Выявив конкретные аллергены и исключив их из рациона ребенка, можно значительно помочь ему. В некоторых случаях назначают также анализ кала на дисбактериоз кишечника. Детям с рецидивирующими тяжелыми аллергическими реакциями может понадобиться аллерген специфическая иммунотерапия (СИТ).
Профилактика аллергического дерматита
Профилактика диатеза включает длительное грудное вскармливание и соблюдение кормящей женщиной режима питания, правильное введение прикорма, грамотное кормление ребенка и своевременное выявление дисбактериоза кишечника. Аллергический дерматит, как правило, явление временное. По мере роста ребенка совершенствуются функции печени и кишечника, иммунная система. Существует даже такой термин «перерасти аллергию».
Аллергический контактный дерматит (АКД) – это реакция гиперчувствительности замедленного типа на химические вещества, которые контактируют с кожей. Химически активные вещества органической или неорганической природы с низкой молекулярной массой – так н
Аллергический контактный дерматит (АКД) – это реакция гиперчувствительности замедленного типа на химические вещества, которые контактируют с кожей. Химически активные вещества органической или неорганической природы с низкой молекулярной массой – так называемые гаптены – после проникновения в эпидермис ковалентно связываются с макромолекулярными протеинами и образуют антигенный гаптен-протеиновый комплекс.
Для АКД характерны две фазы развития: клинически слабо выраженная фаза контактной сенсибилизации и фаза манифестации клинических проявлений.

В клинической практике врачи в основном легко диагностируют латексассоциированную контактную аллергию, причем нередко выявляющуюся среди самого медперсонала. Высокую группу риска развития латексной аллергии составляют также больные с экземой рук, работники резиновой промышленности, дети с нервно-мышечным заболеванием Spina bifida. Традиционно контактную аллергию на латекс подозревают у больных, имеющих контактную сенсибилизацию на резиновые изделия, а также при наличии в анамнезе пищевой аллергии на ряд фруктов. Наблюдения показывают, что между латексом и определенными фруктами существует связь, поскольку они имеют общие аллергены, которые иммунная система человека не всегда в состоянии распознать. При появлении зуда или отека в полости рта после приема определенных фруктов больного следует обследовать на латексную аллергию. За рубежом младенцев с пероральной локализацией кожного поражения также принято обследовать на латекс (резиновая соска на бутылочке для вскармливания).
К другим факторам, провоцирующим развитие АКД, относят: местное применение лекарств (антибиотики в виде мазей, антисептики, наружные кортикостероиды; уже описан случай возникновения АКД на топический ингибитор кальциневрина такролимус, используемый за рубежом в лечении самого АКД тоже); использование косметических/ парфюмерных средств: смягчающие кремы/мази, дезодоранты, шампуни, лаки, мыло, средства для бритья и снятия макияжа, духи, лак для ногтей; украшения (драгоценности, бижутерия и т. д.); факторы одежды (красители, дубильные вещества, стиральный порошок, синька, пуговицы, кожа, резина, полимеры); профессиональные факторы: клей, цемент, продукты, содержащие хром (чернила, краски, красители), дерево экзотической породы; некоторые виды растений и т. д. [7, 8].
Принято считать, что АКД – довольно редкое заболевание для детского возраста, в отличие от атопического дерматита, которым страдают до 10% детей. Более того, некоторые отечественные педиатры квалифицируют АКД как сугубо профессиональный аллергический дерматоз. Научные данные подтверждают: гиподиагностика заболевания обусловлена такими фактами, как недостаточное знание врачами этой патологии и, главное, отсутствием соответствующих методов диагностики АКД. Особенно актуальна эта проблема для России, где до сих пор остается недоступным стандартный набор аллергенов для тестирования больных с подозрением на АКД, очень широко применяющийся в Европе и США уже на протяжении нескольких десятилетий.
Результаты современных исследований подтверждают, что АКД с недавних пор стал представлять клиническую проблему и для педиатрии [8, 9]. Установлено, что контактный дерматит встречается даже у детей первых месяцев жизни, частота заболеваемости повышается к 10 годам и достигает пика у взрослых [8, 10, 11]. Влияние моды и стиля жизни (пирсинг, татуировка, декоративные рисунки, косметика и лекарственные средства, например из масла чайного дерева), использование парфюмерных средств, в том числе с травяными ингредиентами, играют существенную роль в развитии АКД у детей и взрослых [7–11].
АКД и возраст пациента
Традиционно диагноз АКД считается редкостью в педиатрической практике. Между тем контактная сенсибилизация, по данным литературы, чаще встречается у детей младше 3 лет, чем у более старших или взрослых лиц.
Так, S. Goncalo et al. при проведении сравнительного анализа установили, что наиболее высокий процент позитивных аппликационных тестов (94,4%) наблюдался у малышей в возрасте до 5 лет, по сравнению с детьми более старших возрастных групп (68,3% – у детей 6–10 лет и 77,5% – 11–14 лет) [21].
В ходе исследования, проведенного во Франции, также была выявлена довольно высокая частота контактной аллергии (88%) в группе детей в возрасте от 1 до 3 лет, по сравнению с 58,9% у детей старше 3 лет [22]. Из 670 детей, обследованных в Италии, максимальную частоту контактного дерматита имели пациенты, составлявшие группу от 6 мес до 3 лет [17]. Высокая частота контактной сенсибилизации получена I. Pevny et al. при обследовании детей в возрасте 3–8 лет [23].
При обследовании 1729 пациентов с подозрением на АКД (исследование включало детей, взрослых и пожилых людей), проживающих в Австрии, F. Wantke et al. получили результаты, представленные в таблице 1 [24].
Практически во всех европейских странах эпидемиологические исследования с применением пэтч-тестов подтвердили превалирование контактной аллергии на никель как среди детей (8,3–27,5%), так и среди взрослых (15,5–25,2%) [25, 26]. Наиболее высокий уровень заболеваемости АКД на никель был выявлен учеными из Скандинавии [27].
Никель высвобождается при прямом и длительном контакте с кожей и провоцирует аллергию. В основном он попадает в организм при контакте с покрытыми солями никеля или хрома украшениями, драгоценностями. Профессиональные факторы, плохая гигиена рабочих мест также играют роль в развитии АКД на никель. Экзема рук у кассиров, вызванная АКД на никель при контакте с монетами, – профессиональная болезнь, привлекшая настолько пристальное внимание врачей, что до образования Евросоюза в некоторых странах они даже призывали государственные структуры выпускать монеты с более низким содержанием никеля [26, 28, 29]. Врачи советуют пациентам с аллергией на никель исключить прием продуктов, в которых его уровень составляет >50 mг в 100 г продукта, а также придерживаться определенных правил при приготовлении пищи и т. д. [30].
Другим важным аллергеном считается тиомерзал (2,1–37,5% случаев), который используют в качестве консерванта в составе прививок [8]. О роли тиомерзала в возникновении контактной сенсибилизации и ухудшении течения атопического дерматита сообщают многие зарубежные авторы [8].
В Англии в результате тестирования 23 846 пациентов за период 1984–1998 гг. контактная сенсибилизация к парфюмерной смеси заняла второе место (после контактной сенсибилизации к никелю) и составила 8,4% у женщин и 6,4% у мужчин [31]. Возраст, в котором у больных началась аллергия на парфюмерную смесь, точно установить не удалось. Авторы считают, что сенсибилизация может начаться в раннем возрасте, возможно, даже у новорожденных. Эпидемиологические популяционные исследования выявили, что распространенность аллергии на парфюмерную смесь составляет 1,8%; среди детей в возрасте 0–19 лет такая аллергия наблюдается у 2,5–3,4%, при этом у взрослых со здоровой кожей сенсибилизация встречается так же часто, как и у детей с нормальной кожей (1,1%) [32].
Интересно, что есть три гаптена, которые редко сенсибилизируют как здоровых детей, так и страдающих атопическим дерматитом взрослых: неомицин (2,0% против 1,7%)), смесь «Carba» (0,8 против 0,6%), кватерниум (0,4 против 0,2%) [8]. Неомицин, в частности, входит в состав вакцин, наружных офтальмологических и других средств.
Парафенилендиамин чаще всего становится причиной возникновения АКД при использовании краски для волос, меха и одежды (черного, синего, коричневого цветов). Позитивным тест на n-фенилендиамин оказывается у 10% лиц и 50–60% пациентов с профессиональными заболеваниями [33]. Существует перекрестная сенсибилизация между парафенилендиамином и парааминофенолом, метафенилендиамином и такими препаратами, как сульфонамиды и бензокаин.
Парабен и его парааминогруппы входят в состав антибиотиков, косметических средств, продуктов питания в качестве консерванта. Чаще всего сенсибилизация к парабену наблюдается у больных с ulcus cruris, а также у пациентов, страдающих экземой рук, дерматитом лица, дерматитом ног, профессиональным дерматитом и у лиц старше 40 лет. Степень проникновения парабена через кожу зависит от его концентрации, длительности воздействия, а также от основы препарата. Считается, что попадание парабена в организм через продукты не вызывает развития АКД, тогда как у сенсибилизированных больных с ulcus cruris описаны случаи возникновения гематогенной контактной экземы после внутривенных инъекций некоторых антибиотиков [34].
АКД у больных с атопическим дерматитом
Нарушение целостности кожного барьера – кардинальный признак атопического дерматита – предполагает высокую вероятность развития контактной сенсибилизации у таких больных. Как известно, ухудшение (обострение) атопического дерматита может быть вызвано множеством факторов: пищевые, ингаляционные аллергены, климатические факторы, химические или физические ирританты. Очень важным триггером обострения атопического дерматита может служить суперинфекция кожи (главным образом стафилококковой, грибковой этиологии). Предполагается также, что особую роль агрессивные детергенты и одежда (синтетическая, хлопковая) могут играть в поддержании хронического экзематозного воспаления при атопическом дерматите, особенно у детей [35, 36]. Доказана провоцирующая роль текстиля в возникновении АКД (например, нейлон может вызывать АКД и контактную крапивницу, а хлопок – острый или кумулятивный ирритантный дерматит и ухудшение течения атопического дерматита) [36–38]. Дисперсные красители являются липофильными молекулами, легко высвобождающимися при потении и трении кожи. Чаще всего аллергия к текстилю наблюдается у женщин с ожирением и гипергидрозом. Примерно 34% взрослых имеют позитивные пэтч-тесты на красители [31]; влияние текстильных красителей на возникновение контактной сенсибилизации у детей изучено очень плохо. Как было показано недавно, наиболее часто на текстильные красители реагируют дети с аллергией на никель, параамины, неомицин, парафенилендиамин; у большинства из них в анамнезе наблюдался атопический дерматит [36].
Это может показаться парадоксальным, но, по данным некоторых авторов, доказанная связь между АКД и атопическим дерматитом как фактора риска возникновения контактной сенсибилизации отсутствует [16, 25, 31].
Действительно, связь между атопией и контактным дерматитом не до конца ясна. Экспериментальные данные указывают на дисбаланс между Th1- и Th2-клетками при атопическом дерматите и АКД [39, 40]. В ходе исследования H. Nakayama et al. была выявлена высокая степень корреляции между уровнем антител к металлотионину в сыворотке крови у больных с атопическим дерматитом, имеющим аллергию на металл, по сравнению с теми, кто не страдал контактным дерматитом на металл [40].
Считается, что больные с неактивной фазой или легкой степенью тяжести течения атопического дерматита имеют слабую сенсибилизацию к контактным аллергенам [8]. По мнению М. Uehara и T. Sawai, подобный феномен характерен только для тяжелой формы атопического дерматита [41].
В ходе исследования, проведенного во Франции, в котором приняли участие 251 больной с дерматитом, позитивные пэтч-тесты были выявлены у 31% детей и 66% взрослых [42].
По данным литературы, частота контактной сенсибилизации среди детей, страдающих атопическим дерматитом, составляет 23,8–71% [17, 22, 42].
Исследователи указывают на высокую степень различия между сенсибилизацией к тиомерзалу у здоровых детей (2,1%) по сравнению с детьми, страдающими атопическим дерматитом (14,0%) [8]. Так, доказана провоцирующая роль тиомерзала в обострении атопического дерматита после прививки, содержащей тиомерзал, у 5 детей в возрасте 7–28 мес жизни, причем у всех из них аппликационный тест на тиомерзал был положительным. Другое консервирующее вещество – катон CQ также вызывает более высокую степень сенсибилизации у детей с атопическим дерматитом (21%) по сравнению с 1,4% у здоровых детей [8].
В Австрии примерно вдвое чаще контактный дерматит выявлялся среди детей с атопическим дерматитом (24,8% по сравнению с 18,4% – у неатопиков) [43]. Аналогичные показатели были получены при обследовании детей с атопическим дерматитом, проживающих в Норвегии (28,8% по сравнению с неатопиками – 17,9%) [8].
Во Франции из 137 детей с атопическим дерматитом 43% имели контактную сенсибилизацию, подтвержденную пластырными пробами [44].
У 5,0–7,4% взрослых больных с атопическим дерматитом отмечается контактная сенсибилизация к парфюмерной смеси [31].
Следует помнить о том, что существует определенный риск возникновения ятрогенной сенсибилизации при применении наружной терапии, главным образом местными антисептиками и/или антибиотиками, и даже смягчающих средств, особенно у больных с атопическим дерматитом.
Интересно отметить, что лица с атопией страдают профессиональной контактной экземой так же часто, как неатопики [8]. P. Lisi и S. Simonetti при проведении пэтч-тестирования у 61 ребенка установили, что атопическая экзема не представляет риск-фактора для развития контактной сенсибилизации, хотя кожный барьер у таких больных всегда нарушен [16].
Этиологическая диагностика АКД
В то же время в некоторых европейских странах аппликационное тестирование считается рутинным методом, кстати, наиболее часто применяющимся при обследовании детей с атопическим дерматитом, больных с экземой рук и конечно же для уточнения этиологии профессиональных дерматозов.
В настоящее время для аппликационного тестирования детей рекомендуют применять стандартный набор аллергенов, использующихся для тестирования взрослых, в обычной концентрации, за исключением никеля сульфата (1% вместо 5%) и PPD (0,5% вместо 1%) [8].
Всегда следует помнить о возможности получения недостоверных результатов при тестировании больных с подозрением на АКД [8, 34].
Так, позитивные пэтч-тесты, проведенные у 13,3–24,5% детей, лишь в половине случаев соот
Аллергический контактный дерматит — это воспалительное заболевание кожи, возникающее в месте ее непосредственного контакта с аллергеном. Аллергический контактный дерматит характеризуется отечностью и покраснением тканей, контактровавших с аллергеном, зудом, появлением папул и пузырьков. Диагностика основывается на анамнезе и клинических данных, результатах аллергопроб и лабораторных анализов. В лечении основная роль принадлежит устранению контакта с веществом или предметом, обусловившим возникновение дерматита. Для устранения отечности и зуда возможно применение кортикостероидных мазей, современных антигистаминных препаратов.
МКБ-10
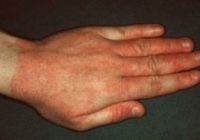
Общие сведения
Аллергический контактный дерматит — распространенный аллергодерматоз, которым страдает 1-2% населения. Заболевание чаще регистрируется у жителей промышленно развитых стран, являющихся активными потребителями бытовой химии, лекарственных препаратов, косметических средств, химических реагентов и т.п. В отличие от обычного контактного дерматита, аллергический дерматит развивается у сенсибилизированных лиц, т. е. у лиц с аллергической настроенностью организма. Большую часть пациентов в клинической дерматологии и аллергологии-иммунологии составляют люди молодого и среднего возраста.

Причины
Современная промышленность выпускает огромное число химических веществ, которые могут стать причиной аллергического контактного дерматита. Это краски и лаки, стиральные порошки и другие средства бытовой химии, некоторые составляющие парфюмерной продукции и косметики, синтетические материалы, из которых сделана одежда и красители, которыми она окрашена. Химические вещества, с которыми человек постоянно контактирует на работе, приводят к развитию профессионального дерматита. Аллергический контактный дерматит может быть вызван некоторыми лекарствами. Растения, такие как борщевик, примула, ясенец белый, и другие, также могут стать причиной аллергического контактного дерматита, который относится к фитодерматиту.
Аллерген воздействует на кожу, но происходящие в результате этого аллергические изменения затрагивают весь организм. Время, за которое развивается сенсибилизация, и возникает аллергическая реакция, зависит от того, насколько сильный аллерген воздействовал на кожу. Большую роль в этом процессе играет и состояние самого организма: предрасположенность к аллергическим реакциям, нарушения иммунитета при хронических воспалительных процессах, истончение рогового слоя кожи и др. Например, при повышенной потливости чаще наблюдается аллергический контактный дерматит, спровоцированный одеждой из окрашенных тканей.
Патогенез
Воспаление развивается по замедленному типу аллергической реакции, то есть при регулярном и достаточно длительном контакте с веществом-аллергеном. За время этого контакта происходит сенсибилизация организма и развивается повышенная чувствительность к аллергену. Местное воздействие на кожу запускает туберкулиноподобную реакцию гиперчувствительности клеточного типа. При связывании аллергена с тканевыми белками образуются антигены, которые вызывают активацию клеток Лангерганса и Т-лимфоцитов. Последние в свою очередь начинают синтезировать интерлейкины 1 и 2, гамма-интерферон, которые стимулируют иммунный ответ и воспалительную реакцию. При повторной встрече с аллергеном Т-лимфоциты (клетки памяти) быстро активируются, обусловливая развитие аллергических проявлений. Обычно от момента первого контакта с веществом-аллергеном до возникновения симптомов проходит от 7 до 10-14 суток.
Симптомы
Изменения кожи при остром аллергическом контактном дерматите всегда локализуются в месте контакта кожи с аллергеном и немного выходят за пределы этого контакта. Характерным является наличие четких границ очага поражения. Вначале развивается покраснение кожи и отечность тканей. Затем возникают папулы, довольно быстро наполняющиеся жидкостью и переходящие в стадию пузырьков. После вскрытия последних на коже образуются эрозии. При заживлении они покрываются корочками. Эти изменения на коже сопровождаются сильным зудом. Процесс заканчивается шелушением.
При продолжающемся воздействии аллергена на фоне уже возникшей аллергической реакции, развивается хроническая форма аллергического контактного дерматита. Для нее характерны размытые границы очагов поражения на коже и распространение воспалительных изменений на участки кожи, не контактирующие с аллергеном. При сильной сенсибилизации организма наблюдается генерализация процесса. Кожные проявления хронического аллергического контактного дерматита характеризуются образованием папул, сухостью и шелушением, утолщением кожи с усилением кожного рисунка (лихенизация). Постоянный зуд приводит к появлению вторичных повреждений кожи из-за ее постоянного расчесывания (экскориация).
Диагностика
Аллергический контактный дерматит достаточно легко диагностируется по характерным для него симптомам и выявлению связи с воздействием на кожу вещества, являющегося потенциальным аллергеном. Точно определить причину возникновения дерматита помогают кожные пробы. Их проводят практикующие аллергологи при помощи специальных тест-полосок, с нанесенными на них аллергенами. Полоски приклеивают на предварительно очищенную кожу. Аллергическую реакцию определяют по возникновению покраснения и отечности в месте наклеивания полоски.
Для выявления сопутствующих заболеваний и дифференциальной диагностики аллергического контактного дерматита проводят дополнительные обследования: клинический и биохимический анализ крови и мочи, анализ крови на сахар, кал на дисбактериоз. При необходимости выполняют обследование желудочно-кишечного тракта и исследование функции щитовидной железы.
Лечение аллергического дерматита
Главным условием успешного лечения контактного дерматита является полное устранение вызвавшего его аллергена. Так при аллергии на средства бытовой химии следует пользоваться защитными перчатками. При аллергии на синтетические материалы — носить только хлопчатобумажное белье, а при покупке одежды тщательно изучать состав ткани. При аллергии на металл металлические части одежды (молнии, пуговицы, крючки и кнопки) не должны соприкасаться с кожей, ножницы и другие инструменты должны иметь пластмассовые или деревянные ручки, необходимо также исключить ношение бижутерии из металла.
В лечении острого аллергического контактного дерматита эффективно применение кортикостероидных мазей. При образовании больших пузырей производят их прокалывание. Для снятия зуда и отечности назначают современные антигистаминные препараты: цетиризин, лоратадин, дезлоратадин и др. В тяжелых случаях принимают внутрь кортикостероидные препараты.
Прогноз и профилактика
При исключении контакта пациента с аллергеном происходит полное выздоровление. Однако повторных контактов с аллергеном не всегда удается избежать, особенно, если речь идет о профессиональной деятельности. В таких случаях аллергический контактный дерматит продолжает развиваться, сенсибилизация организма нарастает, происходит генерализация процесса и клинические проявления захватывают весь организм. Профилактика предполагает исключение контактирования с причинными аллергенами, а при неизбежности контакта - превентивный прием антигистаминных средств.
1. Аллергический контактный дерматит: основные подходы к диагностике, лечению и профилактике/ Степанова Е.В.// Лечащий врач. - 2009.
2. Новые возможности диагностики аллергического контактного дерматита/ Лусс Л. В., Ерохина С. М., Успенская К. С.// Российский аллергологический журнал. - 2008 - № 2.
3. Выбор тактики терапии аллергического контактного дерматита на лице/ Корсунская И.М. и др.// Эффективная фармакотерапия. - 2010 - №2.
4. Аллергические болезни: диагностика и лечение/ Паттерсон Р., Грэммер Л. К., Гринбергер П. А. - 2000.
Читайте также:

