Что за орган рубец
Обновлено: 27.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Фиброз: причины появления, симптомы, диагностика и способы лечения.
Определение
Фиброз — особое патологическое состояние, при котором происходит аномальное избыточное разрастание соединительной ткани с появлением рубцовых изменений в различных органах. В результате активного роста клеток, которому предшествует воспалительный процесс, при нарушении механизмов заживления в пораженных тканях образуются рубцы. Фиброз рассматривается как реакция организма, направленная на изоляцию очага воспаления от окружающих тканей и системного кровотока и препятствующая его дальнейшему распространению по организму.
Рубцовая ткань состоит преимущественно из коллагена и отличается от тканей, которые она замещает, сниженными функциональными свойствами. Например, рубцы на коже более чувствительны к ультрафиолетовому излучению, в них отсутствуют потовые железы и волосяные фолликулы, а рубец в сердечной мышце после инфаркта миокарда не участвует в сокращении сердца и может приводить к сердечной недостаточности.
Фиброз способен поражать любые ткани и органы, но чаще всего встречается фиброз легких, печени, почек и сердца.
Причины появления фиброза
Причинами фиброза могут стать инфекционные и вирусные заболевания, нарушения обменных процессов, аллергические реакции, облучение, травмы, хирургическое вмешательство, воспалительные процессы, воздействие некоторых лекарственных препаратов, токсических веществ, а также определенные генетические и неинфекционные заболевания (например, жировая болезнь печени может привести к ее фиброзным изменениям).
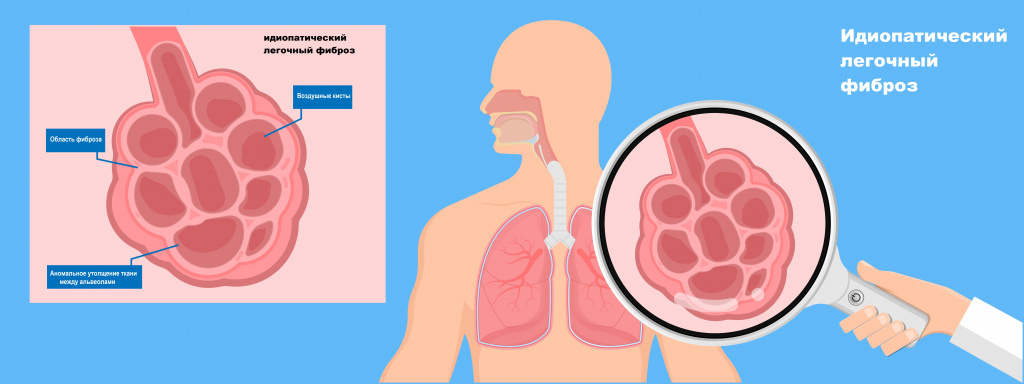
Легочный фиброз (пневмосклероз) относится к состояниям, при которых снижается эластичность и растяжимость легочной ткани, затрудняется прохождение кислорода и углекислого газа через стенку альвеол (легочных пузырьков, в которых происходит контакт вдыхаемого воздуха с кровью). Может возникать как вторичное состояние при других заболеваниях, но в большинстве случаев его основная причина не ясна, поэтому используется термин идиопатический легочный фиброз.
Фиброз печени
Фиброз печени - это рубцовая ткань и узелки, которые замещают ткань печени и нарушают ее функцию. Состояние обычно сопровождает алкоголизм, жировую болезнь печени, гепатит B или C. Каждый раз, когда печень подвергается стрессу или травме, запускается процесс регенерации и при этом образуется рубцовая ткань.
По мере нарастания рубцовой ткани функция печени ухудшается, а при прогрессировании фиброза развивается цирроз печени.
Сердечный фиброз
Фиброз формируется в тех областях сердца, которые были повреждены в результате инфаркта миокарда. Сердечный фиброз увеличивает риск сердечной недостаточности.
Фиброз средостения
Эта форма фиброза характеризуется кальцинированным фиброзом лимфатических узлов, который может блокировать дыхательные каналы и кровеносные сосуды.
Фиброз забрюшинной полости
Относится к фиброзу мягких тканей забрюшинного пространства - аорты, почек и других структур.
Фиброз костного мозга
Миелофиброз - это рубцы в костном мозге, которые препятствуют нормальному образованию клеток крови.
Рубцовая ткань, которая образуется на коже в ответ на травму, называется келоидом.
Склеродермия, или системный склероз
Склеродермия - это аутоиммунное заболевание соединительной ткани, которое, в первую очередь, поражает кожу, но также может наблюдаться и в других органах - почках, сердце и легких.
Фиброзная дисплазия кости
Существует мнение, что фиброзная дисплазия кости развивается из-за мутации в генах. В основном болезнь показывает себя при рождении, хотя описаны редкие случаи, когда ее первые проявления диагностировались у взрослых пациентов.
Фиброзные изменения при новой коронавирусной инфекции COVID 19
Особую актуальность проблема фиброза приобрела в свете последствий распространения новой коронавирусной инфекции. У 27-45% пациентов, перенесших инфекцию, развиваются явления фиброза со стороны дыхательной и сердечно-сосудистой систем, с которыми могут быть связаны большинство неблагоприятных исходов заболевания.
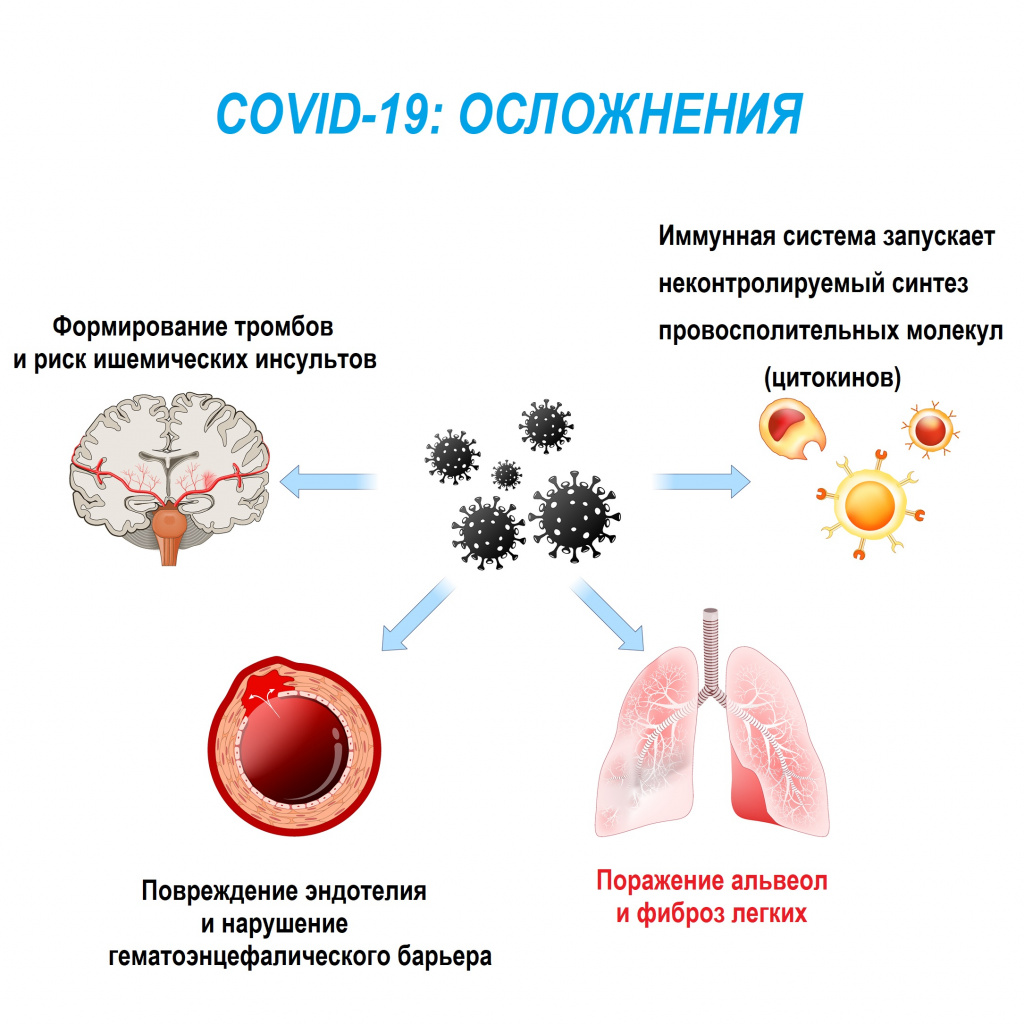
Особенностью данной инфекции является гипоксия, кислородное голодание. Системный воспалительный ответ, индуцируемый вирусной инфекцией и реализуемый, в том числе, посредством цитокинового шторма, также может затронуть мозг, носоглотку, глаза, сердце, кровеносные сосуды, печень, почки и кишечник, то есть буквально все жизненно важные органы.
Классификация заболевания
Фиброз классифицируют в зависимости от органа, который он захватывает.
- фиброторакс;
- легочный фиброз:
- муковисцидоз,
- идиопатический фиброз легких;
- переходный фиброз – продвинутая стадия фиброза печени, проявляющаяся во время прогрессирующих форм хронических заболеваний печени,
- цирроз.
- глиальный шрам.
- фиброз миокарда:
- интерстициальный фиброз, описанный при застойной сердечной недостаточности, гипертонии и старении организма,
- замещающий фиброз, который указывает на перенесенный инфаркт миокарда.
- артериальная жесткость,
- фиброзная дисплазия кости,
- артрофиброз (коленного, плечевого, других суставов),
- хроническая болезнь почек,
- болезнь Крона,
- контрактура Дюпюитрена,
- келоидные рубцы кожи,
- фиброз средостения,
- миелофиброз костного мозга,
- фиброзные изменения молочной железы,
- болезнь Пейрони,
- нефрогенный системный фиброз кожи,
- прогрессирующий массивный фиброз легких - осложнение пневмокониоза угольщиков,
- забрюшинный фиброз,
- склеродермия / системный склероз,
- некоторые формы адгезивного капсулита.
- Локальное разрастание соединительной ткани – очаговый фиброз. Патология имеет четкие границы, возможно появление нескольких очагов фиброза на одном типе ткани. Очаговый фиброз также может рассматриваться как начальная стадия диффузного фиброза.
- Тотальный, или диффузный фиброз – характеризуется обширным поражением ткани различных органов. Диагностируется на поздних стадиях развития процесса.
- Кистозный фиброз. Рассматривается специалистами как отдельная патология, которая развивается в результате обменных нарушений.
Пневмофиброз чаще всего проявляется одышкой, которая сначала возникает только во время активных физических нагрузок, а по мере прогрессирования процесса даже в покое. Состояние пациента характеризуется как средней тяжести: поступают жалобы на слабость и быструю утомляемость. При выраженном патологическом процессе развивается сопутствующее заболевание - легочное сердце. Наиболее часто фиброз формируется в корнях легких и крупных бронхах.
Фиброз печени проявляется развитием гипертензии печеночного генеза (портальной гипертензии). Этот вид гипертензии плохо купируется, у больного появляются отеки, асцит (скопление жидкости в брюшной полости), увеличиваются печень и селезенка. Пациенты жалуются на чувство тяжести в правом боку, выраженный кожный зуд. В дальнейшем манифестируют различные кожные высыпания.
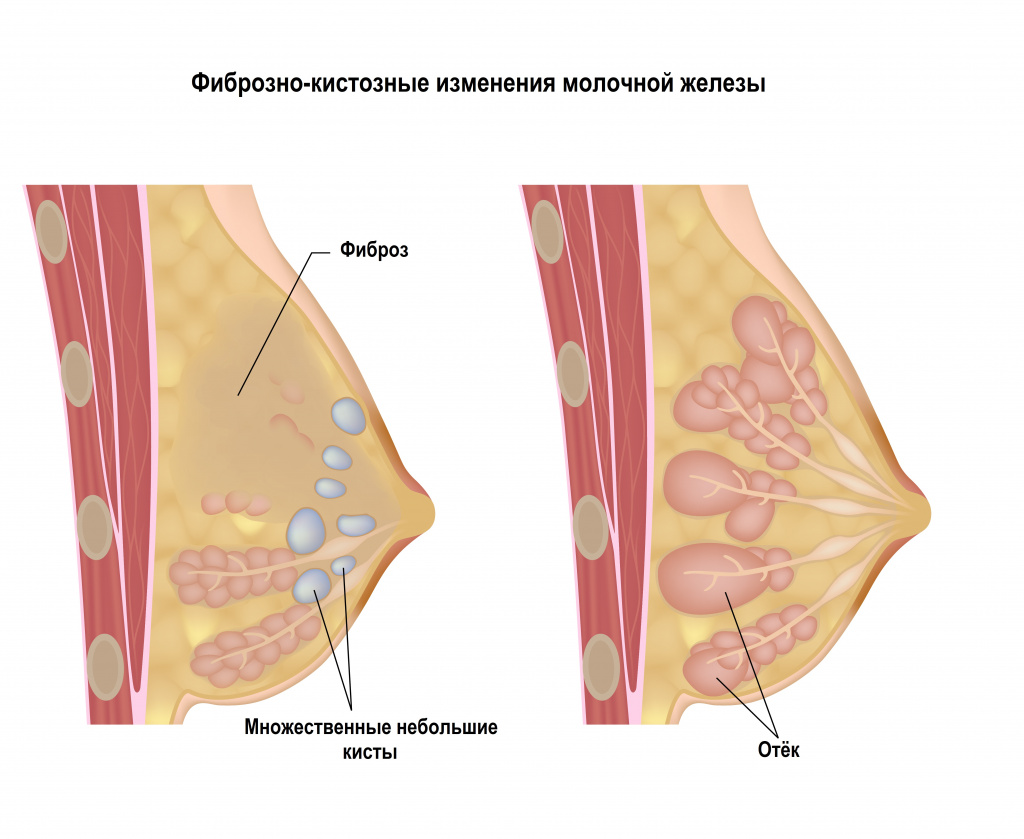
Фиброз молочной железы (развивается только у женщин) характеризуется хорошо пальпируемыми уплотнениями в молочной железе. Внешне такой фиброз может проявляться гиперемией кожного покрова над местом поражения.
![Молочные железы.jpg]()
При фиброзе матки (фиброматозе матки) ее структурные слои заменяются соединительной тканью. Женщину могут беспокоить кровянистые выделения в середине цикла, более сильные болезненные ощущения во время менструации, дискомфорт при половом акте.
Фиброз сухожилий может привести к таким состояниям, как контрактура Дюпюитрена (ладонный фиброматоз), которая вызывает деформацию пальцев рук.
Диагностика фиброза
В зависимости от локализации и причины фиброзных образований могут потребоваться различные диагностические процедуры:
Исследование молочных желез, позволяющее оценить структуру органа, для диагностики и выявления заболеваний молочных желез у женщин на ранних стадиях.
Первый отдел желудка коровы или говяжий рубец – это высокопротеиновый маложирный субпродукт, богатый витаминами и макроэлементами. Требуху готовят на гриле, фаршируют, запекают в горшочках, добавляют в армянский хаш, рулеты, польский суп фляки, кучмачи, рагу, молдавскую чорбу, хаггис и другие популярные блюда. Рубец представляет собой розовый, серый или зеленоватый мешочек, состоящий из гладких мышечных волокон с ворсистой внутренней поверхностью. Вкусный, полезный и доступный субпродукт станет прекрасным дополнением рациона, если знать секреты его приготовления.
Полезные свойства
Энергетическая ценность говяжьего рубца составляет 97 ккал на 100 граммов продукта. Требуха содержит цинк, поэтому снижает риск заболевания раком, препятствует возникновению дефектов нервной трубки плода у беременных, укрепляет иммунитет и нормализует свертываемость крови. Субпродукт улучшает состояние кожи и щитовидной железы, снижает уровень гомоцистеина, замедляет процессы старения, благоприятно влияет на пищеварительную систему, зрение, обоняние. Продукт богат белками, которые поддерживают тонус мышц и участвуют в их строении, помогают сбросить лишний вес.
Биологически значимые макроэлементы и микроэлементы говяжьего рубца (количество в 100 г продукта)
- Калий - 325 мг
- Сера - 148 мг
- Фосфор - 84 мг
- Натрий - 65 мг
- Кальций - 15 мг
- Магний - 14 мг
- Железо - 3 мг
- Ниацин - 1,6 мг
- Витамин РР - 1,6 мг
- Цинк - 1,45 мг
- Витамин В2 (рибофлавин) - 0,15 мг
- Витамин B1 (тиамин) - 0,05 мг
- Йод - 7 мкг
Как почистить
Вкус, аромат и внешний вид блюда из говяжьего рубца во многом зависят от того, как его почистили.
Субпродукт заливают крутым кипятком на 10 минут, тщательно промывают и счищают ножом частицы грязи, остатки пищи, пленку, слизь, жир. Процесс можно упростить, воспользовавшись чистой зубной щеткой или губкой. Рубец оставляют в холодной воде с уксусом на 3 часа, затем натирают каменной солью и спустя полчаса промывают под проточной водой. При сильном загрязнении говяжью требуху погружают в известь, на час замачивают в слабом растворе воды с марганцовкой или 20 мл перекиси водорода.
Как приготовить
Некоторые кулинарные хитрости и общие правила приготовления применимы практически ко всем рецептам блюд с говяжьей требухой. Субпродукт избавляют от неприятного запаха, кладут в холодную воду или кипяток и варят 5 часов. В бульон добавляют соль, морковь, сельдерей, перец, пряности и душистые травы. Вода будет выкипать, ее следует подливать по мере необходимости. Упругий, эластичный рубец должен размягчиться, чтобы его можно было легко проткнуть вилкой. После этого субпродукт доводят до готовности целиком или нарезают на порционные кусочки и варят требуху еще полчаса.
Как приготовить без запаха
- Рубец помещают в смесь уксуса, воды и соли на 3 часа. Промывают, повторяют при необходимости.
- Субпродукт вымачивают в слабом растворе марганцовки (вода должна быть светло-розовой) 3 часа. Извлекают из емкости, натирают требуху каменной солью и оставляют на час. Промывают под проточной водой.
- Говяжью требуху оставляют в солевом растворе (из расчета 45 граммов соли на каждый литр воды) до тех пор, пока жидкость не потемнеет. Примерно через 3-4 часа субпродукт промывают, снова погружают в соленую воду и повторяют процедуру до исчезновения запаха.
- В литре воды разводят по чайной ложке уксуса и нашатырного спирта. Погружают говяжью требуху в раствор. Через 3 часа тщательно промывают рубец.
- Субпродукт обрабатывают содой и гашеной известью, оставляют на полчаса. Промывают до чистой воды, проваривают со специями.
Блюда из рубца говяжьего
Сытные блюда из субпродуктов не только полезные, но и очень вкусные. Говяжью требуху предварительно чистят и варят до готовности с любимыми специями. Затем нарезают кубиками или соломкой, жарят с овощами, тушат в мультиварке, добавляют в жаркое, гуляш и другие мясные блюда для текстуры. На наваристом бульоне готовят питательные, согревающие супы с перцем и пряными травами. Рубец добавляют в несладкие пироги, запекают в глиняных горшочках под слоем сыра или пресного теста. Субпродукт используют в качестве основы для роскошного праздничного рулета.
Рулет
- Время: 13 часов 30 минут.
- Количество порций: 8 персон.
- Калорийность блюда: 127 ккал в 100 г.
- Предназначение: закуска, основное блюдо.
- Кухня: международная.
- Сложность: средняя.
Сочный рулет из рубца говяжьего – настоящий кулинарный шедевр, которым легко удивить даже искушенных гурманов. Требуха требует длительной подготовки, поэтому приготовление оригинальной закуски или основного блюда для особого случая следует начать примерно за сутки до торжества. В начинку можно добавить зелень, морковь, душистый перец. Рулет из субпродукта приобретет красивую золотистую корочку и станет еще аппетитнее, если слегка обжарить его на сковороде с ароматным чесночным маслом. На основе наваристого бульона можно приготовить соус, суп, другие блюда.
Ингредиенты:
- рубец говяжий – 510 г;
- помидоры – 85 г;
- лук – 115 г;
- гвоздика – по вкусу;
- сало – 55 г;
- картофель – 60 г;
- чеснок – 3 зуб.;
- лист лавровый – 3 шт.;
- перец черный молотый – по вкусу;
- перец душистый – по вкусу;
- соль – по вкусу.
Способ приготовления:
В горшочке
- Время: 2 часа 20 минут.
- Количество порций: 4 персоны.
- Калорийность блюда: 129 ккал в 100 г.
- Предназначение: основное блюдо.
- Кухня: болгарская.
- Сложность: средняя.
В солнечной Болгарии требуху называют шкембе, запекают с чесноком, перцем и домашним сыром. Горячее блюдо гювеч также пользуется популярностью в Румынии и Молдавии, подается в порционных гювечетах – глиняных или керамических горшочках. Приготовление рубца говяжьего займет гораздо меньше времени, если приобрести предварительно вычищенный субпродукт. Вместо шампиньонов можно использовать лисички, вешенки, опята и другие грибы. Иногда вместо сыра в почти готовое блюдо из требухи вбивают сырое яйцо с целым желтком, чтобы сверху образовалась красивая съедобная «крышка».
Ингредиенты:
- рубец говяжий – 990 г;
- помидоры – 4 шт.;
- паприка – 1 ст. л.;
- шампиньоны – 510 г;
- чеснок – 75 г;
- масло сливочное – 4 ст. л.;
- перец чили – 1 шт.;
- сыр – 215 г;
- соль – по вкусу.
Способ приготовления:
Жареный рубец на решетке
- Время: 6 часов.
- Количество порций: 8 персон.
- Калорийность блюда: 150 ккал в 100 г.
- Предназначение: закуска, блюдо для пикника.
- Кухня: международная.
- Сложность: средняя.
Хрустящий жареный рубец на решетке – это легкое островатое блюдо, которое можно предложить к пиву и безалкогольным прохладительным напиткам. Главное – избавиться от запаха с помощью воды и соли. Размер кусочков зависит от количества порций закуски, но слишком тонкими их делать не стоит, иначе говяжья требуха получится пересушенной и безвкусной. Смесь специй для жарки можно собрать самостоятельно, с субпродуктом сочетаются кориандр, свежий розмарин, орегано, веточки тимьяна. К блюду из требухи подают соус, например, сметану, смешанную с чесноком и измельченной петрушкой.
Ингредиенты:
- рубец говяжий – 365 г;
- масло оливковое – 35 мл;
- соус соевый – 1 ст. л.;
- перец черный молотый – по вкусу;
- перец красный молотый – по вкусу;
- лук – 1 шт.;
- соль – по вкусу.
Способ приготовления:
- Говяжью требуху тщательно очистить.
- Опустить субпродукт в крепкий раствор воды и соли на 2 часа.
Слить жидкость, промыть. Замочить в теплой воде еще на час, если останется запах, который может передаться блюду. - Переложить в кастрюлю, варить 2-3 часа до мягкости.
- Отдельно смешать красный перец, черный перец, соль. Вместо поваренной соли можно использовать морскую.
- Извлечь говяжью требуху, нарезать ломтиками среднего размера.
- Присыпать субпродукт смесью специй.
- Сбрызнуть оливковым или растительным маслом.
- Обжарить на решетке до готовности.
- Перед подачей полить рубец соевым соусом, украсить блюдо кольцами репчатого лука.
Чорба
- Время: 2 часа 10 минут.
- Количество порций: 5 персон.
- Калорийность блюда: 137 ккал в 100 г.
- Предназначение: первое блюдо.
- Кухня: болгарская.
- Сложность: средняя.
Наваристый суп чорба из требухи станет пикантным и приобретет аппетитный цвет, если развести в горячем бульоне пару ложек томатной пасты или добавить чуть больше паприки. Отваренный субпродукт должен быть мягким, почти желеобразным, иначе «резиновый» привкус будет ощущаться даже в готовом блюде. Вместо кислого молока по желанию используют натуральный несладкий йогурт. Суп будет сытным, если добавить в него кукурузную крупу или кусочки отварной говядины. К блюду из говяжьей требухи отдельно подают смесь уксуса, чеснока и перца, которую каждый гость добавляет в свою тарелку.
Ингредиенты:
- рубец говяжий – 990 г;
- перец красный молотый – 1 ч. л.;
- молоко кислое – 250 мл;
- яйца – 2 шт.;
- мука – 3 ст. л.;
- паприка – 1 ч. л.;
- масло сливочное – 55 г;
- хлеб белый – 75 г;
- соль – щепотка.
Способ приготовления:
- Очищенный субпродукт тщательно промыть.
- Залить водой, довести до кипения. Спустя 10-15 минут слить жидкость.
- Снова залить рубец водой, варить до готовности. Соль добавлять не следует.
- Извлечь говяжью требуху из бульона. Нашинковать или нарезать субпродукт небольшими кубиками.
- В глубокой сковороде обжарить муку.
- Добавить взбитые яйца. Перемешать.
- Постепенно ввести кислое молоко.
- Тонкой струйкой влить 3-4 половника кипящего бульона из-под требухи, интенсивно разбивая комочки деревянной лопаткой.
- Когда масса станет однородной, перелить в кастрюлю с оставшейся порцией бульона, перемешать.
- Добавить нарезанную требуху, соль. Довести субпродукт до кипения. Варить 5 минут, снять с огня.
- Растопить в сотейнике сливочное масло. Всыпать красный перец и паприку. Перемешать, соединить с бульоном.
- Перелить чорбу в подогретую супницу.
- Белый хлеб нарезать кубиками, обжарить.
- Украсить блюдо из говяжьего рубца румяными сухарями или подать их отдельно.
Видео
Рубец говяжий для собак
О свойствах говяжьих рубцов следует знать любителям собак, которые заботятся о здоровье четвероногих питомцев и качестве их питания. Субпродукт – это полезная пищевая добавка, а не альтернатива корму. Требуха утоляет голод, нормализует микрофлору кишечника. Ее дают в сыром виде взрослым особям и щенкам в возрасте от 6 месяцев не чаще 2-4 раз в неделю. Рассчитать правильную дозировку просто – на каждые 10 кг веса животного требуется до 100 г говяжьей требухи. Ветеринары рекомендуют подержать рубец для собак в морозилке пару дней или предварительно ошпарить субпродукт кипятком.
Понравилась статья? Подпишитесь на канал, чтобы быть в курсе самых интересных материалов
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Шрамы, или рубцы: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Шрам, или рубец – это видимое, пальпируемое изменение кожи, образовавшееся после заживления ран и представляющее собой грубую соединительную ткань, в которой отсутствуют волосяные фолликулы и потовые железы.
Рубец проходит несколько стадий формирования.
1-я стадия – воспаление и эпителизация. Ее продолжительность составляет от недели до 10 дней - края раны сближаются за счет образования грануляционной ткани.
Если в этот период не произошло инфицирования или повторного травмирования раны, а также если повреждение кожи не было слишком глубоким, то на месте травмы появится еле заметный шрам.
2-я стадия – формирование «молодого» рубца. Она может длиться до месяца с момента травмы. «Молодой» рубец имеет ярко-розовый цвет и легко растягивается. Начинают образовываться новые коллагеновые и эластиновые волокна.
3-я стадия – формирование «зрелого» рубца. Ее продолжительность – до трех месяцев. В это время волокна коллагена и эластина организуются в пучки, кровоснабжение рубца снижается и он становится менее ярким.
4-я стадия – окончательное созревание рубца, которое происходит примерно через год после получения травмы. Рубец становится плотным и бледным (по сравнению с окружающей кожей) – это объясняется избыточным натяжением коллагеновых волокон и очень малым количеством кровеносных сосудов в зоне рубца.
Разновидности шрамов (рубцов)
Деление рубцов происходит по признаку их соответствия уровню поверхности кожи.
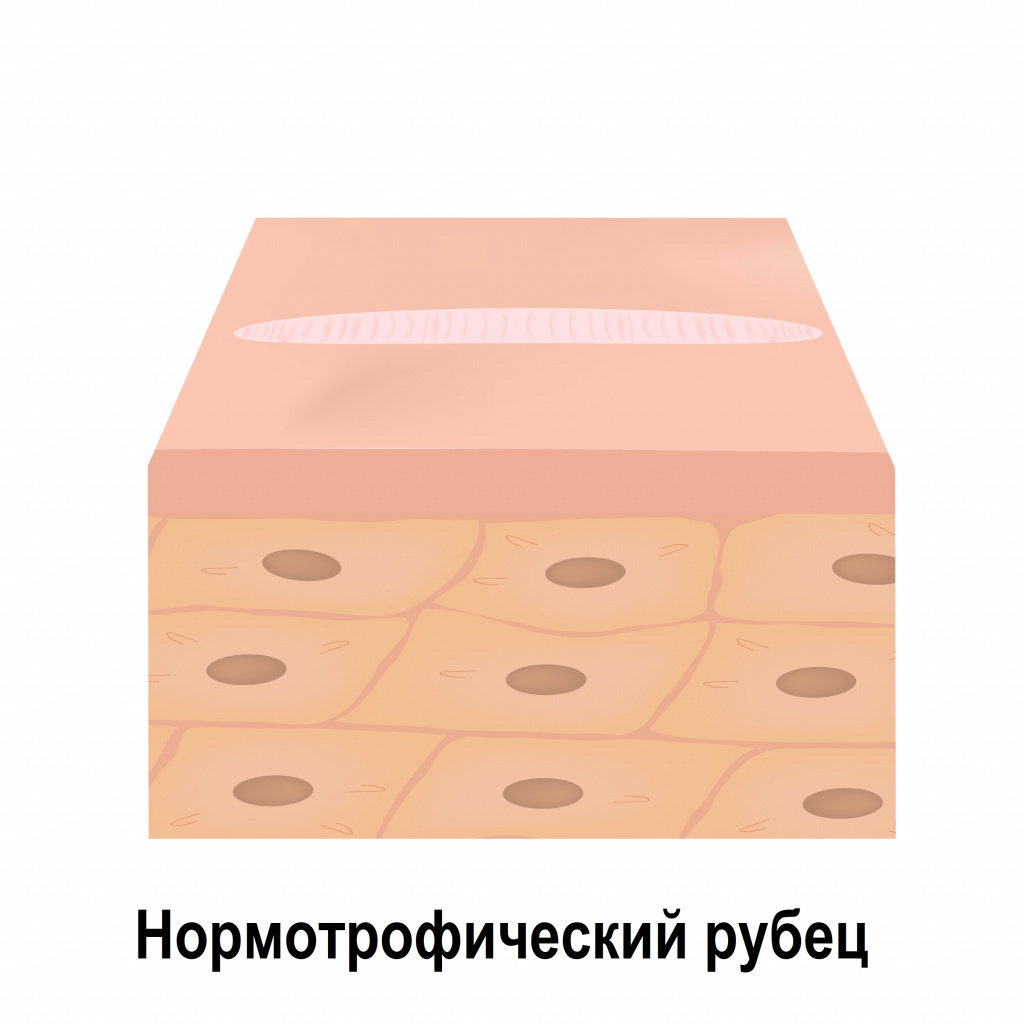
Нормотрофические рубцы расположены вровень с поверхностью окружающей их кожи. Они, как правило, белесые, плоские и не выходят за края повреждения.
![Нормотрофический рубец.jpg]()
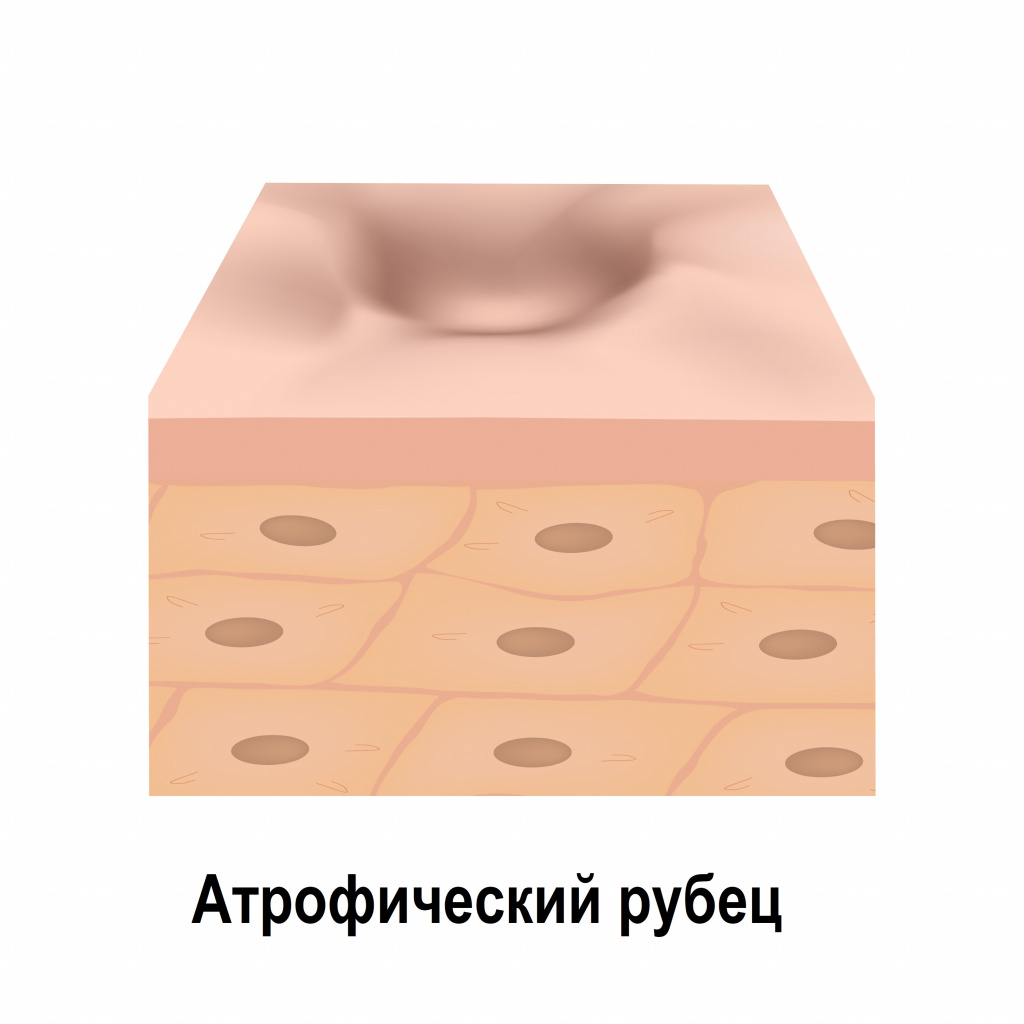
Атрофические рубцы расположены ниже уровня окружающей здоровой кожи, что объясняется недостатком в них коллагеновых и эластиновых волокон. К таким рубцовым изменениям относятся, например, стрии (растяжки), последствия ветряной оспы и рубцы постакне.
![Атрофический рубец.jpg]()
Гипертрофические рубцы выступают над поверхностью кожи, но не выходят за границы раны. Их цвет совпадает с цветом окружающей кожи или немного розовее. К гипертрофическим рубцам относятся и келоиды - рубцы, склонные к постоянному росту, который сопровождается зудом, болезненностью и жжением. Они сильно возвышаются над поверхностью кожи, выходят за границы раны, могут быть красными, бордовыми или синюшными, что объясняется их богатым кровоснабжением.
Возможные причины появления шрамов
Шрамы могут остаться на коже после любой травмы, проникающей в дермальный слой, – гнойного воспаления, глубокого разреза (в том числе после хирургического вмешательства), термического или химического ожога, воздействия радиации.Рубцовые изменения кожи формируются после некоторых заболеваниях кожи и подкожной жировой клетчатки, например, после акне и демодекоза.
Особую группу составляют пациенты с дисплазией соединительной ткани. Патологическое рубцевания в виде гипертрофических и келоидных рубцов, стрий, широких атрофических рубцов по типу «папиросной бумаги» объясняется у них особенностью коллагенообразования.
К каким врачам обращаться при появлении шрама
Коррекцией рубцовых деформаций кожи занимаются дерматокосметологи, лазеротерапевты и хирурги.
Диагностика и обследования при появлении рубцов
Для выбора тактики лечения врач проводит осмотр рубцовой ткани, выясняет «возраст» шрама и обстоятельства, при которых была получена травма - резаные раны заживают более гладко, размозженные, рубленные и рваные заживают с худшим прогнозом.
Инструментальная диагностика требуется в тех случаях, когда необходимо определить состояние подлежащих тканей.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
Гипертрофический рубец – это избыточное разрастание фиброзной соединительной ткани при патологическом заживлении кожной раны. Косметический дефект образуется при обширных поражениях кожи с неровными краями, врожденной предрасположенности, неадекватной хирургической помощи и чрезмерном натяжении тканей. Рубец выступает на несколько миллиметров над кожей, имеет багровый или розовый цвет, по форме и размерам соответствует ране. Диагностика проводится путем осмотра, в сомнительных ситуациях назначается патоморфологическое исследование. Коррекцию гипертрофических шрамов выполняют инъекциями, методами крио- и лазерной деструкции, пластической хирургии.
МКБ-10
![Гипертрофический рубец]()
![Гипертрофический рубец]()
![Обработка рубца фракционным лазером]()
Общие сведения
Физиологическая регенерация должна завершаться образованием нормотрофического рубца, который не выступает над уровнем кожи и со временем становится почти незаметным. Однако у многих пациентов наблюдаются нарушения регенераторных процессов, поэтому гипертрофические рубцы – серьезная проблема для всех направлений современной хирургии. Видимый эстетический недостаток и сложности в коррекции объясняют высокую актуальность гипертрофических шрамов, требуют от врачей разработки новых методов их эффективной маскировки и удаления.
![Гипертрофический рубец]()
Причины
Характер рубцевания и внешний вид зажившей раны во многом определяется этиологией кожного повреждения. По причинам появления рубцы бывают посттравматические, послеоперационные, образовавшиеся на месте патологических кожных элементов или вследствие лучевой терапии. Формированию патологического гипертрофического шрама на месте раны способствуют следующие факторы:
- Характер повреждения. Патологические рубцы чаще возникают при рваных, разможженных и укушенных ранах, когда травматизация кожи не соответствует линиям Лангера. Предрасполагающим фактором является заживление вторичным натяжением, нагноение и воспаление места травмы.
- Избыточное натяжение тканей. Такая ситуация встречается при ушивании и пластической коррекции рубца без пересадки кожи, когда собственные ткани пациента стягиваются для закрытия дефекта. В месте натяжения нарушается образование структурной соединительной ткани, возникают гипертрофические явления.
- Опасная локализация. Патологические рубцы в основном образуются по передней поверхности шеи, в области мочки уха. Это объясняется различными механическими свойствами кожи на разных участках тела, что оказывает значимую роль на процессы регенерации.
- Склонность к патологическому рубцеванию. Доказаны генетические и иммунные варианты предрасположенности к образованию гипертрофических и келоидных рубцов. У таких пациентов патологические шрамы образуются даже при отсутствии других провоцирующих факторов.
Патогенез
Классическое заживление раны длится до 1 года, завершается образованием рубца. В первые 10 суток наблюдается острое воспаление, которое в последующий месяц приводит к активному фибринолизу и образованию рыхлой соединительной ткани. На протяжении 2-3 месяцев после кожного повреждения ткани уплотняются, образуется прочный шрам. Окончательная перестройка рубца происходит 4-12 месяцев, именно в этот период появляются гипертрофические изменения.
При гипертрофическом процессе незрелая соединительная ткань располагается в субэпидермальном слое. Патоморфологически она представлена тонкими пучками коллагена, отдельными эластиновыми волокнами, избыточным количеством внеклеточного матрикса. Наблюдается большое число плазматических клеток, однако гигантские фибробласты отсутствуют. Сверху образование покрыто ровным слоем эпидермиса.
![Гипертрофический рубец]()
Классификация
Гипертрофический рубец – один из классических вариантов шрамов, согласно клинико-морфологической систематизации. В практической дерматологии используются и другие виды классификации, чтобы наиболее точно описать особенности кожной регенерации и подобрать методы коррекции патологических случаев. Существует несколько критериев систематизации рубцовых изменений:
- По возрасту: незрелые (до 3 месяцев), умеренно зрелые (3-12 месяцев), зрелые (старше 1 года).
- По конфигурации: линейные, дугообразные, зигзагообразные, звездчатые и другие варианты неправильной формы.
- По цвету: розовые, багрово-красные, цианотичные, белесоватые, пигментированные.
- По размеру: малые (до 1 см), средние (1-2 см), крупные (до 4,5 см), обширные (более 4,5 см).
Симптомы гипертрофического рубца
Такой тип шрама начинает расти спустя 3-4 недели после травмы, его увеличение в размерах продолжается в среднем 5-6 месяцев. Гипертрофический рубец имеет красноватый или синюшный оттенок, по размеру и форме соответствует границам раны, возвышается над поверхностью здоровой кожи не более чем на 4 мм. Со временем образование приобретает светло-розовый или телесный оттенок, спустя 12-18 месяцев возможна его частичная спонтанная регрессия.
Поверхность гипертрофического рубца неровная с выступающими участками, кожа над ним матовая. Его контуры четко очерчены, однако края плавно переходят на окружающие кожные покровы и постепенно сливаются с ними. В местах постоянного трения шрам покрывается ороговевшими наслоениями и небольшими язвами. При этом пациента беспокоит болезненность, сильный зуд, мокнутие или выделение сукровицы.
Осложнения
Гипертрофические рубцы не угрожают жизни и здоровью человека. Их основной проблемой является косметический дефект, особенно при локализации на лице и открытых участках тела. Крупные и заметные шрамы сказываются на психологическом состоянии пациентов, вызывают проблемы с социализацией, становятся препятствием для построения отношений с противоположным полом.
Неприятные последствия наблюдаются при расположении рубца в месте постоянной травматизации. Вследствие механического трения на его возвышающейся поверхности возникают раны и язвы, которые могут инфицироваться с развитием вторичных бактериальных осложнений. Также возникают явления гиперкератоза, которые усугубляют неэстетичный вид рубцовой ткани.
Диагностика
При образовании гипертрофических рубцов показано обследование у врача-дерматолога и хирурга. В большинстве ситуаций диагноз устанавливают на основании физикального осмотра: определяются внешние характеристики шрама, условия его появления, наличие субъективной симптоматики. При согласии пациента проводится фотографирование пораженной области тела для отслеживания динамики изменений. Дополнительные методы диагностики:
- УЗИ мягких тканей. Сонография назначается, чтобы оценить толщину и глубину залегания рубцовой ткани, исследовать характер и полноту заживления раны, исключить осложнения.
- Патоморфологическое исследование. Для изучения структуры гипертрофического рубца проводится световая и электронная микроскопия, микроскопическая морфометрия. Исследования необходимы при трудностях дифференцировки разных видов шрамов, необходимости исключить другие кожные патологии.
Дифференциальная диагностика
В клинической практике необходимо отличать гипертрофические и келоидные рубцы, которые имеют большое внешнее сходство и патоморфологические признаки. На келоидный тип шрама указывает распространение соединительной ткани за пределы повреждения, продолжающийся рост в течение многих месяцев и даже лет, интенсивные субъективные ощущения (зуд, жжение, болезненность). Патоморфологически келоид характеризуется атипичными гигантскими фибробластами.
![Обработка рубца фракционным лазером]()
Лечение гипертрофического рубца
Консервативная терапия
Не существует общепринятого протокола коррекции патологической рубцовой ткани. Программа лечения подбирается индивидуально для каждого пациента, основываясь на клинических особенностях, локализации, давности образования и других характеристиках гипертрофического рубца. Небольшие образования удается скорректировать нехирургическими методиками, самые эффективные из которых:
- Локальная компрессионная терапия. Давящие силиконовые пластины и эластичные бинты замедляют разрастание рубцовых тканей, способствуют образованию шрамов нормотрофического типа.
- Инъекции кортикостероидов. При маленьких свежих шрамах гормоны угнетают чрезмерное образование фибробластов и коллагена, замедляют темпы роста соединительной ткани. Уколы глюкокортикоидов проводятся, пока рубец не сравняется по высоте с поверхностью кожи.
- Физиотерапия. Для сокращения объема соединительнотканных волокон применяются фибринолитические ферменты (лидаза, коллагеназа), которые вводятся методами электрофореза и ультрафонофореза.
- Криодеструкция. Для неинвазивного удаления гипертрофического рубца применяется жидкий азот, который наносится на очаг поражения, замораживает патологические ткани и разрушает их. Для достижения хорошего косметического эффекта проводится несколько сеансов.
- Лазерная шлифовка. Коррекция гипертрофических разрастаний выполняется абляционными лазерами, которые удаляют неструктурную соединительную ткань и сглаживают контуры шрама. В основном применяется фракционный метод лазерной шлифовки, который отличается коротким периодом реабилитации.
Хирургическое лечение
Оперативная коррекция рубцовых тканей показана при неэффективности лекарственных и малоинвазивных методов лечения. Хирургическое вмешательство направлено на иссечение патологических разрастаний соединительной ткани, ликвидацию чрезмерного натяжения кожи. Вторичные раневые дефекты закрываются с помощью местных или перемещенных кожных лоскутов, дермотензии с применением тканевых эспандеров.
Прогноз и профилактика
Небольшие по размеру гипертрофические рубцы успешно корректируются инъекционными, аппаратными или хирургическими методиками. При крупных шрамах и генетической склонности к патологической регенерации прогноз менее благоприятный: комплексная терапия уменьшает размеры и бугристость рубца, однако достичь нормотрофии и полностью скрыть дефект зачастую не удается.
Профилактика патологического рубцевания заключается в своевременной и квалифицированной помощи хирургов при серьезных травмах, адекватной иммобилизации в раннем периоде заживления, соблюдении этапности хирургического лечения. При обширных повреждениях кожного покрова с самого начала лечения требуется консультация пластического хирурга для выбора оптимального метода закрытия дефектов, чтобы минимизировать формирование шрамов.
3. Лечение гипертрофических и келоидных рубцов/ Г.Э. Карапетян// Фундаментальные исследования. – 2013. – №3.
4. Применение ферментов при лечении больных с гипертрофическими рубцами/ Б.А. Парамонов, И.И. Турковский, С.В. Бондарев// Вестник хирургии. – 2007.
Келоидный рубец – это ограниченное доброкачественное разрастание соединительной ткани, чаще возникающее после травм, термических и химических ожогов кожи, акне. Клиническая картина характеризуется образованием плотного, красного рубцового валика, наличие которого иногда сопровождается зудом, жжением, локальным повышением температуры. Диагностика основывается на клинической картине, анамнезе заболевания и дифференциации с гипертрофическими рубцами. Лечение келоидов включает глюкокортикоиды в различных формах, крио- и лазеротерапию, массаж, компрессионные повязки, интерфероны, хирургическое иссечение.
МКБ-10
![Келоидный рубец]()
Общие сведения
Келоидный рубец – одна из разновидностей патологических рубцов, относится к группе псевдоопухолевых фиброматозов. Из всех видов рубцов келоид занимает второе место по распространённости (после гипертрофического рубца) среди европейцев и первое место среди населения южно-африканских стран. Точных статистических данных нет. Это связано с низким количеством обращений пациентов к врачу при отсутствии прогрессивного разрастания и выраженной клинической картины. К образованию келоидных рубцов более склонны мужчины, что связано с повышенной частотой получения травм, а также лица с гормональными нарушениями.
![Келоидный рубец]()
Причины
Этиологические факторы возникновения келоидов разнообразны. Основными причинами являются хирургические вмешательства, ожоги, однако триггером возникновения рубца у предрасположенных лиц может послужить даже микротравма. Развитию келоидов также способствуют некоторые кожные заболевания (прежде всего, акне), протекающие с воспалением глубоких слоев кожи и грубым рубцеванием. Нередко рубцовая ткань формируется в местах инъекций, татуировок, пирсинга, особенно в случае их осложнения нагноительным процессом. Среди предрасполагающих факторов наибольшее значение играют:
Патогенез
Механизм келоидного рубцевания достоверно не установлен, однако известно, что келоид является результатом нарушения процесса нормальной регенерации кожи. Для келоидного рубца характерно разрастание плотной соединительной ткани шире первоначальных границ раны. По всей видимости, это обусловлено избыточной выработкой фибробластами коллагена I типа и его чрезмерным сосредоточением в зоне рубца. При патоморфологическом исследовании в рубцовой ткани обнаруживаются широкие гиалинизированные пучки коллагена тускло-розового цвета. Существует ряд исследований, которые доказывают наличие взаимосвязи нервно–эндокринной нарушений и частоты возникновения келоидных рубцов. В норме по мере созревания рубцовой ткани происходит уменьшение ангиогенеза, но в келоидах идет постоянное образование неососудов, что обусловливает их гиперемию.
Классификация
Все рубцы разделяют на нормотрофические, гипертрофические, атрофические и келоидные. Для первых трёх типов характерно стадийное формирование, светлый цвет при окончательной трансформации (цвет нормальной кожи), положительный и хороший ответ на терапию. Келоидный рубец отличается от остальных патогенезом, быстрым и неконтролируемым ростом, трудностями в лечении. В клинической дерматологии келоиды делятся на:
- Истинные (спонтанные). Образуются без видимых причин, однако, считается, что им может предшествовать микротравма, разрешившиеся гнойничковые высыпания. Излюбленная локализация – лицо и грудь. Истинные келоиды часто имеют причудливую форму с ветвящимися отростками, отходящими от основного рубца.
- Ложные (рубцовые). Возникают на месте поврежденной кожи после операций, порезов, ожогов, фурункулов, акне. Не имеют определенной локализации. Форма ложных рубцов линейная, кожа над ними склонная к изъязвлению.
- Келоидный фолликулит (келоид акне). Встречается у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются в области затылка.
По стадии развития келоиды подразделяются на активные (растущие) и неактивные. Активный келоид находится в процессе роста и вызывает такие симптомы, как зуд, иногда переходящую в боль, онемение, гиперемию. Неактивный келоид не растёт и не беспокоит. По сроку давности рубцы классифицируют на молодые и старые. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы старше пяти лет, их окраска приближается к цвету кожи, а поверхность неровная.
Симптомы келоидных рубцов
В области предшествующей травмы или спонтанно возникает чётко ограниченное, плотное, бугристое разрастание келоидной ткани. Рубец синюшно-красного цвета, толстый, зудящий. Покрывающая келоид кожа атрофически истончена, не содержит потовых и сальных желёз, волосяных фолликулов и пигментных клеток, т. е. этот участок кожи никогда не загорает, на нем не растут волосы. Иногда наблюдаются телеангиэктатически расширенные сосуды.
Келоиды отличаются неудержимым ростом и распространением на здоровые участки кожи. Их рост начинается после 10–12 недели заживления, площадь распространения рубцовой ткани намного больше, чем полученная рана. Спонтанные келоиды особенно часто локализуются на лице шее, верхней части туловища, в частности, в области грудины. Наиболее типичные жалобы пациентов с келоидами ‒ неприятные ощущения в области рубца: боль при надавливании, повышенная чувствительность к различным раздражителям, назойливый зуд, иногда переходящий в невропатическую боль.
Осложнения
По мере увеличения глубины и размера рубца возрастает вероятность развития системных нарушений из-за гипертрофии соединительной ткани. На месте некоторых ран впоследствии образуются выраженные контрактуры, имеющие значительные функциональные и эстетические последствия. При наличии предрасположенности к патологическому рубцеванию на месте удаленного келоидного рубца может образовываться новый келоид, который быстро увеличивается в размерах и занимает ещё большую площадь.
Диагностика
Постановка диагноза не представляет особых трудностей и опирается на клинику и анамнез заболевания. Из базовых лабораторных данных исследуют гормональный статус и липидный профиль, которые могут быть изменены. Келоидные рубцы следует отличать от гипертрофических: последние обычно толстые, плотные, белые, с бугристой поверхностью, нередко с поперечными трещинами, возникаю при отсутствии генетической предрасположенности после травм или операций, в отличие от келоидных, не выходят за пределы первичного дефекта. Важным отличием гипертрофических рубцов является их отклик на лечение: хирургическая эксцизия даёт стойкий удовлетворительный косметический результат.
Лечение келоидных рубцов
Келоиды трудно поддаются терапии. Для того чтобы определить глубину, распространённость и способ лечения, необходима консультация хирурга и дерматолога. Грамотный план действий, включающий правильный выбор терапевтической тактики, учет предрасполагающих этиофакторов и эмоциональную поддержку, способствует оптимальным результатам. В отношении келоидов используются следующие виды лечения:
- Местная медикаментозная терапия. До образования корки на рубце можно использовать заживляющие мази и крема на основе пантенола. После формирования келоида в течение нескольких недель или месяцев наносится силиконовый крем или накладывается силиконовый пластырь. Силикон создаёт воздухопроницаемую мембрану, которая благоприятна для регенерации кожи. В случае свежих келоидов достигнуть ремиссии можно, применяя местно глюкокортикоиды либо в форме мазей под окклюзией, либо (что эффективнее) в форме внутриочаговых инъекций кристаллической суспензии.
- Физические методы. Широко используемым безопасным и безболезненным методом является лазерная шлифовка рубца. Лазерная терапия уменьшает размер рубца, снимает красноту и предотвращает повторный рост. При удобном анатомическом расположении келоида можно достичь некоторого регресса с помощью компрессионной повязки. Криотерапия используется только при лечении небольших рубцов на закрытых участках тела, поскольку достаточно болезненна и вызывает депигментацию кожи. Лечение жидким азотом проводится в несколько циклов (до 5 сеансов), чаще применяется в комбинации с другими методами.
- Массаж рубца. Ограниченные плотные келоидные тяжи можно размягчить регулярным массажем. Наиболее актуален данный вид лечения в районе суставов: как только рубец становится стабильным (через 3-4 недели), необходимо противодействовать укорачиванию рубцовой ткани массажем. Не используется в случае инфицирования и при прогрессивном росте рубца (более 1 см в неделю).
- Хирургическое лечение. От хирургических вмешательств рекомендуется воздержаться, после иссечения рубца чаще всего следует образование нового келоида, особенно, если во время операции затрагивают здоровую ткань. Поэтому следует проводить только частичные эксцизии, а затем инъекции глюкокортикоидов или криотерапию, иногда рентгеновское облучение.
- Особые методы лечения. В дерматологии лечение интерферонами и лучевой терапией используют в редких случаях из-за системного воздействия на организм. Несмотря на то, что при применении интерферона келоид уменьшается в размере, нет сведений о продолжительности эффекта. Лучевая терапия используется исключительно при крайней необходимости, т. к. увеличивает риск возникновения злокачественных новообразований.
Прогноз и профилактика
Прогноз зависит от объёма и местоположения рубца, состояния организма (наличия патологий со стороны эндокринной и нервной системы), предрасположенности к распространению, быстрой диагностики и грамотной комбинации различных видов терапии. Профилактика включает в себя предотвращение ожогов, грамотное и раннее лечение угревой болезни, щадящие хирургические разрезы, возможное ограничение инъекций и пирсинга. При наличии данной патологии у родственников стоит исключать вышеперечисленные факторы и защищать себя от всевозможных микротравм, которые могут послужить пусковыми механизмами в развитии рубцов келоидного типа.
1. Профилактика и лечение келоидных рубцов/ Левин И.И., Саркисян В.М.// Здоровье и образование в XXI веке. – 2007 - №12.
2. Федеральные клинические рекомендации по ведению больных с келоидными и гипертрофическими рубцами. – 2015.
3. Профилактика и лечение патологических рубцов в хирургической практике/ Черняков А.В. // Русский медицинский журнал. – 2017 - №28.
Читайте также: