Что такое трупная сыпь
Обновлено: 29.04.2024
Трупные пятна. Гистология трупных пятен
После наступления смерти развиваются процессы, которые обозначаются как трупные изменения. Судебный медик должен знать микроскопическую картину трупных пятен, трупного окоченения, трупных гипостазов, трупного высыхания, аутолиза, гниения, мацерации, жировоска, мумификации, торфяного дубления для того, чтобы не принять посмертные изменения за прижизненные процессы. Кроме того, эти сведения могут быть использованы для решения вопроса о давности смерти.
Трупные пятна относятся к ранним посмертным изменениям и проявляются определенной окраской кожи в нижележащих отделах тела. Развитие трупных пятен имеет определенную закономерность, что используют при установлении времени наступления смерти. Эта закономерность развития трупных пятен выявляется при микроскопическом исследовании кожи, позволяя более точно определить стадию трупных пятен, а следовательно, и время наступления смерти. Кроме того, нередко возникает необходимость дифференциальной диагностики трупных пятен от кровоизлияний, и в этом случае гистологические данные могут быть решающими в диагностике.
Появление трупных пятен обусловлено перераспределением крови, которая в силу тяжести стекает в нижележащие части трупа и переполняет подкожную сосудистую сеть. Скорость развития трупных пятен, степень их выраженности и окраска зависят от многих факторов: причины смерти, условий окружающей среды, массивности подкожной жировой клетчатки и др.
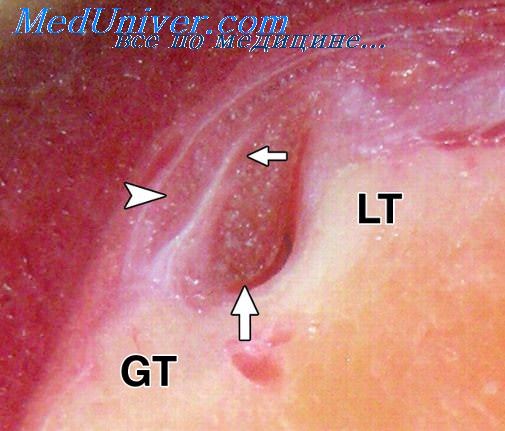
Следует иметь в виду, что трупные пятна могут затруднять распознавание некоторых прижизненных изменений кожи (сыпь, реактивное полнокровие, петехиальные геморрагии и т. д.). Для микроскопического исследования нужно брать кожу с подкожной клетчаткой из участков, где трупные пятна выражены резко и слабо, а также (для контроля) кожу, где пятна отсутствуют.
Для трупного пятна характерным является кровенаполнение сосудов кожи и подкожной клетчатки. Однако степень кровенаполнения и распределения крови в сосудах разных отделов кожи и подкожной клетчатки, а также состояние эритроцитов, изменения в эпидермисе и соединительной ткани отличаются в зависимости от стадии трупного пятна, вида и причины смерти В процессе развития трупного пятна выделяют стадии трупного гипостаза, трупного стаза и трупной имбибиции. Деление это является условным в связи с тем, что одна стадия постепенно переходит в другую. Ориентировочно к стадии гипостаза относят период до 12 ч, к стадии стаза — 12—24 ч и к стадии имбибнции — более 24 ч.
Стадия гипостаза с резким кровенаполнением сосудов кожи. Кровеносные сосуды почти повсеместно содержат кровь в значительном количестве. В собственно коже наиболее полнокровными являются сосуды подсосочковой сети. В более глубоких отделах капилляры и мелкие вены наполнены кровью неравномерно. В одних участках они сильно растянуты, в других кажутся суженными. В целом картина сосудов может быть такой, как при дистопии.
В подкожной жировой клетчатке, как правило, отмечают резкое кровенаполнение терминальной сосудистой сети, вследствие чего капилляры, прекапилляры и мелкие вены имеют вид инъецированных. Крупные вены чаще спавшиеся, просветы артерий зияют, в них содержится незначительное количество эритроцитов. Описанная выше картина наблюдается в коже из области трупных пятен при скоропостижной смерти, в случаях смерти от механической асфиксии, а также независимо от причины смерти у лиц с обильным подкожным жировым слоем.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Признаки болезни печени. Сигналы организма о нарушении работы печени
Гиппократ считал, что пессимистичный настрой человека и его раздражительность непременно связаны с застоем желчи в печени. И в некоторой степени "отец медицины" был прав. Во время злости и гнева рефлекторно задерживается отток желчи из печени и желчного пузыря. Вероятно, отсюда и корни выражения "желчный человек".
В наше время определять наличие заболеваний печени по настроению человека уже не будет ни один врач, так как существуют более явные признаки, сигнализирующие о проблемах с работой этого жизненного важного органа.
Печень выполняет огромное количество функций, среди которых главные - очищение организма от шлаков, токсинов и излишков гормонов, синтез холестерина и участие в обмене веществ. Поэтому крайне важно своевременно выявить признаки развития заболеваний печени и начать ее лечить, пока болезнь не успела нанести непоправимый вред здоровью. Вот характерные сигналы организма о нарушении работы печени:
- Боль в правом подреберье. Может быть от умеренной до интенсивной (трудно согнуться), отдавать в спину или правое плечо;
- Пожелтение склер глаз и кожи, тремор рук;
- Неприятные ощущения во рту: сухость, появление кисло-горького вкуса, тошнота;
- "Печеночные ладони". Внутренние стороны кистей (иногда подошвы) становятся ярко-красными. При надавливании бледнеют, затем красный цвет восстанавливается;
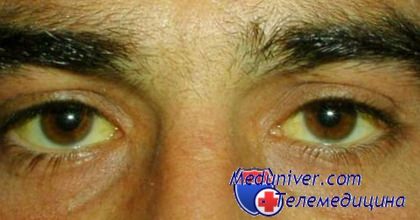
Желтуха при болезни печени - гепатите от воды
- Проблемы со сном. Он становится тревожным, прерывистым, особенно в один-три часа ночи, часто мучает бессонница;
- Язык становится ярко- красного цвета, иногда с фиолетовым оттенком, сухим, отечным, гладким;
- Запах - сладковатый, напоминающий запах свежего мяса или печени, чувствуется при дыхании и от тела больного;
- Постоянная жажда, которая не проходит даже после принятия достаточного количества жидкости;
- Поражение волос и ногтей. У мужчин волосы редеют на голове, у женщин - чаще под мышками и в лобковой области;
- Ногти становятся бледными и тусклыми, на них могут появиться бороздки, белые пятна;
- Пигментация кожи. Пятна обычно появляются на боковой поверхности щек с переходом на шею. Может темнеть кожа в подмышечных впадинах и на руках;
- Головокружение, головная боль, тахикардия;
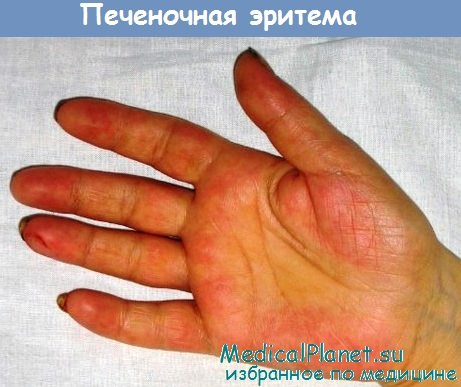
Пальмарная эритема - печеночные ладони
- Нарушение зрения, особенно в вечернее время;
- Появление аллергического дерматита, а также фурункулеза, атрофических полос (стрий) на бедрах, ягодицах, в нижней части живота;
- Кожный зуд. Чаще на отдельных местах туловища, ног и рук. Может сопровождаться сыпью. В основном имеет приступообразный, кратковременный характер;
- Появление натоптышей на мизинцах ног.
- Изменение окраса и запаха кала и мочи. Моча приобретает нездоровый коричневый оттенок, а кал меняется в цвете на светло-жёлтый или зелёный.
Чтобы избежать проблем в работе печени, не злитесь, не раздражайтесь по пустякам. А если обнаружили у себя признаки нарушения, не игнорируйте SOS-сигналы организма - пройдите обследование. Одним из самых опасных заболеваний является рак печени, которому характерно постепенное нарастание симптомов. Среди онкологических заболеваний он находится на 7-м месте по распространённости. Выявить рак печени можно по беспричинному резкому похудению и чувству тяжести под правым подреберьем. Мучают тупые боли в этой области, изжога и жажда.
При обнаружении первых симптомов неполадок в работе печени нужно, прежде всего, пересмотреть свой рацион. Исключить из рациона жирное мясо, консервы, копчености, острые блюда, алкоголь, наваристые бульоны. А также острые пряности и овощи: горчицу, хрен, чеснок, редис, поскольку они вызывают раздражение стенок желчного пузыря и, как следствие, спазмы.
Есть больше фруктов, особенно полезны для печени авокадо, свежие и запеченные яблоки, сырая и вареная свекла, зелень и мед. Пить свежевыжатые соки. Самая полезная для печени пряность - куркума. Добавляйте его по щепотке в каждое блюдо. Это поможет облегчить пищеварение, снизить уровень холестерина в крови, защитить от воздействия на печень токсичных веществ. Откажитесь от употребления сладостей, сахар тоже разрушает печень.
Для очищения печени от токсинов каждый день по утрам пейте на голодный желудок стакан теплой воды с добавлением 2 столовых ложек лимонного сока.
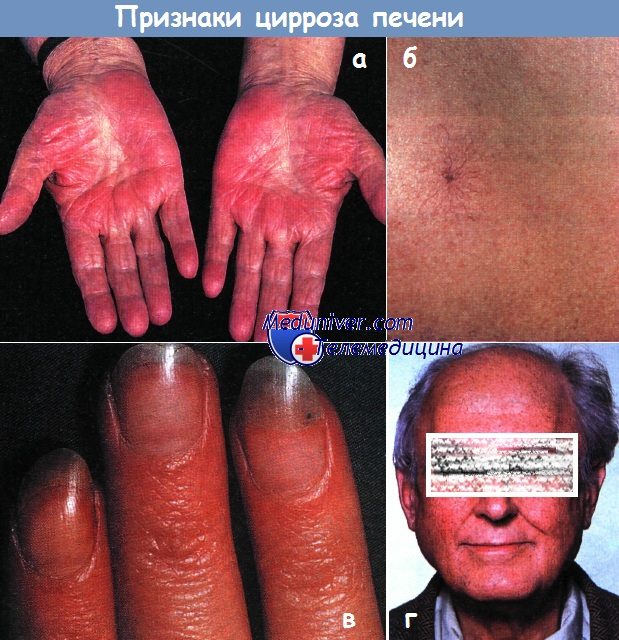
а - Пальмарная эритема («печеночные ладони»).
Выраженное покраснение кожи в области тенара, гипотенара и пальцев, в центре ладони кожа нормального цвета.
б - Типичная сосудистая звездочка с расширенной артериолой в центре и отходящими от нее радиально веточками.
в - Ногти больного хроническим активным гепатитом аутоиммунной этиологии в фазе декомпенсации, с хорошим ответом на применение глюкокортикоидов.
Учитывая неизмененные у основания ногти, при дальнейшем адекватном лечении возможно восстановление белоксинтетической функции.
г - Увеличение околоушных желез и телеангиэктазии на коже лица у больного алкоголизмом.

Если у вас недавно умер кто-то из родственников – трудно говорить о таких деликатных моментах. Что если это кто-то из знакомых? Стоит знать как нужно себя вести при обнаружении трупа, и на каких сроках разложения нахождение с телом в одном помещении может быть опасным для здоровья.
Когда труп начинает разлагаться
Спустя полчаса после кончины в теле умершего начинаются гнилостные процессы. Спустя сутки выделяется жировоск и трупные яды. Со временем концентрация вредных веществ в воздухе, на мебели и полу повышается, и на вторые сутки в помещении уже нельзя находиться без респираторов, перчаток и других средств индивидуальной защиты. Кроме того, в комнате начинает жутко пахнуть.
Что такое трупный яд
Трупным ядом в народе могут называть все жидкости из тела покойного. Но это не так. Трупные яды – это группа веществ, которые по отдельности менее опасны. Это продукты разложения белков и жиров. Встречаются даже в мертвых растениях. Они объединены под названием птомаины (по-гречески «птома» – это труп):
- Спермин,
- Кадаверин,
- Нейрин,
- Путресцин.
Как в организм живого человека попадает трупный яд и как влияет на самочувствие
Есть три пути попадания ядов в здоровый организм.
- Через органы дыхания;
Иногда хватает нескольких вдохов в квартире покойника, чтобы получить недомогание. При вдыхании трупных ядов возникают такие последствия, как головокружение, тошнота, рвота, повышение температуры тела, диарея. Есть также активное воздействие трупного запаха на психическое состояние. - Через рот;
Яды оседают на поверхностях. И если положить руку на столик в прихожей, обуваясь, или повертеть в руках занятные сувениры хозяина квартиры, а потом протереть губы, или умыть лицо не продезинфицированными руками, то отравляющие вещества могут попасть в организм. Этот канал для входа бактерий редко является основным, так как большинства людей на интуитивном уровне понимают, что не стоит трогать вещи покойного, а потом себя.Из-за попадания ядов через пищевод происходит головокружение, тошнота, рвота, болит живот, возникает очень сильный понос, судороги, и даже потеря сознания. - Через кровь;
Это может произойти, если на вашем теле имеются незажившие раны, мозоли, язвы. Очень редко можно получить отравление, если вас укусил паразит, который ранее побывал у трупа. Раны от соприкосновения с трупными ядами могут воспалиться. Симптомы возникают те же самые: рвота, диарея, потеря координации, обмороки. Летальные исходы крайне редки.
Средства защиты от воздействия трупных ядов
При попадании через органы дыхания
Чтобы избежать отравления, нужно надевать респиратор, входя в квартиру покойного. Если нет медицинской одноразовой маски, повяжите шарф, защититесь платком.
При попадании в пищевод
При попадании в квартиру умершего, нельзя ничего трогать. А, если потрогали, то не трогать себя «грязными» руками, и дезинфицировать руки, как минимум, мылом. После выхода из «нехорошей квартиры» нужно переодеться и обработать одежду. Если симптомы отравления уже наступили, то следует пить много воды, и обратиться к доктору.
Можно ли умереть от трупного яда
Для смерти человека требуется в среднем 200 граммов трупного яда. Такой концентрации крайне сложно достичь при контакте с мертвым телом. Однако, можно получить серьезное недомогание.
Особенно опасно попадание ядов через кровь. Некоторые виды животных с помощью заражения жертвы продуктами разложения пищи изматывали будущий «обед», а когда отравление ослабляло жертву – съедали. Животным из-за меньшей массы нужно меньше яда.
Народы Севера специально употребляют «подпорченные» продукты животного происхождения, чтобы организм вырабатывал иммунитет к воздействию вредных микроорганизмов. Одни закапывают тюленей, фаршированных чайками, в песок, другие – оленей в болото. А спустя время – едят это без тепловой обработки.

У любого нормального человека вид мертвого тела вызывает неприятные переживания. А когда в тканях начинается процесс гниения, ощущается тошнотворный запах в воздухе, то такое зрелище бывает особенно тяжелым. На психику человека этот вид оказывает сильное влияние, поэтому длительное время нахождение трупа в не предназначенном для этого месте недопустимо. Также недолгое пребывание мертвого тела перед похоронами в доме заставляет людей испытывать страхи перед воздействием трупного яда, который образуется при разложении тела.
Трупный яд - что это
Если помещении какое-то находится покойник, то атмосфера становится удушливой. Специфический запах въедается в ткани, стены, и даже человеческую кожу. Это происходит потому, что трупный яд, который образуется при распаде белка, выделяет запах.
Состав трупного яда
- кадаверин;
- нейрин;
- спермидин;
- путресцин.
Данные вещества почти нетоксичны, если не считать нейрина. Он может вызвать тяжелое отравление, если попадет в кровь. Но для того, чтобы он туда попал, его нужно принудительно ввести в вену или дотронуться до трупа частью тела, на которой есть рана или порез. Здравомыслящий человек этого делать не будет, соответственно, попадание нейрина в организм на 99% исключено.
Но почему раньше люди боялись отравления и смерти после контакта с трупным ядом? Все очень просто – ранее они умирали не естественной смертью, а после перенесенной тяжелой инфекции. Поэтом в их трупах инфекция продолжала жить какое-то время и вызывать болезни у живых людей, контактирующих с ними.
В произведении «Отцы и дети» Тургенева главный герой умирает по причине отравления трупным ядом, но фактически при этом Базарова губят бактерии тифа, которые попадают в его ослабленный организм в момент вскрытия зараженного трупа.
Трупный яд животных
Трупный яд животных представляет значительную опасность для человека. Погибшая собака, крыса, умершая в подвале, и т.п. - это активные источники трупного яда, неприятного запаха, рассадники вредных микроорганизмов.
Такой яд, если не убрать тело, может в течение длительного времени накапливаться в помещении. Особенно опасен трупный яд большого количества животных типа крыс. Поэтому жители Ханты-Мансийска и его городов приглашают дезинсекторов, в задачи которых входит очищение помещения от яда и специфического запаха после уничтожения грызунов.
Если вы отравились трупным ядом
Отравиться трупным ядом непросто, но такая вероятность все же существует.
Большому риску подвергаются паталогоанатомы в силу особенностей профессии. Они также могут заразиться тяжелыми инфекциями, но соблюдение норм работы в морге сводит подобные риски к минимуму (это обязательная работа в перчатках, использование масок и защитной одежды).
Когда человек получает дозу трупного яда, у него появляется слюнотечение, рвота и диарея, слизь в дыхательных путях, может развиться пневмония и появиться судороги.
Особенно опасен трупный яд для людей с повреждениями на коже. Он вызывает воспалительные процессы, а если у зараженного еще снижен иммунитет, то воспаление может развиться дальше и закончиться сепсисом и смертью. Поэтому рекомендуется аккуратно обращаться с телами покойников и не дотрагиваться до них, если на коже есть открытые повреждения. Нельзя людям из зоны риска находиться с умершим длительное время в одном помещении, а также целовать его.
Специфический трупный запах имеет в составе горючий сероводород, поэтому нахождение трупа в помещении опасно по причине возможного возгорания и взрыва.
Воздействие на продукты питания
Говорят, что пища и вода становятся непригодными, если находятся в одном помещении с трупом. С одной стороны, вода не меняет своих свойств, но по мнению биологов ее энергетическая структура меняется, и она может негативно повлиять на здоровье. Конечно, от единоразового употребления такой воды не произойдет ничего, но если пить подобную воду регулярно, проблемы со здоровьем возникнуть могут.
Еду также не рекомендуют хранить неподалеку от покойника. Еда и мертвое тело - вещи не сочетающиеся, а еще длительное нахождение продуктов питания в атмосфере трупного разложения чревато накоплением в пище вредных компонентов.
Как нейтрализовать трупный яд
В небольших концентрациях трупный яд почти неопасен, но трупный запах глубоко проникает в окружающие материалы, поэтому для избавления от него лучше нанять профессионалов. Специалисты проводят обработку потолков, полов, стен, мебели, текстиля, при этом опасность и запах нейтрализуются.
Кожная токсичность – это кожные реакции, которые появляются более чем у 80% пациентов на фоне системной лекарственной противоопухолевой терапии. Эти реакции являются результатом токсического, угнетающего воздействия химиотерапии на растущие, быстроделящиеся клетки организма, в том числе клетки кожи, волос и ногтей. Так ранние реакции развиваются через 1-2 недели, отсроченные реакции через 3-5 недель и поздние реакции через 6 и более недель.
При химиотерапии кожа у пациента становится очень сухой, истончается, шелушится, трескается; может появляться кожный зуд. На лице, голове, туловище появляются акнеподобные (угревые) высыпания. На ладонях и подошвах кожа краснеет, грубеет, трескается, шелушится. На туловище и конечностях могут появляться высыпания в виде пятен и узелков. При попадании на кожу солнечных лучей могут возникать фотоаллергические реакции. Развивается выпадение волос, изменения ногтей и ногтевых валиков.
Типы кожной токсичности
К настоящему моменту описано более 30 различных вариантов кожной токсичности. Наиболее часто встречаются:
- акнеподобные (угревые) высыпания;
- ксероз (сухость, истончение, шелушение) кожи;
- кожный зуд;
- ладонно-подошвенная кожная реакция;
- ладонно-подошвенный синдром;
- пятнисто-папулезные высыпания (в виде пятен и узелков);
- фотореакции (патологические кожные реакции на солнце);
- изменения роста волос и ногтей;
- новообразования кожи и другие.
Химиотерапия, таргетная терапия и кожная токсичность
Для различных видов противоопухолевой терапии характерны свои особенности кожных реакций.
Так при химиотерапии (цитостатики) нарушаются процессы роста и механизмы деления всех клеток организма, а не только опухолевых. При этом происходит прямое цитотоксическое действие на клетки кожи и ее придатков, вследствие чего развиваются ладонно-подошвенный синдром, нарушение пигментации кожи, выпадение волос, изменение ногтей.
При таргетной терапии клетки кожи становятся «второй мишенью», помимо опухолевых клеток, так как несут на себе те же рецепторы, блокируемые препаратом. Например, препараты ингибиторы EGFR (эпидермального фактора роста) подавляют рост клеток кожи, волос и ногтей, вызывают выброс повреждающих тканевых ферментов и асептическое воспаление. В результате развиваются акнеподобные (угревые) высыпания, ксероз (сухость, истончение, шелушение) кожи, изменения волос и ногтей, поражение слизистых оболочек, ладонно-подошвенные кожные реакции, фотореакции (патологические кожные реакции на солнце).
Степень кожной токсичности
При оценке степени тяжести кожной токсичности учитывается площадь поражения, объективное ухудшение кожного процесса, выраженность субъективных ощущений пациента, нарушение его повседневной жизнедеятельности.
Так, например, по выраженности угревой (акнеподобной) сыпи выделяют 4 степени процесса:
I степень — площадь высыпаний менее 10%, возможен кожный зуд (болезненность);
II степень — площадь высыпаний 10-30%, кожный зуд (болезненность), негативное психологическое воздействие, ограничение активности;
III степень — площадь высыпаний более 30% кожный зуд (болезненность), негативное психологическое воздействие, ограничение самообслуживания, возможна локальная суперинфекция;
IV степень — площадь высыпаний любая связанная с распространенной суперинфекцией, требующей назначения внутривенной антибиотикотерапии, жизнеугрожающее состояние.
Таким образом, более тяжелые степени кожной токсичности требуют более активной терапии, снижения дозы химиопрепаратов, а при тяжелой III-IV степени приходится прерывать противоопухолевую терапию.
Первая помощь при кожной токсичности

Уже накануне противоопухолевой терапии врач-онколог назначает профилактическую терапию кожной токсичности, которая включает в себя:
- нанесение аптечных увлажняющих кремов-эмолентов утром;
- нанесение глюкокортикоидных кремов вечером (с активностью не выше 1% гидрокортизоновой мази);
- нанесение аптечных солнцезащитных кремов на открытые участки тела перед выходом на улицу в период с весны по осень (с фильтрами SPF>20, PPD>1/3 SPF)
- при таргетной терапии дополнительно назначаются антибиотики тетрациклинового ряда в противовоспалительной дозировке.
Если на фоне профилактической терапии проявления кожной токсичности все-таки прогрессируют, необходимо сообщить об этом лечащему врачу и получить консультацию врача-дерматолога (дерматовенеролога), который назначит дополнительное лечение кожной токсичности.
Кроме того, пациенты с наличием хронических кожных заболеваний должны получить консультацию врача-дерматолога еще перед началом курса химиотерапии.
Чем опасно отсутствие лечения кожной токсичности?
При отсутствии лечения кожной токсичности возможно развитие распространенной суперинфекции, тяжелого жизнеугрожающего состояния и прерывание курса системной лекарственной противоопухолевой терапии.
Как правильно ухаживать за кожей во время химиотерапии?

Полностью избежать кожной токсичности невозможно, но при помощи следующих профилактических мероприятий можно уменьшить ее интенсивность:
- использование мягких синдетных моющих средств, мягких полотенец;
- увлажнение кожи, кремы-эмоленты 2 раза в день;
- аптечные солнцезащитные кремы с максимальными фильтрами;
- исключение макияжа, травм, агрессивных процедур (обрезной маникюр, электробритвы и др.)
- рекомендован аппаратный медицинский педикюр в подологическом кабинете;
- ограничить физические нагрузки на стопы и пальцы кистей;
- ношение головных уборов, просторной мягкой хлопчатобумажной одежды;
- ношение просторной и удобной обуви с ортопедическими стельками;
- пользоваться хлопчатобумажными защитными перчатками;
- избегать воздействия бытовой химии, раздражителей и спиртовых растворов;
- ограничить водные процедуры (горячий душ, ванны, баня);
- в рационе питания должны быть продукты богатые кальцием, железом, цинком, витаминами А, Е и омега 3-6-9 жирными кислотами;
- при наличии заболеваний кожи, ногтей и волос, либо если такие проблемы были ранее, необходимо получить консультацию врача-дерматолога (дерматовенеролога)
Что делать, если возникает зуд?
Если пациент получает профилактическую терапию кожной токсичности: увлажняющие кремы-эмоленты утром, 1% гидрокортизоновый крем вечером, солнцезащитный крем и все-таки возникает зуд, — следует обратиться к лечащему врачу, либо на консультацию врача-дерматолога (дерматовенеролога).
Для облегчения зуда можно дополнительно нанести на зудящие области кремы-эмоленты. Внутрь можно принять 1 таблетку антигистаминного препарата 2-го поколения.
Что делать, если возникает сыпь?
Если пациент применяет профилактическую терапию кожной токсичности и при этом развивается сыпь, следует обратиться к лечащему врачу, который оценит степень тяжести, назначит дополнительное лечение, либо консультацию врача-дерматолога (дерматовенеролога).
Что делать, если поднялась температура?
Следует сообщить об этом лечащему врачу. При повышении температуры тела выше 38 гр. необходимо принять внутрь нестероидный противовоспалительный препарат.
Что делать, если есть сухость и шелушения?
Сухость и шелушение хорошо корректируются при помощи кремов-эмолентов, которые можно наносить 2 и более раз в сутки.
Что делать, если кожа меняет цвет?
Гиперпигментация кожи обычно развивается через 2–3 недели после окончания химиотерапии или на 10–12 неделе после начала курса лечения. Появляются окрашенные пятна на кончиках пальцев, локтевых суставах или ладонях, лице, вдоль используемых для инъекции вен.
Гиперпигментация дополнительного лечения не требует. После окончания курса противоопухолевой терапии она постепенно исчезнет. Специфической профилактики нет.
Как вести себя на солнце во время проведения курса химиотерапии?
Необходимо исключить пребывание на солнце. Рекомендовано ношение одежды с длинным рукавом, головной убор с широкими полями, солнцезащитные очки. Для верхней одежды предпочтение следует отдавать льняным тканям как более эффективным в отношении солнцезащиты, чем хлопчатобумажные. При этом окрашенные ткани обладают большим защитным эффектом по сравнению с белыми. Кроме того, нейлон, шерсть и полиэстер лучше защищают от ультрафиолетового облучения, чем хлопок.
Даже в холодные периоды года и при отсутствии солнца за 20 мин до выхода на улицу рекомендуется наносить на открытые участки кожи (лицо, кисти и др.) аптечные солнцезащитные кремы с максимальной комплексной защитой: SPF 50+/PPD 46.
Что при кожной токсичности категорически нельзя делать?
Нельзя заниматься самолечением кожной токсичности, в том числе народными средствами и самостоятельно снижать дозу, либо отменять противоопухолевые препараты.
Список литературы:


Авторская публикация:
Назаров Роман Николаевич
кандидат медицинских наук, врач-дерматовенеролог, онкодерматолог, трихолог ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России
Читайте также:

