Что такое токсин кожи
Обновлено: 25.04.2024
3. Машковский М.Д. Лекарственные средства. Издание пятнадцатое. - М.: Новая волна, 2007. т. 1-2. – 1206 с.
Есть некоторые признаки того, что ваш организм нуждается в срочной чистке:
Запор приводит к налипанию шлаков вдоль ободочной стенки или в карманах толстой кишки.
Токсины замедляют обменные процессы и это приводит к увеличению массы тела.
Постоянное чувство усталости. Организм расщепляет пищу в пищеварительном тракте, чтобы получить питательные вещества, важные для производства энергии. Когда токсины собираются в ЖКТ, они замедляют переваривание пищи.
Проблемы с кожей. Кожа является вторичным органом организма, который отвечает за детоксикацию. Когда происходит перегрузка токсинов в кишечнике или печень не в состоянии очиститься от токсинов, кожа пытается помочь вывести токсины из организма. Эта детоксикация проявляется в виде сыпи и потливости.
Головные боли и мигрени. Пищевые токсины атакуют центральную нервную систему и поселяются там. Эти токсины раздражают ткани нашего мозга, в результате чего мозг становится чувствительным. Поэтому, когда в наш мозг подаются сигналы на некоторые раздражители, это приводит к сильной боли в тканях нашего мозга. Это то, что мы обычно описываем, как мигрень.
Перепады настроения. Токсины, поступающие в наш организм вместе с пищевыми продуктами и добавками, сильно влияют на ваше настроение. Искусственные добавки - ксеноэстрогены мешают вырабатываться естественному эстрогену в организме, имитируя его. Это становится причиной перепадов настроения.
Плохой запах изо рта. Углеводы поступающие в ЖКТ вместе с пищей, распадаются на излишний сахар, который способствует росту вредных бактерий. Эти бактерии выделяют токсины, которые откладываются в нашей пищеварительной системе и ротовой полости, вызывая тем самым неприятный запах.
Бессонница. Люди использующие моющие средства и освежители воздуха, содержащие свинец - в рабочих целях, могут страдать от бессонницы. Эти липофильные вещества быстро впитываются в кровь и достигают мозга, депонируются и приводят к нарушениям сна. Так как мозг выводит токсины из организма во время сна, бессонница препятствует выведению шлаков.
Однако перед этими болезненными и неприятными симптомами организм «подаёт сигналы загрязнения». Сигналы оповещают, о том, что он не справляется обрабатывать поступающие вредные вещества, продукты обмена, токсины, тяжёлые металлы.
Выделяют несколько стадий зашлакованости организма:
Первая стадия: шлаки накапливаются в крови, требуется больше сил, чтобы обезвредить токсины крови через печень и почки.
Вторая стадия: страдает серое вещество мозга, вызывая его расширение и сдавливая нервы, которые пронизывают мозг в результате - усталость с головной болью.
Третья стадия: аллергическая реакция - это естественная реакция организма, желающая спасти себя, и подающая тревожный сигнал - проверьте, что вы едите, как едите, и как освобождается ваш кишечник.
Четвёртая стадия: появляются кисты, полипы, камни, папилломы.
Пятая стадия: ожирение, ревматизм, блокировка соединительной ткани суставов и так далее.
Шестая стадия: сбои в работе нервной системы, что приводит к параличам.
Самой распространённой причиной загрязнения организма является переедание, а в частности перенасыщение организма белками, жирами и крахмалом. Неправильное сочетание продуктов питания, злоупотребление достаточно острыми или пряными блюдами, курение, алкоголь, наркотики, лекарственные препараты, воздух мегаполисов, который крайне загрязнён, недостаток солнечных лучей, и многое другое может стать причиной накопления шлаков в организме [2].
Одним из самых важных из факторов всё-таки является неправильное соотношение потребления пищи и её расходом, а так же выделение продуктов распада через кожу, лёгкие, кишечник и почки.
Когда наш организм оказывается засорённым шлаками выше нормы, это может привести к тому, что промежуточная ткань, а именно соединительная ткань, кровь, лимфоидные органы и гладкая мускулатура, будут закрыты (заблокированы), что в последствии приведёт к плохой работе или даже полному прекращению функций специфических клеток.
Шлаки накапливаются в жировой и костных тканях, в слабоработающих мышцах или вообще атрофированных, в межклеточной жидкости. Любые продукты, употребляемые в избытке для нашего организма, могут стать вредными и превратиться в токсины.
Факты указывают на то, что люди постоянно подвергаются действию вредных токсинов. Наше тело можно смело назвать совершенным творением, в нём продуманно всё и даже процессы самоочистки, однако и такой «безукоризненный механизм» даёт сбои.
В настоящее время остро встал вопрос о детоксикации организма. Это процесс, который применяется для помощи организму в очищении от токсинов и шлаков.
Несколько лет назад в США распространилась система «очищения организма, омоложении, снижения веса в домашних условиях». Она получила яркое название «детокс» (или детоксикация). Вначале казалось, что вот она, отличная система для оздоровления организма, улучшения функций органов и систем. Однако для некоторых эта тактика очищения организма показала не самые ожидаемые результаты, а напротив, повлекла за собой предрасположенность к развитию многих заболеваний.
Что же всё-таки этот за процесс под названием «детоксикация»?
Детоксикация - обезвреживание токсичных веществ экзогенного и эндогенного происхождения, важнейший механизм поддержания химической резистентности, который представляет собой целый комплекс биохимических и биофизических реакций, которые обеспечиваются функциональным взаимодействием нескольких систем, включающих иммунную систему крови, монооксигеназную систему печени и выделительные системы экскреторных органов (ЖКТ, лёгкие, почки, кожа).
Есть различные методы очистки организма, которые делят на две большие группы: естественные и искусственные. К естественным методам относятся (все способы заставить природные системы организма работать с максимальной силой для выведения токсинов -печень, почки, кишечник, лёгкие и иммунная система): рвота; промывание желудка; применение сорбентов и слабительных; форсированный диурез[1].
Методы активной (искусственной) детоксикации - помощь организму путём подключения аппаратов, фильтрующих и очищающих кровь, плазму и лимфу, а также использование особых препаратов – атидотов[3], благодаря которым токсины выводятся из организма или обезвреживаются, теряя свою активность: гипервентиляция лёгких; перитонеальный (брюшинный) диализ; переливание крови; гемодиализ; плазмосорбция; применение антидотов.Необходимо учитывать составляющие, без которых весь запланированный комплекс по улучшению личного здоровья пройдёт без желательных результатов. Вот некоторые принципы, которых следует придерживаться во время выведения шлаков и токсинов из организма:
1. Правильный питьевой режим. Во время очистки организма следует отказаться от газированных напитков, алкоголя, крепкого чая. Пить нужно свежевыжатые соки из томатов, огурцов, моркови, сельдерея, а также зелёный чай без сахара.
2. Движение. Чтобы улучшить перистальтику кишечника, следует выполнять по утрам небольшую зарядку. Это также благотворно отразится на обменных процессах. Очиститься быстрее организму помогут и пешие прогулки на свежем воздухе, специально для которых рекомендуется приобрести удобную обувь.
3. Отдых. Нельзя доводить организм до истощения так, чтобы под конец дня не просто засыпать, а отключаться практически моментально. Ложиться спать желательно до 23.00. Отдыхать следует не меньше 8 часов. Утро полезно начинать с контрастного душа.
4. Питание. На весь период детоксикации из рациона следует вычеркнуть пищу с усилителями вкуса и ароматическими добавками, жирные, жареные, копчёные блюда, кондитерские изделия, соль, сахар. В салаты, супы и кефир нужно добавлять клетчатку, которую нужно потреблять по 1-2 ложки в день. Тем, кто страдает болезнями желудочно-кишечного тракта можно заменить сырые овощи тушеными, а фрукты есть в запечённом виде.
Соблюдая все правила очистки организма, через некоторый период времени получим ожидаемый исход детоксикации. А также, внимательное отношение к своему организму залог естественного процесса детоксикации. И тогда не придётся прибегать к принудительному очищению, а все органы будут работать на благо здорового тела и духа.
Очищение может привести к неприятным симптомам. Отнеситесь к этому что спокойно — идёт процесс восстановления. Проведением искусственной детоксикации должен заниматься опытный врач. Он подберёт нужный метод промывки организма, назначит дозировку и, которые необходимо использовать для лечения. Грамотно проведённое лечение под контролем не даст никаких осложнений и правильно очистит организм от токсинов, шлаков или алкоголя[4].
«Здоровье — это драгоценность, и притом единственная, ради которой стоит не только не жалеть времени, сил, трудов и всяких благ, но и жертвовать ради него частицей самой жизни, поскольку жизнь без него становится нестерпимой и унизительной» (М. Монтень).
Токсикодермия — это острое токсико-аллергическое воспалительное поражение кожных покровов, возникающее при воздействии аллергена, проникающего в кожу гематогенным путем. Токсикодермия отличается многообразием морфологических элементов сыпи (папулы, везикулы, пятна, пустулы, волдыри) и может сопровождаться поражением слизистых оболочек. Диагностика токсикодермии основана на ее клинической картине, опросе пациента, проведении лабораторных исследований и бакпосевов, обследовании состояния внутренних органов. Лечение токсикодермии обязательно должно включать устранение воздействия вызвавшего ее фактора, а также проведение дезинтоксикационных и десенсибилизирующих мероприятий. Назначают антигистаминные, глюкокортикоидные, местные и симптоматические средства.
МКБ-10
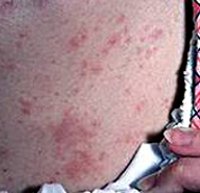
Общие сведения
Большинство случаев токсикодермии (токсидермии) протекают по механизму аллергической реакции немедленного типа после приобретенной сенсибилизации организма или в связи с идиосинкразией (врожденной непереносимостью). При этом, в отличие от аллергического контактного дерматита, причинный фактор токсикодермии не контактирует с кожей пациента. Попадая в организм различными путями, он всасывается в кровь и по кровеносным сосудам достигает кожи. Таким образом, при токсикодермии воздействие аллергена на кожу происходит как бы «изнутри» организма.
К наиболее тяжелым формам токсикодермии относятся синдром Стивенса-Джонсона и синдром Лайелла. Степень выраженности клинических проявлений при токсикодермии зависит от антигенной активности и количества аллергена, частоты его воздействия, предрасположенности организма к аллергическим реакциям: крапивница, атопический дерматит, профессиональная экзема, солнечный дерматит, аллергический ринит, бронхиальная астма и др.

Причины
Химическое вещество, являющееся причинным фактором развития токсикодермии, может попасть в организм различными путями: при вдыхании (ингаляционно), с пищей (алиментарно), путем лекарственных инъекций или при всасывании после нанесения на кожу.
По причине возникновения современная дерматология выделяет 4 этиологические группы токсикодермий: медикаментозные, алиментарные, профессиональные и аутотоксические. Медикаментозная токсикодермия развивается в результате приема лекарственных препаратов и встречается в подавляющем большинстве случаев. Она может быть вызвана сульфаниламидами (сульфадимезин, норсульфазол), антибиотиками (биомицин, пенициллин, неомицин, стрептомицин), барбитуратами, витаминами группы В, сыворотками и др.
Алиментарная токсикодермия бывает связана как с употреблением самого пищевого продукта, так и с различными добавками, входящими в его состав (красители, разрыхлители, консерванты). По распространенности она стоит на втором месте после медикаментозной токсикодермии. Профессиональная токсикодермия обусловлена деятельностью, связанной с различными химическими соединениями. Наиболее активными антигенами являются вещества, содержащие бензольное кольцо с аминогруппой или хлором.
Аутотоксическая токсикодермия возникает при воздействии аллергенов и токсинов, образующихся в организме в результате нарушения обмена веществ. Это может наблюдаться при хронических заболеваниях ЖКТ (гастрит, язва желудка, гепатит, панкреатит, язвенная болезнь) и почек (пиелонефрит, гломерулонефрит, гидронефроз, хроническая почечная недостаточность), злокачественных процессах (рак легких, аденокарцинома почки, рак толстого кишечника) и т. п. Аутотоксическая токсикодермия может принимать хроническое течение.
Симптомы токсикодермии
Клиническая картина отличается большим многообразием форм. Высыпания на коже могут носить папуллезный, везикулярный, эритематозный, уртикарный и папулло-везикулярный характер. Поражение слизистой ротовой полости и губ может иметь пузырно-эрозивный, катаральный или геморрагический характер. В некоторых случаях токсикодермии поражается не только слизистая рта, но и слизистая гениталий, мочеиспускательного канала, анального отдела прямой кишки. Высыпания на коже и слизистых при токсикодермии обычно сопровождаются различными субъективными ощущениями пациента: напряжением, жжением, болезненностью, зудом кожи в очагах поражения.
На одно и тот же провоцирующее вещество у разных людей могут развиваться различные морфологические варианты токсикодермии. С другой стороны, целый ряд веществ вызывает развитие токсикодермий с характерной именно для них клиникой. Например, связанная с приемом солей йода токсикодермия проявляется так называемыми «йодистыми угрями» - мягкими сочными бляшками, возвышающимися над окружающей их кожей и покрытыми корками, под которыми обнажается поверхность с гнойным отделяемым.
Токсикодермия может сопровождаться развитием общей симптоматики: недомоганием, подъемом температуры тела, периодическими артралгиями. Выраженный дискомфорт и зуд в области высыпаний могут стать причинами нарушений в работе нервной системы с появлением повышенной раздражительности, эмоциональной лабильности, нарушений сна. Возможно присоединение симптомов, свидетельствующих о токсико-аллергическом поражении почек и/или печени. Поражение стенок сосудов проявляется геморрагическим синдромом.
В зависимости от распространенности клинических проявлений выделяют фиксированную и распространенную форму токсикодермии. Фиксированная форма токсикодермии в большинстве случаев проявляется появлением на коже нескольких эритематозных пятен округлой формы, имеющих диаметр 2-3 см. Со временем пятна могут приобретать коричневатую окраску, в средине некоторых из них формируются пузыри. При устранении дальнейшего поступления аллергена в организм фиксированная токсикодермия проходит в течение 10 дней. Повторное воздействие провоцирующего фактора приводит к появлению высыпаний на тех же местах и на новых участках кожи.
Распространенная токсикодермия отличается множественным характером высыпаний, часто сопровождается поражением слизистых и внутренних органов с развитием миокардита, гепатита, почечной недостаточности. Характеризуется ознобами, повышением температуры, диареей и рвотой, тяжелым состоянием пациентов.
Диагностика
Основанием для постановки диагноза токсикодермии является ее характерная клиническая картина. Сбор анамнеза направлен на выявление причинного фактора заболевания. При токсикодермии постановка кожных аллергических проб часто не дает результатов. Использование провокационных проб с предполагаемым аллергеном сопряжено с опасностью развития тяжелой формы токсикодермии. Поэтому для определения провоцирующего вещества могут проводиться только пробы in vitro: реакция дегрануляции базофилов, бласттрансформации лимфоцитов, агломерации лейкоцитов и др.
Для исключения инфекционной природы высыпаний производят бакпосев отделяемого, соскоб кожи на патогенные грибы, микроскопию мазков на бледную трепонему, RPR-тест на сифилис. При распространенной форме токсикодермии проводится коагулограмма и исследование основных биохимических показателей в анализе крови и мочи. При поражении внутренних органов может потребоваться консультация кардиолога, гастроэнтеролога, нефролога; проведение ЭКГ, Эхо-ЭГ, УЗИ брюшной полости и печени, УЗИ или КТ почек.
Лечение токсикодермии
Первостепенное значение в лечении токсикодермии имеет предупреждение дальнейшего воздействия вызвавшего ее вещества. С этой целью при алиментарных и аутотоксических вариантах токсикодермии применяют слабительные и мочегонные средства, очистительные клизмы, внутривенное введение десенсибилизирующих растворов тиосульфата натрия и хлорида кальция, антигистаминные препараты (лоратадин и др.). При токсикодермиях, обусловленных применением сульфаниламидных препаратов, введение тиосульфата натрия противопоказано! Пациентам с тяжелой формой токсикодермии показаны экстракорпоральные методы очищения крови: гемосорбция, мембранный плазмофорез, каскадная фильтрация плазмы, криоаферез и др. Их лечение проводится только в стационаре и заключается в назначении глюкокортикостероидов, внутривенных вливаний солевых р-ров или декстрана, плазмы или альбумина крови, профилактической антибиотикотерапии, поддержании работоспособности почек и печени.
Местная терапия очагов поражения кожи зависит от морфологических особенностей токсикодермии. Применяют пудры или водно-взбалтываемые взвеси с оксидом цинка, глюкокортикостероидные мази, противовоспалительные и противозудные препараты для местного применения. Участки мокнутия обрабатывают анилиновыми красителями, вяжущими и дезинфицирующими средствами.
1. Федеральные клинические рекомендации по оказанию медицинской помощи детям с многоформной экссудативной эритемой и токсикодермией. - 2015.
2. Дерматовенерология : учебник для студентов высших учебных заведений/ В.В. Чеботарёв, О.Б. Тамразова, Н.В. Чеботарёва, А.В. Одинец. - 2013.
3. Анализ факторов риска, этиологии и клинических проявлений токсикодермии/ Файзуллина Е.В. и др.// Практическая медицина. - 2014. - № Т1 (№4).
Ботулизм является острой пищевой токсикоинфекцией, развивающейся в результате попадания в организм человека ботулотоксина. Заражение происходит алиментарным путем, наиболее часто при употреблении в пищу содержащих споры ботулизма консервов. Ботулизм характеризуется поражением нервной системы в результате блокирования ботулотоксином ацетилхолиновых рецепторов нервных волокон, проявляется в виде мышечных параличей и парезов. Основная опасность ботулизма состоит в развитии таких осложнений, как острая дыхательная недостаточность и нарушения сердечного ритма. Диагностика ботулизма строится в основном на данных анамнеза заболевания и результатах неврологического осмотра.
МКБ-10
Общие сведения
Ботулизм является острой пищевой токсикоинфекцией, развивающейся в результате попадания в организм человека ботулотоксина. Ботулизм характеризуется поражением нервной системы в результате блокирования ботулотоксином ацетилхолиновых рецепторов нервных волокон, проявляется в виде мышечных параличей и парезов.
Характеристика возбудителя
Ботулотоксин вырабатывает бактерия Clostridium botulinum – грамположительная спорообразующая палочка, облигатный анаэроб. Неблагоприятные условия внешней среды переживает в виде спор. Споры клостридий могут сохраняться в высушенном состоянии многие годы и десятилетия, развиваясь в вегетативные формы при попадании в оптимальные для жизнедеятельности условия: температура 35 С, отсутствие доступа кислорода. Кипячение убивает вегетативные формы возбудителя через пять минут, температуру в 80 С бактерии выдерживают в течение получаса. Споры могут сохранять жизнеспособность в кипящей воде более получаса и инактивируются только в автоклаве. Ботулотоксин легко разрушается во время кипячения, но способен хорошо сохраняться в рассолах, консервах и пищевых продуктах, богатых различными специями. При этом наличие ботулотоксина не изменяет вкуса продуктов. Ботулотоксин относится к наиболее сильным ядовитым биологическим веществам.
Резервуаром и источником клостридий ботулизма является почва, а также дикие и некоторые домашние (свиньи, лошади) животные, птицы (преимущественно водоплавающие), грызуны. Животным-носителям клостридии обычно не вредят, выделение возбудителя происходит с калом, бактерии попадают в почву и воду, корм животных. Обсеменение объектов окружающей среды клостридиями также возможно при разложении трупов больных ботулизмом животных и птиц.
Заболевание передается по фекально-оральному механизму пищевым путем. Чаще всего причиной ботулизма становится употребление консервированных в домашних условиях загрязненных спорами возбудителя продуктов: овощей, грибов, мясных изделий и соленой рыбы. Обязательным условием для размножения клостридий в продуктах и накопления ботулотоксина является отсутствие доступа воздуха (плотно закрытые консервы). В некоторых случаях вероятно заражение спорами ран и гнойников, что способствует развитию раневого ботулизма. Ботулотоксин может всасываться в кровь, как из пищеварительной системы, так и со слизистых оболочек дыхательный путей, глаз.
У людей отмечается высокая восприимчивость к ботулизму, даже небольшие дозы токсина способствуют развертыванию клинической картины, однако чаще всего концентрация его недостаточна для формирования антитоксической иммунной реакции. При отравлении ботулотоксином из консервированных продуктов нередки случаи семейного поражения. В настоящее время случаи заболевания становятся более частыми ввиду распространения домашнего консервирования. Чаще всего ботулизмом заболевают лица из возрастной группы 20-25 лет.
Симптомы ботулизма
Инкубационный период ботулизма редко превышает сутки, чаще всего, составляя несколько часов (4-6). Однако иногда может затягиваться до недели и 10 дней. Поэтому наблюдение за всеми людьми, употреблявшими одну пищу с больным, продолжается до 10 суток. В начальном периоде заболевания может отмечаться неспецифическая продромальная симптоматика. В зависимости от преимущественного синдрома различают гастроэнтерологический, глазной варианты, а также - клиническую форму в виде острой дыхательной недостаточности.
Гастроэнтерологический вариант встречается наиболее часто и протекает по типу пищевой токсикоинфекции, с болью в эпигастрии, тошнотой и рвотой, диареей. Выраженность энтеральной симптоматики умеренная, однако, отмечается несоответствующая общей потере жидкости сухость кожи, а также нередко больные жалуются на расстройство проглатывания пищи («ком в горле»).
Начальный период ботулизма, протекающий по глазному варианту, характеризуется расстройствами зрения: затуманивание, мельтешение «мушек», потеря четкости и снижение остроты зрения. Иногда возникает острая дальнозоркость. Самым опасным по течению вариантом начального периода ботулизма является острая дыхательная недостаточность (внезапно развивающаяся и прогрессирующая одышка, распространяющийся цианоз, нарушения сердечного ритма). Она развивается крайне быстро и грозит летальным исходом спустя 3-4 часа.
Клиническая картина ботулизма в разгар заболевания достаточно специфична и характеризуется развитием парезов и параличей различных групп мышц. У больных отмечается симметричная офтальмоплегия (зрачок стабильно расширен, имеет место косоглазие, обычно сходящееся, вертикальный нистагм, опущение века). Дисфагия (расстройство глотания) связана с прогрессирующим парезом мышц глотки. Если первоначально больные испытывают дискомфорт и затруднения глотания твердой пищи, то с развитием заболевания становится невозможным и проглатывание жидкости.
Нарушения речи развивается, проходя последовательно четыре стадии. Сначала изменяется тембр голоса, возникает осиплость в результате недостаточной влажности слизистой голосовых связок. В дальнейшем ввиду пареза мышц языка появляется дизартрия («каша во рту»), голос становится гнусавым (парез мышц небной занавески) и исчезает полностью после развития пареза голосовых связок. В результате расстройства иннервации мышц гортани утрачивается кашлевой толчок. Больные могут задохнуться при попадании в дыхательные пути слизи и жидкости.
Ботулотоксин способствует параличам и парезам мимической мускулатуры, вызывая асимметрию лица, дисмимию. В целом отмечается общая слабость, неустойчивость походки. Ввиду пареза кишечной мускулатуры развиваются запоры. Лихорадка для ботулизма не характерна, в редких случаях возможен субфебрилитет. Состояние сердечной деятельности характеризуется учащением пульса, некоторым повышением периферического артериального давления. Расстройства чувствительности, потеря сознания не характерны.
Осложнения ботулизма
Самое опасное осложнение ботулизма – развитие острой дыхательной недостаточности, остановка дыхания вследствие паралича дыхательной мускулатуры или асфиксия дыхательных путей. Такие осложнения могут привести к летальному исходу. Ввиду развития застойных явлений в легких, ботулизм может спровоцировать вторичную пневмонию. В настоящее время есть данные о вероятности осложнения инфекции миокардитом.
Диагностика ботулизма
В связи с развитием неврологической симптоматики больной бутулизмом нуждается в осмотре невролога. Специфическая лабораторная диагностика ботулизма на ранних сроках развития инфекции не разработана. Основанием для постановки диагноза служит клиническая картина и данные эпидемиологического анамнеза. Токсин выделяют и идентифицируют с помощью биологической пробы на лабораторных животных. В разгар заболевания возможно определить присутствие токсина в крови с помощью HGUF с антительным диагностикумом.
Антигены возбудителей выявляются с помощью иммунофлуоресцентного анализа (ИФА), а также - РИА и ПЦР. Выделение возбудителя путем посева каловых масс не несет значимой диагностической информации, поскольку может иметь место развитие из спор вегетативной формы клостридий в кишечнике здорового человека.
Лечение ботулизма
При подозрении на ботулизм производится обязательная госпитализация в отделение с возможностью подключения аппарата ИВЛ, с целью предупреждения и своевременной помощи в случае развития опасных для жизни осложнений. Первейшим лечебным мероприятием, производимым в первые сутки заболевания, является промывание желудка при помощи толстого зонда.
Ботулотоксин, циркулирующий в крови пациентов, нейтрализуют с помощью разового введения поливалентных противоботулинических сывороток по методу Безредки (после осуществления десенсибилизации организма). В случае, если однократное введение сыворотки не было достаточно эффективным и спустя 12-24 часа у пациента отмечается прогрессирование нейрологической симптоматики, введение сыворотки повторяют.
Довольно эффективно введение противоботулинической человеческой плазмы, однако этот препарат довольно редок ввиду малого срока хранения (не более 4-6 месяцев). В настоящее время в лечении ботулизма находит применение противоботулинический иммуноглобулин. В комплекс мероприятий этиотропной терапии включаются антибиотики, назначаемые с целью подавления вероятного развития вегетативных форм возбудителя, а также тиаминпирофосфат и АТФ. Положительный эффект оказывает гипербарическая оксигенация.
В остальном лечение назначают исходя из тяжести течения и симптоматики. В случае формирования острой дыхательной недостаточности больных переводят на искусственную вентиляцию легких. Кормление больных в случае формирования стойкой дисфагии производят жидкой пищей через тонкий зонд, либо переводят на парентеральное питание. В период выздоровления хороший эффект в плане скорейшего восстановления функций мышечной системы имеет физиотерапия.
Прогноз при ботулизме
Прогноз при высокой дозе полученного токсина и отсутствии своевременной медицинской помощи может быть крайне неблагоприятным, летальность таких случаев достигает 30-60%. Применение этиотропного лечения и методов интенсивной терапии при развитии грозных осложнений значительно снижают риск летального исхода (до 3-4%). В случае своевременного лечения заболевание заканчивается выздоровлением с полным восстановлением функций через несколько месяцев.
Профилактика ботулизма
Профилактические меры против ботулизма подразумевают строгое следование санитарно-гигиеническим нормам при изготовлении консервов, стерилизации посуды для заготовления продуктов длительного хранения. Рыбные и мясные продукты должны консервироваться исключительно в свежем и тщательно очищенном от частиц почвы виде. Консервация перезрелых плодов недопустима. Консервирование в домашних условиях должно осуществляться в строгом соответствии с рецептурой при достаточной концентрации соли и кислоты в открытой для доступа кислорода посуде.
Дифтерия – острое инфекционное заболевание бактериальной природы, характеризующееся развитием фибринозного воспаления в области внедрения возбудителя (поражается преимущественно верхние дыхательные пути, слизистая оболочка ротоглотки). Передается дифтерия воздушно-капельным и воздушно-пылевым путем. Инфекция может поражать ротоглотку, гортань, трахею и бронхи, глаза, нос, кожу и половые органы. Диагностика дифтерии основывается на результатах бактериологического исследования мазка с пораженной слизистой или кожи, данных осмотра и ларингоскопии. При возникновении миокардита и неврологических осложнений требуется консультация кардиолога и невролога.
МКБ-10
Общие сведения
Дифтерия – острое инфекционное заболевание бактериальной природы, характеризующееся развитием фибринозного воспаления в области внедрения возбудителя (поражается преимущественно верхние дыхательные пути, слизистая оболочка ротоглотки).
Причины дифтерии
Дифтерию вызывает Corynebacterium diphtheriae - грамположительная неподвижная бактерия, имеющая вид палочки, на концах которой располагаются зерна волютина, придающие ей вид булавы. Дифтерийная палочка представлена двумя основными биоварами и несколькими промежуточными вариантами. Патогенность микроорганизма заключается в выделении сильнодействующего экзотоксина, по токсичности уступающего только столбнячному и ботулиническому. Не продуцирующие дифтерийный токсин штаммы бактерии не вызывают заболевания.
Возбудитель устойчив к воздействию внешней среды, способен сохраняться на предметах, в пыли до двух месяцев. Хорошо переносит пониженную температуру, погибает при нагревании до 60 °С спустя 10 минут. Ультрафиолетовое облучение и химические дезинфицирующие средства (лизол, хлорсодержащие средства и др.) действуют на дифтерийную палочку губительно.
Резервуаром и источником дифтерии является больной человек или носитель, выделяющий патогенные штаммы дифтерийной палочки. В подавляющем большинстве случаев заражение происходит от больных людей, наибольшее эпидемиологическое значение имеют стертые и атипичные клинические формы заболевания. Выделение возбудителя в период реконвалесценции может продолжаться 15-20 дней, иногда удлиняясь до трех месяцев.
Дифтерия передается по аэрозольному механизму преимущественно воздушно-капельным или воздушно-пылевым путем. В некоторых случаях возможна реализация контактно-бытового пути заражения (при пользовании загрязненными предметами быта, посудой, передаче через грязные руки). Возбудитель способен размножаться в пищевых продуктах (молоке, кондитерских изделиях), способствуя передаче инфекции алиментарным путем.
Люди обладают высокой естественной восприимчивостью к инфекции, после перенесения заболевания формируется антитоксический иммунитет, не препятствующий носительству возбудителя и не защищающий от повторной инфекции, но способствует более легкому течению и отсутствию осложнений в случае ее возникновения. Детей первого года жизни защищают антитела к дифтерийному токсину, переданные от матери трансплацентарно.
Классификация
Дифтерия различается в зависимости от локализации поражения и клинического течения на следующие формы:
- дифтерия ротоглотки (локализованная, распространенная, субтоксическая, токсическая и гипертоксическая);
- дифтерийный круп (локализованный круп гортани, распространенный круп при поражении гортани и трахеи и нисходящий круп при распространении на бронхи);
- дифтерия носа, половых органов, глаз, кожи;
- комбинированное поражение различных органов.
Локализованная дифтерия ротоглотки может протекать по катаральному, островчатому и пленчатому варианту. Токсическая дифтерия подразделяется на первую, вторую и третью степени тяжести.
Симптомы дифтерии
Дифтерия ротоглотки развивается в подавляющем большинстве случаев заражения дифтерийной палочкой. 70-75% случаев представлены локализованной формой. Начало заболевания – острое, поднимается температура тела до фебрильных цифр (реже сохраняется субфебрилитет), появляются симптомы умеренной интоксикации (головная боль, общая слабость, потеря аппетита, побледнение кожных покровов, повышение частоты пульса), боль в горле. Лихорадка длится 2-3 дня, ко второму дню налет на миндалинах, прежде фибринозный, становится более плотным, гладким, приобретает перламутровый блеск. Налеты снимаются тяжело, оставляя после снятия участки кровоточащей слизистой, а на следующие сутки очищенное место вновь покрывается пленкой фибрина.
Локализованная дифтерия ротоглотки проявляется в виде характерных фибринозных налетов у трети взрослых, в остальных случаях налеты рыхлые и легко снимающиеся, не оставляющие после себя кровоточивости. Такими становятся и типичные дифтерийные налеты спустя 5-7 дней с начала заболевания. Воспаление ротоглотки обычно сопровождается умеренным увеличением и чувствительностью к пальпации регионарных лимфатических узлов. Воспаление миндалин и регионарный лимфаденит могут быть как односторонними, так и двусторонними. Лимфоузлы поражаются несимметрично.
Локализованная дифтерия довольно редко протекает в катаральном варианте. В таком случае отмечается субфебрилитет, или температура остается в пределах нормы, интоксикация мало выражена, при осмотре ротоглотки заметна гиперемия слизистой и некоторая отечность миндалин. Боль при глотании умеренная. Это наиболее легкая форма дифтерии. Локализованная дифтерия обычно заканчивается выздоровлением, но в некоторых случаях (без должного лечения) может прогрессировать в более распространенные формы и способствовать развитию осложнений. Обычно же лихорадка проходит на 2-3 день, налеты на миндалинах – на 6-8 сутки.
Распространенная дифтерия ротоглотки отмечается довольно редко, не более чем в 3-11% случаев. При такой форме налеты выявляются не только на миндалинах, но и распространяются на окружающую слизистую ротоглотки. При этом общеинтоксикационный синдром, лимфоаденопатия и лихорадка более интенсивны, чем при локализованной дифтерии. Субтоксическая форма дифтерии ротоглотки характеризуется интенсивными болями при глотании в горле и области шеи. При осмотре миндалин, они имеют выраженный багровый цвет с цианотичным оттенком, покрыты налетами, которые также отмечаются на язычке и небных дужках. Для данной формы характерна отечность подкожной клетчатки над уплотненными болезненными регионарными лимфоузлами. Лимфаденит зачастую односторонний.
В настоящее время довольно распространена токсическая форма дифтерии ротоглотки, нередко (в 20% случаев) развивающаяся у взрослых. Начало обычно бурное, быстро происходит повышение температуры тела до высоких значений, нарастание интенсивного токсикоза, отмечается цианоз губ, тахикардия, артериальная гипотензия. Имеет место сильная боль в горле и шее, иногда – в животе. Интоксикация способствует нарушению центральной нервной деятельности, возможно возникновение тошноты и рвоты, расстройства настроения (эйфория, возбуждение), сознания, восприятия (галлюцинации, бред).
Токсическая дифтерия II и III степени может способствовать интенсивному отеку ротоглотки, препятствующему дыханию. Налеты появляются достаточно быстро, распространяются по стенкам ротоглотки. Пленки утолщаются и грубеют, налеты сохраняются на две и более недели. Отмечается ранний лимфаденит, узлы болезненные, плотные. Обычно процесс захватывает одну сторону. Токсическая дифтерия отличается имеющимся безболезненным отеком шеи. Первая степень характеризуется отеком, ограничивающимся серединой шеи, при второй степени он доходит до ключиц и при третьей - распространяется далее на грудь, на лицо, заднюю поверхность шеи и спину. Больные отмечают неприятный гнилостный запах изо рта, изменение тембра голоса (ринофония).
Гипертоксическая форма протекает наиболее тяжело, развивается обычно у лиц, страдающих тяжелыми хроническими заболеваниями (алкоголизм, СПИД, сахарный диабет, цирроз и др.). Лихорадка с потрясающим ознобом достигает критических цифр, тахикардия, пульс малого наполнения, падение артериального давления, выраженная бледность в сочетании с акроцианозом. При такой форме дифтерии может развиваться геморрагический синдром, прогрессировать инфекционно-токсический шок с надпочечниковой недостаточностью. Без должной медицинской помощи смерть может наступить уже в первые-вторые сутки заболевания.
Дифтерийный круп
При локализованном дифтерийном крупе процесс ограничен слизистой оболочкой гортани, при распространенной форме – задействована трахея, а при нисходящем крупе – бронхи. Нередко круп сопровождает дифтерию ротоглотки. Все чаще в последнее время такая форма инфекции отмечается у взрослых. Заболевание обычно не сопровождается значительной общеинфекционной симптоматикой. Различают три последовательных стадии крупа: дисфоническую, стенотическую и стадию асфиксии.
Дисфоническая стадия характеризуется возникновением грубого «лающего» кашля и прогрессирующей осиплости голоса. Продолжительность этой стадии колеблется от 1-3 дней у детей до недели у взрослых. Затем возникает афония, кашель становится беззвучным – голосовые связки стенозируются. Это состояние может продлиться от нескольких часов и до трех дней. Больные обычно беспокойны, при осмотре отмечают бледность кожных покровов, шумное дыхание. Ввиду затруднения прохождения воздуха могут отмечаться втягивания межреберных пространств во время вдоха.
Стенотическая стадия переходит в асфиксическую – затруднение дыхания прогрессирует, становится частым, аритмичным вплоть до полной остановки в результате непроходимости дыхательных путей. Продолжительная гипоксия нарушает работу мозга и ведет к смерти от удушья.
Дифтерия носа
Проявляется в виде затруднения дыхания через нос. При катаральном варианте течения – отделяемое из носа серозно-гнойного (иногда – геморрагического) характера. Температура тела, как правило, в норме (иногда субфебрилитет), интоксикация не выражена. Слизистая носа при осмотре изъязвлена, отмечают фибринозные налеты, при пленчатом варианте снимающиеся наподобие клочьев. Кожа вокруг ноздрей раздражена, могут отмечаться мацерации, корочки. Чаще всего дифтерия носа сопровождает дифтерию ротоглотки.
Дифтерия глаз
Катаральный вариант проявляется в виде конъюнктивита (преимущественно одностороннего) с умеренным серозным отделяемым. Общее состояния обычно удовлетворительное, лихорадка отсутствует. Пленчатый вариант отличается формированием фибринозного налета на воспаленной конъюнктиве, отечностью век и отделяемым серозно-гнойного характера. Местные проявления сопровождаются субфебрилитетом и слабовыраженной интоксикацией. Инфекция может распространяться на второй глаз.
Токсическая форма характеризуется острым началом, бурным развитием общеинтоксикационной симптоматики и лихорадки, сопровождающейся выраженным отеком век, гнойно-геморрагическими выделениями из глаза, мацерацией и раздражением окружающей кожи. Воспаление распространяется на второй глаз и окружающие ткани.
Дифтерия уха, половых органов (анально-генитальная), кожи
Эти формы инфекции довольно редки и, как правило, связаны с особенностями способа заражения. Чаще всего сочетаются с дифтерией ротоглотки или носа. Характеризуются отеком и гиперемированностью пораженных тканей, регионарным лимфаденитом и фибринозными дифтерийными налетами. У мужчин дифтерия половых органов обычно развивается на крайней плоти и вокруг головки, у женщин – во влагалище, но может легко распространяться и поражать малые и большие половые губы, промежность и область заднего прохода. Дифтерия женских половых органов сопровождается выделениями геморрагического характера. При распространении воспаления на область уретры – мочеиспускание вызывает боль.
Дифтерия кожи развивается в местах повреждения целостности кожных покровов (раны, ссадины, изъязвления, бактериальные и грибковые поражения) в случае попадания на них возбудителя. Проявляется в виде серого налета на участке гиперемированной отечной кожи. Общее состояния обычно удовлетворительно, но местные проявления могут существовать долго и медленно регрессировать. В некоторых случаях регистрируется бессимптомное носительство дифтерийной палочки, чаще свойственное лицам с хроническими воспалениями полости носа и глотки.
Осложнения
Наиболее часто и опасно дифтерия осложняется инфекционно-токсическим шоком, токсическим нефрозом, недостаточностью надпочечников. Возможны поражения со стороны нервной (полирадикулоневропатии, невриты) сердечно-сосудистой (миокардит) систем. Максимально опасна с точки зрения риска развития летальных осложнений токсическая и гипертоксическая дифтерия.
Диагностика
В анализе крови картина бактериального поражения, интенсивность которого зависит от формы дифтерии. Специфическая диагностика производится на основании бактериологического исследования мазка со слизистых оболочек носа и ротоглотки, глаз, гениталий, кожи и др. Бакпосев на питательные среды необходимо осуществить не позднее 2-4 часов после забора материала.
Определение нарастания титра антитоксических антител имеет вспомогательное значение, производится с помощью РНГА. Дифтерийный токсин выявляют с помощью ПЦР. Диагностика дифтерийного крупа производится при осмотре гортани с помощью ларингоскопа (отмечается отек, гиперемия и фибринозные пленки в гортани, в области голосовой щели, трахее). При развитии неврологических осложнений больному дифтерией необходима консультация невролога. При появлении признаков дифтерийного миокардита назначают консультацию кардиолога, ЭКГ, УЗИ сердца.
Лечение дифтерии
Больные дифтерией госпитализируются в инфекционные отделения, этиологическое лечение заключается в ведении противодифтерийной антитоксической сыворотки по модифицированному методу Безредки. При тяжелом течении возможно внутривенное введение сыворотки.
Комплекс терапевтических мер дополняют препаратами по показаниям, при токсических формах назначают дезинтоксикационную терапию с применением глюкозы, кокарбоксилазы, введением витамина С, при необходимости - преднизолона, в некоторых случаях – плазмаферез. При угрозе асфиксии производят интубацию, в случаях непроходимости верхних дыхательных путей – трахеостомию. При угрозе развития вторичной инфекции назначается антибиотикотерапия.
Прогноз и профилактика
Прогноз локализованных форм дифтерии легкого и среднетяжелого течения, а также при своевременном введении антитоксической сыворотки - благоприятен. Усугублять прогноз может тяжелое течение токсической формы, развитие осложнений, позднее начало лечебных мероприятий. В настоящее время ввиду развития средств помощи больным и массовой иммунизации населения смертность от дифтерии - не более 5%.
Специфическая профилактика осуществляется планово всему населению. Вакцинация детей начинается с трехмесячного возраста, ревакцинация осуществляется в 9-12 месяцев, 6-7, 11-12 и 16-17 лет. Прививки осуществляются комплексной вакциной против дифтерии и столбняка или против коклюша, дифтерии и столбняка. При необходимости производят вакцинацию взрослых. Выписка больных производится после выздоровления и двукратного отрицательного бактериологического исследования.
Токсины, которые присутствуют в нашем организме, имеют различное происхождение. Одни поступают извне, другие образуются в ходе нормального метаболизма в организме. Основными экзогенными источниками являются воздух, которым дышит человек, потребляемая пища и вода, лекарственные препараты. По статистике более 75 000 синтетических химических веществ, среди которых — лекарственные препараты, канцерогенные вещества химической природы, пестициды и гербициды, выхлопные газы и прочее, воздействуют на организм современного человека, и все они проходят через систему детоксикации.
Продукты, которые образуются в результате пищеварения, энергетического обмена, регенерации тканей и превращений гормонов, побочные продукты жизнедеятельности микроорганизмов — составляют эндогенный пул токсинов. До 90 % веществ, образующихся внутри организма, требуют детоксикации. Это нейромедиаторы и гормоны, эйкозаноиды, жирные кислоты и ретиноиды.
В процессе филогенеза сформировалась система, которая отвечает за процесс преобразования и удаления потенциально вредных продуктов, тем самым, обеспечивая химическую резистентность и постоянство внутренней среды организма.
- иммунная система крови: белки и форменные элементы;
- очищающая система печени;
- система экскреторных органов: желудочно-кишечный тракт, почки, легкие, кожа.
Ферменты реакций биотрансформации встречаются во многих тканях тела, но сосредоточены в печени, являющейся основным детоксицирующим органом. Другие ткани включают почки, легкие, кишечник и кожа.
Обезвреживание и выведение ксенобиотиков в организме проходит в несколько стадий:
1 стадия — обезвреживание ксенобиотика и перевод его в форму, удобную для выведения из организма.
Для этого печень переводит ксенобиотики в водорастворимые соединения, обладающие меньшей молекулярной массой. Эти вещества легче, чем исходное вещество, выводятся из организма экскреторными органами.
Ферментная система фазы I в основном состоит из супергенного семейства цитохрома P450 (CYP или CYP450). «P» обозначает пигмент и «450» — длина волны поглощения света. Фаза I представлена группой ферментов, представленной 50–100 ферментами цитохрома. Столь большое разнообразие обусловлено тем, что организм сталкивается с большим количеством токсинов. В дополнение к детоксикации, цитохромы принимают участие в процессах синтеза стероидов, холестерина и витамина D.
Фаза I добавляет или раскрывает реакционноспособную группу токсина, делая его более полярным, однако не полностью растворимым в воде. Образующиеся промежуточные токсины, могут быть химически активными (реактивные промежуточные метаболиты и/или активные формы кислорода) и, следовательно, более токсичными. Фаза I реакции состоит из окисления, восстановления, дегалогенирования и гидролиза. Во всех реакциях участвует кислород.
Активность цитохромных ферментов может отличаться из-за генетических полиморфизмов. С клинической точки зрения, различия могут иметь серьезные последствия при назначении фармацевтических препаратов, биологических и пищевых добавок.
- конъюгация с участием глютатиона;
- конъюгация с участием аминокислот;
- метилирование;
- сульфатирование;
- ацетилирование;
- глюкуронизация.
2 стадия — выведение токсина из организма через почки, печень, желудок, кишечник, легкие, потовые железы, сальные железы.
Регулирование детоксикации
Активность ферментов, участвующих в детоксикации, либо индуцируется, либо ингибируется рядом факторов, которые включают генетику, диету, токсины окружающей среды, лекарства и состояние питания.
Индукторы детоксикации
Некоторые вещества могут вызывать повышенную регуляцию ферментов фазы I без соответствующей повышенной активации ферментов фазы II. Если ферменты фазы I активируются или индуцируются без увеличения активности фазы II, результатом будет увеличение окислительного стресса из-за того, что промежуточные метаболиты могут быть более токсичными, чем исходное соединение, которое активировало ферменты фазы I. Примером этого являются полициклические углеводороды из сигаретного дыма, которые индуцируют CYP1A2. Другим примером является препарат фенобарбитал, который индуцирует CYP2B6.
- лекарственные препараты: фенобарбитал, стероиды, сульфаниламиды; никотин, алкоголь;
- продукты питания: капуста брокколи, высокобелковая диета,
- экологические токсины: выхлопные газы, пары краски, диоксиды, пестициды; мясо, приготовленное на углях;
- питательные вещества: см. список ниже.
- Конъюгация глутатиона — глутатион, витамин B6, ацетилцистеин. Семейство индукторов — брассика, укроп, тмин;
- Аминокислотная конъюгация — глицин. Индукторы — глицин;
- Метилирование — S-аденозил-метионин. Индукторы — липотропные питательные вещества — холин, метионин, бетаин, фолиевая кислота, витамин В12;
- Сульфатирование — цистеин, метионин, молибден. Индукторы — цистеин, метионин, таурин;
- Ацетилирование — ацетил-КоА, витамин В5;
- Глюкуронидация — глюкуроновая кислота (индукторы — рыбий жир).
Ферментные системы Фазы I и Фазы II могут быть ингибированы несколькими механизмами, которые включают лекарства, продукты питания, дефицит питательных веществ и растительные препараты. Примером пищи, вызывающей угнетение детоксикации, является грейпфрут, который подавляет CYP3A4.
Читайте также:

