Что такое рубцы на плеве
Обновлено: 28.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Шрамы, или рубцы: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Шрам, или рубец – это видимое, пальпируемое изменение кожи, образовавшееся после заживления ран и представляющее собой грубую соединительную ткань, в которой отсутствуют волосяные фолликулы и потовые железы.
Рубец проходит несколько стадий формирования.
1-я стадия – воспаление и эпителизация. Ее продолжительность составляет от недели до 10 дней - края раны сближаются за счет образования грануляционной ткани.
Если в этот период не произошло инфицирования или повторного травмирования раны, а также если повреждение кожи не было слишком глубоким, то на месте травмы появится еле заметный шрам.
2-я стадия – формирование «молодого» рубца. Она может длиться до месяца с момента травмы. «Молодой» рубец имеет ярко-розовый цвет и легко растягивается. Начинают образовываться новые коллагеновые и эластиновые волокна.
3-я стадия – формирование «зрелого» рубца. Ее продолжительность – до трех месяцев. В это время волокна коллагена и эластина организуются в пучки, кровоснабжение рубца снижается и он становится менее ярким.
4-я стадия – окончательное созревание рубца, которое происходит примерно через год после получения травмы. Рубец становится плотным и бледным (по сравнению с окружающей кожей) – это объясняется избыточным натяжением коллагеновых волокон и очень малым количеством кровеносных сосудов в зоне рубца.
Разновидности шрамов (рубцов)
Деление рубцов происходит по признаку их соответствия уровню поверхности кожи.
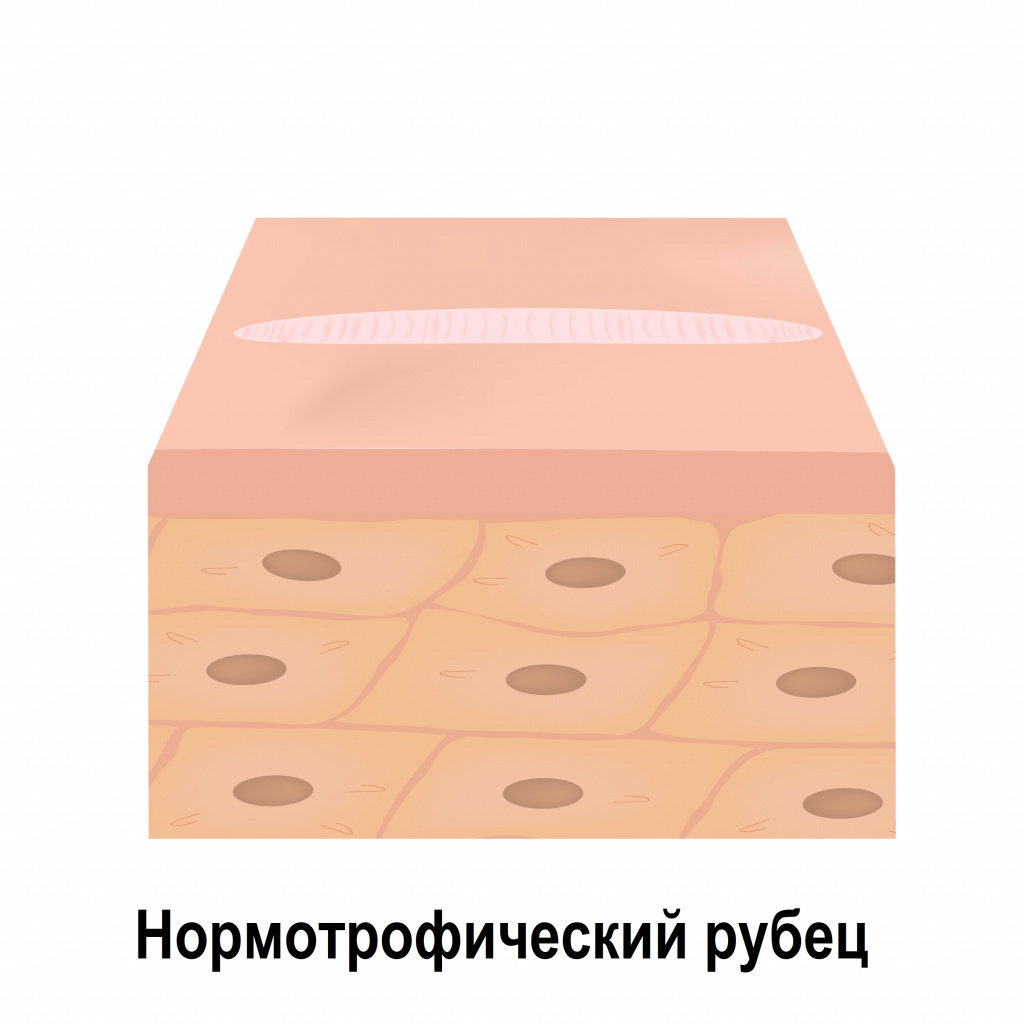
Нормотрофические рубцы расположены вровень с поверхностью окружающей их кожи. Они, как правило, белесые, плоские и не выходят за края повреждения.
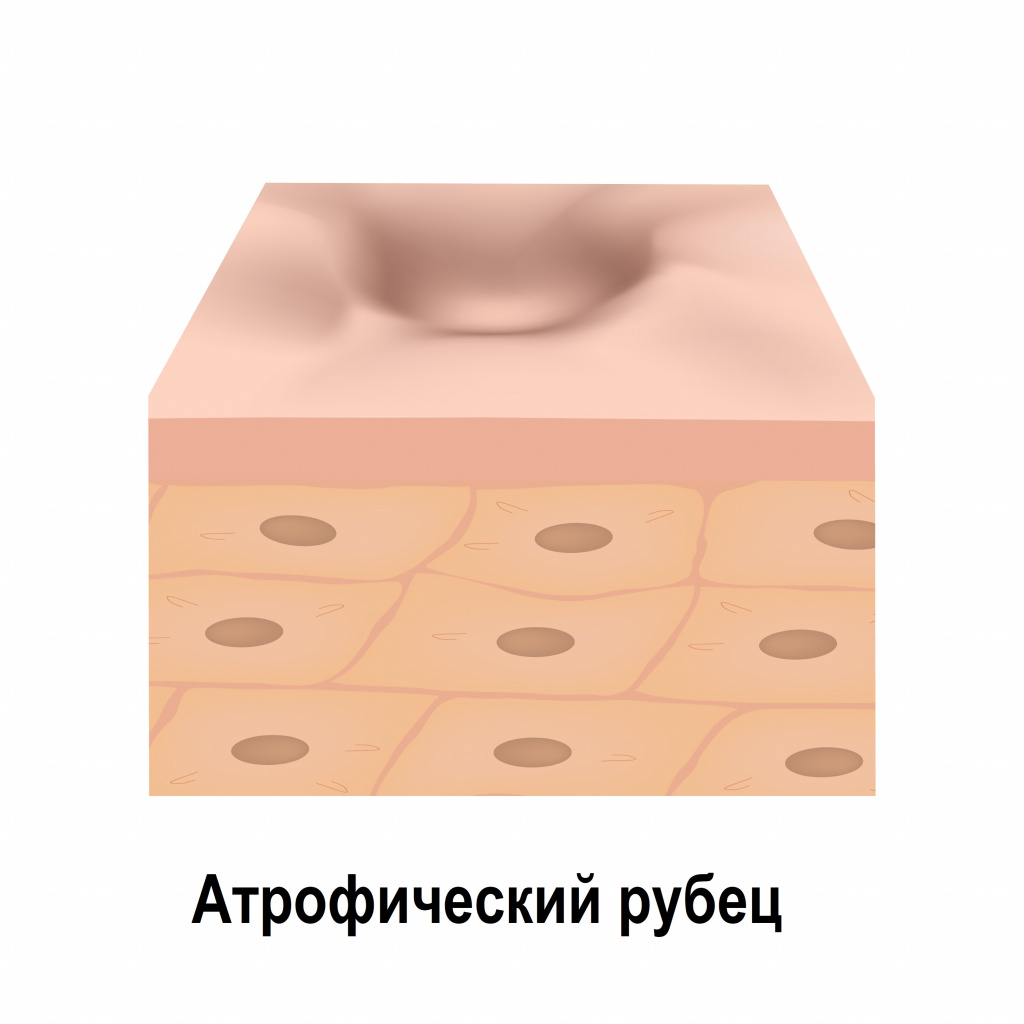
Атрофические рубцы расположены ниже уровня окружающей здоровой кожи, что объясняется недостатком в них коллагеновых и эластиновых волокон. К таким рубцовым изменениям относятся, например, стрии (растяжки), последствия ветряной оспы и рубцы постакне.
Гипертрофические рубцы выступают над поверхностью кожи, но не выходят за границы раны. Их цвет совпадает с цветом окружающей кожи или немного розовее. К гипертрофическим рубцам относятся и келоиды - рубцы, склонные к постоянному росту, который сопровождается зудом, болезненностью и жжением. Они сильно возвышаются над поверхностью кожи, выходят за границы раны, могут быть красными, бордовыми или синюшными, что объясняется их богатым кровоснабжением.
Возможные причины появления шрамов
Шрамы могут остаться на коже после любой травмы, проникающей в дермальный слой, – гнойного воспаления, глубокого разреза (в том числе после хирургического вмешательства), термического или химического ожога, воздействия радиации.
Рубцовые изменения кожи формируются после некоторых заболеваниях кожи и подкожной жировой клетчатки, например, после акне и демодекоза.
Особую группу составляют пациенты с дисплазией соединительной ткани. Патологическое рубцевания в виде гипертрофических и келоидных рубцов, стрий, широких атрофических рубцов по типу «папиросной бумаги» объясняется у них особенностью коллагенообразования.
К каким врачам обращаться при появлении шрама
Коррекцией рубцовых деформаций кожи занимаются дерматокосметологи, лазеротерапевты и хирурги.
Диагностика и обследования при появлении рубцов
Для выбора тактики лечения врач проводит осмотр рубцовой ткани, выясняет «возраст» шрама и обстоятельства, при которых была получена травма - резаные раны заживают более гладко, размозженные, рубленные и рваные заживают с худшим прогнозом.
Инструментальная диагностика требуется в тех случаях, когда необходимо определить состояние подлежащих тканей.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
Для коррекции возникшего дискомфорта или предупреждения возможного и существует интимная пластика влагалища - передняя, задняя или сочетанная подтяжка.
Что такое разрыв промежности
Промежность – это область между влагалищем и отверстием ануса.
Разрыв в области промежности может возникнуть, когда кожа не растягивается во время родов. Большинство женщин испытывают разрыв промежности, когда ребенку нужно больше места для рождения. Повреждения могут возникать вокруг области влагалища, половых губ, внутри влагалища и заднего прохода.
Эпизиотомия - это когда врач или акушерка делает преднамеренный разрез в промежности, чтобы освободить дополнительное пространство для родов. Обычно это бывает во время первых вагинальных родов и в экстренных ситуациях, когда ребенок находится в бедственном положении. Это рекомендуется делать своевременно для профилактики родового травматизма при возникновении угрозы разрыва промежности.
Степени разрыва промежности
Послеродовые травмы промежности подразделяются на четыре типа (степень 1, 2, 3, 4) в зависимости от размера, глубины и вовлеченных областей:
- Разрывы первой степени находятся глубоко под кожей и обычно не требуют наложения швов. Они заживают естественным образом.
- Разрывы второй степени проникают глубже в мышцы промежности. Для этого потребуются швы, а заживление займет от двух до трех недель.
- Разрывы третьей степени затрагивают мышцы и кожу вокруг промежности и заднего прохода.
- Разрывы четвертой степени более серьезные, чем разрывы третьей степени, и включают разрывы внутри заднего прохода.
Угроза разрыва
Распространенными угрожающими факторами риска по разрывам промежности являются:
- долгие часы потуг,
- ягодичное предлежание плода,
- акушерские пособия в родах (использование щипцов, вакуум-экстрактора),
- крупный ребенок,
- первые вагинальные роды,
- азиатская этническая принадлежность,
- индуцированные роды,
- предшествующие случаи 3 или 4 степени разрывов.
Клинические проявления
Как облегчить неприятные симптомы в первое время после произошедшего разрыва кожи промежности:
✔ Используйте пакеты со льдом на пораженном участке, убедитесь, что лед не находится в прямом контакте с кожей.
✔ Ваш врач назначит обезболивающие, чтобы уменьшить болезненность и отек.
✔ Используйте местный обезболивающий крем или спрей при сильной боли.
✔ Примите теплую ванну - это поможет облегчить и ослабить боль.
✔ Избегайте физических нагрузок, особенно напряжения мышц ниже пояса.
Женщины с зажившими разрывами третьей и четвертой степени в последующем могут испытывать боль во время полового акта и при дефекации. Уро-гинеколог должен оценить тех, у кого тяжелые раны и последствия, поскольку некоторым пациентам может потребоваться колоректальная операция.
Женщины, которые полностью заживают от разрывов 3 - 4 степени, могут с осторожностью рожать вагинально, но вероятность разрыва кожи промежности и влагалища у них выше. Если травмы не зажили полностью, врач может решить рекомендовать кесарево сечение, чтобы снизить риски будущих проблем.
Когда надо обратиться к врачу
- Если ваша боль становится неуправляемой.
- Если у вас есть лихорадка, которая не проходит.
- Если ваши швы не заживают или есть зловонные выделения.
- Если вы не можете контролировать свой кишечник и есть постоянная потребность в посещении туалета.
- Если у вас есть другие проблемы, связанные с восстановлением.
Ушивание разрыва промежности
После родов может потребоваться наложение швов на промежность в зависимости от тяжести и степени разрывов. Небольшие разрывы не требуют наложения швов и могут заживать естественным путем. Зашивают женщин с большими разрывами (2, 3 и 4 степеней) или после эпизиотомии. Швы скрепляют мышцы и кожу, а также предотвращают дальнейшее кровотечение. Используются рассасывающиеся швы, которые не требуют снятия. Они растворятся через десять-двадцать дней и полностью исчезнут через шесть-семь недель.
Пациент будет испытывать боль и трудности при мочеиспускании и дефекации, но через несколько дней состояние улучшится. Пациент должен регулярно осматривать швы, чтобы убедиться в их заживлении. Обратитесь к хирургу, если вы заметили запах, подтекание или припухлость в области промежности, а также сильную боль, так как это может быть признаком инфекции.
В послеродовом периоде, после заживления разрывов, женщин могут беспокоить эстетический вид швов на промежности. Они могут быть неровными, выступающими над поверхностью, деформирующими вагинальное отверстие и т.п. Широкий вход можно откорректировать филлерами - сделать сужение влагалища гиалуроновой кислотой, например. А шов после разрыва промежности можно удалить, если обратиться к интимному хирургу нашей клиники!
ГИМЕНОТОМИЯ - удаление девственной плевы путем ее разреза или рассечения по медицинским показаниям или по собственному желанию пациентки. Иногда ее называют "хирургическая дефлораторация", но это неверное название.
Суть проблемы
Нередки случаи, когда девственная плева полностью разрывается, до самого основания вплотную к стенке влагалища, но в силу своих анатомических особенностей обрывки в виде отдельных кусочков являются весьма заметными или ощутимыми самой девушкой. Отсюда возникают своего рода проблемы, поскольку остатки плевы висят в области влагалища и если лежа развести ноги в стороны и раздвинуть половые губы, то становятся видны выступающие наружу гименальные отростки (иногда их путают с вестибулярными папилломами, см. ниже фото №1 и №3).
Остатки плевы на фото
 |  |  | 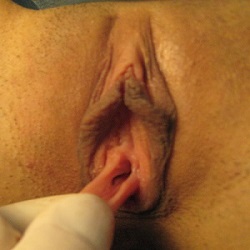 |
| №1 | №2 | №3 | №4 |
Когда следует удалить плеву
1. Боль при попытке потерять девственность
Неприятные ощущения и боль во время первого полового акта - проблема, с которой нередко сталкиваются начинающие половую жизнь девушки. Пленка бывает достаточно прочная за счет толщины или низкой эластичности, и половой член не в состоянии прорваться через нее. Не следует пытаться любой ценой завершить сношение, превращая таинство первой ночи в насилие над женским телом. При чрезмерно настойчивой попытке можно серьезно травмировать нежные женские половые органы. Во время насильственного введения пениса происходит большинство разрывов влагалища и, иногда, и промежности, сопровождающихся обильным кровотечением. Обязательно сходите на консультацию к хорошему интимному хирургу и, если понадобится, сделайте гименотомию.
2. Кусочки и сосочки плевы после начала интимных отношений
Еще ситуация - близость вроде уже и не первая (вторая, пятая и т.п.), но боль при входе во влагалище присутствует. Причиной последнего явления чаще всего оказывается неполный разрыв гимена и, как следствие, постоянное болезненное натяжение остатков плевы, которая мешает при последующих контактах.
3. "Хочу удалить плеву, чтобы стало красиво. "
Рассечение плевы может быть проведено по эстетическим соображениям. Например, глядя на остатки девственных плев на снимке №4 и №1, можно логично предположить, что подобные явления могут мешать и вызвать определенное замешательство при оральных ласках и желание избавиться от них.
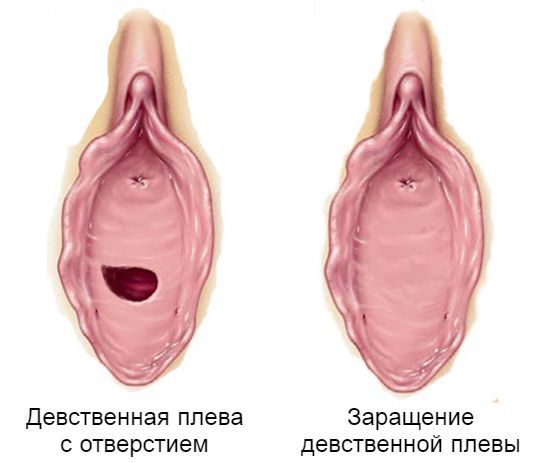
4. Рассечение плевы, если нет отверстия
Разрезать плеву приходится и в том случае, если при осмотре врач детский гинеколог обнаружит у маленькой пациентки отсутствие естественного гименального отверстия. Такое явление в гинекологии носит название "слепая" или "неперфорированная" плева (атрезия) и является к проведению гименотомии. В противном случае с приходом первых меструаций кровь не находит выхода наружу, постепенно за 3-4 месяца накапливается во влагалище - возникает гематокольпос. Затем кровь заполняет матку и трубы, присоединяется инфекция со всеми вытекающими возможными последствиями. Несвоевременная гименотомия для решения проблемы гинатрезии создает реальную опасность как перспективам счастливого материнства, так и здоровью вообще.
Эта патология плевы является достаточно серьезным заболеванием в детской и подростковой гинекологии, хотя и встречается, к счастью, не часто. Отсюда следует важность периодических профилактических осмотров девочек-подростков 14-16 лет у гинеколога - это позволит своевременно обнаружить и устранить это неприятное состояние и избежать серьезных осложнений! Единственный способ лечения - это хирургическое вмешательство типа гименотомии - рассечение гимена.
Во всех этих случаях лучше обратиться к гинекологу - специалисту по интимной хирургии и провести хирургическое удаление девственной плевы - операцию "гименотомия". Выполненная нашими специалистами в плановом порядке с соответствующей предварительной подготовкой, она полностью безопасна и безболезненна. Выпоняется амбулаторно, под местной анестезией. Подробности - на предварительной консультации в клинике. Согласно отзывов женщин о хирургической дефлорации, рассечение плевы у гинеколога позволяет полностью избежать подобных проблем.
Показания к операции
• Заращение отверстия в плеве;
• Наличие перегородки гименального отверстия;
• Плотная, толстая плева с небольшим отверстием;
• Необходимость проведения обследования;
• Маточные кровотечения.
• Нежелание боли и боязнь обильного кровотечения при 1 сексе;
• Неэстетичный вид вагинального входа;
• Неполная дефлорация при первом контакте;
• Значительные размеры гениталий партнера;
• Синдром "поздней девственницы".
Истории из жизни
1). ". Когда я была ещё девственницей, то изучала свои половые органы. У меня была плевра в виде плотной ткани вокруг входа во влагалище. Как бы в форме кольца или розочки. После первого полового акта я обнаружила, что это кольцо разорвалось в одном месте, но само по себе сохранилось. И вот уже пол года я веду половую жизнь, но остаток плевы, кусочек небольшого размера так и продолжает присутствовать во влагалище. Он мне слегка мешает, когда ношу узкие трусики, слегка защемляется и натирает. "

2). ". Я в большом замешательстве и даже в панике - мне 29 лет, мать двоих детей. Недавно обнаружила небольшой отросток во влагалище (прилагаю фотоснимок, где он хорошо виден). Он не болит и физического дискомфорта я не испытываю, но не нравится эстетически. Муж ничего не говорит, но думаю при оральных ласках он все же обращает на это внимание и это меня напрягает! Просто понимаю, что так не должно быть. Гинеколог сказала, что это обрывок от девственной плевы остался, но можно ли это удалить с помощью пластической операции, например, гименотомии?"
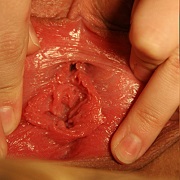
3). ". В последнее время меня несколько напрягает (как бы правильнее выразиться) внешний вид моего влагалища. Год назад на малых половых губах, области возле анального отверстия и внутри него были остроконечные кондиломы. Мне их выжгли, а вирус папилломы человека я успешно пролечила. Наверное с тех пор на влагалище я стала замечать некрасивые наросты, это тоже папилломы? Нормально ли это? Нужно ли с этим что-то делать? Сколько не задавала эти вопросы маме (она медсестра) всегда получала один и тот же ответ: "У тебя так устроено". Гинеколог в женской консультации сказала, что эти кусочки не кондиломы, а остатки гимена, обрывки. Снаружи мне очень не нравится, как там все выглядит, все какое-то "рваное"(((
Хочу хирургическим путем удалить остатки плевы и навести красоту в интимном месте!"
.jpg)
4). ". Проблема началась когда я начала половую жизнь (5 месяцев назад). А именно - мне больно при половом акте, при осмотре у гинеколога, даже при введении тампона. Боль локализируется в 2-3 сантиметрах от входа влагалища, в районе остатков девственной плевы. Она остро-режущая и жгучая, появляется и держится во время любого процесса трения, и остаточные ощущения дискомфорта длятся до двух-трех дней. Исключили вагинизм, т.к. это не как мышечный спазм, а именно боль слизистой. Я долго не могла выяснить, чем это вызвано, сходила к трем гинекологам и все пожимают плечами, анализы хорошие, говорят про узость влагалища. хотя последний врач сказал про россыпь папиллом на половых губах.
И вот опытным путем я пыталась сама выяснить причину этих болей, ее точную локализацию и пришла к выводу, что боль именно из-за этих кусочков гимена, они будто моментально воспаляются при дотрагивании или же просто так ощущается трение и давление. Хочу хирургически удалить эти остатки, так как иначе половая жизнь мне не светит. "
Если ваш гинеколог увидел остатки девственной плевы, а кондиломы - нет, по следующей ссылке в новом окне можно посмотреть фото, как выглядят эти образования у девушек-девственниц.
Удаление плевы в клинике
Гименотомия в Москве проводится в нашем центре. Позвоните по телефону и получите ответы на интересующие вас вопросы (подготовка к операции, цены и т.п.). Подробности проведения и выбор метода удаления остатков плевы хирургическим путем можно обсудить на консультации специалиста после осмотра и уточнения вашей ситуации и пожеланий.
Врачи гинекологи нашей клиники удаление девственной плевы проводят под современной местной анестезией, абсолютно(!) безболезненно. Данная манипуляция никак не отражается на внешнем виде, продолжается, в зависимости от сложности и выбранного способа, обычно от 10-15 до 20-25 минут. После ее окончанию и наблюдения в течении некоторого времени можно спокойно идти по своим делам. Анонимность процедуры и деликатность персонала при оказании услуги гименотомии гарантируется.
Смотреть видео "Операция удаления девственной плевы"
(рассечение неперфорированного гимена + опорожнение гематокольпоса)
Если же требуется быстрота и оперативность, сделать рассечение плевы можно в день обращения. Затраты времени при этом (консультация специалиста, сдача необходимых анализов, сама операция по гименотомии) - примерно 1,5 - 2 часа!
ЦЕНА ГИМЕНОТОМИИ.
Стоимость услуги в нашей клинике от 15000 RUB

Стоимость услуг
Виды гименальной коррекции и сколько они стоят в нашей клинике

Нужно больше информации? Узнайте подробности:
Контактная информация (адрес, телефон, схема проезда). Удобное расположение в центре Москвы на Кутузовском пр-те
Узнайте подробности про удаление плевы или гименотомию и запишитесь к специалисту на консультацию. Онлайн чат с врачом.
121165 , Москва , Кутузовский проспект, 33






Копирование и воспроизведение материалов данного сайта запрещено. Информация, представленная на любой странице данного сайта в том или ином виде, носит исключительно информационный, рекомендательный характер и не может заменить очной консультации у врача относительно показаний и вероятных противопоказаний. Условия и порядок оказания любых сервисных и медицинских услуг (включая, но не ограничиваясь - цены, перечень, акции, скидки) не являются публичной офертой (ст. 437 ГК РФ). По всем вопросам просьба контактировать с рецепшн. ООО «Центр Женского Здоровья» © 1999—2022гг.
Что такое синехии половых губ? Причины возникновения, диагностику и методы лечения разберем в статье доктора Барковской Анны Юрьевны, гинеколога со стажем в 6 лет.
Над статьей доктора Барковской Анны Юрьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
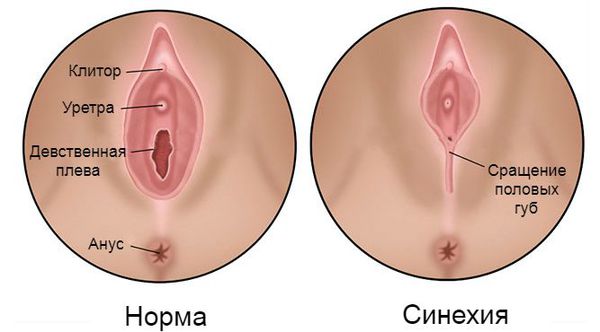
Синехии вульвы — это соединительнотканная мембрана или перемычки, возникшие между малыми половыми губами, которые полностью или частично закрывают преддверие влагалища и уретру.
Проблемы лечения таких синехий имеют важное медицинское и социальное значение, поскольку осложнения данной патологии могут приводить к нарушению репродуктивной функции и формированию хронических заболеваний мочеполовой системы, таких как цистит , пиелонефрит , вагинит и др.
Это заболевание характерно для детей в возрасте от 3 месяцев до 6 лет. Пик заболеваемости приходится на период младенчества от 13 до 23 месяцев [2] [8] [9] . По данным различных исследований, частота встречаемости патологии среди девочек до 7 лет варьирует от 21 % до 39 % [2] [3] [10] .
Формирование синехий может занимать от нескольких дней до нескольких месяцев. Девочки подвержены этой патологии вплоть до адренархе — стадии раннего полового созревания (т. е. до 10-12 лет) . Но чем старше ребёнок, тем меньше риск возникновения синехий.
Одной из частых причин обращения к детскому гинекологу являются острые и хронические вульвовагиниты . Они составляют 35-93 % случаев [4] [6] . При этом более 60 % хронических вульвовагинитов сопровождаются синехиями малых половых губ. В таких случаях синехии являются исходом вагинита и чаще всего их течение абсолютно бессимптомно. Поэтому пациенты, обращающиеся к врачу по поводу признаков вульвовагинита, и не подозревают о наличии у них синехий.
За последние десятилетия распространённость данной патологии увеличилась. Многие авторы объясняют эту тенденцию активным введением средств гигиены в быт семьи: повсеместное использование подгузников, агрессивных мыльных средств. Также к причинам синехий относится слишком частое ежедневное подмывание наружных половых органов.
Факторы риска развития болезни :
- характерный семейный анамнез: наличие родственников с патологиями соединительной ткани и аутоиммунными заболеваниями (склероатрофическим или красным плоским лихеном);
- характерный аллергологический анамнез: наличие у пациентки атопического дерматита, диатеза, пищевой или лекарственной аллергии, паразитарных кишечных инфекций (например энтеробиоза);
- характерный анамнез заболевания: наличие у пациентки воспалительных заболеваний вульвы (вульвита, вульвовагинита) или инфекции, передаваемой половым путём, точнее — от матери к ребёнку во время родов (хламидиоза, уреаплазмоза, трихомониаза);
- анатомические особенности: неполное прикрытие малых половых губ большими. Такая особенность встречается у некоторых недоношенных детей (стоит помнить, что у ребёнка, рождённого в срок, тоже могут присутствовать признаки недоношенности — об этом матери сообщают в роддоме).
Особую роль в профилактике синехий половых губ играет длительность грудного вскармливания: чем оно дольше, тем меньше риск развития данной патологии. Как показали исследования, это связано с поступлением материнских эстрогенов в организм ребёнка вместе с молоком [9] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синехий половых губ
Зачастую болезнь протекает бессимптомно: в 60 % случаев патология выявляется в ходе рутинного осмотра педиатром, в 10 % случаев её обнаруживают родители [5] .
Клиническая картина появляется тогда, когда сформировавшаяся мембрана нарушает нормальный пассаж мочи. Часто в анатомическом "кармане", образованном синехиями, скапливается моча. В таких случаях родители замечают, что уже после акта мочеиспускания у ребёнка мокнет белье. Также может измениться характер струи: она становится "бьющей" или несформированной.
При полном сращении вульвы возникает острая задержка мочи. Это состояние требует неотложной помощи, так как оно приносит ребёнку выраженные физические страдания.
Появление острых симптомов также может быть обусловлено возникновением инфекционных осложнений. При этом ребёнок становится беспокойным, наблюдается дискомфорт, зуд и жжение в зоне промежности, обильные выделения из половых путей с неприятным запахом, болезненность при мочеиспускании, нарушения сна [1] [2] . В норме у детей не должно быть выделений из половых путей, максимум в межгубных валиках может скапливаться смегма — белое вещество, сочетающее в себе секрет сальных желёз и отмершие клетки эпителия, которые скапливаются в течение дня.
Патогенез синехий половых губ
Для полного понимания патогенеза синехий малых половых губ необходимо обратиться к обсуждению нормальной анатомии вульвы у детей допубертатного возраста (примерно до 9-12 лет). В норме она представлена такими анатомическими элементами, как большие и малые половые губы, клитор, отверстие уретры, преддверие влагалища и девственная плева.
Большие половые губы с хорошо развитой подкожно-жировой клетчаткой, как правило, прикрывают малые половые губы и преддверие влагалища.
Малые половые губы, в отличие от больших, атрофичны. Они покрыты тонким слоем многослойного плоского эпителия, через который просвечивает богатая капиллярная сеть сосудов. Вот почему покровы этой области имеют ярко красный цвет, что иногда ошибочно трактуется как признак воспаления.
Зачастую малые половые губы плотно прилегают к большим половым губам, из-за чего межгубная борозда не прослеживается на всём протяжении или в некоторых участках. Эта особенность также часто ошибочно трактуется как патология, хотя данный вариант строения вульвы считается нормой [6] .
Под передней спайкой малых половых губ расположен атрофичный клитор. Под ним открывается отверстие уретры.
В целом слизистая вульвы у детей тонкая, атрофичная, легко подвержена травматизации . Это обусловлено тем, что в норме концентрация эстрогена в крови у девочек очень низкая. Однако при грудном вскармливании (особенно в период новорождённости) или на фоне гормональной терапии слизистая вульвы может становиться более сочной и розовой под воздействием эстрогена, поступающего с молоком матери.
Среда влагалища у детей, как правило, слабокислая, нейтральная или щелочная. Флора представлена условно-патогенными микроорганизмами, лактофлора и бифидобактерии практически не представлены [1] [2] [6] .
При возникновении неблагоприятных факторов (воспаления, аллергической реакции, механической травмы — например, расчёсов) слизистая малых половых губ повреждается. Если в процессе заживления эпителия (пролиферации соединительной ткани) малые половые губы плотно прилегают друг к другу, то между ними могут возникнуть спайки. Формирование синехий может занимать от несколько дней до нескольких месяцев.
Классификация и стадии развития синехий половых губ
Различают полную или частичную форму синехий половых губ.
Частичную форму разделяют на два типа:
- сращение высотой 1 см и более;
- сращение высотой 0,5 см и менее [1] .
Как правило, в обоих случаях частичного сращения наблюдается бессимптомное течение.
Осложнения синехий половых губ
К осложнениям патологии относят инфекционно-воспалительные заболевания органов мочеполовой системы. Их появление связано с нарушением нормального пассажа мочи.
Воспаление уретры и мочевого пузыря. Из-за затруднения оттока мочи и присоединения условно- патогенной флоры у девочек развиваются такие острые воспалительные заболевания, как уретрит и цистит . Возникновению и прогрессированию восходящей инфекции способствуют:
- анатомически широкая и короткая уретра (мочеиспускательный канал);
- воронкообразный переход мочевого пузыря в уретру;
- широко развитая венозная сеть в подслизистом слое уретры.
Строение почек, характерное для детей (преобладание мозгового слоя над корковым, дольчатое строение ), также является фактором риска тяжёлых инфекционных осложнений с исходом в острый и хронический пиелонефрит [6] .
При тотальном или субтотальном сращении малых половых губ происходит острая задержка мочи. Она проявляется болями распирающего характера над лоном (из-за чего ребёнок плачет и кричит), сильными позывами к мочеиспусканию и невозможностью самостоятельно помочиться.
Воспаление вульвы и влагалища. Моча является агрессивной средой для слизистой вульвы и влагалища, поскольку её кислотно-щелочной баланс, как правило, ниже физиологического для данных органов. Такое воздействие приводит к травматизации эпителия и присоединению условно-патогенной флоры. Поэтому часто первым проявлением синехий малых половых губ являются обильные выделения из половых путей с неприятным запахом, дискомфортом в промежности и зудом, т. е. симптомы вульвовагинита [6] .
Диагностика синехий половых губ
Диагностика данного заболевания основывается на визуальном осмотре. Щипковым захватом большого и указательного пальца врач отводит большие половые губы в противоположные в стороны и осматривает половую щель. При наличии синехий визуализируется фиброзная ткань белёсого цвета, которая при полном сращении перекрывает половую щель на высоту малых половых губ. В случае частичного сращения обнаруживаются участки соединительнотканных перемычек между малыми половыми губами с образованием "шва". При этом клитор не гипертрофирован, т.е. не увеличен (в отличие от клитора при ложном гермафродитизме), большие половые губы имеют нормальное строение. Синехии, как правило, начинаются от задней спайки малых половых губ и со временем распространяются выше [1] [2] [3] .
В целом синехии половых губ видны невооружённым глазом. Дополнительные методы исследования необходимы для выявления осложнений и причины, а также дифференциальной диагностики с пороками развития.
Дифференциальная диагностика
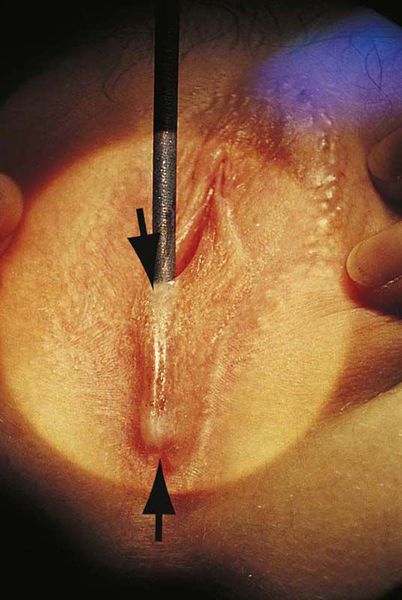
Дифференциальный диагноз должен проводиться с пороками развития мочеполовой системы, такими как атрезия девственной плевы, урогенитальный синус и женский псевдогермафродитизм. Чтобы понять, как возникают данные патологии, вспомним механизм формирования влагалища и мочеполового тракта в эмбриональный период развития.
Основой для формирования женской половой системы служат мюллеровы протоки. Они представляют собой две парные трубки, верхний конец которых остаётся свободным, а нижний впадает в урогенитальный синус. При отсутствии угнетающего действия тестостерона нижние концы мюллеровых протоков соединяются, в результате чего формируется матка, шейка матки и верхняя треть влагалища. Нижняя треть влагалища и девственная плева образуются из урогенитального синуса. Затем мочеполовой синус сливается с нижним концом мюллеровых протоков, формируя единый тракт. В дальнейшем, п о мере развития эмбриона, девственная плева спонтанно прорывается. Если под воздействием неблагоприятных факторов (осложнений беременности, соматических патологий матери, генетических нарушений у плода, физических, химических, биологических факторов) этот процесс нарушен, то у ребёнка формируется атрезия девственной плевы — отсутствие физиологического отверстия. В этом случае у рождённой девочки будет визуализироваться свободная уретра, но половая щель будет прикрыта плотной соединительнотканной перепонкой, которую можно ошибочно принять за полное сращение малых половых губ [6] . При атрезии, в отличие от синехии, прикрыт только вход во влагалище, для осмотра доступны уретра, малые и большие половые губы.
При приёме матерью андрогенов или необоснованном назначении высоких доз синтетического прогестерона во время беременности нормальной дифференцировки урогенитального синуса на влагалище и уретру не происходит. В этом случае при рождении уретра и влагалище девочки будут представлять собой единый тракт, что визуально похоже на полное сращение малых половых губ, что может затруднить дифференциальную диагностику. В данном случае необходима консультация детского уролога и проведение УЗИ органов малого таза через переднюю брюшную стенку и промежность. Иногда необходимо выполнение урографии [7] [8] . Данные исследования позволяют выявить отсутствие перегородки между влагалищем и уретрой, что будет свидетельствовать об урогенитальном синусе .

Женский псевдогермафродитизм — это состояние, которое сопровождает клиническое течение врождённой гиперплазии коры надпочечников (кариотип ребёнка 46 ХХ). При этой патологии у девочки визуализируется гипертрофированный клитор, напоминающий пенис, также часто обнаруживается гипоспадия (изменение расположения мочеиспускательного канала) и сращение малых половых губ. Иногда эта патология сопровождается наличием урогенитального синуса [6] .
Для диагностики осложнений синехий половых губ может быть назначен контроль общего анализа мочи, взят мазок и посев на флору с определением чувствительности к антибиотикам и выполнена ПЦР на скрытые инфекции, передаваемые половым путём.
Лечение синехий половых губ
Синехии малых половых губ, клиническое течение которых не сопровождаются яркой симптоматикой, зачастую не требуют лечения, так как они могут пройти самостоятельно [1] [2] .
Например, бессимптомные синехии высотой менее 5 мм подлежат динамическому наблюдению : родители следят за течением заболевания самостоятельно, частота посещений детского гинеколога определяется индивидуально [1] [2] . В случае выраженного увеличения высоты синехий и/или при появлении жалоб показана медикаментозная терапия .
"Золотым стандартом" консервативного лечения является назначение мазей с конъюгированным эстрогеном или эстриолом. Эти препараты являются первой линией терапии. Механизм их действия заключается в увеличении количества железистых клеток и клеток эпителия, усилении восстановления под воздействием экзогенного эстрогена.
Мазь назначается курсом, применяется местно 1 раз в сутки. Побочные эффекты могут проявиться в виде гиперпигментации вульвы, сыпи, нагрубания молочных желёз и кровянистых выделений из половых путей. Данные побочные эффекты требуют отмены препаратов.
Предпочтительнее использовать мази, содержащие эстриол. Они также могут вызвать гормонозависимые побочные эффекты, но риск их развития доказано ниже, чем при использовании препаратов с конъюгированными эстрогенами [1] [2] .
За рубежом активно используют мази, в состав которых входят топические стероиды (например бетаметазон). Данная группа препаратов также демонстрирует хороший клинический ответ у пациенток. Возможно комбинированное использование топических стероидов с эстрогенсодержащими препаратами [2] .
Доказана неэффективность травяных ванночек, антибактериальных мазей (за исключением вульвовагинита с выявленным возбудителем), аппликаций с животными жирами, ферментативных средств [2] .
Замечено, что чем раньше начата консервативная терапия синехий (т. е. в более младшем возрасте), тем выше частота выраженного терапевтического ответа, однако выше и частота рецидивов [2] .
Повторное образование синехий при консервативном лечении встречается в 41 % случаев [3] . Причина рецидива болезни — неустранённое хроническое воспаление, которое стало причиной образования синехий. Устранить его — не такая простая задача.
Хирургическим методом лечения является механическое или инструментальное разведение малых половых губ [2] . Показаниями к рассечению синехий являются:
- полное сращение малых половых губ;
- наличие выраженных признаков нарушения оттока мочи;
- наличие упорного рецидивирующего течения синехий;
- неэффективность консервативной терапии.
Операция производится в амбулаторных условиях. За 5-10 минут до манипуляции для обезболивания используют аппликационную анестезию с применением мази, содержащей лидокаин. Иногда хирургическому вмешательству предшествует назначение седативных препаратов, чтобы успокоить ребёнка. В ходе операции врач разводит большие половые губы в противоположные стороны и подсекает соединительную мембрану скальпелем или ножницами. В сформировавшееся отверстие вводится желобчатый зонд, по жёлобу которого скальпелем полностью рассекается соединительнотканная мембрана.
Некоторые авторы предлагают на раневую поверхность малых половых губ накладывать непрерывные обивные швы для профилактики рецидивирования [3] . Считается, что такой метод позволяет снизить частоту повторного возникновения синехий до 17 % [3] .
При наличии "свежих" тонких синехий зачастую достаточно механического разведения малых половых губ в противоположные стороны без использования режущих инструментов: под воздействием силы натяжения соединительнотканные перемычки разрываются без возникновения болезненных ощущений.
Родители могут самостоятельно устранить "свежие" синехии, не обращаясь к врачу. Для этого рекомендуется половые губы разводить при помощи ватных палочек с использованием эмолентов. Чаще всего такой способ эффективен.
Для снижения риска рецидива на раневую поверхность до заживления рекомендовано наносить мазь с конъюгированным эстрогеном или эстриолом. Как правило, после манипуляции дети не предъявляют жалоб на боль, но иногда могут ощущать дискомфорт во время мочеиспускания в течение первых двух суток.
Частота рецидивов при хирургическом рассечении синехий малых половых губ достигает 50 %, поэтому использовать хирургическую тактику лечения как первую линию терапии нецелесообразно [1] [2] [3] .
Высокая частота рецидивов при лечении синехий малых половых губ диктует необходимость в поиске альтернативных методов терапии. Сейчас активно исследуются возможности применения гелей с гиалуроновой кислотой, так как она участвует в заживлении тканей и улучает их трофику. Преимуществом таких гелей является низкий аллергологический потенциал, иммунная нейтральность и отсутствие системных побочных эффектов. Проведённые исследования демонстрируют хороший терапевтический ответ при использовании гелей с гиалуроновой кислотой в качестве монотерапии и в комбинации с хирургическим рассечением синехий [8] [9] [10] [11] . Изучение данной группы препаратов является перспективным направлением в разработке новых методов лечения синехии малых половых губ.
Прогноз. Профилактика
Прогноз для жизни и здоровья благоприятный, однако возможны рецидивы.
Методом первичной и вторичной профилактики синехий малых половых губ является соблюдение правил интимной гигиены :

Метод дифференциальной диагностики рубцов в области девственной плевы и заднего прохода / Романова Л.В., Лунин Д.К. // Матер. II Всеросс. съезда судебных медиков : тезисы докладов. — Иркутск-М., 1987. — С. 261-262.
библиографическое описание:
Метод дифференциальной диагностики рубцов в области девственной плевы и заднего прохода / Романова Л.В., Лунин Д.К. // Матер. II Всеросс. съезда судебных медиков : тезисы докладов. — Иркутск-М., 1987. — С. 261-262.
код для вставки на форум:
Выявление рубцов на месте бывших разрывов заднего прохода и девственной плевы, а также дифференциальная диагностика рубцов плевы и ее естественных выемок представляют значительные трудности при проведении экспертиз половых состояний.
Среди описанных в литературе многочисленных и порой противоречивых методов диагностики рубцов, нами для апробации в экспертной практике был избран широко используемый в гинекологической клинике метод окраски исследуемой поверхности 5% водным раствором Люголя после предварительной обработки ее 3% водным раствором уксусной кислоты. В основе этого метода лежит прокрашивание в темнокоричневый цвет эпителия, содержащего гликоген, и непрокрашивание лишенной гликогена рубцовой ткани.
При практическом применении данного метода на рабочей и контрольной группах выявлены некоторые общие закономерности:
- Наиболее четко и часто выявляются сформировавшиеся («старые») рубцы, особенно расположенные вне зоны ороговевающего или переходного эпителия. Для выявления рубцов в этих зонах необходима более длительная экспозиция реактивами.
- Практически не выявляются рубцы, сформировавшиеся на месте бывших разрывов, не нарушивших целости эпителиального покрова («внутрикожные» разрывы). Также плохо выявляются небольшие и тонкие рубцы, со временем покрывавшиеся наплывом пластов эпителия с боков рубца. Иногда эти рубцы четче выявляются при удлинении экспозиции растворов.
- Оптимальная длительность экспозиции для каждого раст» вора — не менее 2—4 минут. При использовании «старого» раствора Люголя увеличивается и длительность необходимой экспозиции. При правильном хранении наилучшие результаты дает краситель не более месячной давности приготовления. Свежеприготовленный краситель должен «вызреть» в течение 3—-5 дней. Продажный раствор Люголя на глицерине для данного метода не пригоден.
- Область исследования должна быть тщательно очищена от наложений и смазочных веществ, ярко освещена. Результат должен оцениваться тотчас после снятия тампона с красителем (полученное прокрашивание из-за расщепления гликогена очень быстро блекнет).
Таким образом, метод окраски раствором Люголя может применяться в экспертной практике для выявления рубцов в области заднего прохода, девственной плевы, дифференциальной диагностики рубцов плевы й ее естественных выемок. Его следует рекомендовать для повседневного применения как доступный, дешевый, безопасный, простой в применении, достаточно высоко специфичный и достоверный, дающий быстрый наглядный результат.
Однако метод имеет свои ограничения, обусловленные некоторыми морфологическими особенностями рубцов и окружающих их тканей, техническими особенностями приготовления и применения красителя. В связи с этим подлежит экспертной оценке только положительный результат, так как отрицательный результат достоверно не исключает наличие рубца.
похожие статьи
Анализ генетических исследований абортивного материала / Абдулина Е.В., Зыков В.В., Мальцев А.Е. // Вестник судебной медицины. — Новосибирск, 2018. — №2. — С. 15-18.
Случай повреждения прямой кишки при сексуальном насилии / Бадяев В.В., Шульга И.П., Терентьев К.Л. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2018. — №17. — С. 29-34.
Читайте также:

