Что такое рубцовая атрофия кожи
Обновлено: 27.04.2024
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы», Москва, Россия, 119071
Московская медицинская академия им. И.М. Сеченова
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия
К вопросу систематики и дифференциальной диагностики фронтальной фиброзной алопеции
Журнал: Клиническая дерматология и венерология. 2015;14(5): 130‑134
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы», Москва, Россия, 119071
Потеря волос при клинически и патогистологически сформировавшихся рубцовых алопециях всегда носит необратимый характер, в связи с чем ранняя диагностика таких состояний и своевременная терапия имеют ключевое значение. В статье отражены современные представления об этиологии, патогенезе, особенностях клинических проявлений и диагностики редкого варианта первичной рубцовой алопеции — фронтальной фиброзной алопеции. Приведено одно из первых в отечественной практике собственное наблюдение пациентки 64 лет, страдающей этим заболеванием. Особенностью этого клинического случая стало сочетание данной разновидности рубцовой алопеции с хроническим аутоиммунным тиреоидитом. Активное лечение высокопотентными наружными стероидами привело к стабилизации процесса облысения.
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы», Москва, Россия, 119071
Московская медицинская академия им. И.М. Сеченова
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия
Рубцовые алопеции представляют собой группу состояний, общим исходом которых становится разрушение волосяных фолликулов и замещение их соединительной тканью. Таким образом, формирование очагов алопеции носит необратимый характер. Широкий круг заболеваний может приводить к формированию рубцовой алопеции вследствие первичного поражения фолликулярного аппарата кожи. Поражение волосяных фолликулов может развиваться вторично и быть опосредованным вследствие травматического воздействия (химический ожог), неопластических (метастазы рака различных локализаций, базалиома в области волосистой части головы) и гранулематозных (саркоидоз, туберкулез) процессов, болезней соединительной ткани (склеродермия).
Классификация
Согласно современной классификации рубцовых алопеций, предложенной Североамериканской ассоциацией исследователей волос (NAHRS, 2001), выделяют три группы первичных рубцовых алопеций с учетом характера воспалительного инфильтрата [1].
I . Лимфоцитарные.
1. Хроническая красная волчанка.
2. Классическая псевдопелада (псевдопелада Брока).
3. Фолликулярный плоский лишай:
а) классическая форма;
б) фронтальная фиброзная алопеция;
в) синдром Грехема—Литтла.
4. Центральная центробежная рубцовая алопеция.
5. Фолликулярный декальвирующий шиповидный кератоз.
II . Нейтрофильные.
1. Декальвирующий фолликулит.
2. Расслаивающий целлюлит/фолликулит (абсцедирующий и подрывающий фолликулит и перифолликулит головы).
III . Смешанные.
1. Келоидный фолликулит (акне).
2. Некротический фолликулит (acne necrotica).
3. Эрозивный пустулезный дерматоз.
Несмотря на различные этиологию и патогенез заболеваний, приводящих к необратимой потере волос, их клинические проявления носят схожий характер, в связи с чем верификация диагноза часто требует патоморфологическое исследование кожи из очага поражения. Цель лечения рубцовых алопеций — замедление прогрессирования заболевания. В связи с этим крайне важны ранняя постановка диагноза и своевременное начало терапии.
Фронтальная фиброзная алопеция (ФФА) — один из вариантов первичных рубцовых алопеций с лимфоцитарным характером воспалительного инфильтрата. Одни авторы считают, что данная форма является неклассическим вариантом фолликулярного плоского лишая (ФПЛ), что в первую очередь обусловлено схожестью патоморфологической картины данных состояний [1, 2]. В то же время некоторые эксперты рассматривают ФФА в качестве самостоятельного заболевания, при этом подразумевая, что гистологически верифицируемая лихеноидная реакция может сопровождать различные патологические процессы в коже [3, 4]. Таким образом, вопрос систематики ФФА остается открытым для дискуссии.
Несмотря на относительно частую встречаемость данной патологии в структуре рубцовых алопеций, первое клиническое наблюдение прогрессирующей рецессии лобно-теменной границы роста волос у женщин в периоде постменопаузы представлено относительно недавно. Это сделал австралийский дерматолог S. Kossard в 1994 г. [5]. При этом в последнее десятилетие отмечается рост заболеваемости ФФА (а точнее ее выявления) [6]. Страдают исключительно женщины. Время дебюта ФФА приходится на период естественной или искусственной постменопаузы, что служит одной из характерных черт данного заболевания и указывает на влияние гормональных перестроек на индукцию патологического процесса. По данным самого S. Kossard [2], прием средств гормональной заместительной терапии не оказывает влияния на течение заболевания. На возможное участие половых гормонов в патогенезе ФФА указывает развитие патологического процесса в андрогензависимой зоне волосистой части головы [7]. Зафиксированы случаи развития ФФА и ФПЛ после проведения операций по круговой подтяжке лица и трансплантации волос [8]. Эти наблюдения позволяют предположить развитие патологического процесса вследствие нарушения иммунной толерантности волосяных фолликулов (ВФ) на фоне оперативного вмешательства, но требуется более подробное изучение данных механизмов. Есть описания семейных случаев ФФА: в связи с чем ведется поиск генов-кандидатов, ответственных за реализацию наследственной предрасположенности к данному заболеванию [9]. В целом изучение механизмов развития ФФА находится лишь на начальной стадии исследовательских разработок, что не в последнюю очередь обусловлено небольшим совокупным количеством клинических наблюдений.
Клиническая картина
ФФА свойственно медленное прогрессирующее течение, в связи с чем от времени дебюта заболевания до обращения к врачу проходит 3—5 лет. Следует обратить внимание, что данная патология может ассоциироваться с заболеваниями щитовидной железы, чаще с хроническим аутоиммунным тиреоидитом (ХАИТ) [10, 11]. Клинически ФФА проявляется рецессией лобно-теменной границы роста волос, углублением лобно-височных залысин, поредением волос в височной области с развитием рубцовой атрофии кожи в очагах поражения. При осмотре пациенток обращает на себя внимание формирование залысин «по мужскому типу». Кожа в зоне облысения глянцевая на вид, имеет бледный оттенок, в связи с чем зона рецессии может контрастировать в сравнении с загорелой кожей лба. Характерным является также истончение и поредение бровей, преимущественно латеральной части [2, 12, 13]. Есть данные, указывающие на вовлеченность в патологический процесс пушковых и терминальных волос конечностей и лица, что позволяет говорить о распространенности процесса [14, 15].
Атрофия кожи в очагах ФФА носит умеренный характер и клинически может быть малозаметной, что часто вызывает сложности при постановке диагноза. Помощь в определении рубцового характера патологического процесса оказывает дерматоскопия, результаты которой демонстрируют типичные признаки: сглаженность кожного рисунка, белые перипилярные точки. Явления фолликулярного гиперкератоза и перифолликулярной эритемы соответствуют активной стадии заболевания [16]. В спорных случаях для постановки диагноза показано патоморфологическое исследование материала из очага поражения.
Согласно вышеупомянутой классификации [1], ФФА и ФПЛ относят к группе первичных рубцовых алопеций, воспалительный процесс при которых сопровождается инфильтратом лимфоцитарного характера [1, 2]. Патоморфологическая картина данных заболеваний в целом аналогична, ее основными чертами служат формирование полосовидного лимфоцитарного инфильтрата в верхнем слое дермы, преимущественно в области воронки и перешейка волосяных фолликулов, фолликулярный гиперкератоз, неравномерное утолщение зернистого слоя эпидермиса (очаговый гранулез), акантоз, гидропическая дистрофия базального слоя эпидермиса [17]. Как особенность ФФА можно отметить развитие неярко выраженного фиброзирования волосяных фолликулов и преимущественное поражение пушковых и промежуточных волос [7].
Дифференциальная диагностика
При проведении дифференциальной диагностики ФФА с другими вариантами рубцовых алопеций необходимо учитывать в первую очередь особенности локализации очагов рубцовой атрофии при данной патологии. Для ФФА характерна лентовидная потеря волос в лобно-теменной и височной областях, сопровождающаяся истончением бровей. В сомнительных случаях требуется патоморфологическое исследование из очага поражения.
Для декальвирующего фолликулита — варианта первичной рубцовой алопеции характерно формирование очагов алопеции в результате слияния папуло-пустул, что сопровождается более яркими воспалительными явлениями в пораженной области. В сложных случаях возможно проведение гистологического исследования, подтверждающего нейтрофильный характер патологического процесса.
Для верификации тракционной алопеции важное значение имеют указание в анамнезе на ношение стягивающих причесок (африканские косички, тугие укладки, капсульное наращивание волос и др.). При длительном тракционном воздействии на волосяные фолликулы возможно формирование рубцовой атрофии кожи, которая в этом случае имеет специфическую локализацию, соответствующую участкам натяжения. Для дерматоскопической картины характерны явления атрофии при отсутствии признаков активности патологического процесса: перифолликулярной эритемы и гиперкератоза.
Наиболее часто ФФА необходимо дифференцировать с андрогенетической алопецией (АГА), особенно с лобно-височным вариантом потери волос. Это связано с общностью локализации патологического процесса при данных патологиях в лобно-теменной и височной областях. Для клинической картины ФФА характерны умеренные проявления фиброза кожи, что в некоторой степени может наблюдаться и при длительно текущей АГА со значительной потерей волос. В постановке диагноза помогает дерматоскопия с выявлением признаков рубцового характера процесса. В сомнительных случаях показано патоморфологическое исследование.
Прогрессирующая лентовидная форма потери волос характерна и для офиазиса — варианта гнездной алопеции, при котором облысение проявляется в лобно-теменной зоне роста волос. При этом потеря волос может включать околоушные области и затылок. Для дерматоскопической картины гнездной алопеции, в отличие от рубцовой, характерно сохранение рисунка кожи и визуализация устьев волосяных фолликулов, а также присутствие других маркеров, характерных для данной патологии: обломанные дистрофичные волосы в виде восклицательного знака, желто-коричневые перипилярные точки, а также черные точки кадаверизированных волос.
Лечение
На данный момент не существует эффективного метода лечения заболевания, позволяющего улучшить отсроченный прогноз. Стабилизация очагов возможна под действием топических глюкокостероидов (ГКС) средней и высокой степени активности, применяемых наружно в форме мази или внутриочагово в виде инъекций. Некоторые авторы [7] отмечают положительный эффект при лечении блокаторами 5α-редуктазы (финастерид, дутастерид), что косвенно указывает на роль избытка андрогенов в развитии заболевания.
Приводим наше наблюдение 1
На прием к трихологу в Московский научно-практический центр дерматовенерологии и косметологии обратилась пациентка К., 64 лет, с жалобами на выпадение и поредение волос, повышение границ роста волос на лбу, висках на 1,5—2 см, углубление лобно-височных залысин. Считает себя больной в течение 3 лет. Развитие заболевания связывает с нарушением функции щитовидной железы. Пациентка в течение 7 лет наблюдается у эндокринолога с диагнозом: хронический аутоиммунный тиреоидит и получает заместительную гормональную терапию (левотирокс натрия в дозе 50 мкг/сут). Из других сопутствующих заболеваний отмечает метаболический синдром, хронический гастрит в стадии ремиссии. За медицинской помощью к трихологу пациентка обратилась впервые.
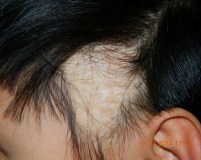
При осмотре отмечена рецессия лобно-теменной границы роста волос, ее неровность, углубление лобно-височных залысин, в зоне рецессии — множественные мелкие очаги рубцовой алопеции с явлениями перифолликулярной эритемы и гиперкератоза, захватывающие около 5 см (рис. 1, а, б). При потягивании волосы не выпадают. Наблюдается истончение бровей, преимущественно латеральной части. Ресницы, волосы на коже туловища и конечностей сохранены. Ногтевые пластины не изменены. Субъективных ощущений не отмечает.

Рис. 1. Пациентка К., 64 года. а — рецессия лобно-теменной границы роста волос; б — углубление лобно-височных залысин. Перифолликулярная эритема и гиперкератоз в очагах поражения.
При дерматоскопии выявлены сглаженность кожного рисунка в очагах поражения, слабая визуализация устьев волосяных фолликулов, сохраненные волосы с явлениями перифолликулярной эритемы и фолликулярного кератоза (рис. 2).

Рис. 2. Дерматоскопические признаки: утрата устьев большей части волосяных фолликулов, перифолликулярная эритема и гиперкератоз вокруг сохраненных волос.
Результаты лабораторного обследования показали повышение тиреотропного гормона (ТТГ) до 24,04 мкМЕ/мл (норма до 4,2 мкМЕ/мл), а также уровней триглицеридов и общего холестерина в биохимическом анализе крови. Показатели общего анализа крови, инсулин, лютеинизирующий, фолликулостимулирующий гормоны, кортизол, прогестерон, тестостерон, эстрадиол — в пределах референтных значений.
В связи с повышением уровня ТТГ больная консультирована эндокринологом (суточная доза левотироксина натрия была увеличена до 75 мкг/сут), даны рекомендации по коррекции дислипидемии.
На основании клинико-анамнестических данных и дерматоскопической картины пациентке поставлен диагноз: фронтальная фиброзная алопеция. Проведено наружное лечение 0,05% кремом клобетазола пропионата 2 раза в сутки ежедневно на очаги алопеции в течение 1 мес. По истечении этого срока при контрольном осмотре отмечена положительная динамика со стороны кожного процесса: произошла стабилизация существующих очагов рубцовой алопеции, разрешилась перифолликулярная эритема и гиперкератоз.
Заключение
Нам не удалось найти подробное описание клинического наблюдения ФФА в отечественной литературе. Недостаточная освещенность данной патологии, по-видимому, обусловливает затруднения при постановке диагноза у профильных специалистов. Имеется больше сведений за то, что ФФА — это неклассическая форма ФПЛ с дебютом заболевания в период постменопаузы и особой локализацией участков рубцовой алопеции в лобно-височной зоне. Редукция лобно-теменной границы роста волос и углубление лобно-височных залысин с формированием более светлой и глянцевой полосы кожи вдоль передней линии роста волос формируется постепенно, в течение нескольких лет. Значительную помощь в диагностике состояния оказывает дерматоскопия зоны, вовлеченной в патологический процесс; благодаря данному неинвазивному методу можно не только уточнить рубцовый характер алопеции, но и косвенно оценить активность патологического процесса, а также контролировать лечение. Особенностью описанного клинического наблюдения является его сочетание с патологией щитовидной железы (ХАИТ). Основной целью лечения рубцовых алопеций служат стабилизация очагов воспаления и ограничение зоны необратимой потери волос, в связи с чем особую важность приобретает ранняя диагностика и нозологически правильная квалификация состояния.
1 Наблюдение было представлено на секции «Редкие и атипичные дерматозы» в рамках VII Международного форума дерматовенерологов и косметологов 20.03.04.
Рубцовая алопеция – это облысение, вызванное необратимой деструкцией волосяных фолликулов. Сопровождается образованием участков потери волос, зудом, шелушением, эритемой, болезненностью кожи в очагах, высыпаниями (пустулами, эрозиями, чешуйками, корочками). Диагноз подтверждается данными осмотра, трихоскопии, гистологического анализа биоптата, лабораторных тестов. Лечение может быть консервативным (системная антибактериальная, иммуносупрессивная терапия, внутриочаговые инъекции ГКС, озонотерапия) или хирургическим (пересадка волос).
МКБ-10


Общие сведения
Рубцовые алопеции (РА) включают большую группу различных по своей природе поражений кожи головы, сопровождающихся стойкой потерей волос вследствие гибели волосяных фолликулов (ВФ). Различные их формы диагностируются у 3,2% трихологических пациентов или в 7,3% случаев выпадения волос. Женское население страдает рубцовыми алопециями в 2,6 раз чаще, чем мужское. Средний возраст дебюта у мужчин приходится на 36 лет, у женщин – на 43 года. Клиническая значимость рубцовых алопеций в современной трихологии связана с их необратимостью и ограниченностью возможностей терапевтического лечения.

Причины
Рубцовая алопеция вызывается множеством различных причин наследственного и приобретенного характера. Генетически детерминированные формы связаны с такими врожденными заболеваниями, как аплазия кожи, эктодермальная дисплазия, буллезный эпидермолиз, ихтиоз, невус сальных желез и др.
Приобретенные рубцовые алопеции могут развиться на фоне иммунопатологических, инфекционных, опухолевых процессов, повреждений кожи головы Необратимая гибель волосяных фолликулов с их замещение фиброзной тканью вызывается следующими группами причин:
- Болезни соединительной ткани: дискоидная красная волчанка (ДКВ), склеродермия.
- Инфекции кожи головы: стафилодермии, микозы (фавус), фолликулиты (келоидный, некротический), лейшманиоз.
- Физические факторы и травмы: химические и термические ожоги, ранения головы, патомимия, лучевой дерматит.
- Неопластические процессы:базалиома кожи головы, раковые метастазы, лимфома.
- Гранулематозные процессы: туберкулез, саркоидоз кожи.
- Другие дерматозы: плоский волосяной лишай, амилоидоз кожи.
Патогенез
Большое разнообразие клинических форм рубцовой алопеции обусловливает различие в механизмах повреждения волосяных фолликулов (ВФ). Однако во всех случаях по тем или иным причинам происходит разрушение волосяных луковиц и их замещение фиброзной тканью. При первичных формах РА ведущая роль отводится воспалению в пилосебацейном юните (комплексе, образованном стержнем волоса, волосяной луковицей, мышцей, поднимающей волос и сальной железой), которое приводит к деструкции этих структур, а также фолликулярных стволовых клеток.
Воспаление запускается антигенными триггерами и носит иммуноопосредованный характер, что подтверждается обнаружением IgM в дермальных слоях, а также макрофагов, клеток Лангерганса и Т-лимфоцитов в перифолликулярных воспалительных инфильтратах. Жизнеспособность волосяного фолликула утрачивается невозвратно, вместо него формируется рубцовая ткань. Рост волос на пораженном участке кожи головы не возобновляется.

Классификация
По своему происхождению рубцовые алопеции делятся на наследственные и приобретенные. Последние могут быть первичными и вторичными:
1. Первичные ‒ поражение ВФ происходит изолированно, остальные дермальные структуры интактны. В зависимости от характеристик воспалительного инфильтрата первичные рубцовые алопеции подразделяются на:
- лимфоцитарные: псевдопелада Брока, волчанка, фолликулярный плоский лишай, центральная центробежная рубцовая алопеция (ЦЦРА), фолликулярный шиповидный декальвирующий кератоз;
- нейтрофильные: декальвирующий фолликулит, перифолликулит Гофмана, рубцующая себорейная экзема;
- смешанные: келоидный и некротический фолликулит, пустулезный дерматоз кожи головы, келоидные акне задней поверхности шеи.
2. Вторичные РА – волосяные фолликулы поражаются вместе с другими структурами кожи в результате аутоиммунного, инфекционного воспаления, неопластических процессов, травм.
Симптомы рубцовых алопеций
Плоский волосяной лишай
На фолликулярный красный плоский лишай (КПЛ) приходится примерно 40% всех случаев рубцовой алопеции. Участки выпадения волос разного размера (изолированные или сливные) чаще локализуются в области темени. Пациенты жалуются на болезненность, зуд и жжение кожи головы в очагах облысения. Иногда в них сохраняются единичные волосы или пучки волос. В активной стадии обнаруживается перифолликулярное шелушение и эритема. Алопеция может сочетаться с другими проявлениями КПЛ.
Фронтальная фиброзная алопеция (ФФА)
Данный вариант рубцовой алопеции характерен для женщин постменопаузального возраста. Часто выпадению волос на голове предшествует билатеральная потеря бровей или появление желтоватых папул на лице. При ФФА лобно-теменные границы роста волос постепенно смещаются кзади, оставляя полосы атрофичной бледной кожи, сквозь которую просвечивает венозный рисунок. Формируются лобно-височные залысины по мужскому типу. Иногда выпадают волосы на лобке и в подмышечных впадинах. Прогрессирование ФФА медленное.
Дискоидная волчанка
ДКВ представляет собой хронический аутоиммуный дерматоз, сопровождающийся рубцовой алопецией. В половине случаев поражение кожи головы предшествует другим клиническим проявлениям, а у 11-20% пациентов остается единственным признаком дискоидной волчанки.
Сначала на коже головы появляются зудящие красноватые пятна, покрытые чешуйками. На внутренней стороне чешуек расположены роговые шипики, исходящие из устьев фолликулов. Со временем эритема сменяется атрофией и депигментацией кожи, исчезновением устьев ВФ. У части пациентов возможна спонтанная ремиссия.
Псевдопелада Брока
При псевдопеладе Брока чаще поражается теменная область. Участки облысения представляют собой бляшки овальной или круглой формы до 1,5 см в диаметре. Кожа в очагах, лишенных волос, гладкая, здорового цвета. Отмечается незначительный зуд и гипестезия скальпа. Мелкие бляшки могут сливаться в обширные рубцовые очаги.
Декальвирующий фолликулит
Относится к гнойным фолликулитам, вызванным золотистым стафилококком. Начинается с появления на коже головы мелких, болезненно зудящих папул и пустул. Впоследствии несколько точечных пустул сливаются в микроабсцессы. На месте вскрывшихся гнойников образуются корки, а затем формируются участки рубцовой алопеции. Декальвирующий фолликулит постепенно, но неуклонно прогрессирует.
Перифолликулит Гофмана
Абсцедирующий (подрывающий) фолликулит манифестирует с образования фолликулярной пустулы на коже затылка или темени. Вскоре пустула превращается в болезненный флюктуирующий инфильтрат, из которого при надавливании выделяется гнойный экссудат. При острых неосложненных формах перифолликулита Гофмана развивается нерубцовая алопеция. Затяжное течение сопровождается формированием гипертрофических рубцов и алопеции рубцового типа.
Муцинозная алопеция
Фолликулярный муциноз также относится к алопециям, которые могут приводить как к рубцовой, так и нерубцовой потере волос. Обычно поражается голова, реже – брови. Заболевание характеризуется появлением розово-красных шелушащихся бляшек. Из расширенных устьев ВФ при надавливании выделяется прозрачная жидкость. В очагах утраты волос отмечается зуд, нарушение чувствительности, ангидроз.
Осложнения
Рубцовые алопеции приводят к формированию стойкого косметического дефекта, поскольку волосы утрачиваются безвозвратно. Некоторым больным серьезный дискомфорт причиняет зуд кожи, болезненность гнойников, насыхание корок, неприятных запах, исходящий от кожи головы. Эти обстоятельства, а также неуклонное прогрессирование облысения, отсутствие радикального лечения становятся причиной депрессий, социальной самоизоляции и даже суицидальных мыслей.
Некоторые виды рубцовой алопеции могут осложняться злокачественными процессами. Так, возможна трансформация дискоидной волчанки в плоскоклеточную карциному с высоким риском метастазирования (31%) и летального исхода (10,5%). Фолликулярный муциноз может предшествовать грибовидному микозу, лимфогранулематозу.
Диагностика
В диагностике рубцовых алопеций используются общеклинические и специальные исследования. Общие методы включают подробное изучение анамнеза, сопутствующих нарушений и факторов риска, лабораторные анализы крови, консультации ревматолога, иммунолога, онкодерматолога. Для оценки трихологического статуса проводится:
- Осмотр трихолога. При визуальном осмотре выявляются участки поредения/выпадения волос, кожа в пораженных очагах блестящая, устья ВФ не выражены. Также производится осмотр бровей, ногтевых пластин, волосяного покрова в подмышечной и лобковой области.
- Трихологические тесты. Тест натяжения положительный, по краю очагов определяются анагеновые волосы. Для получения дополнительных сведений выполняется обзорная фотосъемка, оценка выпадения волос при мытье головы.
- Трихоскопия. Дерматоскопическая картина при различных видах рубцовой алопеции имеет свои специфические признаки. Общие черты: гипопигментированные очаги рубцевания, в которых отсутствуют фолликулярные отверстия, перифолликулярная эритема и шелушение по периферии.
- Биопсия кожи. Гистология биоптатов из очагов алопеции обнаруживает отсутствие сальных желез и фолликулов. На их месте видны очаги склерозирования дермы. Этот метод является наиболее ценным для подтверждения рубцовой алопеции.
- Лабораторные тесты. Для выявления причин алопеции проводится общее и биохимическое исследование крови, гормональные анализы (тестостерон общий и свободный, ДГЭА), реакция Вассермана. Осуществляется культуральное исследование отделяемого пустул на S. aureus, микроскопическое исследование и посев соскобов кожи головы на грибы.
Дифференциальная диагностика
Разные формы рубцовых алопеций дифференцируют друг с другом, а также с другими нозологиями, сопровождающимися выпадением волос:
- нерубцовыми формами алопеции: гнездной, андрогенной, диффузной телогеновой, тракционной;
- трихотилломанией;
- себорейным дерматитом;
- псориазом кожи головы;
- микозами ВЧГ.

Лечение рубцовой алопеции
Основной целью терапии является устранение субъективных жалоб, замедление или стабилизация патологического процесса. При рубцовых алопециях применяют комбинацию системной и наружной терапии, в некоторых случаях прибегают к хирургическому лечению:
- Системная фармакотерапия. Включает назначение глюкокортикостероидов, противомикробных, антималярийных средств. При устойчивости к лечению в некоторых случаях используют ретиноиды внутрь.
- Местная терапия. Пациентам рекомендуют нанесение топических стероидов, нестероидных кремов (ингибиторы кальциневрина), по показаниям – антибактериальных мазей. Осуществляют внутрикожные инъекции ГКС, кислородно-озоновой смеси. Возможно проведение ПУВА-терапии.
- Трансплантация волос. Хирургическая коррекция рубцовых алопеций осуществляется как путем пересадки отдельных здоровых волосяных фолликулов из донорских зон, так и лоскутным методом. По желанию пациента с косметической целью может быть выполнена трихопигментация.
Прогноз и профилактика
Выпадение волос при рубцовых алопециях необратимо. При раннем начале терапии этот процесс можно приостановить, однако в некоторых случаях медленная потеря волос продолжается, несмотря на предпринимаемые меры. Пациенты с РА должны быть осведомлены о прогнозе заболевания и невозвратной потере волос.
Профилактика рубцового облысения направлена на своевременное лечение инфекций кожи головы, предупреждение ожоговых травм, поддержание ремиссии системных заболеваний. При правильном уходе за кожей головы, купировании воспалительных процессов можно избежать рецидивов основного заболевания и замедлить прогрессирование рубцовой алопеции. В косметических целях рекомендуется ношение париков, шиньонов, шляп.
1. Первичная рубцовая алопеция: случай из практики/ Тихоновская И.В., Мяделец В.О.// Вестник ВГМУ. – 2013. – Т. 12, №2.
2. К вопросу о рубцовых алопециях (обзор)/ Бакулев А.Л., Тальникова Е.Е.// Саратовский научно-медицинский журнал. – 2020.
3. Современные подходы к лечению рубцовых алопеций/ Воронкова М.В., Иванов О.Л., Кошелева И.В., Мареева Е.Б.// Российский журнал кожных и венерических болезней. – 2012.
Атрофодермия – вариант атрофии кожи, включающий в себя ряд заболеваний, в основе которых лежат дегенеративно-атрофические процессы в эпидермисе и дерме. Заболевание обладает тенденцией к затяжному течению, не имеет гендерной составляющей, внесезонное. Клиника каждой патологии, входящей в группу атрофодермии, специфична; общей чертой является образование на кожных покровах атрофических очагов. В диагностике решающее значение принадлежит гистологическому исследованию биоптата кожи. Лечение симптоматическое (витаминотерапия, физио- и бальнеотерапия), прогноз благоприятный. В течении атрофодермии есть онкологический вектор.
Общие сведения
Атрофодермия – несколько редко встречающихся хронических патологий, имеющих в своей основе комплекс дистрофических изменений кожи, занимающих промежуточное положение между классической атрофией кожи и классической склеродермией. Они могут быть врождёнными и приобретёнными, симптоматическими или выступать в качестве самостоятельного заболевания. Причины и механизм развития атрофодермии являются предметом исследования дерматологии на протяжении столетия, но до конца не выяснены и сегодня. Например, червеобразная атрофодермия была описана в конце XIX столетия при изучении фолликулярного кератоза бровей (надбровной эритемы Унна), как исход этого заболевания. Сетчатая атрофодермия известна под названием пойкилодермии Якоби с 1906 года (сетчатая эритематозная атрофодермия Мюллера, эритематозно-атрофическая пойкилодермия Милиана—Перена, атрофический дерматит Глюка, синдром Томсона, синдром Ротмунда). Ограниченная атрофодермия Пазини-Пьерини впервые описана в 1875 году, а невротическая атрофодермия - в 1864 английским хирургом Педжетом.
Клиническая картина атрофодермии в каждом отдельном случае имеет свои особенности. Поскольку точно этиология заболевания не установлена, лечение симптоматическое. Актуальность связана с возможностью перерождения пойкилодермического процесса в злокачественное новообразование.

Причины атрофодермии
Атрофодермия возникает из-за нарушения питания всех слоёв кожи в результате точно не установленных причин. Дерматологи считают, что в основе сетчатой атрофодермии (пойкилодермии) лежат сосудистые расстройства - запустевание, сужение просвета сосудов, питающих кожу - нейроэндокринного или инфекционно-токсического характера (радиационное облучение, УФО, системные дерматозы).
Червеобразная атрофодермия появляется вследствие изменения трофики кожи, деструкции её желёз из-за эндокринно-вегетативных расстройств (нарушение синтеза витамина А, сахарный диабет). Нейротическая атрофодермия – результат нарушений в центральной и периферической нервной системах, приводящих к расстройству обменных процессов (полиневриты, повреждение нерва). Ограниченная атрофодермия Пазини-Пьерини имеет в своей основе сочетание всех вышеперечисленных причин на фоне резкого ослабления общего и местного иммунитета.
Классификация атрофодермии
Классификация атрофодермии – это, скорее, количественная расшифровка заболеваний, входящих в её группу. Различают:
- Атрофодермия червеобразная – заболевание молодых, основным элементом является симметрично расположенная на щеках фолликулярная пробка с исходом в мелкий атрофический рубчик. Такая сетчатая «изъеденность» кожи напоминает кору дерева или медовые соты.
- Атрофодермия идиопатическая Пазини-Пьерини – редкое заболевание, поражает преимущественно молодых женщин. Локализуется на туловище. Первичный элемент - овальное пятно, западающее в центре, которое трансформируется в бляшку, а затем в ограниченный очаг атрофии.
- Атрофодермия невротическая – поражается кожа конечностей, нарушается трофика тканей с появлением очагов атрофо-дистрофии, истончением ногтей и выпадением волос.
- Атрофодермия сетчатая (пойкилодермия) – заболевание вне возраста и пола. Локализуется чаще всего на открытых участках кожи в виде эритемы с исходом в пигментированный очаг атрофии.
Симптомы атрофодермии
Клиника атрофодермии индивидуальна для каждого заболевания, входящего в группу этой патологии. Червеобразная атрофодермия имеет самую характерную клиническую картину: у молодых людей на щеках появляются симметрично расположенные мелкие (1-3 мм), западающие дефекты кожи причудливых очертаний глубиной до 1 мм. Это – деформированные фолликулы, заполненные, как правило, сальными пробками. Они сливаются, образуют пересекающиеся «волны», «линии», «ячейки», которые, вместе с участками нормальной кожи между ними напоминают рисунок коры дерева, изъеденной червяками, или медовых сот. С возрастом симптомы сглаживаются.
Клиника идиопатической формы напоминает ограниченный очаг поверхностной склеродермии, он вдавлен в окружающую здоровую кожу, небольшого размера (до 2 см), овальной формы, мягкий при пальпации, телесного цвета, единичный или множественный, имеет тенденцию к слиянию с образованием фестончатых форм. Располагается на животе или спине.
Невротическая форма характеризуется поражением пальцев рук и ног: кожа лоснится, напряжена, кажется, что при сгибании кисти или стопы она «лопнет», кожные покровы приобретают синюшный оттенок, как при акроцианозе, из-за недостаточного капиллярного кровоснабжения. Со временем, питание данного участка кожи практически прекращается, она становится мертвенно-бледной, истончается, в очаге атрофии наблюдаются прозрачные ногтевые пластинки и выпадение волос.
Пойкилодермия, или сетчатая атрофодермия, располагается на открытых участках кожи, в зоне декольте. Визуально выглядит, как пятнистая поверхность кожи из-за чередования атрофических, пигментированных пятен с депигментированными. Возможна трансформация в меланодермию, грибовидный микоз.
Диагностика и лечение атрофодермии
Диагностируется атрофодермия на основании клинических проявлений и результатов гистологических исследований. Потоморфологическая картина каждой патологии индивидуальна. Дифференцируют заболевание с парапсориазом, склеродермией, дерматмиозитом, лучевыми дерматитами, грибовидным микозом, меланозом, кератозом Сименса, синдромом Базекса, надбровной ульэритемой, ветрянкой, вульгарными угрями. Основа дифференциальной диагностики - клиника в сочетании с результатами биопсии кожи.
Лечение заключается в санации очагов хронической инфекции, в первую очередь, туберкулёза, сифилиса. Необходима эффективная терапия длительно существующих соматических заболеваний (сахарный диабет, заболевания щитовидной и паращитовидной железы, ревматизм, ожирение). Симптоматически применяют витаминотерапию (витамин А, наружно и внутрь, поливитамины), средства, улучшающие трофику тканей (декспантенол), препараты железа, диазепам. Эффективны тепловые процедуры, дермабразия, ванны с отрубями, морские, радоновые ванны; грязелечение (Крым, Нафталан), массаж и занятия физкультурой для улучшения питания кожи.
Профилактика атрофодермии заключается в приоритете здорового образа жизни. Прогноз благоприятен для жизни. При пойкилодермии необходимо обязательное наблюдение у дерматолога из-за возможности перерождения в ретикулосаркоматоз.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Шрамы, или рубцы: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Шрам, или рубец – это видимое, пальпируемое изменение кожи, образовавшееся после заживления ран и представляющее собой грубую соединительную ткань, в которой отсутствуют волосяные фолликулы и потовые железы.
Рубец проходит несколько стадий формирования.
1-я стадия – воспаление и эпителизация. Ее продолжительность составляет от недели до 10 дней - края раны сближаются за счет образования грануляционной ткани.
Если в этот период не произошло инфицирования или повторного травмирования раны, а также если повреждение кожи не было слишком глубоким, то на месте травмы появится еле заметный шрам.
2-я стадия – формирование «молодого» рубца. Она может длиться до месяца с момента травмы. «Молодой» рубец имеет ярко-розовый цвет и легко растягивается. Начинают образовываться новые коллагеновые и эластиновые волокна.
3-я стадия – формирование «зрелого» рубца. Ее продолжительность – до трех месяцев. В это время волокна коллагена и эластина организуются в пучки, кровоснабжение рубца снижается и он становится менее ярким.
4-я стадия – окончательное созревание рубца, которое происходит примерно через год после получения травмы. Рубец становится плотным и бледным (по сравнению с окружающей кожей) – это объясняется избыточным натяжением коллагеновых волокон и очень малым количеством кровеносных сосудов в зоне рубца.
Разновидности шрамов (рубцов)
Деление рубцов происходит по признаку их соответствия уровню поверхности кожи.
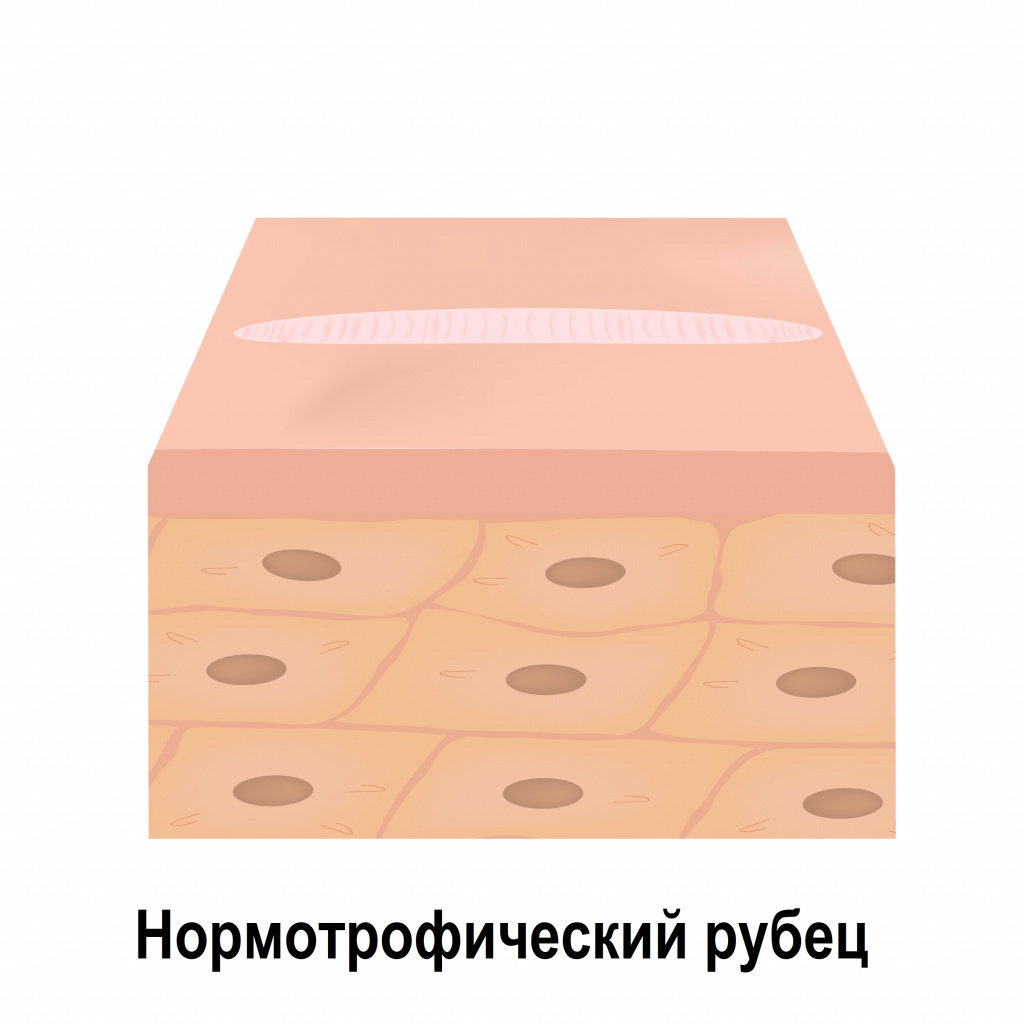
Нормотрофические рубцы расположены вровень с поверхностью окружающей их кожи. Они, как правило, белесые, плоские и не выходят за края повреждения.
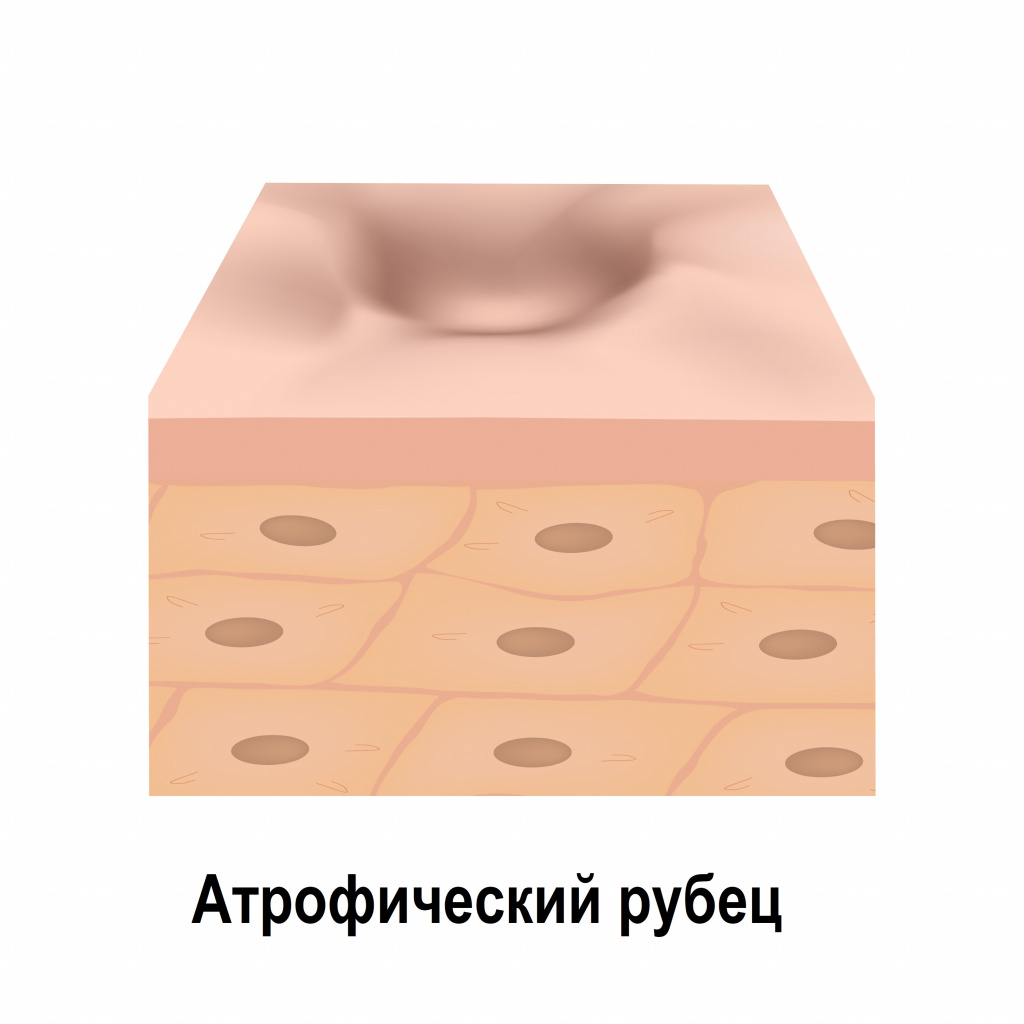
Атрофические рубцы расположены ниже уровня окружающей здоровой кожи, что объясняется недостатком в них коллагеновых и эластиновых волокон. К таким рубцовым изменениям относятся, например, стрии (растяжки), последствия ветряной оспы и рубцы постакне.
Гипертрофические рубцы выступают над поверхностью кожи, но не выходят за границы раны. Их цвет совпадает с цветом окружающей кожи или немного розовее. К гипертрофическим рубцам относятся и келоиды - рубцы, склонные к постоянному росту, который сопровождается зудом, болезненностью и жжением. Они сильно возвышаются над поверхностью кожи, выходят за границы раны, могут быть красными, бордовыми или синюшными, что объясняется их богатым кровоснабжением.
Возможные причины появления шрамов
Шрамы могут остаться на коже после любой травмы, проникающей в дермальный слой, – гнойного воспаления, глубокого разреза (в том числе после хирургического вмешательства), термического или химического ожога, воздействия радиации.
Рубцовые изменения кожи формируются после некоторых заболеваниях кожи и подкожной жировой клетчатки, например, после акне и демодекоза.
Особую группу составляют пациенты с дисплазией соединительной ткани. Патологическое рубцевания в виде гипертрофических и келоидных рубцов, стрий, широких атрофических рубцов по типу «папиросной бумаги» объясняется у них особенностью коллагенообразования.
К каким врачам обращаться при появлении шрама
Коррекцией рубцовых деформаций кожи занимаются дерматокосметологи, лазеротерапевты и хирурги.
Диагностика и обследования при появлении рубцов
Для выбора тактики лечения врач проводит осмотр рубцовой ткани, выясняет «возраст» шрама и обстоятельства, при которых была получена травма - резаные раны заживают более гладко, размозженные, рубленные и рваные заживают с худшим прогнозом.
Инструментальная диагностика требуется в тех случаях, когда необходимо определить состояние подлежащих тканей.
Исследование мягких тканей для выявления патологических изменений и диагностики новообразований.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперкератоз – это аномальное утолщение верхнего слоя кожи (эпидермиса) в результате избыточной инсоляции, воздействия химических веществ, частого трения или давления. Кроме того, гиперкератоз может возникать на фоне некоторых заболеваний.
Утолщение кожи происходит в роговом слое эпидермиса, который является конечной точкой процесса дифференцировки кератиноцитов - клеток, содержащих белок кератин. Именно в роговом слое кератиноциты теряют воду и ядро и превращаются в чешуйки рогового слоя – корнеоциты.
При гиперкератозе происходит ускоренная дифференцировка кератиноцитов, а физиологическое слущивание роговых чешуек с поверхности кожи, наоборот, замедляется.
Разновидности гиперкератоза
В зависимости от происхождения выделяют приобретенный и наследственный гиперкератоз.
По клиническим проявлениям.
- Мозоли – часто встречающаяся разновидность гиперкератоза. Различают несколько видов мозолей, но все они появляются вследствие утолщения кожи в местах, наиболее подверженных механическому воздействию. Причем такое изменение кожи может быть связано как с усиленными физическими нагрузками, так и с различными хроническими заболеваниями, что характерно для пожилых пациентов.
- Роговая (тилотическая) экзема проявляется гиперкератозом ладоней и подошв.
- Псориаз - аутоиммунное воспалительное заболевание, при котором на коже формируются гиперкератотические чешуйчатые бляшки.
- Актинический кератоз обычно представлен небольшими красноватыми чешуйчатыми выпуклостями, которые появляются после избыточной инсоляции. Актинический кератоз – серьезное состояние с высокой вероятностью озлокачествления и требует обязательной консультации врача.
- Себорейный кератоз характеризуется маленькими коричневыми или черными пятнами, обычно локализующимися на лице, шее, плечах и спине. Это одно из наиболее распространенных доброкачественных новообразований кожи у взрослых.
- Фолликулярный гиперкератоз («гусиная кожа») характеризуется закупоркой устьев фолликулов ороговевшими клетками эпидермиса.
- Эпидермолитический гиперкератоз - редкое наследственное заболевание, которое проявляется сразу при рождении. Новорожденные имеют красноватую кожу, иногда покрытую небольшими волдырями.
Гиперкератоз кожи может возникнуть у людей, которые пренебрегают регулярными процедурами по уходу за кожей, в результате чего отмершие клетки рогового слоя скапливают и формируют кератомы – доброкачественные новообразования.
Наша кожа постоянно подвергается воздействию неблагоприятных внешних факторов, таких как хлорированная вода и моющие средства, УФ-излучение. В результате повреждается защитный липидный слой кожи, и влага начинает интенсивно испаряться с ее поверхности, а корнеоциты теряют способность к физиологическому слущиванию.
При сахарном диабете гиперкератоз становится следствием нарушения обмена веществ и ухудшения микроциркуляции кожи.
Ношение тесной или неудобной обуви, особенно при плоскостопии, врожденных патологиях стоп, ожирении, может стать причиной утолщение кожи на стопах.
Развитию гиперкератоза шейки матки (лейкоплакии) способствует вирус папилломы человека.
Причиной гиперкератоза может стать хроническое грибковое поражение, а также опоясывающий лишай.
Считается, что симптомы утолщения и сухости кожи могут быть вызваны дефицитом витаминов А, Е, D и С.
Гиперкератоз нередко становится следствием недостатка гормона эстрогена у женщин в период менопаузы.
Заболевания и состояния, при которых развивается гиперкератоз
- Сахарный диабет.
- Ожирение.
- Плоскостопие.
- Ихтиоз.
- Псориаз.
- Экзема.
- Менопауза.
- Грибковое поражение кожи.
- Опоясывающий лишай.
- Эритродермия.
- Атопический дерматит.
- Себорейный кератоз.
Чаще всего за первой консультацией по поводу утолщения кожи обращаются к врачу-дерматологу. После тщательного осмотра, сбора жалоб, выяснения медицинской и семейной истории пациента, проведения лабораторных и инструментальных исследований может потребоваться консультация врача-эндокринолога , врача-онколога , врача-инфекциониста.
Диагностика и обследования при утолщении кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики помогут установить причину гиперкератоза.
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных процессов в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

