Зиртек или эриус при атопическом дерматите у
Обновлено: 19.04.2024
В.Р. Воронина, врач-дерматовенеролог, к. м. н., ГБОУ ВПО «Российский национальный исследовательский университет им. Н.И. Пирогова», Обособленное структурное подразделение - Научно-исследовательский клинический институт педиатрии им. академика Ю.Е. Вельтищева
Сокращения: ТГКС - топические глюкокортикостероиды, ТИК - топические ингибиторы кальциневрина, АтД - атопический дерматит
Ключевые слова: атопический дерматит, наружная терапия, базовая терапия, топические глюкокортикостероиды, топические ингибиторы кальциневрина
Key words: atopic dermatitis, topical treatment, basic treatment, topical corticosteroids, topical calcineurin inhibitors
Атопический дерматит (АтД) - мультифакторное заболевание кожи, возникающее, как правило, в раннем детском возрасте у лиц с наследственной предрасположенностью к атопическим заболеваниям, имеющее хроническое рецидивирующее течение, возрастные особенности локализации и морфологии очагов воспаления, характеризующееся кожным зудом, обусловленное гиперчувствительностью как к аллергенам, так и к неспецифическим раздражителям [1, 2]. Заболевание в типичных случаях начинается в раннем детском возрасте и значительно нарушает качество жизни больного и членов его семьи. Распространенность среди детского населения составляет до 20%, тогда как у взрослых достигает только 1-3% [2]. Лечение АтД должно быть комплексным и патогенетически обоснованным, включающим элиминационные мероприятия, диету, гипоаллергенный режим, местную и системную фармакотерапию, обучение больного и членов его семьи [3]. Наружная терапия является абсолютно необходимой для достижения улучшения состояния и должна проводиться дифференцированно с учетом изменений кожи, мультифакторного генеза заболевания (интегральный подход) [4, 5].
При назначении терапии следует включать:
Всем больным АтД вне зависимости от тяжести, распространенности, остроты кожного процесса, наличия или отсутствия осложнений назначаются средства базового ухода за кожей. Базовая терапия должна включать рациональный уход за кожей, направленный на восстановление нарушенной функции кожного барьера путем использования смягчающих и увлажняющих средств, средств для очищения кожи, а также выявление и устранение контакта со специфическими и неспецифическими триггерами [5].
Купание ребенка с АтД является необходимой процедурой, позволяющей очистить кожу от нанесенных ранее слоев препаратов, слущивающихся чешуек эпидермиса, корок. Очищение кожи позволяет достигнуть непосредственного контакта лекарственного средства с кожей. Исключением является наличие очагов выраженного мокнутия, вторичного инфицирования кожи. В этот период целесообразно воздержаться от принятия ванной, общего душа в течение нескольких дней, для того, чтобы избежать диссеминации инфекции. Далее купание можно проводить ежедневно, соблюдая комфортную для малыша температуру воды. Вода для купания должна быть 35-36 градусов и желательно дехлорированной (отстаивание воды в течение 1-2 часов). Один-два раза в неделю используются не щелочные моющие средства (так называемые синдеты), без использования жестких мочалок. Высушивание кожи проводится промокающими движениями, без травмирующего растирания кожи. После очищения кожи необходимо обработать расчесы, трещины раствором антисептика (фукорцин, зеленка, мирамистин или др.). Это позволяет свести к минимуму риск вторичного инфицирования и возникновения инфекционно-зависимых обострений дерматита, избежать попадания компонентов наружных средств на участки с нарушенной целостностью кожных покровов, ведущее к возникновению неприятных субъективных ощущений в виде жжения и зуда.
Сразу после купания необходимо использование увлажняющих, релипидирующих средств по уходу за кожей. Это позволяет удержать влагу в эпидермисе, исключить пересыхание кожи [6, 7]. Следует избегать нанесения средств косметического ухода за кожей на очаги острого и подострого воспаления. Конкретный препарат и его лекарственная форма подбираются индивидуально на основании предпочтений пациента, индивидуальных особенностей кожи, сезона, климатических условий, а также времени суток.
Общие рекомендации по применению увлажняющих и смягчающих средств согласно федеральным клиническим рекомендациям по лечению атопического дерматита [2]:
Средства с противовоспалительной активностью выбираются в соответствии со стадией воспалительного процесса (табл.) [7,11].
Таблица.
Применение лекарственных форм при различных стадиях атопического дерматита
| Характер воспалительного процесса | Лекарственная форма |
Острое воспаление с мокнутием (фото 1, 2)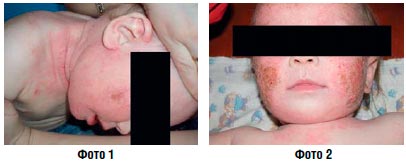 | Примочка Аэрозоль Лосьон Раствор |
Острое воспаление без мокнутия (фото 3)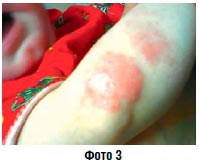 | Водные болтушки Крем Липокрем Паста Аэрозоль |
Подострое воспаление (фото 4, 5)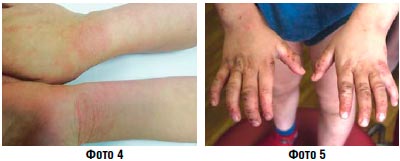 | Крем Липокрем Паста |
Хроническое воспаление (фото 6)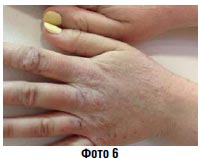 | Мазь Паста Компресс |
Количество топического препарата для наружного применения измеряется согласно правила «длины кончика пальца» (FTU, FingerTipUnit), при этом одна 1 FTU соответствует столбику мази диаметром 5 мм и длиной, равной дистальной фаланге указательного пальца, что соответствует массе около 0,5 г. Этой дозы топического средства достаточно для нанесения на кожу двух ладоней взрослого человека, что составляет около 2% всей площади поверхности тела. Наружные противовоспалительные лекарственные средства необходимо наносить на увлажненную кожу, непосредственно на очаги поражения кожи. Их применение прекращают при разрешении процесса и переходят на базовую терапию. В последнее время рекомендуют метод проактивного лечения: длительное использование малых доз топических противовоспалительных препаратов на пораженные участки кожи в сочетании с применением эмолиентов на весь кожный покров и регулярное посещение дерматолога для оценки состояния кожного процесса [2,12]. Эффективность наружной терапии зависит от трех основных принципов: достаточная сила препарата, достаточная доза и правильное нанесение. При атопическом дерматите с противовоспалительной целью используются топические глюкокортикостероиды, топические ингибиторы кальциневрина, активированный пиритоин цинка. Также возможно использование экстемпоральных мазей, паст, примочек, имеющих в своем составе салициловую кислоту, вазелин, вазелиновое масло, метилурацил, ланолин, нафталан, ихтиол, дерматол, цинк, крахмал, висмут, тальк, борную кислоту, йод, масло оливковое, они обладают комплексным противовоспалительным, кератолитическим, кератопластическим, дезинфицирующим, высушивающим действием.
На сегодняшний день основой местной терапии при обострениях АтД являются топические глюкокортикостероиды (ТГКС). Выбор ТГКС определяется тяжестью течения и обострения. Согласно Европейской классификации (Miller J., Munro D., 1980), выделяют четыре класса данных препаратов в зависимости от их активности. Основные глюкокортикостероидные препараты, рекомендуемые для лечения АтД у детей: гидрокортизон, флутиказона пропионат, мометазона фуроат, гидрокортизона бутират, метилпреднизолона ацепонат. Наружные глюкокортикостероидные препараты наносят на пораженные участки кожи от 1 до 3 раз в сутки, в зависимости от выбранного препарата и тяжести воспалительного процесса. Не рекомендуется разведение официнальных топических препаратов индифферентными мазями, так как такое разведение изменяет концентрацию действующего вещества, но не снижает частоту появления побочных эффектов. Необходимо избегать использования ТГКС высокой активности на кожу лица, область гениталий и интертригинозные участки. Для этих областей обычно рекомендуются ТГКС с минимальным атрофогенным эффектом (мометазона фуроат, метилпреднизолона ацепонат, гидрокортизона-17-бутират). Во избежание резкого обострения заболевания дозу ТГКС следует снижать постепенно. Это возможно путем перехода к ТГКС средствам меньшей степени активности с сохранением ежедневного использования или путем продолжения использования сильного ТГКС, но со снижением частоты аппликаций (интермиттирующий режим) [2, 13]. В ряде клинических исследований было показано, что использование топических ТГКС совместно со смягчающими/увлажняющими средствами позволяет уменьшить курсовую дозу ТГКС [14].
При наличии или подозрении на инфекционное осложнение показано назначение ТГКС, комбинированных с антибиотиками и противогрибковыми средствами (фото 2, 5). Следует учитывать. Что многие комбинированные препараты содержат высокоактивный бетаметазона дипропионат, применение которого у детей нежелательно.
Группа топических ингибиторов кальциневрина (ТИК) включает такролимус и пимекролимус. Фармакологическое действие ТИК обусловлено ингибированием кальциневрина и дальнейшего выделения Т-лимфоцитами и тучными клетками воспалительных цитокинов и медиаторов.
Общие рекомендации по применению ТИК [13]:
Такролимус - наиболее активный представитель топических ингибиторов кальциневрина. Предназначен для лечения АД средней тяжести и тяжелого течения, в том числе стероидрезистентных форм. Многочисленные клинические исследования продемонстрировали, что такролимус обладает эффективностью, сравнимой с таковой сильных ГКС, при этом лишен присущих ГКС побочных эффектов (в частности, не вызывает атрофии кожи) [5]. Показаниями к назначению такролимуса являются среднетяжелое и тяжелое течение АтД в случае резистентности к стандартной терапии. У детей применяется 0,03%-я мазь таролимус. Режим применения - 2 раза в день ежедневно до достижения очищения кожи. Двухкратный режим дозирования должен использоваться не дольше 3 недель, далее мазь наносится однократно. Клинический эффект достигается как правило в течение первой недели. У пациентов, подверженных частым рецидивам заболевания, такролимус необходимо наносить на все обычно поражаемые при обострениях участки кожи 1-2 раза в неделю (перерыв между нанесениями должен составлять 2-3 дня). При возникновении обострения - вновь перейти на режим применения 2 раза в день. Если в течение 6 недель не удается достигнуть улучшения, при переходе на поддерживающий режим дозирования препарата возникает обострение - дальнейшее использование препарата нецелесообразно. Длительность профилактического использования такролимуса - 12 месяцев, затем необходимо провести освидетельствование пациента для принятия решения, продолжать или отменить терапию такролимусом. Во время курса лечения необходимо избегать инсоляции, использовать фотозащитный крем на открытые участки кожи, обрабатываемые мазью такролимус.
Наиболее частые побочные эффекты - покраснение, чувство жжения, усиление зуда на участках обрабатываемых такролимусом. Эти симптомы беспокоят, как правило, в первые дни лечения и разрешаются к концу первой недели. Тяжесть их коррелирует с остротой атопического дерматита. Охлаждение мази в холодильнике перед нанесением и использование увлажняющего средства за 10-15 минут до мази ТИК уменьшает выраженность реакции. Эффекты раздражения кожи можно уменьшить, применяя ацетилсалициловую кислоту внутрь.
Вакцинацию необходимо провести до начала применения мази или спустя 14 дней после последнего использования мази такролимус. В случае применения живой аттенуированной вакцины этот период должен быть увеличен до 28 дней.
Пимекролимус 1%-й крем показан при атопическом дерматите легкого и среднетяжелого течения и может применяться у детей старше 3 месяцев. Однако в ряде стран Европы, США и Канаде пимекролимус разрешен к применению у детей старше 3 лет. Препарат обладает выраженным действием на большинство штаммов Malazessia, что может быть полезно в случаях сенсибилизации к этому грибу [3]. В 2013 году рядом авторов предложен новый алгоритм терапии атопического дерматита легкой и средней тяжести с применением 1%-го крема пимекролимус [13]. При длительно существующем АтД легкой степени тяжести препарат используется дважды в день при появлении первых признаков обострения. Острый АтД легкой и средней тяжести: на протяжении 3-4 дней использование ТКС, с дальнейшим назначением пимекролимуса дважды в день на все пораженные участки до исчезновения симптомов. Предложено проведение поддерживающей терапии длительностью до 3 месяцев 1 раз в день или реже, по усмотрению лечащего врача, на ранее пораженных участках кожи для предотвращения обострений заболевания.
Активированный пиритион цинка (аэрозоль 0,2%, крем 0,2% и шампунь 1%) является нестероидным препаратом, обладающим широким спектром фармакологических эффектов. Может применяться у детей от 1 года, допускается использование на всех участках тела без ограничений по площади. Препарат снижает колонизацию кожи Malassezia furfur, другими грибами, а также S. aureus, участвующими в патогенезе атопического дерматита. Его применение сопровождается уменьшением выраженности кожного зуда, уменьшением степени тяжести и активности кожного процесса, снижением потребности в использовании топических и антигистаминных препаратов. Крем наносят 2 раза в сутки, возможно применение под окклюзионную повязку. Аэрозоль используют в случаях выраженного мокнутия, распыляют с расстояния 15 см 2-3 раза в сутки [2].
Таким образом, современный интегральный подход к терапии АтД включает ступенчатое использование ТГКС, ТИК или других противовоспалительных средств, постоянное использование базовой терапии эмолиентами, бережное очищение кожи, своевременное назначение наружных антисептиков, антибактериальных, противогрибковых препаратов.
ЛИТЕРАТУРА
К терапевту, семейному врачу часто обращаются за помощью пациенты с острыми проявлениями аллергии. Грамотное лечение способствует быстрому купированию симптомов болезни. В дальнейшем таких пациентов следует направлять к специалисту — врачу-аллергологу
К терапевту, семейному врачу часто обращаются за помощью пациенты с острыми проявлениями аллергии. Грамотное лечение способствует быстрому купированию симптомов болезни.

В дальнейшем таких пациентов следует направлять к специалисту — врачу-аллергологу, который проведет обследование, уточнит диагноз и составит индивидуальную программу лечения. Наиболее часто препаратами первой линии в практике терапевта при обращении больных по поводу аллергических заболеваний являются антигистаминные средства.
Антигистамины применяются при классических аллергических заболеваниях, таких, как аллергический ринит, конъюнктивит пыльцевой, бытовой, эпидермальной и грибковой этиологии. Широкое применение нашла данная группа препаратов также при заболеваниях кожи, сопровождающихся зудом (острая и хроническая крапивница, атопический дерматит, контактный дерматит). Обязательно назначают антигистаминные препараты при тяжелых проявлениях аллергии: отеке Квинке, анафилактическом шоке.
Некоторые особенности действия антигистаминов позволяют расширить показания для назначения этих препаратов. Например, супрастин способен проникать через гематоэнцефалический барьер и взаимодействовать с гистаминовыми и мускариновыми рецепторами, что вызывает снижение чрезмерной активности центра чихания в продолговатом мозге и облегчает состояние больных при ОРВИ в первые дни заболевания. Препарат блокирует парасимпатическую стимуляцию назальных желез, уменьшает сосудистую дилатацию и транссудацию, что приводит к снижению экскреции назальной жидкости при простуде. Прием супрастина при респираторной инфекции рекомендован ВОЗ. Препарат можно применять с первого месяца жизни.
Аллергические заболевания широко распространены, ими болеют около 10% населения земного шара, причем наблюдаются значительные колебания этой величины — от 1 до 50 % и более в разных странах, районах, среди отдельных групп населения. Изучение глубинных механизмов аллергических болезней имеет большую социальную значимость.
На примере аллергического ринита можно увидеть, что происходит в тканях организма. Основная роль в этом процессе отводится так называемым тучным клеткам, расположенным под слизистой оболочкой носа. Под воздействием аллергена у лиц, имеющих генетическую предрасположенность, наблюдается повышенная выработка специфических веществ (антител). Антигены и антитела фиксируются на тучной клетке, содержащей до 500 гранул гистамина. Клетка активизируется и происходит выброс гистамина, который, являясь биологически активным веществом, вызывает расширение сосудов, повышение их проницаемости с образованием отека и выделением большого количества жидкости во внешнюю среду. Наблюдается также гиперсекреция слизи железами, расположенными в полости носа. Аллергия может развиваться к пыльце растений, спорам плесневых грибов, шерсти животных, домашней пыли. Соответственно, необходимо провести мероприятия по удалению аллергена из окружающей среды (например, с использованием воздухоочистителя); одновременно большинство пациентов нуждается в медикаментозной терапии, в ходе которой широко используются антигистаминные препараты.
Гистамин был синтезирован в 1907 г.
В 1909 г. его удалось извлечь из спорыньи. Серия исследований, выполненных в 20-е гг. ХХ в. дала возможность установить, что гистамин является важнейшим посредником таких аллергических проявлений, как анафилактический шок, риниты, бронхиальная астма, крапивница. У человека имеются Н1-, Н2- и Н3-гистаминовые рецепторы.
Начало изучения антигистаминов было положено в конце 1930-х гг., а еще через 10 лет они стали применяться для лечения различных заболеваний. Н1-блокаторы — препараты, традиционно применяемые при аллергических заболеваниях. В нашей стране также проводилась научно-исследовательская работа по синтезу антигистаминов, которая увенчалась успехом. В лаборатории М. Д. Машковского была создана оригинальная группа Н1-противогистаминных препаратов, не имеющих аналогов, — фенкарол (хифенадин) и бикарфен (МНН — сиквефенадин, новое торговое название гистафен). Данная группа препаратов обладает двойным механизмом действия: они не только блокируют Н1-рецепторы, но и активируют фермент диаминоксидазу (гистаминазу), снижая концентрацию гистамина в тканях.
Н2-блокаторы используются для лечения язвенной болезни, так как они угнетают секрецию соляной кислоты. В начале 1980-х гг. были открыты Н3-рецепторы, представленные преимущественно в центральной нервной системе.
Показаниями для назначения антигистаминов (Н1-блокаторов) являются сезонный и круглогодичный аллергический ринит, крапивница, аллергический конъюнктивит, зудящие дерматозы, включая атопический дерматит. Действие Н1-блокаторов обусловлено их конкурентным связыванием с гистаминовыми рецепторами. Препараты имеют различную продолжительность действия. Идеальный Н1-антагонист должен обеспечивать полное и быстрое исчезновение аллергических симптомов, сохранять эффект в течение продолжительного времени и не вызывать побочных эффектов.
Выделяют Н1-блокаторы I (см. табл. 1) и II поколения.
Н1-блокаторы I поколения быстро всасываются как при приеме внутрь, так и при инъекционном введении. Их фармакологический эффект проявляется через 30 мин. Большинство препаратов через 24 ч в неактивном виде выводится с мочой. При длительном применении развивается привыкание и возникает необходимость замены препарата. С проникновением в центральную нервную систему связано большинство побочных эффектов Н1-агонистов. Они обладают снотворным действием. Но если препараты I поколения принимать перед сном, последствия седативного действия сводятся к минимуму. Вместе с тем снотворный, противорвотный и противотревожный эффекты иногда используется в медицинских целях. Антигистаминные препараты назначаются перед операциями, для профилактики укачивания, при выраженном кожном зуде. Во время лечения необходим отказ от алкоголя, который может усилить снотворное действие. При местном применении можно наблюдать анестезирующее действие. Кроме того, большинство препаратов I поколения вызывает сухость во рту. С осторожностью их необходимо назначать при глаукоме, аденоме предстательной железы.
В целом Н1-блокаторы достаточно безопасны, и большинство из них относится к безрецептурным средствам.
Серьезные побочные эффекты в виде головокружения, сердцебиения, тошноты, рвоты, задержки мочи наблюдаются редко. У детей иногда бывают парадоксальные реакции в виде перевозбуждения (например, при приеме димедрола).
Активность Н1-блокаторов примерно одинакова, поэтому при выборе препарата ориентируются на его побочные действия, опыт применения и эффективность у данного больного. Н1-антагонисты I поколения, во всяком случае, в ближайшем будущем останутся в арсенале лекарственных средств широкого клинического применения. Это связано с накопленным 50-летним опытом применения этих средств, наличием инъекционных лекарственных средств, абсолютно необходимых для лечения острых аллергических состояний. Кроме того, следует отметить относительно низкую стоимость препаратов этой группы.
Химическая модификация первых препаратов привела к появлению новых средств, обладающих улучшенными характеристиками.
Отметим одно интересное свойство некоторых антигистаминов. Мы уже упоминали о тучной клетке, содержащей большое количество гранул гистамина. Основная масса препаратов действует только на уровне гистаминовых рецепторов, когда уже произошло повреждение самой клетки. Ряд лекарств обладает стабилизирующим защитным действием на оболочку этой клетки, в результате чего наблюдается противоаллергический эффект двойного действия. Этот механизм проявляется при применении препарата в течение нескольких месяцев, поэтому категория пациентов, страдающих хроническими аллергическими заболеваниями, нуждается в длительном приеме так называемых базисных препаратов (см. табл. 2).
Не одно десятилетие применяется в клинической практике задитен. Препарат имеет удовлетворительный клинический эффект и хороший профиль безопасности, что позволяет использовать его в детской практике. Педиатры и терапевты часто назначают задитен при хронических аллергических заболеваниях, учитывая его базисный эффект.
При появлении сонливости необходим прием препарата на ночь. Случаи прибавки в весе наблюдаются крайне редко.
При аллергическом рините, крапивнице широко используется фенистил. Кроме того, назначение фенистила в форме геля показано при местных аллергических реакциях, наблюдающихся, например, при укусе насекомых, а также зуде, беспокоящем больных с солнечными, легкими бытовыми и производственными ожогами. Препарат применяется при зуде, появляющемся при инфекционных заболеваниях, например кори, краснухе, ветряной оспе. Следует отметить, что препарат можно назначать детям с первого месяца жизни. Зуд облегчается через несколько минут, кожа успокаивается, появляется чувство прохлады. Препарат хорошо держится на коже, не пачкает одежду благодаря нежирной и прозрачной основе.
Таким образом, фенистил можно охарактеризовать как препарат, обладающий высокой антигистаминной активностью, способностью быстро и стойко облегчать симптомы аллергии, длительным противозудным действием, хорошей переносимостью. Фенистил имеет широкий спектр лекарственных форм, что обеспечивает возможность гибкого дозирования для всех групп пациентов.
С конца 1970-х гг. начался период внедрения в широкую медицинскую практику антигистаминных препаратов II поколения. Следует отметить их высокую избирательность блокады Н1-рецепторов и отсутствие взаимодействия с другими рецепторами. Противоаллергическое действие начинается через 20 мин и сохраняется достаточно продолжительное время — до 24 ч. Выпускаются эти препараты только в таблетированной форме. Их применяют 1 или 2 раза в день. Это предпочтительнее 3-разового приема антагонистов I поколения. Препараты II поколения не вызывают привыкания, а также седативного эффекта. Это безусловные достоинства новых средств. Пациенты, которые, например, водят автомобиль, и другие, нуждающиеся в том, чтобы сохранить способность воспринимать и перерабатывать информацию, безусловно, предпочитают это поколение антигистаминных препаратов (см. табл. 3).
Вместе с тем накапливается информация об этой группе препаратов, их достоинствах и недостатках.
На данный момент появился фексофенадин (торговые названия — фексадин, телфаст), фармакологически активный метаболит терфенадина. Он удачно отвечает самым высоким требованиям: высокоизбирательно блокирует Н1-рецепторы, т. е. обладает высокой афинностью к гистаминовым рецепторам, является неседативным средством, обладает высоким уровнем безопасности, не имеет, в отличие от своего предшественника терфенадина, кардиотоксичного эффекта. Препарат обладает противовоспалительным действием (подавляет эозинофилиндуцированное высвобождение медиаторов воспаления и IgE-обусловленную активацию базофилов и высвобождение гистамина). Его высокая терапевтическая активность продемонстрирована при хронической крапивнице, аллергическом риноконъюнктивальном синдроме, а в последнее время — и атопическом дерматите.
Фексофенадин применяется в дозе 120 мг при респираторной аллергии и в дозе 180 мг при кожной сыпи 1 раз в день. Он не нуждается в печеночном метаболизме, поэтому его можно применять у больных, страдающих патологией печени. Прием пищи не снижает абсорбции препарата. При длительном использовании фексофенадина нет эффекта кумуляции.
При хронической крапивнице различной этиологии с успехом применяется цетиризин (зиртек, цетрин). Но он характеризуется большей вероятностью седации, чем другие антигистаминные препараты II поколения (возможно развитие седативного эффекта приблизительно у 20% больных, получающих цетиризин в терапевтических дозах). В связи с этим препарат потенцирует действие алкоголя. Также цетиризин не рекомендуется для приема лицам, чья профессия требует особого внимания, и при вождении автомобиля. Препарат характеризуется быстрым наступлением клинического эффекта из-за незначительного метаболизма. Продолжительность действия — 24 ч. Не оказывает отрицательного влияния на сердце. Важным свойством цетиризина является его способность подавлять инфильтрацию эозинофилами — ключевыми клетками аллергического ответа поздней фазы.
При аллергодерматозах (крапивница, атопический дерматит, нейродермит, почесуха, аллергический контактный дерматит) высокоэффективен эбастин (кестин), так как благодаря своим липофильным свойствам он хорошо проникает в кожу. Кестин после приема 1 раз в сутки в течение 5 дней сохраняет свою активность в течение 3 сут, что, с одной стороны, исключает возобновление симптомов при случайном пропуске приема препарата, с другой — позволяет применять его по разработанной нами экономной интермиттирующей схеме: 5 дней приема, 3 дня перерыв, в течение 1-2 мес в период ожидаемого сезонного обострения аллергических заболеваний.
Дезлоратадин (эриус) — высокоэффективный антигистаминный препарат, обладающий высоким сродством к Н1-гистаминовым рецепторам. Доказано, что эриус не вызывает антихолинергических симптомов (сухость во рту, нарушение зрения), не влияет на психомоторную функцию (в том числе не усиливая ее нарушение при одновременном употреблении алкоголя) и не вызывает сонливость. Препарат ингибирует многие медиаторы, принимающие участие в развитии системного аллергического воспаления. Эриус широко применяется в клинической практике для лечения аллергического рино-конъюнктивального синдрома и аллергического ринита.
На сегодняшний день известно приблизительно 150 препаратов, обладающих антигистаминной активностью, но не все они нашли применение в аллергологической практике. Интересна история создания одной группы антидепрессантов. В 1950-х гг. были синтезированы препараты, обладающие антигистаминной активностью, а дальнейшие исследования показали, что для этих лекарственных средств характерна также специфическая психотропная активность. Сейчас эти препараты входят в список лекарственных средств, применяемых для лечения депрессии (амитриптилин).
Остановимся подробнее на применении Н1-блокаторов.
- Аллергический ринит хорошо поддается лечению антигистаминными препаратами. Уменьшается зуд в носу, чихание и секреция слизи, менее эффективно влияние на заложенность носа. Следует отметить более высокую эффективность препаратов на ранних стадиях заболевания, при первом появлении симптомов. При респираторной аллергии показан прием кестина 10 мг в сут, телфаста, 120 мг, или эриуса. Следует отметить, что эриус уменьшает заложенность носа. Высокой эффективностью при лечении аллергического ринита характеризуются местные интраназальные формы антигистаминных препаратов: азеластин (аллергодил), левокабастин (гистимет).
Препарат азеластин (аллергодил) является дериватом фталазинона и, как и другие антигистаминные препараты II поколения, связывает преимущественно периферические, чем центральные рецепторы. Он обладает широким спектром противоаллергического действия. Выпускается в виде назального спрея и глазных капель. Терапевтический эффект аллергодила проявляется уже в течение первых 15–20 мин после введения препарата и продолжается длительное время (от 10 до 12 ч).
Антигистаминный препарат левокабастин (гистимет) является селективным блокатором Н1-рецепторов гистамина, разработан специально для местного применения. Длительность действия гистимета сохраняется в течение 12 ч, что позволяет применять препарат 2 раза в сут.
При вазомоторном рините Н1-блокаторы I поколения менее эффективны, но благодаря М-холиноблокирующему действию они уменьшают отек и секрецию слизи.
- Острая крапивница. Н1-блокаторы быстро уменьшают высыпания и зуд. Особенно хороший результат наблюдается при острой крапивнице аллергической этиологии.
- При отеке Квинке обязательной является инъекция антигистаминного препарата (тавегила или супрастина) в комбинации с мочегонными средствами и глюкокортикоидами.
- При хронической крапивнице назначается базисная терапии антигистаминами II поколения (эбастин, цетиризин, акривастин, лоратадин).
- При токсидермии и контактном дерматите антигистаминные препараты применяются как симптоматическое средство с целью уменьшения зуда.
- При развитии сывороточной болезни и наличии крапивницы также назначаются антигистаминные препараты. Следует отметить, что они не влияют на артралгии, лихорадку и висцеральные проявления.
- При анафилактическом шоке тавегил и супрастин применяются в составе комплексной терапии после инъекции адреналина и при отсутствии резкого снижения артериального давления.
- Учитывая седативный и противотревожный эффект некоторых антигистаминов I поколения, их включают в премедикацию перед операциями и хирургическими манипуляциями. При тревоге, вегетативной гиперактивности, расстройствах сна хорошо зарекомендовал себя атаракс.
- Иногда антигистамины I поколения назначаются для профилактики укачивания.
- В комбинации с другими препаратами Н1-блокаторы применяются для предупреждения осложнений при переливании компонентов крови, проведении рентгеноконтрастного исследования.
- В предоперационный период антигистаминные препараты вместе с другими лекарствами назначаются пациентам с аллергической конституцией с целью предупреждения возникновения псевдоаллергических (либераторных) реакций и для лучшей переносимости хирургического стресса. Например, при полипотомии у больных с полипозной ринусинусопатией и сопутствующей бронхиальной астмой.
- Рассмотрим подробнее применение антигистаминов I поколения при атопическом дерматите. Следует помнить о мучительном зуде, который очень беспокоит пациентов, вследствие чего нет ни одного больного, который бы не применял данную группу препаратов. При зуде появляются расчесывания, которые могут повышать вероятность вторичного инфицирования. Зуд часто вызывает расстройства сна, нарушение адаптивных механизмов. Зуд по сути является эквивалентом боли, хотя полностью его механизм на сегодняшний день не изучен. Важен тот факт, что нервные окончания, воспринимающие зуд, содержат рецепторы, чувствительные к гистамину. Это является основанием для использования противогистаминных средств в лечении больных атопическим дерматитом.
Необходимо отметить многолетний опыт успешного применения этих средств и отсутствие альтернативных. Кроме того, антигистаминные препараты показаны при наличии сопутствующей респираторной аллергии.
Антигистаминные препараты II поколения также уменьшают кожный зуд. При исследовании фексофенадина (телфаста) показано угнетение как дневного, так и ночного зуда уже через 1 день после начала приема препарата по 60 мг 2 раза в сутки. Положительный эффект поддерживался в течение всего периода лечения. В случае сохранения кожного зуда даже в период ремиссии возможно сочетание препаратов I поколения, которые лучше принимать на ночь, со средствами последнего поколения, назначаемыми в дневное время.
При наличии аллергического заболевания очень важен совет грамотного врача, который поможет выбрать современный и безопасный антигистаминный препарат.
Ю. В. Сергеев, доктор медицинских наук, профессор
Т. П. Гусева
Институт аллергологии и клинической иммунологии, Москва
Для цитирования: Ключарева С.В. Возможности терапии крапивницы препаратом дезлоратадин (Эриус). РМЖ. 2015;19:1166.
Крапивница – гетерогенная группа заболеваний, для которых характерны мономорфные уртикарные зудящие высыпания. Эта патология является довольно широко распространенной. Считается, что около 15% населения хотя бы раз в жизни перенесли крапивницу. Под термином «крапивница» объединяется целая группа волдырных проявлений различной этиологии и патогенеза, протекающих остро и хронически, имеющих различный прогноз и исход, требующих разных подходов в тактике терапии пациентов. Среди всех возрастных групп примерно у 50% больных развивается крапивница в сочетании с ангионевротическим отеком, у 40% – только крапивница [1].
Острой крапивницей считается заболевание, длительность которого не превышает 6 нед. Установить причину возникновения крапивницы удается преимущественно (до 85%) при остром состоянии. Причины хронической крапивницы выявляются менее чем в 20% случаев. У женщин хроническая крапивница встречается в 2 раза чаще, чем у мужчин. Хронической крапивницей болеют чаще взрослые. Механизмом развития хронической рецидивирующей крапивницы чаще всего является иммуноглобулин-опосредованная чувствительность или иммунокомплексный механизм [2].
Под острой крапивницей (urticaria acuta) понимают внезапное однократное появление волдырей (каждый из которых существует не более 24 ч).
В настоящее время острая крапивница в большинстве случаев связана с введением различных лекарственных веществ, пищевых продуктов, пищевых добавок.
При выяснении анамнеза пациентов с острой контактной крапивницей удается выявить связь с воздействием на кожу непосредственно агентов различного происхождения: растительного (примула, крапива, кактус, ананас, ядовитый плющ и др.), животного (шерсть животных, медуза, укусы насекомых и др.), лекарственного (диметилсульфоксид, мази с противовоспалительным компонентом и др.). Острая крапивница может быть спровоцирована различными косметическими средствами (кремы, лаки для ногтей, аэрозоли для волос, дезодоранты и др.).
Механизмом развития крапивницы является опосредованная IgE-чувствительность или иммунокомплексный механизм. Заболевание начинается с дегрануляции тучных клеток и высвобождения гистамина. Гистамин и другие медиаторы вызывают появление волдырей, отек, зуд [3].
Данное заболевание может протекать в форме одной или нескольких вспышек, длится несколько часов, дней, реже – 1–2 нед. Возникновение волдырей сопровождается сильным чувством зуда, реже – жжения, причем это ощущение усиливается при согревании (теплый душ, ванна, пребывание в постели или теплая одежда). В ряде случаев зуд предшествует появлению уртикарий, сопровождается появлением на коже расчесов.
Клинически острая крапивница проявляется волдырями, которые не имеют характерной, определенной локализации. В большинстве случаев высыпания локализуются на коже туловища и конечностях (в т. ч. в области ладоней и подошв), реже – на лице. Количество элементов весьма вариабельно – от единичных отдельно расположенных уртикарий до многочисленных и даже сливных (urticaria confluens). В ряде случаев высыпания захватывают практически весь кожный покров. Очертания уртикарий круглые или овальные, нередко элементы имеют кольцевидные фигурные контуры (urticaria annularis, urtiсаriа circinata, seu figurata). При острой крапивнице, как и при других клинических разновидностях крапивницы, волдыри имеют сначала бледно-розовый цвет за счет локального расширения поверхностной сети кровеносных сосудов дермы, а затем, по мере нарастания отека в соединительной ткани и сдавления сети мелких сосудов, они могут приобретать фарфорово-белый цвет (urticaria alba, seu роrсеllаnеа). При стихании отека волдыри постепенно становятся розового цвета, а затем исчезают бесследно.
Острая крапивница может сопровождаться вовлечением в процесс слизистых оболочек дыхательных путей (бронхов, трахеи). Развитие отека в слизистой желудка может быть причиной тошноты, рвоты. При распространенной крапивнице иногда встречается слезотечение, ощущение «напряженности» в глазных яблоках, боли в околоушных железах.
В ряде случаев острая крапивница может протекать на фоне недомогания, головной боли, озноба, болей в суставах, повышения температуры тела до 38–39°С (так называемая «крапивная лихорадка»). В период наличия высыпаний возможно падение артериального давления. При крапивнице могут наблюдаться изменения со стороны формулы крови: эозинофилия, лейкопения, нарушения свертываемости [4].
Одним из важных моментов при крапивнице является оценка тяжести заболевания. При различных физикальных формах крапивницы можно точно определить интенсивность вызвавших ее факторов, например, температуру при холодовой крапивнице. Такую оценку следует проводить, чтобы предсказать течение крапивницы или ее реакцию на терапию.
Чаще всего используют балльную систему, представленную в таблице 1. Данная балльная оценка наиболее подходит для сравнения индивидуального характера течения заболевания и оценки реакции на терапию у различных пациентов [5]. Максимальная сумма баллов – 6.
Под нашим наблюдением находились 17 пациентов в возрасте от 17 до 58 лет с диагнозом «крапивница», у 11 была диагностирована острая крапивница и у 6 – хроническая (рис. 1).
Больные с острой крапивницей принимали Эриус внутрь в дозе 5 мг ежедневно 1 р./ сут в течение 14 дней, с хронической крапивницей – в течение 3 нед. ежедневно в той же дозировке, а затем по необходимости, в зависимости от жалоб на появление зуда (до 2 мес.). Пациенты наблюдались в течение 6 мес.
У пациентов с острой крапивницей уже после 3–дневного приема Эриуса были отмечены уменьшение количества свежих уртикарных элементов, зуда и улучшение общего состояния, прекращение появления волдырей и полное выздоровление наступило к 14-му дню приема препарата (табл. 3).
У пациентов с хронической крапивницей на фоне приема препарата Эриус существенное уменьшение жалоб на зуд и появление волдырей были отмечены к 14–му дню приема (табл. 4). Однако в незначительном количестве уртикарные элементы у некоторых пациентов периодически возникали вплоть до 21-го дня терапии, а разрешение основных симптомов заболевания невозможно было считать устойчивым и адекватным. Поэтому лечение было продолжено до 2 мес. в случае появления зуда приемом препарата по 5 мг/сут. Далее в течение 6–месячного периода наблюдений у больных с хронической крапивницей обострений заболевания не отмечалось.
Все пациенты отметили хорошую переносимость средства, сонливости у пациентов не было.
Таким образом, применение препарата Эриус в лечении как острой, так и хронической крапивницы показало высокую терапевтическую эффективность. Необходимо отметить быстрое начало действия препарата, сохранение эффекта в течение всего времени приема, удобство в применении в амбулаторной практике. Лечение препаратом Эриус можно проводить длительно, т. к. побочных эффектов отмечено не было, что значительно улучшает качество жизни пациентов, особенно с хронической крапивницей.
Литература
1. Самцов А.В. Новое в лечении крапивницы // Вестник дерматологии и венерологии. 2014. № 6. С. 158–162.
2. Grattan C., Sabroe R., Graves M. Chronic urticaria // J. Am. Acad. Dermatol. 2002. Vol. 46. P. 645–657.
3. Belsito D.V. Second-generation antihistamines for the treatment of chronic idiopathic urticaria // J. Drugs Dermatol. 2010.Vol. 9 (5). P. 503–512.
4. Graves M. Chronic idiopatic urticaria // Curr. Opin. Allergi Clin. Immunol. 2003. Vol. 3. P. 363–368.
5. Адаскевич В.П. Диагностические индексы в дерматологии. М.: Медкнига, 2004. C. 165.
6. Бутов Ю.С., Васенова В.Ю., Кягова А.А. Эриус в терапии аллергических заболеваний кожи // РМЖ. 2011. № 11. С. 694–695.
7. Гущин И.С., Порошина Ю.А., Микеладзе К.Р., Зуйкова И.Н. Противоаллергическое действие дезлоратадина и лоратадина в условиях in vivo у человека // Аллергология. 2004. № 2. С. 10–15.
8. Сергеева И.Г., Криницына Ю.М. Современные антигистаминные средства в комплексной терапии аллергических заболеваний кожи // Аллергология. 2003. № 4. С. 42–43.
9. Сулима В.В., Сулейманов С.Ш., Васильева М.М., Абросимова Н.В. Фармакоэкономические аспекты применения антигистаминных препаратов в лечении аллергических заболеваний // Аллергология. 2005. № 3. С. 46–50.
10. Геворкян А.К., Томилова А.Ю., Намазова Л.С., Ботвиньева В.В. Аллергический ринит: диагностика и лечение (по материалам образовательной программы для педиатров) // Педиатрическая фармакология. 2008. № 5(1). С. 62–67.
11. Коростовцев Д.С. Дезлоратадин (эриус) – новый неседативный антигистаминный препарат (высокоселективный антагонист Н1-рецепторов) // Аллергология. 2002. № 1. С. 44–50.
12. Bachert C., Maurer M. Safety and efficacy of desloratadine in subjects with seasonal allergic rhinitis or chronic urticaria: results of four postmarketing surveillance studies // Clin. Drug Investig. 2010. Vol. 30(2). P. 109–122. doi: 10.2165/11530930–000000000–00000.
13. Singh–Franco D., Ghin H.L., Robles G.I. Levocetirizine for the treatment of allergic rhinitis and chronic idiopathic urticaria in adults and children // Clin. Ther. 2009. Vol. 31(8). P. 1664–1687.
14. Belsito D.V. Second-generation antihistamines for the treatment of chronic idiopathic urticaria // J. Drugs Dermatol. 2010. Vol. 9(5). P.503–512.
15. Булгакова В.А., Балаболкин И.И., Ксензова Л.Д., Сенцова Т.Б. Современные тенденции фармакотерапии аллергического ринита у детей // Вопросы современной педиатрии. 2007. № 6 (6). С. 85–91.
16. Вишнева Е.А., Алексеева А.А., Геворкян А.К. Применение дезлоратадина при аллергическом рините и сопутствующей бронхиальной астме у детей // Педиатрическая фармакология. 2008. № 5 (2). С. 33–37.
17. Корсунская И.М., Шашкова Т.В. Эффективность Эриуса при различных заболеваниях кожи // Аллергология. 2003. № 3. С. 46–47.
18. Кунгуров Н.В., Кохан М.М., Кениксфест Ю.В. и др. Применение антигистаминного препарата Эриус (дезлоратадин) в комплексной терапии хронических дерматозов // Аллергология. 2005. № 3. С. 51–55.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
В последние годы отмечается рост распространенности аллергических болезней у детей. Наиболее часто диагностируются аллергический ринит, рецидивирующая крапивница, атопический дерматит, бронхиальная астма и аллергический конъюнктивит. Эти заболевания в большинстве своем являются атоническими по своей природе. Их развитие определяется lgE-опосредуемыми аллергическими реакциями. В патогенезе указанных реакций важную роль играют секретируемые активированными тучными клетками и базосрилами преформированные медиаторы, из которых наибольшее значение в развитии аллергического процесса имеет гистамин. В связи с этим в лечении атопических заболеваний широко используются антигистаминные препараты.
Антигистаминные препараты 1-го поколения (димедрол, тавегил, супрастин и др.) достаточно эффективны при острых аллергических состояниях, но близость этой группы препаратов к Н1-рецепторам и их специфичность недостаточно высоки. Кроме того, помимо антигистаминовой активности, они оказывают блокирующее действие на холино-адренорецепторы и рецепторы серотонина, в связи с чем они могут вызывать побочные явления со стороны сердечно-сосудистой и мочевыделительной систем и слизеобразующих желез. При назначении антигистаминных препаратов 1-го поколения часто наблюдается их седативное действие.
Антигистаминные препараты 2-го поколения (лоратадин, цетиризин, эбастин, прималан и др.) обладают высокой избирательностью и сродством по отношению к Н1-рецепторам. При использовании терапевтических доз они не блокируют рецепторы других биологически активных соединений, не вызывают побочных реакций и оказывают длительное терапевтическое воздействие. Лечебный эффект большинства антигистаминных препаратов 2-го поколения связан с образованием в организме из исходных соединений (посредством окисления системой цитохрома 450) промежуточных или конечных метаболитов, способных блокировать H1-рецепторы. В отличие от других антигистаминных препаратов 2-го поколения, цетиризин в печени практически не метаболизируется.В последующем на основе антигистаминных препаратов 2-го поколения были разработаны не-метаболизируемые Н1-антагонисты, обладающие помимо антигистаминовой активности и другими противоаллергическими свойствами. К таким препаратам относится Эриус (дезлоратадин).
Эриус представляет собой активный метаболит лоратадина (кларитина). Он обладает способностью подавлять острую фазу аллергического ответа за счет блокирования Hi-рецепторов и стабилизирующего действия на мембраны тучных клеток и базофилов. По блокирующей активности в отношении Н1-рецепторов Эриус в 2,5 - 4 раза превосходит антигистаминные препараты 2-го поколения. Он тормозит секрецию тучными клетками и базофилами гистамина, триптазы, ПГ D2, ЛТ С4. Важным фармакологическим свойством Эриуса является наличие у него противовоспалительной активности за счет подавления секреции эффекторными клетками провоспалительных цитокинов, хемокинов, межклеточных адгезивных молекул, торможения хемотаксиса и процесса активации эозинофилов. Эриус метаболизируется в печени путем глюкуронирования. Действие препарата начинает проявляться через 10 мин после приема и достигает максимума через 1-1,5 ч. Период полувыведения Эриуса колеблется от 21 до 24 ч, что обеспечивает достижение терапевтического эффекта при назначении препарата 1 раз в сутки. Прием пищи не оказывает существенного влияния на фармакокинетику и доступность препарата. Эриус (дезлоратадин) применяется для устранения симптомов аллергического ринита и хронической крапивницы.
Сезонный аллергический ринит принадлежит к числу наиболее часто встречающихся аллергических заболеваний, им страдает от 5 до 20% детей, в том числе 80% детей с поллинозом. Основной его причиной является сенсибилизация к пыльцевым аллергенам. Сезонный аллергический ринит характеризуется заложенностью носа, частым чиханием, появлением обильного серозно-слизистого отделяемого из носа. В связи с присоединением евстахиита у некоторых детей может наблюдаться снижение слуха. При выраженном аллергическом рините наблюдается затруднение носового дыхания и, помимо признаков назальной обструкции, чихания, ринореи, отмечается зуд слизистой оболочки носовых ходов. Стекание слизи по задней стенке глотки может вызвать кашель. У детей развитие воспалительного процесса в слизистой оболочке носа сопровождается снижением обоняния. Указанные клинические проявления при сезонном аллергическом рините возникают в период цветения причиннозначимых растений.
Терапевтическая эффективность Эриуса у детей старше 12 лет и взрослых, страдающих сезонным аллергическим ринитом, была доказана в рандомизированном, двойным слепым методом, плацебо-контролируемом исследовании. Лечение препаратом проводилось в суточной дозе, равной 5 мг, 1 раз в сутки в течение 15-28 дней. Было показано, что применение Эриуса (дезлоратадина) способствует уменьшению симптомов аллергического ринита (зуда и заложенное(tm) в носу, чихания, ринореи), при этом терапевтический эффект отмечался уже после приема первой дозы препарата. Авторы подчеркивают наличие у Эриуса выраженного деконгетсивного действия.
Под нашим наблюдением находилось 15 детей с сезонным аллергическим ринитом в возрасте от 12 до 15 лет, получавших лечение Эриусом в течение 2-3 недель в период обострения болезни. Препарат назначался в дозе 5 мг 1 раз в сутки. Уже в первую неделю от начала лечения Эриусом у всех больных уменьшалась выраженность симптомов аллергического ринита. Только у единичных пациентов после завершения терапии сохранялись ринорея, чихание, зуд в носу, но эти симптомы были слабовыраженными и непостоянными. У 11 из 15 детей наблюдалось полное восстановление назальной проходимости, у 4 больных заложенность носа стала менее выраженной. Одновременно отмечено обратное развитие сопутствующего сезонному аллергическому риниту аллергического конъюнктивита.
У 2 детей с сочетанными проявлениями сезонного аллергического ринита и атопического дерматита отмечалось также уменьшение зуда и воспаления. У 1 ребенка с сочетанными проявлениями сезонного аллергического ринита и пыльцевой бронхиальной астмы терапия Эриусом вызывала уменьшение симптомов как ринита, так и бронхиальной астмы.
Другим показанием к применению Эриуса (дезлоратадина) является крапивница - частое проявление аллергии. Она встречается у 15 - 30% детей. Хроническая рецидивирующая крапивница регистрируется у 0,1-3% детского и взрослого населения, в 70% случаев аллергической природы. Этиологически значимой при аллергической крапивнице может быть пищевая, лекарственная, пыльцевая сенсибилизация. Кроме того, ее развитие может быть связано с укусом насекомых, сенсибилизацией к реактивным химическим соединениям, бактериальным антигенам, с наличием очагов хронической инфекции (воспалительные заболевания ЛОР-органов, гепато-билиарной системы, желудочно-кишечного тракта). Возникновение псевдоаллергической крапивницы чаще всего обусловливается лекарственными препаратами, различными пищевыми добавками, самими пищевыми продуктами и химическими соединениями, содержащимися в них. К неаллергическим формам могут быть отнесены холинергическая, холодовая, а также крапивница, связанная с солнечной инсоляцией.
Клинически крапивница характеризуется возникновением обильных высыпаний на коже в виде папул и волдырей различных размеров, сопровождающихся выраженным зудом. При острой крапивнице ее элементы возникают быстро и исчезают обычно бесследно через несколько часов или 1-2 дня, при хронической держатся более 2 недель. При хронической крапивнице элементы сыпи могут быть более мелкими, вслед за непродолжительной ремиссией возможен рецидив заболевания, которое может длиться месяцы или годы.
Препаратами первой линии при лечении крапивницы являются антигистаминные средства. Препараты 1-го поколения могут быть достаточно эффективными, однако их применение нередко сопровождается побочными действиями, в частности седативным, и снижением качества жизни больных, что ограничивает их использование. В последнее время при лечении крапивницы чаще используют антигистаминные препараты 2-го поколения (лоратадин, цетиризин, эбастин), что связано с их большей терапевтической эффективностью и безопасностью.
Эриус, обладая способностью тормозить развитие ранней фазы аллергического ответа и аллергического воспаления, способствует обратному развитию крапивницы в случаях ее хронического течения. Терапевтическая эффективность Эриуса при хронической крапивнице также была доказана в слепом, плацебо-контролируемом многоцентровом исследовании. Эриус применяли у пациентов старше 12 лет в дозе 5 мг в сутки в течение 6 недель. Уже после первой недели лечения уменьшились интенсивность зуда, число высыпаний, размеры волдырей, значительно улучшились сон и повседневная активность. Ослабление зуда отмечено уже после приема первой дозы препарата.
Под наблюдением находилось 5 детей в возрасте от 12 до 14 лет, страдавших хронической крапивницей и получавших лечение Эриусом. Препарат назначали в дозе 5 мг один раз в сутки. Продолжительность лечения составляла 2-3 недели. У всех находившихся под наблюдением детей отмечалось уменьшение зуда и числа высыпаний с последующим их исчезновением у 4 из 5 пациентов.
Эриус (дезлоратадин) характеризуется высоким уровнем безопасности при его применении. Он не вызывает негативных изменений сердечно-сосудистой системы и других органов, не оказывает седативного действия. У находившихся под нашим наблюдением детей с сезонным аллергическим ринитом и хронической крапивницей при лечении Эриусом (дезлоратадином) была отмечена его хорошая переносимость, а также отсутствие каких-либо побочных явлений.
Таким образом, Эриус (дезлоратадин) является высокоэффективным средством лечения детей, страдающих сезонным аллергическим ринитом и хронической крапивницей. Его применение способствует обратному развитию симптомов этих заболеваний и повышению качества жизни пациентов. Высокая степень безопасности и хорошая переносимость дают основание рекомендовать Эриус для лечения детей, страдающих сезонным аллергическим ринитом и хронической крапивницей.
Читайте также:

