Что такое папиллома на заднем проходе у ребенка
Обновлено: 27.04.2024
Папилломы – это доброкачественные образования, вызванные вирусом папилломы человека.
Наиболее часто папилломы образуются в преддверии носа. В общем количестве доброкачественных новообразований носовой полости и носоглотки доля папиллом составляет чуть менее 15%.
Существует риск злокачественного перерождения папиллом.
Оставьте телефон –
и мы Вам перезвоним
Причины папиллом полости носа и носоглотки
Причиной появления папиллом является вирус папилломы человека (ВПЧ). Заражённость данным вирусом высока: большинство людей являются носителями вируса. Обычно ВПЧ присутствует в организме, никак себя не проявляя. Активизация вируса и рост образований происходят, как правило, в результате ослабления иммунитета.
Симптомы папиллом полости носа и носоглотки
Если папилломы находятся внутри носовых ходов, заболевание может проявляться следующими симптомами:
Папилломы могут расти, и с какого-то момента человек начинает ощущать заложенность носа.
Папилломы могут вызывать синдром постназального затекания. В носовых полостях располагаются железы, вырабатывающие слизь. Если у человека нет насморка, слизи выделяется немного. Она служит для увлажнения носовых ходов, связывает попавшую туда пыль и бактерии. Иногда человек чихает или высмаркивается, удаляя таким образом слизь из носа. Папилломы могут достигать значительных размеров, перекрывая путь слизи. В этом случае слизь начинает накапливаться, а потом стекать по носоглотке (это и есть синдром постназального затекания). Как правило, скопление слизи в горле ощущается по утрам, после ночного сна.
При механическом повреждении папилломы могут быть причиной носовых кровотечений.
Методы лечения папиллом полости носа и носоглотки
Папилломы, обнаруженные в носовой полости и носоглотке, желательно удалить. Обязательно удаляются папилломы, вызвавшие хоть какое-то беспокойство.
Удаление папиллом лучше всего производить с применением современных высокотехнологических методов. Это – радиоволновое удаление или удаление с помощью лазера. Такое удаление легко переносится пациентом. Технология обеспечивает быстрое заживление, риск повторного образования папилломы минимален.
Удаление папиллом полости носа лазером или радиволновым скальпелем Сургитром производится в АО "Семейный доктор".
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Мы лечим детей по принципам доказательной медицины: выбираем только те методы диагностики и лечения, которые доказали свою эффективность. Никогда не назначим лишних обследований и лекарств!
Бывает ли геморрой у детей?
Геморрой встречается довольно редко в практике детского проктолога, но такие случаи бывают. В раннем возрасте геморрой проходит у детей без симптомов (правда, иногда родители могут заметить набухшую шишку от длительного сидения на горшке). Более ярко симптомы проявятся в подростковом возрасте. Заболевание сопровождается зудом, болью, «помехой» в заднем проходе.
С чем можно спутать геморрой у ребенка?
Геморрой довольно редкий диагноз у детей. Гораздо чаще встречается пролапс прямой кишки. Родители могут спутать симптомы. Выпадение прямой кишки характеризуется опущением и выворачиванием части отдела кишечника наружу через анальное отверстие. Снаружи появляется опухолеподобный бугорок. Он может доставлять неприятные ощущения ребенку. Поэтому очень важно показать ребенку детскому проктологу для уточнения диагноза и назначения адекватного (обычно - консервативного) лечения.
Причины геморроя у ребёнка
- врожденное варикозное расширение сосудов прямой кишки (диагностируется у совсем маленьких детей - сразу после рождения)
- геморрой на фоне энтероколита. Это воспалительное заболевание тонкого и толстого кишечника. Нарушаются функции кишечника: переваривание, всасывание, выделение, моторики.
- постоянные запоры. Геморрой у ребенка от 2 до 5 лет может начаться именно по этой причине. Твердый кал травмирует слизистую прямой кишки, а натуживание провоцирует приток крови к прианальной области.
- сидячий образ жизни у ребенка (кровь переполняет венозные сплетения в заднем проходе). Скорее всего, малоподвижный образ жизни не станет причиной геморроя у ребенка в 3 или 4 года (дети много двигаются), но у подростков это вполне возможно.
- несбалансированное питание, отсутствие пищевых волокон в рационе. Это провоцирует воспаление геморроидальных узелков.
Геморрой у детей. Как лечить?
Диагностирует заболевание детский проктолог. Доктор побеседует с родителями, проведет внешний осмотр ребенка, а также ректальное пальцевое исследование. Вся диагностика будет проведена максимально аккуратно и деликатно.
- симптоматические средства, которые могут снять кровоточивость, отек, воспаление, зуд
- теплые сидячие ванночки 2-3 раза в день для расслабления сфинктера
- диета с достаточным количеством пищевых волокон, чтобы стул был мягкий, регулярный
- соблюдение гигиены: после дефекации не пользоваться туалетной бумагой, а подмывать ребенка теплым душем.
Как правило, такого лечения в сочетании с наблюдением доктора достаточно, чтобы вылечить геморрой у ребенка.
Стоимость
| Консультация узкого специалиста категории "профи" в клинике | от 4500 руб. |
| Консультация узкого специалиста первой категории в клинике | от 6000 руб. |
| Консультация узкого специалиста высшей категории в клинике | от 7000 руб. |
Пименова Евгения Сергеевна – опыт более 15 лет. Колопроктологические заболевания у детей, болезнь Гиршпрунга, анальные трещины, парапроктиты, геморрой, полипы прямой кишки, объемные образования в области ануса, недержание кала. Хирургические заболевания у детей: паховая, пупочная грыжа, водянка оболочек яичка, крипторхизм, доброкачественные объемные образования, патология крайней плоти у мальчиков, синехии половых губ у девочек.
Чундокова Мадина Арсеновна – детский хирург, гинеколог, проктолог. Доктор медицинских наук. Стаж работы: 28 лет. Специалист в области: детской хирургии (удаление бородавок, лечение вросшего ногтя, вскрытие панарициев и гнойников). Специалист в эндоскопической хирургии. Соавтор национального руководства "Детская хирургия", атласа "Гнойно-воспалительные заболевания мягких тканей и костей у детей".
- Диагностика и лечение детей
- Услуги на дому
- Прививки детям
- Анализы и обследования
- Депозит, чек-апы, карты, справки
- Онлайн сервисы клиники Фэнтези

Никаких лишних обследований и лекарств! Назначим только то, что доказало эффективность и поможет вашему ребенку.
Педиатры и узкие специалисты Фэнтези - доктора с большим опытом, члены профессиональных обществ. Врачи постоянно повышают квалификацию, проходят стажировки за рубежом.
Мы сделали детскую медицину безопасной! Весь наш персонал работает по самым строгим международным стандартам JCI
Игровая комната, веселый аниматор, подарки после приема. Мы стараемся подружиться с ребенком и делаем все, чтобы маленькому пациенту было у нас комфортно.

Папилломами называются доброкачественные новообразования, возникающие на кожных покровах, дислоцирующиеся на каком-то одном конкретном участке, или же поражающие все тело пациента.
Чаще всего они выглядят как небольшие бугорки или наросты, выступающие над поверхностью кожи и имеющие цветовую гамму от насыщенного розового до темно-коричневого оттенков.
Некоторые врачи называют такие образования «сосочковые полипы». Они обладают небольшими размерами: от одного-двух миллиметров до нескольких сантиметров.
Наиболее частой причиной их возникновения является ВПЧ – вирус папилломы человека, который способствует аномальному разрастанию тканей, провоцируя развитие патологических процессов на клеточном уровне.
Такие образования могут быть различного характера. Чаще всего классифицируются папилломы не онкогенной природы, онкогенные новообразования, характеризующиеся низким порогом развития раковых клеток, а также папилломы онкогенной природы, с высоким риском развития онкологических заболеваний.
Виды анальных папиллом
Анальные папилломы – это доброкачественные образования, поражающие область заднего прохода. Они бывают как единичные так и множественные. Часто такие наросты сливаются, образуя большие бугристые островки или окружая анус кольцом.
Анальные папилломы имеют свою классификацию по внешнему виду. Различаются остроконечные, папуловидные, кератотические и опухолевидные папилломы.
Остроконечные выглядят как отростки, обладающие тонким основанием и напоминающие по форме гребни.
Папуловидные папилломы обычно имеют темно-розовый окрас и бугристую поверхность, по внешнему виду очень напоминающие обычные бородавки. Встречаются в большинстве случаев на кожных покровах половых органов. Для них характерно разрастание и объединение в небольшие бугорки.
Кератотические новообразования представляют собой наросты на коже, отличающиеся от других видов характерной твердой и сухой поверхностью.
Опухолевидные папилломы напоминают внешним видом выросты с характерным вздутием, как при опухолях. В области анального отверстия новообразования данного вида практически не встречаются.
Причины возникновения папиллом ануса
Основной причиной проникновения вируса папилломы человека в организм является резкое снижение иммунитета. Причем, человек, заразившийся таким заболеванием может являться просто его носителем, даже не подозревая о его существовании. По статистическим данным носителями вируса папилломы человека являются практически шестьдесят-восемьдесят процентов населения.

Ослабление функций иммунной системы, в результате которой возникает и активируется ВПЧ, может быть вызвано следующими факторами:
- родами, так как согласно статистике большинство пациенток, обратившихся к врачу с данной проблемой, заразились папилломами ануса при родоразрешении;
- заражение при половом контакте, причем даже презервативы не могут дать стопроцентную гарантию защиты от проникновения данного вируса в человеческий организм;
- постоянные стрессы, подверженность неврозам, нарушения работы нервной системы;
- физическое или эмоциональное переутомление, систематическое недосыпание, так как именно в этот период происходит значительное снижение защитных свойств организма, приводящее к проникновению вируса папилломы человека в кровь пациента;
- некачественное и нерегулярное питание, чрезмерное увлечение жирной, соленой и острой пищей, фаст-фудом, сладкими газированными напитками, что влечет за собой нехватку витаминов и полезных питательных веществ, являющуюся благотворной средой для развития и размножения болезнетворных микроорганизмов;
- пренебрежение правилами личной гигиены, что может спровоцировать появление травм и сильного раздражения кожи в районе анального отверстия;
- наличие воспалительных процессов и различных инфекционных заболеваний, которые влекут за собой значительное ослабление иммунной системы, а отсутствие должного лечения может повлечь за собой активацию даже тех вирусов, которые раньше вообще не давали о себе знать;
- вредные привычки, курение, употребление алкоголя.
Обычно возникновению и развитию ВПЧ способствует не какая-то определенная причина, а наличие совокупности одновременно действующих на организм негативных факторов. В таком случае иммунная система терпит значительные нарушения и не может сопротивляться проникновению чужеродных вирусов в организм человека.
Признаки и симптомы заболевания
Небольшие анальные новообразования обычно протекают, не проявляя никакой симптоматики. При разрастании папиллом появляются первые признаки физического дискомфорта, проявляющегося в следующих симптомах:
- кровяных выделениях в каловых массах;
- болезненных ощущений при акте дефекации, так как в это время происходят множественные травмы патологических образований;
- сильном зуде в области заднего прохода;
- постоянном чувством влажности в районе ануса;
- резким и неприятным запахом, спровоцированным мокрыми пятнами, образующимися на нижнем белье при острой стадии кондиломатоза;
- кровяных выделениях на нижнем белье, в результате трения наростов об трусы и последующего их травмирования;
- ощущениях инородного тела в области заднего прохода;
- болях при ходьбе или нахождении в сидячем положении.
Обычно при частом травмировании наростов в область поражения попадает инфекция, что является причиной возникновения воспалительных процессов и образованием гнойных выделений.
Новообразования вызывают сильную боль, отечность и покраснение кожных покровов. Часто при этом у пациента поднимается высокая температура и значительно ухудшается общее самочувствие.
Иногда подобные наросты возникают непосредственно в самой прямой кишке. В таких случаях, помимо вышеперечисленных симптомов, возникает чувство появления инородного тела именно внутри кишки.
Диагностика и лечение заболевания

Для диагностики и лечения такого заболевания, как папилломы ануса необходимо обратиться за консультацией к врачу-проктологу, который использует для этого следующие методы обследования пациентов:
- Первичный визуальный осмотр или аноскопия. При таком виде диагностики врач обследует анус пациента на предмет наличия папиллом, а также проводит опрос с целью получения информации о симптомах и признаках, беспокоящих заболевшего, о его образе жизни и перенесенных когда-либо хронических заболеваниях.
- Колопроктологическое инструментальное обследование – это исследование ануса при помощи оптического прибора с очень высоким разрешением. Специальный микроскоп позволяет определить наличие возможных деформаций эпителия прямой кишки, а также тяжесть поражения.
При возникновении любых симптомов необходимо в срочном порядке обратиться за врачебной помощью, так как такие доброкачественные новообразования очень часто переходят в онкологические заболевания.
Лечения такой патологии консервативным путем не существует. Чтобы полностью избавиться от папиллом ануса необходимо их полное удаление. Методов, с помощью которых происходит иссечение или деструкция кондилом в анальном отверстии существует достаточно много. Какой именно подходит тому или иному пациенту определяется несколькими квалифицированными специалистами – иммунологом, хирургом, проктологом и дерматологом, на основании полученной в результате диагностики клинической картины заболевания, степени его тяжести, а также индивидуальных особенностей пациента.
Удалить папилломы ануса можно следующими методами:
- Криотерапией. Для данной методики характерно воздействие на папилломы экстремально низкими температурами до полного их выморожения. Восстановительный период после такой операции достаточно продолжителен, потому что метод не особенно точен в области локализации. Пораженное место после вмешательства закрывается хлопковым пластырем.
- Электрокоагуляцией. В противовес первому методу, новообразования прижигаются электрическим током до ожогов третьей степени, образуя на папилломах белый струп. Проводится данная операция под анестезией и не применяется на слизистых оболочках анального канала.
- Химическим методом. При этом папилломы удаляются при помощи лекарственного раствора подофиллина, которые воздействует на образования на клеточном уровне. Данное лекарственное средство наносится на папилломы при помощи специального медицинского шпателя, а после посыпаются тальком. Однако данная методика обладает сильным действием и на здоровые ткани, находящиеся в непосредственной близости от доброкачественных новообразований.
- Лазерное удаление кондилом. Наиболее прогрессивная и самая безболезненная методика избавления от папиллом ануса. Она практически не имеет противопоказаний и не вызывает возможных рецидивов заболевания.
Очень часто удаление кондилом сопровождается кровотечением, поэтому многие специалисты настаивают на обязательном прижигании каждого основания папилломы.
Возможные последствия и превентивные меры
Так как данное заболевание возникает на почве активизации вируса, то простое удаление папиллом не поможет полностью избавиться от болезни. Ощущение внутреннего физического и эстетического дискомфорта может пройти после оперативного вмешательства, однако вирус живет в организме очень долгое время и чаще всего абсолютно никак себя не проявляет.
Именно поэтому отсутствие надлежащей терапии или невыполнение рекомендаций лечащего врача очень часто приводят к рецидиву заболевания. Наличие ВПЧ подразумевает постоянные и регулярные обследования у врача, чтобы исключить возвращение вируса.
Больному в целях профилактики и во избежание рецидива данного заболевания назначают курсы противовирусных и иммуномодулирующих препаратов, способствующих восстановлению иммунитета и естественной защиты организма.
Помимо этого необходимо также нормализовать сон и питание. Часто при ВПЧ пациентам показана диетическая программа, включающая в свой рацион все необходимые витамины и питательные элементы. Также следует отказаться от алкоголя и курения, вести здоровый образ жизни. Обязательным при профилактике папиллом ануса является соблюдение личной гигиены в области анального отверстия, подразумевающая ежедневную тщательную очистку кожных покровов вокруг заднего прохода.
Представительницам прекрасного пола рекомендован регулярный осмотр у гинеколога, чтобы исключить и предупредить возникновение и развитие кондилом на слизистых оболочках шейки матки и влагалища. А мужчины должны регулярно сдавать мазки из уретры для проведения анализов.
Подводя итоги
Анальные папилломы – это доброкачественные новообразования, располагающиеся в области заднего прохода, вызванные вирусом папилломы человека. Данное заболевание может протекать абсолютно бессимптомно, не вызывая никакого дискомфорта у пациента, однако при запущенных стадиях такие образования могут перерастать в злокачественные. Поэтому крайне важно, при наличии даже малейших первичных признаков, указывающих на появление такого вируса, необходимо в срочном порядке обратиться за консультацией к проктологу.
Для избавления от папиллом необходимо полностью удалить их, однако это не избавит человека от ВПЧ. Данное заболевание необходимо лечить различными противовирусными и иммунновосстанавливающими препаратами, а также регулярно проходить профилактические осмотры у специалиста.
Полипы и папилломы заднего прохода (другие названия – анальные полипы и папилломы, полипы и папилломы прямой кишки) – это новообразования, месторасположение которых способно серьёзно ухудшить качество жизни.
Оставьте телефон –
и мы Вам перезвоним
Причины полипов и папиллом заднего прохода
Задний проход – область, в которой довольно часто наблюдается рост новообразований. Внутри прямой кишки могут образоваться полипы. В перианальной области (вокруг анального отверстия) могут появиться кондиломы (разновидность папиллом, напоминающая своим внешним видом цветную капусту). В некоторых случаях кондиломы могут встречаться и внутри анального канала.
Иногда можно и не подозревать о существовании у себя подобных образований. Распространена ситуация, когда их наличие устанавливается на осмотре (или в процессе эндоскопического обследования) при обращении по поду других заболеваний.
Полип – это разрастание слизистой оболочки в виде грибовидного тела. Своей тонкой ножкой полип сохраняет контакт со стенкой прямой кишки, а само тело свободно свисает внутри канала.
Папилломы (остроконечные кондиломы) вызываются вирусом папилломы человека (ВПЧ). ВПЧ является широко распространённым заболеванием, по разным данным эту инфекцию в себе носит от 70 до 90% людей. Однако в большинстве случаев вирус «спит», а активизируется при снижении иммунитета. Именно тогда происходит активный рост папиллом.
В перианальной области ВПЧ проявляется в виде остроконечных кондилом, которые обычно также поражают и половые органы человека. Нередко кондиломы травмируются, кровоточат. С кровью из поврежденных кондилом может передаваться вирус.
Симптомы полипов и папиллом заднего прохода
Полипы, остроконечные анальные кондиломы и другие доброкачественные новообразования, возникшие в прямой кишке и в области промежности, могут преобразоваться в злокачественные. Вероятность перерождения возрастает, если образование постоянно травмируется, как это часто бывает при данной локализации.
Следует учитывать, что в начальной стадии развития подобные образования могут никак не проявляться, а выявить их можно только эндоскопически (при проведении рекотороманоскопии или колоноскопии). Тем более важно обращать внимание на симптомы, способные указать на наличие образований.
Субъективно крупный полип может ощущаться как инородное тело в заднем проходе. Могут быть болевые с различной локализацией внизу живота.
Присутствие полипа в просвете кишечника, нарушает его работу. Кишечник пытается постоянно освободиться от содержимого – таким образом стимулируются поносы.
Большой полип препятствует прохождению каловых масс и вызывает запоры.
При обнаружении даже незначительного кровотечения из заднего прохода следует обязательно обратиться к врачу-проктологу.
Методы диагностики полипов и папиллом заднего прохода
Важно обращать внимание на симптомы, способные указать на наличие образований: ощущение дискомфорта или инородного тела в прямой кишке, жжение, слизеподобные выделения из заднего прохода – это серьёзный повод для обращения к врачу-проктологу.
Следует учитывать, что в начальной стадии развития подобные образования могут никак не проявляться, а выявить их можно только эндоскопически (при проведении рекотороманоскопии или колоноскопии).
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения полипов и папиллом заднего прохода
Лечение полипов и кондилом, как правило, заключается в их удалении.
Удаление кондилом в «Семейном докторе» осуществляется с применением лазера или радиоволнового аппарата «Сургитрон». Удаление полипов прямой кишки может быть произведено во время эндоскопии, если расположение и размер полипа это позволяют. В сложных случаях для удаления полипа проводится плановая госпитализация в хирургический стационар.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Парапроктит – это воспаление ткани (жировой клетчатки), окружающей прямую кишку.
Парапроктит – одно из тех заболеваний, которые не поддаются лечению в домашних условиях. Можно снять остроту симптомов парапроктита, но проблемы останутся (в виде хронического парапроктита или его осложнений). Лечение парапроктита, как и других проктологических заболеваний, порою откладывают, стесняясь обращаться к врачу. Этого делать не следует. Своевременная врачебная помощь позволит Вам вернуть утраченное качество жизни.
Оставьте телефон –
и мы Вам перезвоним
Причины парапроктита
В большинстве случаев воспаление вызывают условно-патогенные бактерии и грибы, которые в норме присутствуют в кишечнике человека; однако, если им удаётся преодолеть слизистую оболочку и попасть в ткань, окружающую прямую кишку, в условиях отсутствия кислорода они начинают стремительно размножаться и вызывают острый воспалительный процесс. Как правило, парапроктит вызывается сразу комплексом возбудителей, в число которых может входить стрептококки, стафилококки, кишечная палочка.
Спусковым механизмом развития парапроктита может быть любое повреждение слизистой прямой кишки. Поэтому в число факторов риска парапроктита входят:
-
;
- проктит (воспаление слизистой оболочки прямой кишки);
- запоры (плотные каловые массы могут травмировать слизистую);
- диарея (длительное расстройство стула приводит к повреждению слизистой оболочки); (лопнувшие геморроидальные узлы образуют открытые ранки).
Часто инфекция проникает через анальные железы. Данные железы предназначены для выделения ферментов, способствующих перевариванию пищи, и слизи, облегчающей прохождение каловых масс. Анальные железы выходят в прямую кишку в криптах – тканевых карманах, открытых навстречу движения каловых масс. В случае нарушения процесса опорожнения прямой кишки или при травме крипты (даже незначительной), крипта может закупориться. В результате в железе развивается воспалительный процесс, и инфекция по её протоку попадает в клетчаточные пространства.
Иногда инфекция может попасть в околопрямокишечные ткани с током крови. В этом случае источником инфекции могут быть воспалительные процессы в других органах.
Виды парапроктита
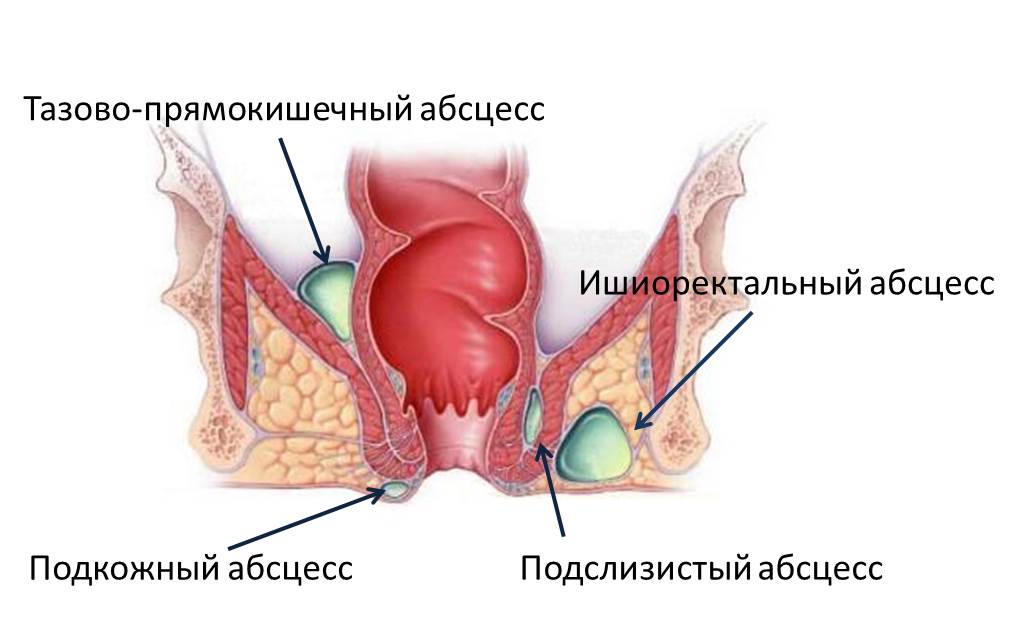
В области прямой кишки выделяют несколько клетчаточных пространств. Воспаление клетчатки, как правило, развивается изолированно в каком-либо одном пространстве, в зависимости от этого различают следующие виды парапроктита:
- подкожный (параректальный абсцесс);
- седалищно-прямокишечный (ишиоректальный абсцесс);
- тазово-прямокишечный (пельвиоректальный);
- подслизистый.
Подкожный парапроктит наиболее просто диагностируется и сравнительно легко лечится. Самой опасной формой является пельвиоректальный парапроктит (заболевание встречается редко) – его симптомы неспецифичны, а очаг воспаления располагается глубоко в области малого таза.
В зависимости от характера течения заболевания парапроктит может быть острым и хроническим.
Симптомы парапроктита
Начало воспалительного процесса может отмечаться незначительным повышением температуры (до 37°C). При переходе воспаления в клетчаточное пространство, т.е. развитии собственно острого парапроктита, одномоментно проявляется комплекс симптомов. В первую очередь, это:
-
до 38°C (и выше);
- озноб;
- боль в области прямой кишки, не связанная с дефекацией.
Подкожный парапроктит свои ярко выраженные симптомы: область воспаления, находящаяся рядом с анальным отверстием выделяется покраснением, отеком и уплотнением тканей. При ощупывании испытывается резкая боль.
При других видах парапроктита могут наблюдаться расстройство мочеиспускания, задержка стула, ложные позывы к дефекации.
Воспаление приводит к расплавлению клетчаточной ткани и накоплению гноя. При отсутствии своевременного лечения возникший гнойник прорывается и образуется свищевое отверстие – или наружу (в области промежности, на передней брюшной стенке или бедре), или в просвет кишки. У женщин гнойник может вскрываться, образовав свищевое отверстие во влагалище. Самый опасный вариант – открытие свищевого отверстия в брюшную полость.
После образования свища основная масса гноя выходит, и острота симптомов снижается. Однако гнойные процессы продолжаются, болезнь переходит в хроническую форму.
При хроническом парапроктите боль и дискомфорт ощущаются лишь в том случае, если выход гноя через свищ по какой-либо из причин затруднён. Обычно боли наблюдаются только при внутреннем свище. Боль усиливается во время дефекации, а потом затихает, поскольку растяжение кишечника во время прохождения каловых масс способствует выходу гноя. Гной или сукровица выделяются постоянно. При прямокишечном свище, имеющем наружное отверстие в области промежности, выделения раздражают кожу, вызывая зуд.
Для хронического парапроктита характерно волнообразное течение болезни. Свищевой канал время от времени перекрывается грануляциями, забивается отмершими тканями, в результате в очаге воспаления опять начинает накапливаться гной и возвращаются симптомы острого парапроктита. Потом гнойник снова прорывается и острота симптомов исчезает.
Методы лечения парапроктита
Единственный метод лечения парапроктита – операция.
Квалифицированные хирурги-проктологи «Семейного доктора» имеют богатый опыт лечения парапроктита любой степени сложности и иссечения параректальных свищей различной локализации. Операции проводятся в операционном блоке на базе комфортабельного стационара под местной или общей анестезией.
При остром парапроктите обнаруживается и вскрывается скопление гноя.
При хроническом парапроктите также вскрываются зона образования гноя, обеспечивается тщательный его отток и очищение раны. После чего осуществляется иссечение свища.
Очень важно, чтобы операцию проводил опытный и квалифицированный хирург, поскольку анальные свищи при хроническом парапроктите могут давать рецидивы, то есть возникать повторно. Это бывает, если воспалительный процесс полностью прекратить не удалось, например, по причине некачественного дренажа области воспаления.
При обнаружении свища не следует откладывать визит к врачу, поскольку в любой момент может случиться рецидив воспаления и нагноения с возвращением остроты симптомов. Самостоятельно свищ зажить не может.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Читайте также:

