Что такое лишай видаля
Обновлено: 28.04.2024
В статье приводятся современные данные о красном плоском лишае (КПЛ) — заболевании, характеризующемся мультифакторным генезом, полиморфизмом клинических симптомов, тяжелым, длительным, рецидивирующим течением, выраженной резистентностью к проводимой терапии. За последние десятилетия отмечается существенный рост числа больных этим дерматозом, при этом следует подчеркнуть увеличение частоты неклассических случаев. Заболевание, как правило, начинается с появления распространенных высыпаний, выраженного зуда и слабости. Нередко клиническая картина проявляется остро. Пациенты с различными формами КПЛ, в особенности с поражением слизистой полости рта, отмечают выраженное снижение качества жизни. В статье описаны особенности клинического полиморфизма, вариабельности гистоморфологической картины и генетических показателей системы HLA при кольцевидной форме КПЛ. Цель обзора литературы состоит в том, чтобы суммировать современные данные с учетом разнообразия клинических форм, необходимые для понимания развития заболевания, чтобы облегчить его диагностику в сложных клинических случаях и адекватно управлять его течением. Также авторами представлено описание клинического случая кольцевидной формы КПЛ у пациентки в возрасте 63 лет.
Ключевые слова: красный плоский лишай, дерматоз, гистоморфологическая картина, антигены HLA-комплекса.
Для цитирования: Захур И.И., Кошкин С.В., Бобро В.А. Кольцевидная форма красного плоского лишая. Редкое клиническое наблюдение. РМЖ. Медицинское обозрение. 2020;4(10):642-646. DOI: 10.32364/2587-6821-2020-4-10-642-646.
I.I. Zakhur 1 , S.V. Koshkin 1 , V.A. Bobro 2
1 Kirov State Medical University, Kirov, Russian Federation
2 Kirov Regional Clinical Dermatovenerological Dispensary, Kirov, Russian Federation
The paper reviews current data on lichen ruber planus, a disease characterized by multifactorial pathogenesis, polymorphic clinical symptoms, severe long recurrent course, and a significant resistance to treatment. In the last decades, a substantial growth in the prevalence of this dermatosis is observed. Moreover, the rate of atypical cases also increases. The most common symptoms at disease onset are a generalized rash, severe itching, and malaise. Many patients present with acute clinical signs. Patients with the different forms of the disease (in particular, those with oral lichen planus) report on the significant reduction in the quality of life. The authors describe the specificity of clinical polymorphism, the variability of clinical manifestations and HLA system in annular lichen planus. The aim of this paper is to summarize currently available data considering the diversity of clinical variants which are required for the understanding of the pathogenesis to improve th e diagnosis in difficult cases and to control its course. The authors also address a case study of annular lichen planus in a 63-year-old woman.
Keywords: lichen ruber planus, dermatosis, histopathology, HLA system.
For citation: Zakhur I.I., Koshkin S.V., Bobro V.A. Annular lichen planus, a rare variant of lichen planus. Russian Medical Inquiry. 2020;4(10):642–646. DOI: 10.32364/2587-6821-2020-4-10-642-646.
Введение
Красный плоский лишай (КПЛ) — хроническое воспалительное заболевание кожи, которое сопровождается поражением кожи и слизистых оболочек ротовой полости и половых органов. Заболевание характеризуется папулезными высыпаниями разных форм и характера и чаще всего сопровождается выраженным зудом [1]. Распространенность КПЛ точно неизвестна, однако доля пациентов с данным заболеванием на амбулаторном приеме дерматолога составляет 1,3–2,4%. Заболевание наиболее часто возникает у людей среднего возраста, однако описаны случаи развития КПЛ у детей. Женщины болеют так же часто, как и мужчины [2]. Поражение слизистой полости рта может развиваться изолированно или сочетаться с кожными проявлениями. Несмотря на то что это заболевание поражает порой незначительные площади кожи и слизистых, его влияние на качество жизни недооценивается [3].
КПЛ характеризуется хроническим течением, а спонтанное разрешение заболевания встречается редко [4, 5]. Порой разные формы КПЛ могут протекать с прогрессией тяжести и, следовательно, требуют пожизненного наблюдения и поддерживающей терапии. Лечением КПЛ кожных форм чаще всего занимаются дерматовенерологи, а с поражением слизистых — стоматологи.
Этиология КПЛ до сих пор неизвестна. Патогенез КПЛ также не совсем ясен, но считается, что заболевание возникает из-за иммунного ответа, предположительно вовлекающего CD4 + и CD8 + T-лимфоциты, продуцирующие цитокины, интерлейкин-2 и фактор некроза опухоли, которые вызывают хронический воспалительный ответ и апоптоз кератиноцитов [6]. Следовательно, нет ничего удивительного в том, что это заболевание также связано с другими заболеваниями, имеющими общую иммунологическую основу [7]. КПЛ наблюдается в семьях в разных поколениях, что предполагает наличие генетической предрасположенности к этому заболеванию [8, 9]. Действительно, были изучены генетические полиморфизмы различных маркеров лейкоцитарного антигена человека (HLA), полиморфизмы генов различных маркеров HLA, а также воспалительных цитокинов и хемокинов [10, 11].
Клинические проявления КПЛ и их влияние на пациентов существенны. Было показано, что КПЛ значительно влиял на качество сна, что приводило к развитию депрессии у больных [12]. Также было показано, что чем продолжительнее проявления субъективных симптомов, тем хуже качество жизни и тем выше уровень стресса [13, 14]. Таким образом, хроническое течение КПЛ и, особенно, его обострение связано со стрессом, тревогой, депрессией и в итоге с ухудшением качества жизни пациента.
Для КПЛ характерно хроническое рецидивирующее течение. Заболевание начинается с появления распространенных высыпаний, выраженного зуда, слабости. Нередко клиническая картина КПЛ проявляется остро. Для классических случаев КПЛ характерно наличие дермо-эпидермальных папул диаметром 1–3 мм с полигональными очертаниями, пупкообразным центральным вдавлением, отсутствием периферического роста, наличием сетки Уикхема, обусловленной неравномерно выраженным гипергранулезом и просматриваемой в глубине папул после нанесения на поверхность воды или глицерина. Папулы характеризуются синюшно-красной или лиловой с перламутровым оттенком окраской и — при боковом освещении — блеском. Когда величина элементов достигает более 3–4 мм, они, сливаясь между собой, формируют более крупные очаги, принимающие вид бляшек, различных фигур, колец. Для лихеноидных папул характерна локализация на сгибательных поверхностях предплечий, боковых поверхностях туловища, передней брюшной стенке, слизистой оболочке полости рта, слизистой оболочке половых органов. Излюбленным местом можно считать переднюю поверхность голени. Очаги поражения при КПЛ могут быть локализованными или генерализованными, имеют характер эритродермии. Наиболее торпидно протекает КПЛ у больных с веррукозной, гипертрофической и эрозивно-язвенной формами, а также в сочетании с сахарным диабетом, артериальной гипертензией и поражением слизистых оболочек (синдром Гриншпана — Вилаполя) [15, 16].
В зависимости от кожных проявлений выделяются следующие формы КПЛ: типичная (классическая), атипичная, гипертрофическая, пемфигоидная, фолликулярная, пигментная, эритематозная, кольцевидная.
Слизистые оболочки весьма часто вовлекаются в патологический процесс, могут быть изолированными или сочетаться с поражением кожи. Изолированные поражения слизистой оболочки полости рта отмечаются при наличии металлических зубных протезов. По клиническому течению КПЛ слизистых выделяются разновидности: типичная, экссудативно-гиперемическая, буллезная, гиперкератотическая [1].
Актуальным остается вопрос о генетической предрасположенности пациентов к КПЛ. Ранее полученные результаты позволяют предположить наличие ассоциативной связи КПЛ с антигенами HLA-комплекса. Наличие в фенотипе антигена HLA В35, а также сочетаний HLA А2-В5, HLA А2-В35, HLA А3-В35, HLA А3-А19 и HLA В12-В35 можно рассматривать как фактор развития КПЛ. При изучении особенностей распределения специфичностей HLA класса II достоверно выявлена предрасполагающая к развитию КПЛ роль HLA-DRB1*10. В свою очередь, специфичности DQB1*11 и DRB1*15 (DR2) играют протективную роль в отношении данного заболевания [17–21].
Клиническое наблюдение КПЛ
Больная К., 1956 г. р., поступила в кожное отделение КОГБУЗ «Кировский областной клинический кожно-венерологический диспансер» 18.11.2019 с жалобами на высыпания на коже туловища, конечностей и слизистой полости рта. Периодически беспокоит сильный кожный зуд. Отмечает снижение качества жизни.
Считает себя больной с весны 2018 г., когда впервые появились высыпания на тыльной поверхности стоп. Заболевание ни с чем не связывает. Пациентка занималась самолечением, применяла мазь, содержащую бетаметазон, и антигистаминные препараты, однако эффект был незначительным. В январе 2019 г. обращалась к дерматологу по месту жительства. Наблюдалась с диагнозом «кольцевидная эритема». Получала амбулаторное лечение с незначительным эффектом. Заболевание протекало хронически. Пациентка отмечала, что полностью высыпания не проходили, а процесс стал приобретать распространенный характер. Направлена на дообследование и лечение в КОГБУЗ «Кировский областной клинический кожно-венерологический диспансер».
Из анамнеза жизни. Родилась и проживает в Кировской области. Образование среднее специальное. Не работает. ВИЧ, туберкулез, гепатиты А, В, С, гемотрансфузии, ранее перенесенные инфекции, передающиеся половым путем, отрицает. Лекарственную непереносимость отрицает. Перенесенные заболевания: ОРЗ. Наследственность по кожным заболеваниям не отягощена. Травмы, операции отрицает. Вредные привычки отрицает.
Хронические заболевания: церебральный атеросклероз, дисциркуляторная энцефалопатия I стадии, вестибулоатаксический и неврозоподобный синдромы. Гипертоническая болезнь 2-й степени, II стадии, риск 3. Дислипидемия. Варикозное расширение вен нижних конечностей. Постоянно принимает препараты: аторвастатин, кардиомагнил.
Гинекологический анамнез: менопауза с 45 лет. Беременностей 8, родов 2.
Общий осмотр. Состояние удовлетворительное, сознание ясное. При физикальном исследовании по органам и системам — без особенностей. ЧСС 80 ударов в минуту. АД 140/70 мм рт. ст. Физиологические отправления в норме.
Локальный статус. Патологический процесс распространенный, симметричный, хронического течения в стадии обострения. Локализуется на коже туловища, верхних (преимущественно сгибательные поверхности) и нижних конечностей, на слизистой ротовой полости. Представлен множественными мелкими плотными до 0,1 см в диаметре, гладкими полушаровидными, слегка уплощенными блестящими папулами розово-красного цвета с фиолетовым оттенком. Элементы расположены кольцевидно, диаметром более 5 см, в центральной части очагов кожа нормального цвета, периферический край состоит из соприкасающихся узелков. Имеются рассеянные изолированные папулы с незначительным шелушением на поверхности. Симптом сетки Уикхема был положительным, феномен Кебнера — также положительным. На слизистой щек, нижней губы симметрично расположены мелкие белесоватые папулы, сливающиеся между собой в тонкую сеть. Слизистые половых органов свободны от специфических высыпаний. Дермографизм розовый. Периферические лимфоузлы не увеличены (рис. 1–4).




Клинический анализ крови: лейкоциты 6,7*10 9 /л (эозинофилы 4%, лимфоциты 40,4%), эритроциты 4,66*10 12 /л, гемоглобин 137 г/л, тромбоциты 243×10 9 /л, СОЭ 17 мм/ч. Общий анализ мочи: соломенно-желтая, прозрачная, белок 0,026 г/л, удельный вес 1,020, глюкоза — отрицательно, pH 5,5, лейкоциты, эритроциты не обнаружены. Биохимический анализ крови: АЛТ 21 Ед/л, АСТ 21 Ед/л, холестерин 3,0 ммоль/л, билирубин общий 12,1 мкмоль/л, глюкоза 5,3 ммоль/л, креатинин 89 мкмоль/л, общий белок 74,3 г/л.
При взятии мазков-отпечатков клетки Тцанка не обнаружены.
HLA-фенотип: А02, 09 (24), В12 (44), 35. DRB1* 01, 14.
Результат биопсии. Очаговый гиперкератоз, умеренно выраженный акантоз, местами «пилообразной» конфигурации, очаговый гипергранулез зернистого слоя, вакуольная дистрофия кератиноцитов базального и шиповатого слоев, очаговый спонгиоз. В дерме диффузный полосовидный лимфогистиоцитарный инфильтрат, тесно контактирующий с зоной базальной мембраны с очаговой размытостью дермо-эпидермальной границы. Патогистологическая картина характерна для КПЛ (рис. 5, 6).


Лечение назначено в соответствии со стандартом специализированной медицинской помощи при КПЛ. Назначена доза метилпреднизолона: 4 мг внутрь по схеме (3–2—0) с постепенным снижением дозы после выписки на 1 таблетку 1 раз в 5 дней до полной отмены. В качестве заместительной и сопутствующей терапии, в т. ч. для профилактики побочных эффектов, назначены: омепразол, антигистаминные препараты, препараты калия, глюконат кальция, препараты, содержащие в своем составе витамины А и Е, сульфат железа и витамин С, гидроксихлорохин (по 200 мг 2 р/сут в течение 5 дней, затем перерыв 2 дня, курсы лечения рекомендовано повторять в течение 2 мес.). Местное лечение: туширование раствором фукорцина, мазь с флуоцинолона ацетонидом.
Лечение в стационаре продолжалось 14 дней. Больная выписана в удовлетворительном состоянии с улучшением под диспансерное наблюдение дерматовенеролога по месту жительства.
Заключение
Представленный материал описывает современные возможности диагностики и лечения кольцевидной формы КПЛ, а также особенности, характерные для данной формы патологического процесса. Для диагностики совокупность данных клинической картины и гистологического исследования является приоритетной. Дальнейшее изучение КПЛ и вариабельности его форм позволит прийти к рациональному сочетанию терапии и современных методов исследования. Благодаря изучению генетических показателей системы HLA I и II класса станет возможно составление прогноза не только по течению заболевания, но и по предрасположенности к нему. Несомненно, такой полный объем анализа и исследования КПЛ и его форм выведут оказание медицинской помощи в данной области на новый уровень.
Сведения об авторах:
Захур Ирина Игоревна — аспирант кафедры дерматовенерологии и косметологии ФГБОУ ВО Кировский ГМУ Минздрава России; 610027, Россия, Кировская область, г. Киров, ул. К. Маркса, 112; ORCID iD 0000-0002-1495-4038.
Кошкин Сергей Владимирович — профессор, д.м.н., заведующий кафедрой дерматовенерологии и косметологии ФГБОУ ВО Кировский ГМУ Минздрава России; 610027, Россия, Кировская область, г. Киров, ул. К. Маркса, д. 112; ORCID iD 0000-0002-6220-8304.
Бобро Варвара Андреевна — врач-дерматовенеролог КОГБУЗ «Кировский областной клинический кожно-венерологический диспансер»; Россия, 610030, Кировская область, г. Киров, ул. Семашко, д. 2А; ORCID iD 0000-0003-2306-1423.
About the authors:
Irina I. Zakhur — postgraduate student of the Department of Dermatovenerology & Cosmetology, Kirov State Medical University, 112, Karl Marx str., Kirov, 610027, Russian Federation; ORCID iD 0000-0002-1495-4038.
Sergey V. Koshkin — Doct. of Sci. (Med.), Professor, Head of the Department of Dermatovenerology & Cosmetology, Kirov State Medical University, 112, Karl Marx str., Kirov, 610027, Russian Federation; ORCID iD 0000-0002-6220-8304.
Varvara A. Bobro — dermatovenerologist, Kirov Regional Clinical Dermatovenerological Dispensary, 2A, Semashko str., Kirov, 610030, Russian Federation; ORCID iD 0000-0003-2306-1423.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Неизвестно ни о каком-либо предрасполагающем к данному заболеванию состоянии кожи, ни о причине развития лихенификации, однако она может развиваться вторично после хронического экзематозного процесса. Различия в клинической морфологии, размере и локализации очагов обусловили подразделение заболевания на несколько клинических форм, которые распространены во всем мире.Особенно часто встречается у лиц азиатского происхождения и сравнительно редко - у чернокожего населения. Болеют преимущественно женщины, причем пик заболеваемости приходится на возраст между 30 и 50 годами.Зуд, очевидно, является причиной, а не только симптомом заболевания. Это главный фактор развития лихенификации, возникающий, вероятно, вследствие активности медиаторов или протеолитических ферментов. Нервный стресс и психо вегетативные нарушения приводят к бессознательной привычке растирать и постоянно расчесывать кожу, в результате кожа утолщается, а кожные линии акцентируются.
Лихенификация может возникать вторично после многих зудящих дерматозов, и некоторые авторы предполагают, что простой хронический лишай является минимальным вариантом атопической экземы у взрослых, имеющих в личном или семейном анамнезе атопические нарушения. Другие считают, что возникновение заболевания связано с нарушениями функций внутренних органов, такими как холецистопатии, сахарный диабет и запоры. Лихенификация также развивается в течение других дерматозов раздражения или как осложнение стойких кожных очагов разных видов, например хронического контактного дерматита, астеатогической и монетовидной экземы, себорейного и застойного дерматита, плоского лишая, зуда ануса и вульвы и редко псориаза.
Различие между лихенификацией и некоторыми видами пруриго не совсем ясно в терминологии и на практике. У некоторых пациентов хроническое растирание и расчесывание кожи приводит к образованию узлов - узловатому пруриго или узловатой лихенификации. С интенсивным зудом может быть связано возрастание количества нейропептидов, кальцитонин-генсвязанного пептида и иммунореактивных к веществу Р нервных волокон. У некоторых пациентов (например, чернокожих) развивается папулезная и фолликулярная лихенификация. Возможно, существует врожденная предрасположенность к развитию лихенификации и ее персистированию.
Зуд тяжелый, пароксизмальный и обычно возникает ночью. Часто он непропорционален степени объективных изменений на коже.

Исходный очаг обычно изолированный, его структуру можно разделить на три зоны:
- центральную с инфильтрацией и первичной плоской лихенификацией;
- среднюю с близко расположенными лихеноидными папулами;
- периферическую с небольшим утолщением и пигментацией.
Существуют различные формы лихенификации с их собственными характеристиками в зависимости от локализации и длительности существования очага. В ранних очагах две внешние структурные зоны могут отсутствовать. В некоторых случаях может наблюдаться лейкодермия в сочетании с витилигоподобными пятнами и депигментированными участками инфильтрированных папул. Редко простой лишай представлен изолированными лихеноидными папулами без центральной лихенификации.
Может поражаться практически любой участок кожи, но наиболее типична локализация в тех зонах, которые доступны для расчесов: на задней поверхности шеи, волосистой части головы, разгибательных поверхностях предплечий, в крестцовой области, на внутренней поверхности бедер, голенях и лодыжках, лобке и мошонке.Течение хроническое, очаги персистируют неопределенно долго в зависимости от индивидуальных особенностей.
Лишай затылочной области
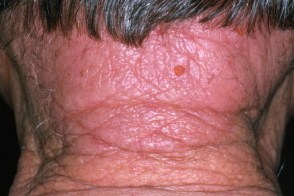 Возникает на задней поверхности шеи, особенно у женщин при эмоциональном стрессе или у пациентов с атопическим дерматитом. Такой участок легко доступен, и пациенты активно расчесывают его. В обоих случаях заболевание характеризуется наличием шелушащейся псориазиформной бляшки и частыми эпизодами вторичной инфекции. |
Узловатый нейродерматит волосистой части
головы представлен зудом и экскориированными папулами. В данной ситуации для образования узлов достаточно утолщения эпидермиса на волосистой части головы.
Гигантская лихенификация Потрие
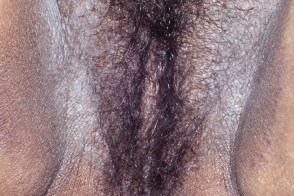 Представляет собой бородавчатые решетчатовидные бляшки, которые развиваются в аногенитальной области, когда зуд персистирует много лет. Четко ограниченные бляшки бородавчатой гиперплазии могут быть приподняты над окружающей поверхностью, могут развиваться опухолевидные бляшки. |
Лихенификация по типу «гальки»
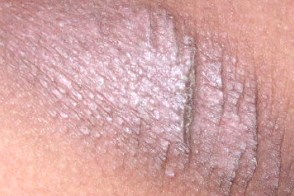 Клиническая картина представляет собой сливающиеся бляшки из гладких мелких папул или отдельные мелкие узелки, напоминающие плоский лишай. Они могут также наблюдаться у пациентов с атопическим дерматитом, фотодерматитом и себорейным дерматитом. |
Простой хронический лишай требует устранения первичной причины лихенификации. Гистологическая картина имеет некоторые особенности в зависимости от локализации и длительности существования очага. Постоянно присутствуют гиперкератоз и акантоз. Отмечается удлинение межсосочковых клиньев эпидермиса. Иногда присутствуют спонгиоз и небольшие участки паракератоза. Повсеместно наблюдается гиперплазия.
-
: выявляется в детском возрасте; наличие признаков атопии; симметричные лихенифицированные очаги в местах предпочтительной локализации, положительные радиоаллергосорбентный тест (РАСТ) или кожные пробы; повышен уровень IgE. : отсутствие лихенифицированных бляшек. : наличие псориатических очагов в других участках; толстые плотно прилегающие белые чешуйки на ярко-красном основании; биопсия; зуд обычно отсутствует.
- Хроническая лихенифицированная экзема: наличие более выраженных воспалительных изменений; биопсия. : поражение слизистой оболочки примерно у 50% пациентов, сетка Уикхема. : биопсия; инфильтрированные, зудящие папулы с типичной ребристой поверхностью, обычно не находятся в бляшках, расположение симметричное, Гайда: отдельные узлы на нормальной коже. : микробиология, исследование под лампой Вуда.
- Медикаментозные реакции (золото, триметоприм - сульфаметоксазол, бупивакаин, кванидин, квинакрин): прекращение приема лекарств приводит к улучшению. : биопсия. : кожные очаги на голени при наличии венозной недостаточности.
Общие терапевтические рекомендации
Системная терапия
Зуд является ведущим симптомом заболевания, и лечение должно быть направлено на прекращение зуда.
Первый МГМУ им. И.М. Сеченова
Первый МГМУ им. И.М. Сеченова
Первый московский государственный медицинский университет им. И.М. Сеченова
Первый МГМУ им. И.М. Сеченова, Москва, 119991, Российская Федерация
Полиморфный вариант склероатрофического лихена
Журнал: Клиническая дерматология и венерология. 2014;12(2): 35‑40
Потекаев Н.С., Плиева Л.Р., Теплюк Н.П., Сергеев Ю.Ю. Полиморфный вариант склероатрофического лихена. Клиническая дерматология и венерология. 2014;12(2):35‑40.
Potekaev NS, Plieva LR, Tepliuk NP, Sergeev IuIu. A polymorphic variant of lichen sclerosus. Klinicheskaya Dermatologiya i Venerologiya. 2014;12(2):35‑40. (In Russ.).
Первый МГМУ им. И.М. Сеченова
Склероатрофический лихен (lichen sclerosus et atrophicus, каплевидная склеродермия, болезнь белых пятен, белый лишай Цумбуша, крауроз вульвы, крауроз полового члена) представляет собой редкий хронически протекающий воспалительный дерматоз неясной этиологии, поражающий кожно-слизистые покровы. В статье приводятся краткие сведения о патогенезе, клинике, диагностике и лечении данного дерматоза. Описано клиническое наблюдение склероатрофического лихена с вовлечением кожного покрова и слизистой оболочки полости рта. Особенностью клинических проявлений является полиморфизм высыпаний: папулы, бляшки, пузыри и эрозии. Диагноз подтвержден дерматоскопическим и гистологическим методами исследования. Имеется полное описание дерматоскопической и гистологической картин. Авторами подчеркивается важная роль дерматоскопии в диагностике заболевания и успешное применение системной глюкокортикостероидной терапии.
Первый МГМУ им. И.М. Сеченова
Первый МГМУ им. И.М. Сеченова
Первый московский государственный медицинский университет им. И.М. Сеченова
Первый МГМУ им. И.М. Сеченова, Москва, 119991, Российская Федерация
Склероатрофический лихен - САЛ - (lichen sclerosus et atrophicus, каплевидная склеродермия, болезнь белых пятен, белый лишай Цумбуша, крауроз вульвы, крауроз полового члена) представляет собой редкий хронически протекающий воспалительный дерматоз неясной этиологии, поражающий кожно-слизистые покровы [1].
САЛ был впервые описан Hallopeau в 1887 г. как атрофическая форма плоского лишая [2]. Однако в дальнейшем он различал две формы склерозирующего лишая: первично-склерозирующую и вторичную, развивающуюся из обычного плоского лишая. До сих пор нозологическая принадлежность дерматоза четко не определена: большая часть авторов считают САЛ разновидностью ограниченной склеродермии, некоторые - вариантом красного плоского лишая, а сторонники третьей точки зрения (Л.Н. Машкилейсон, 1965 г.) рассматривают САЛ как самостоятельный дерматоз, занимающий промежуточное положение между красным плоским лишаем и склеродермией [1, 3].
В патогенезе САЛ предполагается роль различных факторов:
1) аутоиммунного - в 79% случаев у больных САЛ обнаруживаются аутоантитела [4, 5], а в 20-34% случаев отмечается связь между САЛ и рядом аутоиммунных заболеваний, таких как очаговая алопеция, витилиго, аутоиммунный тиреоидит, сахарный диабет 1-го типа, пернициозная анемия [4, 6];
2) генетического - отмечаются семейные случаи дерматоза, имеется достоверная связь с антигеном DQ7 главного комплекса гистосовместимости класса II [4];
3) инфекционного - предполагается участие спирохет вида Borrelia и вируса папилломы человека как возможных причинных факторов САЛ [4];
4) гормонального - у больных отмечаются дисгормональные сдвиги в системе гипофиз-надпочечники-яичники; у девочек с САЛ вульвы в связи с низким уровнем эстрогенов характерны более поздние сроки полового созревания, менструальная дисфункция, у женщин в период менопаузы САЛ принимает упорный рецидивирующий характер.
САЛ чаще страдают женщины - соотношение больных женщин и мужчин составляет от 6:1 до 10:1. Пик заболеваемости у женщин приходится на 5-6-й десяток жизни, на 2-м месте - препубертатный период у девочек между 8 и 13 годами [4, 6, 7].
Клинически САЛ проявляется мелкими, 3-6 мм в диаметре, четко отграниченными плоскими полигональными папулами асбестовидного цвета с перламутровым блеском или ливедным оттенком, напоминающими папулы красного плоского лишая [3, 7, 11]. По периферии папул может быть тонкий сиреневый венчик как при бляшечной склеродермии. Высыпания располагаются изолированно или группируются с образованием бляшек молочно-белого цвета или цвета слоновой кости. Поверхность бляшек сначала располагается вровень с окружающей кожей или слегка возвышается над ней, но со временем становится вогнутой. Устья волосяных фолликулов в пределах бляшек расширены, заполнены роговыми пробками серо-коричневого цвета и имеют комедоноподобный вид. Если пробок много, поверхность бляшки выглядит бородавчатой. Кожный рисунок сглажен. Субъективные ощущения отсутствуют. Высыпания имеют склонность к спонтанному разрешению, оставляя атрофические гипо- или депигментированные пятна, имеющие сходство с витилиго. Весьма характерно обнаружение в очагах атрофии телеангиэктазий и петехий. Поражение гениталий может быть изолированным и отличаться большим разнообразием клинических форм: папулезной, эритематозно-отечной, витилигинозной, буллезной, атрофической, эрозивно-язвенной [3]. В отличие от поражения кожного покрова, САЛ гениталий сопровождается выраженными субъективными ощущениями в виде длительно существующего, упорного, мучительного зуда. Отмечается положительный феномен Кебнера [1, 4]. Изредка, в основном у женщин, САЛ половых органов приводит к плоскоклеточному раку [1].
На слизистой оболочке полости рта САЛ бывает представлен перламутрово-белыми пятнами [5] или ороговевающими мацерированными бляшками с сетчатым рисунком, напоминающими красный плоский лишай.
Наиболее характерными дерматоскопическими признаками САЛ являются роговые пробки (комедоноподобные структуры) и бесструктурные зоны белого цвета. Гистологически роговые пробки представляют собой кератотические массы, заполняющие устья волосяных фолликулов, а бесструктурные зоны белого цвета соответствуют участкам атрофии эпидермиса [12]. Было отмечено, что для очагов САЛ, существующих менее 1,5 лет, более характерно обнаружение роговых пробок, в то время как для более старых очагов характерны зоны атрофии. При дерматоскопии возможно обнаружение чешуек, структур по типу хризалид (признак, определяющийся только при проведении дерматоскопии в поляризованном свете и представляющий собой отдельные блестящие линии ярко-белого цвета) и эрозий [13]. По периферии некоторых очагов можно обнаружить эритематозный венчик, состоящий из телеангиэктазий, являющийся признаком прогрессирующей стадии заболевания [14].
Гистологическая картина при САЛ характеризуется атрофией эпидермиса, особенно его шиповатого слоя, гиперкератозом с роговыми пробками, вакуольной дистрофией базального слоя, выраженным отеком и гомогенизацией коллагена в верхней части и воспалительным лимфоцитарным инфильтратом с примесью гистиоцитов в средней части дермы. Капилляры расширены [3].
САЛ следует дифференцировать с ограниченной склеродермией, красным плоским лишаем, витилиго (впрочем, САЛ нередко сосуществует с этими дерматозами [3,15]), лейкоплакией, простым лишаем Видаля, экстрамамиллярным раком Педжета, опрелостью, кандидозом и др.
Лечение САЛ проводится аналогично терапии склеродермии: применяются антибактериальные, аминохинолоновые препараты, ферментные, сосудорасширяющие, биостимулирующие средства, витаминотерапия, местно - глюкокортикостероидные мази, ингибиторы кальциневрина (такролимус, пимекролимус), ретиноиды, аналоги витамина D3, а при генерализованных формах, торпидных к лечению, - системные глюкокортикостероиды, цитостатики [3, 4, 6, 7]. Из физиотерапевтических методов лечения применяются ПУВА-терапия, фонофорез, ультразвуковая терапия, лазеротерапия, оксигенотерапия (гипербарическая оксигенация).
Ниже приводим клиническое наблюдение полиморфного варианта САЛ.
Больная П., 57 лет, пенсионерка, жительница Владимирской области, поступила под наше наблюдение в мае 2013 г. с диагнозом «Локализованная склеродермия». Из анамнеза стало известно, что около 5 лет назад на фоне менопаузы и перенесенного стресса больная П. отметила появление высыпаний на коже голеней без субъективных ощущений. Дерматологом по месту жительства был поставлен диагноз «Красный плоский лишай» и была назначена системная терапия (названий препаратов не помнит, однако предполагает, что антибактериальные) - без положительного эффекта. Со временем высыпания увеличились в количестве, появились буллезные элементы. В 2010 г. в Государственном научном центре дерматовенерологии и косметологии Минздрава России проведена диагностическая биопсия кожи и по результатам гистологического исследования поставлен диагноз САЛ. Тогда же была проведена терапия системными антибиотиками (пенициллин), системными глюкокортикостероидами - дипроспан 2,0 мл внутримышечно 2 инъекции, преднизолон 30 мг внутримышечно 3 инъекции, сосудистыми препаратами - с временным положительным эффектом. В последующие 2 года дерматоз периодически обострялся, а с конца 2012 г. распространился на кожу верхних конечностей, живота, пояснично-крестцовой области, наружных гениталий. Пациентка самостоятельно применяла мазь левомеколь на область гениталий и голеней, так как поражение этих областей сопровождалось субъективными ощущениями в виде сильного зуда (гениталии) и болезненности (вскрывшиеся пузыри с образованием эрозий в области нижних конечностей). В ноябре 2011 г. проконсультирована ревматологом, который не обнаружил данных за наличие системной склеродермии. В том же году анализ крови на антитела к боррелиям Бургдорфера дал отрицательный результат. В мае 2012 г. проведен курс комбинированной кислородно-озоновой терапии - без эффекта.
Аллергоанамнез и наследственность не отягощены. Из сопутствующей патологии - гипертоническая болезнь II стадии.
Лабораторно-диагностические исследования: в клиническом и биохимическом анализах крови - без патологии; результаты исследования крови на сифилис, ВИЧ-инфекцию, гепатиты В и С - отрицательные; общий анализ мочи - без патологических отклонений. Электрокардиограмма - синусовый ритм, горизонтальное положение электрической оси сердца, гипертрофия левого желудочка с изменениями миокарда.
Локальный статус: поражение кожи разгибательной поверхности предплечий, тыльной поверхности кистей, лучезапястных сгибов, правой боковой поверхности живота, пояснично-крестцовой области, передних поверхностей голеней с переходом на тыл и внутреннюю поверхностью стоп носит хронический характер и представлен полиморфными высыпаниями (рис. 1). Рисунок 1. Клинико-морфологическая картина САЛ у пациентки П. а - поражение разгибательной поверхности левого предплечья в виде плоских полигональных и овальных папул. Видны расширенные волосяные фолликулы; б - классические проявления склероатрофического лишая: на поверхности атрофической бляшки отчетливо визуализируются роговые пробки; в - поражение кожи нижних конечностей: сочетание бляшечной и буллезной форм САЛ; вокруг большинства бляшек наблюдается венчик гиперемии; г - эрозивный элемент в области левой стопы; д - поражение слизистой оболочки правой щеки. На коже верхних конечностей - высыпания в виде плоских полигональных и овальных папул, диаметром от 1 до 3 см, с четкими границами, белесоватого цвета с ливедным оттенком и перламутровым блеском, в пределах которых отчетливо визуализируются фолликулярные роговые пробки. Большинство папул расположены изолированно, но некоторые из них группируются с образованием бляшек. На тыле кистей часть папул разрешилась вплоть до образования белесоватых пятен. По периферии папул отмечается тонкий сиреневый венчик. На коже правой боковой поверхности живота и пояснично-крестцовой области визуализируются продолговатые белесоватые бляшки округлых очертаний с четкими границами диаметром 7 и 2 см. Большая по размерам бляшка имеет поверхность «папиросной бумаги» с многочисленными роговыми пробками. Меньшая в размерах бляшка плотной консистенции, с бородавчатой поверхностью, рядом с ней наблюдаются две плоские папулы. По периферии бляшек, как и папул, отмечается сиреневый венчик. На коже пояснично-крестцовой области имеется пятно молочно-белого цвета, в пределах которого наблюдаются телеангиэктазии и единичные геморрагические пятна. В области нижних конечностей эффлоресценции представлены буллезными и эрозивными элементами с четкими границами и периферическим ливедным венчиком. Пузыри имеют плотную покрышку, местами с бородавчатой поверхностью, и серозное содержимое. На слизистой оболочке правой щеки имеется довольно крупная бляшка белесоватого цвета, причудливых очертаний и четким сетчатым рисунком. На коже наружных гениталий и перианальной области наблюдаются участки атрофии белесоватого цвета, эритематозные пятна и небольшие трещины. Ногтевые пластинки кистей и стоп не поражены. Волосы не изменены. Субъективно: зуд в аногенитальной области и болезненность в области эрозий на стопах при ходьбе.
При дерматоскопическом исследовании различных элементов САЛ определяются бесструктурные зоны белого цвета, роговые пробки, телеангиэктазии по периферии некоторых бляшек и структуры по типу хризалид, что соответствует описанным в литературе данным (рис. 2). Рисунок 2. Дерматоскопическое исследование очагов поражения у пациентки П. а - стационарная стадия склероатрофической бляшки: роговые пробки и бесструктурные зоны белого цвета (звездочка); б - первоначальные проявления склероатрофической папулы: волосяной фолликул (белая стрелка), роговая пробка (черная стрелка); в - прогрессирующая стадия склероатрофической бляшки. По периферии образования четко определяется эритематозный венчик. Телеангиэктазии (овал), роговые пробки (стрелка); г - регрессирующая стадия склероатрофической бляшки характеризуется бесструктурными зонами белого цвета (звездочка), отсутствием роговых пробок и телеангиэктазий.

Учитывая клиническую картину поражения кожно-слизистого покрова был поставлен диагноз САЛ, полиморфного варианта. Была произведена диагностическая биопсия кожи. Гистологическое описание: «Эпидермис с выраженным гиперкератозом, небольшим акантозом, резко атрофирован, местами отслаивается от дермы с образованием полости. Зернистый слой атрофирован. Сально-волосяные фолликулы расширены, заполнены кератотическими массами - роговыми пробками. В дерме - отек верхнего слоя, периваскулярные лимфомакрофагальные инфильтраты и очаговый склероз - в нижнем слое. Заключение: картина укладывается в морфологию старых изменений САЛ» (рис. 3). Рисунок 3. Гистологические препараты с очага поражения на коже пациентки П. Эпидермис с выраженным гиперкератозом, атрофирован. Сально-волосяные фолликулы расширены, заполнены кератотическими массами (роговые пробки). В дерме - отек верхнего слоя, дезорганизация коллагеновых волокон нижнего слоя. Окрашивание гематоксилином и эозином.
Была назначена терапия: пенициллин 500 000 ЕД внутримышечно 4 раз в день в течение 10 дней, трентал 200 мг внутримышечно 5 инъекций, актовегин 5,0 мл внутримышечно 5 инъекций, веторон Е 10 капель в день, местно - промывание эрозий раствором хлоргексидина биглюконата, перевязки с ксероформной мазью с анестезином, аэрозоль пантенол, аппликации мази элоком на папулы. На фоне проводимого лечения не отмечалось существенного терапевтического эффекта и больной был назначен системный глюкокортикостероидный препарат метипред в дозе 32 мг/сут (8 таблеток). К 14-му дню лечения метипредом наблюдалось выраженное улучшение в виде эпителизации большинства эрозий, разрешения периферического венчика роста вокруг большинства высыпаний, частичного регресса папул, уплощения бляшек и уменьшения выраженности фолликулярного гиперкератоза, купирования субъективных ощущений. Лечение метипредом в дозе 32 мг/сут было продолжено до 21-го дня с последующим снижением до 24 мг/сут. Пациентка была выписана для дальнейшего лечения и наблюдения дерматологом по месту жительства.
Интерес данного клинического наблюдения полиморфного варианта САЛ заключается в разнообразии проявлений данного дерматоза, редком поражении слизистой оболочки полости рта, важной роли дерматоскопии в диагностике заболевания и в успешном применении системной глюкокортикостероидной терапии.
Лишай – группа полиэтиологических кожных заболеваний, характеризующихся появлением сыпных, зудящих элементов. Существует несколько разновидностей заболевания, различающихся по виду возбудителя, типу высыпаний, локализации, заразности (экзема - мокнущий лишай; микроспория, фагус, трихофития - стригущий лишай; псориаз - чешуйчатый лишай; розовый лишай - питириаз; опоясывющий лишай). Течение заболеваний длительное, с обострениями, с опасностью вторичного инфицирования кожных высыпаний, приносящее физические и психологические неудобства пациенту, косметические дефекты.





Общие сведения
Лишай – группа полиэтиологических кожных заболеваний, характеризующихся появлением сыпных, зудящих элементов. Существует несколько разновидностей заболевания, различающихся по виду возбудителя, типу высыпаний, локализации, заразности (экзема - мокнущий лишай; микроспория, фагус, трихофития - стригущий лишай; псориаз - чешуйчатый лишай; розовый лишай - питириаз; опоясывющий лишай). Течение заболеваний длительное, с обострениями, с опасностью вторичного инфицирования кожных высыпаний, приносящее физические и психологические неудобства пациенту, косметические дефекты.
Лишаи – это группа кожных заболеваний, для которых характерно возникновение цветных и шелушащихся пятен. Этиология, пути заражения и особенности течения могут быть различными, так как эти заболевания сгруппированы по клиническим проявлениям – изменение цвета, наличие шелушения кожи или шелушения пустул.
Причины лишаев и механизм заражения
Основными причинами лишаев является вирусная и грибковая микрофлора. Механизм заражения не известен, так как далеко не все люди, даже попадающие в группу риска, заболевают лишаями. Предположительно сочетание таких факторов как снижение иммунитета, стрессовые ситуации, генетическая предрасположенность, инфекционные болезни, физические и эмоциональные перенапряжения повышает вероятность возникновения лишаев.
В зависимости от возрастной группы и половой принадлежности, заболеваемость разными типами лишая может варьироваться, но обобщенные данные по заболеваемости примерно одинаковы. Длительность и характер течения лишаев тоже различен: от острого до хронического.
Розовый лишай

Заболевание имеет инфекционно-аллергическую природу, встречается повсеместно среди всех возрастных групп, характеризуется появлением округлых шелушащихся пятен розового цвета на коже туловища, чаще на коже спины.
Розовый лишай не является высоко заразным заболеванием и внутрисемейные вспышки фиксируются крайне редко. Заражение происходит через общее пользование банными принадлежностями; провоцирующими факторами являются снижение иммунитета и вирусные респираторные инфекции. Для розового лишая характерна сезонность, всплески заболеваемости фиксируются весной и осенью. Отсутствие рецидивов розового лишая дает основание полагать, что развивается стойкий иммунитет к заболеванию.
Начало заболевания характеризуется появлением единичного материнского пятна округлых очертаний в диаметре не более 3 см, центральная часть которого на 2-3 день приобретает желтоватый оттенок, начинает морщиниться и шелушиться. Через 7-10 дней на коже спины и груди появляется множество аналогичных высыпаний, но гораздо меньшего размера, локализуются высыпания розового лишая в основном по линиям Лангера (линии максимальной растяжимости кожи). Со временем в центре лишая возникает шелушение, а по периферии красная кайма; элементы не склонны к слиянию. Зуд и другие неприятные ощущения отсутствуют.
Неадекватная терапия, частые контакты с водой, повышенное потоотделение увеличивают длительность заболевания, хотя розовый лишай полностью излечивается за 1,5-2 месяца. Розовый лишай достаточно часто проходит самостоятельно, без какой-либо терапии. Пациентам не рекомендуется пребывание на солнце, ношение синтетической одежды, следует ограничить контакты с водой. Применение мазей с антибактериальными и противогрибковыми веществами, такими как Сангвиритрин, быстро купируют симптоматику розового лишая. Бактерицидные растворы, в том числе и травяные, оказывают положительное воздействие, зачастую этих мер достаточно для излечения от розового лишая.
Диагностика розового лишая проводится на основании осмотра, необходима дифференциация с характерной для сифилиса розеолой.
Опоясывающий лишай

Опоясывающий лишай имеет герпетическую природу и возникает при вторичном контакте с вирусом из группы Herpes zoster, либо при активации латентной герпетической инфекции. При опоясывающем лишае воспаляются нервные ганглии и появляются характерные высыпания по ходу нервных стволов. Болеют в основном люди взрослого и пожилого возраста, провоцирующими моментами являются стрессовые ситуации, инфекции и снижение иммунитета.
Течение опоясывающего лишая вариабельно, от легких форм, до тяжелых с поражением центральной нервной системы. Перед началом высыпаний отмечается болезненность по ходу нервов и через 3-4 дня появляются кожные проявления. При опоясывающем лишае поверхность высыпаний сначала состоит из мелких везикул, которые потом ссыхаются в корочки, иногда отмечается шелушение. В зависимости от тяжести течения опоясывающего лишая, могут отмечаться лишь небольшие симптомы общей интоксикации или менингоэцифалиальные симптомы. При осложненных формах опоясывающего лишая прогноз крайне неблагоприятный.
Характерные клинические проявления позволяют точно поставить диагноз на основании визуального осмотра и опроса пациента. Схема лечения опоясывающего лишая зависит от интенсивности клинических проявлений и состояния пациента, практически во всех случаях необходима госпитализация. Лечение проводится совместно дерматологом и неврологом. При ярко выраженном болевом синдроме показаны анальгетики и седативные препараты, если имеются церебральные нарушения – то назначаются препараты, корректирующие работу ЦНС. Применение противовирусных препаратов и иммуномодуляторов показано всем пациентам с опоясывающим лишаем. Местное лечение сводится к применению противовирусных мазей и к профилактике бактериальных осложнений. Прогноз зависит от тяжести течения опоясывающего лишая и от адекватности назначенной терапии.
Отрубевидный лишай

Отрубевидный или цветной лишай является грибковым заболеванием кожи, которое поражает роговой слой эпидермиса. Потливость, жаркий климат, себорейные состояния кожи являются предрасполагающими факторами для возникновения отрубевидного лишая. Заболеваемость отрубевидным лишаем выше у женщин и у лиц молодого возраста. Вспышки инфекции и рецидивов отрубевидного лишая фиксируются в жаркое время года. Инфицирование происходит контактно-бытовым путем через пользование общими расческами, предметами обихода, а также при непосредственном контакте больного человека со здоровым.
Начинается отрубевидный лишай с возникновения единичного округлого розового пятна, далее такие же пятна, но меньшего диаметра появляются на гладкой коже и волосистой части головы. При отрубевидном лишае изменения кожи носят невоспалительный характер, пятна обычно желтовато-коричневого цвета, при их поскабливании отмечается незначительное отрубевидное шелушение. Пятна отрубевидного лишая склонны к периферическому росту и слиянию, зуд и другие субъективные ощущения отсутствуют. Под воздействием ультрафиолета на пораженных участках кожи наблюдается вторичная лейкодерма.
Диагностируют отрубевидный лишай при внимательном визуальном осмотре, так как иногда из-за незначительности проявлений и отсутствия неприятных ощущений, отрубевидный лишай можно не заметить. При микроскопии соскоба обнаруживается мицелий и характерное скопление нитей гриба. Лечение проводят с помощью противогрибковых мазей и таблетированных препаратов, обработка пораженных участков салициловым спиртом перед наложением мази, позволяет активному веществу глубже проникнуть в слои дермы. Соблюдение правил личной гигиены является единственной профилактикой отрубевидного лишая. Полностью избавиться от микотических клеток невозможно, а потому в весеннее время следует пользоваться косметическими средствами с противогрибковым эффектом и избегать инсоляции, чтобы предотвратить рецидив.
Стригущий лишай

Стригущий лишай или трихофития – грибковое заболевание кожи, при котором поражается гладкая кожа, волосистая часть головы, реже ногти. Источником инфекции являются больные люди и животные, заражение происходит контактно-бытовым путем. Чаще встречаются внутрисемейные очаги стригущего лишая и вспышки заболевания в детском саду.
После прорастания мицелия, структура волос нарушается, и они выпадают, оставляя после себя «пеньки», волосы выглядят как остриженные отсюда и название – стригущий лишай. На пораженной коже отмечается легкое шелушение и светлый налет из спор гриба. Зуд и неприятные ощущения отсутствуют. Стригущий лишай может протекать практически бессимптомно, но при внимательном осмотре можно заметить «пеньки» волос. Нагноительные формы стригущего лишая характеризуются наличием плотного гнойного инфильтрата, из которого при надавливании выделяется гной, инфильтраты бывают разных размеров, но возникают обычно на волосистой части головы, в области бороды и усов. Инфильтрат либо благополучно саморазрешается через 7-10 дней из-за губительного действия гноя на микотические клетки, либо осложняется абсцессами. Без лечения микотические клетки сохраняются по периферии и поддерживают хроническое вялотекущее течение стригущего лишая.
Диагноз ставится на основании клинических проявлений, микроскопия соскоба подтверждает микотическую природу заболевания, а посев отделяемого позволяет выявить тип и вид возбудителя и определить его чувствительность к противогрибковым препаратам.
Лечение стригущего лишая сводится к местному применению противогрибковых мазей и внутреннему применению таблетированных форм. Осложненные формы стригущего лишая требует симптоматической терапии. Профилактика стригущего лишая заключается в соблюдении личной гигиены, своевременное выявление больных и регулярный осмотр детей в детских учреждениях.
Кольцевидная эритема – поражение кожи различной этиологии, проявляющееся эритематозными высыпаниями различной (чаще всего кольцевидной) формы на кожных покровах туловища, нижних и верхних конечностей. Характеризуется длительным течением, тяжело поддается лечению. Диагностика кольцевидной эритемы основана на изучении анамнеза, данных осмотра и результатах различных серологических исследований, проводимых для исключения инфекционных заболеваний. Этиотропное лечение отсутствует, обычно осуществляют десенсибилизирующую терапию, применяют антибиотики и витаминные препараты. В ряде случаев высыпания исчезают при устранении провоцирующей патологии.
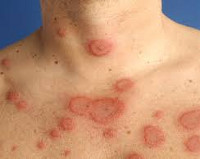
Общие сведения
Кольцевидная эритема (стойкая кольцевидная эритема, эритема Дарье, длительно протекающая эритема) – группа кожных заболеваний со сходными проявлениями – формированием кольцевидных и бесформенных эритематозных высыпаний. Одну из форм этого состояния в 1916 году описал французский дерматолог Ж. Дарье, в настоящий момент она носит название кольцевидной центробежной эритемы Дарье. Помимо этого типа заболевания существует еще несколько разновидностей патологии, различающихся между собой по возрасту развития, этиологии и клиническим проявлениям. Различные типы кольцевидной эритемы могут возникать у детей, подростков или лиц преклонного возраста. Большинство разновидностей эритемы одинаково часто диагностируются у мужчин и женщин, эритема Дарье в несколько раз чаще встречается у представителей мужского пола.

Причины кольцевидной эритемы
Этиология и патогенез кольцевидной эритемы во многих случаях остаются неясными, имеются лишь предположении о влиянии тех или иных факторов. Ревматическая форма патологии обусловлена ревматическим поражением суставов, однако причина возникновения кожных проявлений пока не установлена. Мигрирующая кольцевидная эритема, чаще выявляемая у детей и подростков, вероятно, связана с различными вирусными и бактериальными инфекциями.
Наибольшее количество вопросов вызывает этиология кольцевидной эритемы Дарье. Развитие этой формы заболевания, предположительно, может быть обусловлено грибковой инфекцией кожи, аутоиммунными процессами и приемом некоторых лекарственных средств. Кроме того, эритема Дарье нередко возникает на фоне различных гельминтозов, что также свидетельствует в пользу аутоиммунного характера заболевания. Описано множество случаев появления кольцевидной эритемы на фоне тонзиллита, других воспалительных процессов, эндокринных расстройств и нарушений гормонального фона. Онкологи отмечают, что иногда кольцевидная эритема является частью паранеопластического синдрома. Таким образом, это состояние представляет собой особую форму реактивного дерматоза различной этиологии.
Симптомы кольцевидного дерматоза
Помимо выделения перечисленных выше форм кольцевидной эритемы (ревматической, мигрирующей, Дарье), в практической дерматологии существует классификация, составленная с учетом особенностей клинического течения, которое при общих чертах различается по характеру высыпаний, продолжительности и другим характеристикам. В настоящий момент выделяют четыре клинические формы кольцевидной эритемы. Первым симптомом всех форм является образование на поверхности кожи пятен красного цвета, иногда с кожным зудом. В последующем течение каждой формы приобретает свои характерные черты.
Шелушащаяся кольцевидная эритема чаще развивается при гельминтозах и паранеопластическом синдроме. Участок покраснения со временем начинает шелушиться, в центре выявляется незначительная пигментация кожи, покраснение становится менее выраженным. Рост образования продолжается по периферии, размер патологических очагов достигает 15-20 сантиметров. Изменения центральной части выражены слабо, что в сочетании с периферическим ростом приводит к возникновению характерных образований причудливой формы. Длительность существования очага может составлять несколько месяцев, после разрешения высыпаний кожа остается пигментированной. Часто образуются новые пятна и участки кольцевидной эритемы, при многолетнем рецидивирующем течении заболевания на теле больного выявляются причудливые узоры из участков эритемы и зон гиперпигментации.
Везикулярная кольцевидная эритема имеет неясную этиологию, обычно возникает на фоне сниженного иммунитета и эндокринных расстройств. Еще на стадии красного пятна по краям очага появляются небольшие пузырьки, наполненные серозной жидкостью. В дальнейшем, как и при шелушащейся кольцевидной эритеме, наблюдается периферический рост патологического очага с формированием участка гиперпигментации в центре. В процессе роста по краям очага постоянно образуются и исчезают небольшие везикулы. Течение данной формы кольцевидной эритемы хроническое рецидивирующее, высыпания могут исчезать через несколько недель или месяцев, сменяясь развитием новых очагов.
Простая кольцевидная эритема возникает при аллергии на продукты питания или лекарственные средства. Является наиболее легким вариантом заболевания, характеризуется достаточно быстрой трансформацией пятен в кольцевидные структуры. Шелушения кожи или образования везикул не происходит, единственным проявлением заболевания становится покраснение. Кольцевидные структуры бесследно разрешаются через несколько дней или даже часов после образования.
Стойкая кольцевидная эритема имеет неясную этиологию, сопровождается формированием небольших пятен и колец диаметром до 1-го сантиметра. Иногда в зоне поражения возникают везикулы или участки шелушения. Характерно длительное течение.
В литературе также описаны такие формы кольцевидной эритемы, как телеангиэктатическая, уплотненная и пурпурозная. Из-за незначительной распространенности (менее сотни случаев) некоторые дерматологи полагают, что указанных форм кольцевидной эритемы не существует, а описанные изменения являются другими кожными заболеваниями с формированием кольцевидных структур. Вопрос относительно справедливости такого мнения на сегодняшний день остается дискуссионным.
Диагностика кольцевидной эритемы
Диагноз «кольцевидная эритема» основывается на данных анамнеза и результатах дерматологического осмотра. В спорных случаях производят биопсию кожи в области патологических очагов. При осмотре дерматолога определяются эритематозные высыпания различных форм и размеров, часто в виде причудливых замкнутых линий и полос. В зависимости от формы кольцевидной эритемы наряду с покраснением кожи может наблюдаться шелушение, образование папул или везикул.
При изучении анамнеза пациента нередко выявляются заболевания, спровоцировавшие развитие данной формы реактивного дерматоза. Возможны глистная инвазия, микозы кожи, злокачественные новообразования, воспаление элементов полости рта и верхних дыхательных путей. При отсутствии перечисленных заболеваний больному могут быть назначены лабораторные и инструментальные исследования для оценки состояния различных органов и систем и определения причин развития кольцевидной эритемы. Особенно внимательно следует отнестись к возможности онкологического поражения, поскольку кольцевидная эритема иногда является проявлением паранеопластического синдрома.
Изменения в общем анализе крови при кольцевидной эритеме имеют неспецифический характер и, в основном, способствуют установлению природы провоцирующего фактора. Например, эозинофилия может свидетельствовать о глистной инвазии или аллергии, лейкоцитоз – об остром или хроническом воспалении. Достаточно часто при кольцевидной эритеме обнаруживается диспротеинемия – нарушение соотношения между отдельными фракциями белков плазмы. При гистологическом исследовании кожи обычно выявляется неизменный эпидермис с отеком и выраженной лейкоцитарной инфильтрацией дермы. Гистоиммунофлуоресцентный анализ подтверждает накопление иммуноглобулинов класса G у базальной мембраны эпидермиса. Дифференциальный диагноз кольцевидной эритемы проводят с себорейной экземой, кольцевидной гранулемой и сифилитической розеолой.
Лечение кольцевидной эритемы
Этиотропное лечение кольцевидной эритемы отсутствует, однако успешная терапия провоцирующего заболевания может значительно уменьшить проявления данного состояния. В зависимости от выявленной патологии проводят лечение микозов кожи, тонзиллита и заболеваний желудочно-кишечного тракта. При необходимости осуществляют санацию полости рта. В процессе лечения основного заболевания используют антибиотики, противоглистные средства и другие препараты. При наличии злокачественного новообразования план терапии определяют в зависимости от локализации, распространенности и вида неоплазии.
Наряду с лечением основного заболевания при кольцевидной эритеме проводят десенсибилизирующую терапию. Используют антигистаминные средства (цетиризин, хлоропирамин), хлорид кальция и тиосульфат натрия. Для нормализации обмена веществ пациентам назначают витаминотерапию, особенно витамины С, А и Е. Больным показана гипоаллергенная диета с увеличением количества углеводов в рационе. В тяжелых случаях для уменьшения воспалительных явлений применяют кортикостероиды (преднизолон). Местно наносят противозудные мази, при наличии везикул используют антисептические средства для предотвращения вторичной инфекции.
Прогноз и профилактика кольцевидной эритемы
В целом прогноз благоприятный. Данное состояние не угрожает жизни больного и при установлении причины развития в ряде случаев поддается полному излечению. При кольцевидной эритеме невыясненной этиологии прогноз ухудшается, поскольку специалисты могут только проводить симптоматическую терапию и осуществлять лечение выявленных заболеваний, возможно никак не связанных с поражением кожи. Иногда после интенсивной десенсибилизирующей терапии кольцевидная эритема постепенно исчезает, но через некоторое время возникает снова. В подобных случаях рекомендуется постоянно соблюдать гипоаллергенную диету, периодически принимать витамины и антигистаминные средства.
Профилактика заключается в своевременном лечении воспалительных заболеваний дыхательных путей, регулярной санации полости рта и предотвращении глистной инвазии. Больные кольцевидной эритемой должны регулярно посещать дерматолога даже в период ремиссии. В особо тяжелых случаях требуется постановка на диспансерный учет.
Читайте также:

