Что такое ликворный свищ головы
Обновлено: 26.04.2024
Алгоритм диагностики и лечения ликворной фистулы (ликвореи) - Европейские рекомендации
Ликворея вызывается разрывом базальной твердой мозговой и паутинной оболочек в сочетании с перелом основания черепа в области передней или средней черепной ямки. Она возникает примерно при 2-3% всех травм головы и около 10% всех базальных переломов черепа. 80% обусловлено травмами, большая часть оставшихся 20% — следствие вмешательств (например, эндоназальных процедур). Тяжесть первичной травмы головы не связана с образованием ликворных фистул, которые могут возникнуть даже у пациентов без потери сознания или без очаговой неврологической симптоматики.
Хотя большинство фистул закрывается при проведении консервативной терапии, некоторые из них сохраняются, что требует хирургического лечения.
а) Симптомы и клиника ликворной фистулы. Около 98% всех свищей возникают в течение первых трех месяцев после травмы, большинство из них в течение первых 24-48 часов. Однако сообщено о развитии ринорреи даже спустя десятилетия после травмы. Отсроченная оторрея является редкостью.
Менингит развивается в 10-85% всех ликворных фистул. Основные возбудители — штаммы бактерий из полости носа (пневмококк, гемофильная палочка). В некоторых случаях единственными клиническими признаками являются повторные эпизоды менингита.
Пневмоцефалия наблюдается примерно в трети всех случаев. Обычно количество внутричерепного воздуха мало и не вызывает никаких проблем. Напряженная пневмоцефалия, однако, является опасной для жизни и требует немедленного хирургического вмешательства. Это обусловлено «клапанным» механизмом, приводящим к увеличению объема внутричерепного воздуха и быстрому прогрессированию сдавления головного мозга.
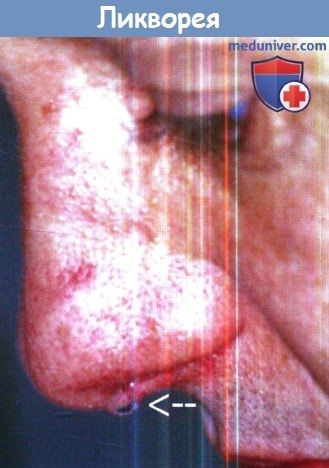
Клиническое проявление ликвореи: выделение прозрачной жидкости из носа (стрелка).
б) Физикальное исследование. Ликворная фистула должна быть заподозрена, если пациент жалуется на выделения из носа прозрачной жидкости после черепно-мозговой травмы. Обследование должно начинаться с тщательного сбора анамнеза. Особое внимание должно быть уделено любым травмам, эндоназальным ЛОР-процедурам и эпизодам лихорадки в сочетании с нарушением сознания или ригидностью затылочных мышц.
В острых случаях двусторонние параорбитальные гематомы указывают на возможный перелом переднего отдела основания черепа («глаза енота»). При переломе височной кости может формироваться ретроаурикулярная гематома (симптом Баттла).
Дефицит черепно-мозговых нервов также наводит на мысль о переломе основания черепа. Особое внимание следует уделить обонятельной и вестибуло-кохлеарной системе. Одно- или двусторонняя аносмия указывает на повреждение обонятельного нерва, как правило, при лобно-базальных переломах и часто сопровождается ликвореей, но не является обязательным симптомом. С другой стороны, нормальное обоняние не исключает ликворные фистулы. Нарушение вестибулярной или кохлеарной функции может быть вызвано переломом височной кости, который в свою очередь может вызвать ипсилатеральный паралич лицевого нерва.
Доказательство наличия фистулы, однако, может быть трудной задачей. Если отделяемое обильное и прозрачное, диагноз прост. Но незначительная и непостоянная ликворея может привести к серьезным диагностическим трудностям. Если ликвор смешивается с кровью, может быть проверен симптом двойного пятна. Отличить ликворею от «простого» ринита можно с помощью теста на содержание глюкозы. При отрицательном результате ликворею исключают, так как ликвор, как правило, содержит 30% от концентрации глюкозы в крови. Более специфичным (и более дорогим) является тест на В2-трансферрин — вещества, отсутствующего в нормальных выделениях из слухового прохода и полости носа.
в) Обнаружение фистулы. Клиническая локализация передней фистулы неоднозначна в 10% случаев, когда ринорея наблюдается на противоположной стороне. При обычной рентгенографии черепа могут быть выявлены дефект кости, перелом, внутричерепной воздух и инородные тела, что должно послужить основой для дальнейших исследований, но данные о наличии и локализации фистулы, как правило, недостаточны. КТ с тонкими срезами (1,5 мм) в аксиальной и/или фронтальной плоскости превосходит МРТ и является методом выбора для выявления базальных переломов черепа.
Помимо травмы в качестве основной причины ликвореи дифференциальный диагноз включает опухоли, которые разрушают основания черепа и скрытые энцефалоцеле.
Интратекальное введение контрастных средств (КТ-цистернография) может лишь локализовать активные свищи. Другие методы включают радионуклидную цистернографию и люмбальную инъекцию красителей (флуоресцеин, метиленовый синий). В нашем учреждении мы используем интратекальное введение флуоресцеина в сочетании с назальной эндоскопией в ЛОР-отделении.
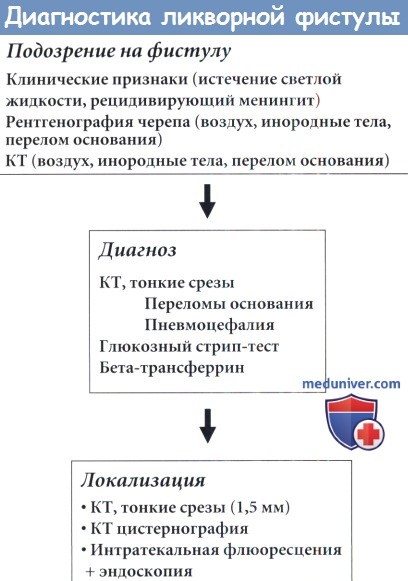
Алгоритм диагностики при подозрении на ликворную фистулу.
г) Лечение ликворной фистулы. Нет проспективных рандомизированных исследований, сравнивающих хирургическое и не-хирургическое лечение травматической ликвореи. В различных исследованиях в 10-85% подобных случаев описывается восходящий менингит, в основном в зависимости от продолжительности наблюдения. Учитывая это, в каждом конкретном случае должен быть выполнен тщательный анализ эффективности консервативного и оперативного лечения. На основании личного опыта наблюдения более чем 200 случаев нами определены диагностические мероприятия и показания к операции.
1. Консервативное лечение. Консервативное лечение включает в себя постельный режим в полусидячем положении, повторные люмбальные пункции или длительный люмбальный дренаж. В нашей клинике проводится только длительный люмбальный дренаж (100-200 мл/сут.) в течение семи дней при ринорее, сохраняющейся более 24 часов. Если фистула после этого не исчезнет, обычно показана операция. При оторее проводиться наблюдение в течение семи дней без специального лечения, так как такие фистулы обычно исчезают в течение нескольких дней.
2. Операция при ликворной фистуле. Основной целью операции является закрытие фистулы, герметизация и предотвращение восходящего менингита. Необходимо предупредить и другие осложнения, такие как муко-или пиоцеле, хронический синусит, субдуральную эмпиему и абсцесс мозга. Косметические аспекты также играют определенную роль, если травма вызвала внешнюю деформацию черепа.
По-прежнему ведутся дискуссии о сроках проведения операции, лучшем хирургическом доступе, а также материалах для закрытия ликвореи и возможных дефектов кости.

Сроки и доступы. Все хирургические цели, упомянутые выше, могут быть достигнуты лишь при четкой диагностике и точном хирургическом планировании, что обычно требуют времени. Кроме того, отложенное вмешательство при внутричерепных процедурах показало преимущества по сравнению с немедленной операцией в отношении исхода.
Ликворные фистулы, вызванные травматическими поражениями переднего отдела основания черепа, с самого начала желательно вести с привлечением специалистов. Нейрохирурги, челюстно-лицевые хирурги, ЛОР-врачи и иногда офтальмологи участвуют в диагностике, установлении сроков необходимого вмешательства, а также в принятии решения о хирургическом доступе.
Преимущества экстракраниального доступа заключаются в меньшей смертности и уровне осложнений. Основным недостатком является невозможность решения смежных повреждений головного мозга. Мы используем экстракраниальные подходы только при небольших поражениях (обычно менее 1 см в диаметре) в медиальной части переднего отдела основания черепа (эндоскопический подход) и фистулах, расположенных в области турецкого седла (параназальный доступ). Операции, как правило, выполняются ЛОР-хирургом с нейрохирургической ассистенцией.
При транскраниальном подходе необходимость в ретракции мозга для полной визуализации всей области переднего основания черепа несет в себе значительный риск повреждения обонятельных нервов и лобных долей. Однако сложные или большие переломы переднего отдела основания черепа с соответствующей ликвореей до сих пор лучше всего лечить с помощью традиционных транскраниальных интрадуральных доступов, которые обеспечивают полную визуализацию области травмы.
Мы решительно выступаем за задержку операции, пока пациент не восстановился до некоторой степени (ШКГ, по крайней мере, менее 5 баллов, отсутствие инфекции и гемодинамическая стабильность) и нет никаких признаков отека мозга на предоперационном КТ (состояние желудочков, базальных цистерн).
Для минимизации ретракции мозга можно провести предоперационное дренирование ликвора или интраоперационную пункцию бокового желудочка. При отсроченной по указанным соображениям операции челюстно-лицевой хирург сможет одновременно безопасно репонировать сопутствующие переломы лицевых костей.
Мы обычно в первую очередь используем интрадуральный подход. Разрывы твердой мозговой оболочки по мере возможности должны быть ушиты. Если это невозможно применяются различные методы закрытия дефекта твердой мозговой оболочки (надкостничным лоскутом, ротированным лоскутом на основе височной мышцы, свободным лоскутом из височной мышцы, широкой фасцией бедра и т. д.). Основываясь на нашем опыте 34 повторных операций, мы не считаем, что лоскуты на питающих ножках превосходят свободные лоскуты. На наш взгляд, для предотвращения повторных свищей более важно, чтобы лоскут был достаточно велик, чтобы покрыть дефект более 2 см от его края.
Большие дефекты костей (>2 см) должны быть покрыты твердыми материалами, чтобы избежать рецидива ликвореи. Для этой цели могут быть использованы различные материалы (инвертированная височная мышца + кость, свободный расщепленный костный лоскут свода черепа, титановые сетки). В нашем отделении в основном используются титановые микросетки.
Антибиотикопрофилактика. До сих пор не было никаких четких доказательств эффективности профилактического применения антибиотиков у пациентов с ликворными фистулами. Мы обычно используем второе поколение цефалоспоринов, начиная с поступления до третьего дня после прекращения ликвореи.
Двусторонние параорбитальные гематомы указывают на лобно-базальный перелом черепа. Симптом Баттла у пациента с переломом пирамиды височной кости. A-В Рентгенограмма черепа и аксиальная КТ пациента с выраженной пневмоцефалией после легкой травмы головы,
обратите внимание на практически полностью заполненные воздухом желудочки (стрелка). А-Г. Экстракраниальное эндоскопическое закрытие ликворной фистулы (51 год после травмы) у 59-летней женщины.
А. Сагиттальная МРТ показывает выпячивание мозга (стрелка) через основание черепа в полость носа и перелом клиновидной кости.
Б. Эндоскопический вид грыжи мозга (стрелка).
В. Закрытие ликвореи осуществляется свободным мышечным лоскутом и фибриновым клеем (стрелка).
Г. Резецированный фрагмент грыжи мозга. Транскраниальный доступ к большому дефекту (стрелка) и фистуле, расположенной в правой части передней черепной ямки.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

1. Что такое ликворная фистула, причины возникновения и классификация
Ликворная фистула (свищ) основания черепа – это канал травматического или инфекционного происхождения, через который истекает спинномозговая жидкость. Несмотря на всю серьёзность этой патологии, её клиническая картина не имеет специфических признаков. Выделение ликвора чаще всего происходит через нос или барабанную перепонку. Бесцветная выделяемая жидкость похожа на проявление аллергического или вазомоторного ринита. При этом может сохраняться обоняние и слух. Отличить от насморка ликворную фистулу можно по некоторым признакам: зависимость истечения от положения головы, отсутствие раздражения на коже при попадании отделяемого секрета, головные боли в периоды, когда вытекание ликвора прекращается.
Самая частая причина, из-за которой может возникнуть ликворная фистула, это травмы головы. Кроме того, ликворея может начаться отсроченно после оперативного лечения и медицинских манипуляций, на фоне менингита, а также спонтанно (без возможности связать развитие патологии с каким-либо фактором).
Классификация ликворных фистул основания черепа проводится по следующим критериям:
- В зависимости от причины возникновения (посттравматическая, послеоперационная, спонтанная);
- По локализации (одно- и двусторонняя);
- По времени возникновения (ранняя, отсроченная);
- По количеству (одна фистула, две и более);
- В зависимости от клинического течения (неосложненная и осложненная).
2. Симптомы заболевания
Основным симптомом ликворной фистулы основания черепа является истечение цереброспинальной жидкости. Если патологический процесс возникает в результате черепно-мозговой травмы, может истекать ликвор с примесью крови. В результате снижения давления в черепе может возникать тупая головная боль. Если по каким-то причинам, внутричерепное давление повышается, боль ослабевает, но при этом усиливается истечение ликвора.
У части пациентов удается обнаружить нарушение психики, проявляющиеся астеническим и эмоционально-личностным синдромом. Астенический синдром проявляется быстрой истощаемостью, усталостью, снижением внимания и памяти, ухудшением умственной деятельности. Эмоционально-личностный – ограничением инициативы, сниженной критикой к необъективностью оценки своего состояния, апатией, ухудшением памяти. Иногда в результате затекания цереброспинальной жидкости в дыхательные пути может возникать кашель, а затруднённое выделение через барабанную перепонку вызывает снижение слуха.
3. Диагностика болезни
Заподозрить ликворную фистулу можно при истекании через нос или из уха прозрачной жидкости. Ее количество увеличивается при наклоне головы пациента вперед и кашле, также ликвор течёт при натуживании и резких движениях. Подтвердить диагноз помогут исследования:
- анализ пробы жидкости с целью определить, является она ликвором или представляет собой чистый экссудат слизистой носа.
- магнитно-резонансная или компьютерная томография головного мозга, при помощи которых можно рассмотреть «отверстие», сквозь которое происходит истечение ликвора.
4. Лечение ликворных фистул
Оперативное лечение ликворных фистул основания черепа проводится при неэффективности консервативного лечения, рецидивах и при осложнённом течении (менингит, энцефалит).
Применяется общий наркоз. Если дефект находится в клиновидной или решетчатой кости основания черепа, пластика осуществляется субфронтальным доступом (одно – или двусторонним) через пространство, которое находится под твердой оболочкой мозга. Проникновение непосредственно через твердую оболочку мозга проводится при больших размерах или локализации ликворного свища в области лобной пазухи.
После доступа к свищу осматривается и оценивается состояние и тяжесть нарушений пространства под твердой оболочкой мозга. Затем проводится непосредственно пластика твердой мозговой оболочки, для которой используют искусственные материалы или аутотрансплантаты (ткани самого пациента). В завершение операции закрывается лобная пазуха и фиксируется кожный покров головы. Швы снимают через 6-7 дней.
Современные методы хирургии позволяют проводить пластику при ликворных фистулах основания черепа малоинвазивно эндоскопически трансназальным доступом.
Послеоперационный период
После проведения пластики необходимо строгое соблюдение постельного режима на протяжении 10-15 дней. Во избежание инфекционных осложнений пациенту в первую неделю после операции могут быть назначены антибиотики.

Ликвор (син. цереброспинальная или спинномозговая жидкость) – производимая мозгом жидкая среда, в которой существует и функционирует центральная нервная система (головной и спинной мозг).
В процессах мозгового обмена веществ, обеспечения постоянства внутричерепного давления и электролитного баланса ликвор играет роль посредника между нейронными тканями и кровью. Вообще, ликвор – одна из критически важных биологических жидкостей организма, и любые колебания ее нормального (для данного человека, учитывая возраст и антропометрические характеристики) объема, давления, состава, а также любые препятствия на путях циркуляции, – являются серьезной неврологической дисфункцией и обусловливают развитие выраженной клинической симптоматики.
2. Причины
- тяжелые травмы, в т.ч. нейрохирургические, с ликвореей (открытым истечением ликвора наружу, в носоглотку или иные полости организма);
- хронические воспалительные процессы с образованием ликворного свища;
- осложненные онкопроцессы на поздних стадиях;
- аномалии анатомического развития;
- присутствие паразитов в структурах, ассоциированных с центральной нервной системой.
3. Симптомы и диагностика
Синдром ликворной гипертензии обычно проявляется интенсивными головными болями различной локализации (особенно в утреннее время), головокружениями, специфическими тошнотами (доходящими до рвоты), менингеальными знаками (симптомами, присущими воспалению мозговых оболочек).
При ликворной гипотензии большинство пациентов отмечает теменно-затылочную локализацию болей, которые провоцируются или усугубляются резкими движениями головы.
Диагностируются ликвородинамические нарушения клинически, в ходе стандартного неврологического опроса, осмотра и исследования рефлексов. По мере необходимости (напр., при подозрении на опухолевый процесс, кистозное образование и т.д.) назначают дополнительные инструментальные исследования, – как правило, томографические, – производят пункцию с целью отбора ликвора для лабораторного анализа.
4. Лечение
В неотложных ситуациях, связанных с черепно-мозговыми травами, крайне важно тщательно обследовать больного и исключить латентную, скрытую ликворею. Столь же важно обследование новорожденного: если имеется врожденная аномалия, затрудняющая или блокирующая свободную циркуляцию ликвора, меры должны приниматься быстро, до формирования стойкого гипер- или гипотензивного синдрома. Зачастую единственным способом коррекции является хирургическое вмешательство.
В остальных случаях лечение определяется диагностированными причинами ликвородинамических нарушений. Назначают, в частности, гипотензивные диуретики и стимуляторы мозгового кровообращения, противовоспалительные средства, ангиопротекторы и мн.др.
Заболевания ![частые заболевания]()
Жалобы и симптомы ![Жалобы и симптомы]()
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика ![Диагностика]()
- УЗИ сосудов шеи
- Дуплексное сканирование сосудов шеи
- Допплерография сосудов головы и шеи
- Транскраниальное УЗИ сосудов мозга
- МРТ головного мозга
- МРТ позвоночника
- КТ головного мозга
- ЭНМГ (элекронейромиография)
Наши цены ![Типичные жалобы]()
- Консультация врача невролога - от 3000 р.
- Дуплексное сканирование сосудов шеи - 3200 р.
- Транскраниальное УЗИ сосудов мозга - 2200 р.
- МРТ головного мозга на базе ЛПУ-партнера - от 6000 р.
- МРТ позвоночника (один отдел) на базе ЛПУ-партнера - от 6000 р.
- Иглоукалывание (курс - 10 сеансов) - 1 cеанс иглоукалывания - 3000 руб.
- Мануальная терапия (курс - 5 сеансов) - cеанс комплексной мануальной терапии - 5000 руб.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.
Лучевая диагностика синдрома утечки ликвора
а) Определения:
• Симптоматика, вызванная утечкой ликвора и снижением ликворного давления
• Послеоперационная, ятрогенная или посттравматическая утечка ликвора, ± псевдоменингоцеле
б) Визуализация:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Внутричерепные изменения:
- Равномерное утолщение твердой мозговой оболочки
- «Провисание» среднего мозга
- Субдуральные гидромы
- Субдуральные гематомы
- Каудальная дислокация миндалин мозжечка
о Позвоночные изменения:
- Спинальные гидромы
о Экстраарахноидальные (субдуральные или эпидуральные) скопления СМЖ:
В вентральной или дорзальной части спинномозгового канала
В непосредственной близости или вдали от точки утечки ликвора
- Дилятация вентрального эпидурального венозного сплетения, утолщение/контрастное усиление твердой мозговой оболочки
- Жидкостное скопление в паравертебральных тканях
2. КТ при синдроме утечки ликвора:
• Бесконтрастная КТ:
о Симметричные объемные образования в передне-наружных отделах эпидурального пространства (расширенные эпидуральные вены)
о Спинальные гидромы
о Кисты/дивертикулы дуральных воронок корешков
• КТ с КУ:
о Симптом «задернутой занавески», связанный с интенсивным контрастированием и расширением эпидуральных вен
3. МРТ при синдроме утечки ликвора:
• Т2-ВИ:
о Спинальные гидромы
о Кисты/дивертикулы дуральных воронок корешков
о Расширение вен эпидурального венозного сплетения, увеличение числа сосудистых полостей
• Т1-ВИ с КУ:
о Расширение и контрастирование вен эпидурального венозного сплетения
4. Другие методы исследования:
• Радиоизотопная цистернография (РИЦ):
о Уменьшение или отсутствие накопления радиоизотопа в области больших полушарий мозга в течение 24-48 часов
о Быстрое «вымывание» изотопа
о Часто раннее появление изотопа в почках и мочевом пузыре
о Примерно в 60% случаев позволяет установить точку утечки ликвора
• Миелография/КТ-миелография:
о Анатомические аномалии (дивертикулы паутинной оболочки)
о Локализация точки утечки ликвора
о По сравнению с РИЦ позволяет более точно охарактеризовать состояние
• МР-миелография:
о Интратекальное введение небольшого количества хелата гадолиния (0,5 мл на физиологическом растворе):
- Использование «off-label»
о Дает возможность динамической визуализации утечки ликвора в различных плоскостях
5. Рекомендации по визуализации:
• Исследование сначала головного мозга (ищите признаки спонтанной внутричерепной гипотензии [СВГ]):
о Утолщение, контрастное усиление твердой мозговой оболочки о «Провисание» среднего мозга
о Каудальная дислокация/грыжа миндалин мозжечка
о Субдуральная гидрома
• Исследование позвоночника, поиск точного места утечки ликвора оправдана только в следующих случаях:
о Безуспешность двух корректно выполненных попыток эпидуральной тампонады аутокровью
о Подозрение на посттравматический дефект твердой мозговой оболочки
о РИЦ или KJ-миелография показаны в случаях, когда необходимо локализовать точку скрытой утечки ликвора:
- Или для дифференциальной диагностики утечки СМЖ с другими послеоперационными жидкостными образованиями
(Слева) Аксиальный срез, Т1-ВИ с КУ головного мозга: диффузное равномерное утолщение и контрастное усиление твердой мозговой оболочки у пациента с внутричерепной гипотензией.
(Справа) Сагиттальный срез, Т1-ВИ: «проседание» среднего мозга, уплощение моста, исчезновение базилярных цистерн и дислокация миндалин мозжечка в большое затылочное отверстие. Также можно отметить удлинение четвертого желудочка мозга. (Слева) Аксиальный срез, Т1-ВИ с КУ головного мозга: на уровне задней черепной ямки можно отметить диффузное утолщение и контрастное усиление твердой мозговой оболочки, распространяющее вплоть до внутреннего отверстия слухового канала. Каудальная дислокация ствола мозга привела к деформации препонтинной и мостомозжечковой ликворных цистерн.
(Справа) Аксиальная КТ-миелография: случай переднего спондилодеза шейного отдела позвоночника с использованием опорного импланта и стабилизацией пластиной. Видны признаки обширной экстравазации контраста через дефект твердой мозговой оболочки в мягкие ткани правой боковой поверхности шеи. (Слева) Т1-ВИ с КУ шейного отдела позвоночника: признаки полнокровия и контрастирования вентрального эпидурального венозного сплетения и небольшое ретроспинальное жидкостное скопление на уровне C1-C2.
(Справа) На боковой миелограмме этого же пациента отмечается экстравазация контраста на уровне С1-С2 с формированием здесь жидкостного скопления (функционирующий ликворный свищ).
в) Дифференциальная диагностика синдрома утечки ликвора:
1. Дифференциальный диагноз при послеоперационных жидкостных образованиях:
• Гематома
• Эмпиема, абсцесс, флегмона
• Псевдоменингоцеле
2. Дифференциальный диагноз при расширении вен спинальных венозных сплетений:
• АВМ
• Тромбоз яремной вены (коллатеральный кровоток)
• Тромбоз НПВ (коллатеральный кровоток)
• Полнокровие вен выше уровня стеноза спинномозгового канала
3. Дифференциальный диагноз при утолщении и контрастировании твердой мозговой оболочки:
• Инфекция:
о Эпидуральный абсцесс:
- Изредка формируется и при отсутствии сопутствующего поражения смежных отделов позвонков и межпозвонковых дисков
• Опухоль (нередко можно видеть деструкцию/инфильтрацию задней покровной пластинки и корней дуги позвонка)
• Прочие состояние (например, саркоид)
(Слева) На аксиальной КТ-миелограмме на уровне каудального отдела крестцового канала визуализируются многочисленные заполненные контрастом кисты дуральных воронок корешков. Также можно отметить экстравазацию контраста по ходу крестцовых корешков в полость таза.
(Справа) На аксиальном FS Т2-ВИ у этого же пациента определяются кисты твердой мозговой оболочки крестцового канала а также жидкостные скопления по ходу крестцовых корешков в полости таза. (Слева) Сагиттальный срез, Т1-ВИ с КУ, пациент с ликворным свищем в дистальном отделе спинномозгового канала: диффузное утолщение и контрастное усиление твердой мозговой оболочки на уровне шейного отдела позвоночника, намета мозжечка и вдоль ската основания черепа.
(Справа) Аксиальный срез, Т1-ВИ с КУ, этот же пациент: двусторонние накапливающие контраст «опухоли» в передне-наружных отделах эпидурального пространства, представляющие собой расширенные вены эпидурального венозного сплетения у пациента с синдромом утечки СМЖ. (Слева) Сагиттальный срез, Т1-ВИ шейного отдела позвоночника: выраженная дилятация эпидурального венозного сплетения на фоне внутричерепной гипотензии.
(Справа) Сагиттальный КТ-срез с КУ верхнешейного отдела позвоночника: контрастированы расширенные вены эпидурального венозного сплетения у пациента с внутричерепной гипотензией вследствие утечки СМЖ.
г) Патология:
1. Общие характеристики:
• Этиология:
о Низкий объем СМЖ вследствие ее утечки или избыточного дренирования:
- Операция или травма (в т. ч. обычное падение)
- Интенсивная физическая нагрузка, изнуряющий кашель
- Люмбальная пункция (постпункционная головная боль [ППГБ])
- Аномалии твердой мозговой оболочки (например, при синдроме Марфана)
- Разрыв дивертикула паутинной оболочки
- Тяжелая дегидратация
• Генетика:
о У 20% пациентов со спонтанной симптоматикой утечки ликвора обнаруживаются малые скелетные признаки синдрома Марфана
• Сочетанные изменения:
о Внутричерепная субдуральная гематома
о Синдром Марфана:
- Дефект твердой мозговой оболочки
- Разрыв дуральной воронки корешка или ее дивертикула
2. Макроскопические и хирургические особенности:
• Жидкостное скопление, сообщающееся с дефектом твердой мозговой оболочки
3. Микроскопия:
• Утолщенная твердая мозговая оболочка с признаками фиброза, многочисленные расширенные тонкостенные сосуды:
о Иногда видны признаки неспецифического воспаления
(Слева) Аксиальный срез, T2*GRE МР-И грудного отдела позвоночника: в дорзальном отделе спинномозгового канала определяется жидкостное скопление, локализующееся по всей видимости в субдуральном пространстве. Пациент предъявлял жалобы на выраженную головную боль, сохранявшуюся около недели после люмбальной пункции.
(Справа) На сагиттальном Т2-ВИ у этого же пациента визуализируется ликворная гидрома, распространяющаяся от шейно-грудного перехода до верхних поясничных позвонков. Некоторая гиперинтенсивность сигнала по сравнению с нормальным ликвором может быть связана с несколько увеличенной в этой жидкости концентрацией белка. (Слева) Сцинтиграмма пациента с СВР после интратекального введения 111 In-ДТПА. Через четыре часа после введения изотопа его активность обнаруживается в мочевом пузыре, что служит косвенным признаком функционирующего ликворного свища.
(Справа) Сцинтиграмма этого же пациента через 24 часа после введения РФП. На уровне Т1-Т2 справа, в области ликворного свища, сформировавшего из дивертикула твердой мозговой оболочки, определяется аморфная зона накопления изотопа. Небольшой дивертикул также виден слева. Недостаточное восходящее распространение изотопа и отсутствие контрастирования больших полушарий мозга является косвенным признаком утечки СМЖ. (Слева) Сцинтиграфия, пациент, которому выполнена радиоизотопная цистернография: экстравазация значительного объема РФП на уровне грудного отдела позвоночника. Пациент предъявлял жалобы на выраженную постуральную головную боль и в конечном итоге у него был обнаружен дефект твердой мозговой оболочки, полученный им в ходе недавно перенесенной торакотомии.
(Справа) На отсроченной КТ-миелограмме у этого же пациента отмечается экстравазация контраста в правую плевральную полость на уровне, соответствующем уровню экстравазации РФП при предыдущем исследовании. В последующем пациенту выполнена ревизия и хирургическое закрытие дефекта твердой мозговой оболочки.
д) Клинические особенности:
1. Клиническая картина синдрома утечки ликвора:
• Наиболее распространенные симптомы/признаки:
о Постуральная головная боль, не купируемая анальгетиками
о Низкое давление ликвора по данным люмбальной пункции ± плеоцитоз, увеличение концентрации белка в ликворе
о Другие симптомы/признаки:
- Односторонний или двусторонний парез VI ЧМН, другие расстройства зрения
- Боль по задней поверхности шеи и в межлопаточной области, корешковая боль
- Тошнота, рвота
- Редко: оглушение, смерть
• Особенности клинической картины:
о Постуральная головная боль после люмбальной пункции или вмешательства на позвоночнике
2. Демография:
• Эпидемиология:
о М :Ж= 1 : 2 (спонтанная гипотензия)
о Пик заболеваемости = 30-40 лет
3. Течение заболевания и прогноз:
• В 70% случаев симптоматика разрешается спонтанно в течение трех месяцев (исчезают утолщение твердой мозговой оболочки, полнокровие вен; реабсорбция ликвора в очагах его скопления)
• У 20-25% пациентов ликворный свищ продолжает функционировать, сохраняется головная боль
• Прогноз в отношении выздоровления обычно благоприятный
• Редкие осложнения: кома и смерть вследствие вклинения ствола мозга
4. Лечение синдрома утечки ликвора:
• Консервативное лечение, направленное на восстановление нормального объема ликвора (покой, гидратация, препараты кофеина/теофиллина)
• Другие методы лечения:
о Основным методом лечения является тампонада дефекта твердой мозговой оболочки аутокровью:
- 15-30 мл, люмбальная пункция:
При неэффективности первой процедуры ее повторение с использованием большего объема крови
- Прицельная тампонада на уровне дефекта обладает большей эффективностью
- При неэффективности тампонады аутокровью возможна прицельная тампонада с использованием фибринового клея
о Эпидуральное введение физиологического раствора (применяется редко)
о Хирургическое лечение при крупных дефектах, разрывах дивертикулов или кистТарлова
• Послеоперационный свищ:
о Тактика лечения может включать повторные люмбальные пункции или диверсификацию тока ликвора (люмбальный дренаж) для уменьшения и последующего спонтанного закрытия дефекта твердой мозговой оболочки
е) Диагностическая памятка:
1. Следует учесть:
• Внутричерепная цистернография применяется для диагностики врожденных дефектов средней черепной ямки или височной кости
• Описаны редкие случаи трансформации внутричерепной гипотензии после эпидуральной тампонады во внутричерепную гипертензию
2. Советы по интерпретации изображений:
• Признаками ликворной гипотензии при исследовании пациента с жалобами на головную боль являются «провисание» среднего мозга и утолщение твердой мозговой оболочки задней черепной ямки
а) Терминология:
1. Синонимы:
• Оториноликворея, ликворная фистула
2. Определение:
• Истечение цереброспинальной жидкости (ЦСЖ) через приобретенный дефект крыши/врожденный дефект внутреннего уха (ВУ):
о Приобретенный дефект крыши барабанной полости или сосцевидной пещеры, приводящий к утечке ЦСЖ в среднее ухо (СУ): после травмы или с идиопатической внутричерепной гипертензией (ИВГ)
о Врожденная аномалия ВУ с перилимфатической фистулой и утечкой ЦСЖ в полость среднего уха
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Снижение пневматизации полости СУ с дефектом верхней костной стенки
• Локализация:
о Крыша барабанной полости или сосцевидной пещеры
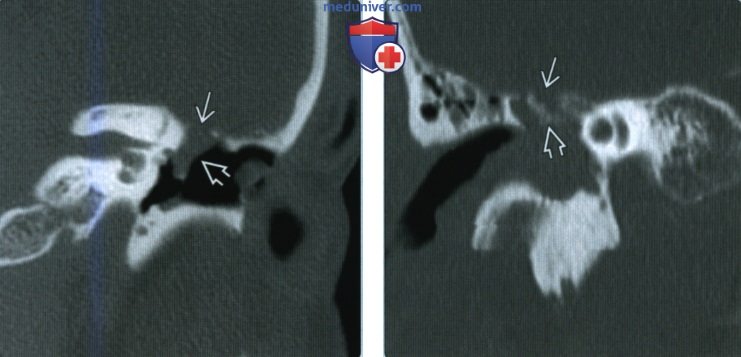
(Слева) При корональной КТ левой височной кости у пациента с ликвореей определяется дефект крыши и цефалоцеле, выбухающее в среднее ухо за барабанной перепонкой. Тип цефалоцеле позволит установить корональная МРТ Т2 высокого разрешения.
(Справа) При корональной КТ правой височной кости в костном окне визуализируется оскольчатый перелом крыши с костными фрагментами в эпитимпанум. Иногда ликворея разрешается самостоятельно, но в этом случае дефект большой и, скорее всего, потребуется операция. МРТ позволяет лучше всего охарактеризовать мягкие ткани/жидкость в среднем ухе.
2. КТ при истечении ликвора в височной кости:
• КТ в костном окне:
о Снижение пневматизации СУ-сосцевидного отростка из-за ЦСЖ
о Возможные причинные находки:
- Перенесенная операция на височной кости или перелом
- Костно-дуральный дефект (ямка, грануляция паутинной оболочки) крыши или задней стенки часто выявляется при ИВГ
- Врожденная мальформация ВУ с отсутствием стержня, перилимфатической фистулой
3. МРТ при истечении ликвора в височной кости:
• Т2 ВИ:
о Жидкость в СУ-сосцевидном отростке, дефект крыши ± цефалоцеле:
- Менингоцеле (ЦСЖ) или энцефалоцеле (головной мозг)
о Тракционная энцефаломаляция соседних отделов головного мозга из-за выбухания в дефект кости - частая находка
• Т1 ВИ С+:
о Невыраженное контрастирование твердой мозговой оболочки в области дефекта кости типично даже в отсутствие инфекции/менингита
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ высокого разрешения височных костей без КУ
• Выбор протокола:
о Аксиальная МСКТ (≤1 мм); корональные реформации
о Поскольку возможны множественные дефекты, в зону сканирования необходимо включить все околоносовые пазухи и обе височные кости:
- Множественные дефекты типичны для пациентов с травмой и ИВГ
о Т2 сильновзвешенные последовательности (мультипланарные, особенно корональные): лучший вариант для визуализации сопутствующего цефалоцеле
о Редко- КТ-цистернография при норме на КТ или множественных костных дефектах, которые могли бы быть источником ликвореи
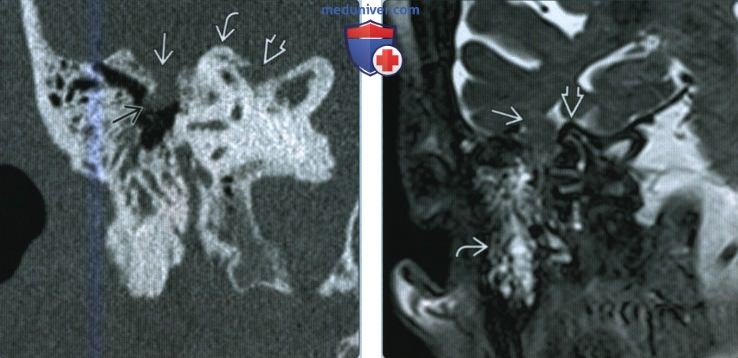
(Слева) При корональной КТ правой височной кости в костном окне у пациента 80 лет с внезапной ликвореей визуализируются два дефекта с обеих сторон от дугообразного возвышения: в области крыши снаружи и с внутренней стороны в пирамиде.
(Справа) При корональной МРТ Т2 ВИ FS у этого же пациента видно, что дефект снаружи от дугообразного возвышения сочетается с энцефалоцеле, содержащим нижнюю борозду височной доли. Обратите внимание на ликвор с гиперинтенсивным сигналом в ячейках сосцевидного отростка.
в) Дифференциальная диагностика истечения ликвора в височной кости:
1. Ринорея:
• Вазомоторный ринит, посттравматическая вегетативная дисфункция может имитировать истечение ЦСЖ
2. Оторея:
• Средний отит с перфорацией БП, наружный отит, инородное тело наружного слухового канала могут имитировать ликворею
г) Патология. Общая характеристика:
• Этиология:
о Травматическая: в большинстве случаев интратемпоральная ликворея обусловлена травмой (ДТП, огнестрельные ранения)
о Дефекты крыши барабанной полости встречаются все чаще из-за роста распространенности ожирения и ИВГ
о Врожденная: мальформация ВУ + перилимфатический свищ
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Истечение водянистой жидкости из носа или ИСК
• Другие признаки/симптомы:
о Лабораторные тесты на ЦСЖ: бета-2-трансферрин = белок, обнаруживаемый в ЦСЖ; новейший анализ на белок β-trace (простагландин D-синтаза):
- Достоверный тест; необходимо лишь несколько капель жидкости
о Восходящий менингит сейчас встречается реже из-за раннего распознавания и визуализации после травмы
о Посттравматические изменения:
- Кондуктивная или нейросенсорная тугоухость, головокружение, парез ЧН VII (повреждения височной кости)
2. Демография:
• Эпидемиология:
о У 2-9% пациентов с травмами головы наблюдается ликворея
о Женщина среднего возраста, страдающая ожирением и ИВГ
3. Течение и прогноз:
• Посттравматическая ликворея: до 85% случаев самостоятельно разрешается за семь дней; почти во всех случаях - за 6 месяцев
• ИВГ: может потребоваться закрытие дефекта в основании черепа, лечение при повышенном внутричерепном давлении, снижение веса
4. Лечение:
• Постравматическая ликворея: постельный режим, люмбальный дренаж
• ИВГ: доступ через среднюю черепную ямку или сосцевидный отросток при утечке ЦСЖ в височной кости
е) Диагностическая памятка:
1. Следует учесть:
• Височную кость как источник истечения ЦСЖ даже при ликворе из носа:
о ЦСЖ СУ → евстахиева труба → носоглотка
о Если бета-2-трансферрин положителен, ищите утечку ЦСЖ!
2. Рекомендации по отчетности:
• Крайне важно указать размер костного дефекта и наличие цефалоцеле
• У пациента с восходящим менингитом следует исключить эмпиему или абсцесс
ж) Список использованной литературы:
1. Brainard L et al: Association of benign intracranial hypertension and spontaneous encephalocele with cerebrospinal fluid leak. Otol Neurotol. 33(9): 1621-4, 2012
2. Patel A et al: Management of temporal bone trauma. Craniomaxillofac Trauma Reconstr. 3(2):105-13, 2010
Читайте также:




