Что такое кожная роговицы
Обновлено: 02.05.2024
Недавно в инстаграме и ВК опубликовал интересные назначения от коллеги по поводу диагноза себорейный кератоз. Тема вызвала живой интерес, и в результате я решил написать статью об этом явлении. В ней мы подробно разберем причины появления себорейного кератоза (и, конечно же, мифы), его разновидности, возможные сложности для здоровья, методы лечения и профилактики.
Для облегчения понимания: себорейный кератоз и кератома в дальнейшем будут использоваться как синонимы.
Что такое себорейный кератоз
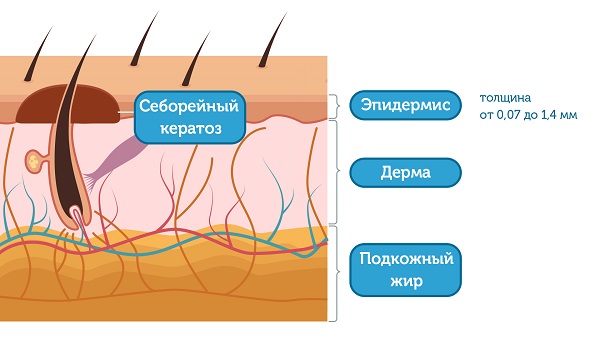
Одна из наиболее частых доброкачественных опухолей кожи человека. Она развивается обычно в пожилом возрасте вследствие разрастания эпидермиса с выраженным ороговением. [1]
Эпидермис – верхний слой кожи, который постоянно отшелушивается и полностью меняется примерно в течение двух недель. Его толщина составляет от 0,07 до 1,4 мм. Таким образом, становится понятно, что кератома – очень поверхностное образование. Несмотря на то, что очаги себорейного кератоза могут быть очень большими по площади, в глубину кожи они не проникают.
У кого чаще появляются кератомы
Отмечено, что наиболее часто эти образования появляются у людей старше 30 лет [2]. Не очень понимаю, почему во многих статьях (чаще без автора) утверждение о «себорейном кератозе строго после 30 лет» возведено в абсолют.
Из своей практики отмечу, что неоднократно видел эти образования и у людей более младшего, а иногда и детского возраста. По данным вот этого австралийского исследования [3], 12 % пациентов в возрасте от 15 до 25 лет имели в среднем 6 кератом на коже.
Где наиболее часто образуются кератомы
В порядке частоты убывания: туловище, шея, голова. Себорейный кератоз на коже конечностей встречается достаточно редко, но говорить о том, что его там не бывает, на мой взгляд, не стоит.
Факторы риска себорейного кератоза
- Солнечный свет. Как минимум одно исследование показывает связь между появлением кератом и воздействием ультрафиолета [3], хотя есть работы, подвергающие сомнению это утверждение. [2]
- Генетическая предрасположенность. Есть несколько описанных случаев семей с наследуемым большим количеством кератом, иногда в очень молодом возрасте [4].
- Вирус папилломы человека. Имеются указания, что на поверхности многих кератом методом ПЦР можно обнаружить ДНК вируса папилломы человека [4]. В то же время нельзя не отметить, что те же фрагменты ДНК ВПЧ обнаруживаются и на неизмененной коже. Роль ВПЧ в развитии кератом в настоящее время достаточно спорная.
- Нарушения иммунитета. Возникновение и прогрессирование очагов себорейного кератоза возможно у пациентов в состоянии иммуносупрессии [15]. К иммунодефициту может привести длительный прием глюкокортикостероидных гормонов.
Как выглядит кератома (себорейный кератоз)
Внешний вид кератомы во многом зависит от давности ее существования.
В начальной стадии это образование очень слабо выступает над уровнем кожи, незначительно отличается от нее по плотности и имеет цвет, очень близкий к телесному. Форма очагов круглая или овальная.
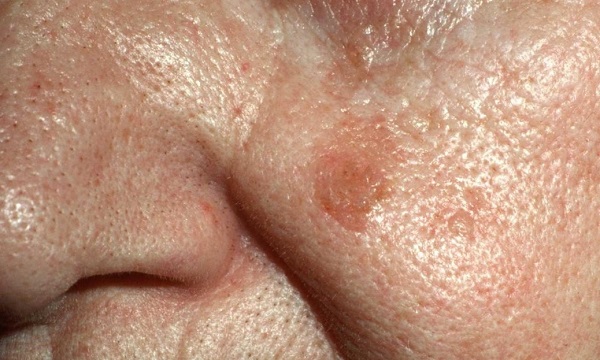
Затем, по мере увеличения количества клеток эпидермиса в образовании, кератома увеличивается в толщину и в высоту. Эти образования видны невооруженным глазом – милиаподобные кисты и комедоноподобные отверстия.


Одним из частых симптомов для кератомы, видимых невооруженным глазом, является поверхность, которая чем-то напоминает землю, потрескавшуюся после дождя. Такой рисунок образуют наслоения, состоящие из ороговевших клеток эпидермиса.
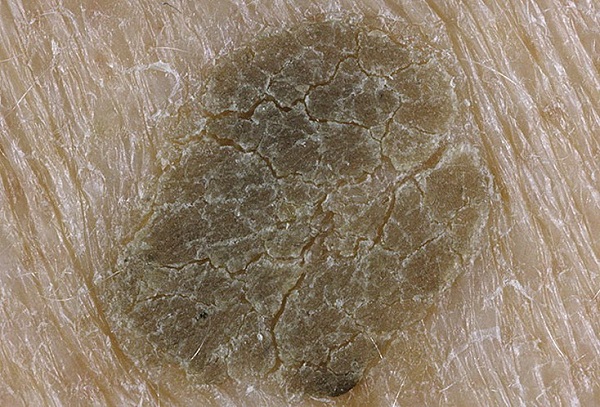
Кроме клинической формы – на широком основании – существует форма себорейного кератоза на ножке.

Вирус папилломы человека к этой форме кератом имеет очень отдаленное отношение. По моему опыту, только в единичных случаях при гистологическом исследовании таких образований были указания на признаки вирусного поражения.
Синдром Лезера-Трела
Об этом синдроме можно говорить, когда у человека внезапно появляется много кератом, особенно на туловище. В 35 % случаев это состояние ассоциировано с черным акантозом. Около 50 % пациентов отмечают выраженный зуд в области кератом. [4]
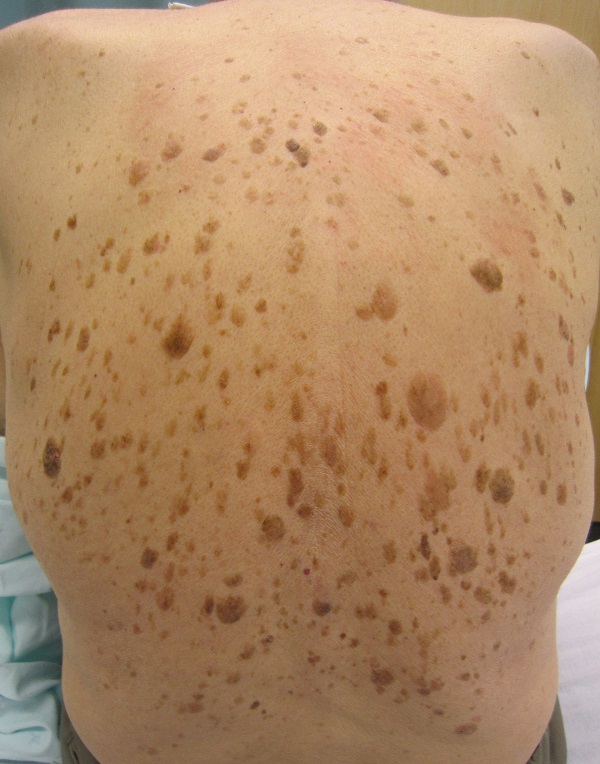
Это означает, что если множественные кератомы появлялись постепенно и присутствуют на туловище уже много лет – скорее всего, об этом синдроме речь не идет.
Некоторые исследователи подвергают сомнению существование синдрома. Это связано с тем, что указанные злокачественные опухоли чаще встречаются у пациентов старшего возраста, так же как и сам себорейный кератоз.
Лечение кератом
Подошли к самому интересному :)
Удаление
Принято считать, что лечить себорейный кератоз необязательно, т. к. природа этого заболевания доброкачественная. Тем не менее удаление очагов может быть показано для исключения озлокачествления в случаях, когда данные клинического осмотра неоднозначные. Регулярная травматизация, например одеждой, может привести к воспалению, кровоточивости и зуду и быть поводом для удаления.
Способы удаления кератом:
- лазер;
- радионож;
- электрокоагуляция;
- метод бритвенной эксцизии.
Я не буду подробно останавливаться на различных нюансах удаления. Скажу только, что, на мой взгляд, кератомы стоит удалять с гистологическим исследованием. Многие коллеги мне возразят, что в большинстве случаев диагностировать себорейный кератоз не сложно и гистологическое исследование – пустая трата денег.
В ответ приведу несколько исследований:
- В 1,4–4,4 % случаев на фоне себорейного кератоза обнаруживается плоскоклеточный рак in situ [5,6]. Аналогичный случай был в моей практике.
- Плоскоклеточный рак на фоне себорейного кератоза. [11]
- 43 случая базалиомы, 6 – плоскоклеточного рака, 2 меланомы на фоне себорейного кератоза. [9]
- 3 случая меланомы на фоне кератомы. [7,8,10]
Повторюсь, на мой взгляд, гистологическое исследование себорейного кератоза является обязательным.
Лекарственное лечение (осторожно, оно даже работает! Иногда)
Как НЕ нужно лечить кератомы:
- Принимать высокие дозы витамина С, а также:
- противовирусные препараты («Ацикловир»);
- ферментные препараты («Вобэнзим»);
- гепатопротекторы («Урсофальк»).
Лучше уменьшите количество стрессов, увеличьте количество овощей и время сна (последнее не всегда работает, но точно не вредит).
Профилактика возникновения себорейного кератоза
С учетом факторов риска развития кератом, перечисленных в первой части статьи, можно смело рекомендовать избегать чрезмерного воздействия солнечного света. На эту тему есть подробная статья.
К сожалению, других методов профилактики мне придумать не удалось, т. к. на свой возраст воздействовать мы, увы, не можем. Аналогичная ситуация и с наследственностью. Роль ВПЧ в развитии кератом не настолько убедительно доказана, чтобы назначать профилактическое лечение.
Резюме
Если вам поставили диагноз кератома – в этом нет ничего страшного. Вы можете смело удалять их, если они доставляют неудобство, но я рекомендую делать это с гистологическим исследованием.
Если кератомы не удалять – это не приведет к негативным последствиям и не повлияет на их дальнейшее появление.
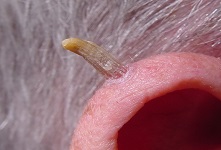
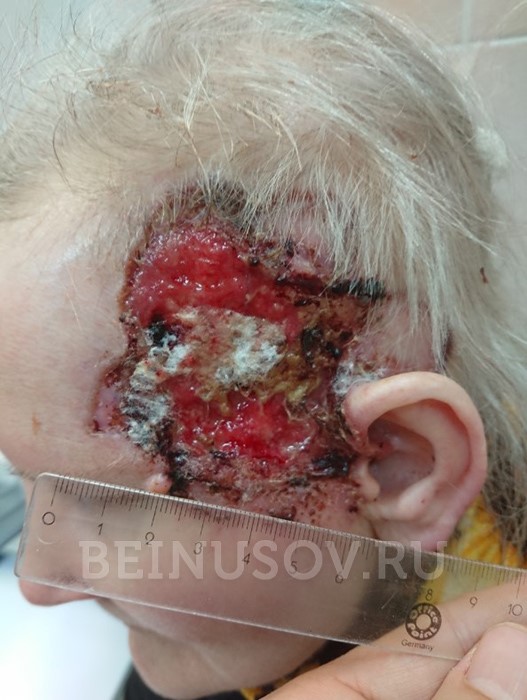
Обычно, кожным рогом называют разрастание одного из слоёв кожи. Он возникает либо сам по себе, либо, как симптом широкого спектра других заболеваний. Не является онкологическим заболеванием.
Как выглядит?
![Кожный рог появляется под влиянием отрицательных факторов.]()
![Причиной кожного рога становится разрастание эпителия.]()
Вопреки расхожему мнению, кожный рог не связан с супружеской неверностью и не передаётся
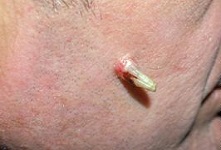
Представляет собой конусовидное образование, у которого основание, в большинстве случаев шире верхушки. Даже при больших размерах (до нескольких сантиметров) это соотношение сохраняется. На ощупь - консистенция плотная, близкая к ногтевой пластине. Иногда в нижней части имеется красноватый воспалительный валик.
Почему появляется?
Причиной появления образования могут быть самые разнообразные болезни: бородавки, папилломы, кератоакантома, актиническая кератома, лейкоплакия, болезнь Боуэна, фиброма, ангиокератома, фиброма. Развитие кожного рога может быть связано с регулярной травматизацией кожи, перенесённой вирусной инфекцией и избыточным воздействием ультрафиолета.
Как лучше лечить?
Поддаётся лечению всеми доступными методами: радиволновым, хирургическим, крио- и лазерной деструкцией. На мой взгляд, оптимальное соотношение удобства применения и косметического результата даёт именно радиоволновая хирургия
Эффективность лечения народными методами (соком алоэ) не доказана.
Гистологическое исследование?
Необходимо во всех случаях при постановке диагноза "Кожный рог"
Результаты лечения?
Редко возникает повторно. В случае рецидива после удаления в неспециализированном учреждении следует обратиться к онкологу. Это может быть связано с тем, что злокачественная опухоль не была выявлена при первом обращении.
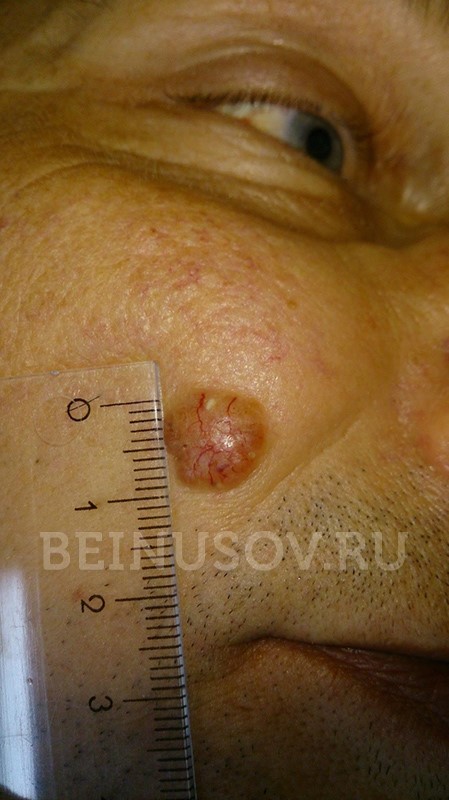
Кератома – возрастное доброкачественное новообразование дермы, возникающее в результате кератинизации верхних слоёв эпидермиса. Проявляется формированием на коже единичных или множественных пятен, бляшек и узлов разных оттенков с шершавой поверхностью, склонных к коркообразованию и спонтанному саморазрешению. Существует несколько видов кератом, различающихся по симптомам и вероятности малигнизации. Заболевание диагностирует дерматолог или онколог на основании анамнеза и клинических проявлений с использованием дерматоскопии. Дополнительно проводят гистологию, сиаскопию, УЗИ новообразования. Лечение заключается в противовоспалительной и цитостатической терапии, радикальном удалении кератомы.
![Кератома]()
Общие сведения
Кератома – единичное или множественное доброкачественное опухолевидное поражение кожи гиперкератотического генеза. Некоторые виды кератом относятся к пограничным опухолям, появление которых свидетельствует о предрасположенности пациента к онкологическим заболеваниям. При наличии подобных образований возникает необходимость постоянного наблюдения у дерматолога или онколога с целью исключения возможности спонтанной малигнизации доброкачественной неоплазии. Травмирование кератомы тесной одеждой способствует присоединению вторичной инфекции, в том числе вирусной и микотической.
![Кератома]()
Причины кератом
Патологический процесс полиэтиологичен. Причина формирования новообразований заключается, прежде всего, в возрастной дистрофии клеток кожи. Патология обусловлена двумя взаимно противоположными процессами – старением и стабилизацией жизнедеятельности клеток. От сбалансированности этих процессов зависит продолжительность жизни каждой клетки. С возрастом клетки кожи частично теряют способность противостоять внешним негативным факторам, их РНК и ДНК становятся уязвимыми, возрастает вероятность опухолевой трансформации, наблюдается изменение адаптационных механизмов.
Главным триггером кератомы является ультрафиолет, избыток которого нейтрализуется меланином. Пигмент накапливается в кератиноцитах эпидермиса и удерживается в верхних слоях кожи за счёт кумулятивного эффекта. С возрастом меланин теряет способность к кумуляции из-за замедления обменных процессов, при этом внутриклеточная секреция меланина в кератиноцитах увеличивается с одновременным превалированием процессов гиперкератоза. В результате образуется кератома. Иммунная система с возрастом также теряет часть своих защитно-контролирующих функций, что приводит к интенсивному росту клеток эпидермиса и, как следствие, образованию участков ороговения.
Провоцируют формирование кератом генетические сбои. Кроме того, появление новообразований стимулируется нейроэндокринной патологией, недостатком витамина А, нарушением синтеза половых гормонов. Имеют значение соматические заболевания, которыми страдают более 70% пациентов старше 50 лет. Кератома возникает и на фоне патогенного действия на кожу химикалий, соков ядовитых растений, длительного приёма лекарственных препаратов. В этом случае включаются защитные механизмы гуморального и клеточного иммунитета, которые через макрофаги и Т-лимфоциты, провоспалительные цитокины и интерлейкины активируют воспаление с преобладанием пролиферативных процессов и развитием гиперкератоза.
Классификация и симптомы кератом
Доброкачественные гиперкератотические новообразования кожи в дерматологии классифицируют по клиническим проявлениям и степени риска озлокачествления. Различают сенильную, себорейную, роговую, фолликулярную, солнечную кератому и ангиокератому.
Сенильная (старческая) кератома – самая распространённая форма патологии, характеризуется появлением единичных или множественных пятен коричневого оттенка от 1 до 6 см в диаметре, локализующихся на открытых участках кожного покрова. Образования имеют тенденцию к периферическому росту с изменением структуры. Со временем пятно становится выпуклым за счёт инфильтрации и пролиферации отдельных участков кератомы, рыхлым, мягким, иногда немного болезненным на ощупь. Позднее кератома начинает шелушиться, внутри растущей опухоли возникает фолликулярный кератоз с образованием кист волосяных фолликулов. Травмирование новообразования приводит к кровотечению, присоединению вторичной инфекции, воспалению. Сенильная кератома может саморазрешаться или трансформироваться в кожный рог, в связи с чем отмечена тенденция к малигнизации патологического процесса.
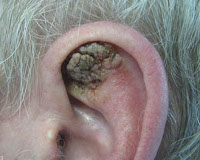
Себорейная кератома – неоплазия, отличительной особенностью которой является медленный рост с формированием многослойных корок при отсутствии мокнутия. Начинается патологический процесс с появления пятен желтоватого оттенка до 3 см в диаметре, локализующихся на груди, плечах, спине, волосистой части кожи головы. Со временем из-за нарушения работы сальных желёз в очаге поражения пятна покрываются рыхлыми корко-чешуйками, легко отделяющимися от поверхности новообразования. Себорейные кератомы редко остаются изолированными друг от друга, они имеют тенденцию к группировке и периферическому росту. Вместе с ними увеличиваются в размерах и корки, которые начинают слоиться, покрываются трещинами. Толщина корко-чешуек достигает 1,5-2 см. Сама кератома приобретает бурый оттенок, её повреждение вызывает кровоточивость и болезненность. Склонности к спонтанному разрешению или малигнизации не отмечено.
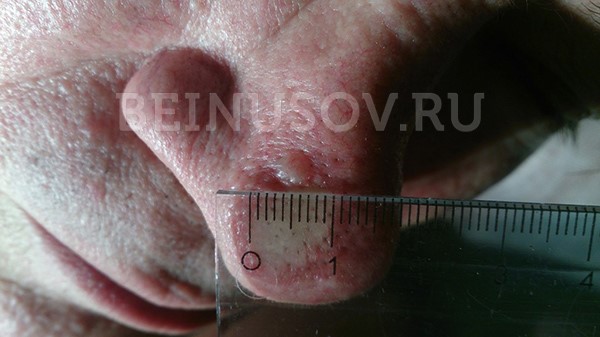
Роговая кератома (кожный рог) – редкое опухолевидное новообразование из роговых клеток. Вначале на коже появляется гиперемированный участок, в области которого за счёт уплотнения эпидермиса формируется гиперкератотический выпуклый бугорок (до 10 см над уровнем здоровой кожи), плотный на ощупь, с неровной шелушащейся поверхностью и воспалительным ободком вокруг основания. Чаще всего кожный рог – единичное новообразование, но описаны случаи и множественных кератом. Роговая кератома существует как самостоятельная патология или как симптом, сопутствующий другим нозологиям. Локализуется на лице, в области красной каймы губ и половых органов. Отличительной чертой роговой кератомы является её спонтанное озлокачествление.
Фолликулярная кератома располагается вокруг волосяных фолликулов. Первым проявлением патологии становится выпуклый узел телесного цвета диаметром не более 1,5 см с шероховатой поверхностью. В центре образования выявляется конусовидное углубление, иногда покрытое чешуйкой. Кератома локализуется в зоне расположения волосяных фолликулов, чаще всего – на лице и волосистой части головы. Спонтанная малигнизация маловероятна, но опухоль может рецидивировать даже после радикального удаления.
Солнечная кератома является предраковым заболеванием кожи. Патологический процесс дебютирует появлением множества мелких шелушащихся ярко-розовых папул, которые довольно быстро трансформируются в бурые бляшки с широким воспалительным венчиком по периферии. Чешуйки, покрывающие бляшки, белесые, плотные, грубые, но легко снимаются с кератомы при поскабливании. Локализуется солнечная кератома преимущественно на лице. Обладает тенденцией к спонтанной малигнизации или самопроизвольному разрешению патологического процесса с последующим возникновением кератомы в том же месте.
Ангиокератома напоминает гемангиому, может быть одиночной или множественной. Различают локальные ангиокератомы конечностей, распространённые папулёзные неоплазии туловища и ангиокератому половых органов. Основным элементом высыпаний является узел от 1 до 10 мм в диаметре тёмно-красного, синего или чёрного цвета (в зависимости от степени участия капилляров в новообразовании). Узлы неправильной формы с размытыми границами, шелушатся, имеют тенденцию к периферическому росту. Спонтанного разрешения или малигнизации не наблюдается.
Диагностика
Клинический диагноз ставится дерматологом на основании анамнеза, симптомов заболевания и данных дополнительных исследований. Приоритетом является онкологическая настороженность. Появление на коже большого количества кератом, резкое изменение цвета и размеров новообразований – повод для консультации дерматоонколога и взятия биопсии. В диагностике используют дерматоскопию, УЗИ кератомы, сиасканирование. Дифференциальный диагноз проводят с бородавками, кератозом, папилломами, меланомой, базалиомой, невусами, болезнью Боуэна, гемангиомами и лимфангиомами.
Лечение кератом
Консервативная терапия кератом заключается в аппликациях и локальном введении внутрь новообразования цитостатиков и противоопухолевых антибиотиков в условиях стационара по индивидуальным схемам. Эффективны внутриочаговые инъекции препаратов на основе комплекса кислот. Радикальное иссечение кератом проводят при резистентности к консервативной терапии, подозрении на озлокачествление. Применяют кюретаж волосяного фолликула, удаление кератом лазером, криодеструкцию, электронож, радиохирургию, традиционное хирургическое иссечение крупных элементов (при озлокачествлении – с прилегающими тканями). Прогноз при своевременной диагностике и удалении кератомы благоприятный. Показано регулярное наблюдение у дерматоонколога.
![Как отличить бородавку от кожного рога?]()
Новообразования на теле человека – это обычное явление. И их существует великое множество, разобраться, какое именно появилось и не несет ли оно опасности можно только на приеме у специалиста. Существуют и такие наросты на коже, которые легко спутать между собой, поскольку внешне они очень похожи. Сегодня мы поговорим о том, как отличить бородавку от кожного рога.
Бородавки: какие они?
Бородавки являются доброкачественными новообразованиями на коже. Это проявление вируса папилломы человека, который легко распространяется как в бытовых условиях, так и в общественных местах. Стать толчком к проявлению вируса на теле может: снижение иммунитета, травмы кожи, длительная болезнь, гормональный сбой.
Бородавки выглядят, как небольшие наросты округлой формы, имеющие шероховатую поверхность и ровные границы. По цвету, они могут быть от телесного до черного. В размерах достигают 1 см.
Бородавки на теле появляются в любом возрасте, чаще всего их можно обнаружить на открытых участках тела, например: руки, лицо, волосистая поверхность головы, ноги, пальцы.
Как выглядят бородавки?
![бор4]()
![бор3]()
![бор2]()
![бор1]()
При пальпации новообразование мягкое и чаще всего не доставляет дискомфорта. Приносить неудобства оно может, если находится в местах постоянного трения с одеждой, либо, если это бородавка шипица, находящаяся на стопе. Узнать больше о ней можно в статье "Шипица: причины появления и способы удаления".
Кожный рог: как его распознать?
Роговая кератома появляется, как опухолевое образование кожи. Ее развитие происходит либо само по себе, либо вследствие перерождения таких новообразований как папиллома, кератома или бородавка. Во втором случае кожный рог может являться предвестником плоскоклеточного рака.
На начальных этапах новообразование выглядит как небольшой нарост, который стремительно увеличивается и отвердевает, превращаясь в небольшой роговой отросток. В длину он может достигать 2-3 см и больше.
Цвет может быть от телесного до коричневого. На поверхности новообразования можно заметить небольшие трещины и бороздки.
Появлению кожного рога подвержены люди пожилого возраста, чаще всего его диагностируют у женщин. Обнаружить роговую кератому можно на лице, ушах, шее, руках и пальцах.
Как выглядит кожный рог?
![кожный рог5]()
![кожный рог3]()
![кожный рог2]()
![кожный рог1]()
При пальпации новообразование твердое, доставляет эстетический и физический дискомфорт своему владельцу. Подробнее о том, что такое кожный рог, можно прочитать в статье "Кожный рог: что это такое?".
Отличия бородавки и кожного рога
1. По внешнему виду. Кожный рог можно отличить и от бородавки, и от папилломы при тщательном рассмотрении. Бородавки более округлые, в свою очередь роговая кератома напоминает конус и растет только вверх.
2. По плотности. Если потрогать бородавку, папиллому или родинку то они мягкие, на них легко надавить. Кожный рог имеет статичную форму, и при надавливании ее не меняет. Это твердое роговое образование.
3. По возрасту пациента. Кожный рог крайне редко появляется у людей младше 50 лет. При этом бородавки могут появиться в любом возрасте.
![Сравнение бородавки и кожного рога]()
В чем опасность?
Опасность любого новообразования на теле в возможности его перерождения в рак кожи. Этому могут способствовать:
- тяжелые инфекционные заболевания;
- постоянное травмирование новообразования;
- долгое нахождение под прямыми солнечными лучами;
- не здоровый образ жизни, снижающий защитные функции организма.
Бородавки, папилломы, кожный рог и другие образования могут нести опасность для человека. При обнаружении подозрительного нароста стоит незамедлительно обратиться к врачу. Не занимайтесь самолечением дома, это может только навредить и ускорить процесс развития патологии.
Как проходит диагностика и лечение?
Поставить точный диагноз и установить какое именно новообразование появилось на теле, может только специалист.
Диагностика новообразований и определение степени опасности для здоровья человека, проводится посредством гистологического исследования. Из основания берется небольшой участок ткани, по которому определяется, есть ли инфекционные процессы, злокачественная трансформация, либо другие отклонения в развитии новообразования.
По результатам исследования врач назначает метод лечения. Сегодня наиболее востребованным и эффективным является лазерное удаление новообразований. Оно проходит с помощью лазерного луча, который точно и быстро удаляет образование. Этот метод можно использовать и в труднодоступных местах, для наростов любого размера.
![Лазерное удаление новообразований]()
Лазер имеет несколько преимуществ перед другими методами удаления:
- полное удаление бородавок, кожного рога, родинок, папиллом и других новообразований;
- возможность рецидива сведена к нулю;
- после удаления не остается шрама;
- минимальный срок реабилитации.
Подробнее узнать о лазерном удалении новообразований можно на соответствующей странице Лазерное удаление новообразований: родинок, бородавок и папиллом.
В Сети огромное количество материала о раке кожи. К сожалению, информация, которая представлена не в виде научных статей и не на сайтах дерматоонкологов, не выдерживает никакой критики.
В этой статье я отвечу на многие животрепещущие вопросы: «как распознать у себя рак кожи?», «опасен ли рак кожи?», «какие варианты лечения рака кожи существуют?» и другие.
Виды рака кожи
Существует 3 вида часто встречающихся злокачественных опухолей кожи. Они различаются как по частоте заболеваемости (т. е. шансу заболеть), так и по степени опасности для жизни – базалиома, плоскоклеточный рак и меланома.
Меланома – одна из редких и опасных опухолей кожи. Она составляет всего 4 % от общего количества злокачественных образований кожи, но является причиной почти 80 % смертей при этой локализации. О меланоме можно подробно прочитать здесь.
![какое действие косметика оказывает на здоровье]()
Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
Базальноклеточный рак кожи
Базалиома – самый частый, но вместе с тем и наиболее безопасный вид рака кожи. Смерть от базалиомы возможна только в очень запущенных случаях или при агрессивных формах (базосквамозной) опухоли. Благоприятное течение базалиомы обусловлено тем, что она практически никогда не дает метастазов (всего 0,5 % случаев).
Симптомы и признаки
Наиболее часто базалиома возникает на коже носа, чуть реже на лице и значительно реже – на остальных частях тела.
Пик заболеваемости приходится на возраст старше 40 лет. Самой молодой пациентке, которой по гистологии установили диагноз базалиома, было 39 лет.
То, как выглядит базальноклеточный рак кожи, зависит от формы:
- Узловая форма (синоним нодулярная). Опухоль представлена в форме узелка. Отличить ее от других образований кожи можно по увеличенному количеству сосудов на поверхности, восковидному блеску и мелким серо-голубым включениям. Все эти признаки видны на фото.
![Узловая форма базалиомы]()
Узловая форма базалиомы
Кроме того, на поверхности узловой базалиомы может быть еще один характерный признак – изъязвление.
![Узловая базалиома с изъязвлением]()
Узловая базалиома с изъязвлением
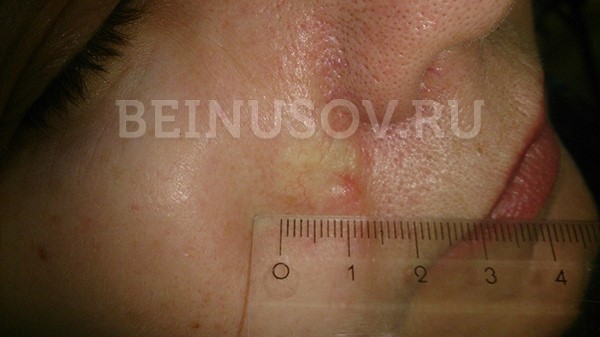
- Поверхностная форма базалиомы в большинстве случаев представлена в виде участка покраснения на коже. Возможны также элементы шелушения и уже упоминавшийся выше восковидный блеск.
![Поверхностная форма базалиомы]()
Поверхностная форма базалиомы
- Склеродермоподобная форма базалиомы – очень редкая и часто представляет трудности в диагностике. Она характеризуется более светлым и более твердым в сравнении с окружающей кожей уплотнением.
![Склеродермоподобная форма базалиомы]()
Склеродермоподобная форма базалиомы
- Пигментная форма базалиомы составляет очень малую часть от общего числа этих опухолей. Ее отличает большое количество пигмента. В связи с этим базалиому часто принимают за меланому при осмотре без дерматоскопа.
![Пигментная форма базалиомы]()
Пигментная форма базалиомы
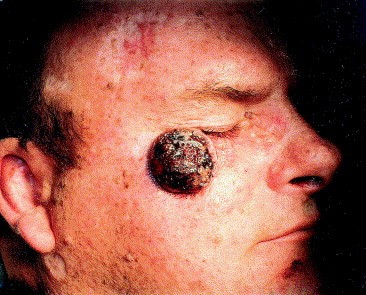
- Язвенная форма базалиомы может достигать очень больших размеров и в запущенных случаях практически не поддается лечению.
![Язвенная форма базалиомы]()
Язвенная форма базалиомы
Фото в начальной стадии
К сожалению, базальноклеточный рак кожи крайне сложно диагностировать на ранних стадиях, т. е. при минимальных размерах. Вот несколько фотографий:
![Базалиома кожи носа, узловая форма, размер 5 мм]()
Базалиома кожи носа, узловая форма, размер 5 мм
Базалиома, узловая форма, 3 мм в диаметре
![Узловая базалиома височной области, диаметр 2 мм]()
Узловая базалиома височной области, диаметр 2 мм
Диагностика базалиомы на ранних стадиях, при маленьких размерах опухоли, может представлять значительные трудности. Только сочетание комплексного осмотра всей кожи, тщательного выяснения истории существования образования и дерматоскопии поможет в установке диагноза базалиома на ранней стадии.
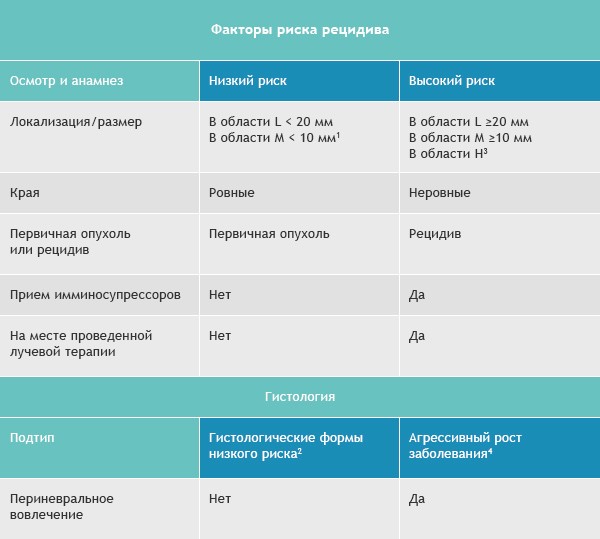
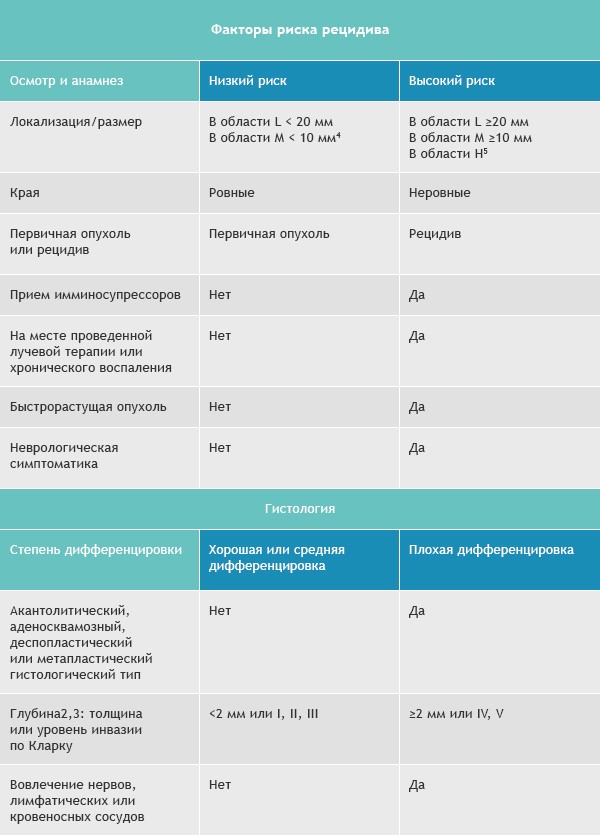
Базалиомы с высоким и низким риском рецидива (NCCN, 2018)
![Факторы риска рецидива]()
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Локализация вне зависимости от размера может быть признаком высокого риска
- Гистологические формы низкого риска: узловая (нодулярная), поверхностная, кератотическая, пилоидная, с дифференцировкой в сторону придатков кожи, фиброэпителиома Пинкуса
- Область H означает высокий риск вне зависимости от размера
- Морфеаподобный, базосквамозный (метатипический), склерозирующий, смешанный инфильтративный, микронодулярный в любой части опухоли
Для присвоения опухоли статуса «высокий риск рецидива» достаточно только одного из факторов из правого или левого столбца.
Лечение базалиомы
Основной целью лечения базальноклеточного рака является полное удаление опухоли с максимальным сохранением косметических свойств и функций тех частей тела, где развилось это новообразование.
Как правило, наилучший результат обеспечивается хирургическими методами. Однако желание сохранить функциональность и косметические свойства может привести к выбору лучевой терапии в качестве основного метода лечения.
В зависимости от степени риска рецидива (см. выше) подход к лечению базалиомы может различаться.
У пациентов с поверхностной формой базалиомы и низким риском рецидива, когда хирургия или лучевая терапия противопоказаны или неприменимы, могут быть использованы следующие методы лечения:
- 5-фторурациловая мазь;
- мазь «Имиквимод» («Алдара», «Кераворт»);
- фотодинамическая терапия;
- криодеструкция.
Микрографическая хирургия по Mohs может быть рекомендована пациентам с высоким риском рецидива.
Химиотерапия при базалиоме включает препараты-ингибиторы сигнального пути hedgehog – висмодегиб (эриведж) и сонидегиб (одомзо). Эти препараты могут помочь в случае, когда хирургические методы, как и лучевая терапия, неприменимы или противопоказаны.
Что нужно знать о базалиоме?
- В подавляющем большинстве случаев базалиома не представляет угрозы для жизни.
- Если при гистологическом исследовании удаленного образования получен ответ базальноклеточный рак – ничего страшного в этом нет. Важно убедиться, что образование удалено полностью – обязательно проконсультируйтесь с онкологом.
- Если после удаления базалиомы в гистологическом исследовании есть фраза «в крае резекции опухолевые клетки» или что-то похожее – необходимо дальнейшее лечение с целью полного удаления опухоли.
- Настоятельно не рекомендую удалять базалиому без гистологического исследования, т. к. даже очень типично выглядящее образование может быть вовсе не тем, чем кажется на первый взгляд.
- Базалиому нужно лечить. Наблюдение – плохой вариант при подобном диагнозе. Лечение запущенных форм (см. фото язвенной формы) крайне трудное и дорогостоящее.
- Если у вас уже удалили базалиому, необходимо регулярно проходить осмотр всей кожи у онколога с целью возможного выявления еще одной такой опухоли.
- Вероятность метастазирования у метатипического (базосквамозного) гистологического типа выше, чем у остальных видов.
Плоскоклеточный рак
Встречается реже, чем базалиома, второй по частоте вид рака кожи и имеет чуть менее благоприятный прогноз. Однако необходимо отметить, что течение заболевания значительно менее злокачественное, чем при меланоме.
Метастазы возникают относительно редко – в среднем в 16 % случаев [1]. У больных плоскоклеточным раком кожи размером менее 2 см 5-летняя выживаемость составляет около 90 %, при больших размерах и прорастании опухоли в подлежащие ткани – менее 50 % [1].
Может возникать на любых участках тела, в том числе на гениталиях и на слизистых, однако наиболее часто – в местах, подверженных попаданию солнечных лучей.
Симптомы и признаки
То, как выглядит плоскоклеточный рак кожи, зависит во многом от клинической формы заболевания.
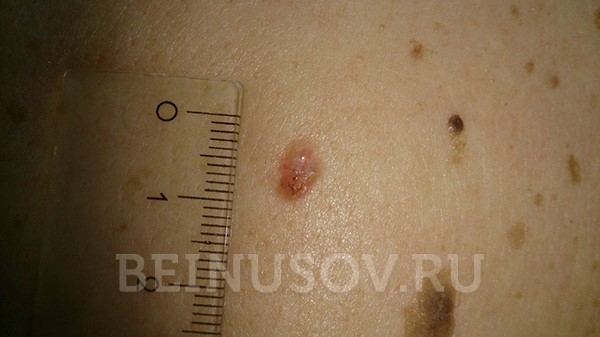
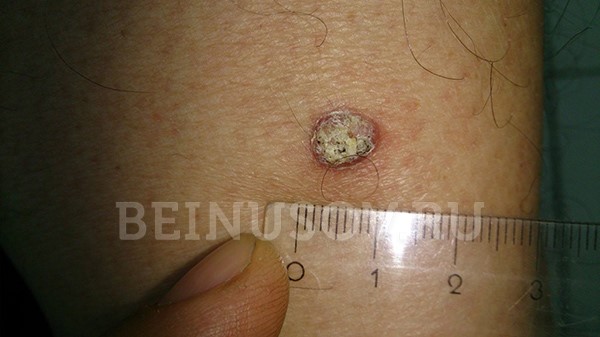
Ороговевающая форма – возвышение или ровная поверхность, покрытая роговыми чешуйками, которые могут нарастать и отваливаться. При повреждении может кровоточить.
![Ороговевающая форма плоскоклеточного рака кожи]()
Ороговевающая форма плоскоклеточного рака кожи
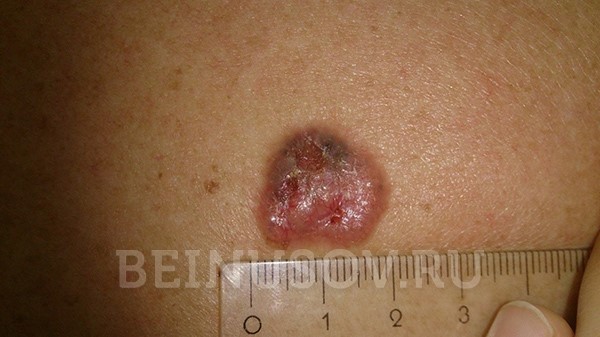
Необходимо помнить, что под маской кожного рога может скрываться именно ороговевающая форма плоскоклеточного рака. В связи с этим подобные образования всегда стоит удалять только с гистологическим исследованием:
![Кожный рог следует удалять с гистологией – под его маской может скрываться ороговевающая форма плоскоклеточного рака]()
Кожный рог следует удалять с гистологией – под его маской может скрываться ороговевающая форма плоскоклеточного рака
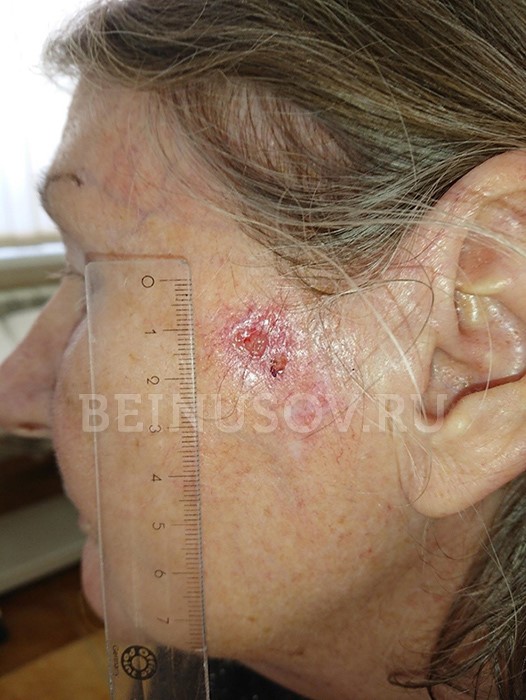
Неороговевающая эндофитная форма (растущая в направлении окружающих тканей). Чаще всего выглядит как длительно не заживающая рана или язва, которая может со временем углубляться и расширяться.
![Неороговевающая эндофитная форма плоскоклеточного рака кожи]()
Неороговевающая эндофитная форма плоскоклеточного рака кожи
Экзофитная неороговевающая форма плоскоклеточного рака кожи выглядит как узел, возвышающийся над уровнем кожи. Поверхность узла может быть эрозирована или мокнуть.
![Экзофитная неороговевающая форма плоскоклеточного рака кожи]()
Экзофитная неороговевающая форма плоскоклеточного рака кожи
Фото в начальной стадии
Под начальной стадией плоскоклеточного рака понимается состояние, когда злокачественный процесс ограничен эпидермисом – самым верхним слоем кожи. Обозначается в диагнозе как in situ или внутриэпидермальный плоскоклеточный рак. Это заболевание не представляет опасности для жизни, если удалено полностью.
Существует 2 формы этой фазы заболевания:
Болезнь Боуэна
Чаще всего представлена одиночными плоскими бляшками, с четкими границами, асимметричной формой, неровными краями. Размер достигает 7–8 мм. Образование может постепенно увеличиваться, на поверхности часто отмечается шелушение либо образование корочек.
Цвет красный или коричневый, располагается на любых участках тела. [3]
От себя добавлю, что в моей практике гистологически подтвержденная болезнь Боуэна встретилась всего один раз. Выглядела как небольшое (3 х 4 х 3 мм) телесного цвета уплотнение с гладкой поверхностью на коже ствола полового члена у мужчины 43 лет.
![Болезнь Боуэна]()
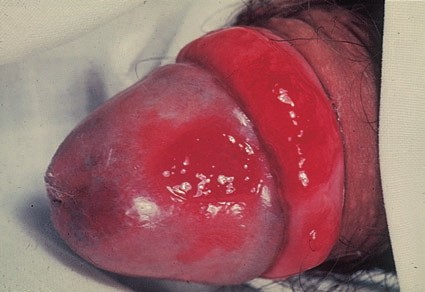
Эритроплазия Кейра
Вторая форма рака кожи начальной стадии, которая развивается наиболее часто на коже крайней плоти полового члена или головке. Значительно реже заболевание поражает женские наружные половые органы.
Наиболее частый внешний вид эритроплазии Кейра – ярко-красное пятно с четкими границами, влажной блестящей поверхностью [3].
![Эритроплазия Кейра]()
Лечение плоскоклеточного рака кожи (NCCN, 2018)
Как и в случае с базалиомой, для плоскоклеточной карциномы выделяют группы высокого и низкого рисков рецидивирования и метастазирования.
![Факторы риска рецидива]()
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Ободок гиперемии должен быть учитываться при измерении размера.
- Эксцизионная биопсия более предпочтительна, чем инцизионная.
- Модифицированное измерение толщины по Бреслоу должно исключать паракератоз и «корочку», должно проводиться от основания язвы, если таковая имеется.
- Локализация независимо от размеров может быть признаком высокого риска.
- Область H подразумевает высокий риск вне зависимости от размера.
Основные принципы и методы лечения при плоскоклеточном раке – такие же, как и при базалиоме.
Основная цель – сохранить функциональность и косметические качества. Наиболее эффективным принято считать хирургический метод – удаление опухоли с захватом 4–6 мм здоровых тканей при низком риске рецидивирования и метастазирования. Для опухолей с высоким риском рекомендована микрографическая хирургия по Mohs либо иссечение в более широких границах, чем при низком риске.
Лучевая терапия применима в случаях, когда другие методы не могут быть использованы. При химиотерапии плоскоклеточного рака могут применяться препараты платины (цисплатин, карбоплатин), а также ингибиторы EGFR (цетуксимаб).
Как не заболеть раком кожи? Чего избегать?
Солнечный свет. Наиболее доказанной причиной появления обоих видов рака кожи, впрочем, как и меланомы, является воздействие солнечного света. Если вы любите бывать в жарких странах, у вас светлые волосы и кожа или ваша работа связана с длительным пребыванием на солнце – стоит серьезно озаботиться защитой от ультрафиолета.
Предраковые заболевания кожи – следующий фактор, который может предшествовать развитию плоскоклеточной формы: актинические (солнечные) кератоз и хейлит, лейкоплакия, папилломавирусная инфекция слизистых оболочек и гениталий. Этот вид опухоли может развиться также на фоне рубцовых изменений после ожогов или лучевой терапии.
Контакт с канцерогенами
Различные химические вещества могут приводить к развитию рака кожи: мышьяк и нефтепродукты.
Ослабленная иммунная система. Люди, принимающие иммуносупрессоры после трансплантации органов, или носители ВИЧ-инфекции имеют повышенный риск развития рака кожи плоскоклеточного типа.
Резюме
Рак кожи в подавляющем большинстве случаев – не смертельное заболевание. На ранних стадиях он лечится вполне успешно, в арсенале врачей много разных методов. В случае агрессивных форм или длительного течения без лечения рак кожи может представлять опасность для жизни.
Читайте также: