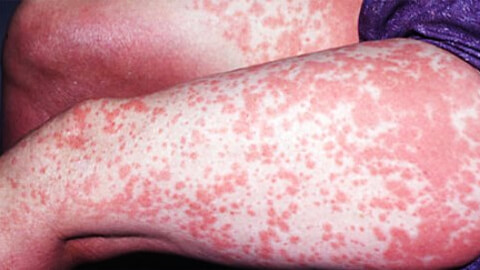
Что такое идиопатический дерматит
Обновлено: 27.04.2024
Дерматиты — одна из самых обширных групп кожных заболеваний, которая объединяет патологии по наличию воспаления верхних слоев дермы. Существует множество разновидностей, типов и форм этой патологии. Разберемся, что такое дерматит, по каким признакам его можно распознать и чем рекомендуют лечить заболевание современные дерматологи.
Что такое дерматит
Этому заболеванию одинаково подвержены мужчины и женщины, взрослые и дети. Частота проявления патологии может зависеть от многих факторов:
- причин возникновения дерматита (наименования раздражающих факторов);
- состояния иммунной системы индивида;
- генетических особенностей человека;
- места и условий проживания.
Несмотря на обилие клинических данных, до сих пор не составлена единая классификация дерматитов. В большинстве случаев при диагностике врачи разделяют заболевание на группы по этиологическому признаку. Однако такой способ классификации не является единственно верным. Некоторые внутрибольничные системы предлагают классифицировать заболевание по внешним проявлениям.
Причины дерматита
Возникновение дерматита в большинстве случаев вызвано контактом кожи с внешними раздражителями:
- химическими веществами;
- волновыми излучениями (в том числе температурными и электрическими);
- аллергенами, то есть факультативными раздражителями, на которые особым образом реагирует организм.
- Причиной возникновения дерматитов, спровоцированных химическими веществами, могут стать привычные окружающие вещи:
- металлы;
- агрессивные вещества — кислоты и щелочи;
- пищевые продукты (они являются наиболее распространенной причиной дерматита у детей);
- поверхностно-активные вещества в бытовых моющих средствах;
- лекарственные средства в форме растворов, применяемых локально (йод, зеленка);
- лекарственные препараты для приема внутрь;
- натуральные и синтетические ткани, которые механически раздражают кожу.
К физическим факторам, провоцирующим дерматит, относятся природные и погодные явления, а также созданные человеком:
- солнечный свет (в последние десятилетия участились случаи «аллергии на солнце»);
- холодный или горячий воздух;
- электрический ток;
- ультрафиолетовое излучение из искусственных источников;
- ионизирующее излучение (радиация).
- Факультативными раздражителями могут выступать любые вещества, на которые у индивида отмечается повышенная чувствительность. Чаще всего ими выступают:
- цветущие растения;
- животные с густым шерстным покровом;
- лекарственные препараты;
- пищевые продукты.
Научные исследования доказали, что на вероятность появления дерматита оказывает влияние общее состояние организма. Кожные заболевания этой группы чаще беспокоят людей с функциональными расстройствами эндокринной системы, ЖКТ, печени, нарушением углеводного и жирового обмена. Вызвать бурную реакцию на привычные вещи может глистная инвазия, а также перенесенный грипп, тонзиллит и другие ОРЗ и ОРВИ.
Полезно знать: по статистике количество обращений к врачу с жалобами на дерматиты возрастает в жаркие и влажные периоды.
Симптомы
Клиническая картина при дерматитах зависит источника раздражения, степени поражения тканей (при контактном воздействии), исходного состояния общего здоровья и иммунитета человека. Общими для всех видов и форм патологии являются следующие симптомы:
- изменение цвета кожи — покраснение, гиперпигментация разной интенсивности, локализации и распространенности;
- инфильтрацией — локальным увеличением объема тканей, их плотности, то есть образование папул, высыпаний, уплотнений, отеков;
- ощущением зуда, покалывания, жжения, боли в месте раздражения тканей.
Интенсивность проявления симптомов дерматита может быть разной. Прежде всего, она зависит от длительности контакта с веществами, вызывающими структурные изменения кожи. Так, продолжительное соприкосновение с ними вместо гиперемии и отека может спровоцировать:
- обильные пузырьковые высыпание;
- изъязвление кожного покрова;
- некротическое поражение эпидермиса и дермы.
Полезно знать: некоторые виды дерматита сопровождаются иным структурным изменением кожи на фоне истончения естественного липидного слоя. Такие формы заболевания сопровождаются стянутостью, растрескиванием, шелушениями, образованием чешуек.
Также симптоматика дерматитов может изменяться по мере прогрессирования заболевания. Для первой эритематозной стадии характерно:
- появление умеренной гиперемии тканей;
- умеренная степень зуда, жжения;
- незначительная отечность.
Следующая буллезная стадия дерматита протекает тяжелее, так как на гиперемированных участках образуются пузырьковые высыпания, зуд усиливается. При расчесывании на месте сыпи образуются сначала мокнущие расчесы, а затем корка.
Третья стадия дерматита называется некротической. Для нее характерно:
- образование на месте расчесов струпьев и язв;
- распространение высыпаний на здоровые участки кожи;
- эпителизация старых повреждений с дальнейшим рубцеванием.
При хроническом воздействии раздражающих факторов реакция проявляется не так бурно. Период гиперемии и легкого зуда затягивается, пациентов может беспокоить гиперкератоз (огрубление кожи, появление на ней плотных чешуек, белесого налета, похожего на сухую мозоль). В тяжелых случаях участки кожи атрофируются, обесцвечиваются. Как правило, в подобных случаях болезнь редко распространяется на здоровые участки кожи.
При аллергических формах дерматита зуд, жжение, гиперемия выражены сильнее, чем при контактных. Патологические очаги могут приобретать генерализованную форму, то есть распространяться по всему телу независимо от того, на какой участок кожи попал раздражитель. Таким же образом проявляются и периоральные формы дерматита, обусловленные приемом некоторых продуктов или препаратов. Однако при нем «стартовые» высыпания всегда располагаются на щеках, губах, переносице, подбородке.


Важно! Отличительная симптоматическая особенность периорального дерматита — наличие ободка здоровой кожи вокруг губ.

Атопическая форма дерматита проявляется поражением кожи в местах сгибания и разгибания конечностей (колени и локти), ягодицах, лице. Сначала высыпания выглядят как локализованная гиперемированная область, а затем на них образуются везикулы — наполненные мутной жидкостью пузырьки.
Виды дерматита
Официальной классификации дерматитов не существует. Для удобства диагностики и выбора терапии его условно делят на несколько групп по этиологическим признакам. В этом плане выделяют:
- химические контактные дерматиты, вызванные раздражением мягких тканей кислотами, щелочами, прочими агрессивными веществами;
- механические контактные дерматиты, вызванные натиранием, воздействием влажности, температур;
- актинические или лучевые дерматиты, вызванные воздействием ультрафиолета, радиации;
- периоральные дерматиты, вызванные попаданием определенных веществ в организм;
- аллергические дерматиты, спровоцированные веществами, на которые иммунная система организма реагирует неадекватно.
Однако более известна и другая классификация, которая выделяет виды дерматита по причине возникновения и характеру течения. В нее включены:
- Атопический дерматит. Этот вид патологии отличается хроническим течением. Именно с ним связаны случаи тяжелых форм дерматита у детей. Его основной причиной является генетическая предрасположенность, отягченный аллергический анамнез. Заболевание склонно к обострениям при изменении рациона и образа жизни, а иногда при переживании стрессов. У взрослых обостряется на фоне контакта с аллергенами.
- Контактный аллергический дерматит. Считается распространенной и многообразной формой, так как возникает из-за контакта с веществами, на которую нетипично остро реагирует иммунная система индивида. Может развиваться молниеносно, приводя к опасным для жизни осложнениям, включая анафилактический шок, или медленно, спустя несколько дней или недель после контакта с аллергенами.
- Актинический дерматит, более известный как «аллергия на солнце» или «реакция на ультрафиолет». В последние годы становится более распространенным из-за обилия УФ-источников в быту (лампы для маникюра, солярии).
- Периоральный или медикаментозный дерматит. Возникает как реакция на применение наружных и пероральных лекарств. Для устранения симптомов такая форма воспаления кожи требует детоксикации организма.
- Себорейный дерматит. Инфекционная форма патологии, вызванная повышенной активностью грибков рода Malassezia. Проявляется гиперемией, шелушением, зудом кожи. Очаги располагаются преимущественно в волосистой части головы, за ушами, на носогубном треугольнике. Протекает заболевание в хронической форме. Склонно к рецидивам в жаркую и влажную погоду, когда повышается активность сальных желез.
- Инфекционный дерматит. Возникает на фоне инфицирования кожи патогенными бактериями, палочками, грибками. Сопровождается локализованными высыпаниями, которые нагнаиваются и воспаляются. Помимо зуда могут сопровождаться болью, лихорадкой, повышением температуры тела.
- Сухой дерматит. Возникает у людей с сухой, чувствительной кожей в зимнее время, а также зимой. Сопровождается шелушением, растрескиванием кожи, стянутости.
Понимание особенностей основных видов заболевания помогают понять, что такое дерматит и как его лечить исходя из причин и механизма его развития. Определение вида воспаления чаще всего используется для выбора тактики терапии.
Диагностика дерматита
Для диагностики дерматитов используются классические приемы:
- внешний осмотр и оценка патологических очагов;
- изучение анамнеза пациента и членов его семьи;
- лабораторные исследования крови на признаки воспаления, количества иммуноглобулинов и эозинофилов;
- аллергопробы на индивидуальную реакцию на раздражители.
При наличии гнойного процесса или выраженного воспаления проводится микроскопический анализ мазка, в котором можно обнаружить патогенную или условно патогенную флору, спровоцировавшую дерматит. Также мазок с поверхности кожи берется, если не удается установить причину химического контактного воспаления. Дополнительно проводят обследование пищеварительного тракта, берут анализы на лямблиоз и другие формы кишечных паразитов.
Лечение дерматита
Независимо от вида дерматита лечение всегда выстраивается по единому алгоритму. На начальном этапе важно прекратить контакт раздражителей с кожей или внутренней средой организма. Для этого проводят курс очищения кожи или общей детоксикации организма. методика этапа зависит от этиологии заболевания:
- при химическом контактном дерматите проводят промывание кожи, затем накладывают повязку с нейтрализующим раздражитель веществом (щелочью при ожоге кислотой, или кислотой при ожоге щелочью);
- при аллергическом, периоральном и медикаментозном дерматите промывают кожу и слизистые, назначают сорбенты (Энтеросгель, активированный уголь), корректируют диету;
- при наличии паразитарных инфекций назначают курс антигельминтных препаратов (Пирантел и его аналоги).
- Для восстановления кожи назначают препараты в зависимости от вида воспаления кожи и характера течения заболевания:
- антигистаминные препараты локального действия (Гидрокортизон, Синафлан);
- системные антигистаминные препараты (Супрастин, Кларитин);
- антибиотики и противогрибковые препараты системного или локального действия при признаках гнойного воспаления и некроза тканей.




Особое внимание уделяется ежедневному уходу за кожей. Он включает очищение мягкими нейтральными средствами, а также использование специальной косметики для пациентов, страдающих дерматитами.

Профилактика дерматита
Для предупреждения дерматитов необходим комплексный подход:
- рациональное и сбалансированное питание;
- исключение из рациона аллергенов и продуктов, способных спровоцировать нарушения обмена веществ;
- соблюдение безопасности на работе — защита от контакта с химикатами, соблюдение общих санитарных норм;
- тщательное соблюдение личной гигиены;
- использование нейтральных косметических и гигиенических средств.
При склонности к аллергическим реакциям необходимо постоянно или периодически принимать назначенные врачом препараты.
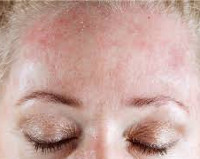
Идиопатическая крапивница – это распространённый аллергический дерматоз хронического течения. Клинически проявляется сильным зудом и уртикарной (плоско-приподнятой, осязаемой) сыпью, которая сохраняется на коже более 6 недель. Волдыри имеют чёткие границы, размеры варьируют от 1,5 мм до 3-5 см. Характерной особенностью сыпи является её постоянное обновление. Качество жизни нарушено: зуд, косметические дефекты приводят к бессоннице, социальному дискомфорту, функциональным расстройствам нервной системы. Диагноз ставят на основании анамнеза, клиники, данных лабораторного обследования. Лечение проводят антигистаминными препаратами второго поколения.
МКБ-10
Общие сведения
Идиопатическая крапивница – хронический уртикарный дерматоз из группы аллергических заболеваний, возникающий при воздействии на кожу множества провоцирующих факторов. Отличительной особенностью патологии является высыпание зудящих волдырей, сопровождающееся ангиоотёком окружающих тканей. Идиопатическая крапивница встречается у 3% населения, не имеет гендерной окраски, не обладает возрастными, расовыми отличиями, не эндемична.
Крапивница впервые встречается в описаниях китайских врачей X века до н.э. Современным названием она обязана Гиппократу, который в 4 веке до н.э. отметил похожесть сыпи после укусов насекомых и сыпи после контакта с крапивой. Однако в широкий обиход термин «крапивница» ввёл в 1796 году Вильям Галлен. В 1823 году астрологи предложили считать крапивницу результатом особенного расположения звёзд на небе для каждого пациента, в 1864 году врачи по «женским болезням» попытались связать её с месячными. И только открытие тучных клеток, содержащих гистамин, в 1879 году Паулем Эрлихом привело учёных к современному пониманию этиологии и патогенеза крапивницы. Однако исчерпывающего знания по этому вопросу нет до сих пор.

Причины
Точной причины заболевания не установлено, идиопатическую крапивницу называют этиологически гетерогенным заболеванием. Провоцирующими факторами (триггерами болезни) могут стать пищевые продукты, лекарства, химические вещества, укусы насекомых, гиперинсоляция, переохлаждение. Идиопатическая крапивница сопровождает в качестве симптома ряд соматических болезней (инфекции, системные коллагенозы, сахарный диабет, злокачественные опухоли).
Патогенез
Независимо от причины, спровоцировавшей крапивницу, ведущую роль в развитии недуга играют тучные клетки, начинающие при повреждении выделять вазоактивный медиатор гистамин. Кроме того, разрушение тучных клеток приводит к активации простагландинов – гормоноподобных веществ, участвующих в развитии воспаления. В место возникновения патологического очага мигрируют клетки иммунной системы, усиливая выброс гистамина в дерму. Иногда только повышения концентрации гистамина в коже бывает достаточно для формирования волдырных элементов сыпи, но чаще к патологическому процессу подключаются аутоиммунные механизмы. Спонтанно иммунная система начинает вырабатывать аутоантитела к рецепторам тучных клеток, соединяясь с ними и заставляя тучные клетки вырабатывать не только гистамин, но и серотонин, что многократно усиливает клинические проявления идиопатической крапивницы.
Классификация
Идиопатическая крапивница в современной дерматологии делится на три разновидности:
- Истинная аллергическая идиопатическая крапивница – развивается в результате аллергической реакции «антиген-антитело» на конкретный аутоаллерген.
- Псевдоаллергическая идиопатическая крапивница – зудящие волдыри возникают в результате химического или физического воздействия на кожу (мороз, тепло, свет, солнце, вода).
- Контактная идиопатическая крапивница - развивается в результате длительного ношения бижутерии, наручных часов, ремней, содержащих химические сплавы или вещества, вызывающие аллергизацию кожи.
Симптомы идиопатической крапивницы
Симптомы могут быть разной степени выраженности, но всегда клинически проявляются высыпанием зудящих волдырей, которые образуются из-за точечного отёка сосочкового слоя дермы в результате изменения проницаемости сосудистой стенки. Кожа вокруг волдыря отёчна (ангиоотёк), границы элемента чёткие, цвет от ярко-розового до багрового, размеры варьируют. Происходит постоянное подсыпание первичных элементов, которые остаются на коже в течение полугода и более, завоёвывая всё новые и новые участки здоровой кожи. Типичной локализации нет.
Элементы могут сливаться между собой, разрешаться с центра волдыря. Зуд вызывает расчёсы на коже, появляются экскориации, может присоединиться вторичная инфекция. Качество жизни резко ухудшается. Зуд, не исчезающий ни днём, ни ночью, приводит к бессоннице, раздражительности, нервным срывам. Уртикарные высыпания на открытых участках кожного покрова становятся эстетическими недостатками пациента, заставляют его вести предельно закрытый образ жизни. В зависимости от степени тяжести процесса, его распространённости пациент испытывает субъективные ощущения разной интенсивности: слабость, головная боль, температура, разбитость, озноб, диспепсические явления, стресс.
Диагностика
Диагностируют идиопатическую крапивницу клиницисты-дерматологи и аллергологи-иммунологи на основании клиники и проведения специального тестирования, обращая внимание на зуд и длительность полного регресса волдырей (более 6 недель на коже с исчезновением без следа), а так же на наличие атопического дерматита в анамнезе. В связи гетерогенностью причин заболевания объём диагностического обследования достаточно широк. В медицинские стандарты входит: ОАК (эозинофилия), ОАМ, биохимия крови (CРБ, АЛТ, АСТ, общий белок, билирубин, сахар крови, гормоны щитовидной железы), ревматические пробы (антинуклеарные антитела, криопреципитины), бактериологическое и паразитологическое исследование кала; посевы флоры из очагов хронических инфекций; маркеры вирусных гепатитов, ВИЧ, реакция Вассермана.
Проводится УЗИ органов брюшной полости и ЭГДС с анализом на хеликобактер пилори. Аллергологи для диагностики используют провокационные тесты: например, определяют дермографизм (при проведении тупым предметом по коже появляется волдырь), холодовые и тепловые пробы. При подозрении на уртикарный васкулит берут биопсию кожи. Дифференцируют идиопатическую крапивницу с уртикарным васкулитом, анафилаксией, многоформной, узловатой, фиксированной эритемами, почесухой, в том числе беременных; буллезным пемфигоидом, паразитарной инвазией, паранеопластическим синдромом.
Лечение идиопатической крапивницы
Пациентам, страдающим идиопатической крапивницей, показана гипоаллергенная диета с исключением предполагаемых пищевых аллергенов; устранение триггеров «тепло-холод»; исключение из обихода бижутерии, аксессуаров, имеющих неизвестный состав; подбор фотозащитных средств; тщательный анализ принимаемых медикаментов.
Комплексная терапия включает лекарственные препараты, способные снизить чувствительность иммунной системы: антигистамины (клемастин), сорбенты фильтрум), энзимы (панкреатин). Этого достаточно при лёгкой форме недуга. Если процесс локализован на лице, присоединяют глюкокортикоиды (преднизолон). В качестве фоновой терапии используют противовоспалительные, противогрибковые, противоотёчные, седативные препараты; средства, корректирующие обменные процессы. Для уменьшения влияния медиаторов тучных клеток на органы-мишени, снижения дегрануляции рекомендован препарат омализумаб. Наружно наносят гормональные мази. Есть данные об эффективном применении цитостатиков и плазмафереза при тяжёлой затяжной идиопатической крапивнице (отёк Квинке). Использование физиотерапии сводится к УФО, УВЧ-терапии, электрофорезу.
Прогноз и профилактика
Пациентам с идиопатической крапивницей следует соблюдать ряд простых правил: придерживаться назначенной дерматологом диеты (и вне обострения), начать закаливание, не пренебрегать мерами профилактики в эпидемию гриппа (маски, противовирусные препараты, контакты по минимуму), использовать только гипоаллергенную косметику, не применять химические чистяще-моющие средства, ежегодно проходить диспансерное обследование у дерматолога, аллерголога-иммунолога, стоматолога. Прогноз с учётом того, что заболевание часто разрешается спонтанно, в целом благоприятен для жизни.
2. Хроническая спонтанная крапивница: новая информация по этиологии, диагностике и лечению/ Колхир П.В.// Лечащий врач. - 2017.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Периоральный дерматит (periorificial dermatitis, син.: идиопатический дерматит лица, дерматит лица стероидный, болезнь стюардесс, розацеа периоральная, розацеаподобный дерматит, светочувствительный себореид) - заболевание, поражающее исключительно кожу лица и проявляющееся персистирующей эритемой, чаще всего развивающейся в периоральной области, и возникающими на ее фоне мелкими папулами и папулопустулами.
Особенностью болезни считается выраженная резистентность к традиционным наружным противовоспалительным средствам. Заболеванию более подвержены женщины в возрасте от 20 до 40 лет, чаще с I-II фототипом кожи по Fitspatrick.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Причины идиопатического дерматита лица
Этиология и патогенез заболевания остаются не выясненными. Традиционно, в силу общности локализации высыпаний и схожести клинической картины, заболевание относят к так называемой группе розацеаподобных дерматитов. Однако периоральный дерматит не сопровождается такими выраженными изменениями сосудистой реактивности, как розацеа, и имеет несколько иную гистопатологическую и клиническую картину.
Основным инициирующим фактором периорального дерматита считается бесконтрольное применение топических фторированных (галогенизированных) кортикостероидов. В силу выраженного противовоспалительного действия, быстрота наступления эффекта провоцирует пациентов применять глюкокортикостероидные препараты по поводу любого воспалительного процесса в коже лица. С этим во многом связано происхождение одного из названий периорального дерматита - «болезнь стюардесс». Длительное и беспорядочное применение топических глюкокортикостероидов вызывает дистрофические изменения в эпидермисе и дерме за счет «геномного» эффекта этих препаратов и, кроме того, приводит к диссоциации резидентной микрофлоры. Теории, связывающие возникновение периорального дерматита с микробным фактором, не получили достаточных доказательств. Кроме наружных глюкокортикостероидов к провоцирующим факторам относят водостойкую декоративную косметику, фторсодержащие зубные пасты, желательную резинку, инсоляцию, пероральные контрацептивы. Однако частота возникновения заболевания в связи с этими факторами различна, и связь периорального дерматита с ними часто не убедительна.

[12], [13], [14], [15], [16], [17], [18]
Симптомы идиопатического дерматита лица
Клиническая картина весьма типична и дифференциальный диагноз с розацea обычно не представляет сложности. Заболевание чаще встречается в более молодой возрастной группе, чем розацеа. Поражение кожи обычно развивается быстро, носит локализованный и симметричный характер, представлено не склонными к слиянию нефолликулярными, полусферическими розово-красного цвета лентикулярными папулами (1-2 мм в диаметре) и типичными восковидными полупрозрачными амикробными пустулами и папулопустулами на фоне неяркой эритемы. Часто кожный процесс сопровождает чувство жжения. В отличие от розацеа, эритема при периоральном дерматите не имеет тенденции усиливаться приливами, ее течение монотонно практически не связано с возникновением телеангиэктазий. Папулы при периоральном дерматите мельче, нередко группируются, формируя очаги поражения, покрытые беловатыми чешуйками. Чаще поражается периоральная область, в этом случае красная кайма губ окружена узким ободком видимо непораженной кожи. Реже наблюдается изолированный симметрический блефарит или сочетанное поражение периоральной и периорбитальной областей.
Патоморфологические изменения неспецифичны и меняются по мере течения болезни. В начале заболевания характерно развитие умеренно выраженных фолликулярных и перифолликулярных инфильтратов различнее клеточного состава. Характерно отсутствие в них полиморфно-ядерных лейкоцитов. В эпидермисе отмечаются признаки спонгиоза, с которыми связано формирование полостных элементов со стерильным содержимым, при длительном течении характерно образование периваскулярных лимфоцитарных инфильтратов в дерме.
Неадекватная наружная терапия может приводить к формированию не больших гранулем по типу реакции на инородные тела.
Лечение идиопатического дерматита лица
Успешное лечение периорального дерматита невозможно без устранения факторов, подозреваемых в возникновении заболевания. Необходима полная отмена топических стероидов. Рекомендуют прекратить пользоваться фторированными зубными пастами, водостойкой косметикой, особенно тонирующими препаратами, жевательной резинкой, избегать интенсивной инсоляции и воздействия неблагоприятных метеорологических условий. Проводят обследование и лечение сопутствующей хронической патологии пищеварительной и эндокринной систем.
Периоральный дерматит обычно хорошо отвечает на терапию, применяемую при розацеа. Необходима организация адекватного бережного ухода за кожей. Возможно применение как средств, рекомендованных пациентам так называемым «куперозом», так и серий препаратов для высокочувствительной кожи. Наружные препараты азелаиновой кислоты, клиндамицина, метронидазола продемонстрировали достоверную эффективность в лечении периорального дерматита так же, как и розацеа. При яркой эритеме и выраженном отеке кожи целесообразно применение примочек с прохладный растворами борной кислоты и танина. Сохраняют свою актуальность и препараты серы, особенно эффективные в отношении длительно существующих папулезных высыпаний в отсутствие выраженной эритемы. Препараты для наружного использования, содержащие пимекролимус, все больше завоевывают внимание своей эффективностью при периоральном дерматите и расцениваются как альтернатива противопоказанным глюкокортикостероидным средствам. Аналогично терапии розацеа, системным мероприятиям при периоральном дерматите отводится вспомогательная роль. В первую очередь необходимо приложить усилия для формирования доверительного отношения пациента и врача. Пациент должен быть предупрежден о вероятном обострении кожного процесса после отмены кортикостероидов. Учитывая высокую косметическую значимость кожного процесса, нередко показаны анксиолитические препараты, индивидуальная психотерапия. Применение современных физиотерапевтических методов лечения сокращает течение заболевания, уменьшает выраженность вторичной дисхромии. Одним из таких методов является микротоковая терапия. Эта уникальная по своим высоким потребительским качествам методика оказывает сочетанное воздействие на кожу лица. Электрические токи малой силы и низкой частоты стимулируют восстановление микроциркуляции, нормализуют распределение жидкости и усиливают лимфоотток в пораженной коже. Наблюдаемая после процедуры локальная анемия имеет, кроме всего, важное психотерапевтическое значение. Курсы микротоковой терапии приводят к постепенному восстановлению нормальной трофики, быстрому разрешению отека и способствуют скорейшей репарации тканей.
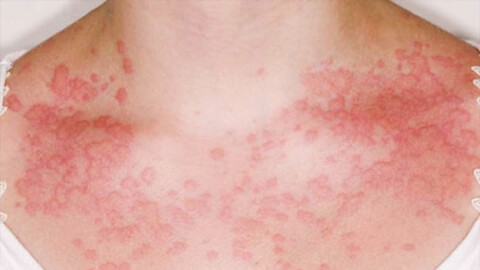
Аллергия, нетипичная реакция иммунитета на контакт с аллергенами, имеет разные варианты проявления. На коже она протекает в виде аллергического дерматита - неприятного заболевания с характерными симптомами: воспалительным процессом в слоях эпидермиса, зудом, отеком, покраснением пораженных участков.
Воспалительные процессы, локализующиеся на кожных покровах, называют дерматитом. В ряде случаев, его причиной является аллергическая реакция. В зависимости от характера симптомов, места локализации и других факторов, выделяют группу заболеваний, объединенных общим названием аллергический дерматит.
Причины заболевания
При контакте с внешними раздражителями биологического или небиологического происхождения, иммунная система запускает сложную защитную реакцию, при которой выделяется повышенное количество веществ – медиаторов воспаления. Этот процесс может затрагивать кожные покровы, провоцируя накожную аллергическую реакцию.
Развитие болезненных симптомов при этом в большей степени зависит от уровня чувствительности иммунитета к раздражителям, а не от количества самого аллергена. Также имеет значение общее состояние здоровья больного и возраст.
Самая распространенная причина возникновения аллергического дерматита – это прямой контакт кожных покровов с веществами-раздражителями. Также аллергены могут попасть в организм через органы дыхания или желудочно-кишечный тракт.
Выделяют следующие группы аллергенов:
- биологические (шерсть и слюна животных, пыльца и сок растений);
- физические (холод, воздействие ультрафиолета);
- химические (химикаты, бытовая химия, лекарства, косметические средства);
- пищевые (вещества, входящие в состав продуктов питания).
Развитие аллергической реакции организма всегда индивидуально и непрогнозируемо, не имеет инфекционного патогенеза. Поэтому аллергическим дерматитом невозможно заразиться даже при прямом контакте с пораженными участками кожи больного.
Симптомы и признаки аллергического дерматита
Аллергический дерматит – это воспалительное заболевание кожи с общими симптомами покраснения, зуда, жжения и появления сыпи. На острой стадии заболевания возможно появление мокнущих ран и пузырьков. Возможно общее снижение самочувствия с развитием общей слабости и повышением температуры тела. С уверенностью говорить об аллергическом характере недуга можно при наличии таких специфических признаков:
- замедленный тип развития аллергической реакции (симптомы развиваются по истечении некоторого срока после контакта с раздражителем);
- специфичность (в роли аллергена выступает конкретное вещество);
- интенсивность реакции, не зависящая от количества аллергена, с которым произошел контакт;
- проявление аллергической реакции осуществляться также вне зоны участков, контактировавших с раздражающим фактором.
Если заболевание принимает хроническую форму, кожа на пораженных участках становится уплотненной, шершавой с наличием рубцов и язв.
Стадии заболевания
У аллергического дерматита выделяют три основные стадии:
- Острая.
- Подострая.
- Хроническая.
Острая фаза возникает за короткий промежуток времени – иногда сразу же после контакта с аллергеном, иногда в течение 1-2 дней. Для этой фазы характерно появление болезненных симптомов – покраснений, отека, сыпи, пузырьков.
На подострой стадии воспалительный процесс утихает, но кожные покровы начинают шелушиться.
Если упущено время и не подобрана эффективная терапия, заболевание переходит в хроническую форму, которая характеризуются периодическими обострениями и утолщением кожи на пораженных участках.
Острая форма аллергического дерматита имеет три этапа развития:
- эритематозный;
- везикулезный;
- некрозный.
Эритематозный этап сопровождается появлением покраснений. На везикулезном этапе появляются везикулы – маленькие пузырьки, наполненные серозной или кровянистой жидкостью, на месте которых в дальнейшем образовываются эрозии и корочки. Некротический этап характеризуется омертвением пораженных участков эпидермиса с последующим развитием язв и рубцеванием тканей.
Виды аллергического дерматита
Токсидермия
Токсидермия или токсико-аллергический дерматит – это острое воспалительное заболевание кожи, которое провоцируется опосредованным, а не прямым контактом с аллергеном – через ЖКТ, при дыхании или инъекционным способом. Заболевание может развиться на фоне сбоев работы различных органов, при онкологии, когда в результате дисфункции выделяются токсины.
Течение болезни сопровождается болезненными симптомами в виде появления покраснений, пузырьков, папул и волдырей на поверхности эпидермиса и слизистых оболочек. На пораженных участках больной может испытывать зуд, также ощущается общая слабость, может повышаться температура тела.
Сроки инкубационного периода заболевания достигают 10-20 дней, поэтому определение причины, как и выбор терапии, затруднены.
Атопический дерматит
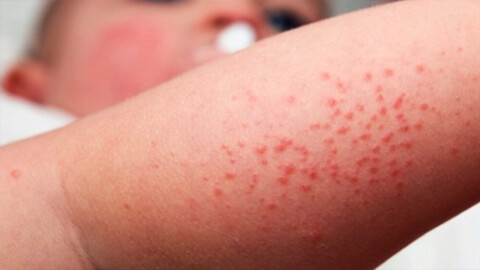
Атопический дерматит – наследственное хроническое аллергическое заболевание неинфекционного характера, причины развития которого в настоящее время не изучены до конца. Атопический дерматит развивается в раннем детстве, рецидивы в той или иной форме могут беспокоить больного в течение жизни. Течение болезни характеризуется сменой фаз обострений и ремиссий. К типичным симптомам относят сухость кожных покровов, сильный зуд и раздражение пораженных участков. Из-за сильных расчесываний может происходить вторичное инфицирование, которое усугубляет течение болезни и ухудшает состояние пациента. Атопический дерматит доставляет сильный физический и психологический дискомфорт больному.
К причинам развития этого заболевания помимо наследственных факторов, относят неблагоприятную экологическую обстановку, некачественные продукты питания, контактирование с увеличивающимся количеством аллергенов, стрессы. Решающую роль играет состояние иммунной системы ребенка и матери во время беременности. Опасность развития атопического дерматита у ребенка повышена в том случае, если у беременной матери наблюдался токсикоз, велся прием медикаментов.
Атопический дерматит развивается у детей в первые 6 месяцев жизни. К подростковому возрасту большинству удается «перерасти» заболевание, но около четверти пациентов приходится бороться с недугом всю жизнь. Важным этапом борьбы с этим неприятным заболеванием является соблюдение диеты, исключающей продукты, вызывающие пищевую непереносимость (например, содержащие лактозу и глютен) и дополнительный прием витаминов и микроэлементов.
Крапивница
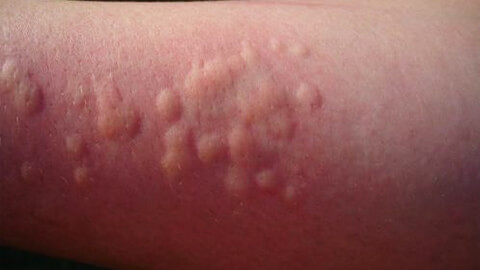
Крапивница – это один из симптомов проявления аллергической реакции, который в представлении большинства обывателей, является самостоятельным заболеванием. Для крапивницы характерно появление сыпи, напоминающей ожоги от листьев крапивы. Как правило, появление сыпи сопровождается сильным зудом, который вызывает нестерпимое желание расчесывать пораженные участки.
Крапивница может быть симптомом широкого круга заболеваний – от обычной аллергии до аутоиммунных болезней. Чаще крапивница развивается у женщин, из-за чего считается, что заболевание связано с гормональными перестройками в организме. Это действительно так, но проблема несколько шире. Крапивница, являясь аллергическим симптомом, не что иное, чем один из признаков сбоя в работе иммунной системы. Изменение гормонального фона само по себе несет дополнительную нагрузку на весь организм и на иммунитет в том числе. Соответственно, появление сыпи будет чаще беспокоить женщин со сниженным иммунным статусом, а не всех подряд.
Также крапивница может быть симптомом наличия вирусной или бактериальной инфекции в организме, реакцией на холод или свет, механическое воздействие. Высыпания, похожие на крапивную сыпь, могут появляться при лейкозе. Тяжелая форма крапивницы способна привести к развитию отека Квинке и требует незамедлительного лечения, поскольку чревата смертельным исходом.
Крапивная лихорадка поражает кожу больного на несколько дней, но в ряде случаев может развиться хроническая форма заболевания. В детском возрасте крапивница чаще развивается у малышей с атопическим дерматитом.
Диагностика
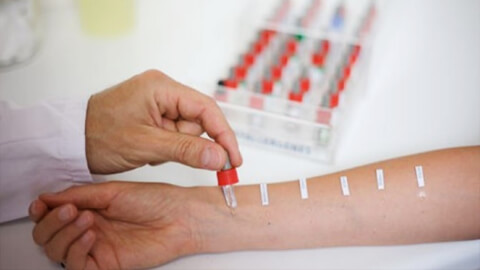
При постановке диагноза помимо общего сбора анамнеза назначают проведение кожных проб для установки аллергена. Существует два основных вида проб:
- аппликационные, при которых небольшое количество раздражителя наносят непосредственно на кожу;
- скарификационные – для них скальпелем делаются насечки на эпидермисе (в области предплечья), после чего наносится аллерген.
Наличие положительного результата – появление отека и покраснений, дает основание говорить об аллергическом происхождении дерматита.
Для полноты клинической картины также проводятся лабораторные исследования крови – анализы на аллергены, а также общий и биохимический, для исключения отклонений в функционировании почек и печени.
Лечение
Лечение аллергического дерматита у взрослых и детей должно осуществляться по двум направлениям: облегчение симптоматики и мероприятия по укреплению иммунитета для снижения риска развития рецидивов.
Для снятия симптомов применяются антигистаминные препараты и местные средства – мази, гели, примочки. Такие лекарственные средства купируют проявления аллергической реакции – отеки, зуд, покраснение. Однако стоит помнить, что эффективность терапии данными средствами зависит от того, насколько быстро они начали применяться. Антигистаминные препараты не являются панацеей и всего лишь снимают неприятные проявления заболевания, не предохраняя от рецидивов.
Помимо лекарств, применяются местные средства для ускорения заживления поврежденных участков эпидермиса. В случае, если терапия антигистаминными препаратами недостаточна, назначаются глюкокортикостероидные мази, например, Гидрокортизон или Преднизолон, имеющие в составе гормональные компоненты. При вторичном инфицировании пораженных участков могут быть назначены мази с антибиотиком, например, Тетрациклиновая или Эритромициновая. Также их можно применять для профилактики развития воспаления.
Поскольку аллергический дерматит – это заболевание, связанное с иммунным статусом организма, важную роль в предотвращении рецидивов и развитии хронической формы недуга, играют мероприятия по укреплению иммунитета. Особенно важно соблюдение сбалансированной диеты, исключающей продукты – аллергены (цитрусовые, мед, морепродукты, шоколад и другие). Следует употреблять в пищу натуральные продукты, не содержащие химических веществ (консервантов, усилителей вкуса) и достаточное количество чистой питьевой воды – до 2 литров в день.
Также при склонности к аллергическим реакциям, в том числе накожным, следует исключить полностью или максимально минимизировать употребление глютена (продуктов на основе пшеничной муки) и лактозы (молочные продукты), которые негативно отражаются на функционировании иммунной системы и ЖКТ, тесно связанных друг с другом.
Также следует контролировать грибковую флору, не допуская ее чрезмерного разрастания в организме. На повышенное количество представителей этой условно-патогенной флоры и ее активную жизнедеятельность, иммунитет может реагировать аллергией, например, крапивной сыпью.
Также следует исключать контакты с веществами аллергенами, иметь при себе антигистаминные препараты, чтобы купировать симптоматику аллергического дерматита на ранней стадии. Состояние кожи пациентов улучшается при регулярном употреблении препаратов омега-жирных кислот и витамина д3.
При соблюдении данных рекомендаций можно успешно контролировать проявление аллергического дерматита и предупреждать его развитие.
В статье приводятся данные об эксфолиативном дерматите, характеризующемся диффузной эритемой и шелушением кожи, поражающими более 90% общей поверхности тела. Наиболее частыми предшествующими эксфолиативному дерматиту заболеваниями являются псориаз, атопич
The article presents data on exfoliative dermatitis, characterized by diffuse erythema and skin peeling, affecting more than 90% of the total body surface. The most common diseases, previous to exfoliative dermatitis, are psoriasis, atopic dermatitis and other spongiotic dermatitis, drug hypersensitivity reaction (drug toxicodermia) and cutaneous T-cell lymphoma. The treatment is directed at the primary disease, symptomatic relief and prevention of potential systemic complications.
Эксфолиативный дерматит — это диффузная эритема и шелушение кожи, поражающие более 90% общей поверхности тела [1, 2]. Частота встречаемости эксфолиативного дерматита варьирует от 0,9 до 71,0 на 100 000 пациентов. Мужчины болеют значительно чаще женщин в соотношении от 2:1 до 4:1. Средний возраст начала заболевания составляет от 41 до 61 года с учетом того факта, что в большинство исследований не включены случаи заболевания у детей. Эксфолиативный дерматит может возникать на фоне многих кожных и системных заболеваний. В половине случаев эксфолиативного дерматита у пациентов выявляются предшествующие кожные заболевания. По данным ряда авторов, наличие предшествующего кожного заболевания является провоцирующим фактором в 52% всех случаев эксфолиативного дерматита. Наиболее часто эксфолиативный дерматит возникает на фоне псориаза (23%), спонгиотических дерматитов (20%), лекарственной гиперчувствительности (15%), кожной Т-клеточной лимфомы или синдрома Сезари (5%). Идиопатический эксфолиативный дерматит, когда причину установить не удается, встречается в 20% случаев. Реже эксфолиативный дерматит возникает на фоне иммунобуллезных заболеваний, красного волосяного лишая, системных заболеваний соединительной ткани, дерматофитии [3–7]. У маленьких детей и новорожденных эксфолиативный дерматит следует дифференцировать с такими дерматозами, как псориаз, атопический и себорейный дерматиты, действием лекарств и синдромом стафилококковой обожженной кожи, следует исключить врожденные состояния, в том числе буллезную и небуллезную формы врожденной ихтиозиформной эритродермии, синдром Нетертона, а также иммунодефицитные состояния.
При эксфолиативном дерматите кожа эритематозная и повсеместно утолщена. Поражение с островками нормальной кожи указывает на красный волосяной лишай, выпадение волос — на Т-клеточную лимфому, заболевания ногтей могут быть типичными для экземы или псориаза. Практически всегда присутствует генерализованная лимфаденопатия. Так как Т- и В-лимфоциты сильно активированы, гистологическая дифференцировка реактивных лимфоузлов и лимфомы может быть затруднена. Эритродермия может протекать в тяжелой форме с повышением температуры, болями в суставах, выраженным недомоганием, потерей белка, жидкости и массы тела вплоть до кахексии [8].
В патогенезе эксфолиативного дерматита молекулы адгезии и их лиганды играют существенную роль в эндотелиально-лейкоцитарных взаимодействиях, которые влияют на связывание, переселение и инфильтрацию лимфоцитами и мононуклеарными клетками при воспалении, травме или иммунологической стимуляции. Рост экспрессии молекул адгезии (VCAM-1 (васкулярные молекулы межклеточной адгезии 1), ICAM-1 (молекулы межклеточной адгезии, присутствующие в низких концентрациях на мембранах лейкоцитов и эндотелиальных клетках), Е-селектина и Р-селектина) у пациентов с эксфолиативным дерматитом стимулирует кожное воспаление, которое может привести к эпидермальной пролиферации и повышенной продукции медиаторов воспаления. Сложные взаимодействия цитокинов и молекул клеточной адгезии, такие как интерлейкин-1 (ИЛ-1), ИЛ-2 и ИЛ-8; межклеточная адгезия молекулы ICAM-1 и фактора некроза опухоли (ФНО), приводят к значимо повышенной эпидермальной пролиферации. Количество герминативных клеток увеличивается, а время прохождения через кератиноциты эпидермиса уменьшается, вызывая потерю клеточного материала с поверхности. Ряд авторов обратили внимание на то, что дермальный инфильтрат у больных синдромом Сезари при иммуногистохимическом исследовании проявляется в основном цитокиновым профилем Т-хелперов 2-го типа (Th2), в отличие от цитокинового профиля Т-хелперов 1-го типа (Тh1) при доброкачественной реактивной эритродермии с другими патомеханизмами и этиологическими факторами [9].
Эритродермия может возникать спонтанно или развиться в течение нескольких месяцев. Быстрое наступление эксфолиативного дерматита в качестве более вероятной причины может быть диагностировано в пользу приема лекарственных препаратов. Клинически у пациентов появляется генерализованная эритема, часто с шелушением. Признаки включают озноб, в том числе из-за терморегуляторной дисфункции. Часто наблюдается отек, особенно в нижних конечностях. При осмотре может отмечаться тахикардия, возможны нарушения ритма сердца, иногда диспепсия, зуд. Диффузная алопеция, кератодермия, дистрофия ногтей и потеря веса являются более распространенными при хроническом состоянии. Пожилые пациенты часто гемодинамически нестабильны и подвержены высокому риску сердечной недостаточности, дыхательной недостаточности, повышенной проницаемости капилляров, почечных дисрегуляций и отрицательному азотистому балансу [10].
Лекарственно-индуцированные случаи эксфолиативного дерматита могут быть представлены сенсибилизацией к неомицину, этилендиамину. Как правило, эксфолиативный дерматит может возникать после приема таких препаратов, как фенитоин, пенициллины, изониазид, триметоприм, сульфаниламиды, противомалярийные препараты, тиазидные диуретики, золото, Аминазин, цианамид, нифедипин, роксатидин, эсциталопрам, иматиниб, аллопуринол. Ряд авторов отмечают случаи эксфолиативной эритродермии после применения некоторых нестероидных противовоспалительных препаратов, таких как сулиндак, меклофенамат натрия, фенилбутазон, бета-блокаторы, глазные капли (тимолола малеат), мазь Гиперикум (экстракт зверобоя). Терапия с использованием рекомбинантных цитокинов также может привести к развитию эксфолиативной эритродермии. Клиническая симптоматика эксфолиативного дерматита, связанная с лекарственными препаратами, как правило, имеет быстрое начало и относительно быстрое разрешение в течение 2-6 недель, в отличие от более длительного курса идиопатической эритродермии и лимфомы кожи [11].
Клинические признаки, относящиеся к эксфолиативному дерматиту различной этиологии, могут включать:
Псориатическая эритродермия возникает остро с появлением эритемы на участках кожи, не покрытых псориатическими очагами, затем распространяется на весь кожный покров, включая и кожу лица. У пациентов на фоне эритемы очень быстро появляется обильное шелушение, псориатические папулы становятся неразличимыми. Может наблюдаться сильное выпадение волос, ногтевые пластинки утолщаются и легко отходят от поверхности ногтевого ложа. Кожный процесс сопровождается длительным повышением температуры. Через несколько недель (иногда месяцев) эритродермия, как правило, проходит, и восстанавливается клиническая картина псориаза. Наиболее частой причиной развития вторичной эритродермии является нерациональное, слишком энергичное лечение псориаза в остром периоде. Гистопатологические изменения характеризуются явлениями акантоза, выражающегося в резком удлинении межсосочковых эпителиальных отростков, и паракератозом. Зернистый слой полностью отсутствует. В остром периоде болезни в шиповатом слое нередки разлитой межклеточный отек и скопления лейкоцитов в форме микроабсцессов. В дерме наблюдаются отек и резкое удлинение сосочков, поднимающихся почти до самого паракератозно измененного рогового слоя и отделяющихся от него лишь двумя-тремя рядами клеток шиповатого слоя. Капилляры сосочков и сосуды подсосочкового слоя резко расширены. Вокруг них визуализируется значительная, преимущественно лимфоцитарная, инфильтрация, усиливающаяся по мере перехода процесса в стационарное состояние [12, 13].
При постановке диагноза эксфолиативного дерматита собирают анамнез о предшествующих кожных заболеваниях, таких как псориаз или атопический дерматит. У пациентов с эксфолиативным дерматитом должно быть проведено тщательное обследование и выявление триггеров для исключения инфекции, аллергии, контактной гиперчувствительности. Выполняют биопсию для уточнения диагноза и исключения лимфомы, биопсию легче провести на коже, чем в лимфоузлах. По показаниям проводят ультразвуковое исследование и биопсию лимфоузлов. Собирают подробный личный и семейный анамнез (атопия, псориаз, красный плоский лишай) и подробную информацию о приеме всех лекарств (следует выяснить, принимает ли пациент аллопуринол, антидиабетические и противосудорожные препараты). Важна оценка питания, особенно при хронической эритродермической картине, так как многие пациенты имеют низкий альбумин и отрицательный азотистый баланс. У пациентов с эксфолиативным дерматитом проводят общий анализ крови с формулой, биохимический анализ крови. При подозрении на лимфому проводят исследование на клетки Сезари; > 20% активированных Т-лимфоцитов [14].
При эксфолиативном дерматите требуется стационарное лечение, постельный режим и постоянная температура воздуха в помещении (22-24 °C). Пациенты с эксфолиативным дерматитом нуждаются в тщательном мониторинге за функциями организма, достаточном введении белка и жидкостей, преимущественно внутривенном, контроле баланса электролитов. Первоначально проводится простая наружная терапия кортикостероидами IV класса без консервантов и ароматизаторов. Рекомендуется обильное применение увлажняющих препаратов с мочевиной и масляных ванн. Часто помогает короткий ударный курс системных кортикостероидов, однако он не показан при псориазе, ввиду риска развития эффекта отмены препарата или эффекта «рикошета». Следует воздерживаться от продолжительной стероидной терапии. Как можно быстрее рекомендуется назначение специфической терапии в зависимости от заболевания. Также важна оценка и лечение сопутствующих заболеваний, особенно сердечно-сосудистой системы и почек. При псориазе и кожной Т-клеточной лимфоме рекомендуется фотохимиотерапия и в некоторых случаях метотрексат. Если у пациента с эксфолиативной эритродермией наблюдается базовый патогенез псориаза, может быть инициирована терапия с пероральными ретиноидами, циклоспорином или агентом анти-ФНО в зависимости от сопутствующих заболеваний пациента. В случае, если основой эритродермии является атопический дерматит, лечение топическими стероидами может быть достаточно, при торпидности процесса могут быть рекомендованы системные стероиды и щадящие средства. У пациентов с эксфолиативным дерматитом должны тщательно контролироваться жидкости и электролитный баланс. Следует компенсировать любой дефицит в питании, особенно белка [15].
Профилактике эксфолиативного дерматита способствует отмена приема лекарственных препаратов, которые изначально могли провоцировать это заболевание. Пациент должен тщательно регистрировать все возникающие у него аллергические реакции, в том числе от лекарственных препаратов, потенциально способных к перекрестным реакциям. Отказ от использования системных кортикостероидов у пациентов с псориазом будет способствовать профилактике эффекта отмены.
Таким образом, каждый случай эксфолиативного дерматита должен быть адекватно оценен, а целью терапии должен быть не только контроль обострения заболевания, но и контроль достижения прочной ремиссии с улучшением качества жизни пациентов.
Литература
Л. А. Юсупова, доктор медицинских наук, профессор
ГБОУ ДПО КГМА Минздрава России, Казань
Современное состояние проблемы эксфолиативного дерматита/ Л. А. Юсупова
Для цитирования: Лечащий врач № 11/2019; Номера страниц в выпуске: 6-8
Теги: кожа, воспаление, эритема, шелушение
Читайте также: