Что такое хроническое воспаление кожи
Обновлено: 28.04.2024
Дерматит – это синдром (совокупность симптомов), представляющий собой воспалительную реакцию кожи на различные раздражители.
Различают контактные дерматиты и токсидермии. Контактные дерматиты возникают при непосредственном воздействии раздражителя на кожу, при токсидермиях инородные вещества проникают во внутреннюю среду организма, вызывая ряд изменений, одним из проявлений которых будет дерматит. Например, если реакция воспаления в коже возникла при использовании крема с каким-нибудь лекарственным веществом, то это контактный дерматит, а если то же вещество поступило в организм через кишечник (в таблетках или с едой) и возникла сыпь - это токсидермия.
Кроме того, к дерматитам относятся такие заболевания, как себорейный дерматит (перхоть, угри, акне , прыщи), атопический дерматит (аллергический), герпетиформный дерматит, экзема, и другие. В этой статье мы разберем лишь некоторые из них.
Причины дерматита
Раздражители, обусловливающие дерматиты, могут иметь физическую, химическую или биологическую природу.
Есть так называемые, облигатные раздражители, которые вызывают простой дерматит у каждого человека. К ним относятся трение, давление, лучевые и температурные воздействия, кислоты и щелочи, некоторые растения (крапива, ясенец, едкий лютик, молочай). Все мы знаем, что такое ожоги и отморожения, мозоли, каждый хоть раз в жизни «обжигался» крапивой. Проявления и тяжесть течения простого дерматита определяются силой и продолжительностью воздействия фактора. Симптомы простого контактного дерматита появляются немедленно или вскоре после первого контакта с раздражителем, а площадь поражения соответствует площади контакта. Иногда возможно хроническое течение дерматита, при продолжительном действии раздражителя.
Факультативные раздражители вызывают воспаление кожи лишь у лиц, имеющих к ним повышенную чувствительность. Речь идет о таких заболеваниях как аллергический контактный дерматит и атопический (аллергический) дерматит. Количество факультативных раздражителей (сенсибилизаторов) огромно и непрерывно увеличивается.
Аллергический контактный дерматит, в отличие от простого, развивается не сразу после контакта с раздражителем, и не при первом контакте. Для того, чтобы аллергическая реакция (сенсибилизация) сформировалась, требуется до нескольких недель от первого контакта. Тогда при повторном контакте развивается дерматит. Воспалительная реакция кожи явно не соответствует интенсивности действия раздражителя, который не вызовет никаких изменений у людей без аллергии. Площадь изменений на коже может выходить за рамки контакта.
Атопический дерматит - очень сложное заболевание, хроническое воспалительное поражение кожи аллергической природы. Его могут вызывать несколько и даже очень много факторов - аллергенов, и при этом не только контактных, но и поступающих при вдыхании (пыльца, пыль) или с пищей (пищевая аллергия). К атопическим заболеваниям также относится бронхиальная астма, аллергический ринит и др. Предрасположенность к атопии передается генетически. Атопический дерматит обычно развивается в раннем детском возрасте. Часто с возрастом проявления этого заболевания стихают или исчезают совсем.
Cимптомы дерматита
Простой дерматит протекает остро или хронически. Для острых дерматитов характерны яркое воспаление, сопровождающееся зудом, жжением, болью, а иногда - образование пузырей и участков некроза, оставляющих рубцы.
Хронические дерматиты проявляются застойным отеком, синюшностью, утолщением кожи, лихенификацией (шелушением), трещинами, усиленным ороговением, иногда атрофией кожи.
Для острых проявлений аллергического контактного дерматита и атопического дерматита также свойственны яркое покраснение кожи с выраженным отеком. Далее могут появляться пузырьки и даже пузыри, вскрывающиеся и оставляющие мокнущие эрозии (мокнутие). Затухающее воспаление оставляет корки и чешуйки.
Что можете сделать вы
При появлении дерматита лучше обратиться к врачу, а не заниматься самолечением. В лечении простого контактного дерматита основным является прекращение действия раздражителя. Часто пациенты, понимая причину заболевания, справляются с ним сами.
Однако бывают случаи (например, тяжелые химические и термические ожоги, обморожения), когда вмешательство врача просто необходимо.
Лечение
Что может сделать врач
Лечение аллергического контактного дерматита назначается дерматологом и сводится прежде всего к выявлению аллергена. Вас подробно расспросят об образе жизни, профессиональных вредностях, косметических средствах, которыми вы пользуетесь и др. При исключении аллергена симптомы контактного дерматита обычно проходят.
Гораздо сложнее лечение атопического дерматита. Это заболевание должен лечить квалифицированный аллерголог. Применяются антигистаминные средства (как для приема внутрь, так и в виде мазей), глюкокортикоидные препараты, аллерген-специфическая иммунотерапия (СИТ).
Альтернатива гормональным препаратам в лечении атопического дерматита
Кортикостероиды могут вызывать атрофию кожи, особенно на лице, а применение местных антибиотиков чревато формированием устойчивости бактерий и развитием аллергии. Поэтому специалисты - дерматологи часто рекомендуют негормональный препарат на основе активированного пиритиона цинка - крем Скин-кап. Его использование для наружного лечения атопического дерматита и диатеза возможно начиная с 1 года, а побочные действия, характерные для гормональных препаратов и местных антибиотиков отсутствуют. При этом противовоспалительный эффект препарата не уступает гормональным препаратам, а антибактериальное и противогрибковое действие позволяет нормализовать микрофлору кожи, снизить риск присоединения инфекции. Несомненно, назначение препарата возможно только после консультации с врачом.
Профилактические меры
Соблюдайте технику безопасности на производстве и в быту. Если у вас однажды уже был аллергический дерматит и причина известна, старайтесь избегать контакта с соответствующим аллергеном.
Основные направления профилактики атопического дерматита это соблюдение режима питания.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Розацеа: причины появления, симптомы, диагностика и способы лечения.
Определение
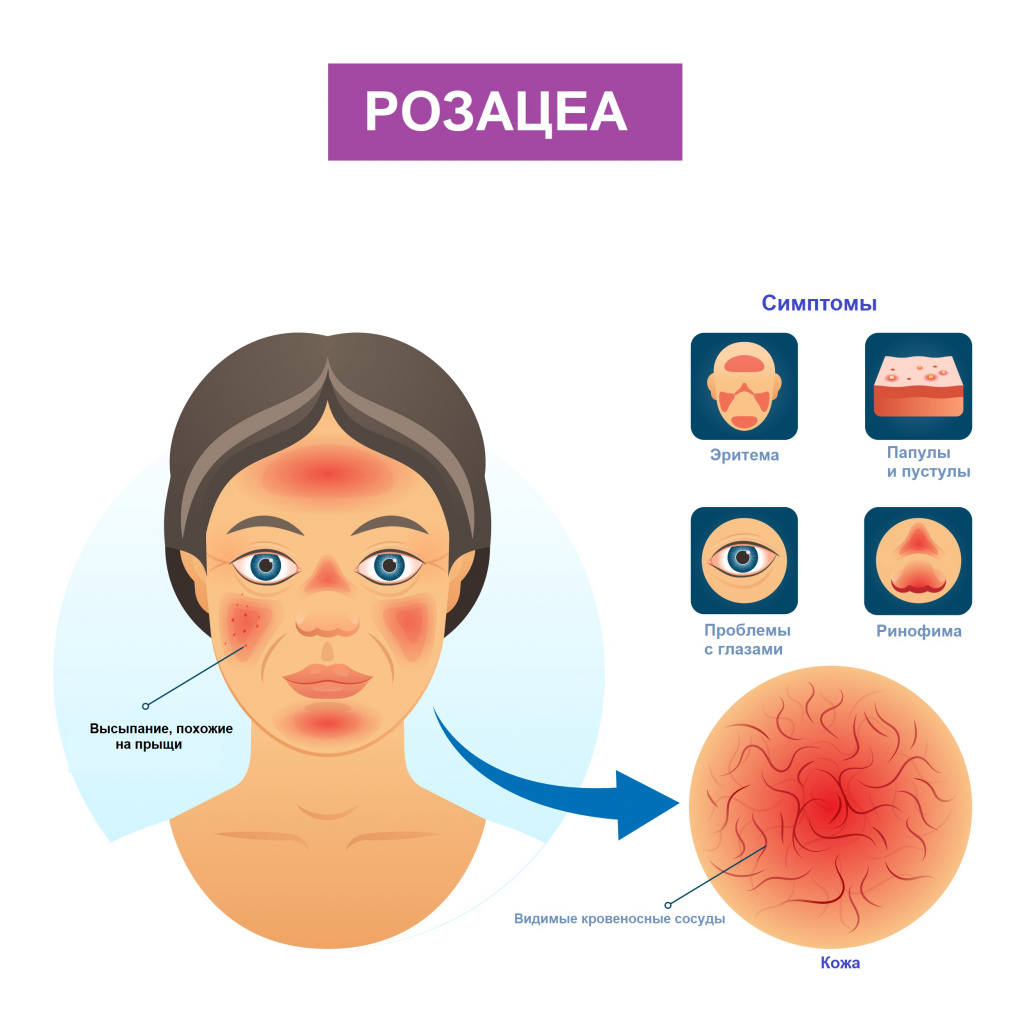
Розацеа – хроническое заболевание кожи, характеризующееся эритемой (покраснением), наличием папулопустулезных элементов (узелков), фим (бугристости) и поражением глаз.
Причины появления розацеа
Розацеа чаще развивается у женщин в возрасте 30-50 лет. Мужчины болеют реже, но тяжелее. Это заболевание свойственно людям с белой кожей и сочетает в себе генетическую предрасположенность и триггерные факторы.
Причины розацеа до конца не изучены. Возникновение заболевания может быть обусловлено сосудистой патологией, иммунологическими расстройствами, болезнями желудочно-кишечного тракта, изменениями в эндокринной системе.
К триггерным факторам, запускающим этот процесс, относятся: сильный стресс, воспалительные заболевания или воздействие температур, включая резкие перепады от жары к холоду и наоборот.
Патологии желудочно-кишечного тракта, вероятнее всего, не являются ведущими в развитии заболевания. Однако у пациентов с розацеа часто встречаются сопутствующие патологии ЖКТ: гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, хронические воспалительные заболевания кишечника, хронические гепатиты; нередко в желудке обнаруживается бактерия Helicobacter pylori.
Половые гормоны могут оказывать влияние на состояние микроциркуляции (движение крови по мелким сосудам) кожи и на развитие иммунного воспаления. Их дисбаланс - одна из возможных причин развития заболевания.
Клещи рода Demodex обычно присутствуют на коже здорового человека. Однако отмечается достоверное увеличение из количества у больных розацеа.

Классификация заболевания
В зависимости от характера кожных проявлений выделяют несколько подтипов розацеа.
- эритематозно-телеангиэктатический;
- папулопустулезный;
- фиматозный, или гипертрофический;
- глазной, или офтальморозацеа;
- гранулематозный.
В зависимости от выраженности клинических симптомов подтипа выделяют степени тяжести: легкую, средне-тяжелую и тяжелую.
Симптомы розацеа
Заболевание имеет хроническое течение с периодами обострения и ремиссии.
При эритематозно-телеангиэктатическом подтипе розацеа пациент отмечает покраснение кожи лица, реже - шеи и груди. Вначале покраснение появляется только в ответ на провоцирующие факторы, но по мере развития заболевания приобретает стойкий характер. Пациента беспокоит ощущение жжения и покалывания в области эритемы, сухость, чувство стягивания кожи. Отмечается повышенная чувствительность кожи к наружным лекарственным препаратам, средствам для ухода за кожей, солнцезащитным средствам и ультрафиолетовому излучению.
При папулопустулезном подтипе на фоне стойкой эритемы в центральной части лица возникают беспорядочно расположенные ярко-розовые папулы - узелки или бугорки размером 3–5 мм. В дальнейшем формируются полостные элементы - пустулы со стерильным содержимым. Пациенты жалуются на жжение, покалывание в месте высыпаний. Шелушение обычно отсутствует.
При фиматозном, или гипертрофическом подтипе помимо стойкой эритемы, множественных телеангиэктазий, папул и пустул отмечается утолщение кожи, неравномерная бугристость и формирование шишковидных образований — фим. Поражается кожа носа, реже – лба, подбородка, ушных раковин, век.
При офтальморозацеа наблюдается покраснение, жжение и зуд глаз; ощущение инородного тела и пелены перед глазами; светочувствительность, вплоть до светобоязни. Офтальморозацеа часто диагностируется при наличии кожных симптомов, однако у некоторых больных глазные симптомы появляются раньше кожной симптоматики, что затрудняет диагностику.
При гранулематозной розацеа покраснение кожи лица выражено незначительно, но присутствуют желтые, коричневые или красные папулы, которые впоследствии могут приводить к формированию рубцов. Пациентов беспокоит сухость кожи лица и ощущение стянутости.
Диагностика розацеа
Диагноз, как правило, устанавливается по результатам физикального осмотра и анализа жалоб пациента. Дополнительные лабораторные и инструментальные исследования обычно не требуются.
В затруднительных ситуациях при постановке диагноза может быть проведена биопсия кожи для исключения других кожных заболеваний, таких как волчанка или саркоидоз.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Перед назначением лекарственной терапии ретиноидами и на протяжении всего курса лечения необходим ежемесячный контроль крови. Для этого назначают биохимическое исследование: общего билирубина, АЛТ, АСТ, триглицеридов, общего холестерина, глюкозы, креатинина, щелочной фосфатазы.
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Липиды крови; нейтральные жиры; ТГ. Triglycerides; Trig; TG. Краткая характеристика определяемого вещества Триглицериды Триглицериды (ТГ) – источник получения энергии и основная форма ее сохранения в организме. Молекулы ТГ содержат трехатомный спирт глицерол и остатки жирных кис.
Синонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total. Краткая характеристика определяемого вещества Холестерин общий Около 80% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20%.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фосфатаза катализирует щелочной гидролиз сложных эфиров фосфорной кислоты и органических соединений. Понятие «щелоч.
К каким врачам обращаться
Лечением пациентов с розацеа занимаются дерматологи. При подозрении на офтальморозацеа может потребоваться консультация офтальмолога, так как при тяжелом течении заболевания есть риск ухудшения зрения.
В ряде случаев эффективное лечение гастроэнтерологических заболеваний терапевтом или гастроэнтерологом может способствовать уменьшению частоты обострений розацеа.
Лечение розацеа
Надо понимать, что розацеа – это хроническое заболевание, поэтому достичь его полного излечения нельзя. Задача терапии состоит в том, чтобы вывести пациента в ремиссию, убрать признаки розацеа. Тем не менее, они могут возникнуть снова в течение жизни.
Перед началом любой терапии розацеа врач должен подробно рассказать пациенту о триггерных (провоцирующих) факторах и о необходимости их максимально возможного уменьшения. Триггерами обычно являются слишком горячая и холодная пища, резкие перепады температур, алкоголь, избыточная физическая нагрузка, стресс, многие косметические средства. Основными рекомендациями в лечении являются: бережное очищение кожи, использование увлажняющего крема и регулярное нанесение солнцезащитных средств с фактором защиты от 30 до 50.
Терапию розацеа следует выстраивать в соответствии с диагностированными подтипами болезни. Терапевтическое воздействие выбирают в зависимости от активности процесса.
Эритематозно-телеангиэктатическая розацеа
Эритема достаточно хорошо реагирует на применение топических адренергических агонистов, которые индуцируют сужение поверхностных сосудов и уменьшают эритему в течение нескольких часов. Однако они не действуют на телеангиэктазии - для их удаления применяют световые методы воздействия - лазеры и источники импульсного света (IPL). Хорошего эффекта можно добиться с помощью средств, содержащих бримонидин.
К препаратам второй линии относятся некоторые антигипертензивные средства, но, по мнению экспертов, они еще не имеют хорошей доказательной базы безопасного и эффективного применения.
Папулопустулезная розацеа
В лечении этого подтипа розацеа применяют системные препараты в виде низких доз доксициклина, а также моноциклина, азитромицина и изотретиноина. Для местной терапии назначают метронидазол, азелаиновую кислоту и ивермектин. Отек снимают при помощи дренажных препаратов с кофеином. Для лечения тяжелых проявлений папулопустулезного подтипа розацеа дополнительно применяют физиотерапевтические методы воздействия.
Фиматозная розацеа
Фиматозный подтип является наиболее сложным для лечения и требует комбинации местных и системных противомикробных препаратов, а также лазерной и/или радиочастотной обработки гипертрофированной ткани.
Однако ремоделирование кожи можно проводить только при отсутствии воспалительной реакции, поскольку измененные ткани очень чувствительны к различным раздражителям, что чревато обострением розацеа.
Офтальморозацеа
В зависимости от характера протекания патологического процесса назначаются противовоспалительные препараты и увлажняющие капли. При прогрессирующем течении заболевания и наличии угрозы для зрения требуется применение антибиотиков.
Все лечебные средства важно наносить на кожу и принимать в строгом соответствии с назначением врача. Терапию розацеа необходимо начинать при появлении первых симптомов, поскольку сосуды имеют тенденцию необратимо расширяться.
Важно помнить, что розацеа требует динамического наблюдения, т.к. успех терапии определяется не только положительной динамикой, но и стабилизацией достигнутого результата.
Профилактика обострений розацеа
Для предупреждения усиления выраженности эритемы показан бережный уход за кожей с использованием специализированных средств для чувствительной кожи. Необходимо избегать провоцирующих факторов, защищать кожу от УФ-лучей и отказаться от посещения соляриев.
Тщательно следить за рационом питания, уменьшив долю молочных продуктов, приправ и ароматизаторов. К рецидивам розацеа может приводить избыточное употребление томатов, шпината, гороха, авокадо, винограда, инжира, цитрусовых.
- Клинические рекомендации. Розацеа. Российское общество дерматовенерологов и косметологов. 2019 . 34 с.
- Юсупова Л.А., Юнусова Е.И., Гараева З.Ш., Мавлютова Г.И., Валеева Э.М. Клинические варианты и терапия больных розацеа. Лечащий врач, журнал. № 6. 2019.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Акне: причины появления, симптомы, диагностика и способы лечения.
Определение
Акне (аcne vulgaris) чаще называют угрями. Это хроническое рецидивирующее воспалительное заболевание кожи, проявляющееся открытыми или закрытыми комедонами, папулами, пустулами, кистами.
Комедоны - невоспалительные мелкие узелки белого или черного цвета, которые создают ощущение неровного рельефа кожи, проявление скопления кожного сала и кератина в волосяном фолликуле.
Папулы (узелки) - бесполостные образования, выступающие над уровнем кожи, плотной или мягкой консистенции.
Пустулы - полостные элементы сыпи, возникающие в результате гнойного процесса.
Причины появления акне
Акне - один из самых распространенных дерматозов. Пик заболеваемости приходится на возраст 15-18 лет (юношеские угри), причем склонны к акне как юноши, так и девушки. Позднее акне (акне тарда) преобладает у женщин.
Выделяют несколько основных факторов, влияющих на развитие угревой сыпи: фолликулярный гиперкератоз, гипертрофия сальных желез, микробная колонизация и воспалительный процесс.
Триггером является генетически обусловленное увеличение количества андрогенов в организме и/или повышенная чувствительность рецепторов клеток сальных желез к производным тестостерона. В результате избыточной продукции кожного сала (себума) возникает гиперкератоз, способствующий образованию пробки в устье фолликулов. Это приводит к скоплению в нижней части фолликула кератиновых масс, избытка кожного сала и различных бактерий. Затем последовательно происходит расширение верхней части волосяного фолликула и образование микрокомедона. Микрокомедон, содержащий кератин, кожное сало и бактерии, продолжает расширяться, стенка фолликула разрывается, и начинается воспалительный процесс. Повышенная секреция себума приводит к росту микроорганизмов (Propionibacterium acnes, Staphylococcus epidermidis, грибов рода Pityrosporum).
Среди причин развития акне нередко называют снижение числа лактобактерий в желудочно-кишечном тракте, приводящее к увеличению уровня липидов в крови.
Кроме того, замечено, что акне чаще страдают люди, в рационе питания которых много продуктов, богатых жирами и быстрыми углеводами.
- Юношеские угри:
- Угри взрослых:
- Угри детского возраста:
- Угри, вызванные экзогенными причинами.
- Угри, вызванные механическими факторами.
- Акнеформные высыпания.
- легкие формы течения акне;
- средние формы течения акне;
- тяжелые формы течения акне.
- механическое раздражение, трение, сдавление кожи;
- тепловой ожог или обморожение, ионизирующее, УФ и другое излучение, электрический ток;
- контакт с химическими веществами, содержащимися в средствах ухода за кожей, бытовой химии, декоративной косметике, а также солями тяжелых металлов, кислотами или щелочами, лекарствами для наружного применения;
- аллергическая реакция на пыльцу растений, шерсть животных, продукты питания, лекарства;
- инфицирование вирусами, бактериями или грибком;
- прием антибиотиков, сульфаниламидов, новокаин-содержащих препаратов;
- системные заболевания, гормональные нарушения, гиповитаминоз, патология органов пищеварения, печени, нарушение углеводного и жирового обмена, глистная инвазия, грипп и ОРВИ.
- Периоральный дерматит. Возникает вследствие злоупотребления косметикой, неправильного местного применения гормональных препаратов, использования лечебных фторсодержащих зубных паст, гиповитаминоза А и Е. В детском возрасте появляется при повышенном слюноотделении и во время прорезывания зубов.
- Атопический дерматит. Возникает преимущественно у детей, склонных к аллергической реакции, имеет наследственную предрасположенность. В качестве раздражителей могут выступать продукты, аллергены растительного или животного происхождения, пылевые клещи, энтеротоксины золотистого стафилококка, плесневые грибки. Высыпания у ребенка первых лет жизни локализуются преимущественно на лице и разгибательных поверхностях конечностей, а в более старшем возрасте и у взрослых дерматит проявляется на локтевых и подколенных сгибах.
- Контактный аллергический дерматит. Появляется при соприкосновении кожи с веществами, на которые имеется сенсибилизация иммунной системы. Может принимать молниеносное развитие и сопровождаться анафилактическим шоком.
- Актинический дерматит. Аллергическая реакция на ультрафиолетовое излучение, также известная как аллергия на солнце.
- Медикаментозный дерматит. Возникает как реакция на применение лекарственных средств (йод, зеленку).
- Себорейный дерматит. Причина заболевания — грибки рода Malassezia. Обострение происходит в жаркую и влажную погоду, при стрессе, гормональных, иммунных и нейроэндокринных нарушениях, когда повышается активность сальных желез. В местах их скопления симптомы более выражены. Чаще при себорейном дерматите поражаются волосистая часть головы, лицо, верхняя треть туловища.
- Инфекционный дерматит. Развивается при поражении кожи болезнетворными бактериями, вирусами, грибами.
- Сухой дерматит. Возникает у людей с чувствительной кожей в холодное время года.
- Красный плоский лишай. Характеризуется появлением красных или розовых бляшек и интенсивным зудом. Может поражать ногтевые пластины.
- Токсидермия. Заболевание аллергической природы, при котором раздражитель попадает в организм через кровь, органы дыхания или ротовую полость. Выделяют медикаментозные, пищевые и профессиональные формы.
- В эритематозной стадии покраснение, зуд и жжение умеренно выражены, присутствует незначительная отечность.
- Буллезная стадия носит более тяжелое течение. На пораженных участках появляются пузырьковые высыпания, зуд становится интенсивным. При расчесывании образуются сначала мокнущие раны, впоследствии покрывающиеся плотной коркой.
- Последняя некротическая стадия характеризуется образованием на месте расчесов струпьев и язв. Сыпь охватывает все большие площади. Старые повреждения постепенно заживают без последствий или с образованием рубцов.
- Определение уровня иммуноглобулинов в сыворотке крови, антител к пищевым, бытовым антигенам, антигенам растительного, животного и химического происхождения.
- налаживание режима труда и отдыха, сон продолжительностью не менее 8 часов в сутки;
- диету, основанную на ограничении жареных, острых и консервированных блюд, возможных пищевых аллергенов;
- проведение гигиенических процедур в теплой воде (не выше 34°С);
- исключение стресса и нервных перегрузок.
- в случае химического воздействия на кожу ее тщательно промывают и накладывают повязку с нейтрализующим веществом – щелочью при ожоге кислотой или кислотой при ожоге щелочью;
- при периоральном, медикаментозном и аллергическом дерматите после промывания кожи назначаются энтеросорбенты, гипоаллергенная диета, а в тяжелых случаях внутривенные инфузии специальных растворов;
- лечение паразитарной инвазии проводится с применением антигельминтных препаратов.
-
а) комедоны;
б) папулопустулезные угри;
в) узловато-кистозные угри;
г) молниеносные угри.
-
а) поздние угри;
б) инверсные угри;
в) bodybuilding acne;
г) конглобатные, или нагроможденные акне.
-
а) угри новорожденных;
б) угри детей.
Пациенты обычно предъявляют жалобы на сальность кожи, появление комедонов, папул, пустул, болезненность и зуд в месте высыпаний.
При папулопустулезных акне (самых распространенных высыпаниях) наблюдаются закрытые и открытые комедоны, папулы и пустулы. Закрытый комедон - это белесые папулы диаметром 1-2 мм, лучше всего заметные при растягивании кожи. При сдавливании такого комедона его содержимое выделяется с трудом. Закрытые комедоны часто воспаляются с образованием пустул. Открытые комедоны — это черные точки, размером 0,5-1,0 мм. Консистенция открытых комедонов плотная серовато-белая, форма - грушевидная.

У новорожденных акне возникают на фоне гормонального криза новорожденных и в большинстве случаев самостоятельно регрессируют без следа, проявляются единичными или множественными поверхностными папулами, пустулами, закрытыми и открытыми комедонами и милиумами (небольшими поверхностными кистами).
Детские акне наблюдаются редко, их появление связано с повышением андрогенов в организме на фоне врожденной гиперплазии коры надпочечников, вирилизирующих опухолях.
Юношеские акне являются самым распространенным поражением кожи, чаще всего они локализуются в центральной части лица (на носу, лбу, подбородке).
Новые высыпания обычно перестают появляться после 22-23 лет, но в некоторых случаях формируется персистирующая форма акне (постъювенильные акне), поздние акне, или акне тарда.
Симптомы акне тяжелой степени (конглобатная, или узловая форма) - глубокие воспалительные узлы и кисты, которые могут сливаться, возвышаясь над кожей. Когда узлы вскрываются, появляются язвы, которые долго не проходят. После регресса на их месте формируются рубцы постакне.
Возникновение инверсных акне связывают с метаболическим синдромом, инсулинорезистентностью. Воспалительный процесс происходит в апокриновых потовых железах с возникновением и вскрытием подкожных инфильтратов в подмышечных впадинах, в области пупка и промежности, вокруг сосков с последующим формированием рубцовых изменений. Заболевание протекает хронически с частыми рецидивами.
Молниеносные акне регистрируют у лиц мужского пола. Для заболевания характерны боли в крупных суставах, повышение температуры тела, возникают крупные элементы с некротическими корками и кровянисто-гнойным отделяемым на фоне уже имеющихся акне.
Механические угри (аcne mechanica) считается проявлением истинной угревой болезни – высыпания становятся следствием длительного трения или давления на кожу твердыми головными уборами, лобными повязками, тугими воротничками, грубыми шарфами, одеждой из грубой ткани.
Летние акне (Майорка-акне) появляются на открытых солнцу участках лица и тел, а также в результате применения средств с УФ-фильтрами.
Косметические акне провоцируются и поддерживаются косметическими средствами ухода за кожей. Изопропилмиристат, масло какао, ланолин, бутилстеарат, стеариловый спирт и масляная кислота, которые входят в состав средств, обладают наибольшим комедогенным эффектом.
Диагностика акне
С целью уточнения причины возникновения акне могут быть рекомендованы следующие обследования:
-
клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Кожа человека - своеобразный индикатор, который отражает состояние всех его органов и систем, защищает от проникновения инфекций, механических и химических повреждений. Кожные заболевания свидетельствуют о каком-либо нарушении в работе внутренних органов, не здоровом образе жизни и вредных привычках, неправильном питании и несоблюдении правил личной гигиены пациентом. Разнообразие кожных болезней поражает. Многие из них с трудом поддаются лечению и имеют хронический, рецидивирующий характер. К таким недугам относятся экзема, псориаз, нейродермит и дерматозы.
Стоимость консультации у врача?
| Наименование услуги | Цена (руб.) |
| Прием врача-дерматолога первичный | 2000 руб. |
| Прием врача-дерматолога повторный | 1500 руб. |
| Прием врача акушера-гинеколога первичный (к.м.н.; д.м.н.) | 2100 руб. |
| Прием врача уролога-андролога первичный | 2000 руб. |
| Прием врача уролога-андролога повторный | 1500 руб. |
| Прием врача акушера-гинеколога повторный (к.м.н.; д.м.н.) | 1600 руб. |
| Приём акушера- гинеколога первичный | 2000 руб. |
| Приём акушера- гинеколога повторный | 1500 руб. |
| Консультация акушера- гинеколога по беременности | 2500 руб. |
| Индивидуальный подбор медикаментозного лечения заболеваний органов малого таза | от 1500 до 3000 руб. |
Экзема – воспалительное заболевание с частыми обострениями, для которого характерны высыпания в виде пузырьков с корочками и мокнущими участками. Очаги поражения сопровождаются зудом, жжением и шелушением. Осложнения экземы – присоединение вторичной гнойной инфекции. Спровоцировать болезнь могут эндокринные, психовегетативные, иммунологические нарушения. Лечение экземы – это целый комплекс мероприятий, включающих в себя приём кортикостероидов, применение средств местной терапии в виде мазей и кремов, а также физиотерапевтические процедуры – озонотерапия, криотерапия, лазерное лечение, лечебные грязи и ванны, специальная гипоаллергенная диета противоаллергенная и десенсибилизирующая терапия.
Псориаз или чешуйчатый лишай – хроническое заболевание, поражающее кожу на различных участках тела, ногти и суставы (псориатический артрит). Симптомы псориаза – появление сыпи в виде бляшек, покрытых серебристыми чешуйками, которые при соскабливании кровоточат. Пациента может беспокоить зуд, повышение температуры тела, атрофия мышц, вегетативные расстройства, психологический дискомфорт. Обострения заболевания наблюдаются в холодное время года. Схема лечения включает в себя приём лекарственных препаратов, изменение режима дня и питания, исключение эмоциональных и физических нагрузок. Пациенту показаны физиотерапевтические процедуры, приём успокоительных и антигистаминных средств, применение специальных мазей и лечение в условиях дневного стационара.
Нейродермит – кожное заболевание нейроаллергического характера, основными симптомами которого являются мокнущие высыпания в виде пятен, изменение цвета и утолщение кожи на поражённых участках, сильный зуд, слабость, быстрая утомляемость, раздражительность. Основные направления лечения нейродермита – устранение причин, провоцирующих обострение заболевания, отсутствие стрессов, полноценный сон, диетическое питание, применение кортикостероидных и дегтярных мазей, рефлексотерапия и физиотерапия, курортное лечение и лечение в условиях дневного стационара.
Дерматит – разнообразные заболевания кожи, которые классифицируются в зависимости от причин и областей локализации поражений. Среди наиболее часто встречающихся – атопический, медикаментозный, аллергический, контактный дерматиты. Причинами возникновения заболевания могут служить внутренние и внешние факторы. Это нарушения в работе иммунной, эндокринной и пищеварительной систем, а также механические или химические воздействия на организм. Основные симптомы дерматита – очаги воспалений на коже, сопровождающиеся раздражением, шелушением и сильным зудом. Диагноз ставится на основе результатов лабораторных исследований крови и кожных проб на группу аллергенов, которые могут являться причиной недуга. Лечение направлено на устранение раздражителей, уменьшение отёчности и воспаления поражённых зон, предотвращение возможных рецидивов. Сюда входит приём антигистаминных препаратов, использование гормональных мазей, щадящее диетическое питание, антисептики и успокоительные средства и лечение в условиях дневного стационара и физиопроцедуры.
Записаться на лечение кожных заболеваний
Где записаться на лечение кожных заболеваний в Москве?
В многопрофильном медицинском центре «ДокторСтолет» вы всегда можете записаться на лечение кожных заболеваний. Наш медицинский центр расположен между станциями метро «Коньково» и «Беляево» (ЮЗАО г. Москвы в районе станций метро «Беляево», «Коньково», Тёплый Стан», «Чертаново», «Ясенево», «Севастопольская», «Новые Черёмушки» и «Профсоюзная»). Здесь Вас ждет высококвалифицированный персонал и самое современное диагностическое оборудование. Приятно удивят наших клиентов и вполне демократичные цены.
Майванди Рудольф Мухамедович
Главный врач.
Врач дерматовенеролог, уролог, андролог
Уролог - андролог первой категории.
Стаж работы: более 29 лет.
Ведет прием дерматовенерологических и урологических пациентов с различной патологией. Обследование, диагностика, консультация и лечение ИППП ,простатитов, уретритов ,циститов и т.д. Удаление кожных новообразований различными способами (Сургитрон,лазер,крио).
Дерматит — обобщенный термин, обозначающий воспалительные заболевания кожи аллергической, инфекционной и иной природы. Патология возникает под действием внешних и внутренних факторов. Лечение включает гипоаллергенную диету, наружное и системное применение лекарственных препаратов.
Причины и виды дерматита
Симптомы дерматита
Клиническая картина зависит от формы заболевания. В случае его аллергической природы зуд и жжение более интенсивны, покраснение выражено сильнее, чем при контактном дерматите. Пораженные участки кожи могут распространяться по всему телу независимо от места приложения раздражителя.
При атопическом дерматите характерен интенсивный зуд. По мере прогрессирования на гиперемированных участках тела образуются пузырьки, наполненные мутной жидкостью. В последних стадиях заболевания преобладают выраженная сухость и бледность кожных покровов.
При пероральной форме дерматита первые высыпания локализуются на лице – в области щек, переносицы, подбородка, около рта. При этом характерно наличие ободка здоровой кожи вокруг красной каймы губ. Отмечаются зуд, шелушение, сухость и ощущение стянутости.
Для контактного дерматита характерны локальное покраснение кожи в местах соприкосновения с раздражителем, отечность, сыпь в виде пузырьков, появление трещин, сухость и мокнутие. Присутствуют зуд разной выраженности, жжение и болезненность воспаленных участков.
Экзема проявляется разнообразной сыпью, выраженным зудом, сухостью и шелушением кожи, трещинами, покраснением, отечностью или мокнутием.
Для токсидермии характерны крапивница, появление красных и пигментированных пятен на коже, мокнутия, отек лица и конечностей, отшелушивание крупных чешуек, угревая сыпь.
Генерализованная форма может протекать как красный плоский лишай, аллергический васкулит, красная волчанка.
Осложнения дерматита
Любая форма дерматита, сопровождаемая повреждением кожи, может осложниться присоединением инфекции. При хроническом течении заболевания возможно истончение кожных покровов, появление на них мелких расширенных сосудов – телеангиэктазий.
При продолжительном атопическом дерматите у ребенка возможно развитие астмы и аллергического ринита. В числе неблагоприятных последствий себорейной формы болезни угревая сыпь с образованием видимых дефектов кожи, абсцесс, облысение. Самыми серьезными считаются такие генерализованные осложнения, как отек Квинке, синдром Лайелла или Стивенса-Джонсона.
Диагностика дерматита
Диагноз выставляется на основании имеющихся симптомов, результатов внешнего осмотра кожи и слизистых оболочек пациента, визуальной оценки и локализации патологических изменений. Обязательно изучается анамнез заболевания с целью установления возможной причины дерматита, его генетической обусловленности.
-
. При аллергической реакции отмечается рост количества эозинофилов, а на воспаление указывает ускоренная СОЭ. . Включает определение концентрации АСТ, АЛТ, общего билирубина, триглицеридов, холестерина, общего белка.
Лечение дерматита
Сильный зуд и боль, а также обширная область поражения и возникновение участков омертвения ткани являются показаниями для срочной госпитализации пациента. При тяжелом течении болезни с поражением более 20% кожи рекомендуется курсовой прием преднизолона в таблетках. В подобных ситуациях лечение может быть дополнено иммуносупрессивными препаратами.
Читайте также:

