Что такое гусеничный дерматит
Обновлено: 04.05.2024
10 % пациентов обращаются к врачам-дерматологам с жалобами на симптомы контактного дерматита. [1] Они проявляются в ответ иммунной системы организма на влияние внешних раздражающих факторов. Это могут быть:
- моющие средства;
- красители;
- декоративная косметика и парфюмерия;
- некоторые металлы;
- средства бытовой химии и т. д.
1-3 % дерматитов связаны с аллергией на эти вещества. Так как женщины чаще контактируют с ними, они более подвержены этим заболеваниям [2] . Кроме того, симптомы дерматита наблюдаются у взрослых, работающих в сфере химического производства, медицины, парикмахерского дела, а также у представителей прочих профессий, которым приходится сталкиваться с раздражителями. Согласно статистике, 7 % профессиональных заболеваний составляет аллергический контактный дерматит [1] . Выделяют еще один тип данной кожной патологии – простой контактный дерматит. Оба заболевания развиваются по схожему механизму, но также имеют некоторые отличия в течении, поэтому требуют разного подхода в лечении. Вне зависимости от того, каким заболеванием страдает пациент, простым контактным или аллергическим дерматитом, ему назначаются наружные местные средства в виде мазей или кремов. Тип средства, применяемого в лечении, выбирается в зависимости от формы болезни (острая или хроническая), тяжести течения, а также индивидуальных особенностей больного.
Механизм и причины возникновения
Интенсивность развития и тяжесть симптомов дерматита зависят от двух факторов: активность иммунной системы и сила раздражителя. Так, заболевание может проявиться и после однократного взаимодействия с вредным веществом, если оно было слишком агрессивным. Если же раздражитель слабый, признаки дерматита появятся после довольно продолжительного контакта с ним. Однако если организм человека очень чувствителен, аллергическая реакция возникнет сразу же, вне зависимости от концентрации раздражителя.
По реакции организма можно определить, является ли заболевание простым контактным или аллергическим дерматитом. Если признаки появляются сразу, ограничиваются лишь местом контакта с раздражителем химического или физического характера (трение или царапины), но никаких других симптомов аллергии не наблюдается, речь о простом контактном дерматите. [2] Кожное заболевание аллергической природы развивается в результате повышенной чувствительности иммунной системы к определенному патогену. Контакт с ним и приводит к воспалительному процессу, который выходит за пределы зоны воздействия. Поражения кожи или слизистых при аллергическом дерматите могут возникнуть в любом месте, так как концентрация раздражителя и его путь проникновения в организм не играют существенной роли. [3] .
Простой контактный дерматит возникает при взаимодействии с определенными веществами, а также под влиянием некоторых физических факторов, таких как перегревание, сжатие, сдавливание и различные травмы кожных покровов. Наиболее часто заболевание развивается из-за:
- керосина;
- фенола;
- извести;
- кислот;
- органических растворителей;
- различных масел [2] .
Не каждое вещество может быть аллергеном – выделяют несколько групп материалов, способных вызывать аллергическую реакцию при дерматите. Это:
- низкомолекулярные химические соединения, ионы металлов, которые могут проникать в организм через кожу – алюминий, кобальт, хром и другие;
- некоторые лекарственные препараты, как местные, так и для приема внутрь – антибиотики, анестетики, средства с содержанием формалина, лекарства стероидной группы;
- косметические средства, парфюмерия и краски для волос, в составе которых присутствует спирт, консерванты и жиры;
- резиновые изделия и клей. [3] .
Кроме того, существуют растения, соприкосновение с которыми может спровоцировать развитие аллергического контактного дерматита. К ним относятся представители семейства сложноцветных – хризантема, ядовитый плющ, примула и другие.
Симптомы и признаки заболевания
Как правило, на начальном этапе признаки того или иного дерматита одинаковые. На поверхности кожи возникает покраснение, за которым следуют высыпания, отек, сухость и трещины. Они нередко зудят, пациенты также часто жалуются на чувство жжения и боль в пораженном месте. Проявления контактной кожной патологии обычно менее выражены, в то время как для аллергической формы характерно более сильное покраснение и отечность. Часто на пораженном участке появляются пузыри с жидким наполнением. Если их повредить или лопнуть, это может привести к образованию обширных мокнущих очагов, к которым может присоединиться вторичная инфекция. В таком случае места воспаления начнут нагнаиваться, что приведет к более тяжелому течению болезни и ее перетеканию в хроническую форму.
Ярким симптомом аллергической реакции являются кожные поражения не только в месте контакта с раздражителем, но и других покровов. Наиболее часто воздействию патогенов подвержены кожа рук, лица, шеи, плеч, ключиц, подмышек и волосистой части головы. Нижние конечности и туловище аллергический дерматит задевает редко. [3] .
Аллергический контактный дерматит
Это кожное заболевание представляет собой классическую замедленную аллергическую реакцию иммунного ответа. Как правило, симптомы проявляются в течение 10-15 дней после единичного контакта с патогеном [1] . При этом неважно, насколько активным было это вещество и каким образом попало в организм. Площадь воздействия также не играет существенной роли в воспалительном процессе.
Простой контактный дерматит
Контактный дерматит диагностируют в 80 % обращений к специалисту. [2] Заболевание может протекать как в острой, так и хронической форме. Острая воспалительная реакция характерна при однократном соприкосновении с раздражителем высокой концентрации. Хроническая форма является результатом продолжительного (несколько месяцев и даже лет) взаимодействия со слабым раздражающим веществом.
Лечение простого контактного и аллергического дерматита
Лечение может быть назначено только специалистом-дерматологом после предварительной консультации и осмотра пациента. В зависимости от типа кожной патологии пациент может быть направлен к аллергологу, который изучит историю болезни, даст оценку характеру и масштабу поражения. Это необходимо для того, чтобы определить аллерген, спровоцировавший заболевание, так как лечение в первую очередь направлено на частичное или даже полное исключение провоцирующего вещества.
Терапию, применяемую при дерматозах, разделяют на поддерживающую и медикаментозную. Первая включает холодные компрессы, использование повязок и антигистаминные лекарства. Медикаментозное лечение проводится преимущественно наружными глюкокортикостероидами местного применения в виде мазей и кремов. [4] Подобные препараты оказывают разностороннее воздействие на очаг воспаления, поэтому являются наиболее востребованными лекарственными средствами с широкими возможностями применения. [5] Местными глюкокортикостероидами являются и препараты "Акридерм".
Препараты "Акридерм" при дерматозах
Мази и крема "Акридерм" – это комбинированные препараты, в состав которых входят сразу несколько активных веществ, которые и обеспечивают комплексное лечение дерматитов аллергической и неаллергической природы. Они оказывают:
- противозудный эффект;
- противовоспалительное действие;
- противоаллергический эффект;
- сосудосужающее воздействие. [6]
Такого терапевтического эффекта удалось достичь благодаря продуманной комбинации глюкокортикостероида с антибиотиками широкого спектра действия и противогрибковых компонентов. Мази и крема "Акридерм" не только борются с покраснением, зудом и отеком, но и защищают кожу от бактериальных и грибковых инфекций.
В борьбе с контактным дерматитом (простым и аллергическим) целесообразно использовать следующие препараты "Акридерм":
- Мазь "Акридерм СК" – имеет в составе салициловую кислоту, благодаря чему действует быстро и обладает благоприятным профилем безопасности.
- Мазь "Акридерм ГЕНТА" – используется при хронических кожных патологиях, в частности усложненных вторичным инфицированием.
- Мазь или крем "Акридерм ГК" – применяются при остром и хроническом воспалениях для подавления неприятных симптомов
- Мазь или крем "Акридерм" – благодаря продуманной концентрации активных веществ могут использоваться и в отношении детей возрастом от 1 года. [7]
- Дерматит контактный - Клинические рекомендации, Российское общество дерматовенерологов и косметологов, 2019.
- Диковицкая И. Г., Корсунская И. М., Невозинская З. Контактный дерматит: клиника и терапия // Соврем. проблемы дерматовенерологии, иммунологии и врачеб. косметологии. 2010. Т. 4. № 4. С. 49–51.
- Степанова Е. В. Аллергический контактный дерматит: основные подходы к диагностике, лечению и профилактике // Лечащий врач.— 2009.— № 10.— С. 15—19.
- Mercedes E. Gonzalez, "Contact dermatitis" MD, University of Miami Miller School of Medicine.
- Батыршина С. В. Глюкокортикостероиды для местного применения в современной стратегии терапии воспалительных дерматозов в педиатрической практике // Практическая медицина, 2014. №9 (85). С. 94–102.
- Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. – 5-е изд., перераб. и доп. – М.: Деловой экспресс, 2016. – 768 с. 3. Инструкция по применению лекарственного препарата для медицинского применения Акридерм®. № Рег. уд. ЛС-002317, Р N000663/01.
- Инструкция по медицинскому применению Акридерм®
Информация о препаратах, представленная на сайте, не должна использоваться для самостоятельной диагностики и лечения заболеваний и не может служить заменой очной консультации врача.
© 2022 "АКРИХИН". Все права защищены. Использование любых материалов и данных сайта разрешается только с письменного согласия администрации сайта.
Заболевание встречается в любом возрасте, независимо от пола и этнических групп, но чаще встречается у детей, которые играют с гусеницами, и у взрослых мужчин определенных профессий (лесники, садоводы, фермеры, охотники).Причиной заболевания является непосредственный контакт кожи с некоторыми видами волосатых гусениц (гусеничный дерматит), вдыхание разносимых ветром их волосков (лепидоптеризм) или попадание волосков в глаз (офтальмологическая папула).
Волоски гусениц представляют собой полые структуры с железистыми клетками эпителия, которые продуцируют токсин.Состав токсина изучен не полностью и, по данным некоторых исследований, содержит пептиды, гиалуронидазу, фосфолипазу А и биогенные амины, такие как гистамин или высвобождающие гистамин вещества.При контакте с кожей человека волоски гусениц проникают в нее вызывая механическое раздражение и, обламываясь, выделяют токсин, который вызывает межклеточный отек шиповатого слоя эпидермиса и диффузное расширение сосудов верхней дермы.У некоторых пациентов после контакта вырабатываются IgE, что приводит к гиперчувствительности и возникновению генерализованной крапивницы при последующем повторном контакте.
В Роосийской Федерации распространены следующие виды гусениц бабочек, вызывающих дерматит (лепидоптеризм, офтальмо-папулу)
- Золотистый шелкопряд (Euproctis chrysorrhoea)
- Непарный шелкопряд (Lymantria dispar)
- Шелкопряд походный дубовый (Thaumetopoea processionea)
- Шелкопряд походный сосновый (Thaumetopoeidae pinivora)
Чаще наблюдаются спорадические случаи, при массовом размножении гусениц - вспышки дерматита (при сильном ветре - эпидемии лепидоптеризма)
Гусеничный дерматит
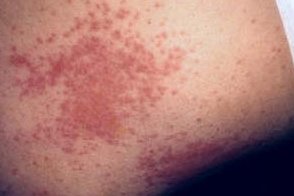
Системные симптомы, наблюдаемые не во всех случаях, могут возникать в течение нескольких минут после контакта (обычно в течение 2 часов) и включают головную боль, головокружение, беспокойство, тошноту и рвоту, недомогание, увеличение и болезненность лимфатических узлов, мышечные спазмы, тахикардию и, в исключительных случаях, изменение психического статуса. Как правило они проходят в течении 24 часов.
При выраженном зуде из-за постоянных расчесов может наблюдаться вторичное инфицирование в виде пустул, корок и, иногда, фурункулов и абсцессов.
Лепидоптеризм
Лепидоптеризм характеризуется острым ринитом, слезотечением, кашелем, одышкой и болью в груди.В более тяжелых случаях головная боль, тошнота, рвота, бронхоспазм, диффузная эритема и крапивница.
Офтальмологическая папула
Офтальмологическая папула возникает при попадании волосков в роговицу, переднюю камеру или хрусталик глаза и характеризуется острым конъюнктивитом.В тяжелых случаях возникают кератит, острый увеит, ретинохориоидит, эндофтальмита ведущие к временной, а иногда и к постоянной слепоте.
Диагноз в большинстве случаев является клиническим и основывается на анамнезе и характерных симптомах.При микроскопии соскоба с кожи или при осмотре глаза щелевой лампой можно обнаружить волоски гусениц.При гистологическом исследовании наблюдается спонгиоз, диффузное расширение сосудов верхней дермы, волоски гусеницы, окруженные лимфоцитарным инфильтратом.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперкератоз – это аномальное утолщение верхнего слоя кожи (эпидермиса) в результате избыточной инсоляции, воздействия химических веществ, частого трения или давления. Кроме того, гиперкератоз может возникать на фоне некоторых заболеваний.
Утолщение кожи происходит в роговом слое эпидермиса, который является конечной точкой процесса дифференцировки кератиноцитов - клеток, содержащих белок кератин. Именно в роговом слое кератиноциты теряют воду и ядро и превращаются в чешуйки рогового слоя – корнеоциты.
При гиперкератозе происходит ускоренная дифференцировка кератиноцитов, а физиологическое слущивание роговых чешуек с поверхности кожи, наоборот, замедляется.
Разновидности гиперкератоза
В зависимости от происхождения выделяют приобретенный и наследственный гиперкератоз.
По клиническим проявлениям.
- Мозоли – часто встречающаяся разновидность гиперкератоза. Различают несколько видов мозолей, но все они появляются вследствие утолщения кожи в местах, наиболее подверженных механическому воздействию. Причем такое изменение кожи может быть связано как с усиленными физическими нагрузками, так и с различными хроническими заболеваниями, что характерно для пожилых пациентов.
- Роговая (тилотическая) экзема проявляется гиперкератозом ладоней и подошв.
- Псориаз - аутоиммунное воспалительное заболевание, при котором на коже формируются гиперкератотические чешуйчатые бляшки.
- Актинический кератоз обычно представлен небольшими красноватыми чешуйчатыми выпуклостями, которые появляются после избыточной инсоляции. Актинический кератоз – серьезное состояние с высокой вероятностью озлокачествления и требует обязательной консультации врача.
- Себорейный кератоз характеризуется маленькими коричневыми или черными пятнами, обычно локализующимися на лице, шее, плечах и спине. Это одно из наиболее распространенных доброкачественных новообразований кожи у взрослых.
- Фолликулярный гиперкератоз («гусиная кожа») характеризуется закупоркой устьев фолликулов ороговевшими клетками эпидермиса.
- Эпидермолитический гиперкератоз - редкое наследственное заболевание, которое проявляется сразу при рождении. Новорожденные имеют красноватую кожу, иногда покрытую небольшими волдырями.
Гиперкератоз кожи может возникнуть у людей, которые пренебрегают регулярными процедурами по уходу за кожей, в результате чего отмершие клетки рогового слоя скапливают и формируют кератомы – доброкачественные новообразования.
Наша кожа постоянно подвергается воздействию неблагоприятных внешних факторов, таких как хлорированная вода и моющие средства, УФ-излучение. В результате повреждается защитный липидный слой кожи, и влага начинает интенсивно испаряться с ее поверхности, а корнеоциты теряют способность к физиологическому слущиванию.
При сахарном диабете гиперкератоз становится следствием нарушения обмена веществ и ухудшения микроциркуляции кожи.
Ношение тесной или неудобной обуви, особенно при плоскостопии, врожденных патологиях стоп, ожирении, может стать причиной утолщение кожи на стопах.
Развитию гиперкератоза шейки матки (лейкоплакии) способствует вирус папилломы человека.
Причиной гиперкератоза может стать хроническое грибковое поражение, а также опоясывающий лишай.
Считается, что симптомы утолщения и сухости кожи могут быть вызваны дефицитом витаминов А, Е, D и С.
Гиперкератоз нередко становится следствием недостатка гормона эстрогена у женщин в период менопаузы.
Заболевания и состояния, при которых развивается гиперкератоз
- Сахарный диабет.
- Ожирение.
- Плоскостопие.
- Ихтиоз.
- Псориаз.
- Экзема.
- Менопауза.
- Грибковое поражение кожи.
- Опоясывающий лишай.
- Эритродермия.
- Атопический дерматит.
- Себорейный кератоз.
Чаще всего за первой консультацией по поводу утолщения кожи обращаются к врачу-дерматологу. После тщательного осмотра, сбора жалоб, выяснения медицинской и семейной истории пациента, проведения лабораторных и инструментальных исследований может потребоваться консультация врача-эндокринолога , врача-онколога , врача-инфекциониста.
Диагностика и обследования при утолщении кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики помогут установить причину гиперкератоза.
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных процессов в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Дерматиты — одна из самых обширных групп кожных заболеваний, которая объединяет патологии по наличию воспаления верхних слоев дермы. Существует множество разновидностей, типов и форм этой патологии. Разберемся, что такое дерматит, по каким признакам его можно распознать и чем рекомендуют лечить заболевание современные дерматологи.
Что такое дерматит
Этому заболеванию одинаково подвержены мужчины и женщины, взрослые и дети. Частота проявления патологии может зависеть от многих факторов:
- причин возникновения дерматита (наименования раздражающих факторов);
- состояния иммунной системы индивида;
- генетических особенностей человека;
- места и условий проживания.
Несмотря на обилие клинических данных, до сих пор не составлена единая классификация дерматитов. В большинстве случаев при диагностике врачи разделяют заболевание на группы по этиологическому признаку. Однако такой способ классификации не является единственно верным. Некоторые внутрибольничные системы предлагают классифицировать заболевание по внешним проявлениям.
Причины дерматита
Возникновение дерматита в большинстве случаев вызвано контактом кожи с внешними раздражителями:
- химическими веществами;
- волновыми излучениями (в том числе температурными и электрическими);
- аллергенами, то есть факультативными раздражителями, на которые особым образом реагирует организм.
- Причиной возникновения дерматитов, спровоцированных химическими веществами, могут стать привычные окружающие вещи:
- металлы;
- агрессивные вещества — кислоты и щелочи;
- пищевые продукты (они являются наиболее распространенной причиной дерматита у детей);
- поверхностно-активные вещества в бытовых моющих средствах;
- лекарственные средства в форме растворов, применяемых локально (йод, зеленка);
- лекарственные препараты для приема внутрь;
- натуральные и синтетические ткани, которые механически раздражают кожу.
К физическим факторам, провоцирующим дерматит, относятся природные и погодные явления, а также созданные человеком:
- солнечный свет (в последние десятилетия участились случаи «аллергии на солнце»);
- холодный или горячий воздух;
- электрический ток;
- ультрафиолетовое излучение из искусственных источников;
- ионизирующее излучение (радиация).
- Факультативными раздражителями могут выступать любые вещества, на которые у индивида отмечается повышенная чувствительность. Чаще всего ими выступают:
- цветущие растения;
- животные с густым шерстным покровом;
- лекарственные препараты;
- пищевые продукты.
Научные исследования доказали, что на вероятность появления дерматита оказывает влияние общее состояние организма. Кожные заболевания этой группы чаще беспокоят людей с функциональными расстройствами эндокринной системы, ЖКТ, печени, нарушением углеводного и жирового обмена. Вызвать бурную реакцию на привычные вещи может глистная инвазия, а также перенесенный грипп, тонзиллит и другие ОРЗ и ОРВИ.
Полезно знать: по статистике количество обращений к врачу с жалобами на дерматиты возрастает в жаркие и влажные периоды.
Симптомы
Клиническая картина при дерматитах зависит источника раздражения, степени поражения тканей (при контактном воздействии), исходного состояния общего здоровья и иммунитета человека. Общими для всех видов и форм патологии являются следующие симптомы:
- изменение цвета кожи — покраснение, гиперпигментация разной интенсивности, локализации и распространенности;
- инфильтрацией — локальным увеличением объема тканей, их плотности, то есть образование папул, высыпаний, уплотнений, отеков;
- ощущением зуда, покалывания, жжения, боли в месте раздражения тканей.
Интенсивность проявления симптомов дерматита может быть разной. Прежде всего, она зависит от длительности контакта с веществами, вызывающими структурные изменения кожи. Так, продолжительное соприкосновение с ними вместо гиперемии и отека может спровоцировать:
- обильные пузырьковые высыпание;
- изъязвление кожного покрова;
- некротическое поражение эпидермиса и дермы.
Полезно знать: некоторые виды дерматита сопровождаются иным структурным изменением кожи на фоне истончения естественного липидного слоя. Такие формы заболевания сопровождаются стянутостью, растрескиванием, шелушениями, образованием чешуек.
Также симптоматика дерматитов может изменяться по мере прогрессирования заболевания. Для первой эритематозной стадии характерно:
- появление умеренной гиперемии тканей;
- умеренная степень зуда, жжения;
- незначительная отечность.
Следующая буллезная стадия дерматита протекает тяжелее, так как на гиперемированных участках образуются пузырьковые высыпания, зуд усиливается. При расчесывании на месте сыпи образуются сначала мокнущие расчесы, а затем корка.
Третья стадия дерматита называется некротической. Для нее характерно:
- образование на месте расчесов струпьев и язв;
- распространение высыпаний на здоровые участки кожи;
- эпителизация старых повреждений с дальнейшим рубцеванием.
При хроническом воздействии раздражающих факторов реакция проявляется не так бурно. Период гиперемии и легкого зуда затягивается, пациентов может беспокоить гиперкератоз (огрубление кожи, появление на ней плотных чешуек, белесого налета, похожего на сухую мозоль). В тяжелых случаях участки кожи атрофируются, обесцвечиваются. Как правило, в подобных случаях болезнь редко распространяется на здоровые участки кожи.
При аллергических формах дерматита зуд, жжение, гиперемия выражены сильнее, чем при контактных. Патологические очаги могут приобретать генерализованную форму, то есть распространяться по всему телу независимо от того, на какой участок кожи попал раздражитель. Таким же образом проявляются и периоральные формы дерматита, обусловленные приемом некоторых продуктов или препаратов. Однако при нем «стартовые» высыпания всегда располагаются на щеках, губах, переносице, подбородке.


Важно! Отличительная симптоматическая особенность периорального дерматита — наличие ободка здоровой кожи вокруг губ.

Атопическая форма дерматита проявляется поражением кожи в местах сгибания и разгибания конечностей (колени и локти), ягодицах, лице. Сначала высыпания выглядят как локализованная гиперемированная область, а затем на них образуются везикулы — наполненные мутной жидкостью пузырьки.
Виды дерматита
Официальной классификации дерматитов не существует. Для удобства диагностики и выбора терапии его условно делят на несколько групп по этиологическим признакам. В этом плане выделяют:
- химические контактные дерматиты, вызванные раздражением мягких тканей кислотами, щелочами, прочими агрессивными веществами;
- механические контактные дерматиты, вызванные натиранием, воздействием влажности, температур;
- актинические или лучевые дерматиты, вызванные воздействием ультрафиолета, радиации;
- периоральные дерматиты, вызванные попаданием определенных веществ в организм;
- аллергические дерматиты, спровоцированные веществами, на которые иммунная система организма реагирует неадекватно.
Однако более известна и другая классификация, которая выделяет виды дерматита по причине возникновения и характеру течения. В нее включены:
- Атопический дерматит. Этот вид патологии отличается хроническим течением. Именно с ним связаны случаи тяжелых форм дерматита у детей. Его основной причиной является генетическая предрасположенность, отягченный аллергический анамнез. Заболевание склонно к обострениям при изменении рациона и образа жизни, а иногда при переживании стрессов. У взрослых обостряется на фоне контакта с аллергенами.
- Контактный аллергический дерматит. Считается распространенной и многообразной формой, так как возникает из-за контакта с веществами, на которую нетипично остро реагирует иммунная система индивида. Может развиваться молниеносно, приводя к опасным для жизни осложнениям, включая анафилактический шок, или медленно, спустя несколько дней или недель после контакта с аллергенами.
- Актинический дерматит, более известный как «аллергия на солнце» или «реакция на ультрафиолет». В последние годы становится более распространенным из-за обилия УФ-источников в быту (лампы для маникюра, солярии).
- Периоральный или медикаментозный дерматит. Возникает как реакция на применение наружных и пероральных лекарств. Для устранения симптомов такая форма воспаления кожи требует детоксикации организма.
- Себорейный дерматит. Инфекционная форма патологии, вызванная повышенной активностью грибков рода Malassezia. Проявляется гиперемией, шелушением, зудом кожи. Очаги располагаются преимущественно в волосистой части головы, за ушами, на носогубном треугольнике. Протекает заболевание в хронической форме. Склонно к рецидивам в жаркую и влажную погоду, когда повышается активность сальных желез.
- Инфекционный дерматит. Возникает на фоне инфицирования кожи патогенными бактериями, палочками, грибками. Сопровождается локализованными высыпаниями, которые нагнаиваются и воспаляются. Помимо зуда могут сопровождаться болью, лихорадкой, повышением температуры тела.
- Сухой дерматит. Возникает у людей с сухой, чувствительной кожей в зимнее время, а также зимой. Сопровождается шелушением, растрескиванием кожи, стянутости.
Понимание особенностей основных видов заболевания помогают понять, что такое дерматит и как его лечить исходя из причин и механизма его развития. Определение вида воспаления чаще всего используется для выбора тактики терапии.
Диагностика дерматита
Для диагностики дерматитов используются классические приемы:
- внешний осмотр и оценка патологических очагов;
- изучение анамнеза пациента и членов его семьи;
- лабораторные исследования крови на признаки воспаления, количества иммуноглобулинов и эозинофилов;
- аллергопробы на индивидуальную реакцию на раздражители.
При наличии гнойного процесса или выраженного воспаления проводится микроскопический анализ мазка, в котором можно обнаружить патогенную или условно патогенную флору, спровоцировавшую дерматит. Также мазок с поверхности кожи берется, если не удается установить причину химического контактного воспаления. Дополнительно проводят обследование пищеварительного тракта, берут анализы на лямблиоз и другие формы кишечных паразитов.
Лечение дерматита
Независимо от вида дерматита лечение всегда выстраивается по единому алгоритму. На начальном этапе важно прекратить контакт раздражителей с кожей или внутренней средой организма. Для этого проводят курс очищения кожи или общей детоксикации организма. методика этапа зависит от этиологии заболевания:
- при химическом контактном дерматите проводят промывание кожи, затем накладывают повязку с нейтрализующим раздражитель веществом (щелочью при ожоге кислотой, или кислотой при ожоге щелочью);
- при аллергическом, периоральном и медикаментозном дерматите промывают кожу и слизистые, назначают сорбенты (Энтеросгель, активированный уголь), корректируют диету;
- при наличии паразитарных инфекций назначают курс антигельминтных препаратов (Пирантел и его аналоги).
- Для восстановления кожи назначают препараты в зависимости от вида воспаления кожи и характера течения заболевания:
- антигистаминные препараты локального действия (Гидрокортизон, Синафлан);
- системные антигистаминные препараты (Супрастин, Кларитин);
- антибиотики и противогрибковые препараты системного или локального действия при признаках гнойного воспаления и некроза тканей.




Особое внимание уделяется ежедневному уходу за кожей. Он включает очищение мягкими нейтральными средствами, а также использование специальной косметики для пациентов, страдающих дерматитами.

Профилактика дерматита
Для предупреждения дерматитов необходим комплексный подход:
- рациональное и сбалансированное питание;
- исключение из рациона аллергенов и продуктов, способных спровоцировать нарушения обмена веществ;
- соблюдение безопасности на работе — защита от контакта с химикатами, соблюдение общих санитарных норм;
- тщательное соблюдение личной гигиены;
- использование нейтральных косметических и гигиенических средств.
При склонности к аллергическим реакциям необходимо постоянно или периодически принимать назначенные врачом препараты.
Аллергический дерматит – это поражение кожи, которое может быть вызвано различными раздражающими факторами при повышенной к ним чувствительности после повторного их воздействия 1 .
Причины
Этот тип дерматита основан на развитии кожных реакций с участием иммунной системы. То есть, Организм человека воспринимает какой-либо действующий на него фактор или вещество, как чужеродное, что в итоге и проявляется соответствующими симптомами.
Важно помнить, что такая нетипичная реакция со временем пройти не может. Она будет проявляться постоянно в большей или меньшей степени после контактирования с повреждающим агентом, так как клетки иммунной системы “помнят” о провокаторе всегда и малейшее его воздействие приведёт к незамедлительной их активации и соответствующему ответу.
Что же может выступать в качестве провокатора развития аллергического дерматита?

Различные химические соединения (тканевые и кожные красители; краски, лаки и клей; чернила для татуировок; многочисленные косметические средства, краски для волос, парфюмерия)

Соединения никеля, хрома, входящие в состав зубных протезов, заколок для волос, украшений

Многочисленные лекарственные средства также могут быть причиной дерматитов такого типа (антибактериальные препараты, обезболивающие и многие другие), в том числе может встречаться реакция на пластырь

Пищевые продукты (из наиболее аллергенных стоит отметить яйцо, молоко, морепродукты, мёд, орехи)

Растения (сорные и культурные злаки, например, пшеница, рожь, лебеда, одуванчик; деревья, такие, как берёза, орешник, а также фруктовые, как например, слива, яблоня, вишня)

Табачные изделия и их дым

Стиральные порошки

Инсектициды (химические средства, применяемые для уничтожения различных насекомых категории вредители)

Яд змей, перепончатокрылых, пауков и многих насекомых

Синтетические и натуральные полимеры (смолы, каучук, канифоль, пластические массы), которые довольно часто выступают в качестве первых причин развития данного типа заболеваний профессионального характера, то есть при непосредственном контакте в ходе работ 1



Симптомы
Как правило, аллергический контактный дерматит проявляется точно в месте воздействия повреждающего фактора, как например, раздражение кожи под наклеенным пластырем или в области контакта с ювелирным изделием. 2 Однако, в некоторых случаях аллергическая реакция выходит за пределы области воздействия провокатора, и тогда поражаются и соседние участки кожи, а в худших ситуациях и всё тело. Распространение процесса связано с переносом раздражающего вещества на другие области, как например, при трении глаз, на половые органы, и процессы повреждения кожи в виде покраснения, зуда, высыпаний располагаются и на них.
Развитие аллергического дерматита проявляется спустя некоторое время после повторного контакта с провокатором. Связано это с тем, что в основе данного процесса лежит реакция иммунной системы замедленного типа. 1 А это означает, что не всегда реакция организма наступает сразу же, что порою и связано с трудностями определения причин.


Типичные симптомы – это зуд и жжение в поражённой аллергеном области. Кожа становится красной, может отекать с формированием волдырей. Нередко даже могут сформироваться пузырьки (везикулы), болячки (папулы), волдыри (будто вздутие кожи) и большие пузыри с влажными участками, корками. 1

Примеры аллергического дерматита:
- развитие отёка, вздутия, покраснения лица после покраски волос;
- отек и волдыри на открытых участках тела после контакта с таким растением, как ядовитый плющ;
- покраснение и появление высыпаний в области наклеивания медицинского пластыря и многие другие.
Осложнения
Как уже упоминалось, не всегда процесс такой аллергической реакции остаётся локализованным и не выходит за пределы воздействуемой области, например, ремешка часов на руке, кольца или духов, в местах распыления духов на кожу шеи. Порою при тяжёлых реакциях симптомы распространяются дальше по телу и это, безусловно, уже считается осложнением.
Особенно это опасно, когда предполагаемый аллерген попадает внутрь организма пациента, например, в случае приема лекарственного препарата внутримышечно или внутривенно, то есть с поступлением в кровоток.


Также опасно, если выявленное и потенциально опасное вещество попадает в организм через пищеварительную систему. Это касается, например, аллергического дерматита, вызванного пищевыми продуктами. В таких случаях процесс практически всегда обширный и затрагивает не одну анатомическую область тела человека. Он сопровождается появлением покраснений по всему телу, выступают зудящие элементы.

В тяжёлых ситуациях может развиться отёк лица, гортани, органов дыхания. Последнее больше наблюдается при непосредственном поступлении аллергенов внутрь организма, например, укус пчелы, употребление морских продуктов в пищу 3 .
Одним из вариантов осложнений считается фотосенсибилизация, то есть связана с солнцем. Она возникает в результате воздействия на кожу какого-то раздражающего агента, например, антибактериального мыла, и проявляется лишь после попадания на все обработанные им участки солнечных лучей. При других ситуациях без солнца, например, в пасмурную погоду, такие фотоконтактные дерматиты не проявляются. 4
Диагностика
Для подтверждения диагноза врачу порою достаточно всего лишь подробного опроса пациента, внимательного осмотра кожных изменений, выяснения кем работает, с какими веществами был контакт, и когда возникла реакция. 4 Довольно часто пациенты сами отмечают и предполагают, что стало причиной аллергической реакции.
К тому же, если аллерген перестаёт действовать, то высыпания, как правило, больше не появляются. А вот если сохраняется хотя бы малейшая его доза, то аллергический дерматит продолжает возникать и беспокоить.
В случае тяжело протекающих реакций со стороны организма, постоянно повторяющихся обострений желательно определение уровня общего иммуноглобулина E в организме, а также постановка кожных проб, проведение патч-тестов. 4 Именно благодаря последнему исследованию удаётся точно и наиболее достоверно определить причину дерматитов. Так как, мы прекрасно понимаем, что лечение не будет эффективным, когда провоцирующий агент так и остаётся неопознанным и тем более не исключён из жизни пациента.
Лечение
Самое важное на этапе лечения – это удалить аллерген, полностью исключить его из своего рациона, если это какие-либо продукты питания, или из своего обихода, если это стиральный порошок или какой-то косметический продукт. 1 Важно помнить: одно и то же вещество может на этикетке обозначаться совершенно по-разному. И если вы знаете на что конкретно у вас аллергия, например, на какое-то химическое соединение, то надо тщательно изучать состав используемого продукта, знать все его синонимы, чтобы в очередной раз не спровоцировать развитие нежелательных последствий.



Если предстоит контакт с предполагаемой причиной ваших аллергических реакций, и он неизбежен (например, работа мастером по покрытию ногтей или парикмахером), то необходимо максимально защитить себя от нежелательных эффектов: применять меры индивидуальной защиты, будь то маска или перчатки. Также стоит уточнить у вашего эксперта по технике безопасности, если предполагаемый раздражающий фактор связан с вашим родом деятельности, о возможности проникновения химического реагента сквозь ткань и развитии очередного дерматита. 4
Лечение дерматита назначается врачом и зависит в первую очередь от типа реакции организма, в частности кожи, а также от общего самочувствия пациента. Если процесс лишь накожный и занимает небольшую область контакта, то врач может определить, что достаточно только наружного лечения. Оно может ограничиться гормональной мазью или кремом, смягчающими средствами. Для снятия зуда могут быть рекомендованы медикаменты с противоаллергическим действием внутрь. 1




Если наблюдается присоединение вторичной инфекции, то врач добавляет к лечению соответствующие препараты с антибактериальными компонентами. Вторичная инфекция может проявлять себя в виде наличия гнойных пузырьков и корочек. 1

При развитии тяжёлой формы аллергического контактного дерматита, которая может проявляться распространением высыпаний по всему телу, нарушением работы органов дыхания в виде, например, затруднения дыхания, врач может назначить коротким курсом гормональные препараты внутрь для снятия острого процесса. 5 Если это необходимо, то лечение также может включать дезинтоксикационную терапию (внутривенное капельное введение реологических растворов), средства с адсорбирующим эффектом. 4
Лечение у взрослых
У взрослых этапы лечения основываются на 3 основных моментах:
- Полное устранение провоцирующих развитие дерматита факторов (то есть убираем аллерген).
- Снятие развившейся реакции с помощью противоаллергических препаратов внутрь в виде таблеток либо наружно в виде кремов, мазей.
- Устранение воспаления в области кожи, её последующее восстановление с помощью заживляющих и смягчающих кремов. 4
Как правило, одновременно рекомендуется соблюдение диеты с ограничением продуктов, которые способны провоцировать усиление имеющейся аллергической реакции. Связано это с тем, что организм в этот период может быть агрессивно настроен в отношении вполне безобидных для него ранее продуктов. К таким продуктам могут относиться шоколад, яйцо, клубника, томаты, консервированная пища, сыры, а также продукты со специями и вкусовыми добавками. 6
Если же состояние тяжёлое, аллергическая реакция ярко выражена и распространена, то в таких ситуациях процесс полного выздоровления, разумеется, затягивается. В некоторых случаях (например, при нарушении работы органов дыхания) рекомендуется госпитализация в отделение больницы для наблюдения и предупреждения возможных осложнений.




Лечение и его продолжительность в основном зависят от типа реакции кожного покрова, механизма воздействия и поступления раздражителя в организм человека. И, если это только местная реакция и кратковременный контакт, то и терапия будет относительно непродолжительной по времени.

Лечение у детей
Аллергический дерматит у ребёнка лечится так же, как и у взрослого. Безусловно, дозы назначаемых врачом лекарственных средств обязательно применяются только по возрасту.
В первую очередь рекомендуется попытаться выявить, на что так могла среагировать кожа и максимально быстро исключить этот продукт из рациона или предмет из обихода. Важно на период терапии исключать из питания и продукты с высокой способностью провоцировать развитие аллергии. 6
Назначение препаратов внутрь должно быть строго по рекомендациям доктора, в соответствующих возрасту дозировках. Как правило, это средства с адсорбирующим эффектом, препараты с противоаллергической активностью. 1
Если необходимо применение и наружного лечения, то оно также назначается врачом, выполняется строго по показаниям и на непродолжительный срок, как правило, до снятия симптомов.
В качестве наружных препаратов могут использоваться:
- Средства для снятия зуда местного действия с содержанием антигистаминных веществ.
- Гормональные кремы.
- Средства с заживляющими эмолентами, в последствии с переходом на смягчающие средства. 4
Родителям стоит запомнить, на что конкретно у ребёнка произошло развитие аллергического дерматита и в будущем не допускать повторного его появления. По возможности, рекомендуется выполнять специальные диагностические исследования для подтверждения реакции на предмет или продукт (к ним относят постановку кожных проб, патч-тестов). 4
Лечение у новорожденных
Развитие болезни связано с функциональной незрелостью и в некотором роде даже с беззащитностью кожного покрова и всего организма в целом в отношении окружающих его веществ, предметов и в целом среды. Очень важно максимально оберегать и защищать кожу деток в столь трепетном возрасте. Если необходимо применение каких-то наружных уходовых средств, то обязательно обращайте внимание на возраст, с которого рекомендуется его использовать. Если вы замечаете непонятные высыпания на теле ребёнка и можете связать их с чем-то, то тот провоцирующий фактор необходимо непременно удалить из обихода новорожденного и сообщить об этом лечащему врачу.




Наиболее яркий пример диагноза аллергический дерматит – это появление сыпи на теле новорожденного, находящегося на грудном вскармливании после употребления мамой в пищу шоколада, молочных продуктов.

Не пытайтесь самостоятельно применять какие-либо лекарственные препараты. Делать это можно только по назначению врача.
В тяжёлых ситуациях, когда процесс занимает всю поверхность тела, возможно, врач назначит гормональное лечение данного вида дерматита в виде уколов или капельниц медикаменты против аллергии внутрь курсом на период наличия высыпаний. 5
Читайте также:

