Чем лечить рубец после пролежня
Обновлено: 25.04.2024
Врачи Самарского хосписа рассказывают, как не допустить пролежней на голове у тяжелобольного человека и что делать если они появились
Время чтения: 6 мин.
У тяжелобольных людей, особенно лежачих, со временем меняется состояние кожного покрова. В организме уменьшается уровень выработки коллагена и жиров, и из-за этого кожа становится чувствительной, тонкой и сухой. Такая кожа легко травмируется и долго заживает, а без должного ухода и воздушных ванн на ней появляются раздражения и присоединяются инфекции. Качественный уход за пациентами снижает вероятность развития кожных осложнений на 70%.
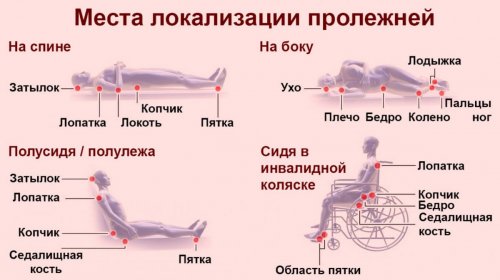
Пролежни образуются в результате постоянного сдавливания мягких тканей. В таких местах цвет кожи меняется (возникают фрагменты с четкими границами), появляется припухлость. Если вовремя не принять меры, могут появиться и мокнущие раны с быстрым поражением подлежащих тканей. Чаще всего пролежни бывают на пятках, коленях, локтях, копчике, ягодицах и т.д. Это зависит от того, в каком положении больше лежит человек.
Так называемые пролежни «нетипичной» локализации (например, на голове и ушных раковинах) называют редкими. В действительности это не так. Почти у половины лежачих пациентов отмечаются пролежни на голове, а поражения кожи и хрящевой ткани ушных раковин, по наблюдениям специалистов нашего хосписа, есть практически у четверти малоподвижных пациентов, особенно – пожилого возраста. Чтобы этого избежать пациентов нужно регулярно внимательно осматривать и постоянно контролировать состояния их кожных покровов.
Опрелости и пролежни: как лечить на разных стадиях В каких местах образуются пролежни, а в каких опрелости, как лечить их в зависимости от стадии
Строение тканей на голове отличается от остального тела и развитие пролежней здесь может достаточно быстро привести к серьезным осложнениям и даже гибели пациента. Между черепом и кожей практически отсутствует слой подкожно жировой клетчатки и сами ткани достаточно тонкие. Поэтому, когда человек постоянно лежит, вес черепа и мозга давит на ткани, легко вызывая нарушение кровообращения. Это способствует кислородному голоданию клеток и их гибели. Если вовремя не предпринять необходимых мер по профилактике или лечению пролежней на начальных этапах, очень быстро в процесс вовлекаются кости черепа. Это грозит их расплавлением, развитием обширного воспалительного процесса и инфицированием мозга. Часто на этом фоне у больных развиваются менингиты и абсцессы.
Лечение пролежней на волосистой части головы и ушных раковинах имеет свои особенности. На эти места сложно наложить повязки, поэтому они требуют внимательного отношения еще до возникновения повреждений кожи.
Лечение пролежней на голове или ушных раковинах, как и профилактика, начинается с качественного ухода: кожа должна быть сухой, чистой, защищенной (для этого можно использовать специальные защитные средства с аргинином и цинком), это препятствует появлению или увеличению уже возникшего пролежня. Лечение трудоемко и происходит не так быстро, как лечение пролежней других локализаций, даже при наличии современных повязок.
Если пролежень на голове уже второй стадии (покраснение, которое не проходит при смене положения, с возможным неглубоким нарушением целостности кожных покровов), то лечение требуется уже в условиях стационара в связи с высокими рисками для жизни человека.
Шаг 1. Гигиена
Гигиена головы Специалист по уходу Ольга Выговская показывает, как правильно мыть голову лежачему больному
Регулярная, тщательная гигиена поможет предотвратить появление пролежней на голове. Вот, что нужно делать:
- Обязательно мойте голову человека не реже двух раз в неделю. Используйте обычный шампунь, подходящий по типу кожи пациента. Для удобства можно использовать специальные надувные подголовники/ванны для мытья головы, которые широко представлены в медицинских магазинах. Еще проще и быстрее можно помыть голову лежачего пациента, используя специальные шапочки — они продаются в аптеках. Шапочки пропитаны мыльным раствором с антисептиком, после него волосы не нужно больше ничем обрабатывать, достаточно просто высушить и расчесать. Подробнее, о приспособлениях для мытья тяжелобольного человека мы писали в этой статье.
- Ежедневно расчесывайте волосы и осматривайте кожу головы человека. Если обнаружите повышенную сухость (шелушение, перхоть), покраснения или нарушение целостности, пересмотрите средства, которые вы используете для ухода или\и режим ухода (или усильте контроль за выполнением гигиенических мероприятий, если их делает нанятая сиделка).
- Во время просушивания волос помассируйте кожу головы вашего подопечного. Это улучшит кровообращение.
- Предложите вашему подопечному сделать короткую стрижку. Ухаживать за волосами будет легче. К тому же так проще вовремя заметить даже самое незначительное или маленькое воспаление.
При уходе за кожей головы и волосами не забывайте и про уши. Следите за ушами вашего подопечного даже если на них нет покраснений или повреждений кожи.
- Ежедневно осторожно очищайте кожу на ушных раковинах.
- На просушенную кожу наносите 1–2 раза в день любое защитное средство с аргинином или цинком (например, кремы брендов Hartmann, Seni или Coloplast). Мажьте тонким слоем до полного впитывания.
- Для улучшения кровообращения используйте активирующие средства с камфарой и гуараной (гели или кремы Seni или Hartmann). Наносите их 1–2 раза в день на очищенную кожу в промежутках между защитными средствами.
Количество защитных и активирующих средств не должно быть избыточным. Если их излишки попадут на постельное белье и засохнут, на ткани могут образоваться грубые участки, травмирующие кожу человека.
Шаг 2. Использование специальных подушек и валиков.

Специальные подушки и валики снижают риск развития пролежней на голове на 60%. Такие подушки отличаются от обычных наполнителем, материалом, из которого они изготовлены, и формой. В качестве наполнителя могут использоваться: силиконовые шарики, силиконовые полые внутри волокна, гранулы пенополистирола, гель, высокоплотная пена, вода, просо, шелуха гречихи и т.д. Подушки могут быть сделаны из латекса, мягкого поролона или пенополиуретана с «эффектом памяти». Основное требование к материалу подушек и чехлов на них — он должен быть дышащим.
Такие подушки обеспечивают равномерное распределение нагрузки на проблемные места и исключают фактор сдавливания тканей.
Наиболее целесообразно использовать подушки V–образной формы или в форме «бублика» (квадратная подушка со специальной выемкой посередине). Подушки можно купить или изготовить самостоятельно. Их высота должна быть 5-10 см, чтобы не причинять дискомфорта и не сдавливать ткани.
Подушки П–образной формы обеспечивают правильное позиционирование головы — предотвращения непроизвольное заваливание ее набок. Кстати, с этой целью можно использовать и несколько валиков.
Для уменьшения нагрузки на ушные раковины используют специальные противопролежневые подушки под ухо.

Размер самой подушки 40х40 см, внутреннего отверстия — 11 см, высота от 8 в области шеи до 10 см в области темечка. Такой размер оптимален для головы взрослого человека.
Голова пациента не проваливается, а ухо не прижато к поверхности подушки. Благодаря отверстию, оно не соприкасается с плотной поверхностью подушки или кровати. Это особенно важно, если пролежень на ухе уже появился. С такой подушкой он заживет значительно быстрее.
Такую подушку можно изготовить и самостоятельно. Можно сделать ее поменьше, если у человека есть, например, его любимая привычная подушка. Тогда противопролежневую просто использовать как дополнительную.
Помните, использование любых приспособлений не исключает внимательного наблюдения за состоянием кожи пациента, тщательного ухода и необходимости менять положение каждые два часа.
Если вы заметили покраснение кожи, исчезающее после смены положения, или стойкое покраснение с сохранным кровообращением (о чем свидетельствует появление бледного пятна при нажатии на центр покраснения) необходимо пересмотреть уходовые мероприятия. Возможно, причина в недостаточном уходе, длительном пребывание человека в одном положении, некупируемая боль или другие симптомы, препятствующие полноценному уходу.
При нарушении целостности кожных покровов следует:
- следить чтобы человек находился в положении, исключающем давление на этот участок. Если этому препятствует боль, необходима коррекция противоболевой терапии);
- аккуратно орошать рану физраствором (стараясь не намочить постель) не менее 3 раз в сутки). Это создаст влажную среду для заживления;
- после орошения раны дать ей высохнуть естественным образом;
- наносить мазь, способствующую регенерации тканей (например, с декспантенолом) до 3 раз в сутки или использовать тонкие гидроколлоидные повязки, подходящие по размеру раны. Менять повязки 1 раз в сутки или после отклеивания. Повязки чаще используются при пролежнях на ушных раковинах. При пролежне на волосистой части головы применение возможно после удаления волос на этом участке.
Если рана чистая и неглубокая этих мер может быть достаточно.
Примеры из практики:
Когда в наш хоспис (Самарский хоспис — прим.ред) поступила Татьяна М., при осмотре кожных покровов мы обнаружили у нее на завитке уха (свободный верхне-наружный край ушной раковины) покраснение диаметром примерно 1 см с поверхностным повреждением кожи. Родные Татьяны не могли точно сказать, когда оно появилось, и очень удивились, узнав, что это пролежень. «А разве здесь бывают пролежни?»
Надо отметить, что ухаживающие часто не понимают, что пролежни могут образоваться в любом месте, подверженном сдавлению, и на ушах в том числе.
Следующие несколько дней мы делали процедуры:
- Здоровые участки уха обрабатывали защитным кремов с аргинином (два раза в день — утром и вечером) и активизирующим гелем с камфорой (один раз в день — примерно в середине дня);
- Меняли положения головы каждые 1-2 часа в дневное время. Ночью реже — каждые 3-4 часа при условии, что пациентка не спала;
- Промывали раны физраствором 1 раз в день, просушивали и накладывали гидроколлоидной повязки. Их меняли один раз в сутки;
- Когда пролежень зажил, проводили только гигиенические мероприятия и регулярно меняли положение головы.
Пациентку Людмилу Н. мы наблюдали на дому. В аналогичной ситуации (покраснение на ухе) применяли крем с декспантенолом, который наносили на сухую кожу уха тонким слоем до полного впитывания. Процедуру делали после орошения раны физраствором 3 раза за день. Обучили родных Людмилы всем необходимым гигиеническим мероприятиям. Они стали внимательно следить за положением головы Людмилы, не допуская длительного сдавления поврежденного уха.
Если у пролежней есть гнойные выделения, неприятный запах, рану орошают раствором антисептика (например, водным раствором хлоргексидина) или раствором метронидазола. После дают высохнуть и припудривают банеоцином или наносят мази с антисептиком (например, с серебром) или антибактериальным компонентом (не менее 2 раз в день).
Как выглядят запущенные случаи пролежней
Пролежни 3 стадии: повреждение кожи до мышечного слоя или с проникновением в мышцы: края раны хорошо ограничены, окружены отеком и покраснением; дно раны может быть заполнено желто-коричневыми массами (некроз) или красной тканью (грануляция); могут быть жидкие выделения и болевые ощущения.
Пролежни 4 стадии: повреждение всех мягких тканей, могут быть видны сухожилия и кости; дно раны часто заполнено черным некрозом и черно-коричневыми массами распадающихся тканей.
Что делать?
Рану необходимо освободить от некротических масс. Иссечение некротических тканей проводят хирургическим путем или растворяют некроз с помощью специальных гелевых повязок, например, Hydrosorb Gel (Hartmann) Medisorb G (Matopat). При присоединении вторичной инфекции (об этом свидетельствует неприятный запах и гнойные выделения из раны) — необходимо использовать антибактериальные препараты, местно и внутрь. Назначает антибактериальные препараты только врач. Выбор препарата зависит от типа бактериальной инфекции. При наличии кровотечения возможно местное применение раствора этамзилата или аминокапроновой кислоты.
Как почти любое заболевание пролежни нетипичной локализации на начальном этапе поддаются лечению значительно легче в запущенных случаях.
Помните, что главный фактор предотвращения пролежней любых локализаций и основа для их лечения — это своевременный и тщательный уход за тяжелобольным человеком.

Пролежень крестца - это участок некроза (омертвения) кожи и мягких тканей, возникающие в результате продолжительного сдавливания кожи между ягодицами и поверхностью постели при вынужденном положении больного на спине. Возникновение пролежня в области крестца является основной причиной смерти у больных, прикованных к постели в результате различных заболеваний. Являясь хроническим гнойно-деструктивным заболеванием пролежень может вызвать общее заражение крови - сепсис. Появление пролежней является следствием дефекта ухода за лежачим больным в домашних условиях или в больнице. Своевременно предпринятая профилактика предупреждает образование гнойных ран от сдавления у большинства пациентов. Данное осложнение не возникает при тщательном уходе за лежачим больным и использовании разгрузки области давления с помощью различных устройств.
Причины и факторы риска
Основной причиной образования пролежня крестца является длительное сдавливание кожных покровов между костью и постелью. Люди, которые прикованы к постели не могут самостоятельно изменять положение. Когда давление превышает капиллярное артериальное давление, тогда отмечается нарушение кровообращения в этой области, что вызывает гибель мягких тканей ягодичной области. Развитие и отторжение этих некрозов приводи к появлению глубоких ран, дном которых может являться крестцовая кость. Пролежни не образуются при надлежащем уходе и использовании специальных матрасов с массажным эффектом.
Давление, оказываемое на кожу, мягкие ткани, мышцы и кости зависит от веса больного и особенностей поверхности на которой он лежит (сидит). Эта нагрузка часто превышает капиллярное давления в коже (~32 мм. рт. ст.), что снижает возможности кровоснабжения в покровных и мягких тканях. У пациентов со сниженной чувствительностью или малоподвижностью при сдавлении не происходит изменения положения тела. За короткое время, если не использовать профилактические меры у них может развиться некроз сдавленной кожи и образование гнойно-некротической раны.
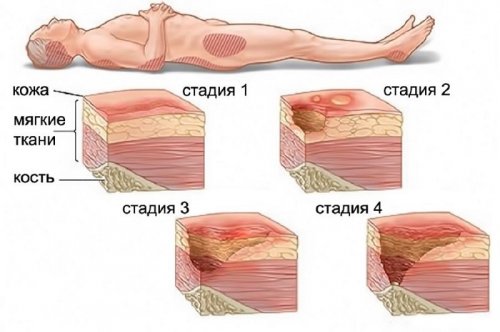
Стадии пролежней
- Первая стадия - это только покраснение кожи в области крестца, может возникнуть боль в этом месте. При первой стадии еще нет глубокого поражения тканей. Однако врачи очень редко диагностируют такие пролежни, так как пациенты не предъявляют жалоб. Только ежедневный и внимательный осмотр лежачих больных должен выявить начальные изменения и своевременно принять меры при начинающемся процессе 1 стадии.
- На 2 стадии имеется некроз поверхностных слоев кожи, который однако не затрагивает всю ее глубину. Эти некрозы при своевременном лечении заживают без следа, не приводя к тяжелым последствиям. Операция в таких случаях не требуется. Заживления ран удается достигнуть только местными средствами и разгрузкой места сдавления.
- В третьей стадии кожа погибает, нередко с подлежащей клетчаткой и мышечной тканью. Такая открытая рана создает большие проблемы для лечения и ухода, так является гнойно-некротическим процессом с медленным отторжением омертвевших тканей. Такие пролежни выявляются чаще всего и становятся главным поводом для беспокойства медицинского персонала. Нередко в этой стадии уже могут развиваться общетоксические явления и даже сепсис.
- При развитии пролежней 4 стадии помимо мягких тканей возникает поражение кости. Развивается периостит и остеомиелит. Гнойная деструкция кости препятствует полноценному заживлению такого пролежня. Требуются очень сложные операции с резекцией костных тканей и реконструктивно-пластической хирургии. Только такой подход дает возможность спасти пациента от неминуемой и быстрой гибели.
Течение пролежней
В самом начале пролежень представляет собой синее или бледное пятно на коже. Чуть позже появляются пузыри, заполненные прозрачным или мутным содержимым. Кожа над зоной поражения становится грязно-синей. Из под лопнувших пузырей начинает обильно вытекать мутная жидкость. С течением времени сгнившая кожа вскрывается и под ней обнаруживается распавшаяся клетчатка и ягодичные мышцы.
После устранения факторов для образования пролежней их прогрессирование останавливается. Однако в зависимости от глубины поражения тканей течение пролежней может быть различным. Чаще всего происходит медленное отторжение некротизированных тканей, а затем замещение дефектов грануляциями и рубцом.
При присоединении вторичной инфекции течение пролежней может значительно осложниться. Возникает флегмона мягких тканей, которая может распространяться и на кости. Из этого очага развивается тяжелая гнойная интоксикация или симптомы сепсиса. Если своевременно эффективно не лечить пролежни, то пациент может погибнуть от этого состояния.
Осложнения
Инфекция является самым частым осложнением пролежней. Встречается разнообразная анаэробная и аэробная инфекция, которая при плохом лечении может вызвать сепсис. Развитие сепсиса является основной причиной смерти у лежачих пациентов.
Вторичный остеомиелит возникает у 26% пациентов с незаживающими ранами на ягодицах. Развитие остеомиелита осложняет течение раневого процесса и нередко требует активной хирургической тактики.
Системный амилоидоз может возникнуть в результате длительного гнойного процесса. Он сопровождается поражением внутренних органов специфическим амилоидным белком. Со временем наступают более глубокие нарушения функции этих органов и развитие состояния несовместимого с жизнью.
Кровотечение из аррозированных сосудов. Активный деструктивный процесс в ягодичной области может привести к гнойному расплавлению сосудов и тяжелому артериальному кровотечению из бассейна верхней ягодичной артерии.
Прогноз
Пролежни считаются непосредственной причиной смерти у 10% всех пациентов с параличом ног. Более половины тех, кто у кого развиваются пролежни в больнице умирает в течение ближайших 12 месяцев. Если предпринимается активная хирургическая тактика по лечению глубоких пролежней, то у большинства пациентов удается их успешно заживить. После этого прогноз для жизни становится хорошим. Возраст пациента и его желание жить активной жизнью определяют прогноз для этих пациентов.
На сервисе СпросиВрача доступна консультация хирурга по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!



Судя по фото, всё не плохо. Периферия покрыта эпителием, в центре некроз и правильнее было бы вызвать хирурга и иссечь все чёрные, не жизнеспособные ткани и далее продолжать перевязки с Пронтосан гелем
Ольга, я сегодня заметила в середине в тонкой плёнке, маленькую в 2 мм дырочку. очень испугалась что из-за пронтасана скоро образуется сквозная дыра . Что это может быть? и сегодня туда д-пантенолом заложила и сверху салфетку, а края также гелем пронтосаном обработала

Пронтосан не вредит ране, ни в коем случае.
Он отлично очищает рану, продолжайте с ним перевязки
Пантенол не надо использовать
Спасибо.Сначала обрабатывать раствором пронтосана, типо примочек на 15-20 мин, потом в дырку и всё вокруг гелем намазывать и под салфетку стерильную? 2 раза в день достаточно перевязок?

Да, все верно, 2 раза вполне достаточно.
Также для улучшения трофики и микроцироциркуляции, можно начать приём актовегин 2т2р.д 1мес. Нейромультивит 1т 2р.д 3нед.
Постарайтесь пригласить доктора, чтобы он почистил рану от некрозов.
Также исключите давление на пролежень, т. Е на нем нельзя лежать, используйте подкладной круг, поворачивайте чаще на бок
Ольга, добрый вечер! Я сейчас прикрепила фото. Посмотрите, пожалуйста! Сегодня в углублении пролежня образовалась дырка.. Подскажите, что это идёт дальше до кости? Может всё-таки не стоит пронтосаном перевязывать? А чем то уже другим

Здравствуйте.
Да, в таком случае, можно перейти на мази - офломелид или Банеоцин. После обработки хлоргексидином, накладвайте обильно мазь, сверху стерильная салфетка.

Если банеоцин в порошке, то совместно с мазью надо его использовать, например
Левомеколь мазь + присыпка Банеоцин, или офломелид мазь +присыпка Банеоцин.
Мазь создаёт определённую среду в ране, которая способствует росту грануляций


Здравствуйте.
Фото конечно не помешало бы посмотреть.
А пока обрабатывайте рану водным раствором хлоргекседина, сушите стерильной салфеткой и в рану и на рану 1-2 раза в день прикладывайте мазь Аргосульфан.
Лечение длительное, но должно помочь.
Здоровья Вам.

Фото посмотрел.
Надо применять препараты которые помогут отторгнуть некротические ткани.
Это Ируксол, можно Трипсин или Хемотрипсин. Если этого нет, то чередовать Офломелид и Аргосульфан.

Здравствуйте !
Такой зрелой корочки , чтобы удалить её механически или с помощью различных мазей у Вас нет !
С Пронтосаном Вам нужно быть поосторожнее , т.к. попадание препарата на межпозвонковые хрящи крестца может вызвать их деструкцию !
Спешка здесь неуместна , просто нужно длительное время
(3 - 4) недели проводить перевязки с мазями содержащими антисептики и антибиотики (АРГОСУЛЬФАН, ОФЛОМЕЛИД, БАНЕОЦИН ) пока сформируется демаркационная линия (линия чётко отделяющая живые ткани от неживых ), сформируется новая корочка и тогда нужно будет подумать как удалить её ! Вот после того, как удалится та корочка рана начнёт постепенно покрываться грануляционной тканью и зарубцуется !
Сейчас нужен хороший уход, хорошее питание , мыть пролежень 1 раз в неделю можно полноценно, с шампунем!
Удачи Вам !
Яков, Здравствуйте! То есть мне пока на время нужно исключить перевязки с пронтосаном? В середину закладывать одну из мазей что вы посоветовали? У меня есть порошок бенеоцин могу я его сыпать в середину раны вместе д-пантенолом? А края чем лучше мне обрабатывать?

Да , Вы правильно поняли , пока нет чёткой дифференцировки между живой и некротизированной тканью Пронтосан не нужен , на всю раневую поверхность нужно наносить одну из мазей , что я Вам перечислил ! Они предотвратят инфекцию до появления демаркационной линии !

Здравствуйте. Стоит продолжать с бранолидом и бы добавил обильно левомеколь под повязку не жалея. Перевязки нужно делать каждый день. Соблюдать противопролежневые мероприятия крутить человека каждые 2 часа. Либо круги либо матрац специальный. Так же помимо перевязок рекомендую курс пентоксифиллина для нормализации трофики тканей и комбелипена. Будьте здоровы
Данил, здравствуйте! Подскажите, Пентаксифилин в таблетках или в уколах принимать? И в какой дозировке? Спасибо.

Лучше конечно в уколах если есть возможность 5.0 в/в капельно на растворе натрия хлорида 250 10 суток либо таблетированно 2 3 раза в сутки 1 3 месяца.
Спасибо.Данил, а бранолинд по кругу стелить или закладывать в дырку? Пронтосан исключить вообще? Перевязывала изначально левомиколью, но от него рана хуже как-то, мокнет.

Если сами замечете лучще эффект от пронтосана лучше им и пользоваться. Бранолид поверх ра раневую поверхность стоит продолжать.

Здравствуйте. Судя по фото все довольно не плохо идёт.
Но вот удалить некрозы - чёрные ткани нужно. Это даст возможность ускорить процесс заживления.
Перевязываетесь правильно, Вам выносится похвала.
Ни в коем случае не давайте лежать на спине на этом пролежне - подкладывайте резиновый круг, либо только на боках. Каждые 40 минут менять положение тела.
А хирурга вызовите обязательно. Сами иссечь не сможете.
Ксения, здравствуйте! Вот от пронтасана корочка очень хорошо отходит и размягчается, сверху начинает стягиваться вниз. И сама дырка очень хорошо очистилась по фото даже видно, но кожа внутри дырки истончается и стала тонкой плёнкой через которую просвечиваются следующие ткани. И мне страшно, что это все дойдёт до мышечной ткани и открытой раны. Но как очищается рана мне нравится. Он её как разъедает. Не знаю оставлять пронтосан или убирать. Мнение у всех врачей разное по этому поводу я смотрю.

Глубже не пойдёт, если не травмировать это место и избегать давления.
Можно пронтосан чередовать с пеной Олазоль.
А любые некрозы лучше убирать хирургическим путем - если ткани освежить, лучше идёт регенерация. И она начинается изнутри кнаружи
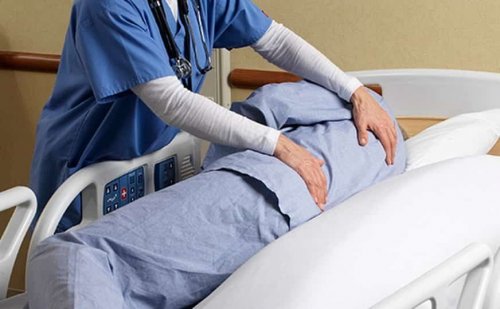
У пациентов, которые вынуждены долго лежать, нарушается кровообращение и неизбежно появляются пролежни. Капилляры, которые насыщают кровью и кислородом ткани и органы, при длительном сидении или лежании сдавливаются. Из-за этого кровообращение замедляется, а в некоторых случаях полностью останавливается.
Обычно пролежни возникают у тех людей, которые по тем или иным причинам долго находятся в лежачем положении.
Стадии пролежней
Пролежни не возникают резко, они развиваются постепенно. Сначала человек ощущает боль в местах, которые сдавливаются, они становятся красными, появляется отечность и цианоз из-за застоя венозной крови. Так развивается ишемия, но этот процесс обратим – нужно устранить причины сдавливания и воспользоваться мазью от пролежней.
Если участки тела сдавливаются долго, кожа отслаивается. Затем отмирает жировая клетчатка и появляются глубокие раны. Если проблема запущена, в углублении такой раны можно увидеть даже обнаженную кость. Рана гноится при попадании любой инфекции.
Чтобы вылечить пролежни, нужно как можно быстрее восстановить нормальный приток крови к поврежденным участкам тела. Если образовались участки некроза, поможет местное лечение: нужно высушить отмирающие ткани и следить за тем, чтобы сухой некроз не становился влажным. Влажные повязки и повязки с мазью в этот период прикладывать нельзя. Как только струп начнет отторгаться, можно использовать повязки с мазью или сделать аутодермопластику. При глубоких пролежнях возникает влажный некроз. Лечение направлено на отторжение отмерших тканей, в этом как раз и помогают мази от пролежней.
Почему возникают пролежни
Пролежни появляются из-за таких факторов:
- масса тела человека слишком большая, что и оказывает давление на ткани;
- наоборот, слишком маленький вес пациента: объем жировой и мышечной ткани настолько мал, что кости давят на кожу;
- тело трется о простыни;
- плохая личная гигиена, когда моча и кал долго контактируют с кожей;
- заболевания, при которых нарушается кровообращение в тканях (например, анемия);
- слишком чувствительная кожа;
- мало белка в организме (объем мышечной массы снижен).
Обычно пролежни появляются при совокупности нескольких перечисленных факторов. Чтобы избежать проблем, нужно проблемные участки тела у лежачего человека поддерживать в сухости и чистоте, обрабатывать кожу мазями от пролежней, часто менять положение тела, контролировать общее самочувствие и температуру. Также важно полноценное питание с достаточным количеством белка.
Как лечить пролежни
При первых признаках патологии необходима консультация врача. Если кожа не повреждена, подойдут щадящие средства. Если же целостность кожи нарушена, эти места нужно каждый день обрабатывать антисептиком. Помогут гидрогелевая повязка или мазь от пролежней.
В запущенных случаях потребуется очистка раны, которую может сделать только специалист. Для профилактики инфицирования потребуется повязка со специальным средством. Если из раны выделяется жидкость, нужна будет впитывающая повязка.
ВАЖНО! Пролежни – опасное состояние, поэтому не используйте для их лечения народные методы, часто они только усугубляют проблему.
Не используйте мыло с антибактериальным эффектом – оно уничтожает не только вредные бактерии, но и полезные – кожа теряет местный иммунитет и становится незащищенной.
Средства на спирте (камфорный спирт, лосьон) можно применять лишь тем, у кого кожа жирная. Нельзя тереть кожу при мытье, поэтому используйте мягкие губки, чтобы не травмировать эпидермис. Просушивайте кожу промакивающими движениями. Важны также воздушные ванны, чтобы кожа «подышала».
Если лечить пролежни неправильно, ситуация может быстро усугубиться. Если есть нарывы и свищи, возрастает риск сепсиса.
Сегодня в аптеке продается множество средств от пролежней – даже при самой запущенной стадии мази от пролежней способны заживить раны на теле.
Топ-10 лучших мазей от пролежней
Мы составили рейтинг эффективных и безопасных средств от пролежней, которые можно применять как для профилактики, так и для лечения ран. Мы учли рекомендации врачей и отзывы пациентов, котрым помогли эти препараты.
Декспантенол
Эта мазь на основе декспантенола показана как для лечения начальных проявлений пролежней, когда еще нет инфицирования ран, так и для завершения терапии, когда нужно снять отечность, воспаление и красноту. «Декспантенол» ускоряет заживление, защищает от сухости. Применять мазь от пролежней нужно обычно один раз день: препарат отлично заживляет раны на начальных стадиях. У этого препарата невысокая цена, качество не уступает дорогим аналогам. Единственный минус – купить «Декспантенол» можно не в каждой аптеке.
Декспантенол
АО "Татхимфармпрепараты", Россия
Декспантенол – лекарственный препарат для наружного применения, обладающий регенерирующим и метаболическим действием, а также некоторым противовоспалительным эффектом. Декспантенол – витамин группы В, производное пантотеновой кислоты. В тканях декспантенол превращается в пантотеновую кислоту, являющуюся частью коэнзима А. В составе коэнзима А пантотеновая кислота принимает участие в процессах ацетилирования, липидном и углеводном обмене, образовании ацетилхолина, порфиринов и кортикостероидов.
Нафтадерм
Это одна из самых натуральных мазей от пролежней, в ее составе – очищенная нафталанская нефть (полностью натуральный продукт). Купить «Нафтадерм» можно в виде жидкой мази или линимента. Назначают этот препарат при многих проблемах, в том числе – при пролежнях. Средство комплексного действия, поэтому отлично снимает зуд и воспаление, заживляет и дезинфицирует рану. У мази специфический запах и она может пачкать постель, но отзывы о ней почти все положительные.
Нафтадерм
Retinoidyi FNPP, Россия
-псориаз;- экзема; -нейродермит; -себорея; -розовый лишай; -фурункулы; -сикоз; -пиодермия; -почесуха; -раны; -пролежни; -плохо заживающие язвы; -рожистое воспаление.

Многие сталкивались с такой неприятностью, как ссадины, порезы или глубокие раны. Бывает, что рана долго не заживает и это доставляет серьезный дискомфорт. Чтобы рана не загноилась и быстрее затянулась, существуют специальные мази, регенерирующие кожу. Мы расскажем о лучших ранозаживляющих мазях.
Есть несколько этапов заживления раны:
- начальный (воспаление раны);
- промежуточный (на поверхности раны появляется грануляционная ткань);
- конечная фаза (формируется рубец).
Что учитывать при выборе ранозаживляющей мази
- Вид раны. Если это укус насекомого, порез ножом на природе, лучше сразу обратиться к врачу, чтобы избежать осложнений.
- Тип кожи. Если у вас сухая кожа, лучше не использовать подсушивающие мази (например, салициловую). С осторожностью подбирайте мазь для жирной кожи, чтобы не было закупорки пор.
- Место поражения. Если вы поранили не кожу, а слизистую, для лечения выбирайте специальные ранозаживляющие средства для слизистых.
- Площадь раны. Если площадь повреждения большая, лучше выбрать аэрозоль, если рана небольшая – подойдет крем или мазь.
- Возможные осложнения. Если рана воспалилась, выбирайте мази с антибиотиками, гепарином и анальгетиками. Если в ране есть гной, используйте бактерицидные ранозаживляющие средства.
- Стадии заживления. Стадия воспаления сопровождается кровоточивостью и болью, поэтому выбирайте антисептики, антибиотики и препараты для вытягивания гноя (если в этом есть необходимость). На этапе заживления используйте мази для регенерации кожи.
- Аллергические реакции. Если вы склонны к аллергии, тщательно изучайте состав мази, чтобы избежать нежелательных реакций на препарат.
- Возраст и состояние пациента. Гормональные мази и средства с антибиотиками нельзя применять при беременности и кормлении грудью. Опять же, с осторожностью применяются ранозаживляющие мази у аллергиков.

Типы ранозаживляющих мазей
Перед покупкой мази для заживления раны поинтересуйтесь, для чего именно она предназначена:
- обеззараживающая – защищает от попадания в организм инфекции, предназначена для обработки царапин, ссадин, порезов и трещин кожи;
- мазь с антибиотиком – необходима для обработки воспаленных ран, часто – при наличии гноя, язв, кровоточащих ран, эрозий, ожогов, послеоперационных швов;
- регенерирующая – такая мазь поможет быстрее зажить ссадинам и обморожениям;
- подсушивающая – подходит для лечения мокнущих ран, гнойных воспалений, ран во рту.
Важное о ранах
- Рана заживает благодаря сложному процессу, происходящему в организме. Это слаженная работа иммунной, эндокринной, кровеносной, ферментной систем. Чтобы рана быстрее зажила, можно помочь организму – принимайте витамины С, В6 и В12 (либо пропейте витаминный комплекс). Если у вас глубокая рана, это поможет быстрее восстановиться.
- Если в течение суток после получения раны она не подсушивается, кожа вокруг раны покрасневшая, горячая, обязательно посетите врача. Возможно, вам придется пропить антибиотики или использовать их местно.
- Многие люди делают ошибку – заливают рану йодом или зеленкой. Этого ни в коем случае делать нельзя, ведь такие препараты предназначены для обработки краев раны. Йод и зеленка могут усугубить ситуацию и спровоцировать химический ожог. Саму рану можно обработать перекисью или хлоргексидином.
- Механические, термические и химические раны предполагают разное лечение. Самостоятельное лечение допустимо лишь в случае механической травмы с небольшой раневой поверхностью. В остальных случаях нужно обязательно обратиться к врачу.

Самые эффективные ранозаживляющие мази
Мы сделали подборку из 11 лучших мазей для заживления ран с учетом типа повреждения. В этом списке – ранозаживляющие мази для регенерации, с антибиотиком, подсушивающие, антисептические, противовоспалительные и широкого спектра действия. Эти средства одобрены врачами и имеют много позитивных отзывов тех, кто ими пользовался.
Актовегин
«Актовегин» ‒ это ранозаживляющая мазь комплексного действия. Главная задача препарата – уничтожение бактерий и регенерация тканей. Купить «Актовегин» можно в форме мази, таблеток или инъекций. В составе препарата: депротеинизированный гемодериват крови телят, повидон. «Актовегин» повышает концентрацию аминокислот в крови и помогает заживанию даже застарелых ран, которые долго не затягивались. Мазь «Актовегин» недорогая, ее хватает надолго, среди минусов – список побочных эффектов, с которыми нужно обязательно ознакомиться.
Актовегин
Nycomed, Швейцария; Takeda, Япония; Kusum Healthcare Pvt. Ltd., Индия
Актовегин активирует клеточный метаболизм (обмен веществ) путем увеличения транспорта и накопления глюкозы и кислорода, усиливая их внутриклеточную утилизацию. Эти процессы приводят к ускорению метаболизма АТФ (аденозинтрифосфорной кислоты) и повышению энергетических ресурсов клетки.
Метилурацил
Отличная мазь с нестероидным антисептиком для лечения мокнущих и гнойных ран. Активные вещества препарата: метилурацил и мирамистин. Благодаря мази «Метилурацил» стимулируется выработка коллагена, клетки кожи восстанавливаются, снимается воспаление. Если вы длительно применяете эту ранозаживляющую мазь, а эффект слабый, лучше обратиться к врачу. Перед нанесением мази рану необходимо очистить от гноя и отмерших тканей. Купить «Метилурацил» можно недорого практически в любой аптеке, мазь подходит для глубоких ран, ее можно применять с самого рождения.
Метилурациловая мазь
ОАО "Нижфарм", Россия
Метилурациловая мазь обладает анаболической активностью. Нормализуя нуклеиновый обмен, ускоряет процессы клеточной регенерации в ранах, ускоряя рост и грануляционное созревание ткани и эпителизацию. При местном нанесении на рану обладает фотопротекторными свойствами.
Банеоцин
Мазь «Банеоцин» работает как антисептик и имеет заживляющее действие. Купить «Банеоцин» можно как в форме мази (чтобы рана лучше заживала), так и в виде порошка (наносить его можно сразу же после травмирования). В составе препарата – два антибиотика: бацитрацин и неомицин. «Банеоцин» снимает воспаление ран, а также подходит для лечения гнойничковых высыпаний. Мазь помогает в борьбе с пупочной инфекцией у новорожденных, а также показана для лечения диабетикам. Среди противопоказаний: нельзя применять на слизистых, при большой площади повреждения, на фоне лечения другими антибиотиками, при почечной недостаточности. Среди минусов – высокая цена и список противопоказаний.
Банеоцин
Sandoz (Сандоз), Германия
Инфекционно-воспалительные заболевания кожи, вызванные чувствительными к препарату микроорганизмами: — бактериальные инфекции кожи ограниченной распространенности, в т.ч. мокнущее контагиозное импетиго, инфицированные трофические язвы нижних конечностей, инфицированная экзема, бактериальный пеленочный дерматит, вторичная бактериальная инфекция при заболеваниях, вызванных Herpes simplex, Varicella zoster (в т.ч. инфицирование везикул при ветряной оспе); —профилактика пупочной инфекции у новорожденных; — профилактика инфекции после хирургических (дерматологических) процедур: для дополнительного лечения в послеоперационном периоде (после иссечения тканей, каутеризации, эпизиотомии, лечения трещин, разрыва промежности, мокнущих ран и швов).
Левомеколь
Действующие вещества мази для ран «Левомеколь» – диоксометилтетрагидропиримидин (метилурацил) и хлорамфеникол. Первый компонент уничтожает большинство бактерий, второй – повышает клеточный иммунитет. «Левомеколь» наносят тонким слоем на очищенную и продезинфицированную рану, сверху накладывают стерильную повязку. Применять мазь нужно три-четыре раза в день до полного заживления. «Левомеколь» подходит для лечения как незначительных порезов, так и для мокнущих, гнойных и термических ран, которые долго заживают. Врачи назначают мазь «Левомеколь» в послеоперационный период, чтобы быстрее срастались рубцы. Купить «Левомеколь» можно без рецепта, цена у препарата бюджетная. Среди минусов – наличие антибиотика в составе (а это – дополнительные противопоказания), не совсем удобное нанесение, у некоторых пациентов возможна непереносимость компонентов препарата.
Левомеколь
ОАО "Нижфарм", Россия
Мазь, которая имеет противомикробный, противовоспалительный, подсушивающий эффект и применяется при: Гнойные раны (в т.ч. инфицированные смешанной микрофлорой) в первой (гнойно-некротической) фазе раневого процесса.
Диоксидин
Эта мазь подходит для лечения пролежней, мокнущих ожоговых ран. Действующее вещество препарата – гидроксиметилхиноксалиндиоксид (антибиотик). «Диоксидин» снимает воспаление, уничтожает патогенные бактерии (даже самые устойчивые), способствует заживлению ран, которые долго не затягиваются. Наносят мазь на очищенную от гноя и отмерших частиц рану. Препарат можно применять в комплексе с другими лекарствами, у него длительный срок годности. Среди минусов – продажа только по рецепту и применение у пациентов старше 18 лет.
Диоксидин
ОАО "Нижфарм", Россия; ПАО "Биосинтез", Россия; Новосибхимфарм ОАО, Россия
Антибактериальный бактерицидный препарат широкого спектра действия. Гнойные бактериальные инфекции, вызванные чувствительной микрофлорой при неэффективности других химиотерапевтических средств или их плохой переносимости. Наружное применение — поверхностные и глубокие раны различной локализации; — длительно незаживающие раны и трофические язвы; — флегмоны мягких тканей; — инфицированные ожоги; — гнойные раны при остеомиелитах. Внутриполостное введение — гнойные процессы в грудной и брюшной полости; — при гнойных плевритах, эмпиемах плевры, абсцессах легкого, перитонитах, циститах, ранах с наличием глубоких гнойных полостей (абсцессы мягких тканей, флегмоны тазовой клетчатки, послеоперационные раны мочевых и желчевыводящих путей, гнойный мастит). Обработка ожоговых и гнойно-некротических ран способствует более быстрому очищению раневой поверхности, стимулирует репаративную регенерацию и краевую эпителизацию и благоприятно влияет на течение раневого процесса.
Читайте также:

