Что такое гранулема послеоперационного рубца молочной железы
Обновлено: 26.04.2024
Сафронова О.Б., Савельева С.Г.
Трудность дифференциальной диагностики гранулем и рецидивов рака молочной железы в области рубца после операций на молочной железе.
СПб, Городской Клинический Онкологический Диспансер
После оперативных вмешательств на молочной железе возникают различные послеоперационные осложнения, которые зависят от вида хирургического вмешательства и различаются по срокам их возникновения. Выбор тактики ведения пациентов с осложнениями во многом зависит от заключения диагноста, что заставляет обратить внимание лучевых специалистов на необходимость тщательной оценки выявляемых изменений.
Определение достоверных диагностических признаков гранулем в области послеоперационного рубца, возникающих у больных после выполнения секторальных, радикальных секторальных резекций и радикальных мастэктомий и их дифференциальная диагностика с рецидивами опухолевого процесса.
Оценка области послеоперационных рубцов с помощью маммографического метода (после СР и РСР молочной железы) и ультразвукового метода исследования в режиме серой шкалы, с использованием ЦДК, ЭДК, эастографического модуля. Исследования проводились на рентгеновском маммографе Philips , ультразвуковых аппаратах Siemens и Hitachi , датчиками частотой от 5 до 13 МГц. Размеры новообразований варьировали от 5 мм до 15 мм .
В городском клиническом онкологическом диспансере Санкт-Петербурга ежегодно наблюдается значительное количество женщин, которым как один из этапов лечения были выполнены различные виды оперативных вмешатель ств пр и заболевании молочной железы. Нередко в практической работе мы сталкиваемся с такими видами промежуточных и поздних послеоперационных осложнений как гранулемы. Сложность дифференциальной диагностики гранулем, рубцовых изменений и рецидивов требует тщательного и аккуратного подхода со стороны выполняющего исследование лучевого диагноста для исключения прогрессирования патологического процесса.
Достоверными рентгенологическими признаками местного рецидива (при органосохраняющих операциях) по МГ можно считать: выявление нового узла или участка с тяжистыми контурами в области рубца или другом квадранте оперированной молочной железы; появление скоплений микрокальцинатов в ткани молочных желез. Достоверными эхографическими признаками местного рецидива можно считать появление гипоэхогенного , вертикально ориентированного образования с эффектом дистального затухания эхосигнала, гипоэхогенного участка с нечеткими «размытыми контурами», округлого образования с четкими контурами солидно – неоднородной структуры. При этом использование ЦДК и ЭДК малоинформативно . Расположение рецидивов как правило поверхностное и в большинстве случаев не далее 3 см от послеоперационного рубца.
Достоверными рентгенологическими признаками гранулем (при органосохраняющих операциях) по МГ можно считать: выявление округлого четко очерченного образования с ровными контурами вблизи зоны послеоперационного рубца, нередко частичное или полное обызвествление этих образований. Достоверными эхографическими признаками гранулем можно считать появление гипоэхогенного округлого образования с четкими ровными контурами, которое в случае обызвествления сопровождается резко выраженным эффектом дистального затухания эхосигнала. При этом использование ЦДК и ЭДК малоинформативно . Расположение гранулем, как правило, в непосредственной близости от рубца либо подкожно (после РМЭ) или же не глубже 2 см от поверхности кожи (после СР и РСР).
Использование эластографического модуля было недостаточно информативным в дифференциальной диагностике гранулем и рецидивов что обусловлено их морфологическими характеристиками.
Методы лучевой диагностики высокоинформативны в оценке состояния оперированных молочных желез. Для верификации рецидива или же в диагностически неясных случаях используется пункционная биопсия.
Комплексное использование методов лучевой диагностики с высокой долей достоверности позволяет предположить морфологию изменений выявляемых в области послеоперационных рубцов.
Гранулематозный процесс в молочной железе происходит по разным причинам. Вот некоторые из них:
Как распознать на начальном этапе?
Заболевание в начальной стадии протекает бессимптомно. ГМЖ в этот период диагностируется с помощью пальпации груди. Многие врачи рекомендуют женщинам регулярно проводить пальцевое ощупывание молочной железы. В случае обнаружения малейших признаков уплотнения тканей, женщина должна незамедлительно пройти консультацию у врача-маммолога для исключения признаков ракового новообразования.
Постепенное развитие гранулематозного процесса сопровождается такими симптомами:
- Приступы самопроизвольной боли, которые имеют тенденцию к постепенному нарастанию интенсивности.
- Ощущение тяжести в области груди.
- Общее недомогание и быстрая утомляемость.
Анализы и обследования, которые нужно пройти перед лечением
Окончательный диагноз пациенткам с данной патологией устанавливается по результатам таких обследований:
- Ультразвуковое исследование — методика позволяет уточнить размер и локализацию патологических уплотнений.
- Маммография — рентгенологическое обследование выявляет точную форму и структуру доброкачественного новообразования.
- Анализ крови на онкомаркеры — эта методика необходима для дифференциации гранулематозного процесса и онкологического поражения.
- Тонкоигольная биопсия. ГМЖ нередко схожа с раковой опухолью. В таких случаях пациентке проводится пункция содержимого патологической капсулы и гистологический анализ биоптата.
Современные методы и способы лечения
Гранулематозное поражение груди у женщин начинают лечить только после исключения онкологической природы патологии. Выбор метода терапии зависит от причины образования гранулемы.
Так, если заболевание вызвано длительным ношением силиконового имплантата, то врач, в первую очередь, рекомендует провести его удаление или замену.
В медицинской практике лечение гранулематоза осуществляется с помощью таких методик:
Женщинам при этом назначают курс приема антибиотиков, кортикостероидных препаратов, иммуномодуляторов и витаминов. Целью такого лечения считается устранение отдельных признаков воспаления и активизация сопротивляемости организма.
Радикальное вмешательство осуществляется под местной анестезией или общим наркозом. Перед операцией врачи в обязательном порядке выясняют наличие у больной аллергической реакции на обезболивающие препараты. Во время операции хирург иссекает гранулематозную ткань и зашивает постоперационную рану.
К инновационным технологиям лечения следует отнести:
- Криотерапию, при которой гранулема молочной железы удаляется методом глубокого замораживания жидким азотом.
- Лазеротерапию — в таком случае лечение основывается на разрушительном воздействии лазерного луча.
- Диатермокоагуляцию — пациентам с одиночными гранулемами небольших размеров врачи рекомендуют пройти процедуру иссечения новообразования с помощью электрического тока.
Большинство ведущих специалистов применяют выжидательную методику терапии, которая заключается в последовательном проведении консервативной, малоинвазивной и хирургической технологии лечения.
Гранулема молочной железы после операции
Достаточно частым осложнением хирургической операции на тканях грудной железы считается образование гранулемы. В таких случаях пациенты обнаруживают небольшие узлы в области шва. Очень часто развитие болезни при этом связано с реакцией организма на шовный материал.
После самостоятельного выявления такого узла пациент должен действовать в таком порядке:
- Обратиться за консультацией к врачу-онкологу. Во время первичного визита специалист проводит пальпацию патологического уплотнения.
- Пройти ультразвуковое исследование.
- При наличии у врача подозрения на онкологическое происхождение уплотнений груди, женщине проводится биопсия. На основании гистологического анализа врачи устанавливают окончательный диагноз.
К каким осложнения и последствиям может привести?
Основные осложнения гранулематозного процесса:
- Образование кисты. Гранулема груди, после увеличения своего размера, становиться кистой. Это полое новообразование мягких тканей груди, диаметр которого превышает 5-7 мм. Киста наполнена кровянистым содержимым.
- Нагноение гранулематозного узла, что требует незамедлительного хирургического вмешательства. Гнойное воспаление гранулемы вызывает резкое повышение температуры тела и отек мягких тканей.
Переходит ли в рак?
ГМЖ, как правило, не является предраковым состоянием. Поэтому, это заболевание не способно трансформироваться в раковую опухоль.
Основная опасность заключается в схожести клинической картины гранулемы и раковой опухоли на начальной стадии. Ранний рак грудной железы также протекает бессимптомно и не вызывает никаких субъективных жалоб. Отличить злокачественное новообразование от гранулемы можно только по результатам ультразвукового исследования и биопсии.
Прогноз
Гранулематозный процесс считается доброкачественным поражением, что обуславливает благоприятный исход заболевания. Консервативное и хирургическое лечение патологии, как правило, заканчивается полноценным выздоровлением пациента. Немногочисленные летальные исходы объясняются ложной диагностикой, когда ошибочно злокачественное новообразование воспринимается как гранулема молочной железы.
Олеогранулема молочной железы – редкое осложнение оперативных вмешательств в виде локального уплотнения тканей в зоне рубца. Часто ему не придают должного значения, считая нормой и преходящим явлением после операции на груди. В итоге теряется время, в течение которого болезнь прогрессирует, развиваются осложнения, возникает необходимость повторного вмешательства с удалением патологического очага.

Что такое олеогранулема, как образуется
Молочная железа содержит жировую ткань, расположенную между железистыми дольками, большое ее количество располагается на периферии, ближе к коже. Именно она в наибольшей степени травмируется во время различных операций на груди, повреждаются идущие в ней сосуды, попадает инфекция.
Все это приводит ко включению защитного механизма – ответной реакции жировых клеток, развивается реактивное воспаление, усиливается приток крови и тканевой жидкости. Поврежденные клетки погибают, на их месте развивается плотная рубцовая ткань из междольковых перегородок.
В итоге постепенно образуется плотный узел в области послеоперационного рубца, который принимают за опухоль, но она таковой не является, а представляет собой инфильтрат из грануляций и фиброзной ткани, образующийся с целью защиты и возмещения дефекта после повреждения.
Олеогранулема по-другому называется липогранулема или стеатогранулема. Это все одно и то же.
Гранулема может быть следствием любого хирургического вмешательства – по поводу фиброаденомы, кисты, раковой опухоли, после подтяжки и увеличения груди, образоваться в зоне сдавливающих ткани имплантов. Она не содержит опухолевых клеток, не переходит в рак, но, если не остановить ее прогрессирование, может доставить много проблем из-за развития осложнений.
Клинические признаки
С момента появления некоторое время уплотнение бывает небольших размеров, не доставляет жалоб. По мере развития оно увеличивается, становится более твердым, появляются такие симптомы:
- боль в области узла;
- чувство дискомфорта, тяжести в груди;
- деформация железы – втяжение кожи по типу лимонной корки, смещение соска;
- увеличение подмышечных, надключичных, шейных лимфоузлов;
- симптомы общего характера – повышение температуры тела, общая слабость.
При запущенном процессе внутри инфильтрата образуются участки некроза, гнойные полости, формируется абсцесс. На коже груди могут появиться изъязвления и свищи с отхождением гноя, если имеется абсцесс.
Методы диагностики
Гранулематозный инфильтрат очень напоминает проявления рака молочной железы – и плотность, и деформация груди, и «лимонная корка» на коже, и увеличение лимфатических узлов. Поэтому только внешние признаки не дают основания для установления диагноза. В первую очередь женщину направляют на УЗИ молочных желез, назначают ряд дополнительных исследований:
- маммографию, которая определяет точное расположение и размеры очага;
- пункционную биопсию – взятие участка ткани инфильтрата на гистологическое исследование;
- анализ крови на наличие онкологических маркеров рака груди;
- клинический анализ крови, в котором отражается воспалительный процесс при гранулеме.
Гистологическому исследованию также подлежат увеличенные лимфоузлы, в них могут быть метастатические раковые клетки или явления воспалительного разрастания ткани.

В сложных диагностических случаях применяют более точные диагностические методы – МРТ (магнитно-резонансную томографию), ПЭТ (позитронно-эмиссионную томографию), ЦДК (цветное дуплексное картирование, сочетающее ультразвук с исследованием сосудов). Для выбора методов лечения полученные результаты исследований играют решающую роль.
Как лечат олеогранулему
При выявлении стеатогранулемы от ее характера и клинических проявлений зависит врачебная тактика. Применяют два основных метода лечения:
Консервативные меры назначают только в самом начале развития инфильтрата, когда есть возможность снять воспаление, повысить иммунитет, улучшить обменные процессы, кровообращение и рассчитывать на рассасывание очага уплотнения. Назначают антибиотики, иммуномодуляторы, поливитамины, кортикостероидные гормоны.
В случае неэффективности медикаментозной терапии, наличия гнойного воспаления, свищей показано вскрытие, удаление образования. Обычно выполняют наименее травматичную операцию – секторальную резекцию железы.
Применяются и альтернативные методы – криотерапию (разрушение холодом), радиочастотную коагуляцию, лазеротерапию. Они хорошо дополняют медикаментозное лечение при отсутствии гнойного воспаления.
Что будет, если не удалить гранулему
Если не лечить и не удалять гранулематозное уплотнение в груди, из-за гибели жировых клеток образуются полости – кисты, которые постепенно увеличиваются и могут достигать больших размеров, сдавливая здоровую ткань. Кисты склонны к нагноению, образованию абсцесса, возможно развитие гнойно-септических осложнений. В целом же прогноз для здоровья и жизни вполне благоприятный, если ситуация находится под врачебным контролем.
Любое уплотнение в груди после хирургического вмешательства может указывать на развитие в молочной железе олеогранулемы. Необходимо как можно раньше обратиться к специалисту – маммологу или хирургу, пройти диагностическое обследование и лечение, когда оно максимально эффективно.
Видео


* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Что такое олеогранулема молочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соловьевой Анны Андреевны, пластического хирурга со стажем в 11 лет.
Над статьей доктора Соловьевой Анны Андреевны работали литературный редактор Маргарита Тихонова , научный редактор Маргарита Торосян и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Олеогранулёма — это безболезненное уплотнение в груди. Оно возникает как ответная реакция организма на введение силикона и маслянистых веществ в молочную железу. Со временем такая гранулёма перерастает в язву, имитирующую рак груди. Причём внешние признаки изменений могут появиться спустя годы после инъекции.
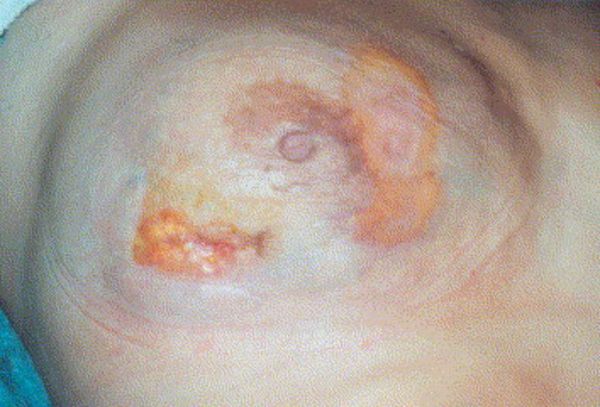
Чтобы улучшить внешний вид груди, женщины и мужчины подкожно вводят парафин, вазелин, растительные масла, жидкий вазелин (минеральное масло), водный шерстяной жир — ланолин, пчелиный воск и кунжутное масло, иногда объединяя его с анаболическими стероидами [1] . Все эти вещества могут привести к развитию олеогранулёмы.
В 2009 году канадские учёные выделили четыре основные исторические эпохи увеличения груди с помощью инъекционных материалов:
- 1899-1914 — парафин;
- 1915-1943 — различные масла;
- 1944-1991 — жидкий силикон;
- 1988 и по настоящее время — гидрофильный полиакриламидный гидрогель [20] .
Гидрофильный полиакриламидный гидрогель (HPAMG) разработан в конце 1980-х годов. До недавнего времени он считался безопасным и эффективным веществом для инъекций в мягкие ткани [24] . Но со временем выяснилось, что введение HPAMG в грудь вызывает серьёзные отдалённые осложнения: миграцию химического вещества в другие части тела, развитие инфекции, смещение долек молочной железы, атрофию и некроз тканей [25] . Эти осложнения могут развиться в течение нескольких месяцев или лет после инъекции.
Несмотря на это, HPAMG до сих пор широко используется в Китае и Иране [23] . Но большинство аккредитованных специалистов не сталкиваются с этим гелем в своей практике.
Примечание редакции: олеогранулёма, как реакция на введение масел или силикона, встречается крайне редко. Чаще этим термином обозначают отмирание жировой клетчатки с последующим рубцеванием. Возникает этот процесс по различным причинам, например при попадании любого инородного тела в грудь: имплантатов или нерассасывающегося шовного материала [31] [32] . Он может начаться даже без внедрения инородного тела, например после травмы, мастита или лучевой терапии. Поэтому в разных источниках указывают разные причины развития олеогранулёмы. Но независимо от причины, симптомы болезни схожи.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы олеогранулемы молочной железы
Олеогранулёма представляет собой твёрдый участок фиброзно-жировой ткани, не всегда болезненный. Внешне может проявляться в виде твёрдых припухлостей, язв и свищей — патологических ходов, через которые гель, воспалительный экссудат или гной прорываются наружу.
Симметричное распределение олеогранулёмы встречается очень редко [5] . Обычно края повреждённого участка неровные, чёткой границы между нормальной и аномальной тканью нет.
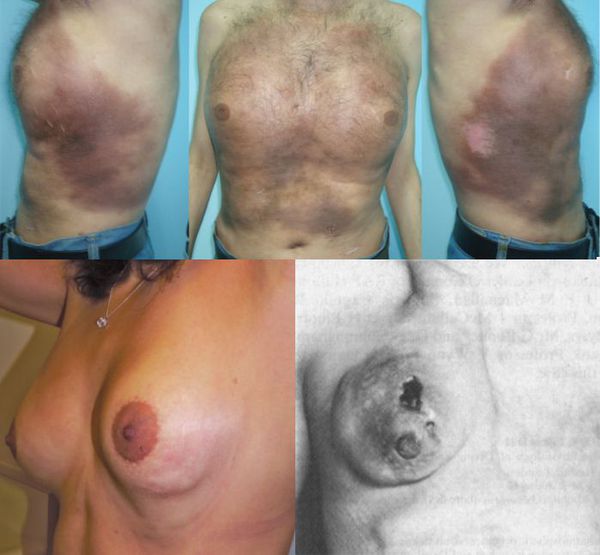
Часто пациенты с олеогранулёмой обращаются к врачу только при появлении серьёзных клинических признаков: сильной боли в груди, длительной высокой температуры, миграции введённого вещества в другие части тела, трофических, гнойно-некротических язвах и панникулите — воспалении жировой ткани.
Большинство пациентов ошибочно связывают эти симптомы с развитием рака молочной железы. Чаще они жалуются на бугристое уплотнение молочных желёз (93 %), боль (86 %), поражение кожи (36 %) и выделения из сосков (7 %) [3] [4] . Иногда шелушится кожа [1] .
Сосок, как правило, не повреждается, но под ним встречаются инфильтраты — скопление воспалительной жидкости. Это явление может быть ошибочно диагностировано как злокачественное поражение.
В некоторых случаях увеличиваются лимфоузлы, воспаляются лимфатические сосуды, уплотняется и деформируется грудь, образуются абсцессы. Эти изменения могут стать опасными для жизни из-за вторичного сепсиса [6] .
Патогенез олеогранулемы молочной железы
После введения силиконы распространяются в тканях в виде масляных капель. На проникновение такого инородного тела организм реагирует выбросом иммунных клеток — макрофагов. Они окружают силиконы, но уничтожить инородное тело у них не получается: из-за своего размера маслянистые капли плохо поддаются разрушающему воздействию иммунных клеток. Вместо этого макрофаги сливаются между собой, образуя гигантские клетки. Таким образом введённый гель отграничивается от здоровой ткани.
Постепенно гигантские клетки начинают разрушаться, что приводит к хроническому воспалению. Ткани молочной железы пропитываются лимфоцитами — другими клетками иммунной системы. Фибробласты начинают активно вырабатывать вещества, которые образуют фиброзную ткань. Эта ткань представляет собой тонкую капсулу, внутри которой содержится много гигантских клеток с инородным телом.
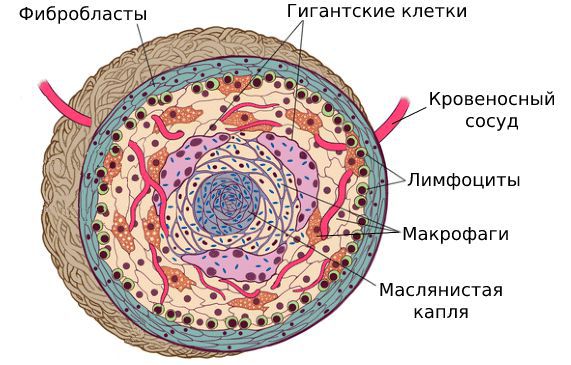
В дальнейшем сформированная капсула с введённым гелем обрастает тяжами из соединительной ткани. Эти тканевые "жгутики" в основном состоят из фибробластов, коллагеновых волокон и единичных макрофагов. Мышечные волокна в области такой капсулы частично или полностью атрофируются. Часть из них заменяются соединительнотканными тяжами.
Свободная от тяжей капсула может мигрировать в дерму и блокировать кожную лимфатическую систему. В результате на коже появляется "апельсиновая корка", которая внешне похожа на воспалительный рак молочной железы [12] [16] .
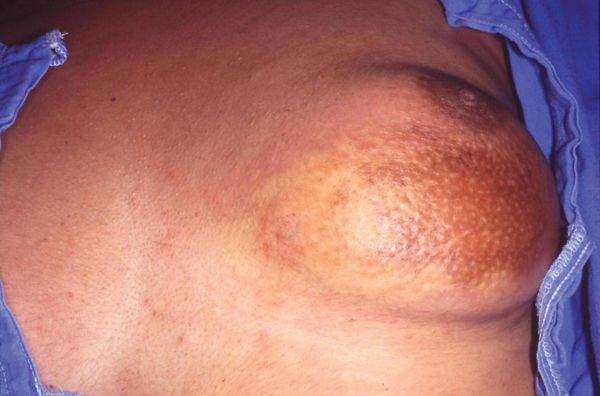
Со временем введённое маслянистое вещество обезвоживается и распадается на мелкие хлопьевидные комки. Соединительнотканные тяжи глубоко внедряются в такие комки. Силикон попадает в протоки молочной железы.
На завершающем этапе развивается некроз жировой или железистой ткани, которая располагается рядом с местом введения вещества. Происходит гнойное расплавление тканей молочной железы. Иногда гель прорывается в область большой грудной мышцы.
Классификация и стадии развития олеогранулемы молочной железы
Российский хирург А. А. Адамян вместе со своими коллегами разделил течение болезни на два основных периода:
- Латентный период , т. е. период отсутствия симптомов. Может длиться от 2 до 25 лет [2] . Жалоб нет, контуры молочной железы в норме, эстетический эффект удовлетворительный, уплотнения в тканях железы при пальпации отсутствуют.
- Период клинических проявлений:
- Эстетические изменения . К онтур молочной железы ме няется, при пальпации можно обнаружить один или несколько плотных узлов в груди , боль при этом отсутствует.
- Анатомические изменения . Периодически возникает боль и дискомфорт в области молочной железы, меняется форма груди, капсулы с введённым гелем обнаруживаются не только в молочной железе, но и в близлежащих областях: подмышечной впадине и грудной стенке. На ощупь узлы плотные, умеренно болезненные.
- Патологические изменения[30] .
Период патологических изменений А. А. Адамян разделил на четыре стадии:
- Стадия гранулематозного асептического воспаления . Объём молочной железы или отдельной капсулы с гелем увеличивается, грудь становится болезненной, узлы — плотными. Температура может повыситься до 37,1-38,0 °C.
- Стадия формирования сером — скоплений тканевой жидкости. Молочная железа краснеет, становится больше и плотнее, появляется чувство тяжести в груди. Кожа над капсулами истончается. Температура тела повышается до 37,1-38,0 °C, возможно чувство недомогания.
- Стадия абсцедирования — локального гнойного воспаления. Грудь становится красной, увеличивается, отекает. Повышение температуры тела сопровождается чувством недомогания и ознобом. Образовавшиеся абсцессы могут вскрыться с формированием свища, через который скопившаяся жидкость выйдет наружу. При пальпации ощущаются участки размягчения и флюктуации — ощущения под кожей полости с жидкостью.
- Стадия формирования флегмоны — скопления гноя. В отличии от абсцесса, у флегмоны нет чётких границ. Развивается она при проникновении бактериальной флоры. Сопровождается тяжёлым течением. Гнойно-некротический процесс распространяется по всей молочной железе и за её пределы.
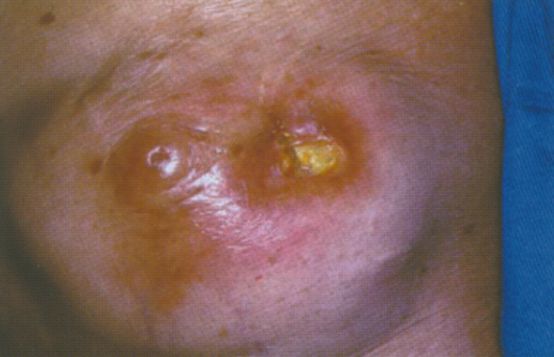
Осложнения олеогранулемы молочной железы
Хирурги из Канады разделили осложнения олеогранулёмы молочных желёз на две основные группы [20] .
К первой группе учёные отнесли множественные и/или болезненные комки в груди . Это и есть гранулёмы, но они отличаются яркой воспалительной реакцией. Такие комки могут возникнуть уже через два года или спустя 10-15 лет после инъекции [26] [27] .
Ко второй группе исследователи отнесли более тяжёлые осложнения — воспаление кожи и распад олеогранулём . По мере внедрения силикона в дерму и эпидермис нарушается кровообращение кожи в области груди: от мелкой телеангиоэктазии до некроза, хронического целлюлита и панникулита до образования абсцесса. Если инъекция была нестерильной, может развиться острый гнойный панникулит [1] .
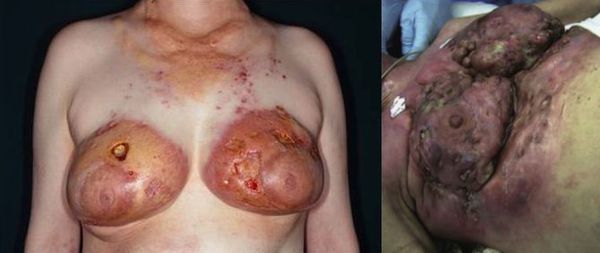
Чтобы уменьшить или отсрочить воспалительную реакцию, многие пациенты вводят в грудь кортизон, но это ещё больше осложняет клиническую картину.
После образования свищей лечить пациента с олеогранулёмой становится гораздо сложнее. Единственным выходом из таких ситуаций становится обширная операция.
Миграция филлера , т. е. введённого препарата, как правило, происходит в брюшную стенку и наружные половые органы [10] [11] [16] , надключичные мягкие ткани, а также по лимфатической системе в подмышечную впадину и переднее средостение [17] .
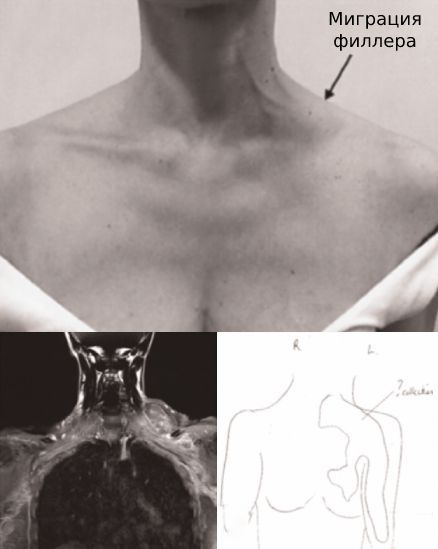
Ко вторичным осложнениям, связанным с миграцией филлера, относят пневмонию и закупорку лёгочной артерии силиконовым эмболом. Эти осложнения обычно возникают через несколько дней после инъекции. Под воздействием силиконовых эмболов развивается дыхательная недостаточность, которая может закончиться смертью.
Олеогранулематозный мастит бывает гнойным и негнойным, поверхностным и распространённым. На начальных этапах у больных развивается язвенное поражение молочной железы или грудной стенки. Это поражение сопровождается увеличением подмышечных лимфоузлов.
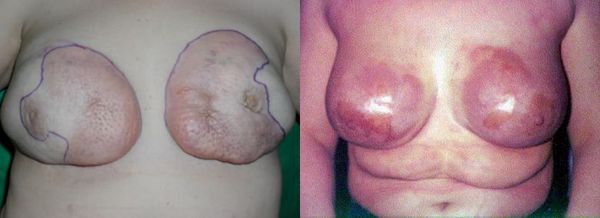
Объективных доказательств того, что жидкая силиконовая мастопатия вызывает рак молочной железы, нет. Но как показывают наблюдения, в некоторых случаях после инъекций силикона в груди обнаруживали не только олеогранулёмы, но и различные виды злокачественных образований: карциному, аденокарциному и плоскоклеточный рак [12] [13] [14] . Вероятно, развитие этих опухолей связано с длительным воспалительным процессом [13] .
Диагностика олеогранулемы молочной железы
Основная задача диагностики: отличить олеогранулёму от других патологий, особенно онкозаболеваний. Это позволит подобрать правильную тактику лечения.
Для начала нужно собрать всю важную информацию о пациенте: есть ли у него вредные привычки, аутоиммунные заболевания или сахарный диабет, когда сделана инъекция препарата, была ли перед этим операция на груди. Но иногда пациенты умалчивают о сделанной инъекции. Поэтому наиболее важным этапом диагностики является инструментальное обследование [1] .
УЗИ выявляет округлые затемнения в молочной железе или большой грудной мышце. Эти затемнения указывают на скопления введённого геля. Также УЗИ позволяет определить фазу патологических изменений, например обнаружить абсцесс. На стадии абсцедирования могут потребоваться дополнительные методы диагностики: они позволят обнаружить гнойные затёки и определить их распространённость.
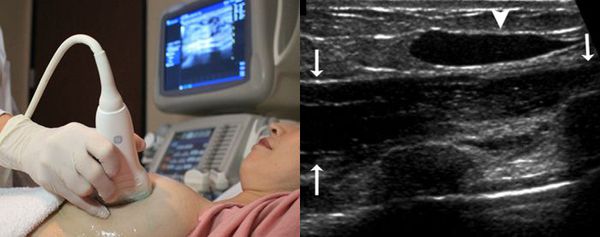
На маммограмме обычно видны многочисленные силиконовые отложения по всей молочной железе в виде "сот". Также на снимке можно обнаружить бесформенные или круглые кальцификаты — отложения солей калия.

МРТ — наиболее эффективный метод диагностики олеогранулёмы. Это исследование позволяет определить точную локализацию образования и его размеры. Кроме того, по интенсивности сигнала оно помогает определить тип введённого вещества, например силикон, парафин, аутологичный жир и полиакриламидные гели [8] [9] [15] .
Чтобы наверняка исключить злокачественный процесс, делают МРТ с контрастом . При олеогранулёме сигналы магнитного резонанса усиливаться не будут [18] .
Гистологическое исследование наиболее достоверно позволяет исключить онкозаболевание. Для этого врачи делают биопсию поражённого участка ткани молочной железы и изучают взятый материал под микроскопом. Однако делать биопсию при остром течении болезни не рекомендуется, поскольку любое вмешательство на этом этапе может привести к прогрессированию заболевания, хроническим изъязвлениям, образованию рубцов и присоединению инфекции [1] .
Олеогранулёмы, как правило, состоят из плотной фиброзной ткани с множеством круглых кистозных пространств разного размера, которые на маммограмме выглядят как "соты". В фиброзной ткани и внутри кистозных пространств наблюдаются множественные очаги дистрофической кальцификации.
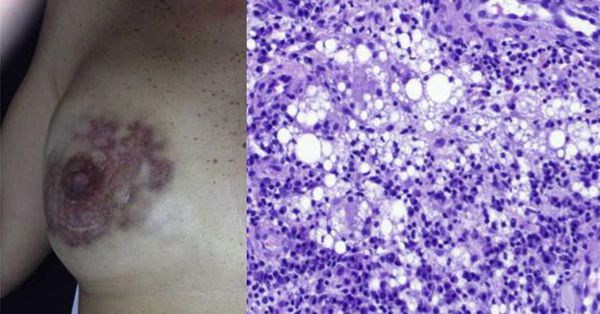
В тканях под соском обнаруживают признаки инфильтрации, но сам сосок обычно не затрагивается. Аналогичная инфильтрация наблюдается в большой грудной мышце, лежащей под грудью. Вокруг такой инфильтрации можно заметить лёгкую воспалительную реакцию.
Олеогранулёмы также можно обнаружить в подмышечных лимфоузлах в виде множественных кистозных парафиновых вакуолей [3] [4] .
Лечение олеогранулемы молочной железы
Лечение олеогранулёмы — только хирургическое. Оттягивать проведение операции нежелательно, так как у пациента может развиться более тяжёлое заболевание, например силиконовый мастит.
Многие пациенты не понимают серьёзности проблемы и необходимости хирургического лечения. Чтобы отсрочить клинические проявления развивающегося силиконового мастита, они пользуются стероидами и антибиотиками. Но это лишь на время приглушает симптомы: после прекращения приёма лекарств они возвращаются.
В первую очередь лечение олеогранулёмы направлено на освобождение тканей от введённого маслянистого вещества или другого инородного тела. Это позволяет свести к минимуму воспалительную реакцию.
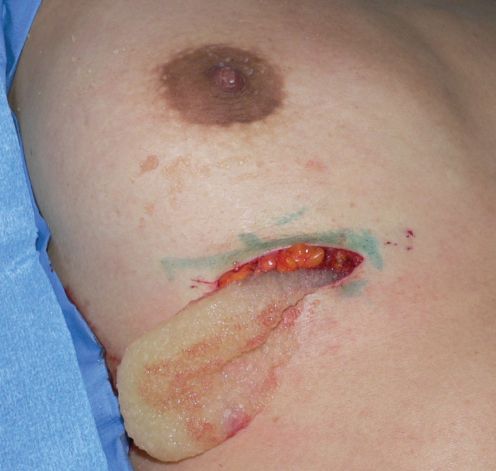
Дальнейшая тактика лечения зависит от степени силиконовой инфильтрации:
- Если кожа груди не поражена, выполняется подкожная мастэктомия — удаление молочной железы с сохранением соска и кожи вокруг него. Иногда можно сохранить грудные мышцы.
- При значительном некрозе кожи и появлении свищей проводится простая мастэктомия — ампутация молочной железы [28] .
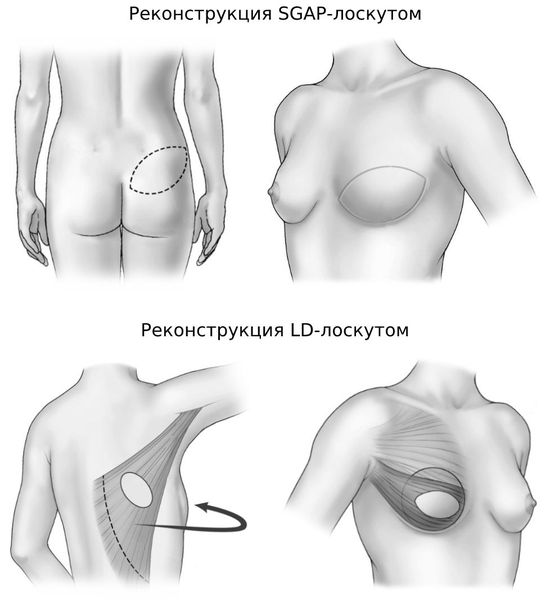
После любой мастэктомии показана реконструкция груди. Чаще для таких операций используют четыре вида материалов:
- DIEP-лоскут [21] ;
- TRAM-лоскут;
- SGAP-лоскут;
- LD-лоскут.
Во время DIEP-операции молочную железу восстанавливают с помощью тканей брюшины. При этом прямые мышцы живота остаются нетронутыми, в отличии от TRAM-операции.
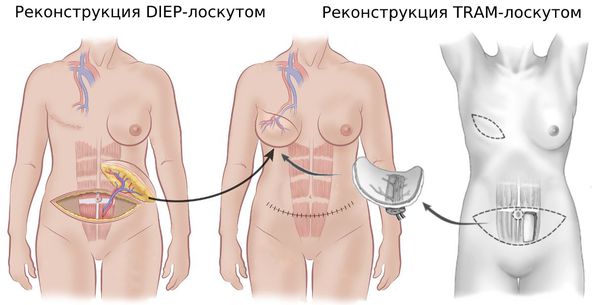
SGAP лоскут берётся из ягодицы. Он включает в себя не только подкожно-жировую клетчатку, но и ягодичные мышцы. Если пациентка хочет, чтобы грудь была больше, под кожный SGAP-лоскут устанавливают эндопротез.
LD-лоскут берётся с участка спины, расположенного на уровне груди. Такой ласкут тоньше, чем остальные, поэтому операцию иногда сочетают с установкой имплантата. Однако после вживления имплантата часто развиваются осложнения: капсулярная контрактура (уплотнение) вокруг имплантата либо его отторжение. Поэтому устанавливать имплантаты пациенткам с удалёнными олеогранулёмами не рекомендуется.
Прогноз. Профилактика
Прогноз при развитии олеогранулёмы разный: от образования абсцессов и язв до удаления груди и летального исхода [22] . Всё зависит от длительности процесса. Чем позже пациент обратиться к врачу, тем хуже будет прогноз.
Единственный способ избежать развития олеогранулёмы — не вводить в молочные железы маслянистые вещества и другие инородные тела. Если потребность в такой процедуре всё-таки возникла, то её должен проводить только опытный специалист в области пластической хирургии с соблюдением технологии введения. Самостоятельно вводить его и другие вещества опасно.
Наиболее безопасным веществом для инъекции в мягкие ткани является медицинский силикон. Но FDA, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов, не рекомендует использовать его в косметологических целях [20] .
После инъекции важно тщательно следить за состоянием организма и регулярно консультироваться с лечащим врачом на протяжении нескольких лет. Это позволит вовремя заметить развитие олеогранулёмы и избежать осложнений.
Что такое внутрипротоковая папиллома молочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Степыко Станислава Борисовича, маммолога со стажем в 17 лет.
Над статьей доктора Степыко Станислава Борисовича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Внутрипротоковая папиллома молочной железы — это доброкачественная папиллярная опухоль, которая развивается в расширенном протоке молочной железы. Синонимы заболевания — болезнь Шиммельбуша, цистаденопапиллома, кровоточащая молочная железа и болезнь Минца.
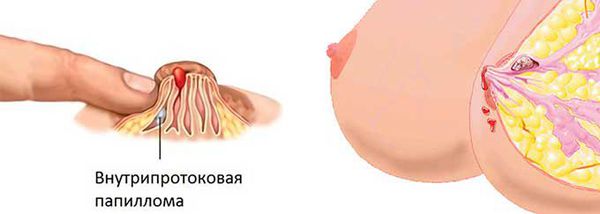
Папиллома может появиться в отдаленных участках протоков, но чаще всего формируется под ареолой, недалеко от соска. Млечный проток при этом расширяется и приобретает форму кисты. Среди остальных доброкачественных опухолей цистоаденома встречается примерно в 1 % случаев [9] .
Новообразования могут диагностироваться в любом возрасте. Их обнаруживают как у подростков, так и у женщин после наступления климакса. Но в зависимости от возраста опухоли отличаются по строению и риску развития злокачественных форм.
Внутрипротоковые папилломы считают одной из форм мастопатии. Грудные железы — это гормонально чувствительный орган, поэтому любые внешние или внутренние влияния на эндокринную систему могут стать провоцирующим фактором. Основные причины развития опухоли:
- дисфункция яичников — нарушения в работе яичников, которое сопровождается сбоем менструального цикла, приводит к нарушению баланса гормонов и преобладающему влиянию эстрогенов;
- гиперпластические заболевания репродуктивных органов (миома, эндометриоз, гиперплазия эндометрия) являются как следствием избытка этрогенов, так и сами участвуют в поддержании патологической секреции гормонов [6] ;
- воспалительные процессы в яичниках — при хроническом инфекционном поражении придатков нарушается гормональная функция, увеличивается риск развития новообразований в грудной железе;
- многократные искусственный аборты — при прерывании беременности нарушается ритмическая секреция гормонов, страдает гипоталамо-гипофизарная система, что приводит к развитию гиперпластических процессов [2] ;
- отсутствие грудного вскармливания, беременностей, завершившихся родами, период лактации менее 1 месяца или больше 1 года — во время кормления происходит окончательное созревание и функциональная перестройка тканей молочной железы, и если у женщины не было достаточной лактации, повышается вероятность развития пролиферативных заболеваний (связанных с избыточным разрастанием тканей);
- синдром поликистозных яичников — при этой патологии в яичниках не созревают яйцеклетки, наблюдается хроническая ановуляция, поэтому организм страдает от дефицита прогестерона.
Внутрипротоковая папиллома может развиваться на фоне диффузной или узловой мастопатии. Гиперплазия стромы в грудных железах ведет к сдавлению протоков, их расширению, а дисгормональное расстройство способствует пролиферации эпителия.
Риск развития эпителиальных новообразований повышается в следующих случаях:
-
, болезни щитовидной железы;
- раннее начало менархе, поздний климакс; или избыточная масса тела;
- неправильное применение гормональной контрацепции [6] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы внутрипротоковой папилломы молочной железы
Цистаденомы небольшого размера могут долгое время не обнаруживаться. Они расположены под ареолой или соском достаточно поверхностно, но связи с соском не имеют, поэтому первые симптомы женщина замечает после сдавления или небольшого повреждения груди. Из соска выделяется небольшое количество капель крови, но болезненные ощущения отсутствуют.
Признаки новообразования можно определить при самообследовании молочных желез. Оптимальный срок для диагностики — первые дни после окончания менструации. В это время грудь не находится под влиянием гормонов, поэтому остается мягкой и эластичной. Если проводить пальпацию во второй фазе цикла, можно принять за новообразование небольшую отёчность [5] .
При осмотре груди может определяться тяжистость (ощущается как натянутые плотные волокна, тяжи ткани). Если папиллома сочетается с узловой формой мастопатии, у пациентки будет пальпироваться очаговое уплотнение. Но в большинстве случаев при самообследовании можно определить кровянистые выделения из соска, а под ареолой — небольшой подвижный узел до 1 см в диаметре. Его сдавление может сопровождаться болью [7] . Иногда уплотнение имеет веретенообразную форму.
В запущенных случаях, когда женщина не проводит ежемесячный осмотр груди, она замечает первые симптомы по красно-коричневым выделениям, которые пачкают бюстгалтер. Иногда на сосках остаются корочки свернувшейся крови [5] .
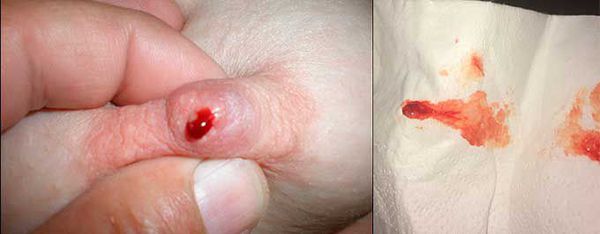
В норме на соске открывается 3-5 протоков груди, но при внутрипротоковой папилломе, расположенной поверхностно, выделения наблюдаются только из одной точки. Если новообразование находится глубоко в тканях, то кровит из нескольких протоков.
Патогенез внутрипротоковой папилломы молочной железы
Механизм развития внутрипротоковой гиперплазии схож с другими гиперпластическими процессам в молочной железе. Этот орган чувствителен к концентрации половых гормонов. Основное влияние на грудь оказывают эстрогены. После начала полового созревания под их влиянием в первую фазу менструального цикла активируются пролиферативные процессы. Они уравновешиваются прогестероном, который повышается после овуляции. У женщин с нарушениями менструального цикла этого не происходит [6] .
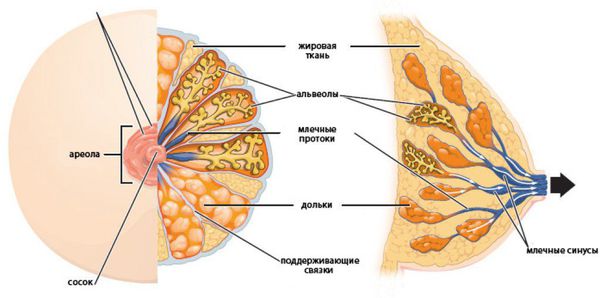
Под нескомпенсированным влиянием эстрогенов в ткани груди происходят следующие процессы:
- активируется деление эпителиальных клеток;
- усиливается выработка факторов роста;
- увеличивается активность фибробластов;
- вырабатываются протоонкогены.
Но не у всех женщин с гормональными нарушениями развивается внутрипротоковая папиллома. Для этого необходимо нарушение иммунных механизмов, снижение апоптоза — запрограммированной гибели клеток. Патологические клетки получают возможность делиться, поэтому в очаге появляются атипичные структуры.
Зависимость от эстрогенов подтверждается иммуногистохимическими анализами. В участках атипической и типичной гиперплазии наблюдается увеличение количества рецепторов к эстрогенам [8] .
Классификация и стадии развития внутрипротоковой папилломы молочной железы
Внутрипротоковые папилломы классифицируют в зависимости от их количества:
- одиночные — одно новообразование, которое часто расположено в конечных отделах протоков, характерно для женщин в период климакса;
- множественные — не имеют строгой локализации, могут обнаруживаться в разных отделах молочной железы, в глубине тканей и поверхностно, характерны для женщин репродуктивного возраста [5] .
Отдельно выделяют юношеский тип внутрипротоковых папиллом, которые формируются в подростковом возрасте.
Существует гистологическая классификация новообразования, согласно которой выделяют два типа папиллом:
- Типичная протоковая гиперплазия — доброкачественная пролиферация эпителия протоков, для которой характерно увеличение количества слоёв клеток, вплоть до полной облитерации просвета.
- Атипичная протоковая гиперплазия — в этом случае происходит увеличение слоёв клеток, которые отличаются цитологической атипией [9] .
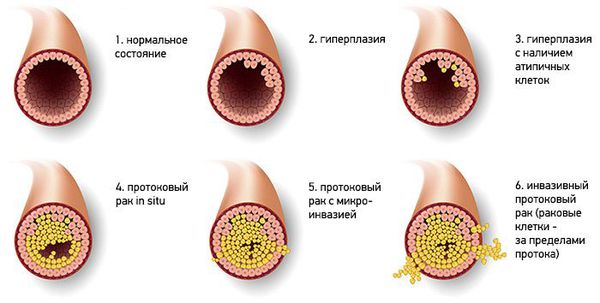
Типичная протоковая гиперплазия может быть нескольких вариантов:
- папиллярная, или слабовыраженная;
- фестончатая (криброзная), имеющая многочисленные выросты, или умеренная;
- солидная, или выраженная.
Типичная гиперплазия представлена гетерогенной клеточной популяцией. Клетки имеют разную форму и размер, ориентированы беспорядочно. Просвет между фестончатыми краями отличается по диаметру и контурам. Исследования показывают, что в новообразовании много рецепторов к эстрогенам.
При атипической протоковой гиперплазии популяция клеток мономорфная. Они одного размера и формы, с округлыми ядрами и имеют чёткие границы. Такой тип называют люминальными атипическими клетками [8] .
При внутрипротоковой папилломе с типичной гиперплазией чаще поражается одна молочная железа. Если у женщины атипическая гиперплазия, то в 50 % случаев поражение будет двусторонним [10] .
Осложнения внутрипротоковой папилломы молочной железы
Основная опасность внутрипротоковой папилломы молочной железы — риск перерождения в злокачественную опухоль. Он зависит от нескольких факторов. У женщин после 45 лет папиллома из-за гормональных особенностей способна перерождаться в рак. Этому способствуют ановуляторные циклы, когда не происходит созревания яйцеклеток и не формируется жёлтое тело, выделяющее прогестерон. В молодом возрасте вероятность озлокачествления ниже.
Если при гистологическом исследовании обнаружена типичная протоковая гиперплазия, риск развития рака в 2 раза выше, чем при других доброкачественных пролиферативных процессах, например, мастопатии [11] . При атипической гиперплазии риски повышаются в 3-5 раз [10] .
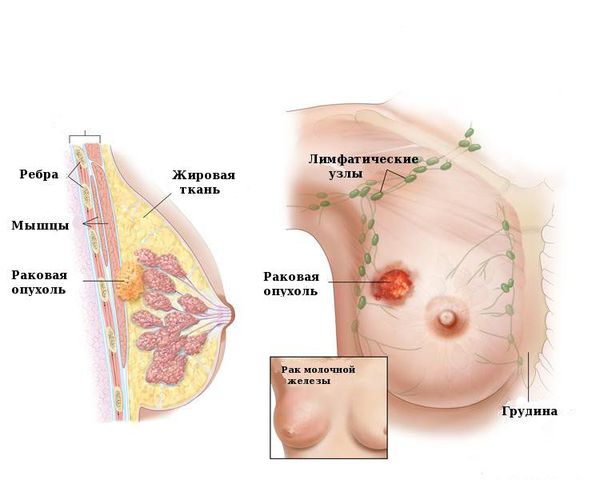
Врач может предположить риски на начальном этапе диагностики. Онконастороженность должна присутствовать при обращении за помощью женщин старше 45-50 лет, у которых папиллома хорошо пальпируется, имеются выраженные выделения из сосков. По данным УЗИ в новообразованиях, склонных к переходу в рак, имеются кальцинаты — плотные структуры с отложением солей кальция. Такие доброкачественные опухоли хорошо заметны при маммографии [5] .
При множественных внутрипротоковых папилломах молочных желез после хирургического удаления часто возникает рецидив [9] .
Диагностика внутрипротоковой папилломы молочной железы
При появлении жалоб женщина должна обратиться на консультацию к маммологу. Первым этапом диагностики является сбор анамнеза и осмотр. Врач фиксирует сопутствующие заболевания и факторы, которые могли спровоцировать развитие внутрипротоковой папилломы, отмечает время появления симптомов.
Осмотр проводится в двух положениях:
- стоя с опущенными руками: маммолог оценивает симметричность груди, наличие локальных изменений, пальпирует грудь;
- лежа с заведенными за голову руками: прощупывается глубокий слой тканей.
Обязательно оценивают выделения из молочной железы. Врач аккуратно надавливает на сосок и берёт отпечаток для цитологического исследования. По его результату можно сделать первые выводы о характере новообразования [7] .
В качестве скринингового метода на начальном этапе диагностики может применяться радиотермометрия и электроимпедансная маммография . При радиотермометрии груди через кожу специальным датчиком измеряется электромагнитное излучение тканей и выстраивается температурный график. Опухоли выглядят более горячими, чем здоровые ткани. Электроимпедансная маммография основана на изучении электропроводности, которая изменяется в опухолевых очагах. Эти способы эффективны для выявления пролиферативных процессов и позволяют отличить внутрипротоковые папилломы и рак молочной железы от фиброаденомы или мастопатии.
Методика основана на том, что при активном клеточном делении, которое происходит при гиперпластических заболеваниях, усиливается кровенаполнение и питание тканей. Это вызывает повышение температуры и электропроводности. При внутрипротоковой папилломе радиотермометрия информативна в 83 % случаев, специфична в 90 %.

Для электроимпедансной маммографии при цистаденоме гипоимпедансные очаги определяются в 70 % случаев, а если этот показатель достигает 100 %, то диагностируют рак [1] .
УЗИ молочной железы проводится для поиска объёмных образований, но при внутрипротоковой папилломе этот метод недостаточно эффективный. Косвенным признаком патологии являются:
- эктазия, или расширение, протоков;
- мягкотканное образование недалеко от соска;
- гипоэхогенный характер образования (на мониторе темнее окружающих тканей);
- четкие контуры опухоли [3] .
У женщин старше 45 лет УЗИ не используется из-за физиологических изменений молочной железы. А маммография также не покажет патологию протоков, если только опухоль не начнёт прорастать в окружающие ткани.
Выявить локализацию процесса помогает дуктография. Это рентгенологический метод диагностики, при котором в млечные протоки вводится контрастное вещество. Она назначается при патологических выделениях из грудных желез, но не во всех случаях. Нет показаний для проведения дуктографии если:
- по цвету выделения молочные, прозрачные, жёлто-зелёные или коричневые;
- нерожавшая женщина принимает препараты, которые влияют на функцию гипофиза;
- пациентка недавно родила или закончила кормить грудью [5] .
Специальная подготовка к дуктографии не требуется. Женщину нужно предупредить, что выдавливать кровь из соска перед процедурой нельзя. Обследование занимает около 30 минут. Специальным инструментом в протоки водится тонкий катетер, по которому нагнетается рентгеноконтрастный раствор. После этого выполняется стандартный снимок, как при маммографии.
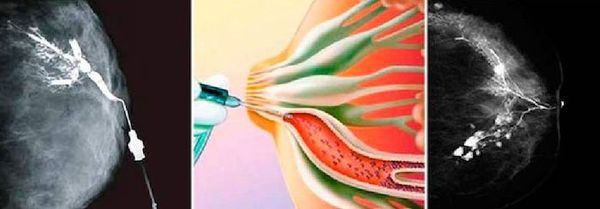
Результат снимка оценивается в тот же день. Обычно внутрипротоковая папиллома не позволяет пройти раствору в дистальные отделы протока, поэтому на снимке появляется дефект наполнения. Дуктография — это безопасный метод диагностики патологии млечных протоков. Он безболезненный, но некоторые пациентки ощущают дискомфорт. По результатам исследования врач получает точное представление о локализации патологического образования, чтобы взять образец тканей для гистологической диагностики [5] .
Подтвердить или опровергнуть злокачественный процесс помогают морфологические методы [reference:4:
- трепан-биопсия — аппаратом со специальной иглой берут фрагмент тканей из патологического очага. Но по некоторым исследованиям, методика недостаточно информативна при внутрипротоковых папилломах, т.к. в этом типе новообразования клетки гетерогенны, а во время забора материала можно захватить только доброкачественный участок. Поэтому есть риск ложного диагноза;
- вакуумная аспирационная биопсия — через толстую иглу берётся фрагмент тканей, который больше, чем при трепан-биопсии. Метод позволяет точно определить доброкачественный и злокачественный процесс [9] .
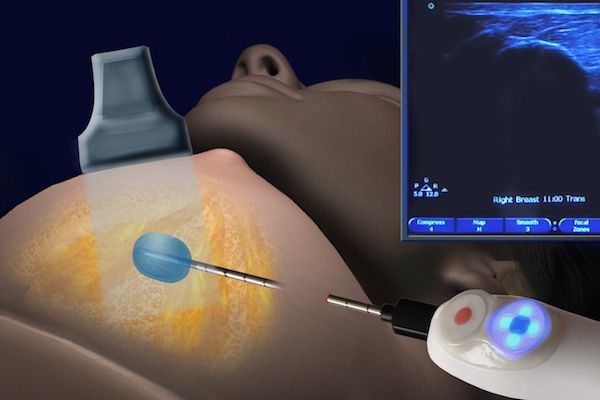
Сравнение результатов гистологии, полученной после вакуумной аспирационной биопсии и изучения тканей, удалённых во время операции, показывает, что диагнозы в большинстве случаев совпадают.
Лечение внутрипротоковой папилломы молочной железы
Консервативная терапия при внутрипротоковой папилломе не применяется. Основной метод лечения — хирургическое удаление, для которого используются разные подходы.
У молодых женщин и подростков с типичной протоковой гипреплазией, которую подтвердили при помощи вакуумной аспирационной биопсии, допускается выжидательная тактика. Но большинство исследователей считают, что папилломы, особенно множественные, нужно удалять [5] .
При атипической протоковой гиперплазии вне зависимости от возраста проводится секторальная резекция молочной железы. Техника операции отличается от той, которая применяется при фиброаденоме. Хирургическое вмешательство проводят под наркозом. Сначала в проток вводят красящее вещество, чтобы точно локализовать новообразование.
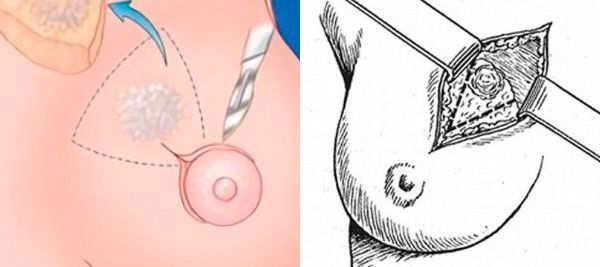
Разрез выполняют по краю ареолы. В ране за соском находят прокрашенный проток, его аккуратно выделяют из окружающих тканей и пересекают. Молочную железу ушивают внутрикожными швами и накладывают стерильную повязку [4] .
Полученные ткани отправляют на гистологическое исследование, чтобы верифицировать тип новообразования. В 15 % случаев послеоперационная диагностика подтверждает, что в очаге не гиперплазия, а инвазивный рак [12] .
Прогноз. Профилактика
Прогноз благоприятный при своевременном обнаружении единичной внутрипротоковой папилломы и её адекватном лечении. Чем младше женщина, тем ниже вероятность, что у неё обнаружится злокачественное новообразование. Но при множественных папилломах существует риск рецидива после секторальной резекции.
Профилактика внутрипротоковой папилломы проводится путем коррекции образа жизни. Защитным действием на молочные железы обладает лактация. Но женщина должна полноценно кормить ребёнка грудью на протяжении не менее 1 месяца. Лактация, которая сохраняется больше года, может иметь негативные последствия [7] .
Гормональные контрацептивы имеют профилактический эффект на молочные железы, но только при их непрерывном использовании на протяжении года и более. Лечение антагонистом эстрогена тамоксифеном и аналогичными препаратами наоборот увеличивает вероятность гиперпластических процессов в грудных железах.
Для профилактики внутрипротоковой папилломы необходимо своевременно диагностировать и лечить гинекологические заболевания. Опасность представляют миома, эндометриоз, кисты яичников, хронические воспалительные процессы [2] .
Рекомендуется избегать искусственных абортов. Они наносят вред гипоталамо-гипофизарной системе, ведут к гормональному сбою и увеличивают риски новообразований молочных желез. Поэтому женщинам, не планирующим беременность, необходимо подбирать эффективный метод контрацепции.
Но главный метод профилактики — регулярное посещение врача и самодиагностика после окончания менструации. Женщинам после удаления внутрипротоковой папилломы груди необходимо 1-2 раза в год приходить на осмотр, чтобы вовремя обнаружить рецидив.
Читайте также:

