Что такое гормональное акне у ребенка
Обновлено: 25.04.2024
Акне относятся к числу самых распространенных поражений кожи и встречаются не только в дерматологической и косметологической практике. С проблемой акне нередко сталкиваются врачи других специальностей (педиатры, неонатологи, гинекологи, эндокринологи),
Акне относятся к числу самых распространенных поражений кожи и встречаются не только в дерматологической и косметологической практике.
С проблемой акне нередко сталкиваются врачи других специальностей (педиатры, неонатологи, гинекологи, эндокринологи), которые в ряде случаев принимают участие в обследовании и лечении таких пациентов. Иногда для принятия решений о прогнозе и выборе лечения требуется заключение различных специалистов.
Среди себорейных акне, связанных с гормональной стимуляцией, выделяют неонатальные, младенческие и ювенильные акне, а также акне взрослых. Неонатальные и ювенильные акне развиваются в периоды физиологической естественной гормональной перестройки, тогда как инфантильные акне и себорейные акне взрослых обусловлены патологическими изменениями секреции гипофизарных гонадотропинов, продукции андрогенов надпочечниками, гонадами или генетическими особенностями стероидного метаболизма в коже и чувствительностью андрогеновых рецепторов в клетках сально-волосяных структур кожи. При всех формах существенную роль могут играть дополнительные экзогенные провоцирующие факторы.
Неонатальные акне не представляют сложной задачи для врача, они скоротечны, спонтанно исчезают после элиминации фетоплацентарных гормонов. В первые дни после рождения под влиянием этих гормонов усилена секреция сальных желез, гиперплазированные железы просвечивают в виде мелких фолликулярных желтовато-беловатых гладких узелков. главным образом на носу и щеках. На себорейных участках происходит обильная колонизация липофильных и липидозависимых дрожжеподобных грибов Malassezia, которые оказывают аггравирующее действие на неонатальные акне и акнеподобный пустулез кожи головы у новорожденных. Акне могут быть представлены немногочисленными поверхностными папулопустулами и единичными комедонами только на коже лица (щек, реже лба). Распространенность неонатальных акне, по данным ряда авторов, встречается у 20% пациентов, чаще — у мальчиков. После третьего месяца обычно высыпания исчезают, снижается салоотделение и колонизация липофильными дрожжами. Системная антиакнетерапия и топические антибиотики не требуются. Необходимы обычные гигиенические процедуры, следует исключить использование жирных мазей и масел на себорейных участках. Целесообразно применение местных подсушивающих и дезинфицирующих средств,1%-ного спиртового раствора хлорофиллипта,1%-ного раствора клотримазола, присыпки с борной и салициловой кислотой и дерматолом.
Младенческие акне встречаются редко, преимущественно у мальчиков, высыпания становятся заметными со второго полугодия жизни и продолжают появляться в течение 2—3 лет, иногда до 5 лет. Они представлены более многочисленными и выраженными поражениями кожи лица: комедонами, папулами, пустулами, в редких случаях — кистозными узлами. В отдельную клиническую разновидность выделяют конглобатные младенческие акне, в результате появления которых формируются грубые рубцы. Патогенез инфантильных акне связывают с транзиторным повышением в крови лютеинизирующего и фолликулостимулирующего гормонов и тестостерона. В некоторых случаях у девочек с младенческими акне выявляли дефицит 21-гидроксилазы, обусловливающий нарушение стероидного метаболизма в надпочечниках с повышением адреналовых андрогенов, что может указывать на синдром врожденной адреналовой гиперплазии. Дети с инфантильными акне нуждаются в более внимательном отношении врачей и родителей, в таких случаях требуется обследование у эндокринолога, исследование гормонального профиля крови. Родителям следует объяснить, что ребенку необходимо длительное лечение у дерматолога. Применяют местные патентованные антиугревые средства — топические ретиноиды (дифферин), азеланиновую кислоту (скинорен), топические антибиотики — зинерит или далацин-Т. Назначают системное лечение — антибиотикотерапию короткими курсами, предпочтительно эритромицином, так как тетрациклин может оказать отрицательное воздействие на зубы. При конглобатных младенческих акне показано системное лечение ретиноидами (роаккутаном).
Ювенильные акне представляют глобальную проблему как для врачей, так и для пациентов в силу почти тотальной распространенности этого заболевания (80—90% и более), многолетнего течения, непредсказуемости исхода с возможностью формирования обезображивающих рубцов или перехода в акне взрослых. Возможно также появление у пациентов психологических проблем, связанных с неэстетическим видом поражений на лице, что особенно тяжело переживается в подростковом возрасте. Ювенильные акне наблюдаются в период с 8 до 21 года. Их подразделяют на препубертатные, пубертатные и постпубертатные акне. Со сменой возрастных периодов увеличивается количество кожного сала и процентные соотношения его компонентов. К пубертатному возрасту, когда увеличение сальных желез и их секреции проявляется как обязательный признак полового развития, в кожном сале возрастает содержание восковых жиров и сквалена, окисленные формы которого становятся комедогенными, то есть способствуют образованию комедонов — «сальных пробок». В кожном сале снижается концентрация линолевой и линоленовой жирных кислот, при дефиците которых усугубляются нарушения кератинизации, нарушается контроль за размножением липофильных Propionibacterium acnes, населяющих сальные железы, что приводит к более тяжелому течению акне. В выводных протоках сальных желез повышенная стимуляция андрогенных рецепторов влечет за собой изменение процессов ороговения и десквамации кератиноцитов, в результате чего в глубине воронок фолликулов образуются невидимые сальнороговые пробки — микрокомедоны. Этот процесс, являющийся первоначальным и основным в патофизиологии акне, дает начало формированию клинической картины акне, проявляющейся невоспалительной сыпью в виде комедонов, а затем воспалительными папулопустулезными и узловатыми элементами. Воспаление стимулируют анаэробные P. acnes, активность которых повышается при окклюзии сальных протоков микрокомедонами. Они усиленно продуцируют протеолитические ферменты, провоспалительные субстанции, хемоаттрактанты, вещества их оболочек взаимодействуют с так называемыми толлподобными рецепторами на мембранах моноцитов и кератиноцитов, инициируя секрецию провоспалительных цитокинов. Дополнительную роль могут играть липофильные микрококки и дрожжеподобные грибы, а также грамотрицательные бациллы, вызывающие акнеподобную сыпь после длительного лечения акне антибиотиками. При тяжелых нагноительных процессах и молниеносных акне в лабораторных анализах определяются золотистые и эпидермальные стафилококки.
Тяжесть акнепатии нарастает с возрастом. В период адренархе препубертатные акне начинают проявляться в виде комедональной сыпи, пик комедональных акне приходится на 12-летний возраст. Пубертатные акне характеризуются полиморфной картиной с наличием комедонов и воспалительных элементов. Пик распространенности акне среди подростков и наиболее активные поражения отмечаются у девочек в 14, а у мальчиков в 16 лет. У большинства подростков имеются легкие формы акне с небольшим числом комедонов и единичными папулопустулами, их называют физиологическими или минимальными вульгарными акне. У 15—20% развиваются «клинические» акне, требующие активного и длительного патогенетического лечения. Однако легкое течение может смениться вспышкой активности акне с распространением сыпи не только на лице, но и на спине и груди, появлением конглобатных и кистозных акне, быстрым образованием рубцов. Этому могут способствовать появляющиеся у подростков новые особенности поведения: использование акнегенной косметики, неумеренное употребление витаминов с анаболическими средствами в комплексе с занятиями бодибилдингом, прием психотропных средств, оральных контрацептивов, инсоляция с кремами для загара и пр.
Критерии прогноза течения юношеских акне не уточнены. Тактика отказа от лечения в надежде, что акне самопроизвольно исчезнут с возрастом, неоправданна. В то же время следует иметь в виду, что современные высокоэффективные системные средства, применяемые в ходе противоугревой терапии, имеют побочные действия, особенно неблагоприятные у детей и подростков, когда еще не закончено формирование функциональных систем организма. В этот период приходится ограничивать назначение средств, неблагоприятно влияющих на рост, формирование скелета, репродуктивные органы, эндокринную систему, метаболизм (в том числе тетрациклинов, системных ретиноидов, глюкокортикоидов, андрогенов).
Под оптимальным решением следует понимать начало лечения при любой форме акне и выбор препаратов с учетом тяжести акне. Современный алгоритм лечения акне предполагает поэтапное проведение мероприятий в рамках начального, базисного и поддерживающего курсов терапии. Согласно международному соглашению 2002 года (см. схему), лечение легких форм — при комедональных акне — сводится к местной монотерапии топическими ретиноидами как препаратами первого выбора, а в качестве альтернативного лечения назначаются азелаиновая или салициловая кислота либо используется комбинированное лечение топическими ретиноидами и топическими антибиотиками — при папулопустулезных акне. Системную антибиотикотерапию назначают при воспалительных акне значительной тяжести, при очень тяжелых формах используют системный ретиноид роаккутан, при гиперандрогенных акне у лиц женского пола — оральные антиандрогены.
У большинства пациентов, обращающихся к дерматологу с вульгарными акне, наблюдается легкое и умеренное течение процесса. Поэтому в большинстве случаев проводится лечение местными противоугревыми препаратами. Однако некоторые патентованные средства (бензил-бензоат, тритеноин) вызывают дерматит, повышают фоточувствительность кожи. Новый топический ретиноид дифферин, действующим веществом которого является адапален — производное нафтойной кислоты, значительно превосходит по эффективности и безопасности препараты первых поколений. Он нормализует дифференцировку кератиноцитов, оказывая мощный комедолитический и антикомедогенный эффект, воздействует целенаправленно на фоллукулярный гиперкератоз в устьях сально-волосяных фолликулов. Дифферин обладает лучшей переносимостью по сравнению с другими местными ретиноидами, поскольку он селективно связывается с ядерными g-рецепторами кератиноцитов эпидермиса (не взаимодействующими с a-рецепторами). Дифферин обладает выраженным противовоспалительным действием и влияет на разные звенья воспалительной реакции. Так, например, препарат блокирует толл-рецепторы на мембранах клеток, препятствуя микробной индукции противовоспалительных цитокинов. Дифферин назначают 1 раз в день на ночь. Гель следует наносить на чистую кожу на пораженные участки тонким слоем, не втирая. Он хорошо переносится, может использоваться в ходе комбинированной терапии в любое время года. Не следует назначать одновременно косметические средства с подсушивающим и местнораздражающим действием (спиртсодержащие растворы), а также лекарства однонаправленного действия (кератолитики). При локализации патологического процесса в области лица упаковки дифферина (30 г) хватает на 1,5 месяца.
Мы наблюдали 42 ребенка с акне легкой и умеренной степени тяжести в процессе лечения дифферином. Побочное действие в виде легкого кратковременного шелушения наблюдалось у 3 детей. Заметные признаки улучшения были отмечены на 3-й неделе у 34,2%, на 5-й неделе у 65,7%, на 7-й — у 88,6% детей. Достаточного терапевтического и косметического эффекта к 4-му месяцу удалось достичь у 62,85%, умеренного — у 25,72%, незначительного улучшения — у 11,43%. Средний курс лечения составляет 1—3 месяца, при необходимости — до 6 месяцев и более. Дифферин можно применять в качестве поддерживающей терапии длительно (1 раз в день или через день), он не токсичен, не вызывает привыкания и системных побочных эффектов.
Дифферин в настоящее время является одним из наиболее эффективных и приемлемых препаратов, использующихся для лечения акне у детей и подростков.
К. Н. Суворова, доктор медицинских наук, профессор
И. Е. Юдина, кандидат мединских наук
В статье рассматриваются различные виды угревой болезни, патогенетические механизмы, а также современные методы ее лечения. Представлены результаты клинического исследования, свидетельствующие о высокой эффективности комбинированной терапии топическими препаратами адапаленом и бензоила пероксидом при угревой болезни у подростков.
Ключевые слова: акне, угревая болезнь, местная терапия, дети.
PATHOGENETIC JUSTIFICATION FOR THE LOCAL ACNE TREATMENT IN THE JUVENILE AGE
L.P. Mazitova, L.K. Aslamazian, L.L. Kvachakhia, L.S. Namazova
Scientific Center of Children's Health, Russian Academy of Medical Sciences, Moscow
The authors review the pathogenesis of the comedone and its treatment methods. They provide the data on the high effectiveness of the combined therapy by the topical medications: adapalene (differin) and benzoyl peroxide (basiron ac) in the event of comedone among the teenagers.
Key words: acne, comedone, local treatment, children.
Высокая частота распространения акне (угрей) у подростков (среди европейцев — до 80%), возможность развития депрессии вследствие формирования существенных косметических дефектов, недостаточное знание врачами патогенеза этого заболевания обуславливают актуальность проблемы и необходимость совершенствования методов терапии 1. В практике дерматолога акне выявляют у каждого третьего подростка и каждого десятого взрослого.
В соответствии с МКБ-10 различают детские, юношеские, конглобатные и келлоидные угри.
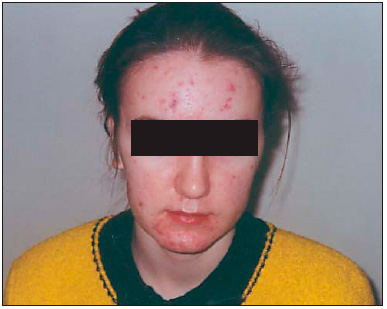
Рис. 1. Конглобатные угри
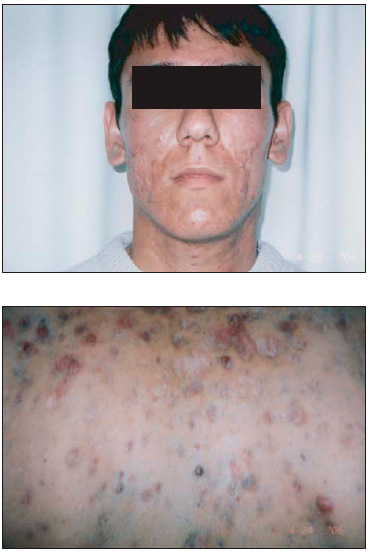
Рис. 2. Келлоидные угри
В последние годы акне рассматривают как одно из клинических проявлений синдрома гиперандрогенной дерматопатии наряду с такими ее проявлениями как жирная себорея, гирсутизм, андрогенное выпадение волос 6.
Патогенетический механизм развития акне включает несколько стадий и представлен на рис. 3. Воздействие андрогенных гормонов повышает активность сальных желез, что значительно увеличивает количество продуцируемого ими кожного сала, высвобождение которого из протока сальной железы значительно замедляется. Происходит резкое сгущение секрета сальной железы и образование пробки, закрывающий просвет устья сального протока с последующим образованием фолликуллярного гиперкератоза. Закупорка протока сальных желез создает анаэробные условия — хороший фон для чрезмерной микробной колонизации, нарушения иммунного ответа и последующего воспаления [8, 9].
Рис. 3. Патогенетический механизм угревой болезни
Для эффективного лечения угревой болезни у подростков необходимы адекватное обследование и правильный выбор лекарственных препаратов. В любом случае, дерматолог должен вести таких пациентов совместно с эндокринологом.
Лечение акне у подростков во многих случаях представляет сложную задачу, а использование различных косметических методов и средств, особенно при тяжелых формах болезни, приводит лишь к непродолжительной клинической ремиссии и исключительно редко — к излечению. Сложные патогенетические механизмы и причинные факторы развития акне обусловливают необходимость индивидуального выбора и рационального применения методов лечения.
Базовыми препаратами лечения акне у подростков являются топические ретиноиды в сочетании с антисептиками. При легких и среднетяжелых формах акне правильный подбор топических препаратов дает возможность получить хороший терапевтический эффект без применения системных лекарственных средств. Грамотное использование топических ретиноидов с антисептиками быстро приводит к регрессу элементов и длительной клинической ремиссии.
В настоящее время существует три поколения ретиноидов. К первому поколению относят третиноин (трансретиноевую кислоту) и изотретиноин (13-цисретиноевую кислоту). Ко второму поколению относят ретиноиды, молекулы, которых содержат ароматическое кольцо; препараты данной группы при лечении акне не используют, но широко применяют при псориазе и кератодермиях. Наконец, третье поколение составляют препараты, содержащие полиароматические кольца. Представителем нового класса ретиноидов является адапален (Дифферин), широко и эффективно применяемый при лечении угревой болезни у подростков.
Обладая мощным комедонолитическим действием, адапален не только хорошо разрушает уже существующие комедоны, но и препятствует образованию новых. Кроме того, препарат, ингибируя миграцию лейкоцитов в очаг воспаления и метаболизм арахидоновой кислоты по липооксигеназному типу, оказывает выраженное противовоспалительное действие. Адапален — селективный топический ретиноид, осуществляющий свои эффекты только через ядерные 7-рецепторы эпителиоцитов верхних слоев эпидермиса, что делает невозможным развитие системных побочных эффектов.
В 2002 г. Международным экспертным советом по проблемам угревой болезни, в состав которого входят ведущие дерматологи из различных стран мира, в том числе и из России, был разработан алгоритм лечения акне. Согласно международному алгоритму препаратами первого выбора в наружном лечении угрей при легкой и средней степени тяжести являются местные ретиноиды в сочетании с антимикробными средствами [10].
Топические антимикробные средства значительно снижают микробную колонизацию и обладают выраженным противовоспалительным действием. К препаратам первого выбора из этой группы относят 5% гель бензоила пероксида (Базирон АС), обладающий мощным антимикробным действием, причем развития устойчивости микроорганизмов к препарату не происходит. Кроме того, бензоила пероксид обладает выраженным кератолитическим действием, а за счет комплекса акриловый кополимер/глицерин увлажняет, смягчает кожу и адсорбирует избыток кожного сала. Важным фактором является его отбеливающее действие, так как при разрешении элементов при акне очень часто остаются гиперпигментированные пятна 12.
Использование адапалена в сочетании с бензоила пероксидом в настоящее время является одним из наиболее эффективных методов терапии легких и среднетяжелых форм акне у подростков.
В отделении детей с болезнями кожи НИИ профилактической медицины и восстановительного лечения Научного центра здоровья детей РАМН была изучена клиническая эффективность и переносимость комбинированного использования адапалена и бензоила пероксида при угревой болезни у подростков.
Группу наблюдения составили 242 подростка 12-17 лет, страдающие легкой и среднетяжелой формами акне. Из них девочек было 109, мальчиков — 133. У 151 подростка отмечалась легкая форма заболевания, у 91 — среднетяжелая. Длительность заболевания на момент начала наблюдение варьировала от 2 мес до 7 лет.
Лечение включало комбинированную терапию топическими препаратами адапален и бензоила пероксид и традиционный уход за кожей. Ежедневно на ночь после предварительного очищения кожи на проблемные зоны наносился гель адапален, утром — гель бензоила пероксид. Клиническую эффективность определяли через 2 нед, 1 и 2 мес от начала лечения (рис. 4).
Рис. 4. Эффективность лечения акне у подростков при комбинированном применении топических препаратов адапален и бензоила пероксид
Эффективность проводимой терапии оценивали следующим образом: клиническая ремиссия — полное исчезновение всех элементов на коже; значительное улучшение — регресс элементов на 40-50%; улучшение — регресс элементов на 20-30%. Через 2 нед ремиссия была достигнута у 19 больных, через 3 мес — у 74, через 2 мес — у 131. Отсутствие эффекта не было отмечено ни у одного пациента. За время наблюдения побочные явления не были выявлены ни у одного подростка. Переносимость препаратов была хорошей.
Таким образом, комбинированное лечение угревой болезни у подростков топическими препаратами Дифферин и бензоила пероксидом является патогенетически обоснованным и высокоэффективным методом терапии легких и среднетяжелых форм акне у подростков.
Многие мамочки сталкиваются с проблемой высыпаний на лице в первый месяц жизни малыша. Первые мысли, которые посещают, что это аллергия. Зачастую, к сожалению, медсестра, которая приходит на патронаж, тоже может «ошибочно» убедить в том, что мамочка съела запрещенный шоколад или апельсины. Молодая мама «садится» на диету, оставляя только гречку и куриную грудку, исключая все цветные продукты.
В первые три недели жизни малыша обычно появляется сыпь, абсолютно не связанная с употребляемыми мамой пищевыми продуктами. Это акне новорожденных, или угри новорожденных, - более частое явление, чем аллергия.
И почему же возникают угри в столь раннем возрасте?
В целом акне у детей делят на несколько групп в зависимости от возраста.
Акне новорожденных (неонатальные акне) появляются в первые три недели после рождения. Встречается довольно часто, примерно у 20% новорожденных. Существуют разные точки зрения на счет появления акне новорожденных. Главная причина - усиленная функция сальных желез в ответ на андрогены («мужские» половые гормоны) матери и синтез собственных андрогенов у новорожденного. Это создает хорошие условия для размножения на коже микроорганизмов Propionbacterium (Cuibacterium) acne. Главная особенность акне в этом возрасте – это открытые и закрытые комедоны (угри и белые угри), папулы, пустулы (гнойнички). Обычные места локализации - щеки, лоб, подбородок, реже шея и спина. Есть разновидность акне новорожденных - цефалический пустулез. Считается, что это не совсем классические угри, так как обычно высыпания не в виде комедонов, а пустул (гнойничков) – белых угрей. Появление их тоже приходится примерно на 3-ю неделю жизни. И цефалический пустулез у малышей связан с колонизацией дрожжеподобных грибов Malassezia (маласcезия).
Акне раннего детского возраста встречаются реже, чем акне новорожденных, и могут появиться, начиная с 6 недель в течение первого года жизни. Причины появления их также связаны с «мужскими» гормонами. Сыпь не такая обильная, как при акне новорожденных. Сыпь в виде единичных комедонов, папул, гнойничков.
Что делать при акне у детей первого года жизни?
В целом, определить акне новорожденных не составляет проблем. Главная проблема – это беспокойство матери, так как в большинстве случаев акне в таком возрасте самому ребенку не доставляет дискомфорта. Никаких специальных лабораторных исследований не требуется. Специального лечения тоже. Акне новорожденных относится к одним из тех состояний ребенка, которые происходят в связи с рождением ребенка, в связи с адаптацией ребенка к внеутробной жизни, т.е. вне матери. Поэтому главное – это время и терпение матери. Мамочке не нужно обвинять себя, что не удержалась от «вкусняшки» и начинать изнурять себя диетами.
Обычно акне новорожденных и раннего детского возраста проходят самостоятельно в течение нескольких дней/ недель, не оставляя следов и рубцов. Требуются лишь тщательная, но щадящая гигиена, и терпение матери. Очищение кожи мягкими детскими средствами. К сожалению, для этого кусок детского мыла не подойдет. Нужно использовать средства с нейтральными ph, без спирта и раздражающих компонентов. Необходимы нежирные косметические средства. Избегайте растительных отваров, так как они дополнительно могут раздражать детскую кожу.
Если угри долго не проходят, стоит обратиться к врачу. При цефалическом пустулезе, обычно при затяжном течении, могут понадобиться наружные противогрибковые средства. Хотя в большинстве своем, он тоже не требует специального лечения.
Точно не следует затягивать с визитом к врачу, если акне появились в возрасте старше 1 года до 7 лет – это акне среднего детского возраста. К годовалому возрасту синтез андрогенов снижается и сохраняется на низком уровне примерно до 7 лет. Поэтому после года проблемы с угрями должны пройти. В противном случае нужно искать причины гиперандрогении (повышенного уровня андрогенов). В этом поможет эндокринолог. В таких случаях обычно назначаются анализы для определения уровня гормонов: свободного и общего тестостерона, дегидроэпиандростерона, лютеинзирующего и фолликулостимулирующего гормонов (ЛГ и ФСГ), пролактина и 17-гидроксипрогестерона.
Как отличить акне новорожденных от аллергии и других кожных заболеваний?
В отличие от акне, истинная аллергия редко ограничивается лицом, и высыпания распространяются по всему телу. Очаги обычно ярко-красные, крупные, отечные, могут сливаться. В таких случаях врач может начать поиски причины аллергии, при необходимости назначить аллерготесты.
Появление угрей также может навести на мысль, что это «диатез», на медицинском атопический дерматит, который многие считают аллергической реакцией. Но на самом деле он обусловлен нарушениями в эпидермальном барьере кожи. Атопический дерматит также начинается с лица, но позже, с 2-3-х месяцев жизни. Для младенческого периода характерна сыпь в виде красных крупных очагов на щеках, часто они мокнущие, могут быть корочки. Позже высыпания появляются на других частях тела, ягодицах. Атопический дерматит доставляет дискомфорт ребенку из-за зуда.
Главное, при появлении любых высыпаний у ребенка, наблюдать за общим состоянием малыша, измерить температуру тела. Часто разного вида сыпь, в том числе на лице, может сопровождать инфекционные заболевания, например, парвовирусная инфекция, детская розеола («внезапная экзантема»), бактериальные инфекции. Поэтому, если помимо сыпи, ребенок вял, у него высокая температура, следует обратиться к доктору!
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Акне у детей - одно из самых распространенных кожных заболеваний, особенно в подростковом возрасте. Речь идет о нарушении со стороны волосяных фолликулов и сальных желез, которые закупориваются, приводя к образованию прыщей и кист.
Угревая сыпь или Acne vulgaris по своему медицинскому названию определяется как воспаление сальных желез. Чаще всего это происходит в период полового созревания, в результате гормональной активности. Помимо боли и дискомфорта, прыщи у мальчиков и девочек чреваты социальной изоляцией, постоянной необходимостью скрывать повреждения, низкой самооценкой, а в некоторых случаях даже развитием тревоги и депрессии. Вот почему так важно понять, что такое акне, и каковы наиболее эффективные способы их лечения.

Немного статистики
Угри возникают вследствие чрезмерной активности сальных желез в коже, которая вызвана естественным повышением синтеза гормонов в подростковом возрасте. Чаще всего они появляются в области лица, спины и груди.
Около 70-80% подростков страдают от данной проблемы с разной степенью тяжести. Несмотря на то, что угри считаются заболеванием подростков, они также появляются у детей младшего возраста или у взрослых в качестве реакции на гормональные изменения.
Классификация акне
При классификации по возрастной группе существует в основном два типа угрей:
У новорожденных и детей младшего возраста. Мнение, что акне поражает только подростков и взрослых ошибочно. Младенцы, дети дошкольного и раннего школьного возраста пусть и не часто, но также страдают от угрей. Новорожденных сталкиваются с этой проблемой, потому что их матери передают гормоны им незадолго до рождения. Угри также возникают, когда стресс родов заставляет организм ребенка выделять эти гормоны.
Подростки и взрослые люди. Угри поражают 80% людей в возрасте от 11 до 30 лет. Обычно возникают в период пубертатных изменений гормонального уровня. Повышенная выработка половых гормонов во время полового созревания делает сальные железы более активными.
Таблица – Классификация детских акне по возрасту
с рождения до 6 недель
Инфантильные (раннего детского возраста)
от 6 недель до 12 месяцев
Среднего детского возраста
от года до 7 лет
от 7 до 12 лет (у девочек до менархе)
Неонатальные акне развиваются в период гормональной перестройки. При всех формах угревой сыпи существенную роль играют дополнительные провоцирующие экзогенные факторы.
Причины и факторы риска акне
Угри развиваются вокруг волосяных фолликулов и образуются от чрезмерной выработки себума. Повышенная секреция себума в сочетании с наличием омертвевших клеток кожи на эпидермисе приводит к забиванию фолликулов волосяного стержня, что сопровождается появлением комедонов.
Комедоны – это те же самые крошечные язвочки с белым кончиком, которые чернеют под воздействием кислорода. Обострение состояния угревой сыпи вызвано вовлечением инфекционного процесса. Влажная и жирная среда является благоприятным субстратом для размножения бацилл акне (Propionibacterium acnes).
При наличии бактерии развивается воспалительная реакция, из прыщей, которые образуют красную бляшку на верхней части кожи. Завершающим признаком угревой сыпи называют узелковые угри, характеризующиеся крупными воспалительными очагами, которые могут болеть и даже оставлять рубцы после выздоровления.
Существует несколько факторов, увеличивающих вероятность того, что ребенок заболеет акне:
использование продуктов по уходу за кожей и волосами, содержащих химические вещества, раздражающие кожу;
использование щелочного мыла и очень горячей воды;
выдавливание прыщей и расчесывание пораженных участков кожи;
частые стрессовые ситуации или постоянное нервное напряжение;
чрезмерное потоотделение и наличие перхоти.
Изучение того, что вызывает акне у детей, помогает найти способы предотвратить и лечить болезнь. Это позволяет ребенку преодолеть стресс и подавленность, которые он испытывает из-за прыщей на своей коже.
Причиной детских угрей могут быть эндокринопатии. Именно поэтому при наличии акне обязательно нужно обратиться к врачу для исключения таких тяжелых патологий как врожденная гиперплазия надпочечников, злокачественные опухоли яичек и синдром поликистозных яичников.
Симптомы акне у детей

Прыщи появляются на любой части тела. Однако чаще всего они появляются в местах, где присутствует высокая концентрация сальных желез.
Наиболее часто пораженные области у детей с акне включают:
Уши. Угри в ушах у ребенка локализуются за ушной раковиной, по краю и на мочке, ближе к височной области у верхнего основания. Прыщи имеют вид черных точек или воспаленных папул.
Лицо. Акне на лице у ребенка характеризуется отдельными немногочисленными закрытыми или открытыми комедонами. Закрытые представлены желтоватыми или перламутрово-белыми папулами, размер которых варьирует от 1 до 2 мм. Со временем они переходят в комедоны открытого типа, которые имеют вид черных точек.
Нос. Угри на носу у ребенка выступают в качестве изолированных пустул или папул – окруженных розовым ободком. Характеризуются быстрым (1-2 недели) самопроизвольным разрешением.
Также угревая сыпь у детей может локализоваться на груди, верхней части спины и шее. После исчезновения акне на коже, как правило, не остается никаких следов. Ситуация осложняется при инфицировании – появлении признаков воспаления (отек, покраснение по периферии). Элементы трансформируются в пустулы с гнойным отделяемым, имеющим желтый цвет. В этом случае избежать следов на коже достаточно сложно.
Как это лечится?

Традиционное медикаментозное лечение включает в себя использование местных мазей по назначению врача, наряду с пероральной антибактериальной терапией или препаратами, предназначенными для внутреннего лечения.
Наружная терапия чаще всего предполагает применение ретиноидных мазей, которые уменьшают воспалительный процесс и помогают отшелушить верхний слой кожи. Местные мази можно использовать без рецепта. Эти препараты содержат небольшое количество активного вещества, поэтому являются безопасными.
Кроме медицинской помощи, важно помнить, что угри развиваются на влажных участках кожи, поэтому поддержание правильной гигиены имеет значение. Своевременное и тщательное очищение кожи, может значительно уменьшить воспалительные процессы. Важно отдавать предпочтение назначенным средствам по уходу, не натирать и не царапать раны, т. к. это вызовет дополнительное раздражение и обострение воспалительного процесса.
Можно использовать препараты с антибактериальным действием, которые помогут устранить воспалительную реакцию. Ни в коем случае нельзя выдавливать угри, потому что это вызовет распространение бактериальной инфекции, а также может привести к образованию рубцов на коже.
Дополнительное увлажнение и защита
Многие ошибаются, думая, что кожа с акне не нуждается в дополнительном увлажнении. Правда в том, что корректировка увлажняющей эмульсии может помочь сбалансировать выделение кожного сала в течение всего дня. Увлажняющие эмульсии легко впитываются, помогая сбалансировать уровень влаги, а также предотвратить обострение или раздражение.
Кожа, пораженная угрями, нуждается в постоянной защите от солнечного излучения, т. к. пребывание под прямыми ультрафиолетовыми лучами способствует выделению кожного сала. Выбирать солнцезащитный крем нужно в соответствии с возрастом и типом кожи. Рекомендуется отдавать предпочтение продуктам, не содержащим парабенов.
Питание и образ жизни
На процессы угревой сыпи влияет и образ жизни. Питание, стресс и часы сна также негативно отражаются на состоянии кожи. Раньше считалось, что определенные продукты способствуют появлению прыщей. Сегодня пропагандируется персонализированная диета:
рекомендуется сократить потребление сладкой или острой пищи;
уменьшение продуктов, которые не приносят пользы, смягчает повреждения.
Помимо рекомендаций по питанию, следует также использовать добавки Омега-3. Это полиненасыщенные жирные кислоты, которые организм не умеет вырабатывать самостоятельно, и они содержатся в жире морской рыбы или продуктах растительного происхождения. Их присутствие поможет смягчить воспалительные процессы в организме, а значит, будет благотворно влиять на все кожные заболевания и угревую сыпь в частности.
Когда нужно обратиться к врачу
Если проблема исчезает с течением времени, не нуждается в лечении. Обратиться за медицинской помощью следует как можно скорее, если угри оставляют шрамы или если имеется семейная история кожного заболевания.
В клинике «РебенОК» в Москве прием ведут компетентные дерматологи. При наличии признаков инфицирования осуществляется забор отделяемого угрей для проведения бактериологического исследования. Лечение угревой сыпи у детей в основном зависит от тяжести проблемы с кожей.

Поскольку профилактика лучше, чем лечение, следует научить ребенка нескольким привычкам, которые способствуют здоровью кожи и держат акне под контролем:
Мыть лицо мягким моющим средством каждый день.
Регулярно мыть волосы и заплетать их, чтобы они не касались лица.
Носить свободную, дышащую и легкую хлопчатобумажную одежду.
Помните, что здоровый образ жизни вносит большой вклад в укрепление здоровья ребенка. Поощряйте соблюдение режима сна и бодрствования и регулярные занятия спортом. Также отличной профилактикой акне является сбалансированная диета и соблюдение личной гигиены.
При появлении угревой сыпи обращайтесь в клинику «РебенОК» в Москве, где работают педиатры и дерматологи с большим практическим опытом. В медицинском центре используется оборудование экспертного класса, которое существенно упрощает диагностику. Свяжитесь с нашим администратором по номеру, указанному на сайте для записи на прием и получения дополнительных рекомендаций, относительно подготовки к лабораторным исследованиям.

На нежной младенческой коже – прыщики! Ужас и кошмар неопытных родителей. И начинаются терзания мамы – плохой уход, несоблюдение гигиены, симптомы ужасных болезней.
Не надо ничего придумывать, напрасно терзаться и паниковать.
Акне новорожденных – дело житейское.
Причин появления этих мелких высыпаний несколько:
- если в крови младенца остается много гормонов, которые передались от матери конце беременности;
- если сальные железы малыша еще не справляются с нагрузкой, которая появилась из-за перестройки гормонального фона;
- если гормоны - например, кортизол, продолжают передаваться ребенку во время кормления грудью, и, негативно воздействуя на обмен веществ, способствуют выработке кожного жира;
И только иногда акне у новорожденных возникает из-за нарушения гигиены.
Как определить, что высыпания – именно акне новорожденных?
По внешнему виду – это крошечные красные бугорки, чаще на лице, но встречаются на грудке или спинке. Они бывают иногда довольно грубыми, жесткие, кожа кажется шершавой на ощупь. Но беспокойства не причиняет. Ребенок разве что во время плача может растревожить проблемные участки руками – но это как с акне, так и без него.
У новорожденных акне исчезает без всякого вмешательства за несколько недель. А вот если и по истечение месяца ситуация не меняется, или даже ухудшается – немедленно покажите ребенка детскому дерматологу. Акне новорожденных можно спутать с другими видами высыпаний.
Как же избавиться от акне новорожденных?
Наберитесь терпения. Никакого специального лечения не требуется. Просто следуйте самым простым советам по уходу за нежной младенческой кожей.
1. Ни в коем случае не трите, не давите и не выкалывайте прыщики.
2. Промывайте теплой водой места высыпания пару раз в день. Только не нужно тереть кожу – старайтесь ее легонько «промакивать».
3. Не используйте ни лосьонов, ни мыла на местах высыпания акне – даже детских, гипоаллергенных и других суперсредств нужно избегать.
Помните, что акне новорожденных — это, в первую очередь, косметическая проблема, вреда ребенку эти высыпания не нанесут.
И еще один важный совет молодым кормящим мамам. Избегайте беспокойств, волнений во время кормления грудью, старайтесь правильно питаться – часто именно вырабатываемые во время стрессов гормоны через молоко и провоцирует появление у младенца акне.
Читайте также:

