Что такое фотохимический ожог
Обновлено: 25.04.2024
Ожоги борщевиком – это поражения кожи, возникающие в результате контакта с ядовитым растением. После прикосновения к борщевику под воздействием ультрафиолета на коже появляется зудящая эритема, а спустя некоторое время образуются ожоговые волдыри. При ингаляции эфирных масел возникает резкая слабость, головокружение, обмороки. Ожоги диагностируются на основании анамнеза и яркой клинической картины. Помощь при контакте с борщевиком заключается в промывании и укрытии кожного покрова от солнечного света, приеме антигистаминных ЛС и НПВС. После вскрытия волдырей используют местные антисептики, стероидные и ранозаживляющие мази.
МКБ-10


Общие сведения
Ожоги от контакта с борщевиком представляют собой фотохимический дерматит, развивающийся в результате попадания сока растения на кожу и последующего УФ-облучения. Ареал распространения борщевика на территории России весьма широк: растение можно встретить в средней полосе, на Урале, Алтае, в Сибири, на Кавказе. От ожогов борщевика каждое лето страдают тысячи россиян, десятки людей попадают в больницы с глубокими и обширными поражениями кожи, в их числе много детей. Опасность контакта с борщевиком заключается в риске получения ожогов III степени, тяжелой аллергической реакции, токсического отравления. Зафиксированы случаи летальных исходов среди людей и животных, соприкасавшихся с растением.

Причины
Борщевик Сосновского (Heracleum sosnowskyi) – зонтичное растение, достигающее 3-х м в высоту. В 1940-1950 г.г. культивировался как кормовая культура для крупного рогатого скота. Однако впоследствии от его использования в качестве силосного растения отказались, т. к. корм из борщевика ухудшал вкусовые качества молока и мяса, а также вызывал у коров бесплодие и рождение телят с уродствами. После прекращения сельскохозяйственного культивирования борщевик начал разрастаться как сорная трава на заброшенных полях и пастбищах, пустырях, обочинах дорог.
Наибольшую опасность борщевик представляет в период цветения, который приходится на июнь-июль. Сок растения содержит фуранокумарины – химические вещества, которые активизируются под воздействием ультрафиолетового излучения, вызывая фотодерматозы и химические ожоги кожи. Контакт с этим опасным растением происходит во время прогулки по зарослям, детских игр, скашивания травы без достаточной защиты кожных покровов, в результате случайного прикосновения к листьям при неосведомленности о его токсических свойствах.
Факторы риска
Чаще других ожоги от борщевика получают дети, фермеры, сельскохозяйственные рабочие, дачники. Аллергические проявления развиваются у лиц, имеющим гиперчувствительность к эфирным маслам растения. Факторами, усугубляющими тяжесть поражения, выступают:
- ясная солнечная погода;
- высокая влажность;
- длительность контакта;
- большая площадь соприкосновения борщевика с кожным покровом;
- интенсивность УФО;
- светлая кожа (первый фототип);
- аллергическая настроенность организма.
Патогенез
При поглощении фурокумаринами УФ-излучения в клетках кожи происходят фотохимические реакции, следствием которых становится высвобождение активных форм кислорода, большого количества тепловой и световой энергии, которая повреждает митохондрии и мембраны клеток, вызывает клеточный апоптоз. Эти процессы приводят к появлению гиперемии, отечности и волдырей на коже. В дальнейшем на пораженном участке увеличивается количество меланоцитов, обусловливающих возникновение защитной гиперпигментации, которая предохраняет кожу от дальнейшего облучения.

Классификация
В зависимости от тяжести клинических проявлений в современной дерматологии различают 3 клинические формы фотодерматита, вызванного борщевиком:
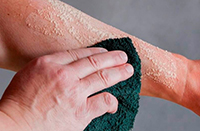
- Эритематозная. Встречается наиболее часто, по степени поражения соответствует термическому ожогу I степени. Основные проявления представлены ощущениями жжения, кожной эритемой в виде полос и пятен. Очаг поражения ограничен площадью контакта. Примерно через 2 недели начинается пластинчатое шелушение кожи, на месте которого образуются пигментированные пятна.
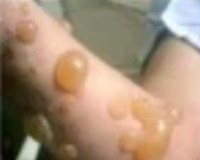
- Эритематозно-буллезная. Глубина поражения напоминает ожог II степени. Яркая гиперемия кожи сочетается с множественными пузырями, которые сливаются в волдыри диаметром до 10 см. Через неделю на месте спавшихся волдырей образуются корки, а позднее – пигментация. Для этой формы фотодерматита характерна умеренно выраженная интоксикация.
- Эрозионно-язвенная. Начальные проявления аналогичны эритематозно-буллезной форме. После вскрытия волдырей образуются эрозии и глубокие язвы, на месте заживления которых формируются гиперпигментированные рубцы. Интоксикационный синдром выражен в большей степени.
Симптомы ожогов борщевиком
Первые местные признаки поражения кожи развиваются спустя несколько часов, или 1-2 суток после контакта с растением. Вначале возникает четко очерченная гиперемия, сопровождающаяся жжением, затем ‒ мелкие множественные везикулы, которые на фоне нарастающего отека окружающих тканей сливаются в большие волдыри. Волдыри толстостенные, напряженные, иногда многокамерные, содержат прозрачный серозный экссудат. Чаще всего при контакте борщевиком развиваются ожоги I-II, реже ‒ III степени.
Через несколько суток может произойти спонтанное вскрытие волдырей с образованием раневой поверхности или болезненных эрозивно-язвенных дефектов. Их эпителизация происходит медленно с образованием струпа. На месте отошедшей корочки затем образуется поствоспалительная гиперпигментация, которая может сохраняться в течение нескольких месяцев.
Чаще всего поражаются голени, предплечья и кисти рук, которые непосредственно контактируют с борщевиком и открыты для солнечных лучей. Атипичная локализация ожогов наблюдается в детском возрасте. Дети часто используют стебли растения для игры, мастеря из них «подзорную трубу», плевательную трубку для дротиков, «шпагу», «лошадку» и т.д., поэтому у них часто поражается периорбитальная и периоральная область, туловище, внутренняя поверхность бедер. Использование листьев растения вместо туалетной бумаги приводит к тяжелым ожогам перианальной области.
Чем сильнее выражены ожоги, темя ярче интоксикационный синдром: гипертермия, озноб, головная боль, слабость, отсутствие аппетита. При длительном вдыхании эфирных масел во время нахождения вблизи зарослей борщевика может возникнуть сильное головокружение и обморок.
Осложнения
Даже после полного заживления участки кожи, пострадавшие от ожогов борщевиком, сохраняют чувствительность к ультрафиолету, поэтому нуждаются в защите от солнечных лучей. Глубокие ожоги, а также поражения периоральной и перианальной области приводят к тяжелым рубцовым изменениям кожи. При контакте растения с глазами может наступить полная слепота. Течение раневого процесса может осложниться нагноением и сепсисом. Поражение борщевиком свыше 80% поверхности тела вызывает летальные последствия.
Диагностика
Пациенты, получившие ожоги борщевиком, должны быть осмотрены врачом-дерматологом и комбустиологом (при его отсутствии – хирургом, травматологом). Поставить правильный диагноз помогает сбор анамнеза. Для оценки общего состояния выполняются клинический и биохимический анализы крови. Тяжесть ожогов оценивают по глубине и площади местных поражений.
Дифференциальная диагностика
При невозможности сбора анамнеза из-за тяжелого общего состояния пациента в рамках дифференциальной диагностики требуется исключить другие похожие поражения кожи, сопровождающиеся буллезными высыпаниями:
- контактный дерматит;
- пузырчатку;
- буллезный пемфигоид;
- кожную порфирию;
- опоясывающий герпес;
- солнечные и термические ожоги.

Лечение ожогов борщевиком
Первая помощь
Сразу после соприкосновения с борщевиком рекомендуется смыть сок растения с кожи водой с мылом или удалить его с помощью влажного компресса. Во избежание образования волдырей следует укрыть кожу от попадания солнечных лучей одеждой или марлевой повязкой, в течение 1-2 недель стараться находиться в тени. При поражении глаз необходимо незамедлительно промыть их водой, при попадании сока в ротовую полость ‒ обильно прополоскать рот. Для снятия отечности и зуда необходим прием противоаллергических средств. В целях купирования болевого и воспалительного синдрома допустимо применение НПВС.
Лечение неосложненных ожогов
Лечение локальных неосложненных ожогов борщевиком может осуществляться амбулаторно, под контролем врача-хирурга. Проводимые мероприятия зависят от глубины и стадии ожога:
- На стадии эритемы используют холодные компрессы, различные стимуляторы регенерации тканей в виде мазей, аэрозолей, рекомендованные при термических ожогах. Для уменьшения воспаления и отечности тканей на пораженные участки наносят топические глюкокортикоиды.
- При эритематозно-буллезной стадии/форме ожогов от борщевика вскрывать пузыри в домашних условиях категорически воспрещается из-за высокого риска инфицирования. Если произошло вскрытие пузыря по неосторожности, на образовавшуюся раневую поверхность можно наложить примочки с антисептиками, а затем – антибактериальные мази.
- На стадии эпителизации вновь используют стимуляторы регенерации дермы. Для предотвращения грубого рубцевания можно прибегнуть к нанесению мазей с ионами серебра.
Лечение осложненных ожогов
Больных с тяжелыми ожогами от борщевика госпитализируют в стационар. Выполняют ПХО ран, некрэктомию, перевязки с использованием атравматичных раневых покрытий. При образовании эрозий и язвенных дефектов применяют стероидные мази.
Осуществляют десенсибилизирующую терапию (инъекции глюконата кальция, кортикостероидов), инфузионную терапию, в случае присоединения инфекции ‒ антибактериальную терапию. Образование грубых рубцов после ожога борщевиком может потребовать отсроченного проведения аутодермопластики.
Прогноз и профилактика
В большинстве случаев после прикосновения к борщевику на коже развиваются ожоги 2-й ст., которые при правильном уходе заживают, оставляя после себя длительную пигментацию. Тяжелые ожоги могут возникнуть у детей, при поражении большой площади поверхности кожи. Серьезную опасность представляет попадание сока борщевика на слизистые глаз, полости рта, перианальной области.
В целях безопасности и исключения ожогов следует обходить заросли борщевика, не прикасаться к растению. При целенаправленном уничтожении сорняка (покосе, прополке) необходимо надевать защитную одежду, закрывающую все части тела, защитные очки, респиратор, головной убор, хозяйственные перчатки, резиновые сапоги. Уничтожением борщевика лучше заниматься до его цветения, в пасмурную погоду. После окончания работ следует принять душ с мылом, в течение нескольких дней избегать попадания лучей солнца на кожу.
1. Фитодерматиты у детей, вызванные борщевиком Сосновского/ Тамразова О.Б., Селезнев С.П., Тамразова А.В.// Педиатрия. Приложение к журналу Consilium Medicum. – 2019.
2. Фотохимический дерматит вследствие контакта с соком борщевика Сосновского/ Симонова А.Ю., Белова М.В., Ильяшенко К.К. и др.// Журнал им. Н. В. Склифосовского Неотложная медицинская помощь. – 2020.
3. Химический ожог борщевиком у детей/ А.В. Катилов, А.В. Мазулов, В.А. Кушнир, Л.И. Лайко// Дитячий лікар. – 2017. – №3 (54).
Химические ожоги – это повреждения кожи, подлежащих тканей, глаз, внутренних органов (желудка, пищевода), возникающие в результате контакта с едкими веществами. В зависимости от типа химического агента возможно образование колликвационного или коагуляционного некроза. На фоне всасывания некоторых агентов наблюдается токсическое поражение внутренних органов. Патология диагностируется на основании данных анамнеза, физикального обследования. При внутренних повреждениях показаны фарингоскопия, рентгеноскопия, эзофагогастроскопия. Лечение – антибиотики, перевязки, хирургические вмешательства, инфузионная терапия.
МКБ-10



Общие сведения
Химические ожоги встречаются реже термических. Как правило, наблюдаются на небольшом участке тела. С учетом глубины и площади поражения оцениваются так же, как термические, но отличаются от них по характеру разрушения тканей и длительности воздействия. Поражающее действие продолжается до тех пор, пока агент не будет нейтрализован, разбавлен либо инактивирован. Из-за возможных нарушений зрения, перфорации полых органов особую опасность представляют травмы глаз и ЖКТ.

Причины
Причиной развития становится контакт кожи или слизистых оболочек с едкими жидкостями, концентрированными щелочами, кислотами, окислителями, солями некоторых металлов, фосфором, рядом газов. Повреждение, в отличие от всех прочих видов ожогов, возникает не под влиянием внешней энергии, а вследствие физико-химических реакций, возникающих в месте травмы.
Разрушение тканей продолжается до того момента, пока агрессивное вещество не будет удалено, разбавлено или иным образом инактивировано, что обуславливает усугубление поражения с течением времени. Углублению ожога может способствовать оставление агента на коже или слизистой, не снятая одежда, пропитанная химикатом. Иногда причиной дополнительного поражения становится неправильно оказанная первая помощь, провоцирующая вторичные разрушительные химические реакции.
В клинической практике чаще встречаются химические ожоги кистей рук и глаз, развившиеся в результате производственных травм при нарушении техники безопасности, возникновении аварийной ситуации. Другие части тела поражаются гораздо реже. Травмы пищевода, желудка, полости рта у взрослых почти в половине случаев являются следствием попытки самоубийства. У детей, психически больных людей, пациентов, находящихся в состоянии алкогольного или наркотического опьянения, повреждение может стать результатом несчастного случая (ошибочного приема едкой жидкости, перепутанной с безопасным продуктом питания).
Патогенез
Тяжесть повреждения определяется пятью факторами: силой и количеством химического агента, способом и продолжительностью контакта, а также степенью проникновения агрессивного вещества. Сила агента зависит от его химических характеристик, количество – от концентрации, объема соединения. Чем дольше и сильнее агент контактирует с тканями, тем глубже поражение.
Механизм действия вещества связан со способом денатурации белка. Перманганат калия, гипохлорид натрия, хромовая кислота обладают выраженным окисляющим эффектом, нарушают работу энзимов и, как следствие, быстро вызывают гибель клеток. Такие коррозивы, как гидроксид натрия, дихроматы, белый фосфор, фенол мгновенно разрушают все клеточные структуры.
Под воздействием щавелевой, гидрохлорной, серной кислоты происходит массивная дегидратация, лизис клеток. При контакте с бензином, горчичным газом, метилбромидом наблюдается расслоение тканей, высвобождение тканевых аминов. Аммиак, уксусная, муравьиная, дубильная, серносалициловая, некоторые другие кислоты связывают белок или катионы путем образования солей.
Классификация
С учетом характера поражающего агента выделяют следующие разновидности химических ожогов:
- Кислотой. Тяжелые повреждения выявляются при действии сильных кислот (pH менее 2). Соединения вызывают сворачивание (коагуляцию) белка, образуется сухой кожный струп, препятствующий проникновению агента вглубь тканей, поэтому травмы обычно неглубокие.
- Щелочью. Сильными щелочами, провоцирующими тяжелые ожоговые поражения, считаются вещества с pH более 11,5. Соединения разжижают участки некроза. Ткани ослабляются, что позволяет веществу проникать в подлежащие слои, вызывая глубокие поражения.
- Солями тяжелых металлов. Имеют меньшее значение по сравнению с предыдущими группами, поскольку травма, как правило, ограничивается поверхностными слоями кожи.
Разделение химических ожогов по глубине несколько различается в традиционной российской и международной классификациях. В соответствии с МКБ-10 выделяют следующие виды травм:
- 1 степень. Соответствует 1 степени в российской систематизации. Повреждается только эпидермис.
- 2 степень. Соответствует 2 и 3А степеням в отечественной классификации. Поражается эпидермис, верхний слой дермы.
- 3 степень. Соответствует 3Б и 4 степеням в классической систематизации. Характеризуется тотальным некрозом дермы, возможно – с подлежащими тканями (мышцами, связками, костями).
Симптомы
Химические ожоги кожи
Появляется резкая боль. Внешний вид зоны повреждения определяется типом химического агента, глубиной ожога. Под действием кислот образуется сухой твердый струп. Граница между пораженным участком и окружающей здоровой кожей хорошо просматривается, благодаря четко отграниченному краю корки, образующейся в области некроза. При ожогах щелочами формируется рыхлый, мягкий, беловатый струп, который без четкой границы переходит в окружающие ткани.

После взаимодействия с серной кислотой кожа вначале становится белой, затем приобретает коричневый либо серый оттенок. Разрушение азотной кислотой придает кожным покровам желто-коричневую либо светло-желто-зеленую окраску. Ожоги уксусной кислотой грязно-беловатые, соляной – желтые, карболовой – сначала белые, потом бурые. Под действием концентрированной перекиси водорода ткани становятся сероватыми.
Поскольку повреждение тканей продолжается какое-то время после травмы, достоверное определение степени ожога возможно только через 5-7 дней.
- Для 1 степени характерны гиперемия, отечность, умеренная болезненность.
- 2 степень проявляется образованием прозрачных пузырьков на отечных, покрасневших кожных покровах.
- Ожоги 3 степени сопровождаются образованием пузырей с кровянистым или мутным содержимым, область поражения становится нечувствительной, безболезненной.
- При 4 степени определяются участки некроза, распространяющиеся на различную глубину.
Среди химических ожогов преобладают повреждения 3-4 степени.
Дальнейшее течение болезни определяется глубиной поражения. Поверхностные ожоги заживают самостоятельно. После разрушения всего слоя дермы самостоятельное восстановление невозможно. Участки сухого (коагуляционного) некроза отторгаются, оставляя после себя рану, которая постепенно заполняется грануляциями. При влажном (колликвационном) некрозе отмечается тенденция к распространению нагноения на окружающие ткани, что приводит к утяжелению состояния больного, образованию обширных дефектов.
Большая площадь повреждения, активное всасывание химического агента чреваты общетоксическим воздействием на организм с развитием полиорганной недостаточности. Выявляются лихорадка, выраженная слабость, тошнота, нарушения сердечной деятельности, расстройства сознания. Чаще всего страдают печень и почки. При поражении печени возможны пожелтение кожи, потемнение мочи, обесцвечивание кала, боли в правом подреберье. Вовлечение почек проявляется уменьшением количества отделяемой мочи, отеками, запахом ацетона изо рта.
Ожоги верхних отделов ЖКТ
Чаще всего наблюдаются ожоги концентрированной уксусной кислотой. Несколько реже встречаются поражения другими кислотами (серной, соляной), щелочами (едким натром, каустической содой, гидроокисью натрия). В число прочих химических агентов входят марганцовка, ацетон, силикатный лей, лизол, нашатырь, йод, фенол, этил, перекись водорода, растворы электролитов.
В момент приема агрессивного агента возникает резкая боль во рту, распространяющаяся за грудину, в эпигастральную область. Отекают губы, язык, затем отек охватывает глотку, верхние отделы желудочно-кишечного тракта. Отмечается дисфагия, потом появляется рвота желудочным содержимым с примесью крови, участков слизистой. Глубокие ожоги осложняются профузными кровотечениями, расстройствами дыхания. Развивается интоксикация с признаками нарушения функций внутренних органов. Выраженность общих проявлений определяется видом, объемом, концентрацией принятого химического вещества.
Через несколько дней выраженность отека снижается, начинается формирование грануляций. Боли и явления дисфагии уменьшаются, пациенты перестают отказываться от еды. Через некоторое время грануляции трансформируются в рубцы, что вызывает уменьшение просвета пищевода, повторное развитие нарушений глотания. Стриктуры формируются на протяжении 2 месяцев после травмы, без лечения образуются у 70% больных.
Химические ожоги глаз
В 40% случаев травма возникает вследствие контакта со щелочами. Причиной чаще становятся едкий натр, гашеная известь, каустическая сода, аммиак. У 10% больных поражение глаз развивается из-за попадания соляной, серной, уксусной, других кислот. Половина случаев обусловлена воздействием бытовых аэрозолей, гербицидов, инсектицидов, красок для ресниц, строительных лаков, а также химических веществ, используемых в средствах для самообороны.

Как и при поражении кожи, ожоги щелочами опаснее контакта с кислотами. После повреждения щелочью возникает колликвационный некроз, который распространяется за пределы зоны воздействия агрессивного вещества. Установить тяжесть травмы достоверно можно только через 2-3 суток. При поражении кислотой наблюдается коагуляционный некроз с образованием струпа.
Если пациенту удалось быстро сомкнуть ресницы, возможно только поражение век. Непосредственное воздействие на ткани глаза становится причиной некроза конъюнктивы с образованием язвенного дефекта, формированием сращений между глазным яблоком и веком. Ожоги роговицы сопровождаются светобоязнью, блефароспазмом, слезотечением, иногда – помутнением роговицы, нейротрофическим кератитом. При вовлечении радужки развивается ирит.
Исходом нередко становится снижение зрения, которое может варьироваться от незначительного ухудшения до полной слепоты. Вторичное инфицирование характеризуется развитием панофтальмита, эндофтальмита. В отдаленные сроки после глубоких химических ожогов может выявляться вторичная глаукома. Тяжелые поражения приводят к разрушению тканей, требуют удаления глаза.
Диагностика
Диагноз выставляется на основании анамнестических данных, результатов внешнего осмотра. Для определения площади ожогов кожи используют стандартные методы (правило девяток, специальные таблицы, сетки с маркировкой). Для уточнения глубины оценивают цвет кожи, степень поражения эпидермиса, состояние дермы, наличие пузырей, струпов. Учитывают, что истинная тяжесть химического ожога становится очевидной лишь спустя несколько дней, особенно – при действии щелочей.
При травмах ЖКТ проводят осмотр полости рта, фарингоскопию, непрямую ларингоскопию. Из-за опасности перфорации стенки полых органов другие инвазивные методы в остром периоде не применяют, диагноз выставляют на основании анамнеза и клинических симптомов, решение о необходимости экстренных оперативных вмешательств принимают при появлении признаков нарушения целостности желудка или пищевода. В последующем производят эзофагогастроскопию, рентгеноскопию.
Ожоги глаз также диагностируются по данным анамнеза, жалоб, внешнего осмотра. Офтальмологические исследования при поступлении не показаны, рекомендовано немедленно начинать неотложную помощь. В последующем для уточнения тяжести травмы выполняют визометрию, офтальмоскопию, измерение ВГД, биомикроскопию, другие процедуры. Перечень методик определяется индивидуально с учетом имеющихся нарушений.
Лечение
Первая помощь
Первоочередной задачей является минимизация контакта тканей с агрессивным веществом. Оказание первой помощи должно начинаться как можно скорее, оптимально – прямо на месте. Загрязненную одежду необходимо снять. Порошкообразные агенты следует стряхнуть. В большинстве случаев для удаления химиката рекомендовано обильное промывание водой. Исключением является поражение негашеной содой – в этом случае вода вызывает бурную химическую реакцию, усугубляющую тяжесть травмы, поэтому соединение нужно удалять с помощью растительного масла.
При точно определенном повреждающем агенте возможно использование специальных средств. Так, при ожогах фтористоводородной кислотой применяют 10% раствор глюконата кальция, избегая нанесения слишком большого количества средства, чтобы не спровоцировать нежелательную тканевую реакцию. Обработка этиловым спиртом или полиэтиленгликолем позволяет повысить растворимость фенола, который после этого лучше смывается водой.

Удаление фосфора осуществляется с помощью небольшого количества 1% раствора сульфата меди. Обильное орошение может привести к всасыванию деактивирующего средства, обладающего гепатотоксическим действием. При ожогах белым фосфором, цементом промывания водой нужно проводить как можно дольше. В первом случае это помогает устранить опасность спонтанного самовозгорания фосфора, во втором – обеспечивает достаточную дезактивацию щелочи, содержащейся в цементе.
Если специфические нейтрализаторы отсутствуют, для промывания ожогов кислотой можно использовать слабый раствор питьевой соды, ожогов щелочью – слабый раствор лимонной кислоты. Необходимо тщательно следить за тем, чтобы на поврежденные ткани не попали слишком концентрированные деактиваторы, поскольку это может усугубить травму. Для уменьшения болевого синдрома применяют анальгетики. Обезвоживание предупреждают путем обильного питья. Пациента укутывают.
При ожогах глаз производят обильное струйное промывание водой или физраствором. Нанесение нейтрализующих составов не рекомендовано из-за риска возникновения непредсказуемых реакций с образованием агрессивных продуктов и их последующим разрушающим действием на нежную конъюнктиву. При химических ожогах ЖКТ нужно обильно промыть ротовую полость водой. Вызывать рвоту нельзя, так как это может спровоцировать разрыв пищевода.
Местное лечение
Ожоговую поверхность обрабатывают. С кожи удаляют химическое вещество и инородные тела, закрывают рану асептической повязкой, придают конечности возвышенное положение. Струпы сохраняют до их самостоятельного отхождения. Для стимуляции отторжения применяют протеолитические ферменты. После отхождения некроза наносят мази. Точечные глубокие ожоги (например, при попадании брызг кислоты или щелочи) могут закрываться самостоятельно. При значительной площади раневой поверхности после очищения раны требуется кожная пластика.
Больным с химическими ожогами пищевода при поступлении в стационар устанавливают желудочный зонд после местного обезболивания рта и глотки. Удаляют содержимое желудка, инактивируют химический агент. После приема щелочи осуществляют промывание маслом либо слабым раствором уксусной кислоты. После употребления кислоты применяют некрепкий раствор соды.
При невозможности определения агрессивного агента используют воду, молоко. В последующем назначают парентеральное питание, выполняют бужирование. Больным с перфорацией необходимо экстренное вмешательство с наложением гастростомы или эзофагостомы. В случае формирования стеноза показано стентирование, рассечение стриктуры, пластика пищевода.
При легких химических ожогах глаз применяют местные средства с антибиотиками. Для уменьшения дискомфорта выполняют циклоплегию. Для ускорения заживления рекомендованы глазные капли из плазмы, обогащенной эритроцитами. Пациентам с химическим иритом эффективна длительная циклоплегия. Кортикостероиды с осторожностью используют при тяжелых повреждениях, поскольку они могут вызвать перфорацию роговицы. Хирургическая тактика определяется характером поражения. Возможны витрэктомия, кератопластика, коррекция выворота или заворота века.
Общие мероприятия
Для устранения болей применяют анальгетики. Антибиотики подбирают с учетом чувствительности возбудителя. С профилактической целью антибактериальные препараты не назначают, поскольку это провоцирует развитие антибиотикоустойчивых штаммов. При обширных повреждениях проводят инфузионную терапию. Вводят питательные растворы, глюкозу, лекарства для восстановления кислотно-щелочного равновесия.
При всасывании щавелевой и фтороводородной кислоты может потребоваться коррекция гипокальциемии. При ожогах фосфором, некоторыми кислотами необходим контроль функций печени и почек, по показаниям – мероприятия по коррекции острой почечной или печеночной недостаточности. Пациентам с системными эффектами от воздействия лизола требуется гемодиализ.
Прогноз
Исход определяется локализацией, тяжестью, распространенностью повреждения, временем начала медицинских мероприятий, общим состоянием больного, другими факторами. При небольшой площади поражения кожи, отсутствии токсического влияния на внутренние органы прогноз благоприятный даже у больных с глубокими ожогами. При травмах пищевода 3 степени летальность достигает 60%, в остальных случаях смертельные исходы наблюдаются редко, проходимость органа восстанавливается у 90% больных. У пациентов с тяжелыми ожогами глаз в исходе формируются энтропион, бельмо, атрофия глазного яблока, отмечается выраженное снижение зрения.
Профилактика
Основной мерой по предупреждению повреждений кожи и глаз является соблюдение техники безопасности при работе с агрессивными химическими веществами в быту и на производстве. Профилактика травм пищевода заключается в соблюдении правил хранения едких веществ: использовании промаркированных емкостей, выделении отдельных шкафов или полок, расположенных в недоступных для детей местах.
4. Современные принципы диагностики, лечения химических ожогов пищевода и желудка/ Белькова Т.Ю.// Сибирский медицинский журнал – 2001- №5
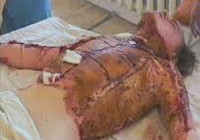
Ожоговая болезнь – комплексное нарушение деятельности органов и систем, развивающееся вследствие обширных ожогов. Причиной возникновения ожоговой болезни является выпадение всех видов функций кожного покрова, потеря плазмы, распад эритроцитов, а также нарушения обмена веществ. Вероятность развития, выраженность и прогноз при данной патологии определяются возрастом пациента, общим состоянием его организма и некоторыми другими факторами, однако ведущую роль играет площадь поражения. Лечение включает в себя антибиотикотерапию, инфузионную и дезинтоксикационную терапию, коррекцию работы всех органов и систем.
МКБ-10
Общие сведения

Патогенез
Внезапное образование обширного очага некроза и формирование значительного массива тканей, находящихся в фазе паранекроза, становится причиной выброса в кровь большого количества токсинов и элементов распадающихся клеток. В крови резко увеличивается уровень простагландинов, серотонина, гистамина, натрия, калия и протеолитических ферментов. Это приводит к повышению проницаемости капилляров. Плазма выходит из сосудистого русла, скапливается в тканях, в результате значительно уменьшается ОЦК. В ответ на это организм выбрасывает в кровь гормоны, вызывающие сужение сосудов – норадреналин, адреналин и катехоламины.
Запускается механизм централизации кровообращения. Периферические отделы тела, а затем и внутренние органы начинают страдать от недостатка кровоснабжения, что приводит к развитию гиповолемического шока. Наряду с этим наблюдается сгущение крови и расстройства водно-солевого обмена. Все перечисленное приводит к нарушениям функционирования различных органов. Развивается олигоанурия. В последующем патологические изменения усугубляются из-за истощения иммунной и эндокринной системы, а также токсического влияния продуктов распада тканей на внутренние органы. В сердце и печени возникают дегенеративные изменения, в желудочно-кишечном тракте образуются язвы, возможен парез кишечника, эмболии и тромбозы брыжеечных сосудов, в легких выявляются пневмонии.
Ожоговый шок
Может наблюдаться в течение первых 3 суток. В первые часы пациент возбужден, суетлив, склонен к недооценке своего состояния. В последующем на смену возбуждению приходит вялость и заторможенность. Возможны спутанность сознания, тошнота, икота, жажда, неукротимая рвота и парез кишечника. Отмечается прогрессирование гемодинамических нарушений и развитие гиповолемии. Больной бледен, пульс учащен, давление снижено, иногда – в норме, однако, нормальное давление в ряде случаев является прогностически неблагоприятным признаком.
На начальном этапе ожоговой болезни развивается олигурия, в тяжелых случаях – анурия. Моча коричневая, темно-вишневая или черная. Характерным признаком данного периода являются расстройства терморегуляции, при этом возможны как повышение, так и понижение температуры, сопровождаемые мышечной дрожью и ознобами. В анализах крови обнаруживается лейкоцитоз, гиперкалиемия и гипопротеинемия, повышение гематокрита и гемоглобина вследствие сгущения крови. В общем анализе мочи выявляется белок, относительная плотность мочи повышена.
Выделяют три степени ожогового шока. 1 степень или легкий ожоговый шок возникает при глубоком ожоговом поражении до 20%. АД в норме, электролитные нарушения незначительны, количество мочи не снижено, отмечаются колебания почасового диуреза с тенденцией к кратковременному снижению. 2 степень или тяжелый ожоговый шок развивается при глубоком ожоговом поражении 20-40%. Характерно возбуждение в первые часы, лабильность артериального давления, тошнота, рвота, снижение суточного диуреза до 600 мл, явления метаболического ацидоза и азотемии. 3 степень или крайне тяжелый ожоговый шок возникает при глубоком поражении 40 и более процентов тела. Наблюдается заторможенность, спутанность сознания, снижение АД, выраженная олигурия или анурия.
Острая ожоговая токсемия
Начинается на 3 сутки, продолжается от 3 до 15 суток. Обусловлена возвращением жидкости в сосудистое русло, а также всасыванием токсинов, поступающих из некротизированных тканей. Сопровождается нагноением ожогов и нарастающей интоксикацией. Характерны нервно-психические нарушения: бессонница, галлюцинации, двигательное возбуждение и элементы бреда. У многих пациентов возникают судороги. Возможно развитие токсического миокардита, сопровождающегося снижением АД, нарушениями ритма, расширением границ сердца, глухостью сердечных тонов и тахикардией.
Со стороны пищеварительной системы наблюдается метеоризм и боли в животе. У некоторых больных развивается токсический гепатит или динамическая кишечная непроходимость, вероятно возникновение острых язв желудка и кишечника. Нарушения со стороны дыхательной системы выражаются в пневмониях, экссудативных плевритах и ателектазах. Возможен отек легких. В анализах крови пациентов выявляется нарастающая анемия и лейкоцитоз со сдвигом влево. В анализах мочи определяется протеинурия, микро- и макрогематурия. Плотность мочи уменьшена.
Септикотоксемия и реконвалесценция
Продолжается 3-5 недель. Причиной развития являются инфекционные осложнения, которые возникают после отторжения струпа и обычно вызываются стафилококком, кишечной палочкой или синегнойной палочкой. Характерна продолжительная интермиттирующая лихорадка. На ожоговых поверхностях – большое количество гноя и атрофичные вялые грануляции. Пациенты истощены, выявляется мышечная атрофия, нередко возникают контрактуры суставов. На этой стадии ожоговой болезни часто развиваются септические осложнения, заканчивающиеся летальным исходом. Со стороны почек наблюдается полиурия. По анализам мочи и крови – гипербилирубинемия, гипопротеинемия, стойкая протеинурия.
В случае благополучного заживления ожоговых ран наступает следующая стадия ожоговой болезни – восстановление функций всех органов и систем. Продолжительность – 3-4 месяца. Отмечается улучшение общего состояния, нормализация температуры, увеличение массы тела и восстановление белкового обмена. Возможна тугоподвижность суставов, иногда наблюдаются поздние осложнения со стороны пищеварительной системы, легких и сердца: нарушение функций печени, токсический отек легких, пневмония, токсический миокардит.
Диагностика
Диагноз выставляется на основании глубины и площади ожогов, общего состояния пациента, гемодинамических показателей, лабораторных данных, а также оценки функции различных органов и систем. Больным назначают анализ мочи, общий и биохимический анализ крови, при необходимости проводят консультации различных специалистов: кардиолога, пульмонолога, гастроэнтеролога и т. д. При подозрении на патологические изменения со стороны легких выполняют рентгенографию грудной клетки, при подозрении на миокардит – ЭКГ, ЭхоКГ и МРТ сердца, при подозрении на нарушение функции органов пищеварительного тракта – контрастную рентгенографию, гастроскопию, и анализ кала на скрытую кровь.
Лечение
Тактика лечения ожоговой болезни определяется периодом данного патологического состояния и выявленными изменениями со стороны различных органов. На этапе первой помощи пациенту дают обильное питье, осуществляют обезболивание, внутривенно вводят кровезаменители и электролитные растворы. При возможности проводят оксигенотерапию или дают наркоз закисью азота. Транспортировка в специализированное мед. учреждение возможна после стабилизации состояния пациента.
При поступлении в стационар больному продолжают давать обильное питье. С целью обезболивания выполняют новокаиновые блокады, назначают ненаркотические и наркотические анальгетики. Дефицит ОЦК восполняют, производя массивные инфузии плазмы, плазмозамещающих жидкостей, кристаллических и коллоидных растворов. При необходимости проводят переливания цельной крови. Используют сердечные гликозиды, глюкокортикоиды, антикоагулянты, аскорбиновую кислоту и кокарбоксилазу. Проводят кислородотерапию. На раны накладывают повязки с антисептиками.
На стадии ожоговой токсемии и септикотоксемии продолжают дезинтоксикационную терапию, назначают антибиотики, витамины, анаболические стероиды, белковые препараты и стимуляторы регенерации. В периоде реконвалесценции осуществляют лечебные мероприятия по восстановлению работы всех органов и систем. По окончании этого периода выполняют реконструктивные операции для устранения контрактур, трофических язв и обезображивающих стягивающих рубцов. Прогноз в первую очередь зависит от глубины и площади ожогового поражения. В отдаленном периоде часто наблюдаются ограничения трудоспособности.

Все родители знают о риске ожогов кипятком: если пролить его на кожу, будет очень больно, кожа мгновенно покраснеет, а через 10–30 минут на ней начнут появляться огромные пузыри с тонкой стенкой и прозрачным содержимым. Все дети знают о риске ожога крапивой: если крапиву схватить, будет больно, вскоре появятся уртикарные элементы сыпи, какое-то время пораженная кожа будет болеть и чесаться.

А теперь представьте себе растение, прикосновение к которому вызывает ожог сильнее чем от кипятка и боль сильнее чем от крапивы, но только спустя 3–7 дней (!) после контакта с его соком. То есть ребенок (да и родитель) может уже забыть, где и чем он обжегся, поэтому осторожность (как при обращении с кипятком или крапивой) не формируется естественным путем. Более того, это растение приятно на ощупь, словно мать-и-мачеха, огромное (больше человеческого роста), под тенью его крупных листьев трудно расти другой траве. В итоге там часто образуются таинственные «пещеры» и «потайные ходы», в которых легко скрыться от палящего летнего зноя и играть в Индиану Джонса; разумеется, детей тянет в эти «джунгли», словно магнитом. Мы говорим о борщевике Сосновского.

Борщевик не опасен сам по себе, только его сок. Причем и сок опасен лишь при одном условии: если место, на которое он попал, вскоре после этого подвергается интенсивному воздействию солнечного света. Это явление называется фотосенсибилизацией, а такой тип ожога кожи называется фитофотодерматитом. То есть растительное химическое вещество («фито») резко снижает способность кожи защищаться от чрезмерного воздействия солнечных лучей («фото») и возникает тяжелое поражение кожи («дерматит»), внешне напоминающее ожог. Борщевик вовсе не единственное растение, угрожающее человеку фитофотодерматитами. Есть еще определенные виды дудника (трубочки, в которые деревенские дети дуют ртом, «стреляя» друг в друга ягодами рябины) и некоторые другие растения. Но борщевик — самое известное, самое распространенное и самое опасное из них. Итак, если сок борщевика лизнуть — не случится ничего страшного, он не ядовит. Если его брызнуть в глаза или пролить на кожу в пасмурный день, скорее всего, тоже ничего не случится. Опасен именно контакт с соком в солнечный день, на жаре.
Какие проявления?
Спустя 1–5 дней после контакта с соком и последующей инсоляцией, пораженная кожа начинает медленно менять цвет на бурый, немного зудеть. В течение суток в центре этого изменения цвета начинают появляться мелкие пузырьки (везикулы) с прозрачной жидкостью внутри, они быстро сливаются и превращаются в огромных размеров пузырь (до нескольких сантиметров в длину и до 1,5 см в высоту), заполненный прозрачной жидкостью. Этот пузырь держится 1–3 суток, никаких неприятных ощущений при этом нет, только косметические изменения. А дальше либо ребенок его сдирает, либо пузырь лопается сам, сдувается, его стенка прилипает ко дну пузыря, и вот тут начинается средней силы боль. Это место больно трогать (как при ожоге), больно сгибать в этом месте конечность, боль вызывает даже касание одежды.
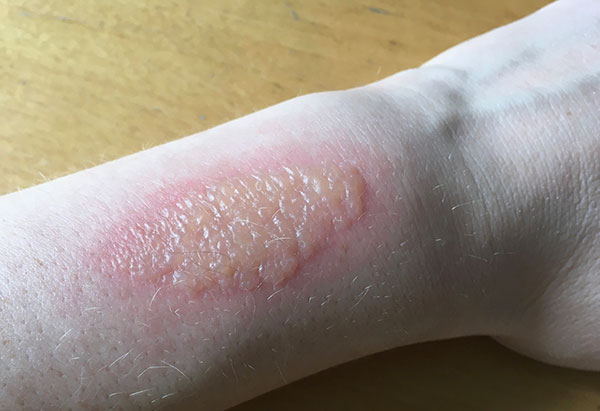
Через несколько дней пораженный участок покрывается твердой плотной корочкой, которая держится 1–2 недели, боль день ото дня уменьшается и к моменту, когда корочка начинает отпадать, боль проходит совсем, место интенсивно чешется. Итого острая фаза ожога проходит за 2–3 недели. На участке отпавших корочек образуется кожа розового цвета, по краям с бурой каемкой, измененный цвет кожи в месте ожога борщевиком сохраняется несколько месяцев или даже лет, напоминая об этом событии. Затем обычно кожа полностью восстанавливает здоровый цвет.
Как это предотвратить?
Выучить самим и показать своим детям, как выглядит борщевик, рассказать, как пахнет в местах, где его недавно скосили. Научить детей не касаться борщевика, не играть в его зарослях, не рубить его палками, не наступать в открытой обуви на его скошенные пеньки, в которых скапливается большое количество сока. А если случайно сок борщевика все же попал на кожу или в глаза, обильно промыть глаза водой, а кожу несколько раз помыть с мылом и закрыть темной одеждой на 3–4 дня, пока она не восстановится, и повышенный риск от контакта с солнцем не пройдет.
Если вам самому нужно скосить заросли борщевика, лучше делать это в водонепроницаемой одежде в пасмурный (лучше дождливый) день. Но помните, что скашивание борщевика не убивает его, он имеет многолетний корень и быстро даст новые побеги. Бороться с борщевиком на вашей земле нужно более эффективными способами.

Как это лечить?
Если ожог все же случился, появились пузыри, следует обратиться к врачу. Лечение будет зависеть от площади поражения и сопутствующих осложнений. Небольшие ожоги (1–5% площади кожи; 1% примерно равен площади одной ладони пострадавшего), не задевшие опасные места (веки, половые органы), лечатся чистыми повязками, асептикой, обезболиванием и временем.
Более крупные ожоги и ожоги в опасных местах могут потребовать специализированной хирургической помощи, вплоть до лечения в хирургическом отделении на ожоговых (не прилипающих к обожженной коже) кроватях. Врач может назначить местно легкие стероиды, антибактериальные препараты и некоторые другие лекарства, а также специальные (не прилипающие к мокнущей ране) повязки.
Откуда взялся этот борщевик?
Когда-то в советское время борщевик сажали на колхозных полях целенаправленно, предполагая, что он станет хорошим кормом для скота. Потом оказалось, что он вызывает ожоги, а молоко скота от него становится горьким — и идею забросили. Но дело было сделано, искусственным образом он проник во все уголки нашей страны и теперь растет как сорняк, легко выигрывая конкуренцию с другими травами, разрастаясь уже не только на старых колхозных полях или обочинах дорог, а почти везде.
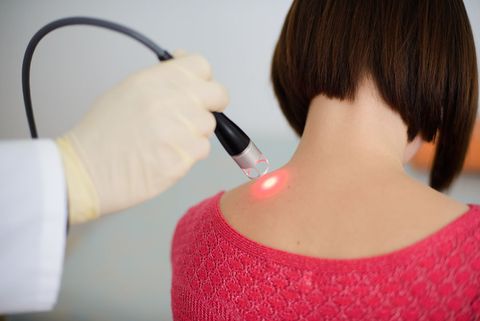
Лазерная терапия (ЛТ, низкоинтенсивная лазерная терапия, лазеротерапия) – физиотерапевтический метод светолечения, подразумевающий воздействие на организм пациента низкоэнергетическим лазерным излучением. Процедура улучшает обменные процессы, дает обезболивающий и противовоспалительный эффект, повышает иммунитет и снимает отеки. Лазерная терапия применяется во многих отраслях современной медицины. Благодаря отсутствию побочных действий, безболезненности и безопасности, метод используется не только для взрослых, но и для детей.
Если вам необходим профилактический или лечебный курс лазерной терапии, обращайтесь в Поликлинику Отрадное. Вы сможете посещать в сеансы в удобное для вас время, без очередей.
Особенности лазерной терапии
Для низкоинтенсивной лазерной терапии применяется излучение оптического диапазона. На участок тела пациента направляют пучок света. Он поглощается тканями, преобразуясь в тепловую энергию. В результате происходят фотохимические и фотофизические процессы. Под влиянием лазерных лучей:
- Увеличивается количество эритроцитов – красных кровяных телец, транспортирующих кислород из легких ко всем органам и тканям. Благодаря этому усиливается кислородный обмен в организме.
- Происходит более активное деление клеток костного мозга.
- Улучшается работа противосвертывающей системы крови.
- Снижается скорость оседания эритроцитов (СОЭ) – этот показатель в анализах крови указывает на наличие в организме воспалительного процесса.
В результате процедуры:
- Активизируется иммунная система, за счет чего процесс выздоровления ускоряется.
- Стимулируется кровообращение.
- Ускоряются обменные и регенеративные процессы, за счет чего быстрее заживают эрозии, раны и прочие травмы.
- Активизируется клеточный метаболизм.
- Предотвращается разрастание соединительных тканей.
- Лазерный луч устраняет с кожного покрова и слизистых оболочек патогенную микрофлору, что способствует уменьшению воспалений.
Снижаются болевые ощущения, в некоторых случаях они исчезают полностью.
Справка! Так как лазерные лучи проникают не очень глубоко, эффект ярко выражен, прежде всего, на участках воздействия.
Для терапевтического воздействия могут применяться разные виды лазеров. Они отличаются друг от друга, прежде всего, по режиму работы:
По активному веществу лазеры бывают:
- Жидкостные.
- Газовые.
- Полупроводниковые.
- Твердотельные.
По длине волны лазерное излучение, применяемое в терапевтических аппаратах, делится на:
- Инфракрасное.
- Красное.
- Видимое.
- Ультразвуковое.
- Перестраиваемое.
Разновидность лазерного аппарата выбирается врачом, исходя из потребностей и особенностей организма пациента.
Читайте также:

