Что такое флегмона печени
Обновлено: 25.04.2024
Материалы предназначены исключительно для врачей и специалистов с высшим медицинским образованием. Статьи носят информационно-образовательный характер. Самолечение и самодиагностика крайне опасны для здоровья. Автор статей не дает медицинских консультаций: клинический фармаколог — это врач только и исключительно для врачей.
Возбудители
- Грамположительные кокки: Streptococcalspp (особенно S.intermedius), энтерококки и S.aureus
- Анаэробы: Bacteroides spp, Fusobacterium spp, Actinomyces spp, Clostridium spp и т. д.
- Семейство Enterobacteriaceae (E.coli, Klebsiella spp и т.д.) и другие грамотрицательные бактерии
- Yersiniaenterocolitica: редкая причина абсцесса печени
- Candida spp.
- Entamoebahistolytica:абсцессы печени могут осложнить до 10% амебных колитов
- Echinococcusgranulosus: наиболее частая причина кист яичника
Клиника
- Как правило, абсцесс печени характерен для лиц 40-50-ти летнего возраста
- Симптомы включают лихорадку +/- боли в правом подреберье с гепатомегалией. Около 60% пациентов могут иметь лихорадку, связанную с ознобом и недомоганием. Проявления могут быть подострыми или хроническими и могут включать потерю веса, потерю аппетита, иногда, изменение психического статуса.
- Редко пациенты могут демонстрировать сепсис или перитониальные знаки, указывающие на разрыв абсцесса.
- Раздражение диафрагмы может проявляться болью в правом плече, и/или кашлем или шумом трения плевры.
- Около 50% пациентов имеют одиночные абсцессы.
- Большинство абсцессов развиваются в правой доле (около 75%), меньше в левой доле (около 20%) и около 5% в хвостатой доле
- В случае вторичного происхождения печеночного абсцесса инфекция может распространяться из:
- системы воротной вены;
- желчных протоки;
- печеночной артерии;
- может быть смешанное происхождение;
- при травме печени;
- прямое распространение инфекционно-воспалительного процесса от близлежащих органов.
- Классификация Meyers (2001):
1. Криптогенные абсцессы.
- доброкачественного происхождения;
- злокачественного происхождения.
- доброкачественного происхождения;
- злокачественного происхождения.
4. Гематогенные (артериальные).
5. Другие портальные.
6. Травма печени.
7. Другие виды распространения (хронический гранулематоз, локальное распространение, операции на органах брюшной полости и др.).
Забрюшинная флегмона – это разлитой гнойный процесс, локализованный в клетчатке ретроперитонеального пространства. Заболевание проявляется лихорадкой, недомоганием, тянущим умеренным или интенсивным болевым синдромом в пояснице и животе, усиливающимся при перемене положения тела. Для подтверждения диагноза проводят хирургический осмотр, УЗИ забрюшинного пространства, рентгенографию органов брюшной полости, анализ крови. Консервативное лечение предполагает назначение антибиотиков. Во время операции осуществляют вскрытие флегмоны и дренирование ретроперитонеального пространства.
Общие сведения
Забрюшинная флегмона – острое гнойное поражение позадибрюшинной жировой клетчатки. Отличительной особенностью ретроперитонеальной флегмоны является отсутствие границ расплавления тканей и склонность к быстрому распространению воспалительного процесса на близлежащие структуры (фасции, мышцы, соседние органы). Рыхлое строение забрюшинной клетчатки способствует стремительному размножению гнилостной инфекции, более выраженной интоксикации, нежели при ограниченном нагноении (абсцессе). Заболевание преимущественно распространено среди людей молодого и среднего возраста (25-45 лет), в равной степени наблюдается у мужчин и женщин.

Причины
Флегмонозный процесс в забрюшинной клетчатке чаще имеет вторичный характер и возникает в условиях протекающей в организме инфекции (пиелонефрита, параколита и др.). Патогенная флора, способствующая развитию гнойного процесса, представлена преимущественно золотистым стафилококком, кишечной палочкой, зеленящим стрептококком и др. В абдоминальной хирургии выделяют две группы причин образования забрюшинной флегмоны:
- Первичные. Флегмона может возникать в результате нарушения принципов асептики и антисептики во время хирургических манипуляций на органах малого таза и брюшной полости или инфицирования ретроперитонеальной клетчатки при открытых ранениях живота.
- Вторичные. В этих случаях флегмона забрюшинной области развивается вследствие гематогенного, лимфогенного распространения инфекции из первичного очага воспаления при пионефрозе, гнойном панкреатите, флегмонозном аппендиците, остеомиелите костей таза и др. Патология может возникать при прорыве забрюшинного абсцесса и проникновении пиогенного содержимого в клетчатку, в результате нагноения забрюшинных гематом при закрытых травмах и ранениях крупных сосудов с переходом воспаления на ретроперитонеальную область.
Вероятность развития забрюшинной флегмоны возрастает при снижении резистентности организма (после перенесенных вирусных, бактериальных инфекций, химиотерапии, лучевой терапии), тяжелом течении хронических заболеваний (сердечной недостаточности, бронхиальной астмы, сахарного диабета и др.), авитаминозе, пожилом и старческом возрасте пациентов.
Патогенез
Толчком к началу заболевания служит проникновение возбудителя в забрюшинную клетчатку на фоне ослабленного общего иммунитета, декомпенсации хронических заболеваний и т. д. Под воздействием токсинов, которые выделяются патогенными микроорганизмами, развивается серозный отек, воспалительная инфильтрация клетчатки с последующим образованием гнойного экссудата и расплавлением жировой ткани. Особенности строения ретроперитонеального пространства определяют быстрый переход воспаления на окружающие анатомические области. Распространение инфекции происходит через естественные промежутки в фасциях, которые способствуют проникновению гнойного экссудата из одного пространства в другое.
Классификация
Выделяют острое и хроническое течение забрюшинной флегмоны. Острая флегмона развивается внезапно и сопровождается интенсивной болью и интоксикацией. Хроническое течение возникает на фоне сниженной вирулентности патогенной флоры и быстрой активации защитных сил организма и проявляется слабовыраженной симптоматикой с периодами обострения и ремиссии. По характеру экссудата абдоминальные хирурги различают серозную, гнойную, некротическую и гнилостную формы заболевания. Исходя из локализации пиогенного процесса в ретроперитонеальном пространстве, выделяют следующие виды флегмоны:
- Поясничная. Наиболее распространённый вариант заболевания. При данной локализации флегмона, расположенная над гребнем подвздошной кости, распространяется по наружному краю поясничной мышцы до края длинных мышц спины.
- Подвздошная. Инфильтрат локализуется в среднем и верхнем отделах подвздошной ямки, начинаясь вблизи тела лобковой кости, проходит вдоль наружного края поясничной мышцы и достигает передней верхней ости подвздошной кости. Верхний край флегмоны обычно хорошо определяется при пальпации живота.
- Паховая. Данный тип забрюшинной флегмоны встречается редко. Инфильтрат расположен в позадибрюшинной клетчатке в проекции наружной подвздошной артерии и вены.
Симптомы забрюшинной флегмоны
Клинические проявления на начальной стадии не имеют специфических черт. Появляются общие признаки воспалительного процесса: повышение температуры тела до фебрильных значений, слабость, повышенная утомляемость, озноб, тошнота, головокружение. По мере прогрессирования патологии возникает боль. Болезненные ощущения вначале носят периодический тянущий, пульсирующий характер и локализуются в зависимости от расположения флегмоны в поясничной области, левой и правой половинах живота.
Боли постепенно нарастают, становятся постоянными, интенсивными и не имеют четкой локализации. Болевой синдром усиливается при попытке встать, сесть, повернуться на бок, значительно ухудшая уровень жизни пациента и мешая ему нормально передвигаться. При пальпации спины и живота отмечается резкая болезненность в поясничной области. При поясничном расположении инфильтрата можно заметить сглаженность контуров на пораженной половине поясницы, при глубокой пальпации живота определяется утолщение клетчатки в зоне воспаления.
Осложнения
Распространение гнойного процесса на окружающие ткани может стать причиной гнойного перитонита, пиелонефрита, эмпиемы плевры. Попадание инфекции в кровоток приводит к развитию тромбофлебита, лимфаденита, артериита. Поражение артерии может осложняться ее расплавлением и артериальным кровотечением. Генерализация инфекционного процесса приводит к возникновению сепсиса, выраженной интоксикации вплоть до септикопиемии, инфекционно-токсического шока и летального исхода.
Диагностика
Диагностика патологии часто вызывает трудности в связи с отсутствием патогномоничных симптомов и четкой клинической картины. В некоторых случаях заболевание удается обнаружить только на поздних стадиях, при развитии осложнений. Для установления диагноза проводятся следующие виды исследований:
- Осмотр хирурга. При сборе анамнеза специалист обращает внимание на травмы, операции и инфекционные заболевания в прошлом. Во время физикального осмотра отмечается напряжение мышц живота и спины на стороне поражения, наличие инфильтратов различной локализации, болезненных при пальпации.
- УЗИ брюшной полости и забрюшинного пространства. Позволяет визуализировать патологический инфильтрат в забрюшинной области. При наличии первичного очага инфекции (в почках, поджелудочной железе, кишечнике) удается выявить изменения в органах и жидкость в брюшной полости.
- Обзорная рентгенография брюшной полости. На рентгенограммах отмечается исчезновение контуров поясничной мышцы в области поражения. В зоне флегмоны в пределах ограниченного участка кишки определяется выраженный метеоризм, который не исчезает после использования клизм.
- Анализ крови. Лабораторное исследование крови выявляет наличие общего инфекционного процесса в организме, при котором повышается уровень лейкоцитов, ускоряется СОЭ, наблюдается сдвиг лейкоцитарной формулы влево. Анализ крови на стерильность выполняют для верификации возбудителя инфекции и назначения грамотной антибиотикотерапии.
В сомнительных и трудных случаях назначают КТ забрюшинного пространства. Данное исследование с большей точностью помогает определить этиологию болезни, местоположение флегмоны и изменения со стороны соседних органов. Дифференциальную диагностику забрюшинной флегмоны проводят с гриппозной инфекцией, тифом, паратифом, пиелонефритом, остеомиелитом костей таза. На начальных этапах симптомы болезни часто ошибочно принимают за проявления дегенеративных заболеваний позвоночника (остеохондроза поясничного отдела позвоночника, протрузии позвоночных дисков).
Лечение забрюшинной флегмоны
Тактика лечения зависит от локализации и величины флегмоны, а также наличия осложнений. Все пациенты с данным заболеванием подлежат госпитализации в хирургическое отделение. В настоящее время существует два основных подхода к лечению патологии:
- Консервативный. Применяется на начальных этапах болезни, при малых размерах флегмоны и отсутствии осложнений со стороны других органов и систем. Этиотропная терапия представлена антибактериальными препаратами широкого спектра действия. Наряду с основным лечением назначают дезинтоксикационную терапию, противовоспалительные и обезболивающие средства, витамины и иммуномодуляторы.
- Хирургический. При отсутствии эффекта от консервативной терапии, больших флегмонах и выраженной интоксикации применяют оперативное лечение. Выполняют вскрытие нагноения и санацию забрюшинного пространства, после чего устанавливают дренажную систему с целью активной аспирации гнойного экссудата из ретроперитонеальной области. При поясничной локализации применяют доступ Симона, при паранефритах – задний латеральный или медиальный доступы. При отсутствии данных о точном расположении флегмоны выполняют косые поясничные разрезы по Израэлю, Пирогову, Шевкуненко. До и после операции назначают антибактериальную и противовоспалительную терапию.
Прогноз и профилактика
Прогноз зависит от расположения, размеров флегмоны и выраженности интоксикационного синдрома. При своевременном обнаружении заболевания и адекватной антибиотикотерапии течение благоприятное. Поздняя диагностика, развитие перитонита, инфицирование других органов может повлечь за собой серьезные последствия (шок, сепсис и др.) вплоть до смертельного исхода. Основу профилактики заболевания составляет строгое соблюдение медицинским персоналом правил асептики во время инвазивных вмешательств, рациональное назначение антибиотиков и грамотное послеоперационное наблюдение за больными с хирургической патологией. Важную роль играет раннее распознавание и лечение хронических заболеваний брюшной полости и ретроперитонеального пространства (пиелонефрит, колит и др.).
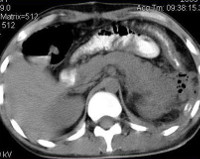
Абсцесс печени – это ограниченная полость, расположенная в печени и заполненная гноем. Развивается вследствие других заболеваний либо первичного поражения. Проявляется болями в правом подреберье, повышением температуры, желтушностью кожи. Диагноз ставится путем сбора анамнеза, осмотра, проведения УЗИ печени, применения вспомогательных методов исследований. Лечение может быть консервативным (антибиотикотерапия) или хирургическим (вскрытие абсцесса). Прогноз заболевания при своевременном начале лечения благоприятный.
МКБ-10

Общие сведения
Абсцесс печени – это деструктивное заболевание, при котором в ткани печени формируется полость с гнойным содержимым. На сегодняшний день определено множество причин возникновения абсцессов в печени, но наиболее значимыми из них являются аппендицит, желчнокаменная болезнь и сепсис. Такие абсцессы достаточно сложны в диагностике, поэтому постоянно разрабатываются новейшие методики определения и лечения данного состояния. Применяются более современные методики лечения – все чаще при обнаружении гнойника в печени хирурги прибегают к его лапароскопическому или тонкоигольному дренированию, а расширенные лапаротомические операции постепенно уходят в прошлое.
Причины
Основное условие образования гнойника в печени – снижение общего и местного иммунитета. Формирование абсцесса может быть вызвано различными возбудителями, чаще всего это гемолитический стрептококк, золотистый стафилококк, энтеробактерии, кишечная палочка, клебсиелла, анаэробные микроорганизмы. Нередко при посеве гноя выделяется смешанная флора. Заболеванием чаще страдают мужчины. Амебная этиология преобладает в возрастной группе 20-35 лет, а бактериальная – после 40 лет. Абсцессы печени разделяются по пути распространения инфекции:
- по желчным путям при холецистите, холангите, желчнокаменной болезни, раке желчных путей;
- контактно при возникновении воспалительных процессов в брюшной полости: аппендицит, дивертикулит, неспецифический язвенный колит у лиц с иммунодепрессией;
- по кровеносным сосудам при сепсисе.
Также инфекционный агент может попасть в орган при травмах печени, во время операции на печени, при инфицировании различных кист печени (паразитарных и непаразитарных), из очагов распада опухолей и специфических гранулем. Иногда причину возникновения патологии установить не удается.
Классификация
В абдоминальной хирургии существует несколько классификаций абсцесса печени:
- По количеству: единичный и множественные абсцессы.
- По месту возникновения: поражение левой или правой доли печени.
- По этиологии: бактериальные и паразитарные абсцессы.
По причине развития патология может быть первичной или вторичной. Разные авторы трактуют это разделение по-разному – ряд специалистов говорит о первичном очаге инфекции, другие – о наличии или отсутствии изменений в ткани печени до возникновения абсцесса. Сходятся они в одном: причину возникновения первичного абсцесса обычно определить не удается (такие абсцессы называют криптогенными).
Симптомы абсцесса печени
Формирование абсцесса обычно характеризуется возникновением болей в правом подреберье, которые могут иррадиировать под лопатку или в плечо справа. Пациент отмечает усиление болей в положении на левом боку. Интенсивность боли может снижаться в положении на правом боку с подтянутыми к груди коленями. Боль тупая, ноющая, постоянная. Также отмечается чувство тяжести в правом подреберье. Печень увеличена в размерах, выступает из-под реберной дуги. При пальпации печени или при надавливании на подреберья в проекции абсцесса отмечается значительная болезненность.
Могут беспокоить диспепсические явления: снижение или отсутствие аппетита, тошнота, метеоризм, жидкий стул (диарея). Повышается температура до фебрильных цифр (выше 38°С), возникает озноб с похолоданием ног, появлением на них гусиной кожи. Отмечаются явления тяжелейшей интоксикации, тахикардия, проливные поты.
Потеря веса – зачастую единственная жалоба на первых этапах развития абсцесса, в связи с чем диагностика на ранних стадиях затруднительна. На более поздних стадиях появляется желтушность слизистых и кожи. При компрессии сосудов печени или их тромбировании вследствие воспалительного процесса может появиться асцит (скопление жидкости в брюшной полости).
Главная особенность течения абсцессов печени заключается в том, что клиника часто маскируется основным заболеванием, на фоне которого и развился абсцесс, поэтому от начала формирования патологического процесса до его диагностирования зачастую проходит длительное время.
Осложнения
Абсцесс печени может осложняться прорывом гноя в брюшную или плевральную полости, полость перикарда, соседние органы (кишечник, желудок). При разрушении стенки сосуда возможно сильное кровотечение. Также возможно распространение инфекции с формированием поддиафрагмального абсцесса, развитием сепсиса с образованием абсцессов в других органах (легкие, головной мозг, почки и др.).
Диагностика
Для своевременной диагностики абсцесса печени большое значение имеет правильный и подробный сбор анамнеза. При этом выясняется наличие в организме больного хронических очагов инфекции, а в анамнезе - тяжелых инфекционных заболеваний, опухолей, операций, травм. Следует выяснить, с чем сам пациент связывает возникновение жалоб, когда они появились и как изменился их характер с момента возникновения.
- УЗИ печени. По данным УЗИ гепатобилиарной системы также возможно обнаружение в печени полости, заполненной жидкостью и сгустками гноя, определение ее размеров и топографии. Одновременно под контролем УЗИ возможно проведение тонкоигольной биопсии абсцесса с определением характера выпота, чувствительности флоры к антибиотикам. Эта процедура является лечебно-диагностической, так как одновременно производится дренирование абсцесса печени.
- Рентгенография ОБП. Для уточнения диагноза используются классические и современные методики. При проведении рентгенографии можно обнаружить участок просветления в печени с уровнем жидкости, жидкость в плевральной полости (реактивный плеврит), ограничение подвижности диафрагмы справа.
- Томография. МРТ или МСКТ брюшной полости позволяют определиться с количеством и расположением абсцессов, их размерами, помогают разработать оптимальную тактику лечения и план операции. При сложностях в диагностике или невозможности проведения указанных исследований можно выполнить ангиографию и радиоизотопное сканирование печени – оба этих метода могут выявить дефект кровоснабжения и накопления изотопа в печени, соответствующий расположению и размерам абсцесса.

- Лабораторные исследования. В лабораторных анализах обычно отмечаются изменения, характерные для воспалительных заболеваний (снижение уровня гемоглобина и эритроцитов, увеличение пула лейкоцитов, изменения в лейкоформуле). В биохимическом анализе крови повышаются показатели, свидетельствующие о повреждении ткани печени (АСТ, АЛТ, ЩФ, билирубин).
В самых сложных случаях прибегают к диагностической лапароскопии. При этом в брюшную полость вводится специальный видеоинструментарий, позволяющий рассмотреть органы, определиться с диагнозом, а при возможности провести дренирование абсцесса. Дифференциальная диагностика абсцесса печени проводится с поддиафрагмальным абсцессом, гнойным плевритом, гнойным холециститом.
Лечение абсцесса печени
Тактика лечения в каждом конкретном случае разрабатывается индивидуально. При наличии небольшого единичного или множественных мелких абсцессов тактика будет консервативной.
Консервативное
Назначается антибиотик в соответствии с посевами и чувствительностью микрофлоры (при амебной этиологии абсцесса назначают противопаразитарные препараты). Так как посев гноя позволяет выделить возбудителя только в трети случаев, эмпирически назначаются цефалоспорины третьего поколения, макролиды и аминогликозиды. Если возможно проведение чрескожного дренирования полости, в ней устанавливают дренажные трубки, через которые в полость также вводится антибиотик, антисептические растворы.
Хирургическое
При необходимости хирургического лечения стараются прибегать к малоинвазивным методикам (эндоскопическое дренирование), однако при трудной локализации процесса предпочтение отдается классической лапаротомии с вскрытием абсцесса печени. Всем пациентам с перенесенным абсцессом назначается специальная диета №5, восстановительная терапия. Обязательно проводится соответствующее лечение заболевания, приведшего к образованию гнойника. Больные этого профиля наблюдаются хирургом-гепатологом. При необходимости привлекается инфекционист.
Прогноз и профилактика
Прогноз при своевременно начатом и адекватном лечении одиночного абсцесса печени благоприятный – до 90% пациентов выздоравливают. При множественных мелких гнойника или отсутствии лечения одиночного очага летальный исход весьма вероятен. Профилактикой данного заболевания является предотвращение заражения амебиазом (в первую очередь соблюдение личной гигиены), своевременное выявление и лечение заболеваний, которые могут привести к образованию гнойников в печени.
1. Абсцессы печени / Ахаладзе Г.Г., Церетели И.Ю. // Анналы хирургической гепатологии - 2006 - Т.11, №1
2. Абсцессы печени: выбор метода лечения / Пащина С.Н., Благитко Е.М., Беспалов А.А. // Медицинские и фармацевтические науки - 2014 - №4
3. Современная тактика в лечении бактериальных абсцессов печени / Овчинников В.А., Малов А.А. и др. // Медицинский альманах - 2013 - №5
4. Абсцессы печени: причины, диагностические ошибки и лечение. Автореферат диссертации / Церетели И.Ю. - 2005
Подпеченочный абсцесс – ограниченное гнойное образование, расположенное между нижней поверхностью печени и петлями кишечника и являющееся осложнением хирургических заболеваний брюшной полости. Клиническими проявлениями подпеченочного абсцесса служат боли в правом подреберье, усиливающиеся при вдохе, лихорадка, интоксикация, диспепсические расстройства. Диагностика основана на детальном изучении анамнеза, результатах лабораторных исследований, рентгенографии, УЗИ и КТ органов брюшной полости. Лечение хирургическое, заключается во вскрытии, дренировании и промывании гнойника, а также системной антибиотикотерапии и дезинтоксикационных мероприятиях.
Общие сведения
Подпеченочный абсцесс в гастроэнтерологии и хирургии является типичным вариантом ограниченного перитонита. Формирование гнойника обусловлено свойствами листков брюшины, образованием сращений между ними, брыжейкой кишечника и другими структурами. Место локализации абсцесса может соответствовать первичному гнойному процессу либо быть результатом осумкования экссудата под диафрагмой. Соответственно этому выделяют две формы подпеченочных абсцессов: первично отграниченные (формирование полости происходит параллельно с основным патологическим процессом в близлежащем органе) и вторично отграниченные (микроорганизмы попадают в подпеченочное пространство как в зону максимальной резорбции из брюшной полости, а затем происходит изоляция гнойника путем формирования воспалительной соединительнотканной капсулы).
Причины подпеченочного абсцесса
Подпеченочный абсцесс является осложнением холецистита, панкреонекроза, гнойного воспаления червеобразного отростка (гнойного аппендицита), перфорации, открытых и закрытых повреждений полых или паренхиматозных органов, нарушений кровообращения в сосудах брыжейки кишечника при ущемленных грыжах и странгуляционной кишечной непроходимости, оперативных вмешательств. Также абсцесс может формироваться при гематогенных и криптогенных разлитых перитонитах. Чаще всего инфекционным агентом выступает ассоциация бактерий кишечной группы (E. coli, клебсиеллы, стафилококки, стрептококки) и анаэробных микроорганизмов.
Формированию отграниченного подпеченочного абсцесса способствуют пластические свойства брюшины: в результате повреждения на ее поверхности накапливается фибринозный клейкий экссудат, который и приводит к склеиванию прилежащих листков серозной оболочки. Далее происходит образование соединительнотканных спаек, и очаг гнойного воспаления изолируется от брюшной полости. В случае вторично отграниченного абсцесса важную роль в патогенезе играет высокая резорбтивная активность брюшины в подпеченочном пространстве, что способствует накоплению экссудата в данной области при распространенном перитоните. Есть и анатомические предпосылки формирования подпеченочного абсцесса – наличие печеночной сумки брюшины.
Симптомы подпеченочного абсцесса
Клиническая картина подпеченочного абсцесса зависит от тяжести процесса и основного заболевания. Наиболее частым признаком является боль в правом подреберье, иррадиирующая в область спины, лопатки или плеча, интенсивность которой увеличивается при глубоком вдохе. Также типична гипертермия (лихорадка имеет интермиттирующий характер), ознобы, тахикардия, возможна артериальная гипотензия. В тяжелых случаях развивается системная реакция на воспаление вплоть до сепсиса и полиорганной недостаточности.
Подпеченочный абсцесс может протекать и без выраженной симптоматики. В таких случаях заподозрить данную патологию позволяет субфебрильная температура тела, лейкоцитоз и увеличение СОЭ в анализах крови, а также болезненность при пальпации в области правого подреберья. К симптомам подпеченочного абсцесса относятся тошнота, метеоризм, запор; при больших размерах гнойника возможны признаки кишечной непроходимости.
Если имеет место вторично отграниченный абсцесс, в клинической картине ему предшествуют признаки разлитого перитонита. При этом на фоне постепенного улучшения состояния пациента формирование гнойника приводит к усилению абдоминальной боли и интоксикации.
Диагностика подпеченочного абсцесса
Консультация гастроэнтеролога и хирурга позволяет выявить характерные анамнестические данные и симптомы подпеченочного абсцесса. При осмотре пациента может определяться бледность кожных покровов. При пальпации в правом подреберье характерна болезненность. Абсцесс определяется как округлое флюктуирующее образование. В области его проекции кожа пастозна. Диагностика данного заболевания иногда весьма затруднительна, поскольку подпеченочный абсцесс может протекать со скудной симптоматикой, а связь с первичным патологическим процессом не всегда удается выявить. Именно поэтому насторожить врача должен недавно перенесенный перитонит, холецистит и другие деструктивные гнойные заболевания брюшной полости.
В лабораторных анализах выявляются характерные признаки воспаления. В общем анализе крови имеет место лейкоцитоз с нейтрофильным сдвигом, ускоренная СОЭ. При проведении рентгенографии органов брюшной полости визуализируется округлое образование с уровнем жидкости, может быть правосторонний плевральный выпот. Более информативные методы исследования при подозрении на подпеченочный абсцесс – УЗИ органов брюшной полости и компьютерная томография (МСКТ ОБП). Данные диагностические методики позволяют выявить наличие гнойника, определить его размеры и анатомическое взаимоотношение с окружающими органами.
Лечение подпеченочного абсцесса
Все пациенты с диагностированным подпеченочным абсцессом подлежат обязательной госпитализации в хирургическое отделение. Основным методом лечения является дренирование полости гнойника. С этой целью в настоящее время чаще применяются малоинвазивные методики. Чрескожная пункция проводится под ультразвуковым контролем; выполняется аспирация содержимого гнойника и дренирование. Через дренаж осуществляется многократное промывание полости абсцесса, введение антибактериальных препаратов. В тяжелых случаях, когда невозможно выполнить малоинвазивное вмешательство, проводится открытая хирургическая операция, предпочтительно из внебрюшинного доступа. Лечение также включает системную антибиотикотерапию, дезинтоксикационные мероприятия.
Прогноз и профилактика подпеченочного абсцесса
При своевременном выявлении и адекватном лечении прогноз благоприятный. Подпеченочный абсцесс может осложниться прорывом в брюшную полость с развитием разлитого перитонита и новых очагов гнойного воспаления, сепсисом и полиорганной недостаточностью. В таких случаях прогноз крайне неблагоприятный. Профилактика данной патологии заключается в своевременном лечении заболеваний, которые могут стать причиной абсцесса, а также тщательном послеоперационном наблюдении пациентов, которые перенесли перитонит и другие гнойные поражения органов брюшной полости.
Флегмоной подкожной клетчатки называется разлитое гнойное воспаление ее с переходом в некроз или абсцедирование; она имеет стремление к распространению по рыхлым клетчаточным пространствам во всех направлениях.
Тяжесть заболевания зависит от возраста ребенка, возбудителя заболевания и его вирулентности.
В зависимости от локализации процесса различают - подкожные, субфасциальные, внутримышечные, забрюшинные, медиастинальные флегмоны.
Клиническая картина характеризуется быстрым появлением процесса и его распространением: отек, боль, гиперемия, нарушение функции пораженной части тела, локальная гипертермия. На ранних стадиях - плотный инфильтрат, в запущенных случаях - определяется флюктуация. При прогрессирующей флегмоне прогноз неблагоприятный.
Код протокола: H-S-031 "Флегмона подкожной клетчатки у детей"

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Факторы и группы риска
Наличие повреждений кожного покрова с признаками инфицирования, другие гнойно-воспалительные процессы.
Диагностика
В некоторых случаях наступает некроз кожи, ее отторжение с образованием обширных раневых дефектов. Дно раны серого цвета с остатками омертвевшей клетчатки, края подрытые, неровные, грануляции отсутствуют. Такой вид раны заставляет думать о неблагоприятном прогнозе. При благоприятном течении после отторжения омертвевшей кожи образуются раны небольших размеров (3-6 см в диаметре), которые постепенно выполняются грануляциями, постепенно эпителизирующимися по краям. В дальнейшем на месте раневого дефекта часто образуются грубые рубцы, вызывающие деформацию грудной клетки, поясничный лордоз и кифоз, прогрессирующие с ростом ребенка.
Лечение
Цели лечения: оперативное лечение и санация гнойных очагов, восстановление исходного состояние кожных покровов, предотвращение рецидивов.
Лечение
Под общим обезболиванием производят множественные разрезы кожи в шахматном порядке над очагом поражения и по границе со здоровой кожей. Длина разреза 1-1,5 см, в глубину они должны проникать до подкожной жировой клетчатки.
Затем накладывают повязку с гипертоническим раствором хлорида натрия или антисептиком (фурацилин, диоксидин, хлоргексидинтиоглюконат, перманганат калия) на 2-3 часа. При последующих перевязках следят за распространением процесса, в случае необходимости производят дополнительные разрезы. При некрозе кожи и появлении демаркационной линии производят некрэктомию. После очищения раны от некротических масс и гноя используют мазевые повязки. На протяжении всего лечения применяют физиотерапевтические процедуры (УФО, УВЧ и др.), а также стимулируют рост и эпителизацию грануляций путем применения консервированной плаценты, фибринной пленки, обработки раны ультразвуком, лучами лазера.
Параллельно местной проводят интенсивную терапию, в комплекс которой должны входить дезинтоксикационные, антибактериальные и иммуностимулирующие мероприятия. Для лечения и профилактики возникновения микоза при длительной массивной антибиотикотерапии - итраконазол оральный раствор из расчета 5 мг\кг\день, в течение 10 дней.
Прогноз при флегмоне новорожденных всегда серьезен. Чем раньше поставлен диагноз и начаты лечебные мероприятия, тем больше вероятность благоприятного исхода заболевания. Летальность по разным данным - 15-30%.
4. *Тикарциллин + клавулановая кислота, лиофилизированный порошок 3000 мг/200 мг для приготовления раствора для внутривенных инфузий
5. *Амоксициллин+клавулановая кислота таблетки, покрытые оболочкой 500 мг/125 мг, 875 мг/125 мг, порошок для приготовления раствора для внутривенного введения во флаконах 500 мг/100 мг, 1000 мг/200 мг
27. *Препараты, получаемые из крови, плазмозамещающие средства и средства для парентерального питания
Индикаторы эффективности лечения: восстановление исходного состояние кожных покровов, предотвращение рецидивов.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Читайте также:

