Что такое дробление кожи
Обновлено: 25.04.2024
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Бобуа Лали Важиковна
Высшая квалификационная категория, заведующая отделением дерматовенерологии
Захарова Анна Викторовна
Сертифицированный специалист по инъекционным и аппаратным (физиотерапевтическим, лазерным) методикам возрастной коррекции
Кунижев Анатолий Султанович
Главный врач, врач-хирург, пластический хирург, директор по развитию многопрофильной клиники
Кандидат медицинских наук
Курданова Эмма Хатабиевна
Ландышева Татьяна Владимировна
Специалист по лазерным технологиям в косметологии, сертифицированный специалист, владеющий передовыми аппаратными и инъекционными методами, ведущий специалист клиники по фото- и лазерной эпиляции.
Шамшадинова Юлия Харисовна
Врач – дерматовенеролог, косметолог, физиотерапевт
Сертифицированный специалист, владеющий передовыми аппаратными и инъекционными методам эстетической и anti-age медицины
Аппарат ультразвуковой кавитации Aespio Kavita
Аespio Kavita – аппарат, предназначенный для проведения ультразвуковой кавитации и широко применяемый в косметологии для коррекции проблемных зон тела.
Мы в Telegram и "Одноклассниках"
"Perfect travel", журнал (апрель 2012г.)
"Женское здоровье", журнал (июль 2011г.)
Быстрое похудение без усилий и без вреда для организма - заветная мечта всех, кто носит на своем теле ненавистные лишние килограммы. Еще недавно таких способов просто не существовало. Выбирать можно было лишь между изнурительными упражнениями и подсчетом каждой съеденной крошки либо недешевой операцией с продолжительной реабилитацией.
Изобретение методики ультразвуковой кавитации для похудения и устранения целлюлита стало по-настоящему революционным прорывом в эстетической медицине.
За 1 процедуру кавитации ультразвуком из организма выводится 10-15 см3 жира, а объем обработанной зоны уменьшается на 3-5 см. Пациенты теряют не только объем, но и вес, но, учитывая, что жировая ткань из-за своей невысокой плотности является достаточно легкой, снижение веса не столь очевидно, как уменьшение объема. После разрушения целостности жировых клеток возможность повторного образования жировых накоплений в обработанной зоне сводится к нулю!
Что такое УЗ-кавитация
Кавитация (от лат. cavita - пустота) представляет собой физическое явление, связанное с образованием и последующим схлопыванием в жидкости пузырьков вакуума или газа. Этот эффект вызывается разными причинами, но конкретно в медицине применяется принцип акустической (ультразвуковой) кавитации. Например, с помощью ультразвука урологи разрушают камни в почках, а стоматологи очищают зубы пациентов от камней и налета. В косметологии ультразвук успешно применяется в процедурах ударно-волновой терапии и кавитации тела.
Все мы знаем, что с возрастом в организме идет замедление расщепления жиров на клеточном уровне. Из-за снижения эластичности перегородок соединительных тканей и замедления метаболических процессов происходит скопление в клетках жировых отложений и продуктов жизнедеятельности. Не получая в такой «тесноте» необходимого питания, здоровые жировые клетки перестраиваются, капсулируются, подлаживаясь под новые условия. Медицина описывает данное явление термином «гиноидная липодистрофия». Визуально эти процессы проявляется некрасивыми валиками жира на теле и целлюлитом на бедрах и ягодицах (пресловутой «апельсиновой коркой»).
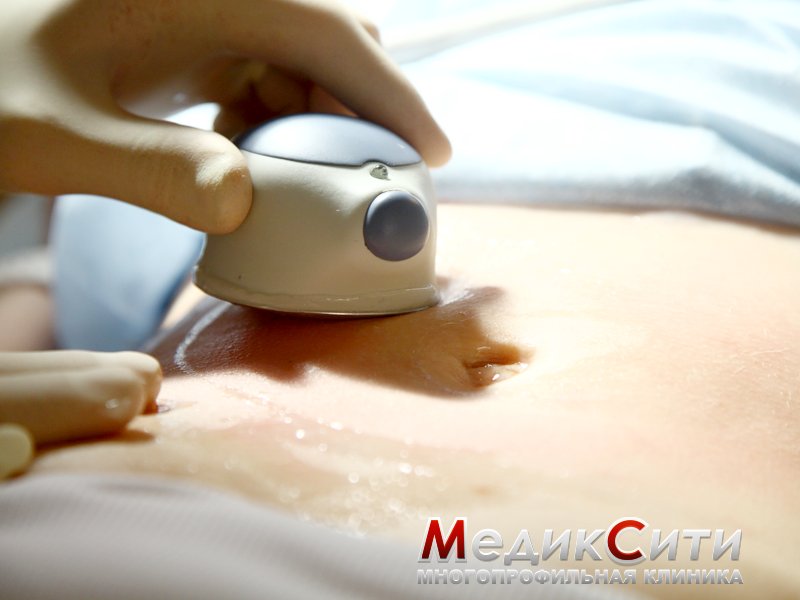
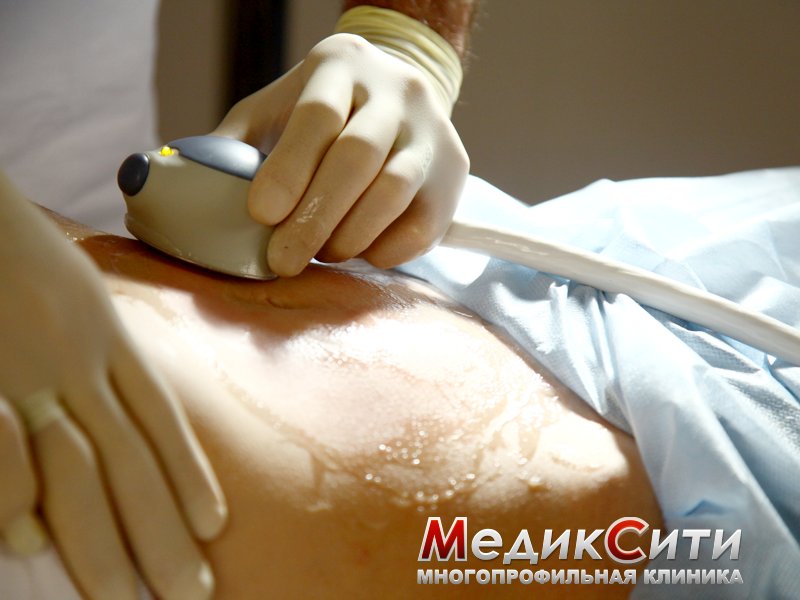

Как «работает» кавитация?
Специальный аппарат производит акустическую волну, которая легко проникает сквозь кожу непосредственно в жировую ткань. Под воздействием низкочастотного ультразвука в жировых клетках-адипоцитах создаются микропузырьки вакуума. Из-за естественного процесса расширения они через определенное время разрываются, вызывая разрушение стенок клеток. В результате ничем не удерживаемый жир вытекает в межклеточное пространство, откуда его уже гораздо легче извлечь. В зависимости способа выведения этого освободившегося жира из организма различают два вида кавитации тела:
Инвазивная методика. При этом способе содержимое жировых клеток извлекается специальными иглами-канюлями через проколы в коже. Манипуляция болезненна, поэтому проводится под местной или общей анестезией - в зависимости от величины и особенностей обрабатываемой зоны. За один сеанс возможно удаление жировых отложений объемом от 1,5 л.
Неинвазивная (естественная) методика. Освободившийся посредством кавитационного воздействия ультразвука жир выводится из организма с помощью естественных метаболических процессов - через кровеносные и лимфатические протоки. Соответственно, не нужны проколы в коже, нет дополнительной нагрузки на организм в виде наркоза. За один сеанс пациент теряет около 0,5 л жира.
Основными преимуществами данного метода удаления жировой ткани являются его безопасность и эффективность. Настройки прибора для УЗ-кавитации таковы, что ударная волна разрушает исключительно жировые клетки, не затрагивая соседние структуры (эпидермис, нервы, сосуды, соединительную ткань).
Прекрасным «бонусом» к собственно сокращению жировых отложений становятся дополнительные эффекты от процедуры кавитации:
- активизация кровообращения в тканях;
- снижение проявлений фиброза;
- предотвращение местного разрастания жировых клеток;
- повышение тонуса и эластичности кожи.
Все это способствует избавлению от локальных «ловушек жира», то есть, помогает бороться с целлюлитом на клеточном уровне.
Неслучайно эту процедуру за ее высочайшую действенность часто называют кавитационной липосакцией. А отзывы о процедуре и фото до и после ультразвуковой кавитации в интернете говорят исключительно в пользу метода.
Кому показана ультразвуковая кавитация
Следует отметить, что процедура проводится не всем пациентам. Например, тем, у кого не более десятка лишних килограммов, могут предложить другие действенные методики коррекции тела, например, лимфатический дренаж, антицеллюлитный массаж.
Показания к УЗ-кавитации:
- объемные отложения жира в области живота, плеч, спины, боков, бедер, ягодиц;
- фиброз, целлюлит на бедрах и ягодицах, «апельсиновая корка»;
- излишки кожи, дряблость, плохой тонус;
- дефекты после ранее проведенной хирургической липосакции.
Противопоказания к ультразвуковой кавитации:
- онкологические заболевания; и лактация;
- болезни крови, сосудов;
- склонность к образованию тромбов; ; ;
- болезни и повреждения кожи в зоне обработки;
- иные причины, которые могут выясниться на консультации.
Почему пациенты предпочитают делать УЗ-кавитацию в «МедикСити»?
Этому есть целый ряд объяснений:
Безопасность и неинвазивность процедуры - в клинике «МедикСити» сеансы ультразвуковой кавитации проводятся при помощи аппарата радиочастотного мультиполярного лифтинга Aespio Kavita (Испания). Кожа пациента не повреждается, отток жировой субстанции происходит естественным путем.
Практический опыт и научная подготовка наших врачей-дерматокосметологов (ознакомиться с профессиональными достижениями специалистов вы можете здесь, а прочитать отзывы о кавитации и других косметологических процедурах «МедикСити» - здесь).
Эффективное устранение дефектов в проблемных зонах: животе, ягодицах, боковых поверхностях бедер, в иных случаях возможное только оперативным способом.
Безболезненность и комфортность метода.
Возможность избавиться от целлюлита навсегда.
Быстрый видимый эффект, который можно измерить (поскольку жир легкий, более показательными будут измерения новых объемов, чем взвешивание).
Исключение повторного скопления в клетках жировых отложений на обработанном участке.
Оптимальный баланс между стоимостью кавитации и ее результатами (эффект длится до нескольких лет).
Короткий несложный реабилитационный период.
Подготовка к процедуре кавитации
За пару дней до сеанса пациента могут попросить придерживаться некоторых ограничений в еде и пить достаточное количество чистой воды.
Непосредственно перед манипуляцией тоже нужно будет выпить воду (натощак).
Во время процедуры пациент лежит на кушетке. Процесс напоминает ультразвуковое исследование: врач методично обрабатывает нужный участок специальной манипулой аппарата. Для лучшего скольжения кожа пациента и датчик прибора смазываются водорастворимым гелем. Неприятные или, тем более, болевые ощущения исключены.
Уже после первого сеанса пациенты отмечают эффект от кавитации, который существенно усиливается в последующие дни.
Продолжительность курса подбирается индивидуально для каждого пациента, однако «золотым стандартом» принято считать курс из 5-7 сеансов с интервалом в 5 дней.
Косметологи советуют сочетать курс ультразвуковой кавитации с лимфодренажным массажем, что позволяет подстегнуть процессы выведения расщепленного жира.
Для хорошего поддерживающего эффекта рекомендуется повторить курс кавитации через 4-6 месяцев (2-4 процедур обычно достаточно).
Врачи-косметологи "МедикСити" владеют всеми современными техниками коррекции фигуры, например, такими как интралипотерапия, лазерная липосакция, ударно-волновая терапия и др. Приходите в «МедикСити»! Наши опытные и внимательные специалисты рады помочь вам стать еще стройнее, красивее, моложе!
Ландышева Татьяна Владимировна
Специалист по лазерным технологиям в косметологии, сертифицированный специалист, владеющий передовыми аппаратными и инъекционными методами, ведущий специалист клиники по фото- и лазерной эпиляции.
Периодизация индивидуального развития. Оплодотворение. Дробление.
Знакомство с эмбриогенезом позвоночных позволяет оценить с позиции сравнительной эволюционной гистологии постепенное изменение основных эмбриологических и гистогенетических процессов и, в то же время, преемственность этих изменений в их общебиологической основе, экстраполировать некоторые этапы эмбриогенезов на развитие человека. В эксперименте на животных можно моделировать различные условия развития, изучать действие тератогенных веществ на органо- и гистогенезы, а также критические периоды развития позвоночных.
Индивидуальное развитие, или онтогенез, начинается с момента оплодотворения и завершается смертью организма. Принято различать эмбриональный (зародышевый, пренатальный) и постэмбриональный (постнатальный) периоды индивидуального развития.
Эмбриональный период развития (эмбриогенез), в свою очередь, можно представить в виде ряда последовательно сменяющих друг друга биологических процессов — оплодотворения, дробления, возникновения бластулы и гаструлы, обособления комплекса зачатков органов и тканей, гисто- и органогенеза.
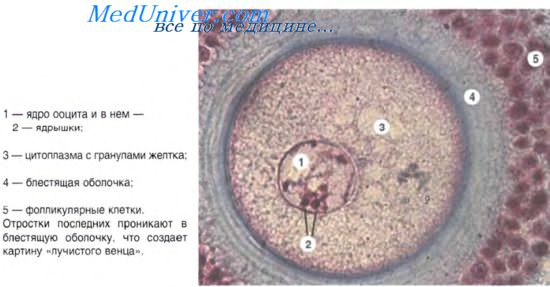
Оплодотворение — это слияние мужской и женской половых клеток и образование одноклеточного организма — зиготы. При оплодотворении происходит восстановление диплоидного набора хромосом, и образующаяся зигота приобретает свойство тотипотентности — способность дать начало всему разнообразию клеток и тканей будущего организма.
С помощью ферментов акросомы спермий локально разрушает оболочки яйцеклетки и происходит слияние его плазматической мембраны с плазматической мембраной яйцеклетки. Затем в овоплазму проникает головка и промежуточная часть спермия. Это происходит в результате взаимодействия между рецепторами клеточных оболочек сперматозоида и яйцеклетки. После проникновения генетического материала сперматозоида в яйцеклетку возникает новая одноклеточная живая система — зигота с диплоидным содержанием хромосом.
Дробление — серия повторяющихся митотических делений зиготы и ее дочерних клеток — бластомеров, без последующего роста их размеров до размера материнской клетки. Новые клетки не расходятся, а тесно прилежат друг к другу. Ритм дробления зависит от вида животного и колеблется от десятков минут до десяти и более часов. Темпы дробления не сохраняются постоянными и регулируются многими факторами. При радиальном способе дробления первая и вторая полосы (борозды) дробления проходят в меридианальной плоскости, но полосы дробления находятся под прямым углом друг к другу. Плоскость третьего дробления лежит под прямым углом к плоскостям первых двух дроблений и главной оси яйца (широтно или экваториально). Чередование меридианальных и широтных полос дробления вызывает увеличение числа бластомеров. У некоторых позвоночных появляются тангенциальные полосы дробления, проходящие параллельно поверхности скопления клеток. Характер дробления определяется количеством желтка и разным распределением его в цитоплазме яйцеклетки (гипотеза О. Гертвига).
Маложелтковые (алецитальные и олиголецитальные), а также изолецитальные яйцеклетки (клетки с небольшим количеством и равномерным распределением желтка) дробятся полностью (голобластически) и равномерно. Однако следует понимать, что бластомеры при, казалось бы, внешне одинаковых размерах могут отличаться своими биохимическими свойствами, и понятие равномерности условно. В случае высокого содержания желтка в яйцеклетке говорят о многожелтковых, или полилецитальных, яйцеклетках, в которых желток сосредоточен в вегетативной, а органеллы — в анимальной частях. Дробление в обогащенной включениями вегетативной части цитоплазмы яйцеклетки происходит более медленно. Дробление зародыша при этом, полное, но неравномерное, и бластомеры на вегетативном полюсе отличаются большими размерами, чем на анимальном (мезолецитальная яйцеклетка). В случае очень больших запасов белково-липидных включений в яйцеклетке говорят о телолецитальной или резко телолецитальной яйцеклетке. В этом случае дробится лишь часть анимального полюса яйцеклетки, дробление частичное, или меробластическое (дискоидальное, поверхностное).
У плацентарных млекопитающих яйцеклетка маложелтковая — вторично олиголецитальная и изолецитальная. Дробление полное, однако по характеру строения бластомеров и закономерностям появления новых бластомеров оно относится к неравномерному и асинхронному.
В результате дробления возникает многоклеточный зародыш, именуемый бластулой. Бластула бывает в виде целобластулы с большим бластоцелем, если дробление полное и равномерное; амфибластулы, когда дробление полное, но неравномерное, вследствие чего бластоцель располагается эксцентрично. В бластуле различают стенку — бластодерму и полость — бластоцель, заполненную жидкостью. В свою очередь в бластодерме выделяются крыша (анимальный полюс дробления), дно (вегетативный полюс дробления), краевая зона, расположенная между двумя вышепоименованными частями бластулы. Если дробление частичное, затрагивающее только часть (анимальную) яйцеклетки (дискоидальное дробление), то это приводит к возникновению многослойной структуры, напоминающей диск (дискобластула). У млекопитающих в результате полного асинхронного дробления возникает зародышевый пузырек, или бластоциста.
Главным итогом процесса дробления является увеличение числа клеток зародыша до такого критического значения, при котором в клеточных пластах начинают возникать механические напряжения, инициирующие направленные перемещения клеток в определенные участки зародыша. Продолжение активной пролиферации клеток в развитии зародыша является одним из механизмов клеточных транслокаций и, в частности, гаструляции.
Дробление яйцеклетки. Этапы дробления яйцеклетки.
Дробление представляет собой серию митотических делений зиготы с образованием многих дочерних клеток (бластомеров) меньшего размера. Митотические деления зиготы, а в последующем — бластомеров происходят с увеличением числа клеток, но без увеличения их массы, поэтому именуются дроблением.
У человека дробление не имеет принципиальных отличий от такового у других представителей позвоночных, однако протекает гораздо медленнее. Дробление полное, или голобла-стическое (борозды дробления проходят через весь зародыш), неравномерное (в результате дробления образуются дочерние клетки — бластомеры неравной величины) и асинхронное (разные бластомеры дробятся с различной скоростью, поэтому зародыш на отдельных стадиях дробления содержит нечетное число клеток).
Первое деление дробления продолжается в среднем около 30 часов, последующие — более кратковременны (около 20-24 часов). В процессе дробления зародыш перемещается по маточной трубе и на 6-е сутки развития попадает в полость матки.
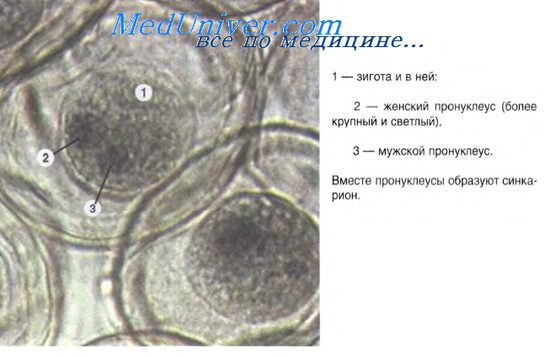
Бластомеры первой генерации у человека, как и зигота, тотипотентны (каждый бластомер способен развиться в полноценный организм). До стадии 8 бластомеров клетки зародыша формируют рыхлую неоформленную группу, и только после третьего деления устанавливают между собой плотные контакты, образуя компактный клеточный шар из 16 бластомеров, именуемый морулой. Компактизация создает условия для развития наружной клеточной массы и внутренней клеточной массы.
Последняя — это материал будущего тела зародыша (эмбриобласта) и внезародышевых органов. Бластомеры наружной клеточной массы — мелкие и многочисленные (их примерно в 10 раз больше, чем клеток внутренней клеточной массы), являются источником развития трофобласта.
Когда морула попадает в проксимальный отдел маточной трубы и далее — в полость матки, через ее прозрачную зону начинает проникать содержащаяся в маточной трубе и матке жидкость. Происходит кавитация морулы. Сначала жидкость накапливается между клетками и образует небольшие промежутки, которые затем сливаются в единую полость внутри морулы (бластоцель). В образовании жидкости и кавитации участвуют также клетки трофобласта, секретирующие жидкость.
С момента появления полости зародыш именуется бластоцистой. Клетки внутренней клеточной массы бластоцисты локализованы на одном из полюсов и обращены в полость. Клетки наружной клеточной массы уплощаются и, ограничивая полость, формируют оболочку бластоцисты — трофобласт. В период перемещения дробящегося зародыша по маточной трубе большое значение имеет тот факт, что сохраняющаяся прозрачная зона предотвращает прилипание бластоцисты к стенкам трубы и зародыш попадает в полость матки. Здесь он освобождается от прозрачной зоны и начинает имплантироваться (погружаться) в слизистую оболочку матки. Имплантация зародыша протекает параллельно с гаструляцией.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Методика лазерной деструкции новообразований имеет широкое применение в практике дерматовенеролога. Это совершено понятно, так как она имеет ряд существенных преимуществ :
1) продолжительность процедуры от 5 до 30 минут ( в зависимости от объема выполняемого удаления)
2) простота ухода после удаления новообразований, отсутствует необходимость перевязок.
3) минимальный косметический дефект
4) минимальная болезненность во время процедуры ( выполняется только на поверхностные слои кожи) , а также быстрый восстановительный период
5) отсутствие швов, которые в последствии необходимо снимать
6) Приемлемая стоимость.
Казалось бы простой современный метод с минимальным развитием осложнений, но конечно же как при любом вмешательстве в организм осложнения возникают. Их разделяют на две группы экзогенные и эндогеные. Следует сразу заметить , что физиологическая воспалительная реакция в области удаления ( умеренная болезненность , отечность покраснение, зуд ) всегда присутствуют при нормальном заживлении любой раны.
Если говорить о экзогенных осложнениях они не представляют большого интереса, так как преимущественно развиваются в следствии несоблюдении пациентом рекомендаций данных врачом.
1. капиллярное кровотечение из раны или выделение эксудата из раны- редкое осложнение
развивается преимущественно после травматизации «сухой корочи» которую создает лазерный луч во время процедуры.
2 образование пигментации в зоне лазерной деструкции развивается в следствии плохой защиты от инсоляции, недостаточного использования солнцезащитных кремов.
3 инфицирование раны- осложнение, требующее врачебного вмешательства.
Эндогенные осложнения развиваются из-за особенностей организма и сопутствующих заболеваний. Этой группе пациентов рекомендовано этапное удаление новообразований методом лазерной деструкции.
- От объема введенного местного анестетика, напрямую зависит возможность развития следующих осложнений:повышается риск развития аллергических реакций ( при удалении крупных новообразований препарат попадает в кровоток через мелкие сосуды где его токсичность возрастает до 10 раз.)-у пациентов с аритмией ( учащение пульса, головокружение, потеря сознания);-у пациентов с ИБС ( резкое снижение или повышение АД, потеря сознания);-у пациентов имеющим нарушения свертываемости или принимающим антикоагулянты риск развития кровотечения.
- Пациентам в старческом возрасте ( 70-90 лет), с иммунодефицитом или сахарным диабетом, лазерная деструкция производится на небольшие участки кожного покрова в случаях травматизации новообразования. В связи с тем что отмечается повышенный риск присоединения вторичной инфекции из-за сниженной регенеративной способности кожи.
- Пациентам с предрасположенностью к образованию гипертрофических или келоидных рубцов.
Объем и показания к проводимой лазерной деструкции оцениваются врачом лазерного отделения во время осмотра, в таблице приведены рекомендованные объемы удалений за одну процедуру:

Желчные камни – это затвердевшие отложения пищеварительной жидкости. В большинстве случаев они образуются в желчном пузыре.
Удаление камней может проводиться по двум технологиям – механической и ударно-волновой.
Первая предпочтительна для фрагментов, находящихся в теле пузыря, а вторая применяется и для общего желчного протока (холедоха).
Рассмотрим подробнее, в чем их особенности, для чего проводить оперативные вмешательства.
Какие симптомы говорят о том, что у человека проблемы с желчным пузырем?
Поскольку желчный пузырь находится в правом подреберье, все симптомы, как правило, сконцентрированы в этой области. Среди них:
чувство горечи во рту.
В большинстве случаев признаки появляются спустя полчаса после приема жирной, острой или жареной пищи. Иногда клинические проявления отсутствуют, и камни обнаруживаются во время плановых ультразвуковых исследований.
Что собой представляет желчекаменная болезнь?
Желчнокаменная болезнь предполагает наличие камней в желчном пузыре и желчных протоках. Камни – твердые образования из холестерола или билирубина. По статистике, патологию чаще всего диагностируют у женщин в возрасте 50-60 лет. Первое время она может протекать бессимптомно.
Опасность желчекаменной болезни заключается в том, что камни закупоривают желчные протоки, вызывают желчную колику, желтуху. Кроме того, выпадение мелких конкрементов из желчного пузыря в общие желчные протоки способно привести к острому панкреатиту (воспалению поджелудочной железы).
Зачем необходимо удаление камней?
Продолжительное течение патологии с наличием нерастворимых конкрементов способно привести к развитию тяжелых осложнений. Среди них:
гибель участка стенки желчного пузыря (на фоне сдавливания нерастворимым конкрементом);
присоединение вторичной бактериальной инфекции с ярко-выраженным воспалительным процессом;
печеночная колика (проявляется приступами боли в области правого подреберья). Такие боли достаточно интенсивные, способны появляться внезапно, доставлять большой дискомфорт;
закупорка выводного протока с нарушением оттока желчи и появлением механической желтухи (значительное увеличение концентрации билирубина и желчных кислот с характерным желтым окрашиванием слизистых оболочек и кожных покровов).
Подобные осложнения существенно ухудшают прогноз. Чтобы их не допустить, требуется своевременное удаление желчных камней. Благодаря прогрессированию в области медицины, удается провести их устранение с исключением проведения травматического оперативного вмешательства.
Методы
Как при наличии одиночного крупного, так и при множестве мелких камней, в большинстве случаев орган удаляют полностью. Не повредить пузырь практически не удается. Все хирургические вмешательства при желчнокаменной болезни осуществляют под общим наркозом по идентичной схеме – устраняют весь желчный пузырь с камнями.
Для проведения операции с сохранением желчного пузыря требуется соблюдение следующих условий:
отсутствие приступов желчекаменной болезни. Среди важных симптомов: острая боль в правом подреберье, иррадиирующая в шею, чувство тошноты и рвота;
функционирующий желчный пузырь;
наличие одного или нескольких конкрементов.
Органосохраняющую операцию осуществляют под общим наркозом. Предполагается применение двух видов доступа – мини-доступа (хирург выполняет небольшой разрез около 3 см) и лапароскопический (с использованием видеоэндокопического оборудования). Продолжительность такого хирургического вмешательства составляет 2-2,5 часа.
Лапароскопия
Перед проведением оперативного вмешательства требуется пройти ряд лабораторных и инструментальных обследований. Среди них:
общий и биохимический анализ крови;
общий анализ мочи;
определение групповой принадлежности и Rh-фактора;
рентгенография грудной клетки;
ЭКГ (электрокардиограмма). Это основной метод исследования и регистрации электрической деятельности сердечной мышцы;
(ФГДС) фиброгастродуоденоскопия. Это высокоточный эндоскопический метод исследования слизистой оболочки пищевода, желудка и двенадцатиперстной кишки;
ультразвуковое исследование. Безопасная, безболезненная, доступная по цене методика, с помощью которой удастся подтвердить наличие камней в желчном пузыре.
Такое подробное обследование позволит оценить состояние пациента, выявить возможные противопоказания к проведению оперативного вмешательства.
Современная медицина прибегает к одному из четырех методик хирургического лечения камней желчного пузыря. Среди них:
лапароскопическая холецистэктомия. Она подразумевает проведение оперативного вмешательства через небольшие разрезы на брюшной стенке;
лапароскопическая трансвагинальная холецистэктомия по технологии NOTES. Она подразумевает удаление из желчного пузыря камней через влагалище;
лапароскопическая холецистэктомия с применением единого порта по технологии SILS. Преимущество такой методики заключается в осуществлении только одного прокола в околопупочной области;
минилапароскопическая холецистэктомия. Еще одна популярная методика, при которой операцию проводят через небольшие проколы на брюшной стенке.
Реабилитационный период при лапароскопической холецистэктомии не занимает много времени. Уже через 2-3 часа пациенту разрешено вставать и потихоньку двигаться по палате, а через 4-5 часов – пить воду. В среднем, пациент находится в стационарном отделении – 2 дня (если осложнения отсутствуют).
В течение 3-4 месяцев пациенту рекомендуют придерживаться специальной диеты «№5». Согласно ей, питаться требуется дробно (около 5 раз в день), исключить из ежедневного рациона жирную, острую и жареную пищу. Несколько месяцев стоит ограничить себя в усиленных физических нагрузках.
Традиционная полостная операция
В современной медицине к традиционному полостному вмешательству прибегают крайне редко. Врач может назначить его только при запущенной форме желчнокаменной болезни, при которой диагностировано воспаление стенки желчного пузыря.
Еще одна возможная причина – состояния, когда у пациента есть хронические патологии, мешающие удалить камни в желчном пузыре другим способом.
Органосохраняющая операция (холецистолитотомия)
Холецистолитотомия – это устранение камней желчного пузыря вместе с органом. К ней прибегают при затяжном течении ЖКБ с конкрементами. Чаще всего используют эндоскопическую технику. Перед операцией требуется соблюдение подготовительного этапа около 4 недель. В это время необходим прием препаратов, которые нормализуют функционирование гепатобилиарной системы. Среди них: ферменты, спазмолитики и гепатопротекторы. Также важно придерживаться диеты №5. За 10 часов до начала операции важно прекратить прием воды и еды.
Восстановительный период протекает легче и быстрее, чем после полостной операции. Из стационарного отделения пациент может быть выписан уже через неделю. В ближайшие 14-20 дней запрещено поднимать тяжести, подвергаться усиленным физическим нагрузкам. Каждые полгода необходимо проведение УЗИ.
Выбор методики
При выборе способа дробления камней врач учитывает тяжесть клинического случая, использует индивидуальный подход.
Разрушение камней в желчном пузыре проводят с помощью ультразвука только при наличии нерастворимых конкрементов, которые чувствительны к его влиянию.
Лазерное дробление камней в желчном пузыре отлично себя зарекомендовало. Оно результативно вне зависимости от химической структуры образований. Помимо химической структуры новообразований специалист учитывает общее состояние здоровья пациента, наличие абсолютных и относительных противопоказаний к каждому из рассмотренных способов.
Опытные специалисты нашей клиники проводят операции по удалению камней из желчного пузыря по доступным ценам, прибегая к проверенным безопасным методикам. Для записи на консультацию достаточно связаться с администратором по указанным на сайте номерам.
Вопрос-ответ
Правда ли, что сбои в работе желчного пузыря чаще происходят у женщин?
Согласно статистике, у женщин проблему диагностируют в 3 раза чаще. Это объясняется выработкой эстрогенов, которая приводит к дисбалансу в работе желчного пузыря.
В каком возрасте чаще всего диагностируются проблемы?
Чаще всего камни в желчном пузыре встречаются у пациентов в возрасте 50-60 лет.
Могут ли камни исчезнуть сами по себе?
Иногда на фоне длительного приема лекарственных препаратов мелкие пигментные камни исчезают. При более плотных и крупных конкрементах без операции не обойтись.
Что такое эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)?
ЭРХПГ признана «золотым» стандартом в лечении камней желчевыводящих протоков. Она сочетает в себе возможности эндоскопического исследования (с помощью гибкого эндоскопа-дуоденоскопа) и рентгенологического обследования.
Удаление камней осуществляют через рот. Осложнения после процедуры развиваются крайне редко (летальность менее 1%).
Читайте также:

