Что такое доброкачественное новообразование кожи века
Обновлено: 02.05.2024
Плоскоклеточная папиллома века глаза: признаки, гистология, лечение, прогноз
В литературе по дерматологии описано множество доброкачественных эпидермальных опухолей и псевдоопухолей (1-3). Многие из них могут возникать на коже век. В отдельных статьях на сайте обсуждаются лишь образования, характерные для век, которые лучше известные офтальмологам и специалистам по патологической анатомии глаз.
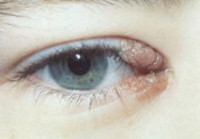
а) Общие положения. Плоскоклеточная папиллома — неспецифический термин, используемый для обозначения нескольких различных состояний, клинически характеризуемых появлением бородавкоподобного новообразования и гистологически — доброкачественной гиперплазией плоского эпителия. Следовательно, плоскоклеточная папиллома не является отдельной клиникопатологической формой. Однако офтальмологи и гистологи используют этот термин для клинической и гистопатологической характеристики описанного в настоящей главе состояния. Плоскоклеточная папиллома — одно из наиболее часто встречающихся новообразований век. Обычно она возникает в среднем возрасте или у престарелых пациентов; выделяют несколько клинических форм. Это новообразование век отличается от папилломы конъюнктивы, которая часто связана с инфекцией вируса папилломы человека, обычно возникает у молодых людей и имеет мясистую консистенцию и розовокрасный цвет. Она описана ниже, в разделе, посвященном новообразованиям конъюнктивы.
б) Клиническая картина. Клинически плоскоклеточная папиллома развивается на широком основании или на ножке, может быть единичной или множественной, обычно она того же цвета, что и окружающая кожа; однако иногда она пигментирована, особенно у темнокожих пациентов. Папиллома на широком основании слегка выступает над поверхностью кожи, ее поверхность чаще всего гладкая. В отличие от нее, папиллома на ножке сильнее выступает над поверхностью кожи и обычно имеет шероховатую, бугристую, «мозговую» поверхность. На поверхности новообразования пальпируется шершавый ороговевший слой (ороговевшая папиллома или «бородавка»). Папиллома век обычно возникает постепенно и медленно прогрессирует.
в) Дифференциальный диагноз. Дифференциальный диагноз включает в себя меланоцитарный невус, базальноклеточную карциному, себорейный кератоз (seborrheic keratosis — SK), фиброму и бородавку обыкновенную. По нашим наблюдениям, папиллома на широком основании клинически может быть очень похожа на беспигментный меланоцитарный невус или на неязвенную базальноклеточную карциному.
г) Гистология. Микроскопически папиллома век состоит из васкуляризованной фиброзной соединительной ткани, покрытой акантозным эпителием. В новообразованиях, имеющих более выраженную ножку, выявляются пальцеобразные выросты фиброваскулярной соединительной ткани, выстланные эпидермисом с гиперкератозом и акантозом.
Папиллома с выраженной ножкой латеральной части верхнего века 80-летнего мужчины. Гистологический препарат папилломы век; видна слегка эозинофильная сердцевина фиброваскулярной ткани, окруженная акантозным эпителием с гиперкератозом и паракератозом (гематоксилин-эозин Х25).
д) Лечение. Лечение плоскоклеточной папилломы век обычно заключается в наблюдении или иссечении по косметическим соображениям (4-9). Также применяется абляция углекислотным лазером, аргоновым лазером или фотодинамическая терапия. Недавно появились альтернативные нехирургические методы — местное применение или инъекции интерферона или интерфероноподобных препаратов, таких, как имиквимод. Мы предпочитаем удалять эти новообразования, выполняя бритвенное иссечение и каутеризацию под местной анестезией.
е) Прогноз. Прогноз при папилломе века благоприятный. В отличие от инвертированной плоскоклеточной папилломы, развивающейся в слезоотводящей системе, папиллома век характеризуется крайне низким или нулевым потенциалом озлокачествления.
Опухоли век – группа доброкачественных и злокачественных новообразований, а также опухолей с местным агрессивным ростом, но без способности к отдаленному метастазированию. Проявляются косметическим дефектом различной степени выраженности. На веке обнаруживаются бляшки, узлы и язвенные поверхности. Злокачественные и местнодеструирующие опухоли век могут прорастать близлежащие ткани. Диагноз устанавливается с учетом клинических признаков, данных гистологического и цитологического исследований и результатов инструментальных обследований. Лечение – операции, криодеструкция, лучевая терапия.
Общие сведения
Опухоли век – доброкачественные, злокачественные и местнодеструирующие новообразования, расположенные в области верхнего или нижнего века. Составляют около 80% от общего количества опухолей глаза и придаточного аппарата. В большинстве случаев имеют доброкачественное течение. Самым распространенным злокачественным поражением является рак века, который составляет чуть более 30% от общего количества опухолей данной зоны и чуть более 5% от общего количества случаев рака кожи. В числе факторов риска развития злокачественных опухолей век – хронические блефариты, длительно существующие язвы, продолжительная инсоляция, пигментная ксеродерма и пигментные невусы. Вероятность возникновения большинства новообразований увеличивается с возрастом. Лечение осуществляют специалисты в области онкологии и офтальмологии.

Доброкачественные опухоли век
Характерно медленное прогрессирование, отсутствие инфильтрирующего роста и способности к отдаленному метастазированию. Обычно протекают благоприятно, причиной обращения к врачу становится косметический дефект. Более 60% от общего числа опухолей век имеют эпителиальное происхождение (папиллома, старческая бородавка), около 25% происходят из мягких тканей (липома, фиброма), 12% относятся к категории пигментных новообразований (доброкачественный невус).
Папиллома (папиллярная и плоская акантоэпителиома) век представляет собой узел, связанный с веком тонкой ножкой либо широким основанием. Может быть одиночной или множественной. Обычно располагается на крае века. По внешнему виду папиллома век может напоминать ягоду малины или соцветие цветной капусты. Характерно многолетнее бессимптомное течение. В отдельных случаях может озлокачествляться. Иногда опухоль века даже при отсутствии признаков малигнизации распространяется за пределы кожи на слезоотводящие пути, слизистую оболочку века и даже придаточные пазухи.
Старческая бородавка (себорейный кератоз, базальноклеточная папиллома) – опухоль век, по внешнему виду сходная с папилломатозным невусом. Представляет собой экзофитно растущий узел коричневого, сероватого или желтоватого цвета. Обычно располагается на нижнем веке. Безболезненная, плотная на ощупь. Может быть жирной или сухой. Опухоль века развивается в течение многих лет, обычно не проявляет склонности к малигнизации. Наблюдается более интенсивное ороговение по сравнению с папилломой.
Кератоакантома – плотная опухоль век диаметром 1-3 см с углублением в центре. Наряду с веками может поражать ушные раковины, область щек и спинки носа. Провоцирующими факторами являются травмы, вирусные инфекции и продолжительный контакт с некоторыми токсическими веществами. Склонна к самостоятельному заживлению с образованием деформирующего втянутого рубца. Продолжительность заболевания – 9-12 недель. В течение первых 3-5 недель опухоль века растет, затем наступает стадия изъязвления и заживления. Обычно не рецидивирует.
Трихоэпителиома – опухоль век, возникающая из волосяных фолликулов. Обычно развивается в детском или подростковом возрасте. Представляет собой плотный узелок размером 1-3 мм. В отдельных случаях может вырастать до 1 см. Бывает одиночной или множественной, нередко у одного больного выявляется более 10 опухолей век. Может озлокачествляться, трансформируясь в базальноклеточный рак. Лечение – прижигание или эксцизия узелков.
Сирингоаденома – редкая опухоль век, происходящая из эпителиальной выстилки потовых желез. Представляет собой плотное опухолевидное образование, состоящее из множества полостей. Отличается очень медленным ростом.
Доброкачественный невус – группа пигментных опухолей век. Выглядит, как плоское пятно, узелок или папилломатозное образование, обычно располагающееся в интрамаргинальном пространстве. Цвет опухоли века может быть желтоватым, светло-коричневым, насыщенным коричневым или почти черным. В детском возрасте наблюдается доброкачественное течение. У взрослых отмечается склонность к злокачественному перерождению.
Фиброма – опухоль век мезодермального происхождения. Представляет собой гладкий узел на основании или узкой ножке. Диаметр новообразования может достигать нескольких сантиметров. Характерен очень медленный рост. Малигнизация наблюдается крайне редко. Лечение оперативное.
Липома – еще одна мезодермальная опухоль век. Обычно выявляется у молодых женщин. Как правило, располагается в области верхнего века. Мягкая, эластичная, желтоватая при просвечивании. Может быть односторонней или двухсторонней. Иногда сочетается с липомами других локализаций (в области груди, спины, верхних конечностей). Лечение оперативное.
Опухоли век с местнодеструирующим ростом
Базалиома – достаточно распространенная опухоль век. Является самой распространенной формой рака век, составляет 75-80% от общего количества случаев заболевания. Обычно возникает после 50 лет, реже встречается у пациентов молодого возраста. Базальноклеточные опухоли обычно локализуются в наружном углу глаза, реже – на нижнем и верхнем веке или во внутреннем углу глаза. Для новообразований нижнего века характерен более медленный и менее агрессивный рост по сравнению с поражениями внутреннего угла глаза.
Базалиома представляет собой узелок, окруженный валиком. Опухоль века медленно прогрессирует, постепенно прорастая окружающие ткани и разрушая близлежащие анатомические образования. В запущенных случаях может разрушать глазное яблоко, орбиту и придаточные пазухи. Может давать лимфогенные метастазы, отдаленное метастазирование выявляется исключительно редко. Существует четыре формы этой опухоли век: узловая, поверхностно-склеротическая, разрушающая и язвенная.
Узловая форма опухоли века представляет собой безболезненный светлый плотный узелок на широком основании. При язвенной форме в области века появляется безболезненная язвочка с приподнятыми краями. Со временем язвочка увеличивается в размере, на ее поверхности образуются кровянистые корочки. Разрушающая форма опухоли век отличается быстрым агрессивным ростом. Становится причиной грубых косметических дефектов, в короткие сроки прорастает в окружающие ткани.
На начальной стадии склеротической формы в области века появляются чешуйки. Под чешуйками возникает мокнущий участок, окруженный валиком. В последующем в центре пораженного участка формируется очаг рубцевания, по краям опухоль века продолжает расти. Лечение – хирургическое иссечение базалиомы. При возникновении дефекта проводят реконструктивные операции. При отказе больного от хирургического вмешательства и небольших опухолях век, расположенных в области внутреннего угла глаза, применяют лучевую терапию. Прогноз благоприятный. Устойчивая длительная ремиссия наблюдается у 95-97% больных.
Прогрессирующий невус – пигментная опухоль век. Является врожденной либо развивается в возрасте до 20 лет. Рост новообразования может быть обусловлен как озлокачествлением, так и гормональными изменениями в период пубертата. О малигнизации свидетельствуют изменение цвета, появление ореола или неравномерной окраски, зона гиперемии вокруг опухоли века, шелушение, образование корочек и изъязвление. Лечение – традиционные оперативные вмешательства, лазерная хирургия, радиохирургия, возможно в сочетании с радиотерапией.
Злокачественные опухоли век
Рак века – злокачественное новообразование века. Обычно развивается на фоне предраковых заболеваний кожи века. В группу онкологических поражений века со склонностью к отдаленному метастазированию относят плоскоклеточный рак и метатипический рак. Плоскоклеточная опухоль века на начальных стадиях представляет собой небольшой очаг легкой эритемы. В последующем в пораженной области возникает зона уплотнения, превращающаяся в язву с плотными углубленными краями. Опухоль может давать как лимфогенные, так и гематогенные метастазы. Метатипический рак по своему гистологическому строению является промежуточной формой между плоскоклеточной и базальноклеточной опухолью век. Склонен к быстрому росту и раннему метастазированию.
Лечение может быть оперативным либо консервативным. Выполняют хирургическое удаление или диатермоэксцизию новообразования с окружающими неизмененными тканями. Широко применяют близкофокусную рентгенотерапию. При небольших опухолях век иногда используют химиотерапию. В запущенных случаях осуществляют экзентерацию глазницы в сочетании с предоперационной радиотерапией. Прогноз достаточно благоприятный, пятилетняя выживаемость составляет 88%.
Рак мейбомиевых желез – редкая опухоль век высокой степени злокачественности. Обычно располагается на верхнем веке. Внешне напоминает базалиому. Быстро прогрессирует и метастазирует. Лечение – радиотерапия. Даже при проведении своевременного адекватного лечения у 90% больных рецидивы выявляются в течение двух лет после окончания терапии. Пятилетняя выживаемость составляет 35-50%. Летальный исход наступает в результате метастазирования.
Меланома века – самая злокачественная опухоль век. Диагностируется нечасто. Обычно меланома локализуется в области нижнего века, наружного или внутреннего угла глаза. Чаще представляет собой плоское пятно с неровными расплывчатыми контурами, реже – узел со склонностью к кровотечениям. Цвет – от желтоватого до почти черного. Опухоль века окружена зоной гиперемии и усиленной пигментации. Плоские новообразования преимущественно растут по поверхности, узловые формы быстро проникают вглубь тканей.
При меланомах размером менее 10 мм осуществляют хирургическое иссечение с использованием микрохирургических техник. При опухолях век размером более 15 мм применяют лучевую терапию. Прогноз зависит от толщины новообразования. При меланомах толщиной менее 0,75 мм средняя пятилетняя выживаемость составляет около 100%, при узлах толщиной более 1,5 мм – 50%. Причиной гибели становится отдаленное метастазирование.
Опухоли конъюнктивы – доброкачественные и злокачественные новообразования тонкой прозрачной оболочки глаза, покрывающей переднюю часть склеры и внутреннюю поверхность век. Проявляются косметическим дефектом. Возможны нарушения зрения. Злокачественные опухоли конъюнктивы способны к прорастанию окружающих тканей и метастазированию. Диагноз устанавливается офтальмологом с учетом жалоб и результатов осмотра структур глаза. Лечение – традиционное хирургическое вмешательство, лазерная эксцизия, лазерная коагуляция, электрокоагуляция, криотерапия, местная медикаментозная терапия.
Общие сведения
Опухоли конъюнктивы – группа эпителиальных, пигментных, сосудистых опухолей, исходящих из конъюнктивальной оболочки. Доброкачественные опухоли чаще выявляются в детском возрасте, нередко носят врожденный характер. Злокачественные и предраковые поражения преимущественно диагностируются у людей пожилого и старческого возраста. В большинстве случаев опухоли конъюнктивы происходят из эпителиальных или пигментных клеток, реже – из субэпителиальных слоев. Прогноз, как правило, благоприятный для жизни (за исключением меланомы), однако некоторые новообразования, в том числе и доброкачественные, могут становиться причиной нарушений зрения и изменений структур глаза. Лечение осуществляют специалисты в области онкологии и офтальмологии.

Доброкачественные опухоли конъюнктивы
Папиллома – достаточно распространенная опухоль конъюнктивы эпителиального происхождения. Возникает в первые дни жизни. Представляет собой одиночные или множественные мягкие узелки с большим количеством мелких сосудов, придающих новообразованиям красноватую или розоватую окраску. Опухоли конъюнктивы располагаются на тонкой, часто кровоточащей ножке. Склонны к рецидивированию. Редко подвергаются злокачественному перерождению. Лечение – оперативное вмешательство, криодеструкция, при множественных папилломах – лазерная вапоризация или аппликации митомицина.
Стационарный невус – еще одна часто встречающаяся опухоль конъюнктивы. Происходит из меланинсодержащих клеток. Составляет около 20% от общего количества доброкачественных новообразований этой оболочки глаза. Обычно возникает в детском возрасте. Пигментная опухоль конъюнктивы выглядит как плоское гладкое пятно желтоватого или коричневатого цвета с четкими контурами. У трети невусов пигментация отсутствует. При отсутствии роста и признаков озлокачествления лечение не требуется.
Дермоид (дермоидная киста конъюнктивы, липодермоид) – врожденная кистозная опухоль конъюнктивы, содержащая элементы эктодермы. Как и стационарные невусы, составляет около 20% от общего количества доброкачественных новообразований конъюнктивы. Может быть одно- или двухсторонней. Обычно локализуется снаружи от роговицы. Представляет собой овальный эластичный узел желтоватой окраски. Может прорастать роговицу. Дермоиды большого размера могут ограничивать движения глазного яблока. Лечение - хирургическое иссечение.
Гемангиома – опухоль конъюнктивы сосудистого происхождения. Имеет врожденный характер. Как правило, располагается во внутреннем углу глаза. Выглядит как скопление сильно извитых синюшных сосудов. На ранних стадиях показано удаление лазером, в последующем – электрокоагуляция.
Лимфангиома – редкая опухоль конъюнктивы, происходящая из стенок лимфатических сосудов. Обычно выявляется у взрослых. Представляет собой эластичное подвижное образование обычной или розовато-желтой окраски, не меняющее объем при надавливании. Эта опухоль конъюнктивы склонна к медленному, но неуклонному росту. При отсутствии лечения может достигать больших размеров, препятствовать нормальным движениям глазного яблока и становиться причиной грубых косметических дефектов. После удаления может рецидивировать. Лечение хирургическое.
Переходные опухоли конъюнктивы
Эпителиома Боуэна – облигатное предраковое поражение конъюнктивы эпителиального происхождения. Как правило, возникает в зрелом возрасте. Локализуется рядом с лимбом. На начальных стадиях опухоль конъюнктивы представляет собой плоскую либо слегка выдающуюся светло-серую бляшку. В последующем становится более массивной, больше возвышается над поверхностью, приобретает перламутровый оттенок. Может прорастать роговицу. Лечение – хирургическое вмешательство (возможно в сочетании с пред- и послеоперационной обработкой митомицином), короткодистанционная рентгенотерапия.
Приобретенный меланоз – предраковая пигментная опухоль конъюнктивы. Обычно возникает в возрасте 40-50 лет. Выглядит как плоское темное пятно с четкими контурами. Может поражать значительную часть конъюнктивы и переходить на роговицу. Продолжительность и особенности течения этой опухоли конъюнктивы существенно варьируют. Иногда отмечается спонтанное выздоровление. У 25-75% больных наблюдается озлокачествление. Лечение – электрокоагуляция, лазерная коагуляция, при появлении признаков малигнизации – лучевая терапия.
Прогрессирующий невус – предраковая опухоль конъюнктивы, происходящая из пигментных клеток. Цвет новообразования может различаться от темно-коричневого до светло-желтого или розоватого. Наблюдается увеличение размера, появление пестрой окраски (чередования пигментированных и непигментированных областей), размытость контуров и увеличение количества сосудов. Лечение оперативное.
Злокачественные опухоли конъюнктивы
Рак конъюнктивы – первичная злокачественная опухоль конъюнктивы, обычно возникающая на фоне предраковых заболеваний. Диагностируется редко, поражает преимущественно людей старшего возраста. Мужчины болеют чаще женщин. Фактором риска является постоянная чрезмерная инсоляция. По внешнему виду опухоль конъюнктивы может напоминать болезнь Боуэна или ороговевающую папиллому. Представляет собой сероватую или белесоватую пленку, пронизанную телеангиэктазиями, либо скопление узелков розоватой окраски. В процессе роста опухоль конъюнктивы распространяется на близлежащие ткани, может прорастать орбиту, давать метастазы в шейные и околоушные лимфоузлы.
Рак также может локализоваться на внутренней стороне века. Такие новообразования протекают более злокачественно по сравнению с опухолями конъюнктивы, расположенными в области склеры. На начальных стадиях узел растет внутриконъюнктивально, вызывая утолщение и уплотнение века. В последующем возможно изъязвление. При прогрессировании опухоль конъюнктивы распространяется на слезное мясцо, роговицу и конъюнктиву склеры, но не прорастает тарзальную пластинку.
Диагноз устанавливается на основании осмотра и результатов биопсии. Ограниченные узлы небольшого размера подлежат оперативному удалению. Возможно использование диатермокоагуляции. При больших опухолях конъюнктивы применяют рентгенотерапию или бета-терапию. При поражении орбиты выполняют экзентерацию глазницы. Прогноз достаточно благоприятный. При опухолях, не распространяющихся на орбиту, отсутствие рецидивов в течение 5 лет после окончания лечения отмечается у 50-80% пациентов.
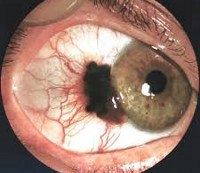
Меланома – злокачественная опухоль конъюнктивы, возникающая на фоне приобретенного меланоза (75%), прогрессирующего невуса (20%) или неизмененных тканей. Представляет собой гладкое или бугристое опухолевидное образование. Может быть пигментированной (желтоватой, коричневой) либо лишенной пигмента. Обычно располагается у внутреннего угла глаза или недалеко от лимба. При осмотре на щелевой лампе обнаруживаются пигментированные «дорожки», расходящиеся за пределы опухоли конъюнктивы.
При прогрессировании может давать начало новым узлам в области конъюнктивы, прорастать склеру и орбиту, а также метастазировать в регионарные лимфоузлы и отдаленные органы. Лечение оперативное. На ранних этапах выполняют удаление опухоли конъюнктивы с окружающими тканями, при прорастании склеры осуществляют энуклеацию глазного яблока, при прорастании орбиты – экзентерацию глазницы. Применяют рентгенотерапию и химиотерапию. Прогноз в большинстве случаев неблагоприятный.
Дифференциация рака века. Особенности доброкачественных образований
Клиническая диагностика рака век должна быть направлена как на своевременное, правильное и точное распознавание самой раковой опухоли, расположенной на веке или в ближайшем его окружении, так и на тщательную дифференциацию ее от аналогичных доброкачественных опухолеподобных и кистозных образований той же локализации или от некоторых вяло текущих воспалительных процессов на веке. Последние иногда могут столь разительно походить на раковое поражение, что возможность неожиданных грубых диагностических ошибок, чреватых неприятными последствиями, вовсе не исключена.
Обычно правильное клиническое распознавание рака век и области глаза в той стадии, когда имеются уже некоторые из характерных для него признаков, как, например, более или менее ясно обозначенный валик по периферии или некротическое изъязвление, покрытое корочкой в центре, не представляет уже особых затруднений. Все трудности возникают, напротив, только в более ранних стадиях заболевания, когда злокачественное образование настолько мало, что оно не обладает еще сколько-нибудь специфическими признаками, присущими раку век и облегчающими его распознавание.
В этих стадиях как раз правильное распознавание рака век представляет большие трудности и нередко доставляет немало неприятностей даже врачам, достаточно искушенным в онкологии.
Поэтому для облегчения распознавания рака век необходимо остановиться на разборе тех небластоматозных образований век, которые по своему внешнему виду или по клиническому течению более всего походят на рак и по ошибке легче всего могут быть приняты за таковой.
Доброкачественные образования, нередко наблюдаемые на веках и на коже их окружения, обычно относительно легко могут быть правильно распознаны. Но так как в определенном проценте случаев могут возникать затруднения при дифференцировании, то желательно провести краткое описание более важных из них.
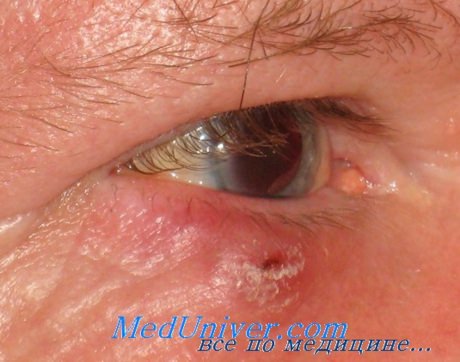
Сенильные доброкачественные образования кожи, нередко наблюдаемые на веках и на коже области глаза в виде бляшек, в большинстве своем являются образованиями, присущими пожилому и старческому возрасту. Основной отличительной особенностью таких сенильных образований является их множественность. Поэтому такого рода доброкачественные образования на веках, как правило, сопровождаются аналогичными образованиями, расположенными где-либо на другом участке кожи лица, будь то вблизи пораженного века, будь то на большем и меньшем отдалении от него.
Таким образом, выявляемая множественность однородного характера длительно существующих и медленно увеличивающихся кожных образований век и лица, впервые появившихся у людей пожилого и старческого возраста и не обладающих признаками, характерными для кожного рака, служит прямым и самым верным указанием на доброкачественную природу таких образований.
Не следует, правда, забывать о том, что и истинный кожный рак, хотя и редко, но все же может встречаться в виде первично-множественных образований кожи век и лица. Но в этих случаях правильное распознавание облегчается тем, что они, или хотя бы некоторые из них, уже обладают ясно выраженными признаками, характерными для рака кожи, несмотря на то, что они далеко не одинакового размера и обладают подчас не одинаковыми внешними признаками и неоднородны по виду.
Возможны и такие случаи, когда на фоне множественных доброкачественных сенильных образований лица обнаруживается рак века, не имеющий ничего общего с этими сенильными образованиями.
Все доброкачественные образования кожи век и области глаза прежде всего характеризуются длительным существованием, очень медленным ростом, а затем значительно более мягкой консистенцией, чем быстрорастущие и, как правило, плотные узлы злокачественных образований кожи той же локализации. Далее следует обратить внимание на цвет этих образований век, как, впрочем, и на цвет кожи всего лица. Характерно, что на сенильных доброкачественных образованиях кожа обычно заметно темнее, чем окружающая нормальная кожа. Она может иметь более или менее выраженную коричневую окраску, как будто она интенсивно пигментирована или же покрыта густым загаром.
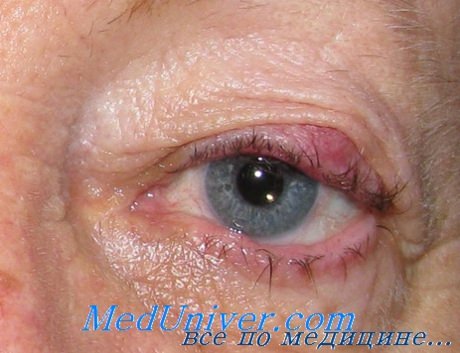
Наличие на таких образованиях нескольких одиночных, длинных и толстых волос или же густых пучков более коротких, тонких и нежных волос, является самым верным признаком, пожалуй, патогномоничным признаком доброкачественности этих образований.
Мелкие родимые пятна, гемангиомы или же обширные врожденные ангиомы, занимающие часть или половину лица и переходящие на шею и поражающие также одно или оба века и кожу вокруг глаз, как правило, всегда бывают доброкачественными. Эти образования всегда распознаются довольно легко по одному только внешнему виду — по темно-коричневой, пурпурно-красной, темно-красной или же темно-красной с синюшным оттенком окраске. Для них характерно некоторое выступание над уровнем кожи, наличие четко ограниченных краев, побледнение при сдавливании пальцем вследствие оттока крови, мягкость консистенции, легкая сдавливасмость и сплющиваемость, а также свободная сжимаемость между пальцами. Поверхность некоторых из них может быть покрыта обильной растительностью.
Далее для них характерно существование с рождения или с раннего детства, медленный рост и едва заметное увеличение размеров в период роста организма.
Такого рода мелкие родимые пятна становятся подозрительными на злокачественное превращение только когда они начинают самопроизвольно кровоточить или проявляют склонность к легкой кровоточивости при малейшей, даже незначительной поверхностной травме. Все же кровоточивость истинных меланом значительно более обильная, чем кровоточивость ангиом. Злокачественные меланомы (меланокарциномы) отличаются от обычных ангиом прежде всего своим весьма непродолжительным существованием, в то время как ангиомы существуют в течение многих десятков лет.
Правда, меланома может развиться из длительно существующей ангиомы, но в таких случаях анамнестические данные позволяют правильно ориентироваться. Кроме того, пигментные меланомы обладают очень быстрым ростом, имеют серовато-синюю или аспидно-синюю окраску, плохо или слабо отграниченные края, постепенно, почти незаметно сливающиеся с окружающей кожей. В начальном периоде роста меланомы почти не выступают над уровнем кожи, поверхность их гладкая и лишена растительности, характерной для доброкачественных ангиом.
В последующем они начинают приподниматься над уровнем кожи, превращаясь в узелки, уже более четко отграниченные. В этом периоде и начинается их изъязвление. Но все же главным отличительным признаком злокачественности меланом является присущая им очень высокая потенциальная способность к быстрому росту, значительному распространению и скорому метастазированию как в ближайшие соседние участки, где метастазы располагаются вокруг основной опухоли в виде отдельных мелких узелков такого же цвета (сателлиты), так и в ближайшие и более отдаленные лимфатические узлы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Хирургическое лечение опухолей век (примеры операций)
Хирургическое лечение опухолей век требует комплексного подхода. Оно требует знания анатомии век, навыков удаления опухолевых тканей и косметической реконструкции. Описание тонких нюансов хирургического лечения опухолей век не входит в задачи настоящего руководства и атласа. Этой проблеме посвящены несколько прекрасных статей (1-5) и руководств (6). В настоящей главе мы опишем несколько основных хирургических подходов к лечению опухолей век.
При наличии у пациента любого подозрительного новообразования века, клиницист должен решить, показана ли биопсия, и если да, то какой вид биопсии будет наиболее адекватным? В случае крупного (обычно простирающегося более чем на половину века) и, возможно, злокачественного, образования, часто бывает необходимым выполнение инцизионной биопсии с целью постановки гистологического диагноза до выполнения радикального обширного вмешательства и реконструктивной хирургии. Для выполнения такой биопсии идеально подходит небольшой трепан, хотя также допустимо выполнение инцизионной биопсии скальпелем, особенно при подозрении на базальноклеточную карциному.
Вероятно доброкачественную косметически неприемлемую опухоль можно удалять методом бритвенной биопсии. При наличии маленькой, но с высокой вероятностью злокачественной опухоли можно выполнять первичную эксцизию с пластикой века, не подвергая больного рискам, связанным с биопсией. Это особенно верно при лечении меланомы. Инцизионная диагностическая биопсия обычно выполняется при злокачественных опухолях с низким метастатическим потенциалом, таких, как базалиома и плоскоклеточная карцинома. Для подтверждения отсутствия опухолевых клеток в краях раны перед ее ушиванием обычно рекомендуются методики замороженных срезов или химиохирургии.
В некоторых случаях для минимизации функциональных дефектов века, таких, как рубцовый выворот, может потребоваться пластика кожным лоскутом, в т.ч. пластика свободным кожным лоскутом. Донорский лоскут берется с верхнего века того же или другого глаза, из заушной области или других зон, в зависимости от предпочтений хирурга и клинической ситуации. Более крупные злокачественные опухоли требуют обширного хирургического удаления и объемной пластики века. В некоторых случаях злокачественные опухоли век, прорастающие мягкие ткани глазницы требуют субтотальной или тотальной экзентерации глазницы.
ТРЕПАНОБИОПСИЯ, ЭКСЦИЗИОННАЯ БРИТВЕННАЯ БИОПСИЯ И ЭЛЛИПСОВИДНОЕ ИССЕЧЕНИЕ С ПЛАСТИКОЙ КОЖНЫМ ЛОСКУТОМ
Примеры трепанов, используемых для трепанобиопсии. Большинство биопсий выполняются трепанами диаметром 2, 3 или 4 мм. Методика трепанобиопсии при диффузном новообразовании верхнего века, подозрительного на крупную карциному сальной железы. Диагноз был подтвержден гистологическим исследованием биоптата. Методика бритвенной эксцизионной биопсии новообразования края века. Новообразование, при котором оптимальным выбором является бритвенная биопсия. Дифференциальный диагноз включает в себя плоскоклеточную папиллому и амеланотический невус. Недавно появившийся пигментированный невус края века, показана бритвенная биопсия. При бритвенной биопсии образование аккуратно «сбривается» с края века, при этом стараются не повредить хрящ. Для обеспечения гемостаза используется зажим для удаления халязиона.
ЭЛЛИПСОВИДНАЯ ЭКСЦИЗИЯ ОПУХОЛИ ВЕКА
Новообразование нижнего века; оптимальным является выполнение эллипсовидной эксцизии и наложение первичных швов. Если во время операции выясняется, что первичное ушивание вызовет выворот века, выполняется пластика поворотным или свободным лоскутом, в последнем случае трансплантат обычно берется с верхнего века или из заушной области. Подшитый кожный лоскут. Этот рисунок приведен лишь как пример. Как правило, при таком небольшом дефекте пластика кожным лоскутом не показана. Две маленьких бляшки себорейного кератоза удалены под местной анестезией методом эллипсовидной эксцизии. После удаления образований, показанных на рисунке выше, раны выглядят чистыми и не требуют ушивания. Более крупная бляшка себорейного кератоза в области нижнего века/щеки. После эллипсовидной эксцизии образования и наложения первичных швов у того же пациента, что и на рисунке выше, рана зажила.
ПЕНТАГОНАЛЬНАЯ СКВОЗНАЯ ЭКСЦИЗИЯ ОПУХОЛИ ВЕКА С ПЛАСТИКОЙ ПОЛУКРУГЛЫМ ЛОСКУТОМ
Описанное ниже вмешательство на нижнем веке также выполнимо и на верхнем веке, в последнем случае направление полукруглого разреза меняется на противоположное.
Базальноклеточная карцинома нижнего века; показана пентагональная эксцизия. Разметка запланированного пентагонального разреза. Опухоль удалена, выполняется биопсия краев раны для приготовления замороженных срезов. Необходимо изучать замороженные срезы височного, носового краев и основания иссеченного пятиугольника. Наложены швы на край века и хрящ. В этом случае наложены первичные швы, пластики полукруглым лоскутом не потребовалось. Несколько более крупный дефект после удаления опухоли не удастся просто ушить, поэтому с височной стороны выкраивается полукруглый лоскут (отмечен пунктиром). Окончательное ушивание дефекта века с пластикой полукруглым лоскутом. Можно использовать нейлон, шелк или рассасывающиеся швы в зависимости от предпочтений хирурга.
ПЕНТАГОНАЛЬНАЯ СКВОЗНАЯ ЭКСЦИЗИЯ ОПУХОЛИ ВЕКА С НАЛОЖЕНИЕМ ПЕРВИЧНЫХ ШВОВ
Малозаметная опухоль височной части края нижнего века правого глаза с неровной поверхностью, вызвавшая потерю ресниц, подозрительная в отношении базальноклеточной карциномы. Операция пентагональной эксцизии с применением склеральной пластинки. Удаленное образование века помещено на картон, фиксировано формалином и направлено на гистологическое исследование. Был подтвержден диагноз базальноклеточной карциномы. Края раны иссечены с целью приготовления замороженных срезов, для минимизации риска рецидива применена криотерапия. При ушивании раны на хрящевую пластинку наложены викриловые швы, край века ушит шелковыми швами (показано на фотографии), а слой кожи —хромированными швами. Четыре месяца спустя, веко полностью зажило, дефект или рецидив опухоли отсутствуют.
Список использованной литературы:
1. Mannor GE, Chern PL, Barnette D. Eyelid and periorbital skin basal cell carcinoma: oculoplastic management and surgery. Int Ophthalmol Clin 2009;49:1-16.
2. Rene C. Oculoplastics aspects of ocular oncology. Eye 2013;27:199-207.
3. Alghoul M, Pacella SJ, McClellan WT, et al. Eyelid reconstruction. Plast Reconstr Surg 2013;132:288e-302e.
4. Sullivan TJ. Topical therapies for periorbital cutaneous malignancies: indications and treatment regimens. Curr Opin Ophthalmol 2012;23:439-442.
5. Murchison AP, Walrath JD, Washington CV. Non-surgical treatments of primary, non-melanoma eyelid malignancies: a review. Clin Experiment Ophthalmol 2011 ;39:65—83.
6. Basic and Clinical Science Course. Section 7: Orbit, Eyelids, and Lacrimal System. San Francisco, CA: American Academy of Ophthalmology; 2014-2015.
Читайте также:

