Что такое атрофия подкожной клетчатки в области рта
Обновлено: 29.04.2024
Пятнистая атрофия по типу Пеллиззари - разновидность очаговой первичной атрофии кожи.
Что провоцирует / Причины Пятнистой атрофии по типу Пеллиззари:
Причины возникновения этой разновидности патологии до настоящего времени остаются невыясненными. При исследовании материала, взятого от больного, под микроскопом обнаруживают, что волокна соединительной ткани, основной функцией которых является поддержание упругости, частично или полностью разрушены.
Патогенез (что происходит?) во время Пятнистой атрофии по типу Пеллиззари:
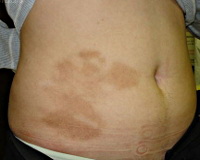
Обычно локализуется на туловище, плечах и бедрах, иногда на лице и шее, начинается с появления синюшно-розовых пятен или волдырей округлых очертаний до 1 см в диаметре. В течение первых недель отмечается небольшой рост элементов, затем они постепенно блекнут, западают от центра к периферии и превращаются в округлые белесоватые участки сморщенной атрофичной кожи до 3 см в диаметре. При надавливании на них легко выявляется ямка.
Симптомы Пятнистой атрофии по типу Пеллиззари:
В начале заболевания на коже больного появляются очаги поражения по типу волдырей, возникающих при ожоге крапивой. Затем на местах этих очагов поражения появляются участки атрофии кожи. При ощупывании элементов высыпания палец исследователя как бы проваливается "в никуда".
Лечение Пятнистой атрофии по типу Пеллиззари:
Лечение проводится амбулаторно дерматологом. В ранней стадии заболевания применяют пенициллинотерапию, в поздних стадиях лечение безуспешно. Прогноз для жизни благоприятный; атрофические изменения кожи необратимы.
К каким докторам следует обращаться если у Вас Пятнистая атрофия по типу Пеллиззари:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пятнистой атрофии по типу Пеллиззари, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Атрофодермия – вариант атрофии кожи, включающий в себя ряд заболеваний, в основе которых лежат дегенеративно-атрофические процессы в эпидермисе и дерме. Заболевание обладает тенденцией к затяжному течению, не имеет гендерной составляющей, внесезонное. Клиника каждой патологии, входящей в группу атрофодермии, специфична; общей чертой является образование на кожных покровах атрофических очагов. В диагностике решающее значение принадлежит гистологическому исследованию биоптата кожи. Лечение симптоматическое (витаминотерапия, физио- и бальнеотерапия), прогноз благоприятный. В течении атрофодермии есть онкологический вектор.
Общие сведения
Атрофодермия – несколько редко встречающихся хронических патологий, имеющих в своей основе комплекс дистрофических изменений кожи, занимающих промежуточное положение между классической атрофией кожи и классической склеродермией. Они могут быть врождёнными и приобретёнными, симптоматическими или выступать в качестве самостоятельного заболевания. Причины и механизм развития атрофодермии являются предметом исследования дерматологии на протяжении столетия, но до конца не выяснены и сегодня. Например, червеобразная атрофодермия была описана в конце XIX столетия при изучении фолликулярного кератоза бровей (надбровной эритемы Унна), как исход этого заболевания. Сетчатая атрофодермия известна под названием пойкилодермии Якоби с 1906 года (сетчатая эритематозная атрофодермия Мюллера, эритематозно-атрофическая пойкилодермия Милиана—Перена, атрофический дерматит Глюка, синдром Томсона, синдром Ротмунда). Ограниченная атрофодермия Пазини-Пьерини впервые описана в 1875 году, а невротическая атрофодермия - в 1864 английским хирургом Педжетом.
Клиническая картина атрофодермии в каждом отдельном случае имеет свои особенности. Поскольку точно этиология заболевания не установлена, лечение симптоматическое. Актуальность связана с возможностью перерождения пойкилодермического процесса в злокачественное новообразование.

Причины атрофодермии
Атрофодермия возникает из-за нарушения питания всех слоёв кожи в результате точно не установленных причин. Дерматологи считают, что в основе сетчатой атрофодермии (пойкилодермии) лежат сосудистые расстройства - запустевание, сужение просвета сосудов, питающих кожу - нейроэндокринного или инфекционно-токсического характера (радиационное облучение, УФО, системные дерматозы).
Червеобразная атрофодермия появляется вследствие изменения трофики кожи, деструкции её желёз из-за эндокринно-вегетативных расстройств (нарушение синтеза витамина А, сахарный диабет). Нейротическая атрофодермия – результат нарушений в центральной и периферической нервной системах, приводящих к расстройству обменных процессов (полиневриты, повреждение нерва). Ограниченная атрофодермия Пазини-Пьерини имеет в своей основе сочетание всех вышеперечисленных причин на фоне резкого ослабления общего и местного иммунитета.
Классификация атрофодермии
Классификация атрофодермии – это, скорее, количественная расшифровка заболеваний, входящих в её группу. Различают:
- Атрофодермия червеобразная – заболевание молодых, основным элементом является симметрично расположенная на щеках фолликулярная пробка с исходом в мелкий атрофический рубчик. Такая сетчатая «изъеденность» кожи напоминает кору дерева или медовые соты.
- Атрофодермия идиопатическая Пазини-Пьерини – редкое заболевание, поражает преимущественно молодых женщин. Локализуется на туловище. Первичный элемент - овальное пятно, западающее в центре, которое трансформируется в бляшку, а затем в ограниченный очаг атрофии.
- Атрофодермия невротическая – поражается кожа конечностей, нарушается трофика тканей с появлением очагов атрофо-дистрофии, истончением ногтей и выпадением волос.
- Атрофодермия сетчатая (пойкилодермия) – заболевание вне возраста и пола. Локализуется чаще всего на открытых участках кожи в виде эритемы с исходом в пигментированный очаг атрофии.
Симптомы атрофодермии
Клиника атрофодермии индивидуальна для каждого заболевания, входящего в группу этой патологии. Червеобразная атрофодермия имеет самую характерную клиническую картину: у молодых людей на щеках появляются симметрично расположенные мелкие (1-3 мм), западающие дефекты кожи причудливых очертаний глубиной до 1 мм. Это – деформированные фолликулы, заполненные, как правило, сальными пробками. Они сливаются, образуют пересекающиеся «волны», «линии», «ячейки», которые, вместе с участками нормальной кожи между ними напоминают рисунок коры дерева, изъеденной червяками, или медовых сот. С возрастом симптомы сглаживаются.
Клиника идиопатической формы напоминает ограниченный очаг поверхностной склеродермии, он вдавлен в окружающую здоровую кожу, небольшого размера (до 2 см), овальной формы, мягкий при пальпации, телесного цвета, единичный или множественный, имеет тенденцию к слиянию с образованием фестончатых форм. Располагается на животе или спине.
Невротическая форма характеризуется поражением пальцев рук и ног: кожа лоснится, напряжена, кажется, что при сгибании кисти или стопы она «лопнет», кожные покровы приобретают синюшный оттенок, как при акроцианозе, из-за недостаточного капиллярного кровоснабжения. Со временем, питание данного участка кожи практически прекращается, она становится мертвенно-бледной, истончается, в очаге атрофии наблюдаются прозрачные ногтевые пластинки и выпадение волос.
Пойкилодермия, или сетчатая атрофодермия, располагается на открытых участках кожи, в зоне декольте. Визуально выглядит, как пятнистая поверхность кожи из-за чередования атрофических, пигментированных пятен с депигментированными. Возможна трансформация в меланодермию, грибовидный микоз.
Диагностика и лечение атрофодермии
Диагностируется атрофодермия на основании клинических проявлений и результатов гистологических исследований. Потоморфологическая картина каждой патологии индивидуальна. Дифференцируют заболевание с парапсориазом, склеродермией, дерматмиозитом, лучевыми дерматитами, грибовидным микозом, меланозом, кератозом Сименса, синдромом Базекса, надбровной ульэритемой, ветрянкой, вульгарными угрями. Основа дифференциальной диагностики - клиника в сочетании с результатами биопсии кожи.
Лечение заключается в санации очагов хронической инфекции, в первую очередь, туберкулёза, сифилиса. Необходима эффективная терапия длительно существующих соматических заболеваний (сахарный диабет, заболевания щитовидной и паращитовидной железы, ревматизм, ожирение). Симптоматически применяют витаминотерапию (витамин А, наружно и внутрь, поливитамины), средства, улучшающие трофику тканей (декспантенол), препараты железа, диазепам. Эффективны тепловые процедуры, дермабразия, ванны с отрубями, морские, радоновые ванны; грязелечение (Крым, Нафталан), массаж и занятия физкультурой для улучшения питания кожи.
Профилактика атрофодермии заключается в приоритете здорового образа жизни. Прогноз благоприятен для жизни. При пойкилодермии необходимо обязательное наблюдение у дерматолога из-за возможности перерождения в ретикулосаркоматоз.
Нарушения подкожной жировой клетчатки. Трофические изменения ногтей и волос.
Атрофия жировой ткани может быть в той или иной степени генерализованной:
• Выраженная генерализованная атрофия жировой ткани, поражающая сначала область лица, особенно жировые подушечки Биша, а позднее распространяющаяся иногда на всю верхнюю половину тела, обозначается как прогрессирующая липодистрофия Морганьи—Барракера—Симонса. Голова пациента напоминает череп трупа, часть жировой ткани «опускается» в нижнюю половину тела. Наряду с приобретенной встречается и врожденная форма этого синдрома, при которой подкожная жировая ткань отсутствует с самого рождения.
• Выраженное уменьшение объема подкожной жировой клетчатки возможно в рамках прогерии (синдрома Вернера, см. выше).
• При психогенной анорексии наблюдается генерализованная атрофия подкожной жировой клетчатки,
• как и при синдроме Русселя у детей при опухоли промежуточного мозга
• или в рамках тяжелого соматического заболевания, вызывающего кахексию.
Локальная атрофия подкожной жировой клетчатки наблюдается:
• При локальных формах липолистрофии, описанных как семейная частичная липодистрофия, липодистрофия лица или конечностей.
• Вследствие подкожных инъекций инсулина (липодистрофия).
• При хроническом местном сдавлении, например, у прачек (липоатрофия в форме полукруга), которые прижимаются бедром к краю стиральной доски.
• Сопровождают изменения кожи при склеродермии и лепре.

Локальное увеличение объема подкожной жировой клетчатки наблюдается прежде всего:
• Симметричное в области затылка — при синдроме Маделунга.
• Множественное, с беспорядочным распределением
- чаще всего в отсутствие болевых ощущений — при множественной липоме (необходим дифференциальный диагноз с нейрофибромами при нейрофиброматозе Реклингхаузена, см. выше);
- сопровождается болью при болезненном ожирении Деркума.
Кальцификаты в подкожной жировой клетчатке выявляются:
• При универсальном подфасциальном кальцинозе в области мышц, прежде всего у молодых девушек в связи с миопатией.
• При склеродермии.
Трофические изменения ногтей
Генерализованные изменения ногтей наблюдаются:
• Чаще всего не имеют значения для невролога и встречаются в рамках кожных заболеваний, например, при микозах, псориазе и т.п.
• В практике невролога:
- белые полоски Миса, которые образуются в области ногтевой выемки при отравлениях (например, мышьяком или таллием), часто сопровождаются выпадением волос и полиневропатией и распространяются к верхушке ногтя в течение 6 месяцев.
Локальные изменения ногтей нередко наблюдаются в рамках неврологических заболеваний:
• При поражениях отдельных периферических нервов в виде:
- замедленного роста и изменения формы ногтей, которые становятся более выпуклыми и ломкими;
- или обнажения ногтевого ложа, симптома Альфельда.
• Гломусная опухоль болезненна при прикосновении и выглядит как голубоватое блестящее пятно под ногтем.
Трофические изменения волос
Нарушения роста и состояния волос редко имеют значение для неврологического диагноза. Локализованное выпадение волос наблюдается, например:
• при невропатии тройничного нерва;
• но значительно чаще — в форме гнездной алопеции — в рамках дерматологического заболевания, обусловленного иммунными факторами.
Генерализованные изменения волос характерны:
• Для патологически ранней седины, например:
- при прогерии или
- после тяжелого менингита.
• Изменение качества волос наблюдается при некоторых важных для невролога состояниях недостаточности ферментов и при нарушениях обмена вешеств у детей (нейротрихоз).
Повышенное оволосение:
• Локализованное — характерно для пигментно-волосяного невуса.
• Генерализованное — наблюдается, например:
- при врожденном гипертрихозе;
- при применении некоторых препаратов, например тестостерона или кортизона;
- при синдроме поликистоза яичников.
Приступообразные эпизоды генерализованных пилорических реакций и появления «гусиной кожи», сопровождаемые парестезиями во всем теле, описаны в качестве начального симптома височного припадка.
- Вернуться в оглавление раздела "Неврология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Локализованные мышечные атрофии. Трофические нарушения кожи.
Локализованные мышечные атрофии:
• Бывают врожденными и обозначаются в этих случаях как дисплазии. Особенно часто поражаются грудные мышцы и мышцы возвышенности большого пальца.
• Приобретенные локальные мышечные атрофии всегда являются следствием нервно-мышечного заболевания. Они сопровождаются — в зависимости от этиологии — парезами, утратой рефлексов, фасцикуляциями и/или нарушениями чувствительности.
- Если атрофии распределены симметрично, это всегда вызывает подозрение на миопатию (или спинальную амиотрофию). Например, при прогрессирующей мышечной дистрофии наблюдается относительно изолированная атрофия четырехглавой мышцы бедра или двуглавой мышцы плеча. Если атрофии локализуются в дистальных отделах конечностей, скорее всего, речь идет о миотонической дистрофии Штейнерта или полиневропатии (с нарушением чувствительности и утратой рефлексов в дистальных отделах конечностей).
- Односторонние приобретенные изолированные атрофии мышц всегда являются следствием поражения либо корешка, либо сплетения, либо периферического нерва (решающим для топического диагноза служит характерное распределение процесса атрофии и нарушений чувствительности) или же длительного бездействия мышцы (например, атрофия четырехглавой мышцы при артрозе коленного сустава, а также при саркоме бедра). Фокальные атрофии отдельных мышц или групп мышц, изолированные, а иногда и симметричные могут медленно прогрессировать в течение многих лет. Это признак очагового поражения ганглионарных клеток передних рогов либо вследствие ишемии в зоне кровоснабжения сулькокомиссуральной артерии, либо без видимой причины. Нередко поражаются икроножные мышцы.
При прогрессирующей мышечной дистрофии иногда в значительно атрофированных мышцах определяются участки с сохранными мышечными волокнами, которые выглядят как узелки. Их следует отличать от мышечного валика, образующегося при разрыве короткой головки двуглавой мышцы плеча и заметного на сгибательной поверхности плеча.
Контрактуры отдельных мышц вследствие соединительнотканного перерождения ткани приводят к их укорочению. Они развиваются, например, при миопатиях, особенно при мышечно-дистрофических процессах, после ишемии мышцы (контрактура сгибателей предплечья Фолькмана; ретракция мышц большеберцового ложа — разгибателей стопы и пальцев — при синдроме передней большеберцовой артерии) и после частых инфекционных заболеваний (контрактура четырехглавой мышцы бедра у маленьких детей, особенно после глубоких инъекций антибиотиков).

Кальцификаты в мышцах образуются в рамках универсального кальциноза, диффузно — при трихинозе, распространенные кальцификаты обнаруживаются при «невротическом» миозите и при механических воздействиях, например, в отводящих мышцах бедра при так называемых «ногах кавалериста».
Трофические нарушения кожи
Генерализованные изменения кожи практически всегда служат признаком дерматологического заболевания:
• Для невролога имеет клиническое значение лишь «преждевременное старение» кожи при прогерии (болезнь Вернера), которая часто сопровождается низким ростом, ранней сединой, иногда атрофией мышц, преждевременной кальцификацией артерий и другими характерными для пожилого возраста изменениями органов,
• а также ряд нейрокожных заболеваний, например ихтиоз при синдроме Шегрена—Ларссона.
Локализованные изменения кожи имеют большое значение в практике невролога:
• С одной стороны, они могут быть признаком заболевания периферической нервной системы:
- при поражениях периферических нервов кожа становится сухой, гладкой, папиллярный рисунок усилен, иногда наблюдается гиперкератоз;
- при опоясывающем лишае (герпесе) после исчезновения пузырьков нередко наблюдается сегментарная атрофия кожи, ливедо или белые пятна в зоне высыпаний;
- при проказе выявляются белые пятна на коже, в их зоне нарушена болевая чувствительность;
- при сирингомиелии. полиневропатиях, а также при диабете и склеродермии образуются язвы. При выявлении трофической язвы необходима дифференциальная диагностика с редко встречающейся сенсорной корешковой невропатией или сосудистыми нарушениями. Расположение и сопутствующие симптомы являются решающими для постановки диагноза.
• С другой стороны, изменения кожи сопровождают ряд факоматозов, являясь для некоторых из них диагностически важными, патогномоничными признаками:
- пятна цвета «кофе с молоком», если их более пяти, свидетельствуют о нейрофиброматозе Реклингхаузена;
- белые участки депигментации служат у детей ранним признаком туберозного склероза мозга, для которого характерна также
- аденома сальных желез (невус Прингла), располагающаяся по средней линии лица — особенно на лбу, спинке носа или щеках, которая может значительно выступать над кожей в виде опухоли и быть покрыта угрями; - иногда на лице локализуется невус в зоне иннервации одной или нескольких ветвей тройничного нерва, характерный для третьего факоматоза — энцефалофациального ангиоматоза Стерджа— Вебера. Кроме того, изменения кожи наблюдаются при целом ряде нейрокожных синдромов, перечисление которых выходит за рамки этой книги.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Атрофический дерматит - это процесс, при котором участки кожного покрова становятся тоньше. Кожа может истончаться вследствие различных обстоятельств. На некоторых частях тела кожа тоньше, чем на других по естественным причинам. Так, ее толщина на на веках составляет 0,5 мм, тогда как на лодыжке это 4 мм. Кожа состоит из трех слоёв, каждый из которых выполняет свои функции.
- Гиподермис - самый внутренний слой, его структурный компонент - жировая ткань. В нем залегают потовые железы,
- Дерма - средний слой, содержит нервы и кровеносные сосуды. Именно здесь развивается реакция воспаления при дерматитах,
- Эпидермис, самый внешний слой, защищает организм от грязи, бактерий и негативного влияния окружающей среды.
При атрофии кожи истончение происходит во всех слоях, но наиболее выражено в наружном.
Атрофический дерматит 9 фото с описанием
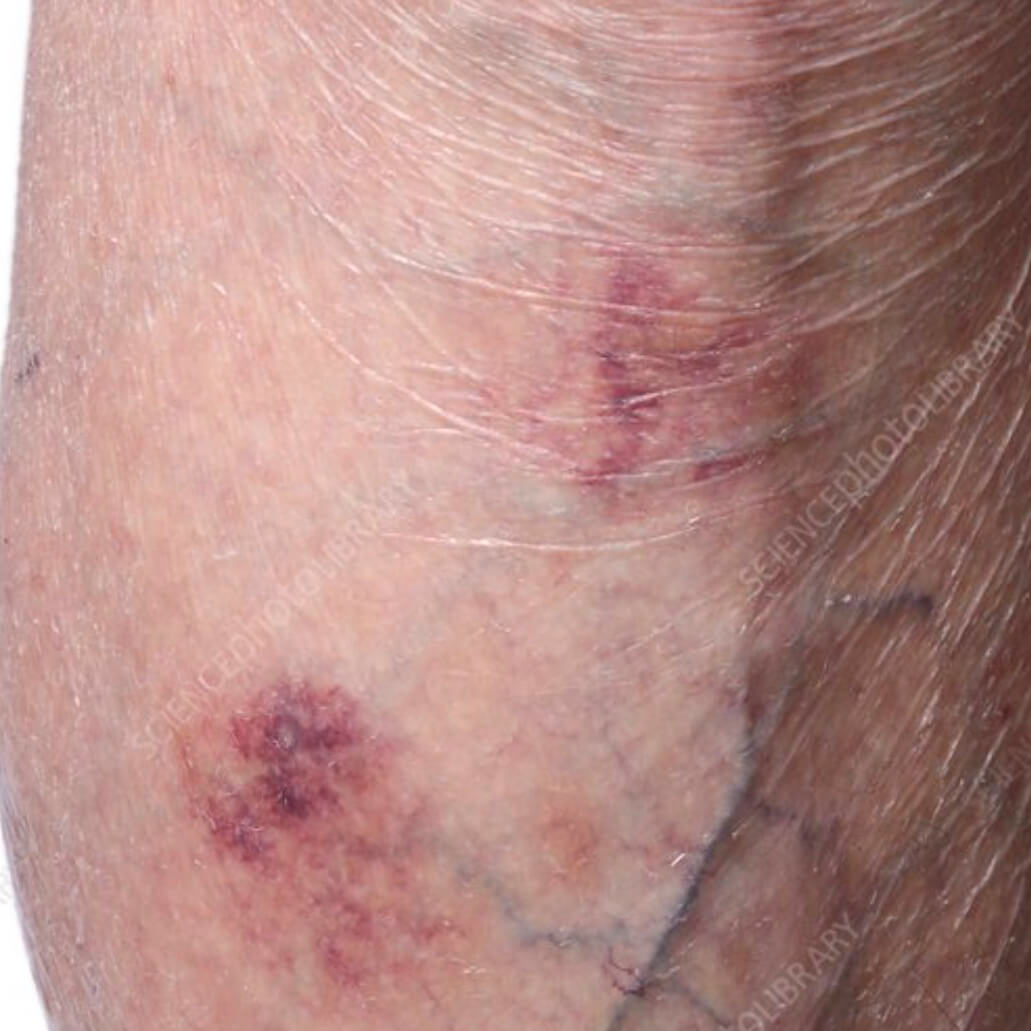
Атрофический дерматит на голени
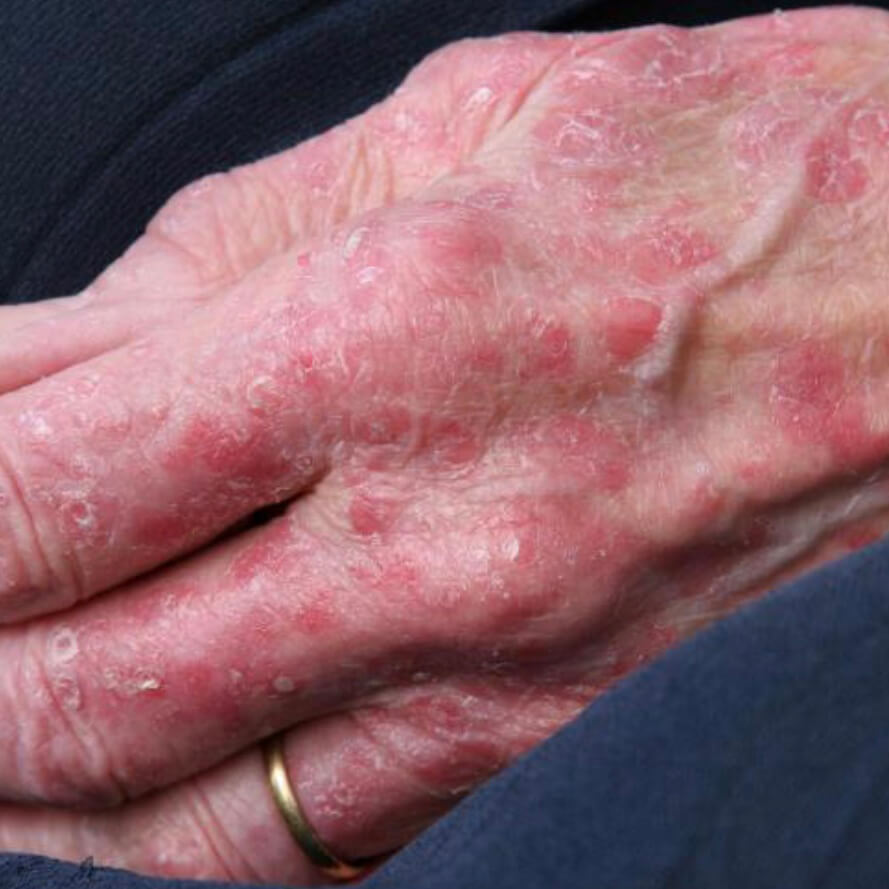
Атрофический дерматит - старение
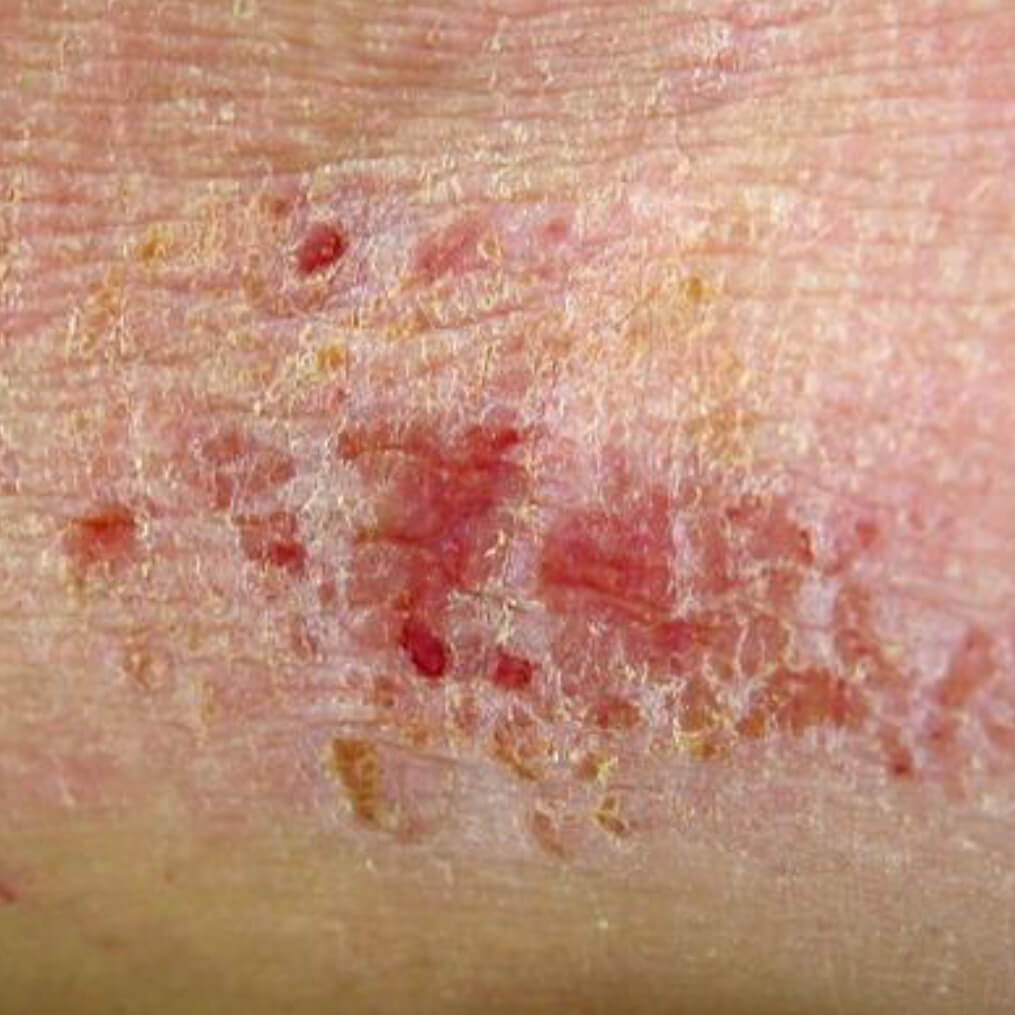
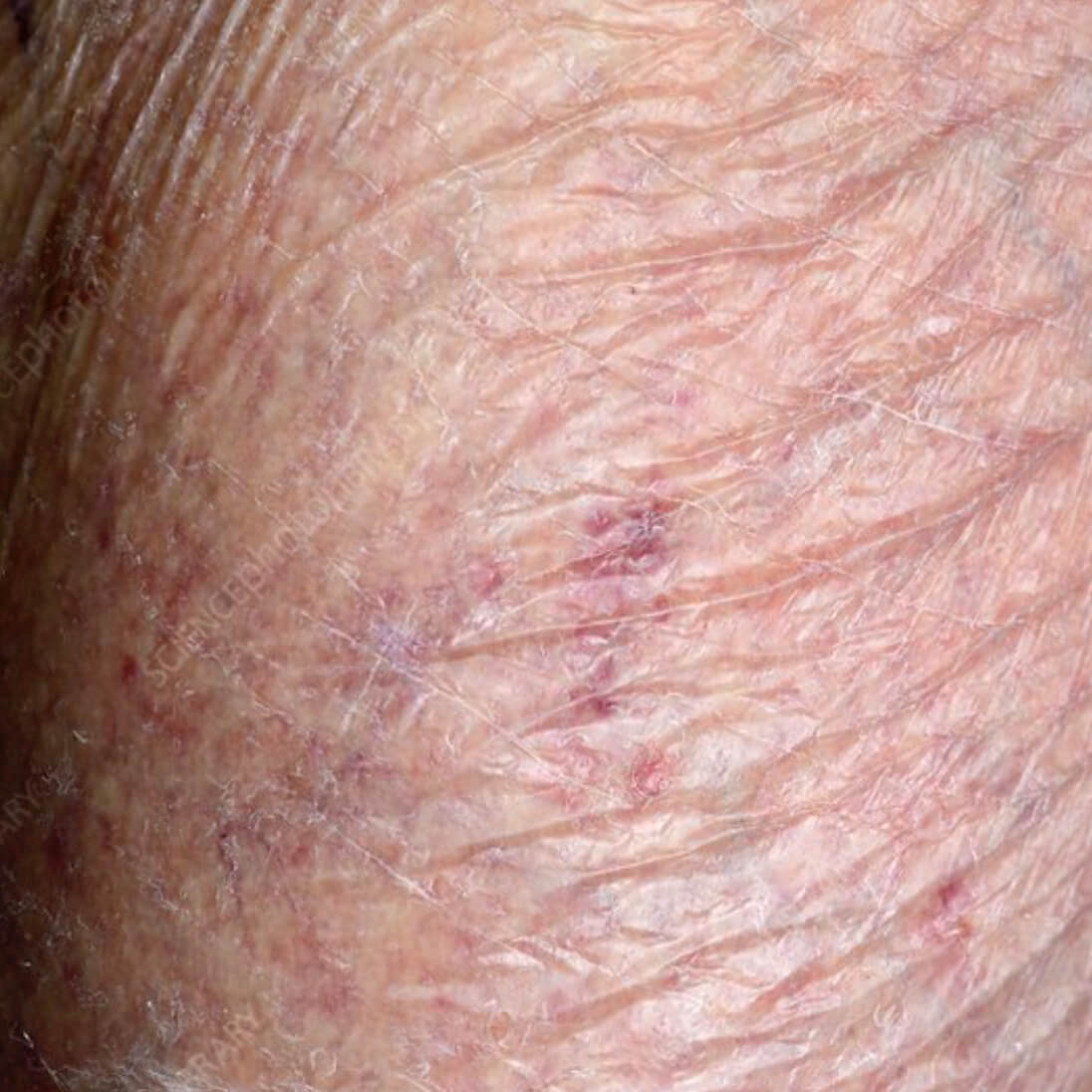
Атрофия от воздеийствия солнца
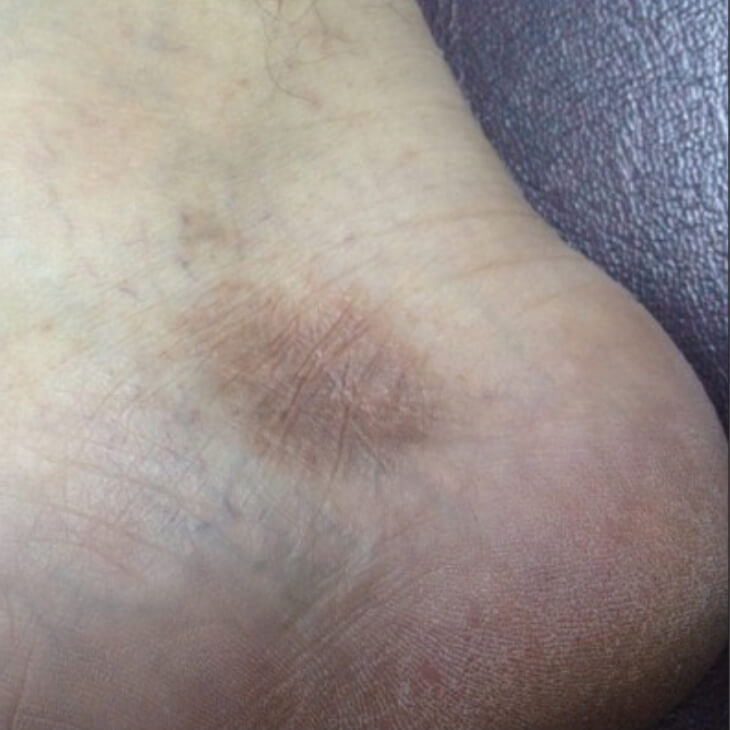
Атрофия от гормонального крема
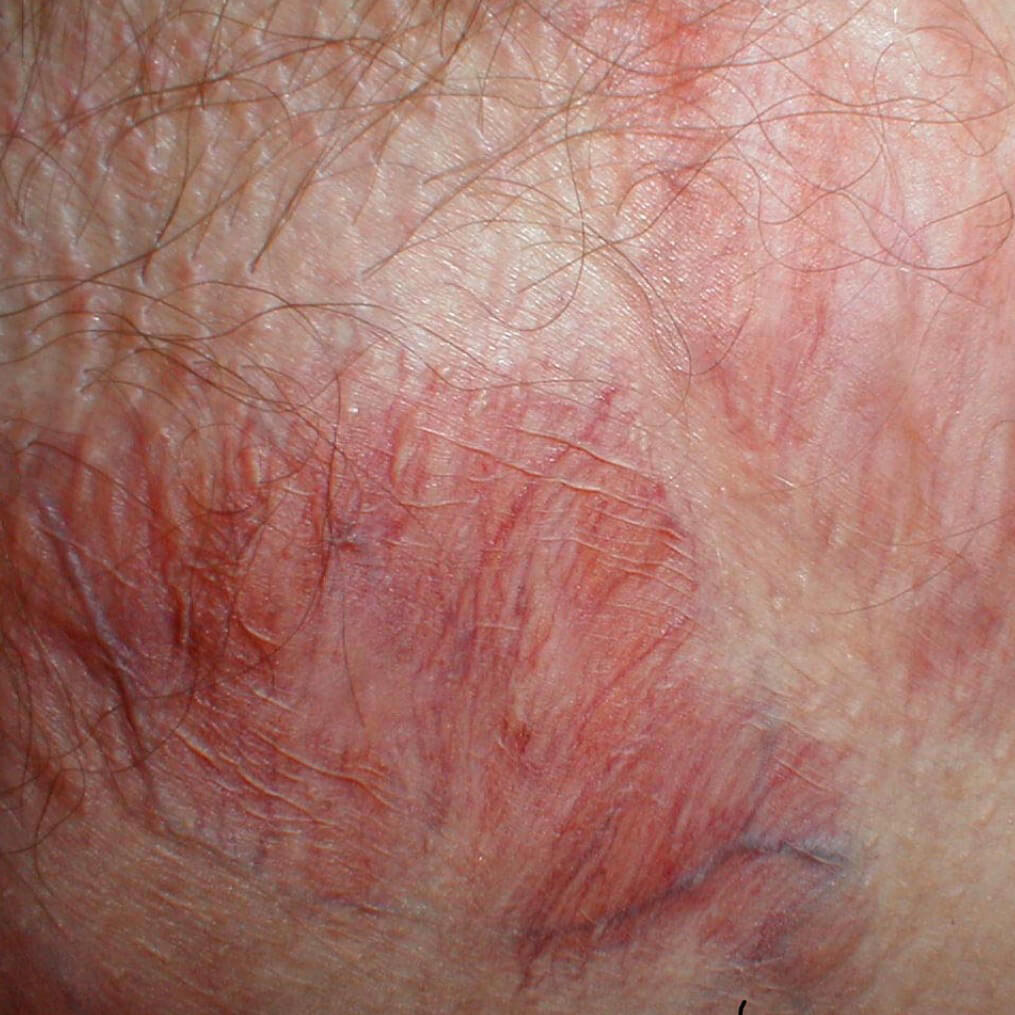
Истончение кожи от стероидов
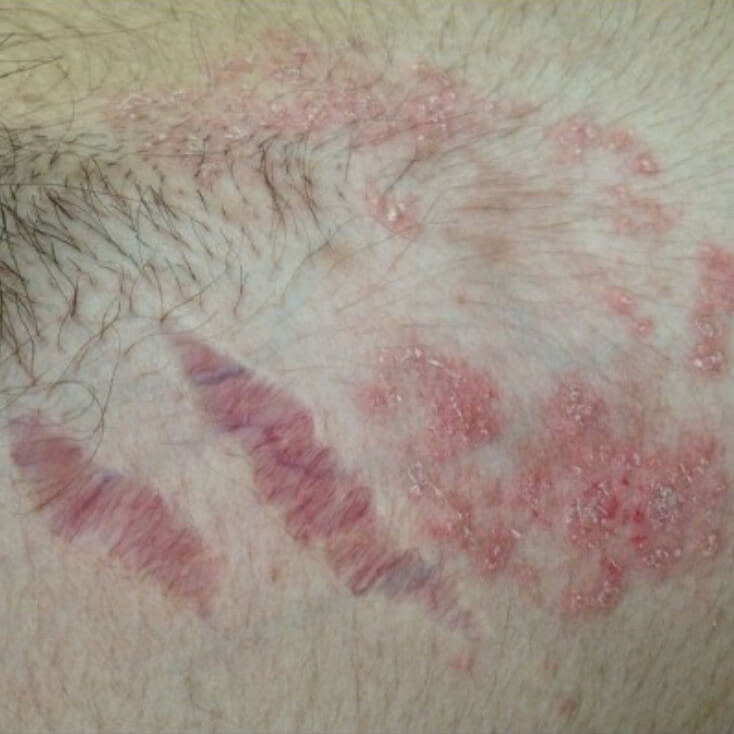
Красные стрии от стероидов
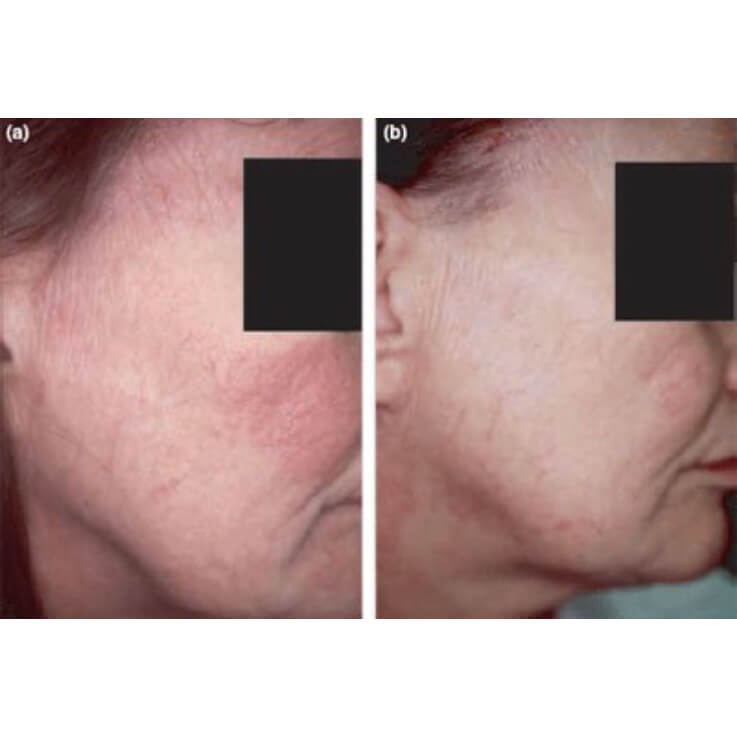
Результат лечения атрофического дерматита

Стрии от местного применения стероидов
Причины атрофического дерматита
К основным причинам атрофии относят:
- Старение - самая частая причина естественной атрофии покровов тела, это проявляется появлением морщин, потерей эластичности, сухостью и склонностью к травмам,
- Солнечный свет может приводить к атрофии. UVA и UVB лучи повреждают клетки кожи,
- Алкоголь и курение ускоряют процессы старения и приводят к истончению,
- Стероидные кремы и мази вызывают уменьшение в размерах клеток эпителия и ослабляют связи между ними.
Основной причиной атрофического дерматита является побочное действие мазей и кремов, содержащих гормоны глюкокортикостероиды. Такой эффект можно объяснить тем, что замедляется деление клеток, и разрушаются структурные белки кожи. Препараты коры надпочечников очень широко используются в дерматологии, их применяют для лечения многих патологических процессов, таких как атопический и контактный дерматит, экзема, аллергии, псориаз, а также как вспомогательные средства в терапии кожных проявлений системных заболеваний, красный волчанки, нейродермита, ревматоидного артрита.
Более слабые препараты находятся в свободной продаже, и пациенты с любой кожной проблемой могут приобрести их в аптеке и лечатся ими без контроля врача длительно. Более мощные мази, назначаемые доктором, вызывают атрофические изменения уже после двух - трёх недель использования. Наиболее сильные средства способны привести к истончению дермы после трех дней. Положительный эффект от стероидных гормонов может сводиться на нет этим побочным действием, так как значительно снижается барьерная роль эпидермиса, что приводит к большой потере жидкости, раздражению и симптомам сухой экземы.
Симптомы атрофического дерматита
Общая атрофия кожи включает в себя истончение наружного слоя - эпидермиса, а также основного слоя - дермы, уменьшение количества сальных желёз, атрофию подкожной жировой клетчатки и подлежащего мышечного слоя.
- Структурные изменения кожи, видимые невооруженным глазом: атрофированный участок выглядит сморщенным, истонченным, похож на папиросную бумагу,
- Для атрофического дерматита характерна выраженная сухость покровов,
- Пациент может ощущать жжение и покалывание, которое затем проходит вследствие спазма сосудов,
- Телеангиэктазия - это образование сосудистых звездочек в месте применения гормонов. Появление такого эффекта объясняется выработкой под влиянием глюкокортикоидов нитрита азота, который влияет на стенку сосуда, приводя к ее перерастягиванию.
- Стероидные угри, или акне, как предполагается, появляются, когда кожа вокруг волосяных фолликулов атрофируется, а также вследствие снижения местного иммунитета. К такому побочному явлению более предрасположены молодые люди, локализация преимущественно на лице и верхней части спины,
- Стероидная розацеа (розовые угри) развивается, так как стероиды стимулируют размножение микроорганизмов Propionobacterium acne и Dermodex folliculorum, которые вызывают это состояние кожи,
- Вызванная стероидами деградация белков кожи ведет к потере межклеточной субстанции. Поэтому сосуды теряют свою опору, становятся хрупкими, развивается пурпура - геморрагическая сыпь.
- Появляются тонкие бледные рубцы, вследствие нарушения кожной регенерации могут развиваться долго заживающие язвы,
- Характерная особенность атрофии кожи, вызванной стероидными гормонами - растяжки, стрии. Это разрывы глубоких слоев кожи из-за недостаточной выработки коллагена, синтез которого угнетен глюкокортикоидами. Этот симптом, в отличие от остальных, необратим, стрии остаются на коже даже после полного восстановления от атрофического дерматита.
Лечение атрофического дерматита
Атрофический дерматит приводит к изменениям, которые часто бывают необратимыми, однако во многих случаях симптомы можно уменьшить, и лечение улучшает состояние кожи, как это показано на фото.
- При атрофии, вызванной стероидами, самый главный метод терапии - отмена препарата, вызвавшего проблему. Часто одно только это мероприятие приводит к восстановлению кожных покровов.
- Увлажнение повышает сопротивление кожи внешним воздействиям, предотвращает повреждение. Назначают комплексные препараты с эмолентами.
- Необходимо ограничить контакт с жесткими химикатами, защищать кожу от механических повреждений.
- Кремы с витамином А, ретиноиды, помогают предотвратить дальнейшее истончение кожи. Они усиливают обменные процессы, способствуют обновлению эпидермиса и увеличивают скорость деления клеток.
- Несмотря на то, что средства, стимулирующие выработку коллагена не показали эффективности в клинических исследованиях, однако многие пациенты отмечают субъективное улучшение, замечают, что кожа становится толще.
- Витамин Е поддерживает эластичность кожи и препятствует атрофии. Назначают его внутрь в капсулах. Также полезно употреблять в пищу продукты , богатые витамином Е: авокадо, орехи, ростки пшеницы.
Профилактика атрофического дерматита
Все люди испытывают ту или иную степень атрофии кожи вследствие старения, и это невозможно предотвратить. Появляются мелкие линии и морщины, кожа становится тоньше и суше в связи с возрастом. Но в некоторой мере возможно уменьшить и замедлить появление видимых признаков старения. Это неспецифическая профилактика атрофического дерматита.
- Защита от ультрафиолетовых лучей значительно уменьшает скорость старения.
- Увлажнение кожи помогает защитить от потери влаги, предотвращает сухость и повреждение эпителия. Эмоленты препятствуют испарению воды, увлажненная кожа более эластичная, устойчивая и здоровая.
- Алкоголь приводит к значительной потере жидкости организмом. Для сохранения тургора кожи и профилактики атрофии спиртные напитки лучше вообще не употреблять. Если вы принимаете решение выпить алкоголь, после каждой дозы выпивайте стакан воды.
Ежедневно наносите солнцезащитное средство с фактором защиты spf30 или выше. Это предотвращает вредное воздействие и UVA, и UVB лучей.
В самые жаркие часы дня находитесь в помещении или прячьтесь в тенистое место.
Носите длинные рукава, длинные юбки или брюки, особенно в солнечные дни.
Шляпа с полями поможет защитить от солнца голову, шею и лицо.
Специфическая профилактика направлена на предотвращение стероидного атрофического дерматита. Грамотный подход к лечению любых состояний кожи гормональными мазями необходим, чтобы не развилась атрофия кожи.
- Слабые глюкокортикоиды нельзя использовать дольше месяца,
- Длительность применения более сильных гормонов ограничивается двумя неделями,
- При необходимости длительного лечения мази применяют по схеме 2-3 дня подряд с последующими тремя - четырьмя днями отдыха,
- Нельзя наносить гормональные мази на области с тонкой и чувствительной кожей - лицо, подмышечные области и промежность.
- При устойчивости кожной проблемы к лечению необходимо обратиться за помощью к лечащему врачу, который поменяет препарат или адаптирует дозу. Возможно, гормональное средство будет заменено современным негормональным.
- Во время терапии необходимо есть сбалансированную пищу с достаточным содержанием белка, который является строительным материалом для кожи. Достаточная гидратация (не менее двух литров чистой воды в день) также очень важна.
Контактный дерматит – это разновидность воспалительного заболевания кожи, возникающая как реакция на раздражитель на химическое или аллергенное вещество. К ним относятся мыло, чистящие средства, латекс, косметика (в том числе ухаживающая), металлы (никель, золото), спирт и косметика на спиртовой основе, сок растений, лекарственные препараты, чернила, краски, клей, ткани. Также контактный дерматит может проявляться под воздействием ультрафиолетовых лучей.
Существует несколько видов дерматита (атопический, контактный, аллергический и себорейный), но для всех них характерны одни и те же признаки: вздутие кожи, сыпь, зуд, жжение, шелушение кожи. Однако несмотря на схожесть симптомов, причины и механизмы появления болезни в каждом случае индивидуальны, поэтому крем или мазь от дерматита должны быть назначены врачом.
Дерматит на руках – это воспаление кожи, для которого характерны высыпания на кистях, запястьях и предплечьях (реже – плечах). Подобные высыпания чаще встречаются при контактном, аллергическом и атопическом дерматите.
Профилактические меры при дерматите направлены на продление периода ремиссии. Различают 4 разновидности этого заболевания: контактный, атопический, себорейный и аллергический дерматит. Каждый из них требует соблюдать специфические правила.
Закажите бесплатную доставку



Задайте вопрос
о заболеваниях кожи

Сергеев Юрий Юрьевич
Вопросы и ответы
посмотреть все вопросы
Здравствуйте подскажите пожалуйста год назад появилось пятно на ступни не грибок, иногда зудит и шелушится сказали экзема похоже на псориаз что делать чем лечить перепробовала все не чего не помогает пятно только становится больше
Валентина, здравствуйте! Если точный диагноз не установлен, то подбирать какое-то пробное лечение будет неправильно. Постарайтесь получить второе мнение по диагнозу у дерматолога на очной консультации, возможно, на консилиуме.
Здравствуйте! Подскажите, а какое действие имеет мазь Солантра при папуло-пустулезной розацеа? Эффективна? Чем можно лечить «розовые угри»?
Здравствуйте, Марина. Препарат обладает противовоспалительным эффектом и влияет на микрофлору кожи. В своей практике не часто назначаю этот препарат, предпочтение отдаю вариантам системной терапии (изотретиноин в малых дозах). Не занимайтесь самолечением, найдите своего врача и добивайтесь стойкой ремиссии!
Чем лечить раздражение на руке?
Здравствуйте, Ольга Игоревна. Во-первых, следует исключить провоцирующие факторы, которые вызывают воспалительную реакцию. Как лечебное средство Вы можете использовать крем «Лостерин» 2-3 раза в день – он поможет восстановить структуры кожи, уберет воспаление и безопасен для длительного применения.
Читайте также:

