Что такое атипичные клетки в биопсии после удаления родинки
Обновлено: 29.04.2024
Правильный гистологический диагноз имеет решающую роль в лечении меланомы и прогнозе относительно заболевания.
Гистология помогает определить:
Родинки представляют собой небольшие пятна от телесной до темно-коричневой окраски. По форме они могут быть в виде папул или узелков, состоящих из скопления пигментных клеток. Их основное медицинское значение (кроме косметического) – сходство с меланомой.
Пигментированные поражения оцениваются по набору характеристик (внешний вид, границы, цвет, зуд, кровоточивость и т.д.), которые позволяют исключить атипичные невусы или меланому.
Удаление родинки является относительно простой процедурой. Её выполняют в эстетических целях или для устранения патологических изменений кожи, которые могут оказаться злокачественными. Единственный способ узнать наверняка, будет ли подозрительное образование нуждаться в дальнейшем лечении, зависит от патоморфологического исследования ткани. Анализ родинки и других подозрительных участков кожи, отправка тканевого материала на гистологию дают возможность ответить на эти вопросы.
Что показывает гистология родинки?
Это более точный метод тканевой диагностики, чем цитология. Его проводят в специальной лаборатории, после предварительной обработки, окраски образца ткани, с помощью мощного микроскопа. Внутридермальные невусы, атипичные родинки, беспигментные образования кожи можно дифференцировать по множеству отличительных признаков во время проведения гистологии.
Гистология меланомы
Микроскопическая диагностика пигментных поражений кожи основана на выявлении и определении свойств малигнизированных меланоцитов. Агрегация (скопление) атипичных пигментных клеток может наблюдаться в нетипичных диспластических невусах. Иногда их трудно отличить от поверхностного распространения злокачественной меланомы. Такие редкие формы, как десмопластическая меланома, морфологически схожа с доброкачественными изменениями кожи, что может стать причиной диагностических ошибок.
Все случаи гистологического тестирования опухолей требуют опыта и высокого профессионального мастерства.
При проведении гистологии злокачественной меланомы кожи врачу-патологоанатому приходится оценивать много факторов:
- тип меланомы;
- толщина опухоли;
- наличие изъязвления;
- инфильтрация;
- степень сосудистой инвазии;
- поля оперативной резекции (края опухоли);
- митотическая скорость или уровни по Кларку.
Помимо этого, врач комментирует возможную инвазию лимфоцитов, наличие некроза, регрессию клеток и уровень нейротропности (рост опухоли относительно нервов).
По результатам гистологии рака кожи определяется тип опухоли, в соответствии с особенностями клеточной морфологии.
Толщина опухоли является наиболее важным фактором гистологической оценки. Измеряется она в микрометрах (мкм) и представляет собой самый длинный диаметр от верхней части опухоли до самой нижней (глубокой) эпидермальной опухолевой клетки.
Врач-патологоанатом, изучая удаленную патологическую ткань, должен убедиться, вся ли опухоль резецирована и отправлена на экспертизу, определить тип и стадию роста меланомы. Патоморфологические срезы должны включать фрагменты с ожидаемой глубинной инфильтрацией.
Любое подозрение на рак кожи необходимо сопровождать проведением гистологии.
Гистологическая информация важна для выбора лечения и дальнейшей оценки состояния пациентов с меланомой. Сателлиты, присутствующие в дерме, также должны быть включены в препарат. Оценка толщины опухоли может оказаться неопределенной или невозможной, если имели место регрессивные изменения в опухоли.
В патоморфологический отчет о малигнизированной ткани должны быть включены следующие факторы:
- гистологический тип (инвазивный или in-situ);
- толщина опухоли при прорастании (Breslow) в десятых долях мм;
- изъязвление (имеется или нет);
- другие факторы (инфильтрация сосудов, инфильтрация лимфоцитов);
- краевые поля резекции.
Для резецированных лимфатических узлов определяющими для диагностики и лечения, являются такие данные:
- число метастатических узлов;
- общее количество резецированных узлов;
- периузловой рост опухоли;
- свойства опухоли в области резецированного участка.
При гистологическом исследовании злокачественных меланом слизистых оболочек наблюдается переменная микроскопическая картина. Инфильтрация лимфоцитов менее выражена по сравнению с поражениями кожи. Около 1/3 меланом в носу и полости рта амеланотичны. Этот тип опухолей трудно дифференцировать от других видов рака слизистых оболочек. В этом отношении полезной оказывается иммуногистохимия меланомы.
Информация для иностранных пациентов
Иностранные пациенты, желающие получить квалифицированную онкологическую помощь в Израиле, могут рассчитывать на заочную консультацию специалиста на догоспитальном этапе. Кроме того, при необходимости может быть проведена гистологическая экспертиза материала.
В израильских клиниках применяется процедура биопсии сигнальных лимфатических узлов, в соответствии с которой устраняются лимфоузлы с возможным метастатическим поражением.
В России и странах СНГ процедура биопсии дозорных лимфатических узлов пока не получила повсеместного распространения.
Использование этой методики является наиболее актуальным в случае выявления при гистологическом исследовании повышенного митотического индекса и изъязвления в зоне первичной меланомы.
Вид меланомы, её классификация и определение стадии опухолевого роста являются основными характеристиками гистологического исследования.
В специализированных онкологических центрах, таких как Melanoma Unit, гистологическое тестирование образца ткани проводится более чем по 20 параметрам. Помимо структурных особенностей, патологоанатом учитывает множество дополнительных характеристик, включая свойства клеточных ядер и активность ферментов.
В заключении российских патологов говорится о повышенной митотической активности (от 2 до 5 митозов в поле зрения), меланома описана как опухоль 3-его уровня инвазивного роста по Кларку толщиной 2,5 мм.
Израильские онкологи установили 4 уровень меланомы по Кларку с толщиной опухоли 4,25 мм. Показатель митотической активности составил 20/кв.мм.
Исследование опухолевого материала предполагает определение его следующих свойств:
- Толщина опухоли
- Изъязвление
- Уровень по Кларку
- Гистологический тип
- Тип клеток
- Первичная локализация
- Признаки регрессии
- Число митозов
- Лимфоцитарная инфильтрация
- Стадия вертикального роста
- Инвазия в кровеносные сосуды
- Инвазия в лимфоцитарную зону
- Плоидность
- S-фаза клеточного цикла
- Экспрессия гена DR1
- Индекс ДНК
- Экспрессия белка теплового шока
- Положительная окраска на HLD-DR
- Мутация белка P53
- Экспрессия фактора клеточной адгезии
- Экспрессия протеаз
- Молекула-маркер миграции
- Фактор ангиогенеза
- Экспрессия онкогенов
- Наличие рецептора к эстрогену
- Цитокин, фактор роста
Наша клиника предлагает заочную консультацию и дистанционную экспертизу гистологических образцов. Это значительно облегчает постановку диагноза и повышает оперативность оказания медицинской помощи.
Гистология удаленной родинки
Процесс малигнизации способен затронуть родинки небольших размеров, и при проведении цифровой дерматоскопии внешние изменения невуса могут отсутствовать. В связи с этим может быть предпринята ошибочная тактика лечения по радикальному удалению родинки с применением лазера, криодеструкции или электрокоагуляции. В этом случае сдать родинку на гистологию невозможно, поскольку ткань невуса во время процедуры выжигается. В данном случае тактическая ошибка (выполнение операции без гистологии) может иметь очень серьезные последствия.
Гистология родинки после её удаления является непременным условием современной онкологии. По результатам гистологии невуса можно судить об эффективности и радикальности выбранного метода. Хирургические протоколы в отношении меланом и сомнительных родинок категорически исключают использование методик, при которых гистология невуса оказывается невозможной.
«Острое» оперативное иссечение любого подозрительного участка изменённой кожи при помощи скальпеля с последующей экспертизой резецированного материала является золотым стандартом современной онкохирургии. К сожалению, в России и странах СНГ не существует строгих протоколов и «императивных» указаний, запрещающих использовать вспомогательные методики (лазер, электрокоагуляция, радионож и др.) «по усмотрению» хирурга, в результате чего возрастает вероятность ошибки, а гистология удалённой родинки проводится не в 100% случаев.
Иммуногистохимия меланомы
Эффективным методом диагностики, позволяющим определить свойства опухоли, а также её чувствительность к некоторым видам противоопухолевых средств является иммуногистохимия. Более чем у половины кожных меланом происходит мутация генов BRAF и NRAS. Благодаря иммуногистохимическому анализу удается выявить специфические мутации в ядре опухолевых клеток, что дает возможность оценить степень эффективности определенных target-препаратов и назначить максимально точную терапию.
Метод также является эффективным для морфологической диагностики анонимных метастатических новообразований.
Специалисты израильского онкологического центра имеют большой опыт гистологической диагностики. Постановка диагноза меланомы в России и странах СНГ отличается от диагностических протоколов, используемых в Израиле. Недостаток клинического опыта и отсутствие высокотехнологичного оборудования в большинстве лечебных учреждений СНГ приводит к тому, что встречаются случаи расхождения диагнозов и стадий в экспертных заключениях специалистов.
В Израиле при возникновении сомнений в морфологии и стадии опухоли для экспертизы привлекаются другие специалисты (второе мнение). Такой подход позволяет свести к нулю вероятность субъективной ошибки в диагностике.
Преимущества гистологической диагностики в Израиле
- Диагностику проводят специалисты высочайшей квалификации, с большим опытом клинической работы.
- Тестирование проводится оперативно, в течение 1–3 суток.
- При гистологической оценке материала применяются дополнительные критерии, которые не используются в лечебных учреждениях стран СНГ.
- Возможно дистанционное исследование образцов материала.
- Патологоанатомические лаборатории Израиля располагают необходимыми сертификатами для проведения любых тканевых исследований, в т.ч. генетических.
Меланома легко излечима в начальных стадиях и реально излечима даже на стадии микрометастазирования – решающее значение имеет вовремя и правильно поставленный диагноз.
Что это за исследование – гистология? Как оно делается, когда его можно проводить, какие есть виды и что делать с результатом. Кроме этого, в статье мы рассмотрим возможные опасности, которые могут подстерегать при гистологическом исследовании родинок.
Этапы гистологического исследования: сроки и причины задержек
Существует несколько этапов гистологического исследования. Не буду подробно разбирать их детали, просто перечислю и коротко раскрою суть:
2. Фиксация материала. Чтобы родинка не разложилась, пока ее доставляют в лабораторию, необходимо уничтожить микроорганизмы и деактивировать ферменты клеток родинки. Делают это с помощью специальных растворов. Сразу после удаления родинку помещают в раствор формалина. Можно его заменить спиртом, но этот вариант менее распространен :)
3. Промывка материала. Для удаления следов фиксирующей жидкости материал промывают, как правило, в течение нескольких часов в проточной воде.
4. Обезвоживание. Предварительная подготовка к заливке парафином.
5. Уплотнение (заливка). Промытую и обезвоженную родинку заливают жидким парафином. Это необходимо для того, чтобы можно было сделать максимально тонкие срезы, пригодные для исследования под микроскопом. В результате получаются вот такие парафиновые блоки.

6. Приготовление срезов. С помощью специального прибора – микротома – делают срезы толщиной около 0,05 мм.
7. Окрашивание материала. Это необходимо, чтобы различить под микроскопом различные клетки и ткани. В неокрашенном материале все структуры преломляют свет одинаково и рассмотреть ничего не удастся.
8. Заключение срезов. Так называется расположение окрашенных срезов между двумя стеклами.

9. Завершающий этап – врач-патоморфолог кладет стекло под объектив микроскопа и выносит свое заключение по исследуемому материалу.

Все этапы гистологического исследования занимают не более 10 дней. Самый быстрый этап, на мой взгляд, изучение патоморфологом препаратов. В некоторых передовых лабораториях, за счет высокой автоматизации всех перечисленных процессов, гистологическое исследование выполняется за 48 часов.
И порой меня удивляют пациенты, которые рассказывают, что гистологическое исследование проводили два месяца и более. Если с вами такое произошло – стоит позвонить в лабораторию и узнать, в чем сложности.
Одна родинка – один контейнер с ФИО!
Если гистологическое исследование родинки выявляет меланому – место удаления должно быть повторно иссечено более широко. Захват здоровых тканей определяется в зависимости от толщины по Бреслоу.
Хочу обратить внимание, если все удаленные родинки положить в один контейнер – они смогут пройти гистологическое исследование. Но установить при этом, где именно была меланома, в такой ситуации уже не удастся и придется делать широкое иссечение на местах всех удаленных родинок. Чтобы было правильное представление об объеме удаляемых тканей, можно посмотреть на фото и увидеть, как выглядит среднестатистический рубец.

Важно! Если вам удаляют несколько родинок, при отправлении их на гистологию должна быть четко обозначена локализация каждого невуса.


Но удалять одномоментно так много родинок, как на фото, не стоит. Почему? Расскажу в следующих публикациях.
Как быстро родинку должны доставить в лабораторию?
«Можно не забирать ответ? Мне позвонят, если что-то не так?»

Пожалуйста, не подумайте, что я смеюсь над трагедией. Это только способ привлечь ваше внимание.
Насколько мне известно, не существует закона, согласно которому морфологическая лаборатория должна оповещать пациента о выявлении онкологического заболевания. В конце заключения после исследования родинки могут написать: «Повторный осмотр с результатами гистологического исследования». Только эти заключения никто не читает.
А дальше все происходит по классическому сценарию, даже если в учреждении звонки такого рода в порядке вещей, срабатывает человеческий фактор. К примеру, ответственный за это человек уволился, или его кто-то замещал, или он заболел, не записал, был день рождения и пр. – в итоге никто не позвонил, а пациент даже не знал, что это могли сделать. Помните, что здоровье ваше и никто вам ничего не должен.
Пожалуйста, всегда забирайте результат гистологического исследования и всегда показывайте его онкологу, проводившему удаление.
«Я забрал(а) гистологический ответ, что с ним делать? Я сам(а) разберусь?»
Нет. Если вы получили результат исследования в бумажном или в электронном виде – его обязательно надо показать онкологу, проводившему удаление. Приведу такой пример.
Вот два диагноза:
- Диспластический невус с тяжелой степенью дисплазии. В крае резекции – опухолевые клетки.
- Плоскоклеточная папиллома с воспалительным компонентном. Удалена в пределах непораженных тканей.
В первом случае требуется повторное иссечение места удаления родинки, а во втором – нет. Поэтому не ленитесь, покажите заключение врачу.
Бывают ли ошибки при гистологическом исследовании невусов
Да, к сожалению, они возможны. Я писал об этом. Гистологическое исследование проводят люди, и они могут ошибаться. Если у вас возникли малейшие сомнения в результатах заключения, заберите ваши гистологические препараты и отдайте на пересмотр в другую лабораторию. К препаратам относятся как парафиновые блоки с тканью родинки, так и стекла со срезами.
Вы спросите: «Как это я пойду что-то забирать? Меня ведь пошлют. » Если вам не выдают гистологические препараты, значит, нужно пойти к главному врачу и потребовать. По моему опыту, после этого все отдают.
Где лучше делать и пересматривать гистологию?
Лично мое мнение, основанное на опыте, – гистологию лучше делать в крупных онкологических учреждениях.
Почему папилломы не отправляют на гистологию?
Основное свойство злокачественной опухоли – бесконтрольное деление клеток. Папиллома представляет собой небольшое (1–3мм) образование на тонкой ножке мягкой консистенции. Если бы клетки папилломы были злокачественными – они бы проросли «ножку», и папиллома ее потеряла. Кроме этого, консистенция мягче окружающей кожи, на мой взгляд, всегда говорит о доброкачественности. Этот случай – единственный, когда, по моему мнению, материал можно не направлять на гистологию.
Нужно ли гистологическое исследование бородавки?
На этот вопрос, если честно, я уже устал отвечать. Я просто приведу 2 гистологических заключения, которые объединяет клинический (при осмотре) диагноз – бородавка.
Первый случай:

Мне не удалось проследить судьбу пациента и результат иммунногистохимического исследования. Однако в разговоре с морфологом я понял, что исход здесь может быть самым разным и не обязательно благополучным.
И второй случай:

Интраэпителиальная карцинома – не самое страшное, что может быть. Болезнь Боуэна (а это именно она) – всего лишь нулевая стадия плоскоклеточного рака, которая успешно излечивается удалением в пределах здоровых тканей. Однако, ещё год-другой, и последствия для мужчины могли быть плачевными.
Вывод: бородавки нужно отправлять на гистологию. Всегда. Какими бы родными они вам ни казались.
Резюме, или Коротко о главном
Гистологическое исследование – залог безопасного удаления родинок и других образований кожи. Всегда настаивайте на гистологии для всего, кроме мелких мягких папиллом. Отдавать предпочтение стоит лабораториям крупных онкологических учреждений. Гистологическое заключение всегда нужно забирать лично и показывать врачу, проводившему удаление.
Сегодняшнюю статью начну со ставшей уже классической ситуации.
Человек приходит на прием к доктору (дерматологу или онкологу), показывает ему родинки.
А дальше происходит примерно такой диалог:
– У Вас вот здесь, здесь и здесь – диспластические невусы.
– А что это? Это опасно?!
– Диспластические невусы – это такие родинки с неровным краем и неоднородной окраски. Диспластические невусы могут превратиться в меланому, поэтому их нужно удалять.
– Ой. Как страшно. Давайте же скорее удалять.
Родинки благополучно удаляются, отправляются на гистологию.
Человек приходит домой и начинает читать в интернете про диспластические невусы. А там подливают масла в огонь:
- Диспластический невус – это любой невус с неровным краем, неравномерной окраской.
- Все диспластические невусы в 146 % случаев превращаются в меланому.
- Чтобы предотвратить смерть от меланомы, нужно. СРОЧНО. удалить все диспластические невусы.
Вся эта «красота» переписывается с одного сайта на другой уже много лет и до краев переполняет отечественный сегмент интернета.
Давайте разбираться со всем этим с точки зрения доказательной медицины.
Что такое диспластический невус?
Самое главное, что хочется здесь отметить: диспластический невус – это гистологический диагноз. Это означает, что понять – диспластический ли у вас невус или обычный – можно только после удаления образования. Не буду углубляться в тонкости морфологической диагностики. Просто скажу, что такой диагноз ставит врач-патоморфолог при изучении препарата удаленной родинки. На основании строго определенных критериев, которыми я не буду перегружать статью.
Диагноз «диспластический невус» нельзя поставить при простом визуальном осмотре.
Почему тогда многие врачи пугают нас при осмотре диспластическими невусами? Потому, что в отечественной дерматоонкологии долгое время смешивались понятия «диспластический» и «клинически атипичный».
В чем же разница?
Клинически атипичный невус – что это?
Здесь есть ясность с 1990 года, когда международное агентство по изучению рака (IARC) дало определение тому, что следует называть «атипичный невус»:
Хотя бы часть невуса должна быть представлена в виде пятна, в дополнение к этому хотя бы 3 из перечисленных ниже критериев должны присутствовать:
-
нечеткая граница;размер 5 мм и более;разные цвета в окраске;неровный контур;покраснение кожи.
Безусловно, в этом определении есть доля субъективизма, т. к. понятия «нечеткая граница» и «неровный контур» оставляют простор для вольной интерпретации. В то же время обратите внимание на количество критериев (4), необходимых для установки диагноза «атипичный невус».
Несколько примеров, которые «Яндекс» выдает по запросу «диспластический невус»:
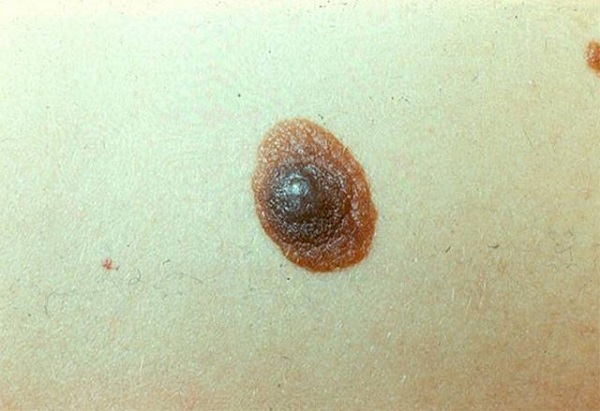
Этот невус – не атипичный и уж тем более не диспластический, т. к. у него нет части в виде пятна. Из остальных признаков – если только разные цвета в окраске
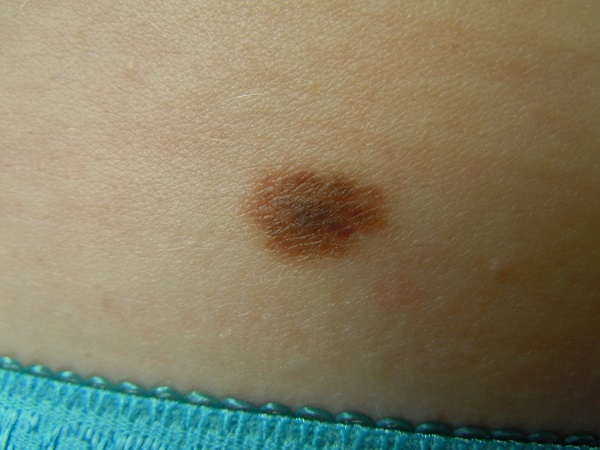
Невус не является атипичным
Этот невус также не атипичный, т. к. у него не хватает критериев
- Компонент в форме пятна – есть.
- Размер больше 5 мм – нам сложно понять без линейки, но пусть будет.
- Неровный контур – с натяжкой, но тоже пусть будет.
Все. Других критериев здесь нет, и этот невус не атипичный.
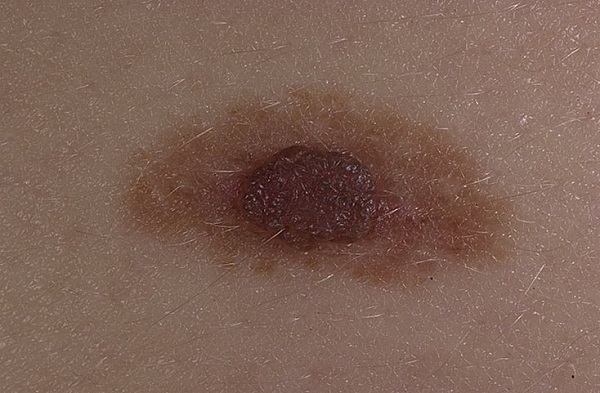
Невус не является атипичным
Здесь все то же самое, что и в предыдущем случае – пятно есть, размер, вроде, тоже есть, неровный край, допустим, тоже есть, но на этом все – 4 критериев нет.

На фото – атипичный невус
А вот этот невус можно смело называть атипичным – у него есть 4 критерия:
- Весь невус плоский, т. е. имеет форму пятна.
- Разные цвета в окраске – черный + коричневый.
- Неровный край – без особых преувеличений.
- Размер более 5 мм. Это изображение – скриншот из видео, но поверьте мне на слово, этот невус был 5 х 7 мм.

Вот еще 4 примера атипичных невусов из этой работы [3]
У всех четырех образований, кроме D, есть 4 критерия:
- Компонент в виде пятна.
- Размер более 5 мм.
- Нечеткие границы.
- Разные цвета в окраске.
У образования D – форма в виде пятна, размер более 5 мм, нечеткие границы + неровный контур.
Атипичный невус – диагноз при осмотре, визуальный.
Диспластический невус – диагноз гистологический, после удаления.
Здесь же отмечу, что невус, который мы называем атипичным при осмотре, может легко не оказаться диспластическим при гистологическом исследовании. Есть исследования, в которых показано, что среди атипичных невусов почти 70 % оказываются диспластическими при морфологическом исследовании [1]. По данным отечественных работ и моему личному опыту, этот процент ниже – около 33 % [2].
Ок! Разобрались с определениями, теперь давайте разбираться с опасностью – что же говорят исследования?
Насколько опасны диспластические невусы?
Здесь есть конкретные, доказанные цифры, с которыми лучше бы ознакомиться тем, кто разливает истерику по «интернетам».
- Ежегодный риск превращения диспластического невуса в меланому составляет 1 к 10 000. По мнению авторов [4], это очень мало.
- Около 70 % меланом развиваются не на фоне невусов, а на фоне не измененной кожи [5].
- Исследование с изучением генетического профиля атипичных невусов поставило под сомнение гипотезу о том, что они являются предшественниками меланомы [6].
- В двух исследованиях авторы длительно (до 17 лет) наблюдали за пациентами с не полностью удаленными, гистологически подтвержденными диспластическими невусами [8,9]. На основании этого сам тезис о повышенном риске развития меланомы из диспластического невуса можно подвергнуть серьезному сомнению.
Что делать? Удалять или нет?
К счастью, мне не удалось найти практических рекомендаций, в которых само по себе наличие у человека на коже атипичного невуса считалось бы прямым показанием для его удаления.
С другой стороны, наличие у человека на коже как единичных или множественных, так и атипичных [7] и диспластических [3] невусов одинаково увеличивает риск развития меланомы на коже в целом.
Таким образом, на мой взгляд, наиболее логичной тактикой представляется не профилактическое удаление атипичных невусов, а увеличение частоты профилактических самоосмотров и осмотров у врача-онколога.
Резюме:
Диспластические и атипичные невусы – это очень близкие, однако различающиеся понятия с четким набором диагностических критериев.
Диагноз «атипичный невус» ставится только при визуальном осмотре. Диспластический он или нет, определяется только при гистологическом исследовании.
Сама по себе вероятность превращения атипичного или диспластического невуса в меланому очень низкая.
Наиболее логичной тактикой при наличии атипичных и/или диспластических невусов представляется наблюдение у дерматоонколога с увеличенной частотой, а также более частые самоосмотры.
Уже неоднократно я писал о том, что неравномерная окраска и неровный край родинки могут быть признаками меланомы, но, очень часто, ими не являются. Такие невусы принято называть диспластическими. В интернете существует мнение, что такие родинки нужно обязательно удалять иначе они превратятся в меланому. Прочитайте эту статью до конца и Вы узнаете насколько опасны диспластические (или атипичные) невусы и что с ними на самом деле нужно делать.
Диспластический невус - что это такое?
Как и большинство родинок у человека диспластический (атипичный) невус - это пигментный невус, состоящий из невусных клеток. Эти клетки очень похожи на меланоциты. Они так же выделяют коричневый пгимент "меланин", однако отличаются по ряду признаков, которые не имеют для нас принципиального значения.
Важно отметить, что диспластический невус - это гистологический диагноз. Это означает, что далеко не все родинки, внешне похожие на диспластические, действительно окажутся таковыми после удаления и исследования.
Как отличить обычную родинку от диспластического невуса?
У атипичных невусов есть ряд характерных черт, которые могут встречаться как по отдельности, так и в сочетании друг с другом.
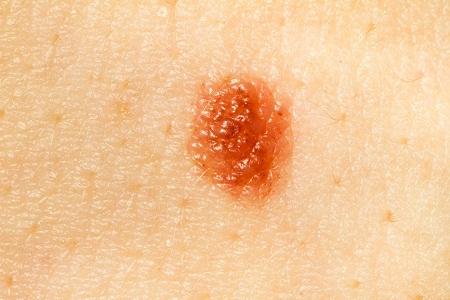
| Округлая, симметричная форма | Неровный край и/или асимметричная форма |
| Полностью плоская или полностью приподнятая над кожей форма | Одна часть может быть приподнята, другая - плоская (яичница-глазунья) |
| Однородный цвет или оттенки коричневого | Чёрный, красный, коричневый одновременно |
| Размер менее 6 мм | Размер более 6 мм |
| Локализация на любой части тела | Редко бывают расположены на лице |
Как отличить диспластический невус от меланомы?
Теоретически подготовленный читатель прочитав таблицу воскликнет: "Вы сейчас перечислили почти все симптомы меланомы. Как же их различить. " К сожалению, человек без опыта диагностики онкологических заболеваний кожи, как правило, не может это сделать.
Если у Вы нашли у себя на коже родинки, с признаками диспластических невусов - нужно показаться онкологу. Этот врач осмотрит их, а также расскажет Вам о признаках превращения невусов в меланому и о принципах наблюдения за такими образованиями.
Насколько опасны диспластические невусы?
Согласно данным исследований (Tsao H. et al, 2003) риск развития меланомы из обычного невуса (или родинки) составляет 1 : 200 000 или 0,000005%. Для диспластического невуса эти же цифры выше, однако, на мой взгляд, всё равно, не значительные - 1 : 10 000 или 0,0001%.
Диспластический невусный синдром
К сожалению, существует синдром, который в отечественной литературе часто называют невусным диспластическим синдромом (в зарубежной - FAMMM).
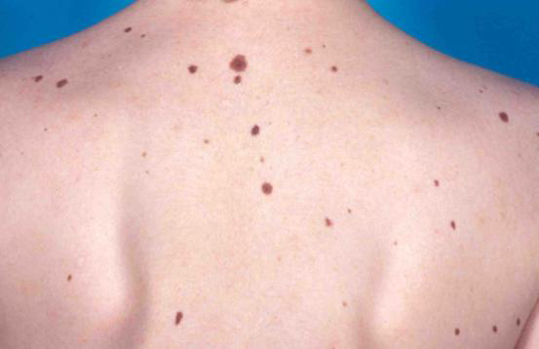
У этого заболевания есть 2 критерия диагностики
- количество диспластических невусов на коже более 50
- меланома у родственников
Это заболевание может быть ассоциировано с мутацией в гене CDKN2A, которая также повышает риск развития рака поджелудочной железы
При этом синдроме риск развития меланомы по данным разных авторов варьирует от 56 до 100%. Заболевание требует регулярного (1 раз в несколько месяцев) наблюдения у онколога.
Что делать, если на коже есть диспластические невусы?
В интернете есть точка зрения "все диспластические невусы нужно удалять". Считаю эту точку зрения некорректной по следующим причинам:
- Очень небольшой процент невусов, которые при осмотре выглядят как атипичные оказываются таковыми при гистологическом исследовании.
- Ещё меньшая часть (0, 0001%) действительно диспластических невусов имеют шанс стать меланомой
- Меланома кожи может развиться не из невуса, а на фоне не изменённой кожи.
В связи с этим, людям, у которых есть диспластические невусы я обычно рекомендую следующее:
- Регулярный самоосмотр 1 раз в месяц с измерением линейкой имеющихся атипичных невусов. Оптимально - с фотофиксацией результата
- Осмотр онколога 1 раз в 6 или 12 месяцев. Частота зависит от количества невусов.
- Удалять имеет смысл элементы, которые трудно доступны для самоосмотра, а также те, что изменились за короткое время
- Защищать кожу от солнца
Коротко о главном:
У диспластического невуса шанс превратиться в меланому действительно выше, чем у обычного. Однако обе эти цифры, на мой взгляд, из области статистических погрешностей. Обычно, при диспластических невусах я рекомендую регулярный самоосмотр, осмотр онколога и удаление невусов, труднодоступных для наблюдения.
Что такое меланома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Беляниной Елены Олеговны, онколога со стажем в 25 лет.
Над статьей доктора Беляниной Елены Олеговны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Меланома (от греч. melanos – "чёрный", "тёмный") — это злокачественная опухоль, развивающаяся из меланоцитов (клеток, синтезирующих меланин). Чаще всего она образуется из кожных меланоцитов, то есть располагается на коже. В 7% случаев меланома локализуется на сетчатке глаза и в 1-3% случаев — на слизистых оболочках прямой кишки, полости рта, оболочках головного и спинного мозга. [1] [2]
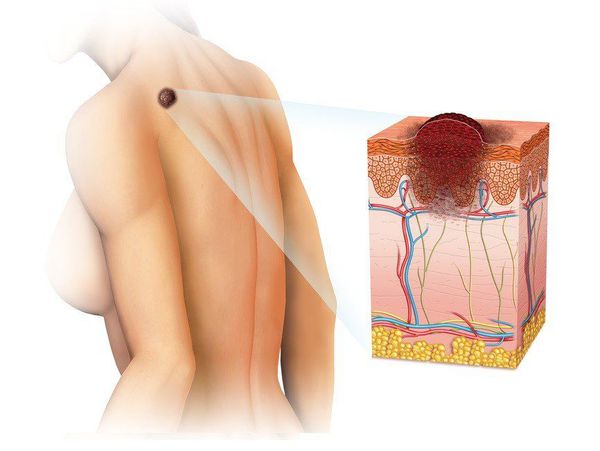
Эта болезнь — одна из наиболее злокачественных опухолей, которая часто метастазирует в разные органы.
Заболеваемость меланомой продолжает увеличиваться. По росту смертности эта патология занимает второе место после рака лёгкого. [3]
В настоящее время и звестно значительное количество факторов, которые повышают вероятность заболевания меланомой. Ни один из них не может быть признан главным или обязательным дл я возникновения заболевания. Однако современные исследования чётко установили, что основная причина меланомы — воздействие ультрафиолетовых лучей естественного солнечного света (а также излучения солярия) на кожу человека. [1] [4]
Другие факторы риска развития меланомы:
- светлая кожа (склонность к солнечным ожогам, светлые или рыжие волосы, голубой цвет глаз);
- большое количество невусов (родинок), в том числе наличие атипичных;
- меланома в личном анамензе, а также наличие меланомы у кровных родственников;
- солнечные ожоги с образованием пузырей, наличие солнечных ожогов в детстве;
- существование врождённого невуса (риск возрастает пропорционально увеличению его размера).
Особенности меланомы у детей
У детей меланома бывает редко. Однако беспигментная меланома у детей может выглядеть как обычная бородавка. Также часто встречается разновидность невусов — невус Шпитц (резко очерченная куполообразная розовато-красная папулу или бляшку), который также не всегда можно отличить от меланомы. Для уточнения необходимо наблюдение и цифровая дерматоскопия.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы меланомы
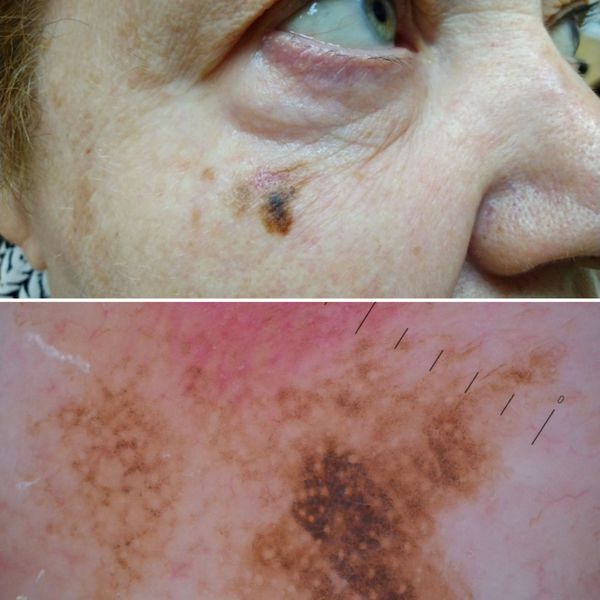
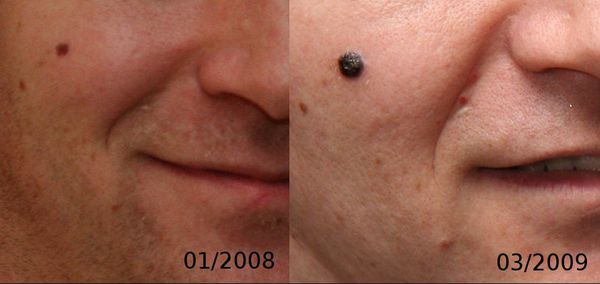
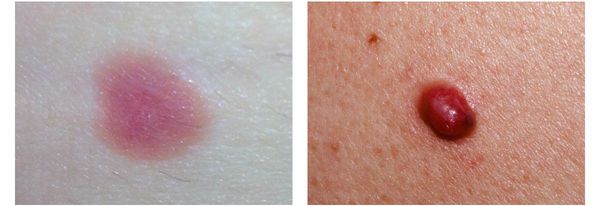
Первые признаки меланомы — появление на коже образования, непохожего на остальные по размеру, цвету и форме.
Меланома отличается от родинки следующими признаками: образование асимметричное по цвету и структуре, его края неправильные и зубчатые, оттенки в пределах одного образования отличаются, размер образования более 4 мм. С течением времени меланома изменяется по одному или нескольким ранее перечисленным критериям.
При обследовании важно учитывать, насколько пигментное образование отличается от остальных. Выявление "гадкого утёнка" среди родинок является причиной его более детального осмотра.
Клиническая картина меланомы достаточна разнообразна. Внешне она может представлять собой как незначительное пигментное пятно, так и узловое образование с изъязвлением. Цвет варьируется от светло-коричневого до чёрного.
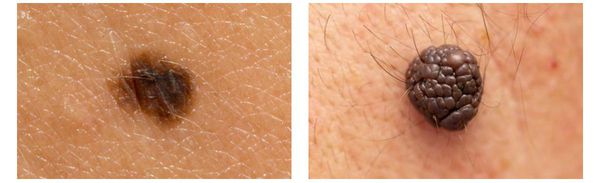
Зачастую меланома возникает у взрослых, но иногда встречаются случаи врождённой формы заболевания. В детском возрасте меланома развивается редко.
Меланома локализуется на любых участках кожи, в том числе и на ногтевой ложе.
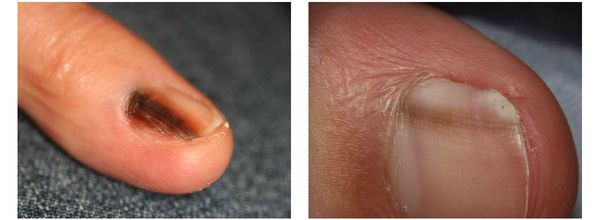
Различают четыре основных типа меланомы в зависимости от клинической картины, течения заболевания, анатомического расположения и гистологических параметров.
1. Поверхностно-распространяющаяся меланома встречается в 65-75% случаев. Для неё характерно длительное течение. Сначала это пятно коричневого цвета, которое постепенно растёт и становится асимметричным по структуре и цвету (появляются вкрапления тёмно-коричневого, чёрного и розового цвета). При переходе в вертикальную фазу роста на пятне появляется утолщение — бляшка. Наиболее часто встречаемая локализация у мужчин — на спине, а у женщин — преимущественно на нижних конечностях.
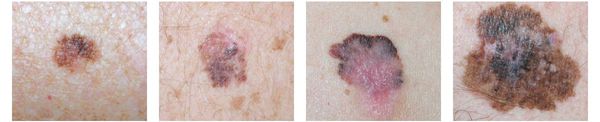
2. Лентиго-меланома представлена в виде пятна неправильной формы и окраски. Она развивается у лиц пожилого возраста. Чаще всего локализуется на лице, шее и тыле конечностей. Лентиго-меланома растёт на фоне длительно существующего злокачественного лентиго (предракового меланоза Дюбрейля). При инвазии клеток меланомы за пределы эпидермиса на пятне появляются возвышающиеся участки.
3. Узловая меланома представлена выступающим над поверхностью кожи образованием тёмно-коричневого или чёрного цвета. Часто эти образования симметричны и не вызывают подозрений. Однако, как правило, такая меланома характеризуется быстрым ростом и плотные на ощупь. С ростом опухоли она может изъязвляться. Чаще всего располагается на спине, голове и шее.
4. Во всех формах возможны беспигментные варианты (около 2%). Беспигментная (амеланотическая) меланома достаточно сложна для диагностики, так как сначала выглядит как безвредная розово-красная папула.
Поздние симптомы меланомы. Появление метастазов
Признаки метастазов зависят от того, в каком органе они появились:
- головной мозг — головные боли, неврологические симптомы (нарушение чувствительности к теплу, боли, расстройства памяти, координации и подвижности и т. п.);
- кости — боли в спине;
- лимфатические узлы — их увеличение и болезненность;
- на коже вблизи первичного очага — одновременное появление множества чёрных образований.
Патогенез меланомы
Патогенез меланомы, как и всех злокачественных опухолей, весьма сложный. Результат воздействия ультрафиолета на кожу человека (лучей А и В, длиной 280-340 нм) зависит от многих факторов, включающих дозу облучения и индивидуальный ответ организма (особенности иммунного ответа и генетическую предрасположенность).
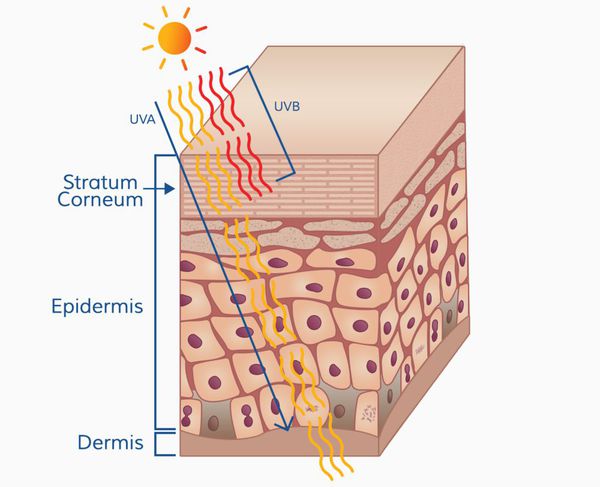
Ультрафиолетовое облучение вызывает:
- фотохимические реакции;
- повреждение молекулы ДНК (иногда повреждение восстанавливается);
- мутации (когда повреждение ДНК "не лечится" организмом);
- иммунные нарушения.
Образование пиримидиновых димеров (т. е. дефектов ДНК) под действием УФО — основная причина мутаций. [5]
Роль диспластических невусов в развитии меланомы недостаточно ясна. Проводимые исследования пока не ответили на вопрос, являются ли эти образования предраковым состояниям, или развитие меланомы в их зоне является статистически случайным событием.
По данным многочисленных гистологических исследований, около 30% меланом развиваются в области меланоцитарных невусов , остальные 70% развиваются на неизменённой коже. [6] [7] [8]
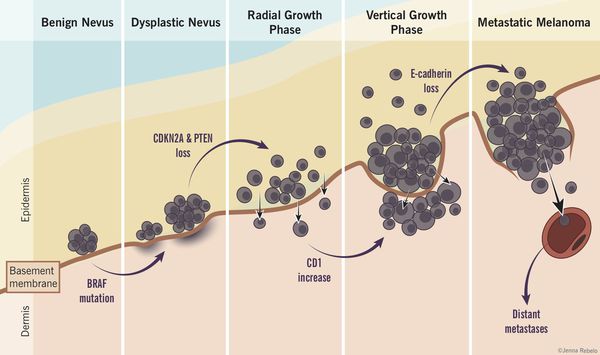
Таким образом, по имеющимся данным, на фоне невусов развивается небольшой процент всех случаев злокачественной меланомы. [4]
Атипичные невусы в первую очередь являются важными маркерами повышенного риска меланомы. При этом профилактическое удаление таких невусов нецелесообразно (они не являются 100% предшественником меланомы)
Пациенты с диспластическими невусами представляют собой группу повышенного риска и должны находиться под постоянным врачебным наблюдением.
В 7-15% всех случаев меланома является наследственной патологией. При этом обнаруживаются мутации в генах-супрессорах опухолевого роста.
Классификация и стадии развития меланомы
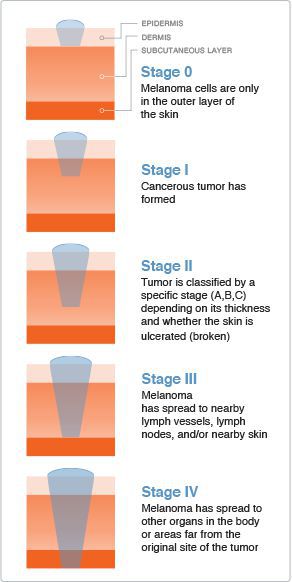
Стадию опухолевого процесса меланомы определяют в соответствии с классификацией TNM. Она зависит от толщины первичной опухоли, а также наличия или отсутствия регионарных и/или отдалённых метастазов.
Для определения стадии меланомы необходимо гистологическое исследование. Оценку состояния лимфоузлов для установления стадии выполняют при помощи клинического осмотра и ультразвукового исследования.
Критерий Т говорит о распространённости первичной опухоли (для классификации по этому критерию необходимо удалить первичную опухоль и провести её гистологическое исследование):
- pТis — первичная (неинвазивная) меланома (I уровень инвазии);
- pТ1 — толщина опухоли ≤ 1 мм:
○ pТ1а — II уровень прорастания опухоли в соседние ткани или III уровень без изъязвления опухоли;
○ pТ1b — IV или V уровень прорастания опухоли в соседние ткани или присутствие её изъязвления;
○ pТ2а — без изъязвления опухоли;
○ pТ2b — с изъязвлением;
○ pТ3а — без изъязвления;
○ pТ3b — с изъязвлением;
○ pТ4а — без изъязвления;
○ pТ4b — с изъязвлением.
Критерий N говорит о существовании или отсутствии метастазов в регионарных лимфоузлах :
Читайте также:

