Что развивается из мезодермы подкожная клетчатка
Обновлено: 27.04.2024
Кожа. Эмбриогенез кожи. Развитие кожи.
Нижеследующий раздел представляет обобщенные краткие сведения по нормальному строению кожи и этапам ее развития в эмбриогенезе. Некоторые анатомические структуры, важные с точки зрения неопластических преобразований, будут описаны также в соответствующих главах, посвященных основным типам опухолей кожи (например, опухолям придатков, лимфопролиферативным новообразованиям). Строение меланоцитов является важным диагностическим критерием для меланоцитарных опухолей, но эти клетки встречаются также в немеланоцитарных опухолях кожи. Описание меланоцитов будет представлено как в данной главе, так и дополнительно в статье «Опухоли меланогенной системы».
В норме кожа образована двумя различными по происхождению слоями. Наружный слой — производное эктодермы — это многослойный плоский ороговевающий эпителий, который не содержит сосудов и получает питание посредством обмена тканевой жидкости, а тканевая жидкость поступает из второго слоя — производного мезенхимы, располагающегося глубже и содержащего сосуды. Толщина эпидермиса различна и широко варьирует в зависимости от локализации на теле человека, наиболее толстый слой эпидермиса расположен на подошвах и ладонях, а самый тонкий — на веках и крайней плоти. Кожа располагается на подкожной жировой клетчатке, которую называют гиподермой, но она не является собственно частью кожи. Пучки волокон коллагена распространяются из дермы в гиподерму, обеспечивая механическую прочность кожи, в то время как подкожная жировая ткань создает ее относительную подвижность.
Данные раннего (эмбрионального) развития важны в изучении кожных опухолей, так как некоторые из них (например, опухоли придатков кожи) имеют тенденцию повторять эмбриональные структуры.
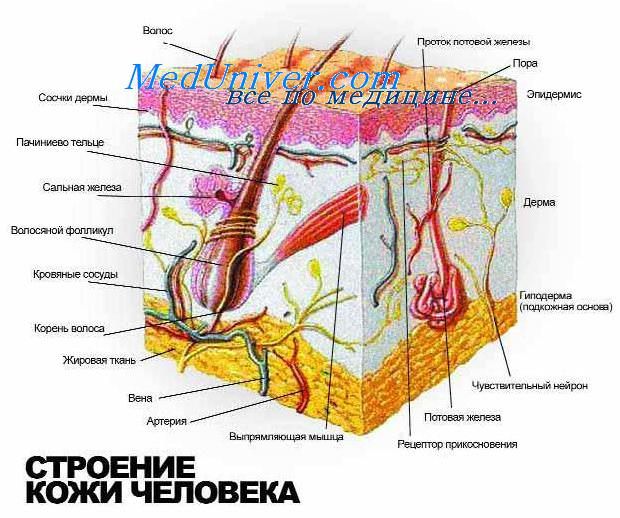
Нормальная кожа взрослого человека состоит из эпидермального слоя, сформированного четырьмя типами клеток: кератиноцитами (90%), меланоцитами (4-5%), клетками Лангерганса (4-5%) и клетками Меркеля (
Постепенно в течение эмбриогенеза дерма становится менее клеточной за счет увеличения коллагеновых и эластических волокон. К 12-й неделе беременности кровеносные сосуды начинают пролиферировать, но правильно сформированные сплетения не выявляются до конечных стадий эмбриогенеза. Нервы в дерме обнаруживаются уже в 5 недель беременности, со временем они про лиферируют, формируют запутанную сеть тонких волокон, которые заканчиваются как специализированные сенсорные рецепторы (рецепторы контакта Мейсснера в поверхностном слое дермы и пачиниевы рецепторы давления в глубоком слое дермы и подкожном слое).
Между 60-м и 70-м днями эмбрионального периода эпидермальный слой становится стратифицированным плоскоклеточным эпителием, в котором появляются отдельные слои эпидермиса (базальные клетки, шиповатый, зернистый и роговой слои). К концу второго триместра беременности синтезируются белки кератина с более высокой молекулярной массой, то есть клетки содержат «большее количество зрелого цитокератина». В этот период дермо-эпидермальная граница, которая была плоской, становится волнообразной, формируя возвышения эпидермиса. Эти возвышения являются результатом инвагинации тысяч дермальных сосочков, содержащих петли капиллярной сети. К 24 неделям беременности кератинизация завершается и перидерма полностью бывает сформирована. Клетки Мерке-ля, обычно связываемые с эпителием волосяных фолликулов взрослых, и потовые железы не определяются в этот период (60—70 дней).
Приблизительно в период от 70-го до 80-го дня беременности начинается развитие волосяного фолликула с появления мезенхимальных уплотнений, которые формируются непосредственно под отдельными скоплениями вытянутых крупных базальных клеток. Далее эти базальные клетки погружаются в основное вещество дермы, в зону мезенхимальных уплотнений. Эпителиальные элементы вначале формируют солидные структуры, которые в конечном счете становятся вытянутыми цилиндрическими и являются основой для не сформированных волосяных фолликулов. Мезенхимальные уплотнения, по-видимому, направляют это погружение и после завершения становятся сосочками, которые окружены герминативным базальным эпителием волосяных луковиц. Со временем фолликулярный эпителий дифференцируется во множество специализированных слоев, некоторые из нихявляются основой для эпителиальных опухолей придатков кожи.
Апокринные железы происходят из поверхностных участков волосяных фолликулов. В процессе формирования клеток, выстилающих эти секреторные структуры, развивается как бы «обезглавленная» форма секреции, что является типичным для апокринной дифференцировки. Эккринные железы образуются в то же самое время в результате пролиферации базалоидных эпидермальных клеток, которые располагаются на верхушках возвышений и формируют тонкие колонки образующих гликоген клеток в основном веществе дермы. После достижения глубокого слоя на границе дермы и подкожных структур эти колонки становятся извитыми. Образование секрета сначала обнаруживается ультраструктурно как отграниченная мембраной вакуоль в отдельной эпителиальной клетке. Разрушением клетки вокруг этой вакуоли впоследствии и заканчивается формирование определенного секрета. Некоторые эккринные опухоли придатков кожи могут быть идентифицированы ультраструктурно на основании обнаружения этой эмбриональной формы образования секрета в неопластических клетках.
Принимая во внимание, что все перечисленные компоненты кожи имеют уникальное или характерное отражение во многих кожных опухолях, что будет особо подчеркнуто в специальных разделах, посвященных конкретным новообразованиям, далее мы даем более полное описание основных структурных элементов кожи.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
От момента образования зиготы и до выхода зародыша из яйцевых оболочек длится эмбриональный период развития.
Дробление зиготы
После того, как произошло оплодотворение - слияние сперматозоида и яйцеклетки, образовавшаяся зигота начинает интенсивно делиться. Ее множественные митотические деления называют дроблением.
Важная особенность дробления в том, что не происходит увеличение в размере зародыша: клетки дробятся (делятся) настолько быстро, что не успевают накопить цитоплазматическую массу. Дробление зиготы человека является полным неравномерным асинхронным.
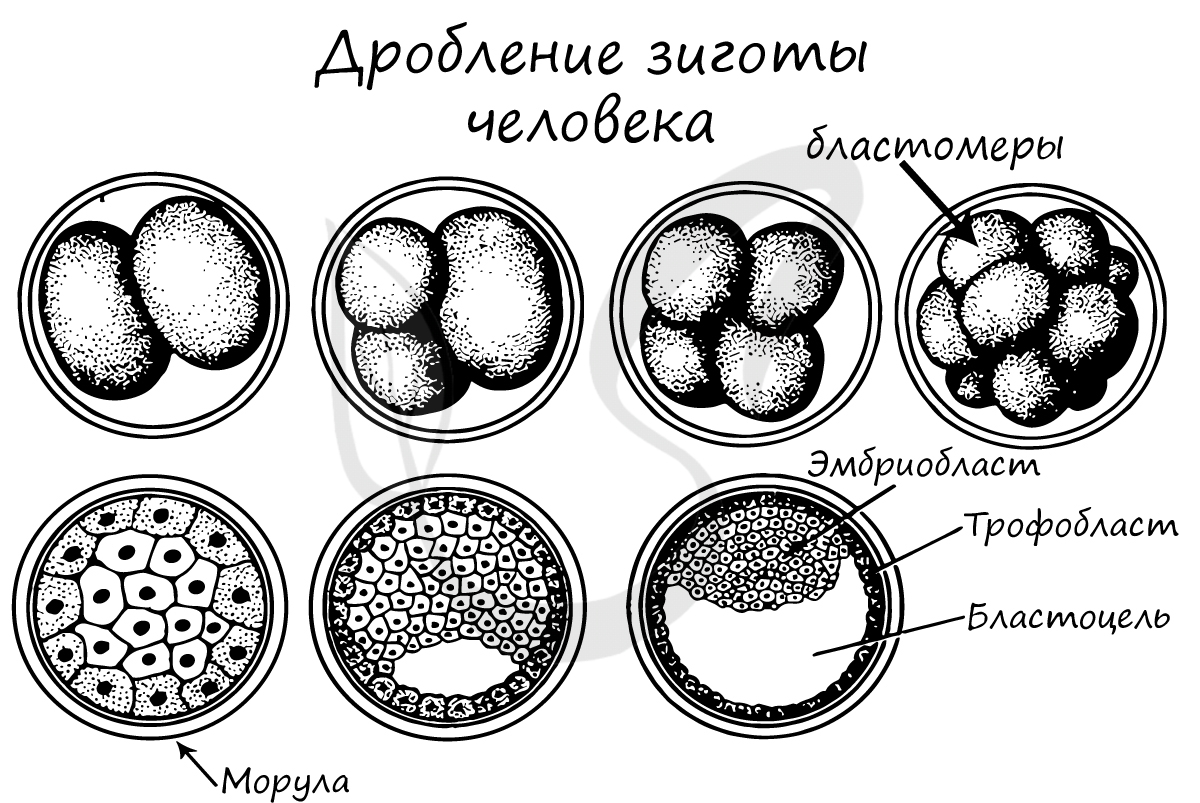
В результате дробления образуется морула. Морула (лат. morum - ягода тутового дерева) - клетка на стадии этапа дробления, когда зародыш представляет собой компактную совокупность клеток (без полости внутри).
Бластуляция
Бластуляция - заключительный период дробления, в который зародыш называется бластулой.
После очередных этапов многократного деления образуется однослойный зародыш с полостью внутри - бластула (греч. blastos — зачаток).
Стенки бластулы состоят из бластомеров, которые окружают центральную полость - бластоцель (греч. koilos — полый). Соединяясь друг с другом, бластомеры образуют бластодерму из одного слоя клеток.

Гаструляция (греч. gaster — желудок, чрево)
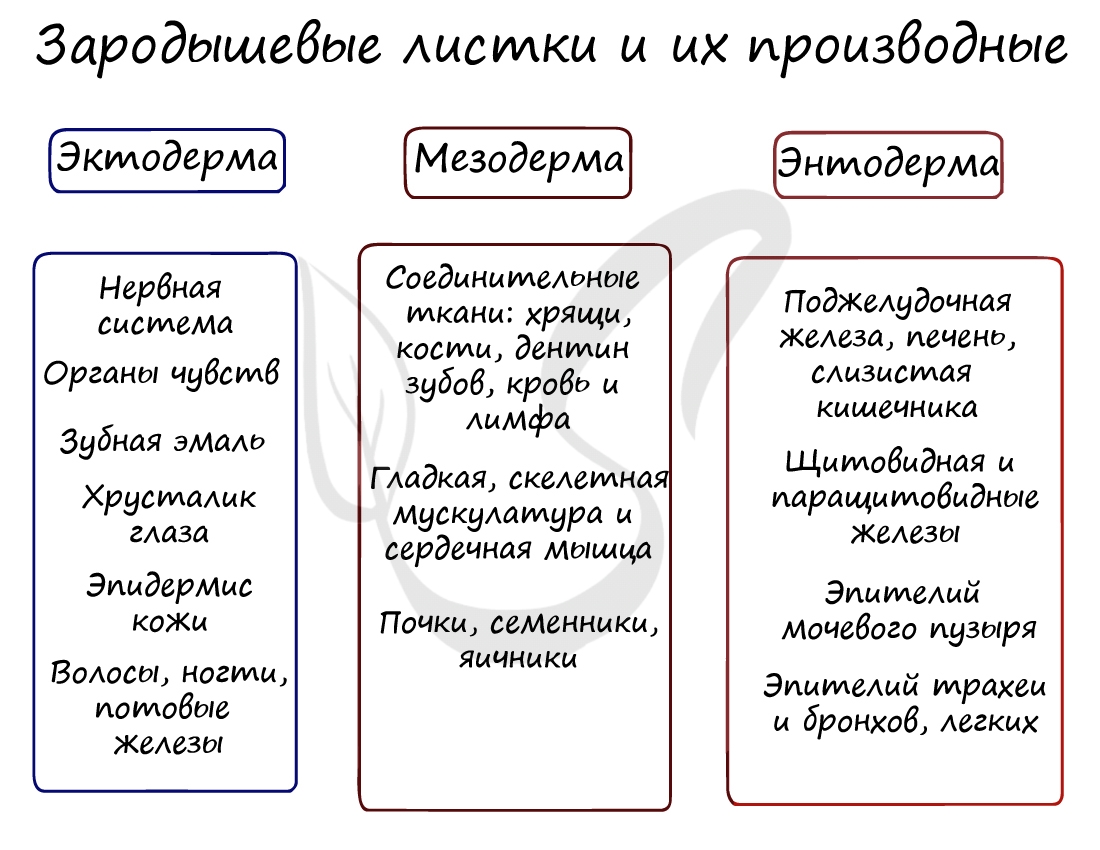
Гаструляцией называют стадию эмбрионального развития, в ходе которой клетки, возникшие в результате дробления зиготы, формируют три зародышевых листка: эктодерму, мезодерму и энтодерму.
Стенка бластулы начинает впячиваться внутрь - происходит инвагинация стенки. По итогу такого впячивания зародыш становится двухслойным. Двухслойный зародыш называется - гаструла. Полость гаструлы называется гастроцель (полость первичной кишки), а отверстие, соединяющее гастроцель и внешнюю среду - первичный рот (бластопор).

У первичноротых животных на месте первичного рта (бластопора) образуется ротовое отверстие. К первичноротым относятся: кишечнополостные, плоские, круглые и кольчатые черви, моллюски, членистоногие.
У вторичноротых на месте бластопора формируется анальное отверстие, а ротовое отверстие образуется на противоположном полюсе. К вторичноротым относят хордовых и иглокожих (морских звезд, морских ежей).

При впячивании части бластулы (инвагинации) клетки бластодермы мигрируют внутрь и становятся энтодермой (греч. entós — внутренний). Оставшаяся часть бластодермы снаружи называется эктодермой (греч. ἔκτος - наружный).
Между энто- и эктодермой из группы клеток формируется третий зародышевый листок - мезодерма (греч. μέσος — средний).

Нейрула
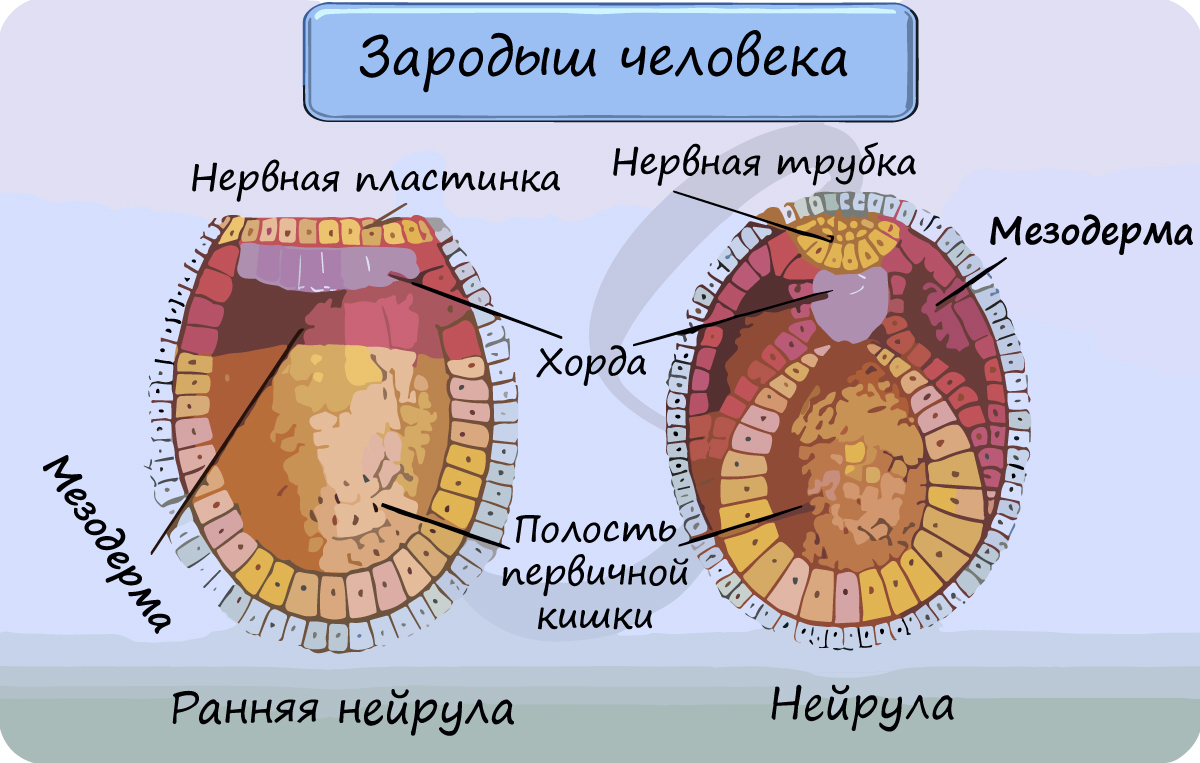
Эта стадия следует за гаструлой. Ранняя нейрула представляет собой трехслойный зародыш, состоящий из энто-, экто- и мезодермы. На этапе нейрулы происходит закладка отдельных органов.
Важно отметить, что на стадии нейрулы происходит процесс нейруляции - закладывание нервной трубки. Нервная пластинка, образовавшаяся на ранних этапах, прогибается внутрь, при этом ее края сближаются и, замыкаясь, формируют нервную трубку.

Итак, как уже было сказано, на стадии нейрулы закладываются отдельные органы. Эктодерма образует покровный эпителий и нервную пластинку, мезодерма (из которой в дальнейшем появятся все соединительные ткани), энтодерма - окружает полость первичной кишки (гастроцель), образуя кишечник. От энтодермы отшнуровывается хорда.
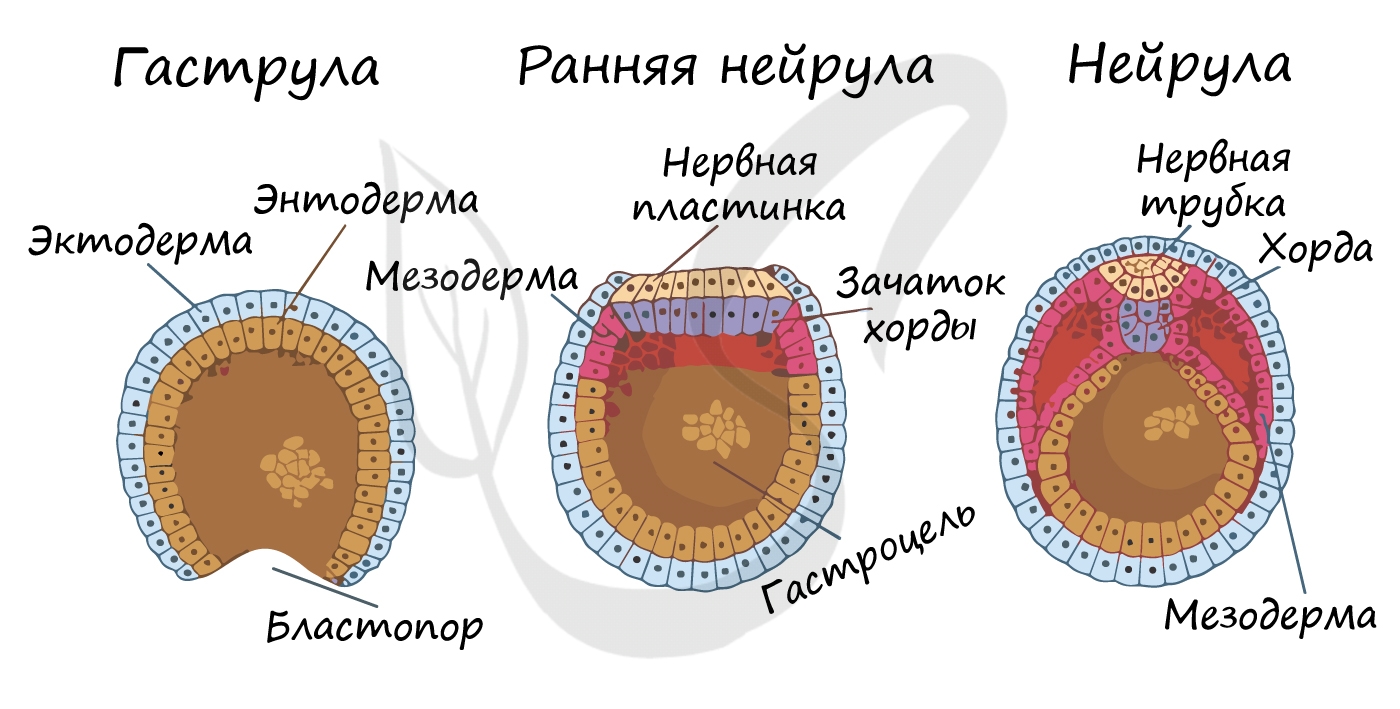
Все три зародышевых листка требуют нашего особого внимания, а также понимания того, какие органы и структуры из них образуются.
Эктодерма (греч. ἔκτος - наружный) - наружный зародышевый листок, образует головной и спинной мозг, органы чувств, периферические нервы, эпителий кожи, эмаль зубов, эпителий ротовой полости, эпителий промежуточного и анального отделов прямой кишки, гипофиз, гипоталамус.
Мезодерма (греч. μέσος — средний) - средний зародышевый листок, образует соединительные ткани: кровеносную и лимфатическую системы, костную и хрящевую ткань, мышечные ткани, дентин и цемент зубов, а также выделительную (почки) и половую системы (семенники, яичники).
Энтодерма (греч. entós — «внутренний») - внутренний зародышевый листок, образует эпителий пищевода, желудка, кишечника, трахеи, бронхов, легких, желчного пузыря, мочевого пузыря и мочеиспускательного канала, печень и поджелудочную железу, щитовидную и паращитовидную железы.
Из зародышевых листков образуются ткани, органы и системы органов. Такой процесс называется органогенезом. В период закладки органов важное значение имеет воздержание матери от вредных привычек (алкоголь, курение), которые могут нарушить процесс дифференцировки клеток и привести к тяжелейшим аномалиям, уродствам плода.
Некоторые лекарства также могут оказывать на плод тератогенный эффект (греч. τέρας — чудовище, урод), приводя к развитию уродств. Периоды закладки органов и систем органов вследствие их большой важности носят название критических периодов эмбриогенеза.
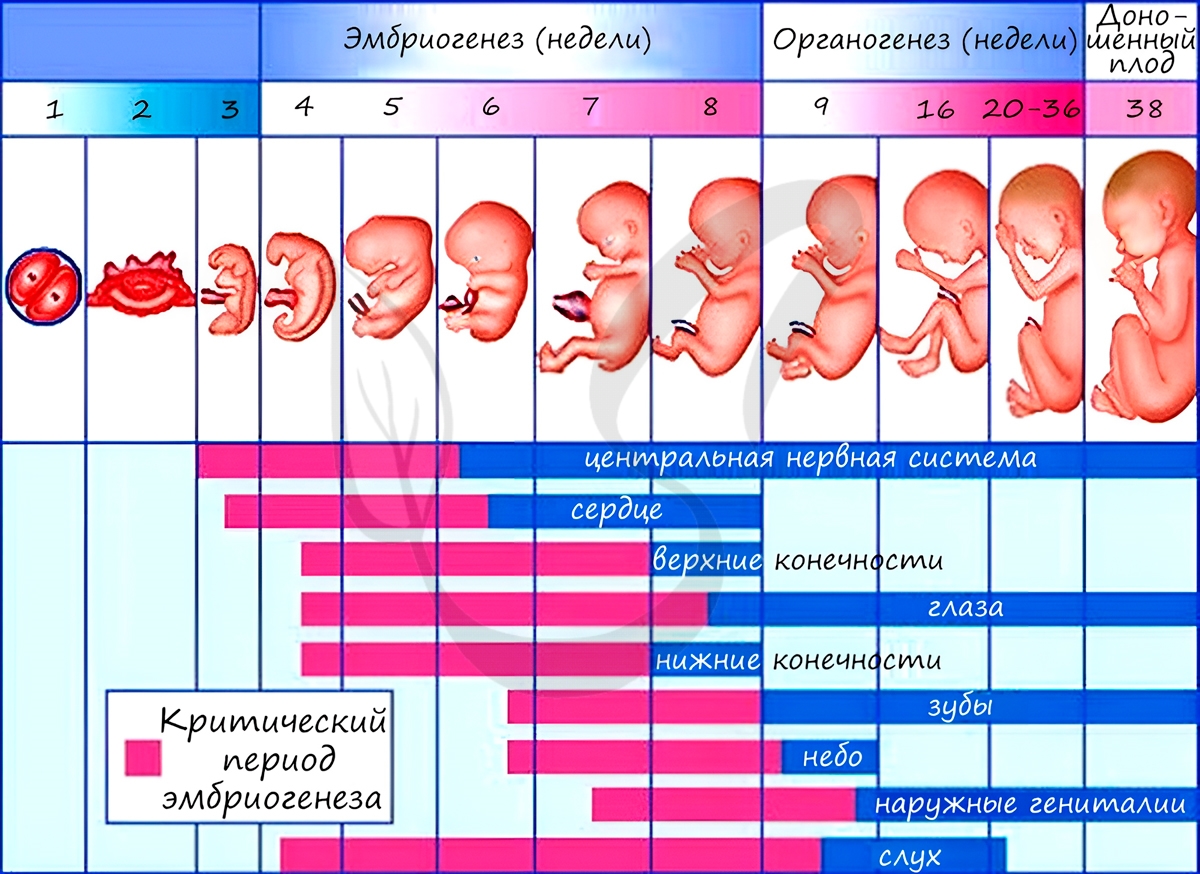
Анамнии и амниоты
Анамнии, или низшие позвоночные - группа животных, не имеющая зародышевых оболочек (зародышевого органа - аллантоиса и амниона). Анамнии проводят большую часть жизни в воде, без которой невозможно их размножение.
К анамниям относятся рыбы, земноводные.

Амниоты - группа высших позвоночных, характеризующаяся наличием зародышевых оболочек. К амниотам относятся пресмыкающиеся, птицы и млекопитающие.
Зародышевый орган, аллантоис, является органом дыхания и выделения.
За счет особых оболочек, развивающихся в ходе эмбрионального развития, амниона и серозы, у амниот формируется амниотическая полость. В ней находится зародыш, окруженный околоплодными водами. Благодаря такому гениальному устройству, амниотам для размножения и развития более не нужно постоянное нахождение в водоеме, они "обрели независимость" от него.
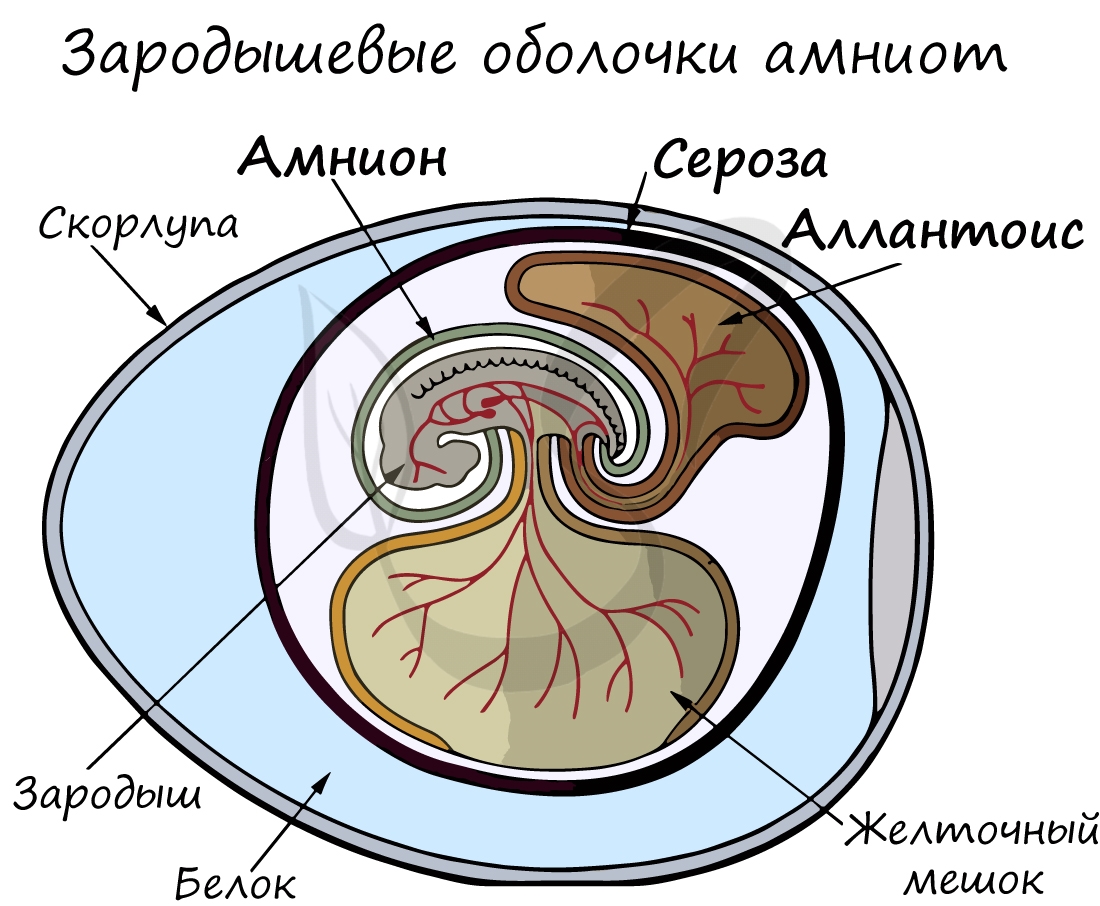
Развитие плода происходит в мышечном органе - матке, которая, сокращаясь во время родов, стимулирует изгнание плода через родовые пути. Питание осуществляется через плаценту - "детское место" - орган, который с одной стороны омывается кровью матери, а с другой - кровью плода. Через плаценту происходит транспорт питательных веществ и газообмен.
Соединяет плаценту и плод особый орган - пуповина, внутри которой проходят артерии, вены.
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
Группа соединительных тканей объединяет собственно соединительные ткани (РВСТ и ПВСТ), соединительные ткани со специальными свойствами (ретикулярная, жировая, слизистая, пигментная), скелетные соединительные ткани (хрящевая и костная). В рамках школьного курса к соединительным тканям относят жидкую подвижную кровь, строение которой мы изучим в разделе "Кровеносная система".
Что же общего между жидкой подвижной кровью и плотной неподвижной костью? Общим оказываются три основополагающих признака соединительных тканей:
- Хорошо развито межклеточное вещество
- Наличие разнообразных клеток
- Общее происхождение - из мезенхимы (которая развивается из мезодермы)
Межклеточное вещество соединительных тканей состоит из волокон и основного аморфного вещества (неволокнистый компонент). Волокна могут быть коллагеновыми, эластическими и ретикулярными.
Очевидно, что соединительная ткань образована тремя компонентами: клетки, волокна, основное аморфное вещество.
Собственно соединительные ткани
Собственно соединительные ткани объединяет то, что они содержат коллагеновые волокна (одни или вместе с эластическими), не отличаются высоким содержанием минеральных соединений.
Рыхлая волокнистая соединительная ткань (РВСТ) содержит клетки разной формы: фибробласты (юные), фиброциты (зрелые). РВСТ содержится во всех внутренних органах (образует строму большинства органов), она располагается по ходу прохождения кровеносных, лимфатических сосудов и нервов, образует соединительнотканные прослойки, сосочковый слой дермы.
Особенности рыхлой волокнистой соединительной ткани: преобладает основное аморфное вещество (отсюда "рыхлая", не плотная), коллагеновые и эластические волокна лежат произвольно, не ориентированы в одном направлении.
- Коллагеновые - обеспечивают механическую прочность
- Эластические - обуславливают гибкость тканей
- Ретикулярные - образуют ретикулярные сети, служащие основой многих органов (печень, костный мозг)

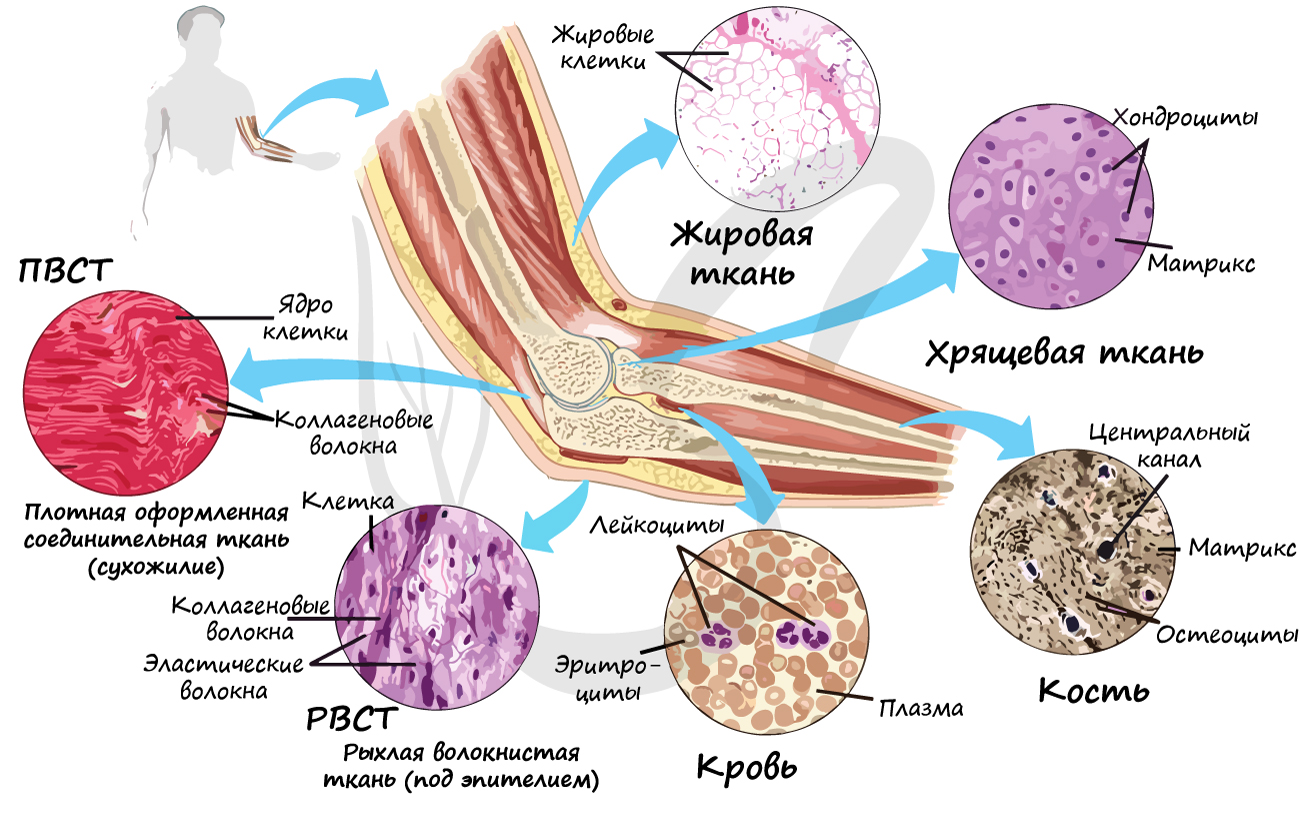
Плотная волокнистая соединительная ткань (ПВСТ) отличается преобладанием волокон (в основном коллагеновых) над клетками (отсюда термин - плотная).
Волокна могут быть ориентированы в одном направлении (оформленная ПВСТ) или нет (неоформленная ПВСТ).
Неоформленной ПВСТ образован сетчатый (глубокий) слой дермы. Оформленной ПВСТ образованы связки, сухожилия, фасции мышц, капсулы внутренних органов.
Соединительные ткани со специальными свойствами
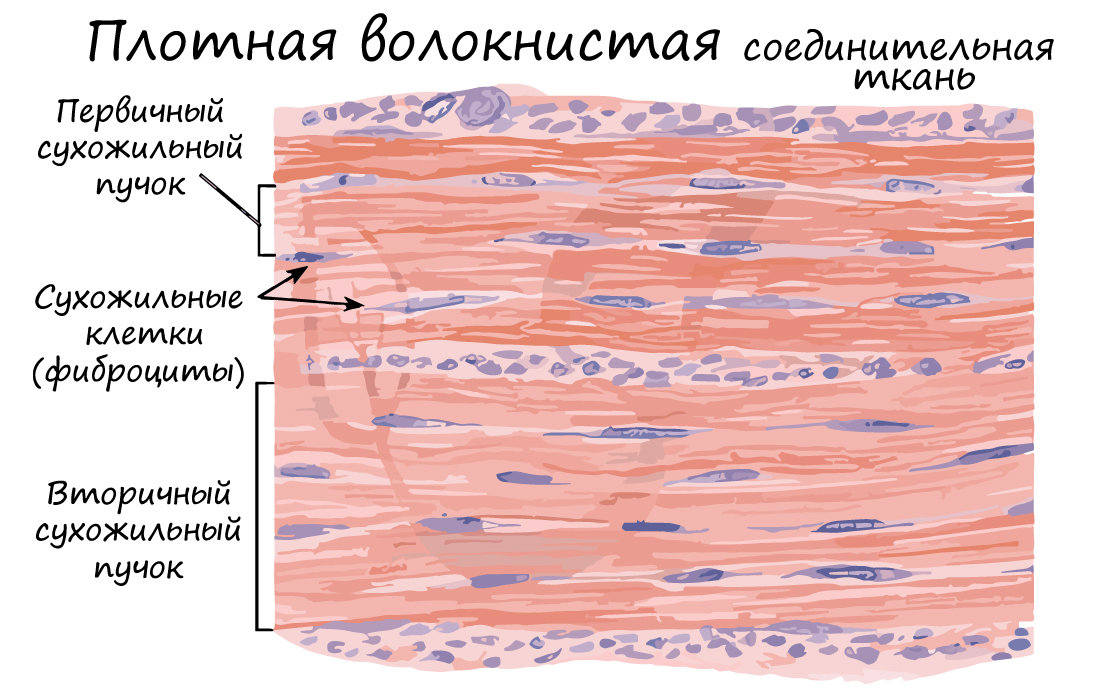
Ретикулярная ткань (от лат. reticulum - сетка) образует строму (опорную структуру) кроветворных и иммунных органов. Состоит из отростчатых ретикулярных клеток и ретикулярных волокон, объединенные в сетевидную структуру.
Ретикулярная ткань является компонентом более сложных кроветворных тканей - миелоидной и лимфоидной. Здесь зарождаются все клетки кровеносной и иммунной систем, ретикулярная ткань создает микроокружение, необходимое для такого развития.
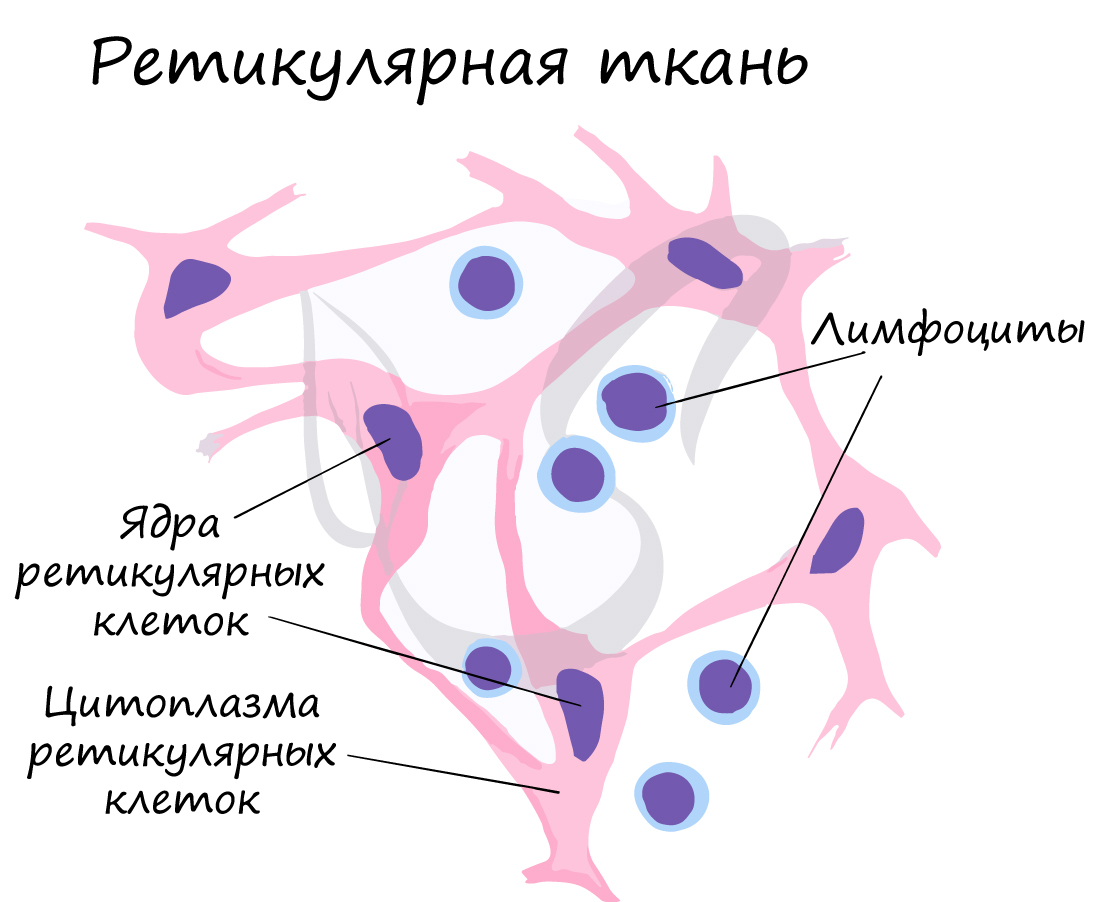
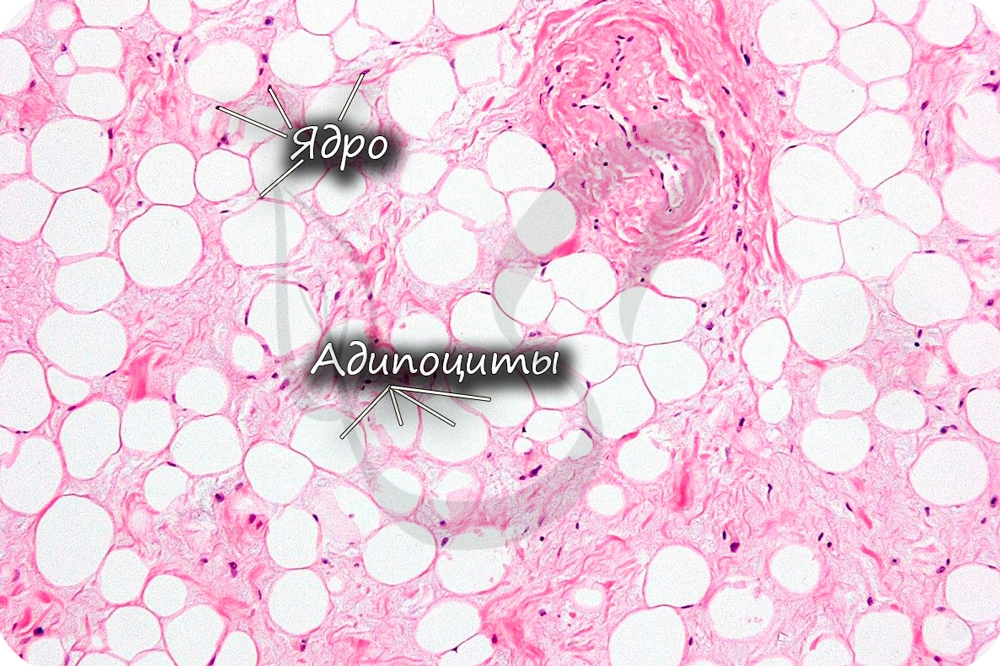
Жировая ткань состоит из скопления жировых клеток (адипоцитов - от лат. adipis - жир + cytos - клетка). Скопления адипоцитов образуют подкожную жировую клетчатку, большой и малый сальники, капсулы внутренних органов (почек), желтый костный мозг в диафизах костей.
Функции жировой ткани:
- Жировая ткань создает резервный запас питательных веществ, накапливает жиры (липиды - от греч. lípos - жир).
- Секретирует гормоны - эстроген, лептин.
- Обеспечивает теплоизоляцию
- Предупреждает повреждения внутренних органов (защитная функция).
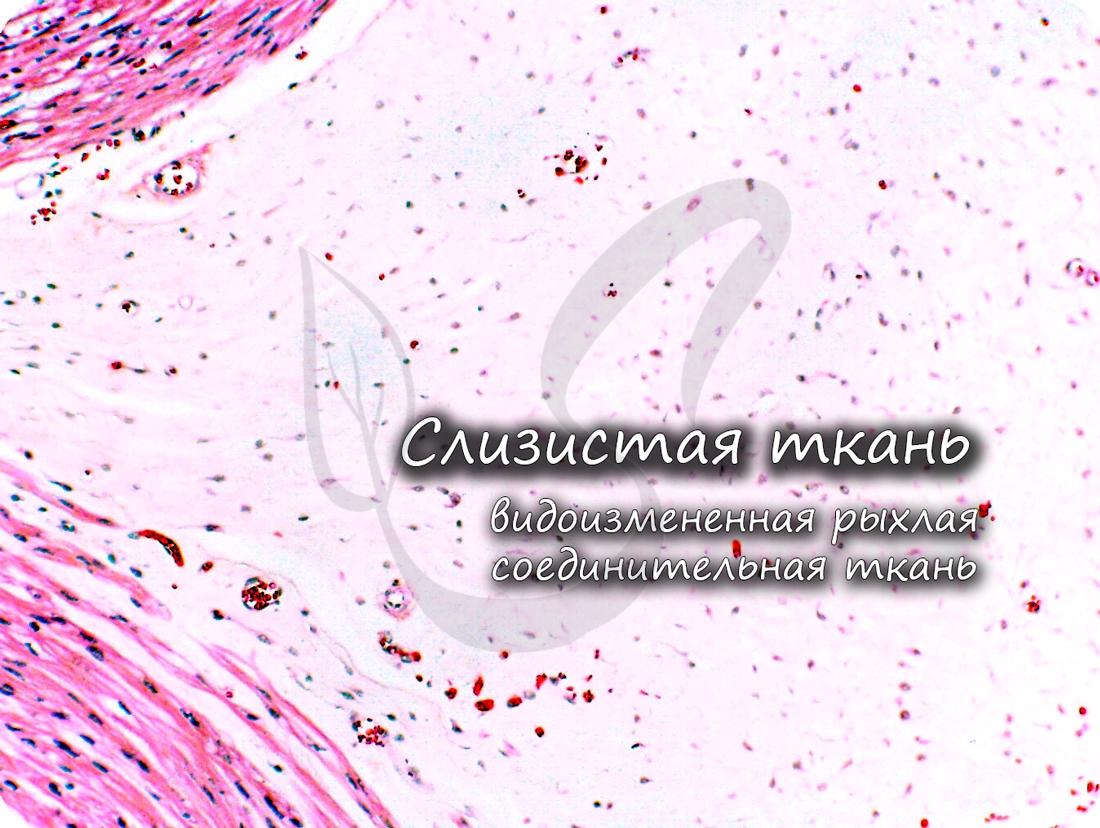
Слизистая (студенистая) ткань встречается в норме только между плодными оболочками и в составе пупочного канатика зародыша. Ее относят к эмбриональным тканям, на постэмбриональном этапе развития она отсутствует.
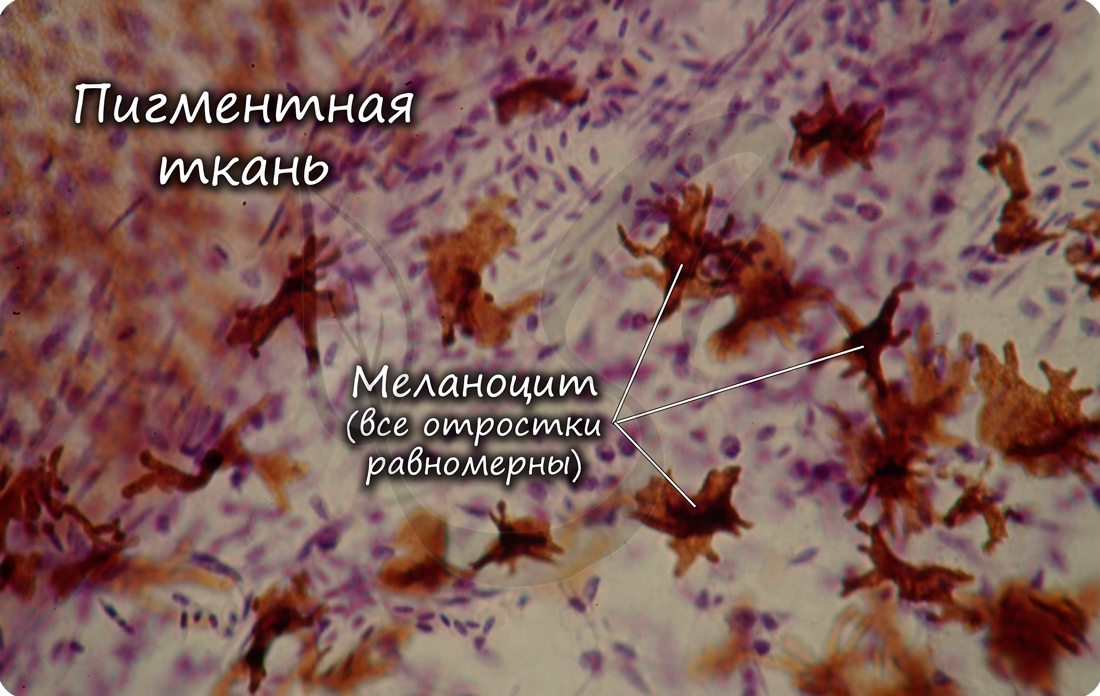
Пигментная ткань отличается большим скоплением пигментных клеток - меланоцитов (от греч. melanos — «чёрный»), развита на отдельных участках тела: в радужке глаза, вокруг сосков молочных желез.
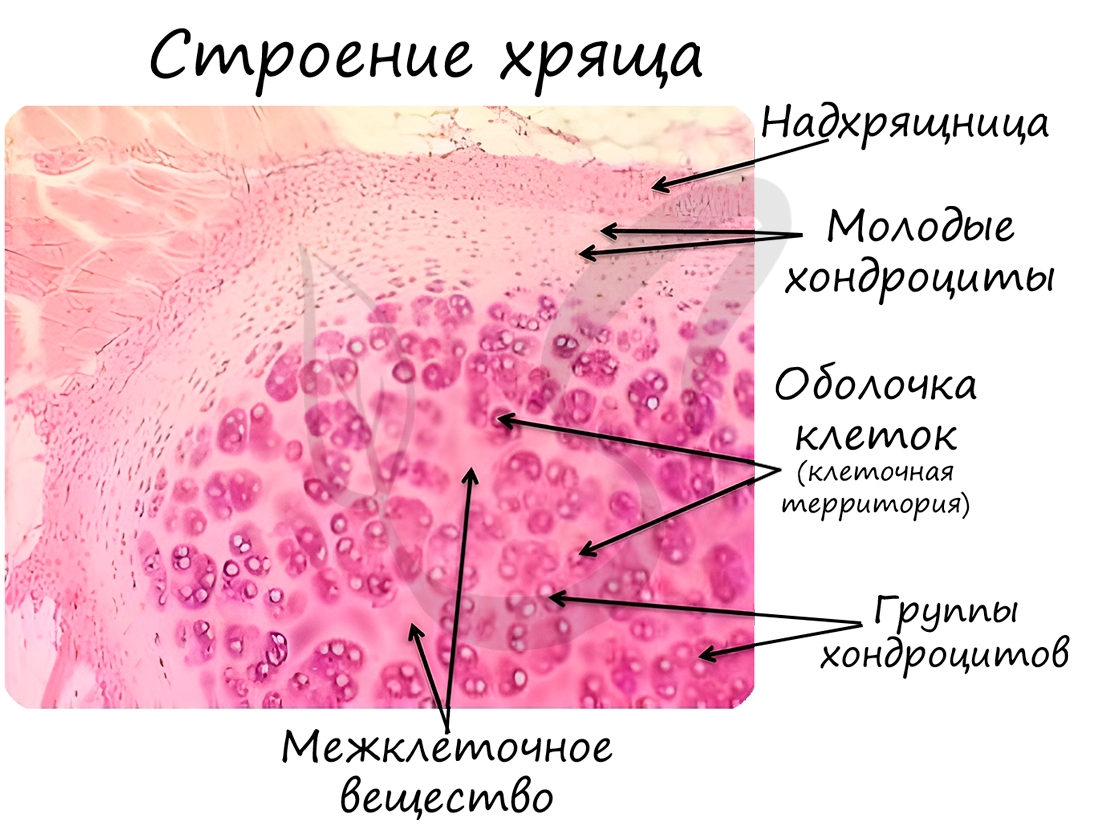
Скелетные соединительные ткани
К скелетным тканям относятся хрящевая и костная ткани, которые создают опорно-двигательный аппарат, выполняют защитную, механическую и опорную функции, принимают активное участие в минеральном обмене (обмен кальция, фосфора). Играют формообразующую роль в процессе эмбриогенеза и постэмбрионального развития (на месте многих будущих костей вначале образуется хрящ).
Хрящевая ткань состоит из молодых клеток - хондробластов, зрелых - хондроцитов (от греч. chondros - хрящ). Межклеточное вещество хрящевой ткани на 4-7% состоит из минеральных соединений, упругое, содержит много воды (особенно в молодом возрасте). С течением времени воды в хряще становится меньше и его функция постепенно нарушается.
В хрящевой ткани, как и в эпителии, отсутствуют кровеносные сосуды, благодаря чему хрящи отлично приживаются после пересадки. Во многих случаях хрящ покрыт надхрящницей - волокнистой соединительной тканью, которая участвует в росте и питании хряща, которое происходит диффузно.
Хрящевая ткань может быть 3 видов: гиалиновая, эластическая и волокнистая.
Гиалиновая хрящевая ткань образует суставные поверхности костей, метафизы трубчатых костей в период их роста, хрящи воздухоносных путей (гортани, трахеи и крупных бронхов), передние отделы ребер. Эластическая хрящевая ткань образует ушные раковины, хрящи носа, средних бронхов, надгортанник. Волокнистая хрящевая ткань формирует межпозвоночные диски.
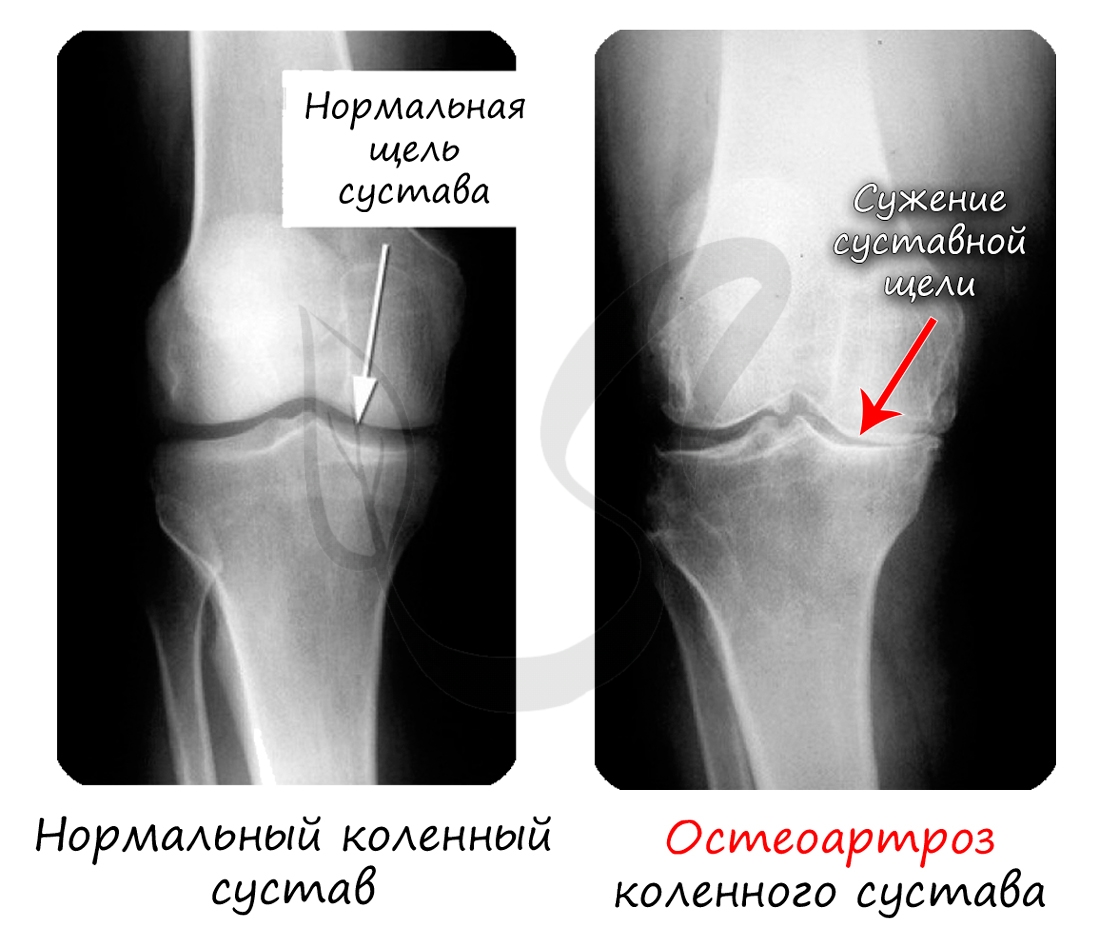
Хрящевая ткань выстилает поверхность костей в месте образования суставов. При нарушении в ней обменных процессов хрящевая ткань начинает заменяться костной, что сопровождается скованностью и болезненностью движений, возникает артроз.
Костная ткань состоит из клеток и хорошо развитого межклеточного вещества, пропитанного минеральными солями (составляют около 60-70%), преобладающим из которых является фосфат кальция Ca3(PO4)2.
В костной ткани активно идет обмен веществ, интенсивно поглощается кислород. Кости - это вовсе не что-то безжизненное, в них постоянно появляются новые и отмирают старые клетки. В кости можно обнаружить следующие типы клеток:
- Остеобласты (др.-греч. osteo - кость) - молодые клетки
- Остеоциты - зрелые клетки (от греч. osteon — кость и греч. cytos — клетка)
- Остеокласты (от греч. klastos - разбитый на куски, раздробленны) - отвечают за обновление кости, разрушают старые клетки
Остеокласт (образуется путем слияния клеток, постклеточная структура - симпласт) - фагоцитарно активен, способен разрушать костное вещество.
Разрушение (резорбция) костной ткани - необходимая составная часть перестройки структуры кости, которая происходит в течение всей жизни.

Принципиальное отличие большинства костей от хрящей - наличие сосудов. Ткань, окружающая кость снаружи, - надкостница, содержит остеобласты и остеокласты. От сосудов надкостницы отходят многочисленные ветви, которые направляются внутрь кости и питают ее.
Кость растет в ширину за счет деления клеток надкостницы, в длину - за счет деления клеток эпифизарной пластинки (хрящевой пластинки роста).
Кость состоит из компактного и губчатого вещества. Губчатое костное вещество образуют костные пластинки, которые объединяются в трабекулы (имеют форму дуг/арок). Губчатое вещество образует внутренние части губчатых и плоских костей, эпифизы трубчатых костей, внутренний слой диафиза. Содержит орган кроветворение - красный костный мозг.
Компактное вещество почти не имеет промежутков, костные пластинки имеют концентрическую форму (полые цилиндры, вложенные друг в друга). Компактное вещество образует поверхности плоских и губчатых костей, поверхностный слой эпифиза и основную часть диафиза.
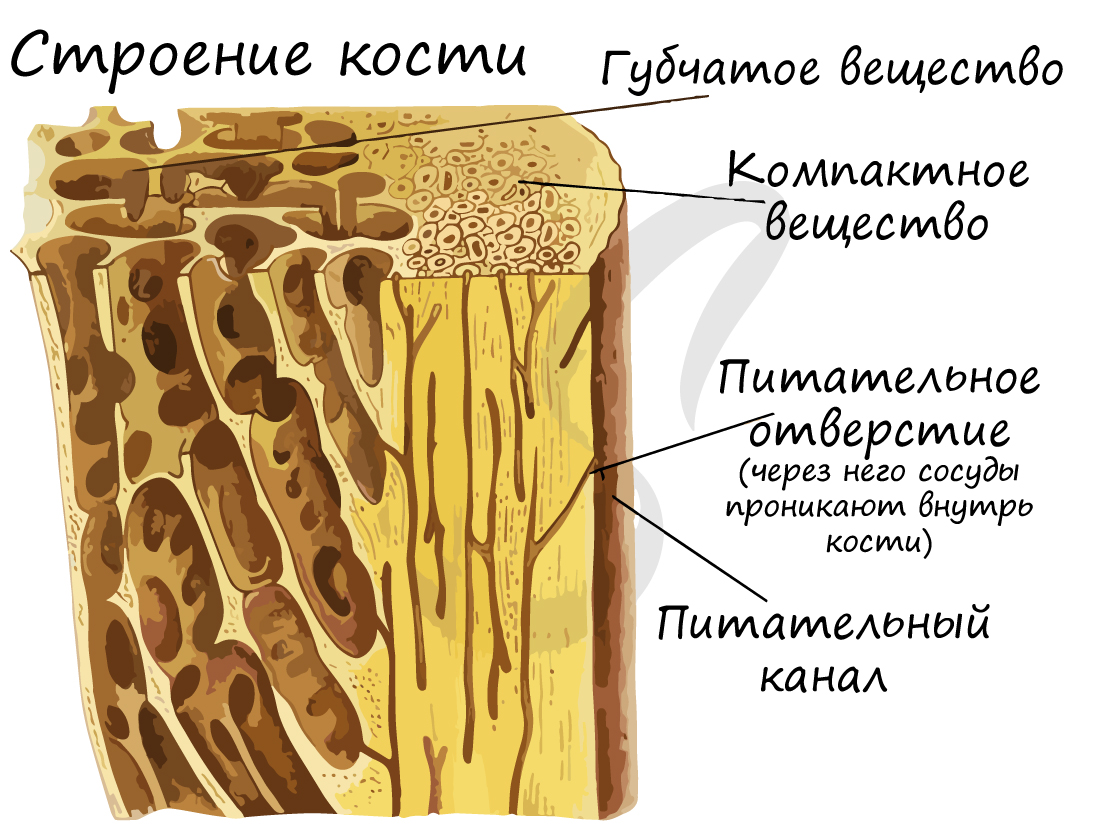
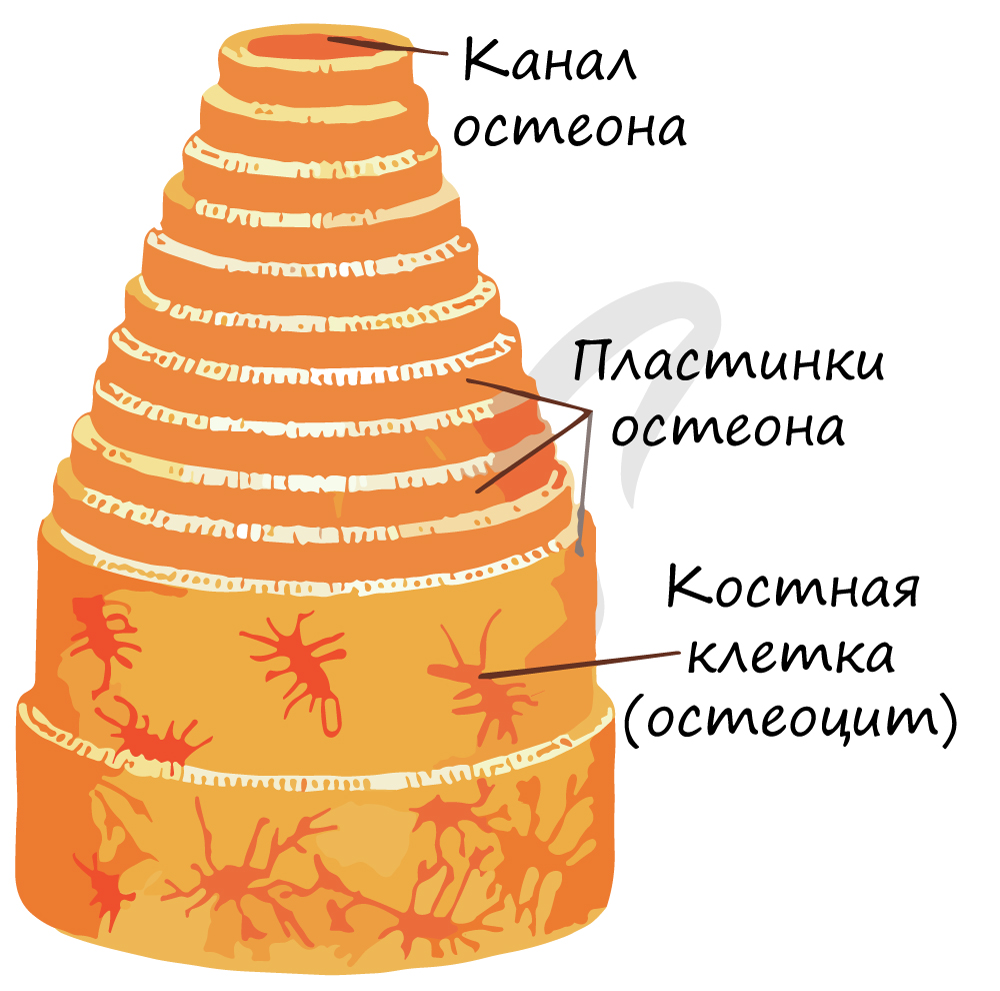
Структурной единицей компактного вещества является остеон (Гаверсова система). В Гаверсовом канале, расположенном в центре остеона, проходят кровеносные сосуды - источник питания для костной ткани. По краям канала лежат юные клетки, остеобласты, и стволовые клетки. Вокруг канала лежат соединенные друг с другом остеоциты, образующие пластинки.
-
Неорганический (минеральный) компонент костной ткани (60-70%)
Межклеточное вещество костной ткани содержит коллагеновые волокна, которые пропитаны минеральными солями, главным образом - фосфатом кальция Ca3(PO4)2 и кристаллами гидроксиапатита.
Минеральный компонент обеспечивает прочность кости. Благодаря нему костная ткань выполняет опорную функцию и способна выдерживать значительные нагрузки.
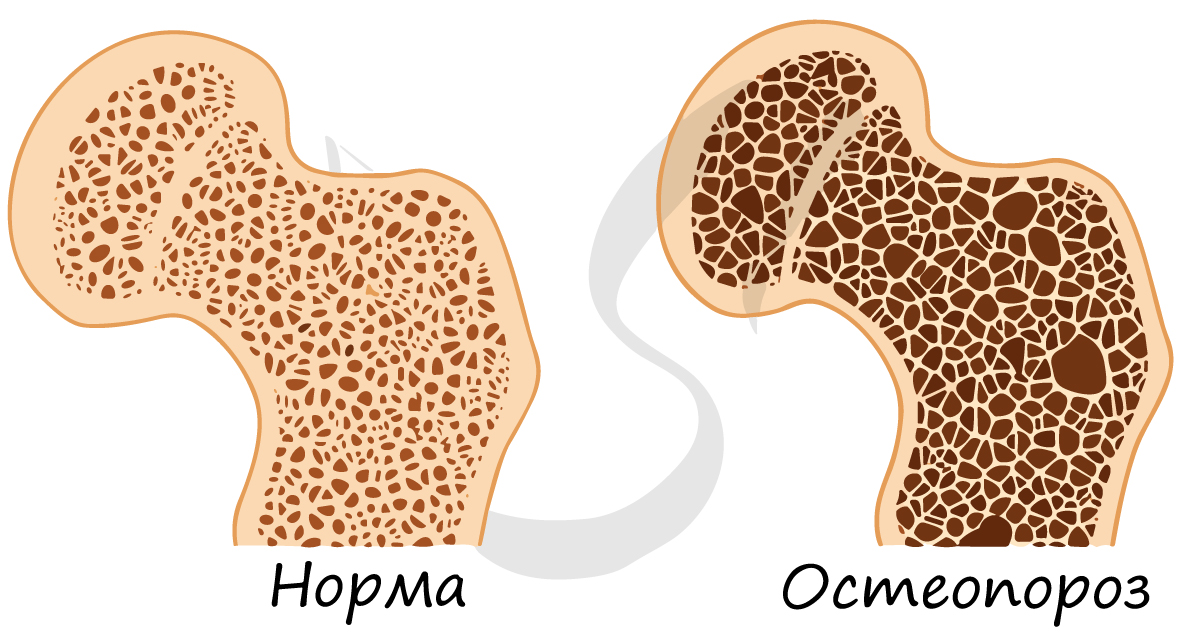
С возрастом содержание минерального компонента уменьшается (как и другого - органического компонента), в результате кость становится более ломкой и хрупкой, возникает склонность к переломам. Истончение костной ткани называется остеопороз (от греч. osteon - кость + греч. poros - пора).
Органический компонент представлен белками (коллаген - фибриллярный белок), липидами (жирами). Он обеспечивает эластичность кости - способность сопротивляться сжатию, растяжению.
Если провести мацерацию кости (химический опыт) - обработать кость сильными кислотами с целью ее деминерализации, то она станет настолько гибкой, что ее можно завязать в узел. Это возможно благодаря тому, что после опыта в костях остается только органический компонент - все соли растворяются (неорганический компонент исчезает).

Органический компонент превалирует в костях новорожденных. Их кости очень эластичные. Постепенно минеральные соли накапливаются, и кости становятся твердыми, способными выдержать значительные физические нагрузки.
Происхождение
Соединительные ткани развиваются из мезодермы - среднего зародышевого листка. Более точно - из мезенхимы, которая развивается из мезодермы.
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.

Задания Д8 № 13787
Установите соответствие между структурой организма человека и зародышевым листком, из которого она сформировалась.
A) болевые рецепторы
Б) волосяной покров
B) лимфа и кровь
Г) жировая ткань
Д) ногтевые пластинки
Запишите в ответ цифры, расположив их в порядке, соответствующем буквам:
Важнейшими эктодермальными производными являются нервная трубка, нервный гребень и образующиеся из них все нервные клетки. Органы чувств, передающие нервной системе информацию о зрительных, звуковых, обонятельных и иных стимулах, также развиваются из эктодермальных закладок. Например, сетчатка глаза образуется как вырост мозга и, следовательно, является производным нервной трубки, тогда как обонятельные клетки дифференцируются прямо из эктодермального эпителия носовой полости. Болевые рецепторы имеют эктодермальное происхождение.
Эктодерма: болевые рецепторы, волосяной покров, ногтевые пластинки. Мезодерма: лимфа и кровь, жировая ткань.
В ответе на это задание написано, что легкие формируются из мезодермы, а в Задании 8 № 13837 говорится, что из энтодермы.
Обратите внимание, что ЭПИТЕЛИЙ легких - энтодерма.
Зачаток конкретного органа формируется первоначально из определенного зародышевого листка, но затем орган усложняется, и в итоге в его формировании принимают участие два или три зародышевых листка.
Легкое — это не только эпителий, это и бронхиолы, и соединительные пленки. всё это формируются из мезенхимы, и к сожалению, данные знания уже в ЕГЭ составителями не рассматриваются:(
Пространство между развивающимися бронхами выполняет промежуточная мезенхима. Мезенхима, представляющая собой свободную ткань, плотно покрывающую развивающиеся энтодермальные трубчатые образования, начинает дифференцироваться в корне легких в третьем месяце. Отсюда продолжается дифференцировка в периферическом направлении с отдельными ветвлениями бронхов. Сначала возникают хрящевые кольца обоих главных бронхов и постепенно дифференцируются и хрящевые пластинки остальных бронхов. Приблизительно одновременно образуются мышечные клетки и первые коллагеновые волокна соединительной ткани. Из мезодермального материала возникает междольчатая и межсегментарная септальная мезенхима и подсерозная соединительная ткань легочной пленки. Эластические волокна начинают появляться в четвертом месяце. Их основное развитие происходит, однако, равно как и развитие хрящевых пластинок в стенках бронхов, лишь во второй половине внутриутробного развития.
Анатомия и физиология кожи
Кожа – наш самый большой орган, составляющий 15% от общей массы тела. Она выполняет множество функций, прежде всего защищает организм от воздействия внешних факторов физической, химической и биологической природы, от потери воды, участвует в терморегуляции. Последние научные данные подтверждают, что кожа не только обладает собственной иммунной системой, но и сама является периферическим иммунном органом.
Структура кожи
Кожа состоит из 3 слоев: эпидермиса, дермы и подкожной жировой клетчатки (ПЖК) (рис. 1). Эпидермис – самый тонкий из них, представляет собой многослойный ороговевающий эпителий. Дерма – средний слой кожи. Главным образом состоит из фибрилл структурного белка коллагена. ПЖК содержит жировые клетки – адипоциты. Толщина этих слоев может значительно варьировать в зависимости от анатомического места расположения.
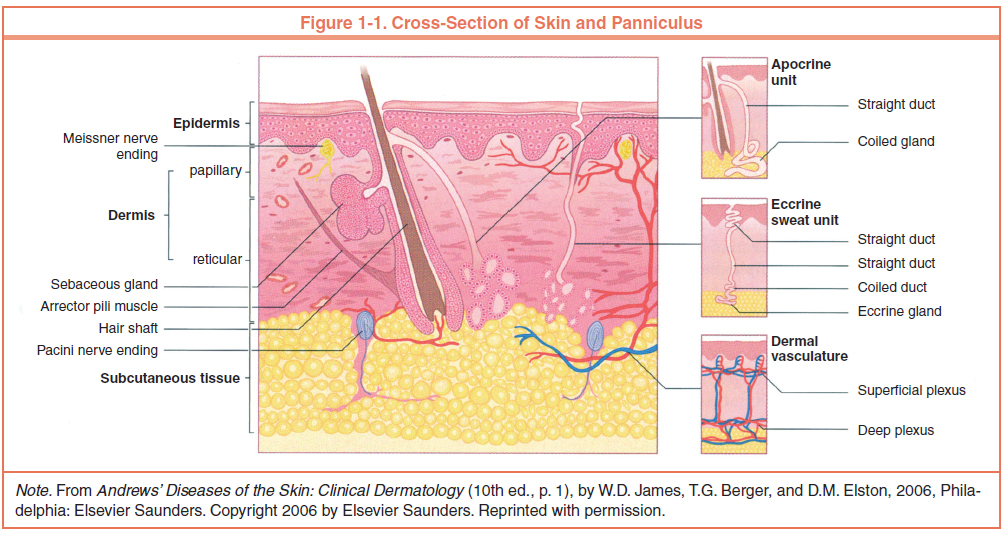
Рис.1. Структура кожи
Эпидермис
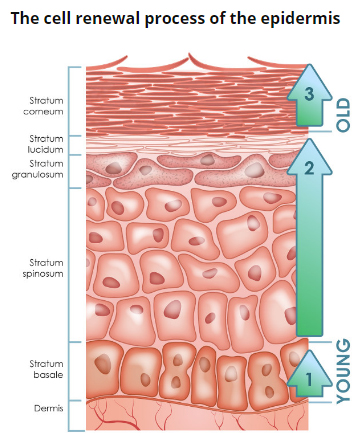
Рис. 2. Эпидермис
Эпидермис – постоянно слущивающийся эпителиальный слой кожи, в котором представлены в основном из 2 типа клеток – кератиноциты и дендритные клетки. В небольшом количестве в эпидермисе присутствуют меланоциты, клетки Лангерганса, клетки Меркеля, внутриэпидермальные Т-лимфоциты. Структурно эпидермис разделяется на 5 слоев: базальный, шиповатый, зернистый, блестящий и роговой , различающиеся положением и степенью дифференцировки кератиноцитов, основной клеточной популяции эпидермиса (рис. 2).
Кератинизация. По мере дифференцировки кератиноцитов и продвижения от базального слоя до рогового происходит их кератинизация (ороговевание) – процесс, начинающийся с фазы синтеза кератина кератиноцитами и заканчивающийся их клеточной деградацией. Кератин служит строительным блоком для промежуточных филаментов. Пучки из этих филаментов, достигая цитоплазматический мембраны, формируют десмосомы, необходимые для образования прочных контактов между соседними клетками. Далее, по мере процесса эпителиальной дифференцировки, клетки эпидермиса вступают в фазу деградации. Ядра и цитоплазматические органеллы разрушаются и исчезают, обмен веществ прекращается, и наступаетапоптозклетки, когда она полностью кератинизируется (превращается в роговую чешуйку).
Базальный слой эпидермиса состоит из одного ряда митотически активных кератиноцитов, которые делятся в среднем каждые 24 часа и дают начало новым клеткам новым клеткам вышележащих эпидермальных слоев. Они активируются только в особых случаях, например при возникновении раны. Далее новая клетка, кератиноцит, выталкивается в шиповатый слой, в котором она проводит до 2 недель, постепенно приближаясь к гранулярному слою. Движение клетки до рогового слоя занимает еще 14 дней. Таким образом, время жизни кератиноцита составляет около 28 дней.
Надо заметить, что не все клетки базального слоя делятся с такой скоростью, как кератиноциты. Эпидермальные стволовые клетки в нормальных условиях образуют долгоживущую популяцию с медленным циклом пролиферации.
Шиповатый слой эпидермиса состоит из 5-10 слоев кератиноцитов, различающихся формой, структурой и внутриклеточным содержимым, что определяется положением клетки. Так, ближе к базальному слою, клетки имеют полиэдрическую форму и круглое ядро, но по мере приближения клеток к гранулярному слою они становятся крупнее, приобретают более плоскую форму, в них появляются ламеллярные гранулы, в избытке содержащие различные гидролитические ферменты. Клетки интенсивно синтезируют кератиновые нити, которые, собираясь в промежуточные филаменты, остаются не связанными со стороны ядра, но участвуют в образовании множественных десмосом со стороны мембраны, формируя связи с соседними клетками. Присутствие большого количества десмосом придает этому слою колючий вид, за что он и получил название «шиповатый».
Зернистый слой эпидермиса составляют еще живые кератиноциты, отличающиеся своей уплощенной формой и большим количеством кератогиалиновых гранул. Последние отвечают за синтез и модификацию белков, участвующих в кератинизации. Гранулярный слой является самым кератогенным слоем эпидермиса. Кроме кератогиалиновых гранул кератиноциты этого слоя содержат в большом количестве лизосомальные гранулы. Их ферменты расщепляют клеточные органеллы в процессе перехода кератиноцита в фазу терминальной дифференцировки и последующего апоптоза. Толщина гранулярного слоя может варьировать, ее величина, пропорциональная толщине вышележащего рогового слоя, максимальна в коже ладоней и подошв стоп.
Блестящий слой эпидермиса (назван так за особый блеск при просмотре препаратов кожи на световом микроскопе) тонкий, состоит из плоских кератиноцитов, в которых полностью разрушены ядра и органеллы. Клетки наполнены элейдином – промежуточной формой кератина. Хорошо развит лишь на некоторых участках тела – на ладонях и подошвах.
Роговой слой эпидермиса представлен корнеоцитами (мертвыми, терминально-дифференцированными кератиноцитами) с высоким содержанием белка. Клетки окружены водонепроницаемым липидным матриксом, компоненты которого содержат соединения, необходимые для отшелушивания рогового слоя (рис. 3). Физические и биохимические свойства клеток в роговом слое различаются в зависимости от положения клетки внутри слоя, направляя процесс отшелушивания наружу. Например, клетки в средних слоях рогового слоя обладают более сильными водосвязывающими свойствами за счет высокой концентрации свободных аминокислот в их цитоплазме.
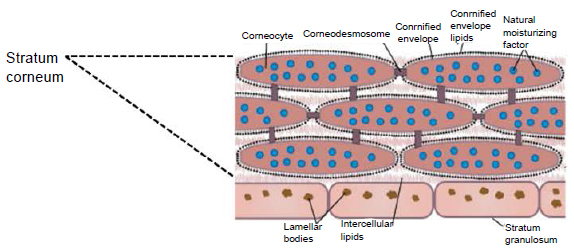
Рис. 3. Схематичное изображение рогового слоя с нижележащим зернистым слоем эпидермиса.
Регуляция пролиферации и дифференцировки кератиноцитов эпидермиса . Являясь непрерывно обновляющейся тканью, эпидермис содержит относительно постоянное число клеток и регулирует все взаимодействия и контакты между ними: адгезию между кератиноцитами, взаимодействие между кератиноцитами и мигрирующими клетками, адгезию с базальной мембраной и подлежащей дермой, процесс терминальной дифференцировки в корнеоциты. Основной механизм регуляции гомеостаза в эпидермисе поддерживается рядом сигнальных молекул – гормонами, факторами роста и цитокинами. Кроме этого, эпидермальный морфогенез и дифференцировка частично регулируются подлежащей дермой, которая играет критическую роль в поддержании постнатальной структуры и функции кожи.
Дерма
Дерма представляет собой сложноорганизованную рыхлую соединительную ткань, состоящую из отдельных волокон, клеток, сети сосудов и нервных окончаний, а также эпидермальных выростов, окружающих волосяные фолликулы и сальные железы. Клеточные элементы дермы представлены фибробластами, макрофагами и тучными клетками. Лимфоциты, лейкоциты и другие клетки способны мигрировать в дерму в ответ на различные стимулы.
Дерма, составляя основной объем кожи, выполняет преимущественно трофическую и опорную функции, обеспечивая коже такие механические свойства, как пластичность, эластичность и прочность, необходимые ей для защиты внутренних органов тела от механических повреждений. Также дерма удерживает воду, участвует в терморегуляции и содержит механорецепторы. И, наконец, ее взаимодействие с эпидермисом поддерживает нормальное функционирование этих слоев кожи.
В дерме нет такого направленного и структурированного процесса клеточной дифференцировки, как в эпидермисе, тем не менее в ней также прослеживается четкая структурная организация элементов в зависимости от глубины их залегания. И клетки, и внеклеточный матрикс дермы также подвергаются постоянному обновлению и ремоделированию.
Внеклеточный матрикс (ВКМ) дермы , или межклеточное вещество, в состав которого входят различные белки (главным образом коллаген, эластин), гликозаминогликаны, самым известным из которых является гиалуроновая кислота, и протеогликаны (фибронектин, ламинин, декорин, версикан, фибриллин). Все эти вещества секретируются фибробластами дермы. ВКМ представляет собой не беспорядочное скопление всех компонентов, а сложноорганизованную сеть, состав и архитектоника которой определяют такие биомеханические свойства кожи, как жесткость, растяжимость и упругость. К белкам ВКМ прикрепляются кератиноциты эпидермиса, которые тесно состыкованы друг с другом. Именно они и формируют плотный защитный слой кожи. Структура ВКМ также способна оказывать регулирующее влияние на погруженные в него клетки. Регуляция может быть как прямой, так и косвенной. В первом случае белки и гликозаминогликаны ВКМ непосредственно взаимодействуют с рецепторами клеток и инициируют в них специфические пути передачи сигнала. Косвенная регуляция осуществляется посредством действия цитокинов и ростовых факторов, удерживаемых в ячейках сети ВКМ и высвобождаемых в определенный момент для взаимодействия с рецепторами клеток. Структурная сеть ВКМ подвергается ремоделированию ферментами из семейства матриксных металлопротеиназ (ММР). В частности, ММР-1 и ММР-13 инициируют деградацию коллагенов I и III типов. Плотность сети ВКМ дермы неравномерна – в папиллярном слое она более рыхлая, в ретикулярном - значительно плотнее как за счет более близкого расположения волокон структурных белков, так и за счет увеличения диаметра этих волокон.
Коллаген – один из главных компонентов ВКМ дермы. Синтезируется фибробластами. Процесс его биосинтеза сложный и многоступенчатый, в результате которого фибробласт секретирует в экстрацеллюлярное пространство проколлаген, состоящий из трех полипептидных α-цепей, свернутых в одну тройную спираль. Затем мономеры проколлагена ферментивным путем собираются в протяженные фибриллярные структуры различного типа. Всего в коже не менее 15 типов коллагена, в дерме больше всего I, III и V типов этого белка: 88, 10 и 2% соответственно. Коллаген IV типа локализуется в зоне базальной мембраны, а коллаген VII типа, секретируемый кератиноцитами, играет роль адаптерного белка для закрепления фибрилл ВКМ на базальной мембране (рис. 4). Волокна структурных коллагенов I, III и V типов служат каркасом, к которому присоединяются другие белки ВКМ, в частности коллагены XII и XIV типов. Считается, что эти минорные коллагены, а также небольшие протеогликаны (декорин, фибромодулин и люмикан) регулируют формирование структурных коллагеновых волокон, их диаметр и плотность образуемой сети. Взаимодействие олигомерных и полимерных комплексов коллагена с другими белками, полисахаридами ВКМ, разнообразными факторами роста и цитокинами приводит к образованию особой сети, обладающей определенной биологической активностью, стабильностью и биофизическими характеристиками, важными для нормального функционирования кожи. В папиллярном слое дермы волокна коллагена располагаются рыхло и более свободно, тогда как ее ретикулярный слой содержит более крупные тяжи коллагеновых волокон.
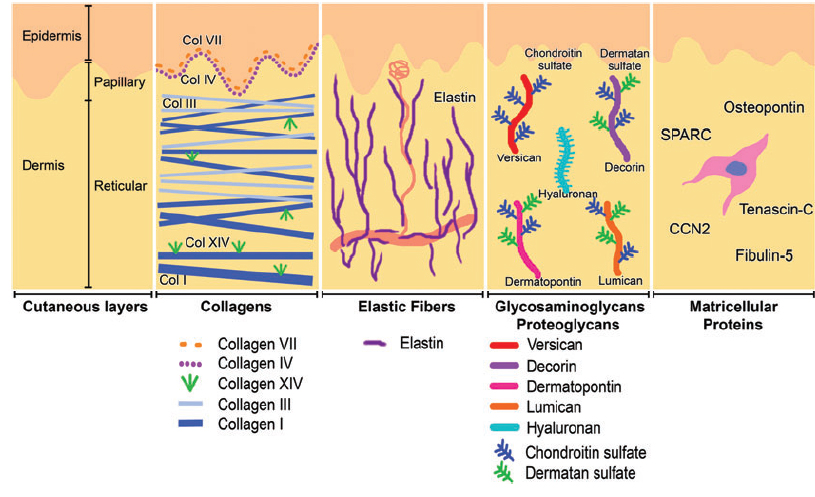
Рис. 4. Схематичное представление слоев кожи и распределения коллагенов разных типов.
Коллаген постоянно обновляется, деградируя под действием протеолитических ферментов коллагеназ и замещаясь вновь синтезированными волокнами. Этот белок составляет 70% сухого веса кожи. Именно коллагеновые волокна «держат удар» при механическом воздействии на нее.
Эластин формирует еще одну сеть волокон в дерме, наделяя кожу такими качествами, как упругость и эластичность. По сравнению с коллагеном эластиновые волокна менее жесткие, они скручиваются вокруг коллагеновых волокон. Именно с эластиновыми волокнами связываются такие белки, как фибулины и фибриллины, с которыми, в свою очередь, связывается латентный TGF-β-связывающий белок (LTBP). Диссоциация этого комплекса приводит к высвобождению и к активации TGF-β, самого мощного из всех факторов роста. Он контролирует экспрессию, отложение и распределение коллагенов и других матриксных белков кожи. Таким образом, интактная сеть из волокон эластина служит депо для TGF-β.
Гиалуроновая кислота (ГК) представляет собой линейный полисахарид, состоящий из повторяющихся димеров D-глюкуроновой кислоты и N-ацетилглюкозамина. Количество димеров в полимере варьирует, что приводит к образованию молекул ГК разного молекулярного веса и длины - 1х10 5 -10 7 Да (2-25 мкм), оказывающих, соответственно, различный биологический эффект.
ГК - высокогидрофильное вещество, влияющее на движение и распределение воды в матриксе дермы. Благодаря этому ее свойству наша кожа в норме и в молодости обладает высоким тургором и сопротивляемостью механическому давлению.
ГК с легкостью образует вторичные водородные связи и внутри одной молекулы, и между соседними молекулами. В первом случае они обеспечивают формирование относительно жестких спиральных структур. Во втором – происходит ассоциация с другими молекулами ГК и неспецифическое взаимодействие с клеточными мембранами, что приводит к образованию сети из полимеров полисахаридов с включенными в нее фибробластами. На длинную молекулу ГК, как на нить, «усаживаются» более короткие молекулы протеогликанов (версикана, люмикана, декорина и др.), формируя агрегаты огромных размеров. Протяженные во всех направлениях, они создают каркас, внося вклад в стабилизацию белковой сети ВКМ и фиксируя фибробласты в определенном окружении матрикса. В совокупности все эти свойства ГК наделяют матрикс определенными химическими характеристиками – вязкостью, плотностью «ячеек» и стабильностью. Однако сеть ВКМ является динамической структурой, зависящей от состояния организма. Например, в условиях воспаления агрегаты ГК с протеогликанами диссоциируют, а образование новых агрегатов между вновь синтезированными молекулами ГК (обновляющимися каждые 3 дня) и протеогликанами блокируется. Это приводит к изменению пространственной структуры матрикса: увеличивается размер его ячеек, меняется распределение всех волокон, структура становится более рыхлой, клетки меняют свою форму и функциональную активность. Все это сказывается на состоянии кожи, приводя к снижению ее тонуса.
Помимо регуляции водного баланса и стабилизации ВКМ, ГК выполняет важную регуляторную роль в поддержании эпидермального и дермального гомеостаза. ГК активно регулирует динамические процессы в эпидермисе, включая пролиферацию и дифференцировку кератиноцитов, окислительный стресс и воспалительный ответ, поддержание эпидермального барьера и заживление раны. В дерме ГК также регулирует активность фибробластов и синтез коллагена. Ремоделируя матрикс, ГК управляет функционированием клеток в матриксе, влияя на их доступность для различных факторов роста и изменяя их функциональную активности. От действия ГК зависит миграция клеток и иммунный ответ в ткани. Таким образом, изменения в распределении, организации, молекулярном весе и метаболизме ГК имеют значимые физиологические последствия.
Фибробласты представляют собой основной тип клеточных элементов дермы. Именно эти клетки отвечают за продукцию ГК, коллагена, эластина, фибронектина и многих других белков межклеточного матрикса, необходимых для формирования соединительной ткани. Фибробласты в различных слоях дермы различаются и морфологически, и функционально. От глубины их залегания в дерме зависит не только количество синтезируемого ими коллагена, но и соотношение типов этого коллагена, например I и III типов, а также синтез коллагеназы: фибробласты более глубоких слоев дермы производят меньшее ее количество. Вообще, фибробласты – очень пластичные клетки, способные менять свои функции и физиологический ответ и даже дифференцироваться в другой тип клеток в зависимости от полученного стимула. В роли последнего могут выступать и сигнальные молекулы, синтезированные соседними клетками, и перестройка окружающего ВКМ.
Подкожно-жировая клетчатка
Подкожно-жировая клетчатка , или гиподерма, - самый нижний слой кожи, располагается под дермой. Состоит из жировых долек, разделенных между собой соединительнотканными септами, содержащими коллаген и пронизанными крупными сосудами. Главными клетками жировых долек являются адипоциты, количество которых варьирует в различных областях тела. В настоящее время ПЖК рассматривают не только как энергетическое депо, но и как эндокринный орган, адипоциты которого участвуют в выработке ряда гормонов (лептина, адипонектина, резистина), цитокинов и медиаторов, оказывающих влияние на метаболизм, чувствительность к инсулину, функциональную активность репродуктивной и иммунной систем.
Читайте также:

