Что происходит в коже при нагревании
Обновлено: 01.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Чувство жара, которое испытывает человек, возникает из-за резкого расширения и кровенаполнения мелких подкожных сосудов. Это состояние называется артериальной гиперемией. При этом кожа краснеет, становится горячей.
Просвет сосудов регулируется симпатической и парасимпатической нервной системой. Его изменения зависят от сигналов сосудодвигательного (вазомоторного) центра ЦНС, гормонов, пирогенных (вызывающих жар) веществ, поступающих в кровь, и ряда других факторов.
Разновидности ощущения жара
На сосуды постоянно влияют факторы, оказывающие сосудосуживающее либо сосудорасширяющее воздействие. Например, при стрессе сосуды под влиянием гормона адреналина сужаются, кожа бледнеет. По окончании стрессовой ситуации сосуды расслабляются и наполняются кровью.
Патологическая артериальная гиперемия, которая сопровождается чувством жара, развивается либо под действием раздражителей (инфекции, токсины, продукты распада тканей при ожоге, пирогенные вещества), либо при нарушении нервной регуляции.
Различают нейрогенную артериальную гиперемию (возникающую в ответ на раздражение нервных окончаний) и метаболическую (обусловленную действием местных химических факторов). Примером нейрогенной артериальной гиперемии служит покраснение лица и шеи при гипертонической болезни, климактерическом синдроме, а также при сильных эмоциях.
Метаболическое воздействие на напряжение сосудов оказывают электролиты крови: кальций и натрий сужают сосуды и повышают давление, а калий и магний, наоборот, расширяют. К метаболическим регуляторам относятся углекислый газ, органические кислоты, гормоны.
Возможные причины ощущения жара
Прилив крови к коже и ощущение жара могут вызывать горячие, острые и пряные блюда.
Такое же воздействие на организм оказывает алкоголь, который способствует расширению кровеносных сосудов.
Прием некоторых лекарственных препаратов также может вызывать ощущение распространяющегося по телу жара. В их число входят сосудорасширяющие, гормональные средства, антидепрессанты и т. д.
Причины возникновения артериальной гиперемии и, как следствие, чувства жара могут быть разными. При нарушении регуляции сосудистого тонуса может развиваться артериальная гипертензия, сопровождаемая внезапным повышением артериального давления – гипертоническим кризом. Чаще всего причиной такого состояния становится гипертоническая болезнь. Однако в трети случаев артериальную гипертензию вызывают заболевания внутренних органов: острый гломерулонефрит и другие поражения почек, опухоли надпочечников и прочие заболевания эндокринной системы. Величина подъема артериального давления при гипертоническом кризе зависит от возраста и индивидуальных особенностей человека. В молодом возрасте симптомы криза могут возникнуть при более низком уровне артериального давления, а в пожилом – при более высоком.
Резкому повышению артериального давления сопутствуют головная боль, головокружение, тошнота, рвота, нарушения зрения («мушки», двоение). Возможно онемение конечностей, ощущение мурашек, учащенное сердцебиение, одышка.
Из-за нарушения нервной регуляции возникает озноб, сменяющийся жаром, усиление потливости. Завершение криза сопровождается учащенным мочеиспусканием.
Повышение артериального давления и сопровождающие это состояние симптомы возникают и при опухоли надпочечника – феохромоцитоме и других гормонопродуцирующих опухолях. Опухоль секретирует большое количество катехоламинов (адреналина и норадреналина).
Клинические признаки феохромоцитомы могут включать головную боль, потливость, усиленное сердцебиение, раздражительность, потерю массы тела, боли в груди, тошноту, рвоту, слабость, утомляемость. В некоторых случаях у пациентов могут возникать жар, одышка, приливы, повышенная жажда, учащенное мочеиспускание, головокружение, шум в ушах.
Многие женщины жалуются на приливы жара во время климактерического периода. Изменение гормонального фона происходит еще до прекращения менструаций, в период пременопаузы (менопаузального перехода). Сначала ее проявления незначительны, и чаще всего им не придают значения либо относят к последствиям усталости и психического перенапряжения. Гормональные и метаболические изменения, в частности, снижение уровня эстрогенов, прогестерона и повышение выработки гонадолиберина, сопровождаются приливами, которые могут повторяться несколько раз в сутки.
Женщины описывают их как периодическое кратковременное ощущение жара с последующим ознобом, усиленной потливостью, учащенным сердцебиением.
В большинстве случаев приливы незначительно нарушают самочувствие. Артериальная гиперемия и чувство жара могут быть признаком нарушения функции щитовидной железы, например, при тиреотоксикозе. Пациенты с тиреотоксикозом жалуются на общую слабость, утомляемость, раздражительность, нарушение сна, потливость, дрожание пальцев, сердцебиение, иногда боли в области сердца.
Нарушение терморегуляции, которое происходит из-за ускоренного обмена веществ, приводит к повышению температуры тела и вызывает постоянное чувство жара. Кожа становится теплой и влажной, сосуды кожи расширяются, что сопровождается покраснением лица. Усиливается потоотделение, ногти становятся ломкими, выпадают волосы.
Иногда приливы и ощущение жара в сочетании с повышенным артериальным давлением возникают при сахарном диабете. Этим симптомам сопутствуют общее недомогание, потливость, жажда, увеличение объема выделяемой мочи.
К каким врачам обращаться?
При регулярных появлениях таких симптомов, как жар и приливы, необходимо обратиться к терапевту , который на основании предъявляемых жалоб и анализов направит к гинекологу или эндокринологу .
Диагностика и обследования
Появление периодических приливов, сопровождаемых чувством жара, потливостью, покраснением кожи лица, требует обязательной диагностики.
Врач оценивает жалобы пациента, учитывая возраст, пол и сопутствующие заболевания. При повышении артериального давления, переходящего в кризы, необходимо определить характер патологии – первичный (связанный с нарушением нервной регуляции) или вторичный (вследствие заболеваний внутренних органов). Для этого назначают клинический анализ крови и общий анализ мочи, анализ мочи по Нечипоренко, анализ крови на глюкозу, холестерин, креатинин.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Кровоснабжение кожи. Интенсивность кровотока в сосудах кожи. Миогенная, гуморальная регуляция кровотока в коже.
Кожа в большей степени, чем другие органы, подвержена прямому действию высоких и низких температур, ультрафиолетовых лучей, механических факторов и т. д. Кровоток по ее сосудам значительно превышает собственные нутритивные потребности. Это объясняется тем, что выполнение важнейшей функции кожи человека — участие в терморегуляции — определяется не активностью метаболических процессов в ней, а теплопереносящей функцией кровотока.
В покое при нейтральной температуре внешней среды кожа получает от 5 до 10 % сердечного выброса. Суммарный кожный кровоток взрослого человека при этом составляет 200—500 мл/мин. В различных частях поверхности тела кожный кровоток значительно отличается. Например, в коже спины он составляет 9,5 мл/100 г/мин, на передней поверхности тела 15,5 мл/100 г/мин. Наиболее интенсивный кровоток отмечается в коже пальцев рук и ног, где находится большое количество артериовенозных анастомозов.
Диапазон возможного возрастания кровотока в коже велик: отношение объемной скорости кровотока в покое к максимальной его величине составляет 1:8. Максимальной величины кожный кровоток у человека достигает при тепловом стрессе. В условиях высокой внешней температуры он может возрастать с 200—500 мл/мин до 2,5—3 л/мин, а при продолжительном нагревании организма человека (температура кожи 42 °С) увеличивается до 8 л/мин, составляя 50—70 % сердечного выброса.
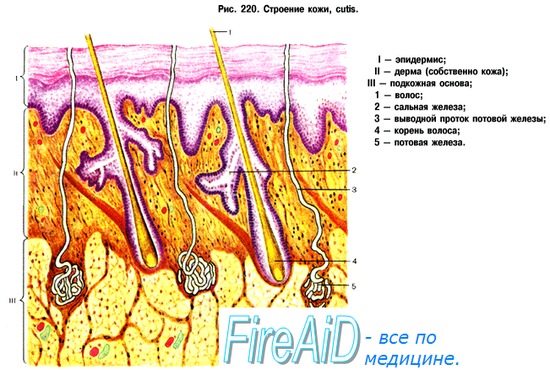
Нервная регуляция кровоснабжения кожи обеспечивается широко представленной иннервацией ее сосудов (особенно артериовенозных анастомозов) симпатическими адренергическими сосудосуживающими волокнами. Повышение их активности обусловливает сужение кожных сосудов, а торможение — приводит к вазодилатации.
Главным фактором в регуляции кожного кровотока является температура тела, снижение которой приводит к рефлекторному сужению как артериальных, так и венозных сосудов кожи, что способствует перемещению крови в глубокие вены и сохранению тепла. При общем охлаждении снижается кровоток как через артериовенозные анастомозы, так и через капилляры кожи. Эта реакция опосредована через гипоталамус, а эффектор-ными ее путями являются адренергические нервные волокна. При общем воздействии на организм высоких температур происходит увеличение кожного кровотока за счет, главным образом, раскрытия артериовенозных анастомозов, кровоток через которые увеличивается в 3—3,5 раза. Раскрытие анастомозов является следствием угнетения сосудосуживающей им-пульсации к кожным сосудам по симпатическим адренергическим волокнам, обусловливающим стимуляцию В-адренорецепторов. Медиаторами активной кожной вазодилатации являются гистамин и допамин.
Гуморальная регуляция. В коже имеется большое количество тучных клеток — источника вазоактивных веществ. Дегрануляция тучных клеток и выделение вазоактивных веществ (гистамина, серотонина и др.) происходит при непосредственном воздействии на кожу ультрафиолетового облучения, механических и других факторов. В сосудах кожи имеются Н,-и Н2-гистаминовые рецепторы, опосредующие вазодилататорное действие эндогенного и экзогенного гистамина. Расширение сосудов кожи вызывает субстанция Р, оказывая при этом как прямое влияние на гладкую мышцу сосудов, так и опосредованное — через гистамин, выделяющийся из тучных клеток. В коже происходит биосинтез простагландинов. Внутрикожное введение простагландинов Е2 и Н2 вызывает расширение кожных сосудов, а простагландина F2a — сужение их.
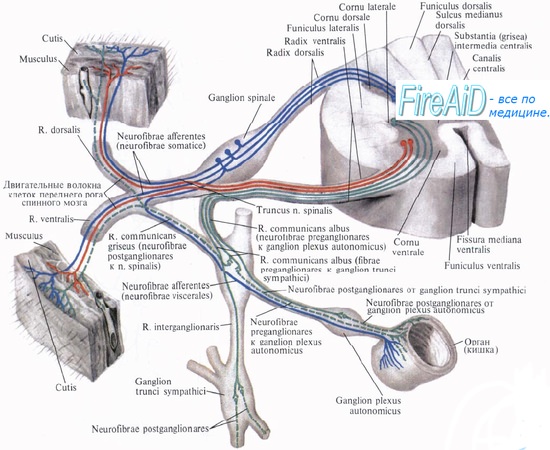
Температура самой крови является фактором, играющим важную роль в локально действующих механизмах контроля сосудистых функций в коже. При локальном нагревании кожи имеет место увеличение капиллярного кровотока без существенных изменений кровотока через артериовенозные анастомозы. В механизме вазодилатации при локальном нагревании кожи большую роль играет освобождение вазоактивных веществ (АТФ, субстанция Р, гистамин) и накопление метаболитов. Однако большее значение в развитии гиперемии в этом случае имеет прямое действие тепла на гладко-мышечные элементы кожных сосудов. При повышении температуры крови снижается миогенный тонус и уменьшаются реакции гладких мышц сосудов кожи на симпатическую импульсацию и вазоконстрикторные вещества, в частности на норадреналин. Снижение адренореактивности гладких мышц кожных сосудов под влиянием гипертермии связано с уменьшением чувствительности их альфа-адренорецепторов.
При локальном действии на кожу низких температур имеют место вазоконстрикции и снижение кожного кровотока, что обусловлено как повышением сосудистого тонуса, так и увеличением вязкости крови.
Эффективность терморегуляции. Значение температуры кожи
а) Концепция «заданной величины» в регуляции температуры тела. На примере рисунка ниже понятно, что в с случае критической температуры «сердцевины» тела, близкой к 37,1°С, наблюдаются коренные изменения как в интенсивности теплопродукции, так и интенсивности теплоотдачи.
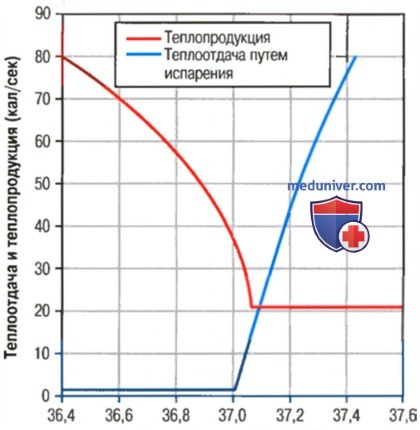
Влияние температуры гипоталамуса на отдачу телом тепла путем испарения и на теплопродукцию, обусловленную главным образом мышечной дрожью.
Чрезвычайно высокий уровень критической температуры, при котором начинает увеличиваться теплоотдача, а теплопродукция достигает минимального стабильного уровня
При температурах выше этого уровня скорость теплоотдачи становится выше, чем скорость теплопродукции, в итоге температура тела снижается и приближается к уровню 37,1°С. При температурах ниже этого уровня скорость теплопродукции становится выше, чем скорость теплоотдачи, поэтому температура тела повышается и вновь приближается к уровню 37,1°С.
Этот критический уровень температуры назван «заданной величиной» механизма терморегуляции. Таким образом, все механизмы терморегуляции постоянно стремятся вернуть температуру тела к этой величине.
б) Коэффициент полезного действия системы терморегуляции. Еще раз обсудим вопрос, связанный с понятием «коэффициент полезного действия», применительно к регуляторной системе. Коэффициент полезного действия является способом оценки эффективности функционирования контролирующей системы. В случае терморегуляции это чрезвычайно важно для ограничения изменений температуры «сердцевины» тела при значительных колебаниях температуры окружающей среды в течение суток и даже часа. Коэффициент полезного действия системы терморегуляции равен отношению изменения температуры окружающей среды к изменению температуры «сердцевины» тела минус 1.
В экспериментах показано, что температура тела человека изменяется приблизительно на 1° на каждые 25-30° изменений температуры внешней среды, поэтому коэффициент полезного действия системы терморегуляции равен в среднем 27 (28/1,0 - 1,0 = 27), являясь чрезвычайно высоким для биологической регуляторной системы. Для сравнения: барорецепторная система регуляции артериального давления имеет коэффициент полезного действия менее 2.
в) Температура кожи может немного изменять «заданную величину» регуляции температуры «сердцевины» тела. Критическая температура гипоталамуса («заданная величина»), выше которой начинается потоотделение, а ниже — мышечная дрожь, предопределена главным образом степенью активности тепловых термосенсоров преоптической области переднего гипоталамуса. Однако температурные сигналы и от кожи, и от глубоких тканей тела (спинного мозга и органов брюшной полости) содействуют функционированию системы терморегуляции. Но как они это делают? По-видимому, они могут изменять «заданную величину» гипоталамического центра терморегуляции.
На рисунке ниже показано влияние различных температур кожи на значение «заданной величины» применительно к потоотделению.
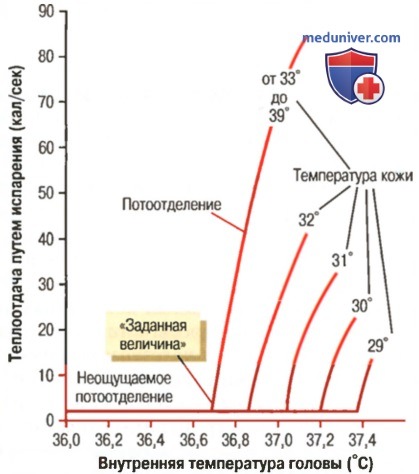
Влияние изменений внутренней температуры головы на интенсивность теплоотдачи путем испарения. Температура кожи предопределяет значение «заданной величины», при котором начинается потоотделение
Видно, что значения «заданной величины» повышаются, если температура кожи снижается. На этом рисунке значения гипоталамической «заданной величины» у человека повышаются от уровня 36,7°С, если температура кожи превышает 33°С, до уровня 37,4°С на фоне снижения температуры кожи до 29°С. Следовательно, если температура кожи была высокой, потоотделение начиналось при более низкой температуре гипоталамуса, чем при более низкой температуре кожи.
Это взаимовлияние понятно, т.к. потоотделение подавляется при низкой температуре кожи, в противном случае объединенные влияния низкой температуры кожи и потоотделения могли бы стать причиной потери организмом слишком большого количества тепла.
Сходные эффекты наблюдаются при мышечной дрожи (для облегчения понимания просим вас изучить рисунок ниже).
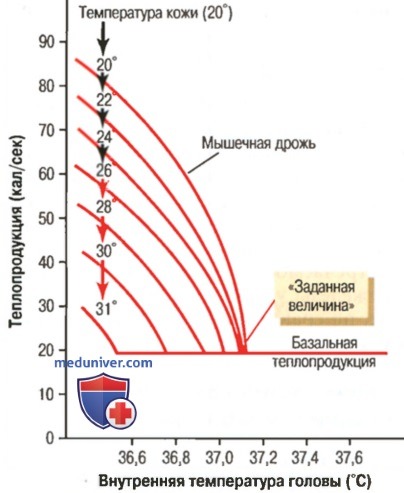
Влияние изменений внутренней температуры головы на интенсивность теплопродукции. Температура кожи предопределяет значение «заданной величины», при которой начинается мышечная дрожь
Когда кожа становится холодной, это приводит к смещению «заданной величины» гипоталамического центра терморегуляции в сторону порога мышечной дрожи, даже если температура самого гипоталамуса остается нормальной. При этом низкая температура кожи может вызвать снижение температуры «сердцевины» тела, если только не увеличится теплопродукция. Таким образом, низкая температура кожи «предчувствует» падение внутренней температуры тела и препятствует этому.
Видео физиология терморегуляции - профессор, д.м.н. П.Е. Умрюхин
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Механические свойства биологических тканей имеют важное значение для объективной диагностики и оценки (прогнозирования) эффективности лечения. В работе представлено исследование, в котором использован новый акустический медицинский диагностический прибор (АМДП). В приборе реализован принцип генератора – камертона для получения поверхностных волн. Цель работы – показать возможности нового прибора для оценки изменения акустических механических свойств кожи лица и рук при часто используемых косметологических процедурах: увлажнение (умывание), нагревание (тепловая ванна), охлаждение, применение увлажняющего косметического крема. Показано: увлажнение как водой, так и косметическим кремом, приводит к снижению скорости; нагревание (тепловая ванна), охлаждение приводит к увеличению скорости.

4. Федорова В.Н. Экспериментальное обоснование использования акустических свойств кожи и других тканей для диагностики и оценки эффективности их лечения: дисс. докт.биол, наук. – М., 1996. – С. 226–229.
5. Федорова В.Н., Богатырева И.И., Самсонов В.Н., Фаустова Е.Е., Волкова Е.В. Биомеханические параметры при оценке эффективности косметических средств // Вестник дерматологии и венерологии. – 1996. – № 2. – С. 10–12.
6. Шорохов В.В., Воронков В.Н., Клишко А.Н., Пашовкин Т.Н. Распространение поверхностных сдвиговых возмущений продольной поляризации в моделях мягких биологических тканей // Механика композитных материалов. – 1992. – № 5. – С. 669–677.
Механические свойства мягких тканей связаны с их структурной организацией. В медицине механические свойства кожи обычно оцениваются пальпаторным методом, когда пальцы врача создают в коже пациента сдвиговую деформацию, а врач оценивает приложенное им усилие. Очевидно, что такой метод субъективен, зависит от опыта самого врача.
В последние годы активно развивается одно из направлений биомеханики – исследование механических свойств мягких тканей с помощью низкочастотных акустических колебаний. Многочисленные результаты, полученные с помощью этих методов, убедительно доказали, что скорость распространения низкочастотной сдвиговой волны (V) является высокочувствительной характеристикой структурной организации мягких тканей.
Цель исследования
Показать применимость и высокую чувствительность акустического метода для определения состояния поверхностных тканей и для исследования изменений механических свойств тканей вод воздействием различных факторов: увлажнения, нагревания, охлаждения.
Материалы и методы исследования
Объекты исследования. Объектом исследования является кожа рук и лица у женщин с нормальным типом кожи, в возрасте 18–20 лет. Для того, чтобы меньше сказывались индивидуальные особенности кожи, некоторые исследования (при умывании, тепловой бане, охлаждении) проводились на одной и той же группе женщин. На ладони выбрана точка у основания большого пальца (здесь нет сальных желез). На лице выбраны 2 линии акустического сканирования: линия на лбу (7 точек) на расстоянии 1 см выше от бровей; линия на щеке, соединяющая угол губ и козелок уха (6 точек), рис. 1.
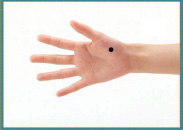
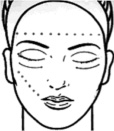
Рис. 1. Области исследования: а) кожа ладони – точка в основании большого пальца; б) линии акустического сканирования кожи лба и щек

Рис. 2. Внешний вид прибора АМДП с указанием значения скорости, измеренной на эталонном силиконовом образце
Акустический метод. Использован акустический метод, воплощенный в виде портативного прибора для акустического анализа тканей – это разработанный нами акустический медицинский диагностический прибор (АМДП) [2, 3]. Прибор имеет два щупа, один из которых связан с генератором сдвиговых акустических колебаний (1,0–1,5 кГц), а другой – с приемником волн, возникающих в исследуемой ткани. Вычислительное устройство прибора сравнивает сигналы возбуждения и отклика и находит фазовый сдвиг между ними (Δφ). Время распространения сигнала по коже определяется по соотношению t = Δφ/ω (ω – циклическая частота генерируемых колебаний). Затем вычисляется скорость распространения сдвиговых возмущений: V = L/t (где L – расстояние между щупами). Величина скорости отображается на цифровом индикаторе.
Время, необходимое для получения одного замера составляет 5–10 секунд.
Перед началом измерений осуществляется тестирование прибора по эталонному силиконовому образцу (изготовленному на ЗАО «МедСил»).
Внешний вид прибора представлен на рис. 2.
Результаты исследования и их обсуждение
Выяснение механизма влияния влаги важно, т.к. при многих функциональных и патологических состояниях влажность поверхности кожи и содержание в ней влаги меняются весьма существенно.
В нашей работе [4] исследование влияния воды осуществлялось на коже внутренней поверхности ладони у основания большого пальца (в этой области нет сальных желез). Для эксперимента было выбрано 12 женщин в возрасте 18–20 лет. Увлажнение производилось следующим способом: на выбранный участок накладывалась губка, обильно смоченная водой комнатной температуры на время t = 2 минуты. После этого кожа быстро промокалась фильтровальной бумагой, затем в течение 10–20 с производились замеры скорости. Измеренные значения представлены в табл. 1.
Таблица 1
Увлажнение кожи ладони у основания большого пальца
Из таблицы видно, что во всех измерениях величина скорости снижалась, на 20 % и более.
Почти во всех косметических процедурах для очистки кожи перед началом осуществляется умывание. Умывание не только очищает кожу, но и увлажняет ее. Степень увлажнения важна для последующих косметических манипуляций. Поэтому важно оценить количественно увлажнение кожи. Оценка увлажнения при умывании проводилась у 10 женщин (возраст 18–20 лет, нормальный тип кожи) на лбу и щеках, по линиям, указанным на рис. 1. Перед умыванием измерялась скорость в каждой из 7 точек (Vдо). Затем измерения проводились после умывания, утирания быстро в течении 10–20 с (Vпс). Значения измеренных величин представлены в табл. 2. Увлажнение кожи приводит к снижению значений скорости (– ΔV) примерно на 12 %. Полученный результат совпадает данными работы [6], полученными для пористых резин: увеличение содержания воды в резине до 65 % привело к уменьшению скорости на 33 %.
3. Тепловая баня
Часто для более эффективного действия тех или иных косметологических манипуляций используется распаривание. При этом на кожу накладывается полотенце, смоченное горячей водой, на определенное время создается «тепловая баня». Влияние такой процедуры исследовалось на 10 женщинах (возраст 18–20 лет) с нормальным типом кожи. Измерения скорости проводились до и после процедуры в течение первой минуты. Значения измеренных параметров представлены в табл. 2. После этой процедуры значения скорости возросли на (11–14) %.
4. Холодовое воздействие
Часто в комплексе косметологических манипуляций используется холодовое воздействие. В экспериментальных исследованиях охлаждение осуществлялось грелкой со льдом. Грелка находилась на коже в течении 1 минуты. Измерения скорости проводились до и после процедуру в течении 10–20 с. Значения измеренных параметров представлены в табл. 2. После этой процедуры значения скорости возросли на (16–20) %. Полученные результаты совпадают с данными работы [1] (на частоте 5–6 кГц), в которой величина возрастания скорости ΔV после холодового воздействия использовалась как объективный критерий для определения типа кожи.
Из анализа результатов, приведенных в табл. 2, следует, что механические акустические свойства кожи при действии различных физических факторов. Увлажнение (умывание) снижает скорость распространения поверхностных волн на 12 %. Нагревание и охлаждение, напротив, повышают значения скорости, соответственно на 13,8 % и на 16,2 %.
Температурная крапивница – аллергический уртикарный дерматоз, возникающий в качестве ответной реакции на действие температурного фактора. Основными клиническими симптомами являются зуд и гиперемия, на фоне которых появляются мономорфные волдыри, существующие не более 24 часов. Высыпания могут сопровождаться повышением температуры, головной болью, продромальными явлениями, интоксикацией. Диагностируют температурную крапивницу на основании анамнеза, клинических проявлений и провокационных тестов. Терапия заключается в устранении причины дерматоза, назначении антигистаминных, десенсибилизирующих, противовоспалительных препаратов, детоксикации.
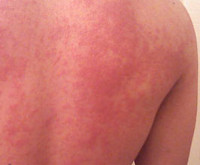
Общие сведения
Температурная крапивница – транзиторный аллергический ответ организма на тепло или холод. Данной патологией страдают около 7% населения планеты. Впервые температурная крапивница упоминается ещё в трудах Гиппократа (IV век до н. э.). Клинические симптомы заболевания подробно описаны в XVIII веке английским врачом У. Геберденом. Открытие тучных клеток, переполненных гистамином, немецким иммунологом П. Эрлихом в 1877-79 годах дало основу понимания патогенеза крапивницы с точки зрения образования уртикарий. В 1961 году представителями отечественной школы дерматологии Ю. Ф. Анцыпаловским и А. П. Зинченко был доказан приоритет в патогенезе холодовой крапивницы особых холодовых рецепторов, обладающих сверхчувствительностью к низким температурам, что в сочетании с аллергической настроенностью организма объясняло факт волнообразного течения патологии и её резистентности к проводимой терапии.
Температурная крапивница не имеет гендерной окраски и возрастных рамок. Нестандартность данного состояния проявляется в его способности сопровождать процесс отогревания человека, возникать во время летнего дождя, плавания в тропических широтах, перемещения с солнцепёка в тень и т. д. Актуальность проблемы на современном этапе связана с неуклонным ростом заболеваемости температурной крапивницей, а также с производственными и экономическими потерями, поскольку дерматозом страдают преимущественно трудоспособные пациенты.

Причины температурной крапивницы
Пусковым моментом заболевания считают тепловое или холодовое воздействие. Тепловая крапивница является контактным дерматозом, холодовая возникает в качестве реакции холодовых рецепторов кожи на понижение температуры окружающей среды, употребление мороженого и холодных напитков. Кроме того, данное состояние может наблюдаться при внутривенном введении препаратов, температура которых ниже 6 °C. Иногда патологический процесс является симптомом других заболеваний, связанных с наличием в организме пациента холодозависимых белков (например, пароксизмальная холодовая гемоглобинурия). Факторами, увеличивающими вероятность развития температурной крапивницы, считают паразитарные болезни, простуды, очаги фокальной инфекции в организме пациента, заболевания пищеварительного тракта, гинекологическую патологию. Существуют наследственные аутосомно-доминантные формы температурной крапивницы.
Единая концепция возникновения патологии отсутствует. Различают иммунные и неиммунные механизмы развития температурной крапивницы. При воздействии низких температур на кожные покровы происходит активация тучных клеток, из которых высвобождается гистамин, простагландины, лейкотриены (ЛТ D4, С4, Е4), повышается проницаемость сосудов с развитием отёка и возникновением волдырей. Параллельно в организме начинается выработка специальных белков – криоглобулинов, дополнительно стимулирующих выработку гистамина и провоцирующих новые аллергические высыпания.
Редко фиксируется пассивный перенос гиперчувствительности к холоду, опосредованный IgG- или IgG-IgМ-криоглобулинами. Контакт с холодом стимулирует синтез IgG-аутоантител к рецепторам, связанным с тучными клетками. Образуются циркулирующие иммунные комплексы, провоцирующие сосудистую реакцию, аналогичную гистаминному ответу с белковой деструкцией клеток и формированием волдырей. Тепловую крапивницу вызывает выброс медиаторов ацетилхолина из нервных окончаний под воздействием тепла.
Классификация температурной крапивницы
В современной дерматологии различают две основных формы температурной крапивницы – холодовую и тепловую. Холодовая крапивница возникает в качестве ответной реакции кожи на низкие температуры. Она может быть острой (до 6 недель) и хронической (более 6 недель). Тепловая крапивница, развивается в ответ на действие высоких температур, также подразделяется на острую (до 6 недель) и хроническую (более 6 недель).
Холодовая крапивница включает следующие виды патологии:
- Рецидивирующая – сезонная (исключаются летние месяцы и поздняя весна), возникающая на действие холодной воды.
- Рефлекторная – локальная, проявляющаяся сыпью вокруг места соприкосновения эпидермиса с холодом, и общая, возникающая из-за переохлаждения всего организма. Участок контакта остаётся неизменённым.
- Семейная – генодерматоз с аутосомно-доминантным наследованием.
- Холодовая эритема, сопровождающаяся болезненной гиперемией в области контакта кожи и холода.
- Холодовой дерматит – шелушащееся воспаление кожи в ответ на переохлаждение.
- Холодовой ринит, характеризующийся симптомами насморка только на холоде.
- Холодовой конъюнктивит, проявляющийся на морозе.
Тепловая крапивница включает две разновидности:
- Классическую локальную форму, возникающую в месте соприкосновения кожи с теплом.
- Нестандартную холинергическую форму – вариант развития патологического процесса в ответ на тепло при физических нагрузках, стрессах, горячих ваннах, жаркой погоде.
Симптомы температурной крапивницы.
Основной особенностью заболевания является мономорфность высыпаний и зуд. Волдыри локализуются повсеместно, включая кожу кистей, стоп, волосистой части головы. Величина и внешний вид элементов значительно варьируют – от пузырьков диаметром несколько миллиметров до сливных элементов величиной с ладонь, своими очертаниями напоминающих географическую карту. Острая форма температурной крапивницы характеризуется крупными волдырями, которые стремительно появляются, а затем так же быстро регрессируют, хроническая – мелкой сыпью, сохраняющейся на коже в течение суток. Хроническая температурная крапивница – интенсивно зудящий ночной дерматоз, что обусловлено суточным ритмом секреции гистамина. При острой температурной крапивнице зуд менее интенсивен, отсутствует в ночное время.
Температурная крапивница начинается спонтанно с зуда и гиперемии. На фоне эритемы возникают ярко-розовые уртикарии, нарастает отёк, который сдавливает капилляры кожи, вследствие чего волдыри бледнеют. Возможны геморрагические подсыпания. В последующем волдыри начинают регрессировать с центра, приобретая форму колец. При развитии рецидива или хронизации температурной крапивницы отмечаются продромальные явления с резким подъёмом температуры, артралгиями и диспепсией. Температурная крапивница способна к самостоятельному регрессу, не оставляет следов на коже. Анафилактические реакции наблюдаются очень редко.
Диагностика температурной крапивницы
Клинический диагноз ставится дерматологом на основании анамнеза и мономорфности сыпи, подтверждается провокационными пробами. Для холодового варианта применяют Дункан-тест: на локтевой сгиб кладут лёд, если спустя 15 минут кожа остаётся инертной – крапивница отсутствует. Для более точной проверки используют иммерсию, погружая руку в холодную воду (ниже 8 °C) на 5-10 минут. Отсутствие в течение тестового времени зуда и эритемы – отрицательный результат. Можно поместить пациента без одежды на 10-30 минут в холодную комнату с температурой 4 °C. В этом случае следует соблюдать осторожность во избежание развития простуды или системных реакций. Используют также тест с физическими упражнениями при температуре 4 °C в течение 15 минут, после чего определяют уровень криоглобулинов в крови.
Локальную форму тепловой крапивницы диагностируют с помощью пробы с тёплым предметом: к коже предплечья прикладывают стакан с горячей водой (40–48 °C) на 1-5 минут или опускают кисть в воду той же температуры. Инертность кожи свидетельствует об отсутствии крапивницы. Распространённую форму подтверждают при возникновении волдырей в горячей ванне с температурой 40-48 °C или с помощью ходьбы в течение 30 минут. Тепловую крапивницу холинергического варианта можно диагностировать и по кожному тесту с метахолином (волдыри при внутривенном или подкожном ведении вещества). Для исключения иного генеза волдырей проводят анализ крови на аллергены.
Дифференцируют температурную крапивницу с укусами насекомых, дермографизмом, уртикарным васкулитом, многоформной экссудативной эритемой, строфулюсом, наследственным ангиоотёком, мастоцитозом, вторичным сифилисом, синдромами Леффлера, Висслера-Фанкони, Мелькерссона-Розенталя.
Лечение температурной крапивницы
Необходимо устранить причину заболевания. При холодовой крапивнице показано сочетание антигистаминных препаратов II и III поколения, транквилизаторов, десенсибилизирующих средств, М-холиноблокаторов. В тяжёлых случаях назначают кортикостероиды короткими курсами, проводят детоксикацию. При анафилаксии необходимо срочное внутривенное или подкожное введение адреналина. Самостоятельно купировать приступ можно с помощью специальной ручки-шприца с адреналином. Местная терапия включает тёплые овсяные ванны, противозудные и противовоспалительные средства, болтушки.
При тепловом варианте антигистаминные средства неэффективны из-за медиаторов ацетилхолина. На очаги поражения 1-2 раза в день наносят гели и мази на основе атропина, экстракта красавки. Параллельно купируют обострение сопутствующих заболеваний, санируют очаги хронической инфекции. Прогноз относительно благоприятный, в 50% случаев температурная крапивница самопроизвольно разрешается в течение года. У 20% больных патология становится хронической, приобретает упорное рецидивирующее течение. Важна своевременная и точная диагностика, адекватная терапия, поскольку температурная крапивница в редких случаях осложняется ангионевротическим отёком и анафилаксией.
Читайте также:

