Что принимать для образования костной мозоли
Обновлено: 03.05.2024
Кальций играет очень важную роль в обмене веществ и участвует в обеспечении работы сразу нескольких механизмов, включая функционирование нервной системы, передачу мышечных сокращений, механизм свертывания крови.
В дополнение к своей роли - механической опоры, кости служат огромным резервуаром кальция. При недостаточном поступлении кальция с пищей организм начинает сам «добывать» кальций, вымывая его из костной ткани. В результате кости утончаются, становятся более ломкими. Вот почему очень важно употреблять в пищу продукты, богатые кальцием, или употреблять пищевые добавки или лекарственные препараты, содержащие кальций.
Кости состоят в основном из коллаген-протеиновых волокон. Кальций и фосфаты в виде кристаллов находятся между волокнами и придают костям силу и прочность. Состав костной ткани подвержен изменениям в зависимости от нагрузки; в состоянии динамического равновесия процессы образования и резорбции (разрушения) костной ткани уравновешены. Если поступление кальция с пищей недостаточно для того, чтобы обеспечить все жизненно важные процессы в организме, активируется механизм резорбции (извлечения) кальция из костной ткани в кровь.
Молочные продукты, такие как молоко, сыр, йогурты, мороженое (включая продукты с низким содержанием жиров), содержат большое количество кальция. Как правило, люди старшего возраста потребляют с пищей от 500 мг до 1000 мг (1 г) кальция ежедневно. Но исследования показывают, что дополнительное потребление 500-1000 мг кальция в день может существенно замедлить потерю кальция из костей. Это требует, по меньшей мере, употребления 4-6 порций богатой кальцием пищи в день. Многие люди старшего возраста чувствуют дискомфорт от употребления такого количества молочных продуктов и поэтому предпочитают принимать пищевые добавки или препараты, содержащие достаточное количество кальция.
Людям старшего возраста с повышенным риском развития остеопороза рекомендуется принимать 500-1000 мг кальция в день в виде пищевых добавок или лекарственных препаратов. В ассортименте аптек представлено большое количество пищевых добавок и препаратов, содержащих кальций в различных формах. Существуют противоречивые данные, которые как доказывают, так и опровергают мнение, что кальций в растворимой форме усваивается легче, чем в форме малорастворимых солей, например, в форме карбоната кальция.
Прием только кальция не может полностью остановить потерю костной массы, но может замедлить этот процесс.
Витамин D
Полноценное всасывание и усвоение кальция организмом происходит только при наличии достаточного количества витамина D. В отличие от других витаминов, основное количество витамина D восполняется не из пищи, а образуется в коже под воздействием солнечного света. Большинство людей старшего возраста не получают достаточного количества витамина D, так как лишены возможности проводить необходимое количество времени на открытом воздухе, и их кожа не подвергается воздействию солнца. Но, к счастью, недостаточность витамина D возможно восполнить с помощью пищевых добавок.
Дневная доза 500-1000 МЕ (Международных Единиц) может быть восполнена при употреблении рыбьего жира (жир печени тресковых рыб или палтуса) или мультивитаминных препаратов. Как вариант, возможно применение 1 таблетки в месяц с содержанием 50 000 МЕ витамина D (кальциферола).
Если вы не уверены в том, достаточное ли количество витамина D вы употребляете, попросите врача провести анализ крови, который покажет уровень содержания витамина в вашем организме.
Кальцитриол
Кальцитриол вырабатывается в почках. Это наиболее активная, образующаяся в организме форма витамина D. Кальцитриол регулирует абсорбцию (всасывание) кальция из пищи. Ранее в ряде стран он использовался для лечения остеопороза.
Однако эффект применения Кальцитриола невысок и уступает эффективности применения других методов лечения: заместительной гормональной терапии (ЗГТ) или терапии бисфосфонатами. Получены противоречивые данные о частоте переломов костей на фоне терапии кальцитриолом. Поэтому сейчас более предпочтительными являются другие, разработанные в последнее время, более эффективные способы терапии.
Заместительная гормональная терапия (ЗГТ)
После наступления менопаузы в организме женщины снижается уровень содержания половых гормонов, продуцируемых в яичниках. Уровень содержания гормонов в крови напрямую связан с прочностью костной ткани. Поэтому все женщины старшего возраста подвержены уменьшению плотности костной массы. Заместительная гормональная терапия (ЗГТ) компенсирует недостаточность естественных гормонов и может восстановить уровень их содержания до уровня, соответствующего периоду до наступления менопаузы.
Эстроген – гормон, который влияет на плотность костной ткани. Однако в большинстве случаев более предпочтительным является прием комбинации эстрогена и прогестерона, т.к. прогестерон предотвращает развитие рака матки. Если в течение ряда лет применять препараты, содержащие только эстроген, могут появляться нерегулярные кровотечения и возрастает риск развития рака эндометрия (слизистой матки). Поэтому препараты эстрогена обычно назначают женщинам с удаленной маткой.
Начало применения ЗГТ во время менопаузы предотвращает постменопаузную потерю костной массы, уменьшает риск переломов, который развивается позднее, в течение последующих 5-10 лет. Однако даже если ЗГТ начата спустя несколько лет после наступления менопаузы, эффективность терапии очевидна: увеличивается прочность костей и уменьшается риск переломов.
Все препараты для ЗГТ назначаются врачом после тщательного медицинского обследования, так как существует ряд противопоказаний к применению данного вида терапии. При проведении ЗГТ следует неукоснительно выполнять указания врача и следовать инструкции по применению, содержащейся в каждой упаковке.
Селективные модуляторы эстрогеновых рецепторов (СМЭР)
СМЭР – химические вещества негормональной природы, которые избирательно действуют на клетки, оказывая действие, подобное действию эстрогенов. Поскольку СМЭР не обладают гормональной активностью, они не оказывают тех серьезных побочных эффектов, которые свойственны эстрогенам. Например, они не повышают риск развития рака матки и молочных желез. Сейчас для проведения терапии СМЭР доступны препараты, содержащие в качестве действующих веществ тамоксифен, ралоксифен или торемифен.
Однако действие СМЭР на плотность костей не так велико, как действие собственно эстрогена. Длительное изучение применения этой группы препаратов у женщин с постменопаузным остеопорозом продемонстрировало уменьшение количества переломов позвоночника. Но риск переломов других костей (например, бедра) не уменьшался. Препараты, относящиеся к группе СМЭР, не назначают в период менопаузы женщинам, страдающим мучительными приливами. Препараты данной группы назначаются врачом после тщательного медицинского обследования, так как существует ряд противопоказаний к применению данного вида терапии. Во время приема СМЭР следует неукоснительно выполнять указания врача и следовать инструкции по применению, содержащейся в каждой упаковке.
Бисфосфонаты
Бисфосфонаты – соли фосфора, которые активируют образование костной ткани и помогают предотвратить ее резорбцию (распад). Бисфосфонаты не только предотвращают последующую потерю костной массы и уменьшают риск переломов, но во время первых лет применения они действительно увеличивают прочность костей. Бисфосфонаты – наиболее изученная группа препаратов для лечения остеопороза.
Бисфосфонаты, как и другие препараты для лечения остеопороза, назначаются врачом после тщательного медицинского обследования, так как существует ряд противопоказаний к применению данного вида терапии. Во время приема бисфосфонатов следует неукоснительно выполнять указания врача и следовать инструкции по применению, содержащейся в каждой упаковке.
Подчеркнем лишь одно из свойств препаратов этой группы и связанные с ним предостережения.
Бисфосфонаты очень плохо растворимы, поэтому следует соблюдать ряд требований для лучшего усвоения препарата и уменьшения риска побочных эффектов.
- Принимать препарат утром, натощак, как минимум за полтора часа до еды, запивая полным стаканом воды.
- Запивать нужно только водой! Молоко, чай, кофе, фруктовый сок препятствуют всасыванию бисфосфонатов.
- Необходимо сохранять вертикальное положение (сидя или стоя), по меньшей мере, в течение полутора часов после приема таблетки. Это способствует лучшему прохождению таблетки через пищевод и предотвращает появление раздражения слизистой оболочки.
Тиазидные диуретики
Тиазидные диуретики уже много лет используются для лечения повышенного кровяного давления. Один из побочных эффектов их приема – уменьшение выведения кальция с мочой. В результате наблюдается незначительное увеличение плотности костной ткани. Тиазидные диуретики не достаточно эффективны для использования в качестве монотерапии остеопороза, но могут использоваться в сочетании с другими препаратами.
Тиазидные диуретики назначаются врачом после тщательного медицинского обследования, так как существует ряд противопоказаний к применению данного вида терапии. Следует неукоснительно следовать инструкции по применению.
Кальцитонин
Кальцитонин – гормон, продуцируемый щитовидной железой.
Как лекарственный препарат может применяться в виде инъекций или назального спрея, т.к. разрушается при приеме внутрь.
Кальцитонин может быть назначен врачом только после тщательного медицинского обследования, так как существует ряд противопоказаний к применению данного вида терапии. Следует неукоснительно следовать инструкции по применению.
Фториды
Соли фтора использовались в прошлом для лечения остеопороза. Очевидно, они увеличивали плотность костей, но это не всегда приводило к уменьшению числа переломов. Известно, что прием фторидов в больших дозах может наносить ущерб нормальной структуре и прочности костей.
В результате, фториды больше не находят широкого применения в лечении остеопороза, но прием низких доз в комбинации с другими препаратами может оказаться эффективным.
Фториды могут быть назначены врачом только после тщательного медицинского обследования, так как существует ряд противопоказаний к применению данного вида терапии. Следует неукоснительно следовать инструкции по применению.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Несрастающийся перелом – это патологическое состояние, при котором на месте повреждения не образуется полноценная костная мозоль. Сопровождается сохранением подвижности в зоне перелома, снижением функции конечности, нарастающей угловой деформацией. Отмечаются неинтенсивные боли. Могут выявляться отек, гиперемия, трофические расстройства. Диагноз устанавливается на основании жалоб, анамнеза, результатов внешнего осмотра, рентгеногра фии, КТ, других аппаратных и лабораторных методов. На ранних сроках возможно консервативное лечение с преимущественным использованием физиотерапевтических методик. В последующем показаны операции.
МКБ-10
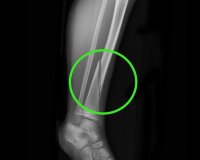


Общие сведения
Несрастающийся перелом – понятие, которое объединяет три варианта нарушения консолидации: замедленное сращение, несросшийся перелом и ложный сустав. Перечисленные состояния являются фазами одного патологического процесса, последовательно сменяют друг друга при отсутствии лечения. По различным данным, проблемы восстановления кости наблюдаются в 15-30% случаев от общего количества переломов. Чаще встречаются при тяжелых оскольчатых и открытых повреждениях, сочетанных и множественных травмах, истощении, сопутствующей соматической патологии.

Причины
В 90% случаев основным этиофактором несрастающихся переломов становятся локальные нарушения в зоне поражения. На долю системных и общих причин приходится около 5% случаев, у остальных больных различные механизмы сочетаются между собой или остаются неустановленными. Перечень местных факторов включает:
- Тяжелые повреждения. Чем больше разрушается кость и мягкие ткани, тем обширнее очаги некроза и тем меньше клеток участвует в процессе восстановления. Из-за взаимного отягощения сращение ухудшается при множественных переломах соседних сегментов, одновременном воздействии различных повреждающих факторов (например, при сочетании с отморожением или ожогом).
- Потеря отломков и интерпозиция. Утрата фрагментов при открытых повреждениях или их неоправданное удаление в ходе ПХО приводят к уменьшению площади контакта костной ткани. При развороте отломка, попадании мягких тканей между отломками правильное сопоставление становится невозможным, кость не срастается.
- Некорректная репозиция. Отсутствие вправления, недостаточное сопоставление отломков или излишнее растяжение конечности при скелетном вытяжении препятствуют хорошему контакту фрагментов. При запоздалой репозиции оказывается упущенным время наиболее выраженной реакции организма на повреждение.
- Неадекватная иммобилизация. Недостаточная, непостоянная или преждевременно прерванная фиксация является причиной нарушений реваскуляризации пораженной зоны, нехватки кислорода и, как следствие, образования хрящевой и соединительной, а не костной ткани.
- Нарушения нервной регуляции. При травмах периферических нервов, синдроме Зудека возникают стойкие изменения со стороны сосудов, ухудшающие кровоснабжение пораженной зоны и нередко приводящие к несрастающимся переломам.
- Нагноение. Локальные гнойные процессы становятся причиной гипоксии и повреждения окружающих интактных тканей продуктами распада. При концевом остеомиелите в зоне контакта отломков образуются участки некроза, которые препятствуют соединению фрагментов.
Эпифизарные переломы срастаются лучше диафизарных и метаэпифизарных, поскольку эпифизы лучше кровоснабжаются и в них больше остеобластов. Консолидация ухудшается по мере старения. Образование костной мозоли замедляется при гормональных расстройствах, особенно – сопровождающихся остеопорозом. Отрицательную роль играют дефицит витаминов Д, С и А, наличие заболеваний с нарушениями питания: кахексии, анемии, туберкулеза, злокачественных опухолей. Сращение ухудшается на фоне приема кортикостероидов, НПВС, цитостатиков и антикоагулянтов.
Классификация
В зависимости от времени с момента травмы и характера изменений в зоне поражения выделяют три варианта несрастающихся переломов:
- Замедленная консолидация. Диагностируется при отсутствии или незначительной выраженности костной мозоли по истечении среднего срока сращения переломов данной локализации.
- Несросшийся перелом. Определяется при сохранении подвижности в случае удвоения стандартного срока консолидации и отсутствия признаков псевдоартроза.
- Ложный сустав. Отличается от предыдущего состояния образованием замыкательных пластинок на концах отломков, их соединением при помощи соединительнотканной капсулы, наличием пространства, заполненного жидкостью и напоминающего суставную щель.

Симптомы несрастающегося перелома
В покое болевой синдром выражен незначительно или отсутствует. Основной жалобой является ухудшение функции конечности из-за подвижности и болей при движениях. Рука или нога постепенно «усыхают» из-за атрофии мышц. В зоне несрастающегося перелома появляется угловая деформация, которая прогрессирует из-за нагрузки. При замедленном сращении обнаруживается умеренный или нерезко выраженный отек, возможна гиперемия.
При несросшихся переломах и ложных суставах отечность исчезает, выявляется локальное утолщение, обусловленное образованием крупной, но неполноценной мозоли из хрящевой и фиброзной ткани. Гиперемия часто сменяется усиленной пигментацией. Из-за трофических нарушений кожа становится сухой, бледной, приобретает мраморную окраску, шелушится. Могут образовываться трещины, язвы, келоидные рубцы.
Больная конечность тоньше здоровой, ее ось нарушена из-за деформации, возможно укорочение. При пальпации и постукивании определяется нерезко выраженная локальная болезненность. Местная температура при замедленной консолидации и несросшихся переломах повышена, при ложных суставах не изменена. Обнаруживается патологическая подвижность пружинящего характера при отсутствии крепитации. Объем движений в суставах снижен. Опороспособность нарушена.
Диагностика
Диагностические мероприятия при несрастающихся переломах проводят травматологи-ортопеды. Врач выясняет жалобы, устанавливает анамнез, включая вид повреждения, особенности первичных неотложных мероприятий, характер лечения, наличие осложнений, общее состояние здоровья. Существенную помощь в диагностике оказывают медицинские документы: выписки, заключения, рентгенограммы. В сроки 4-8 месяцев с момента повреждения можно заподозрить несросшийся перелом, свыше 8 месяцев – ложный сустав.
В ходе осмотра оценивают внешний вид конечности, определяют повышение температуры, наличие патологической подвижности и другие симптомы. Измеряют длину парных конечностей и объем движений в суставах. Для более точной оценки тяжести функциональных расстройств пациента просят совершать различные действия: стоять, идти (если это возможно), сидеть, вставать, одеваться и пр. В рамках аппаратного обследования назначают рентгенографию и КТ. По данным визуализационных методик выявляются следующие изменения:
- Замедленная консолидация. Визуализируется слабо выраженная периостальная костная мозоль, которая связывает фрагменты и частично перекрывает линию излома. На фоне мозоли прослеживаются участки с отсутствием сращения.
- Несросшийся перелом. Острые края отломков сглажены в результате резорбции. Костная мозоль отсутствует или слабо выражена, имеет беспорядочный характер. Линия излома хорошо просматривается на всем протяжении.
- Ложный сустав. Концы фрагментов утолщены, в их зоне выявляются выраженные склеротические изменения. Костномозговые каналы закрыты замыкательными пластинками.
При подозрении на местные нарушения кровоснабжения пациентам дополнительно назначают ангиографию, допплерографию или реовазографию. Больным с инфицированными несрастающимися переломами при наличии свищевых ходов производят фистулографию, выполняют забор отделяемого с последующим бактериологическим исследованием для выделения возбудителя и определения антибиотикочувствительности.

Лечение несрастающегося перелома
Целью лечения несрастающихся переломов является восстановление функции конечности. Основными задачами считаются обеспечение полноценной консолидации, устранение деформации, устранение тугоподвижности суставов, санация инфекционных очагов. При наличии общих провоцирующих факторов (гормонального дисбаланса, авитаминоза и др.) проводят соответствующие общие терапевтические мероприятия. Программу местного лечения составляют с учетом вида несрастающегося перелома.
Лечение замедленной консолидации
Возможна консервативная терапия. Конечность фиксируют с помощью гипсовой повязки или ортеза на срок, необходимый для сращения фрагментов. Для стимуляции консолидации назначают ударно-волновую терапию, УВЧ, электрофорез солей кальция, электромагнитные волны. Применяют анаболические стероиды. В несрастающийся перелом вводят костно-хрящевой экстракт, изготовленный из эмбриональной ткани.
Плюсами консервативной терапии являются отсутствие дополнительной травматизации, наркозных и послеоперационных рисков. Минусами – продолжительная фиксация, которая может обернуться тугоподвижностью суставов и атрофией конечности. Для предупреждения перечисленных осложнений или при отсутствии эффекта от консервативных мероприятий прибегают к оперативному лечению. Возможны следующие варианты:
- Остеосинтез. Проводится с использованием винтов, компрессионных пластин, внутрикостных штифтов и аппаратов внешней фиксации. Показан при наличии элементов сращения, отсутствии выраженного смещения и нарушения оси конечности.
- Костная пластика. Используют аутотрансплантаты, которые, как правило, берут из крыла подвздошной кости пациента. Перемещенная губчатая кость способствует перестройке окружающей мозоли в нормальную костную ткань.
- Стимуляция остеогенеза. Осуществляется с использованием биологических методик – декортикации и туннелизации. При декортикации с помощью острого остеотома вокруг перелома создают муфту из большого количества костных фрагментов, соединенных с надкостницей. При туннелизации формируют туннели, активизирующие костеобразование.
Перечисленные методы могут сочетаться между собой в различных вариациях. При обнаружении интерпозиции фрагменты разъединяют, мешающие сращению мягкие ткани удаляют. Деформации устраняют с помощью аппарата Илизарова. После операции применяют консервативные методики для стимуляции остеогенеза.
Лечение несросшихся переломов
Безоперационные способы неэффективны, показана оперативная коррекция. При наличии противопоказаний к хирургическому лечению пациентам с несрастающимися переломами рекомендуют ношение ортезов. Вмешательства включают удаление рубцов и измененных тканей в зоне повреждения, обнажение фрагментов с последующей обработкой концов, сопоставление отломков, биологическую стимуляцию костеобразования. Фиксацию в большинстве случаев осуществляют аппаратом Илизарова.
Попеременное сдавление и растяжение фрагментов в компрессионно-дистракционном аппарате дополнительно активизирует образование сосудов и замещение фиброзно-хрящевой мозоли нормальной костью. При значимых костных дефектах осуществляют аутопластику (например, недостающий фрагмент большеберцовой кости заменяют частью малоберцовой). В послеоперационном периоде назначают стимулирующие методики, проводят комплексную реабилитацию.
Лечение ложных суставов описано в соответствующей статье.
Прогноз
Прогноз в значительной степени зависит от типа несрастающегося перелома. Чем раньше начато лечение – тем легче достигнуть нормальной консолидации. В отдаленные сроки восстановление целостности кости возможно, но требует длительного лечения и последующей реабилитации. В исходе могут наблюдаться достижение хорошего функционального результата, сохранение тугоподвижности суставов, остаточные нарушения функции конечности на фоне атрофии.
Профилактика
Профилактика несрастающихся переломов включает раннюю адекватную репозицию, устранение интерпозиции, отказ от удаления жизнеспособных костных фрагментов, своевременное проведение операций при неэффективности вправления, соблюдение сроков иммобилизации, постепенное увеличение нагрузки на конечность с учетом клинических и рентгенологических признаков сращения.
1. Осложнения при лечении переломов (замедленно срастающиеся и несросшиеся переломы, ложные суставы). Учебное пособие/ Маланин Д.А. и др. – 2007.
2. Лечение больных с осложнениями и последствиями переломов длинных костей конечностей. Автореферат диссертации/ Елдзаров П.Е. – 2015.
4. Способ прогнозирования нарушения регенерации костной ткани при переломах длинных костей конечностей в послеоперационном периоде/ Мироманов А.М., Усков С.А.//Гений ортопедии – 2011 – № 4.

Потери общественно полезного труда, вызванные повреждениями костей, в масштабах страны (даже при очень приблизительном подсчете) выражаются в колоссальных цифрах – многих десятках миллионов рабочих дней. И если специалисты смогли хотя бы на треть ускорить процессы сращения костей, они принесли бы людям и обществу огромную пользу. По статистике в настоящее время только в одном городе Пензе ежегодно в больницы обращаются в среднем около 50 000 тыс. травматологических больных с различными видами травм. Из них около 60 % травмы, не требующие госпитализации (переломы без смещения или с незначительным смещением) около 40 % травмы требующие госпитализации, в том числе с целью оперативного лечения 10 %.
В последнее время отмечается тенденция к увеличению сроков иммобилизации переломов, в связи с замедленной консолидацией, что увеличивает сроки реабилитации пациентов и сроки нетрудоспособности пациентов.
Известно, что при сращениях переломов костей происходит ряд сложных как местных, так и общих биологических изменений. Выделяют 5 фаз восстановления костной ткани.
Первая фаза – образование зародышевой (мезенхимальной) ткани. Начинается непосредственно после травмы. В области перелома кости из гематомы, (отечной жидкости и фибрина) образуется своеобразный желеподобный «первичный клей».
Вторая фаза – дифференциация клеточных элементов гематомы и образование волокнистых структур с образованием клеточно-волокнистых тканей, на основе которых в дальнейшем откладывается костное вещество.
Третья фаза – осаждение костной ткани. В колагеновых волокнах соединительно-тканной мозоли начинают возникать очаги уплотнения с образованием сплошной массы вследствие осаждение белка, на основе которого образуются примитивные костевидные балочки, сначала единичные, а затем в виде густой сети.
Четвертая фаза – образование и обызвествление костной мозоли. Окостевание мозоли происходит в основном за счет кальция крови, куда он поступает из всей костной системы, в т.ч. непосредственно из соседних с переломом участков кости.
Пятая фаза перестройка мозоли с замещением незрелых костных структур более зрелыми и адаптация к условиям нагрузок. Костная мозоль перестраивается соответственно функциональным требованиям, происходит рассасывание одних структур и создание и укрепление других. Перестройка окончательной мозоли продолжается месяцы и даже годы, что зависит от положения сращенных отломков, величины мозоли и соответствия оси конечности функциональным требованиям нагрузок на кость.
В различных литературных источниках указывается, что восстановление перелома кости может нарушаться на любом этапе формирования костной мозоли, при гематоме больших размеров, плохом стоянии обломков, остеопорозе, дефиците кальция в организме, что часто связано с неправильным образом жизни (курение, алкоголь, малоактивный образ жизни, малое время нахождения на солнце), неправильным питанием (недостаточное потребление продуктов, содержащих кальций и фосфор). Все эти факторы влияют на процессы консолидации и плотность костей. В связи с изложенным большой научный и практический интерес имеют работы направленные на изучение механизмов нормализации или ускорения процессов сращения костей, создание на этой основе лекарственных препаратов.
Целью нашей работы было исследование эффективности нового кальций содержащего остеопротектора на скорость формирования костной мозоли при переломах.
Материал и методы исследования
Для изучения были отобраны 300 пациентов (мужчин – 112, женщин – 188) в возрасте от 18 до 62 лет с наиболее часто встречающимися переломами – перелом дистального метаэпифиза лучевой кости и перелом наружной лодыжки голеностопного сустава.
Пациенты разделены на 3 группы:
1 группа (122 пациента) принимали «Остеомед» по 3 таблетки 2 раза в день;
2 группа (103 пациента) принимали «Кальций D3 Никомед» (по 1 таблетке 2 раза в день);
3 группа (75 пациентов) не принимали препараты кальция.
Всем проводился рентгенологический контроль до наложения гипса и через 3 недели после снятия гипса. Все пациенты получали продукты с высоким содержанием кальция. Для исследования были выбраны средние сроки иммобилизиции переломов – 4 недели.
– у пациентов не принимавших препараты кальция образования костной мозоли не наблюдалось (образование костной мозоли прослеживалась только на 5 неделе);
– у пациентов принимающих «CaD3 Никомед» отмечалась слабая консолидация, костная мозоль не прослеживалась, образование костной мозоли прослеживалась только на 4–5 неделе иммобилизации);
– у пациентов принимавших «Остеомед» на рентгенограммах отмечалась костная мозоль у большинства пациентов.
Эти результаты говорят о том, что пациенты принимающие «Остеомед», могли через 3 недели после травмы приступить к реабилитации и через месяц после травмы приступить к работе.
Пациенты принимавшие «CaD3 Никомед» могли приступить к реабилитации только через 4 недели после травмы и приступить к работе через 1,5 месяца.
Пациенты, не принимающие препараты кальция, приступили к реабилитации только через 1,5 месяца, приступить к работе через 2 месяца после травмы.
На основании изложенного можно сделать вывод, что применение у пациентов препарата «Остеомед» при переломах способствует уменьшению сроков иммобилизации. Это позволяет проводить раньше реабилитацию при переломах, т.е. раньше реабилитироваться и приступить к работе, что, вне всякого сомнения, имеет важное народнохозяйственное значение.

Когда приходит время заживления сломанной кости, наше тело, как правило, знает что делать. Но в некоторых случаях переломы срастаются очень медленно или вообще не демонстрируют признаков срастания в течение определенного времени. Тем не менее процесс срастания кости после перелома можно ускорить, следуя определенным рекомендациям.
Процесс срастания сломанной кости
Перед тем, как перейти к рекомендациям, давайте рассмотрим процесс восстановления сломанной кости.
1 этап: воспаление
Когда кость ломается, организм шлет белые кровяные тельца к зоне перелома с тем, чтобы они удалили из крови инородные вещества, образовавшиеся при переломе. Это вызывает воспаление, которое стимулирует рост новых кровяных клеток и является первым этапом восстановления.
2 этап: мягкая мозоль
Следующим этапом Ваше тело создает мозоль вокруг перелома, чтобы зацементировать сломанную кость. Эта мозоль является всего лишь фиброзной тканью и со временем грубеет.
3 этап: жесткая мозоль
Постепенно организм замещает мягкую мозоль на жесткую, соединяющую фрагменты кости более прочно. Эту жесткую мозоль, создающую своеобразную шишку на месте перелома, можно увидеть на рентгеновских снимках через несколько недель после перелома.
4 этап: ремоделирование
Последним этапом процесса восстановления кости является ремоделирование, когда организм замещает связующую мозоль новой, более компактной костью. Ремоделирование делает кости крепче, при этом улучшается циркуляция крови в костной ткани.
При переломе кости врачи предпринимают определенные действия, направленные достижение правильного и быстрого восстановления поврежденных тканей:
- Устанавливание кости в правильном положении и обездвиживание перелома. Если необходимо, врач передвинет смещенные сегменты кости обратно на место, после чего кость будет обездвижена с помощью гипса или брейса.
- Операция. В некоторых случаях пациентам необходима операция, чтобы установить на место отломки кости и стабилизировать перелом – процесс, при котором могут быть использованы металлические пластины, шурупы или гвозди. Если перелом не показывает признаков сращивания, необходимо дополнительное воздействие. Иногда врачи предпочитают сделать дополнительную операцию. С появлением аппарата Экзоген у повторной операции появилась альтернатива, позволяющая ускорить срастание кости даже при несрастающихся переломах.
- Стимулирование роста костной ткани. Чтобы помочь перелому срастись, можно использовать устройство Экзоген – единственный стимулятор, использующий ультразвуковые волны для стимуляции естественных процессов восстановления организма, активируя рост костной ткани.
- Для ускорения обмена веществ и, соответственно, восстановления травмированных тканей могут применяться физиотерапевтические аппараты. Например, перелом является показанием к применению аппаратов лазертерапии МИЛТА или РИКТА.
Реабилитация после перелома. Перелом предполагает длительную фиксацию кости с тем, чтобы дать возможность тканям правильно срастись. Отрицательным эффектом от длительной иммобилизации может быть потеря подвижности сустава, иными словами –возникновение контрактуры. Одной из причиной является то, что травмированные ткани восстанавливаются в фиксированном положении, что в дальнейшем не позволяет суставу полноценно сгибаться.
Врачи рекомендуют активно разрабатывать сустав после снятия гипса или фиксирующего ортеза с помощью специальных упражнений или аппаратов механотерапии Артромот или Кинетек, которые самостоятельно сгибают сустав и постепенно растягивают мягкие ткани. Если сустав был в зафиксированном положении длительное время (более 1-2 месяцев), механотерапию дополняют мануальной или аппаратной техникой, направленными на усиленной сгибание сустава, сопровождающееся микроразрывами тканей. В дальнейшем важно, чтобы ткани, подвергшиеся микроразрывам, восстанавливались в движении.
Помимо разработки подвижности сустава важно вернуть тонус мышцам с помощью специальных упражнений или методом миостимуляции
Рекомендации для пациентов, желающих ускорить срастание костей и восстановление организма после перелома:
- Избегайте курения и употребления продуктов табака, которые замедляют процесс срастания кости
- Ваше питание должно быть сбалансированным и содержать необходимые питательные элементы, такие как белок, витамины и микроэлементы. Это даст организму энергию и строительный материал для восстановления поврежденной кости
- Питание содержать большое количество кальция, необходимого для строительства костной ткани.
- Прием болеутоляющих препаратов должен быть только по назначению врача, так как некоторые противовоспалительные препараты могут подавлять процесс срастания кости.
- Для успешного восстановления необходимо много отдыхать, так как организм тратит много сил на выздоровление и должен восстанавливаться
Статья предназначена исключительно для информирования о заболевании и о тактике его лечения и реабилитации. Обязательно проконсультируйтесь с врачем относительно методов лечения и реабилитации применительно к Вашей ситуации.

Кальций является одним из самых важных элементов для костей. Он не просто обеспечивает прочность костной ткани, но и формирует резерв, из которого этот элемент поступает в кровь. За счет этого в организме поддерживается постоянный уровень кальция. На этот показатель значительно влияет и другой элемент — витамин D. Он отвечает за всасывание кальция из пищи, выведение его почками, а также может влиять на структуру костей. Именно поэтому недостаток кальция и витамина D приводит к снижению плотности и прочности костной ткани, что приводит к появлению различных проблем со здоровьем.
Одна из таких проблем — остеопороз. При этом заболевании снижается плотность костной ткани и существенно возрастает риск переломов. Кальций также играет важную роль при заживлении переломов. Поэтому дополнительное поступление обоих элементов может нормализовать и даже ускорить этот процесс. 1
Как заживают переломы
Как правило, переломы заживают без серьезных осложнений. Однако при наличии факторов риска этот процесс может нарушаться. К таковым относятся:
Именно поэтому примерно около 10% переломов заживают с различными нарушениями.
В целом процесс заживления протекает в определенной последовательности. Сначала в месте повреждения кости развивается воспалительная реакция. После ее завершения запускаются процессы окостенения, которые приводят к образованию костной мозоли. Новая кость сначала относительно мягкая и со временем она постепенно укрепляется. На данном этапе нужно обеспечить достаточное поступление кальция в организм. В противном случае процесс образования костной мозоли может замедлиться. 1
Какие препараты кальция можно принимать при переломах?
Рацион современных людей, особенно в пожилом возрасте, не всегда содержит достаточное количество кальция. Этот факт подтвержден исследованиями, которые проводились в Европе и США. Аналогичные данные получены и в России. В некоторых регионах страны до 70% людей старше 50 лет не получают достаточное количество кальция с пищей.

С дефицитом витамина D ситуация обстоит не лучше. Поэтому при назначении препаратов предпочтение отдается комбинированным формам, которые содержат в своем составе и кальций, и витамин D. Такое сочетание позволяет решить следующие задачи:
Читайте также:

