Что означает черное пятно на голове
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.
Черная пьедра – это дерматологическое заболевание волос грибковой природы, в основном характерное для тропических стран с теплым и влажным климатом. Это состояние проявляется появлением на волосах головы (реже – бороды или усов) малозаметных узелков черного цвета размером 1-2 миллиметра каменистой плотности, в дальнейшем – ломкостью волос и алопецией. Диагностика черной пьедры производится путем осмотра волос, микроскопии узелков, посева соскобов на специальные среды для идентификации возбудителя. Для лечения применяют как физические методики (сбривание волос), так и обработку волосяного покрова специальными веществами, губительными для грибка.
МКБ-10
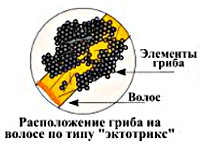
Общие сведения
Черная пьедра – антропонозный микоз, поражающий кутикулу волос головы, бороды и усов, распространенный в регионах с теплым климатом. Впервые это состояние было описано в 1878 году, в дальнейшем выяснилось, что заболевание распространено практически по всему тропическому поясу – в странах Южной Америки, Африки и Юго-Восточной Азии. Среди заболевших черной пьедрой преобладают женщины в возрасте от 25 до 40 лет, у мужчин и детей эта патология встречается крайне редко.
В основном заболевание передается от человека к человеку, но наличие возбудителя в почве и воде стоячих водоемов дает основания предполагать и иные способы заражения. Косвенно возможность других путей передачи доказывает также факт более частого развития черной пьедры у пловцов и рыбаков – некоторые виды водорослей пресноводных озер содержат на себе большое количество грибка-возбудителя. Немаловажную роль в распространении заболевания играет уровень гигиены населения и культурные особенности некоторых народов. Так, обычаи плотно заплетать волосы, втирать в них растительные масла или носить тесные головные уборы способствуют более тяжелому течению черной пьедры.

Причины
Возбудителем черной пьедры является микроскопический плесневой грибок Piedraia hortae, обладающий способностью развиваться как на поверхности, так и в толще волосяного стержня. Замечена корреляция между вероятностью заражения, выраженностью симптомов патологии и уровнем иммунитета человека – при значительном ослаблении защитных сил организма возможен перенос инфекции на кожу и даже внутренние органы. Однако чаще всего возбудитель черной пьедры поражает исключительно волосы.
Факторы риска
Несоблюдение правил личной гигиены (редкое мытье головы) облегчает заражение и способствует более выраженному развитию возбудителя черной пьедры. Кроме того, это состояние чаще развивается у ослабленных лиц, больных сахарным диабетом, различными вариантами иммунодефицита, онкологическими заболеваниями. Из-за этого при наличии черной пьедры дерматолог часто рекомендует общее обследование для выявления возможных скрытых патологий.
Патогенез
После заражения грибок начинает развиваться в кутикуле волосяного стержня, проявляя тенденцию к росту по ходу волоса. Через некоторое время Piedraia hortae формирует споры – их плотно упакованные группы визуально определяются как узелки на поверхности стержня. Поражение кожи при черной пьедре встречается крайне редко и обычно наблюдается у лиц с иммунодефицитом, ногти данный грибок не поражает никогда.
Симптомы черной пьедры
Замечено, что чаще всего грибок поражает прямые волосы, тогда как у лиц с волнистым или курчавым волосяным покровом патология встречается намного реже. Первое время после заражения черная пьедра ничем себя не проявляет – никаких субъективных симптомов (зуда, раздражения) у этого заболевания нет, а отдельные узелки на волосках часто остаются незамеченными. По мере прогрессирования грибкового поражения таких узелков становится все больше.
Визуально они обычно плохо заметны (особенно при черном цвете волос), но могут определяться на ощупь при пропускании волосков между пальцами. В некоторых случаях отдельные «пакеты» спор могут сливаться между собой, формируя своеобразную муфту. Узелки при черной пьедре очень плотные, что отражено в названии заболевания («пьедра» – камень), при их большом количестве в случае расчесывания волос может раздаваться похрустывание, иногда металлического характера.
При обычном течении заболевания мицелий и споры грибка не проникают вглубь волосяного стержня, поэтому нарушений его структуры и роста не происходит. В запущенных случаях черной пьедры постепенно нарастают признаки повышенной ломкости волос. Если не соблюдаются правила личной гигиены и (особенно) волосы завязываются плотным пучком, возможно слипание узелков с разных волосков между собой. Это приводит к развитию характерного симптома черной пьедры – «колумбийского колтуна». Так называют пучок слипшихся из-за микоза волос, внешне похожий на сноп пшеницы или ячменя. В далеко запущенных случаях черной пьедры возникает алопеция. Заболевание имеет хронический характер и может длиться на протяжении многих месяцев и даже лет.
Диагностика
Обычно определение черной пьедры в клинической дерматологии не представляет особых сложностей по причине специфических симптомов заболевания. Однако в умеренных широтах часто возникают затруднения из-за слабой осведомленности врачей о данной патологии по причине ее редкости в этом климате. Важным диагностическим критерием черной пьедры в таком случае будет наличие в анамнезе больного недавней поездки в тропические страны. Реже заражение происходит без выезда, от другого человека, недавно приехавшего из путешествия.
- Объективные данные. При осмотре волос выявляются очень плотные черные узелки размером 1-2 миллиметра. При сгибании пораженного волоска может раздаваться хруст, обусловленный разрушением структуры грибка.
- Лабораторные исследования. В спорных случаях для подтверждения диагноза черной пьедры прибегают к микроскопическим и микологическим исследованиям. При рассмотрении пораженных волосков или соскобов с них под микроскопом выявляют грибок с широким мицелием, из которого образуются плотные, как правило, прямоугольные артроспоры. Для диагностики черной пьедры также применяется посев на среду Сабуро – при наличии на волосах Piedraia hortae на питательной среде образуются черные или серые колонии округлой формы.
Дифференциальную диагностику производят с педикулезом и ложной пьедрой – контагиозным трихологическим заболеванием бактериального генеза.
Лечение черной пьедры
Наиболее простой и самый эффективный подход к лечению черной пьедры – полное удаление (сбривание) волосяного покрова. Так как Piedraia hortae в подавляющем большинстве случаев поражает исключительно волосяные стержни, после такой процедуры возбудитель устраняется, и выросшие волосы оказываются здоровыми. Однако такой метод лечения черной пьедры одобряют далеко не все пациенты, особенно если учесть, что заболевание в основном поражает молодых женщин, не желающих бриться наголо.
При отказе от удаления волос используют различные противогрибковые средства – амиказол и его аналоги. Эффективно также мытье головы в растворе 0,1% растворе дихлорида ртути, вычесывание волос густой расческой с последующим промыванием шампунем или противогрибковыми растворами. Длительность лечения черной пьедры различается в зависимости от степени поражения волос, но обычно составляет не менее месяца.
Прогноз и профилактика
При правильном лечении или сбривании пораженного волосяного покрова прогноз черной пьедры благоприятный – больные полностью выздоравливают и восстанавливают нормальный вид волос. При отсутствии лечения, а также при наличии сопутствующих заболеваний (сахарного диабета, иммунодефицита, злокачественных опухолей) возможно развитие алопеции и грибкового поражения внутренних органов.
Для профилактики черной пьедры необходимо соблюдать правила личной гигиены (особенно – при поездках в тропические страны), избегать купания в водоемах со стоячей водой, не использовать чужие расчески, головные уборы, украшения для волос. Также нередки случаи заражения Piedraia hortae при применении местных «народных» средств для ухода за волосами, поэтому приобретать и использовать их не следует.
На сервисе СпросиВрача доступна консультация онколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Здравствуйте. Онколог вероятно хотел понаблюдать пока. Вероятно подозревал меланому. Поэтому попросил прийти через некоторое время, чтобы проверить есть рост или нет



Это как приобретённое родимое пятно. Со временем не исчезает, или исчезает , но очень редко. Ничего с ним делать не надо. Если хотите можете косметически удалить, но это удаление не входит в рамки ОМС. И удалять будете платно, но сначала нормальному хирургу или дерматологу нужна будет справка от онколога, что можно удалить.
Ольга, Вы думаете это точно не злокачественное? Я уже столько нахожусь в нервозном состоянии. Может есть какие то анализы.

Здравствуйте!
Не спешите выполнять биопсию, не переживайте! Это сосудистая звездочка, экстравазат (вследствие пропотевания кровяных телец). Понаблюдайте! Рассосется самостоятельно. Не обрабатывайте самостоятельно ни чем. Рекомендую Вам проконсультироваться у хирурга поликлиники по месту жительства. Здоровья Вам!


Добрый вечер, Алина. Похоже либо на невус, либо на расширенный сосудик. Ни одно, ни другое не злокачественно,не переживайте. Посетите онколога планово, как Вам назначено.

Не ударялись ?Не беспокоит? Совершенно не похоже на меланому кожи ! Пока вести наблюдение и не более!

Здравствуйте,Алина! Бывают такие невусы-называются голубые (Ядассона-Тиче).Свой необычный цвет пигментное родимое пятно получило из-за большого скопления в дерме клеток, вырабатывающих меланин. Поэтому, если посмотреть на фото невуса этого типа, можно отметить непривычный голубой, серый, синий и даже черный цвет.Людям с таким образованием можно не беспокоиться о неблагоприятном прогнозе,но не рекомендуется длительное пребывание на солнце, не стоит посещать солярий и стараться не допускать травмирования синей родинки,периодически посещать дерматолога для контрольных осмотров.

Токсоплазмоз на МРТ головного мозга
Магнитно-резонансная томография является безболезненным и информативным способом исследования головного мозга. Послойное МР-сканирование позволяет детально рассмотреть все участки органа, оценить их структуру. С помощью определенных последовательностей можно подробно изучить белое и серое вещество, сосуды, желудочковую систему.
МРТ считают эффективным методом выявления очаговых поражений мозга. К таковым относят ограниченные участки с нарушенной структурой внутри вещества органа. Подобные изменения часто сопровождаются масс-эффектом, отеком, деформацией окружающих областей. Очаги в головном мозге на МРТ выглядят как зоны изменения МР-сигнала. По специфическим признакам, локализации, размерам и степени влияния на окружающие структуры рентгенолог может сделать предположения о характере патологии. Пользуясь перечисленными сведениями, врач ставит диагноз, составляет для пациента прогноз и подбирает лечение.
Очаги на МРТ головного мозга: что значит?
Результатом магнитно-резонансной томографии является серия послойных снимков исследуемой области. На изображениях здоровые ткани выглядят как чередующиеся светлые и темные участки, что зависит от концентрации в них жидкости и применяемой импульсной последовательности. По срезам врач-рентгенолог оценивает:
- развитость и положение отдельных структур;
- соответствие интенсивности МР-сигнала норме;
- состояние извилин и борозд;
- размеры и строение желудочковой системы и подпаутинного пространства;
- параметры слуховых проходов, глазниц, придаточных синусов;
- структуру сосудистого русла;
- строение черепных нервов и церебральных оболочек;
- наличие признаков патологии (очаговые изменения, отек, воспаление, повреждения стенок артерий и вен).

Липома четверохолмной цистерны на МРТ (обведена кругом)
МРТ назначают, если у пациента наблюдаются неврологические отклонения, обусловленные поражением мозговой ткани. Симптомами могут быть:
- головные боли;
- нарушения координации движений;
- дисфункции органов слуха или зрения;
- нарушения концентрации внимания;
- расстройства памяти;
- проблемы со сном;
- психоэмоциональные расстройства;
- парезы/параличи конечностей и/или мышц лица;
- чувствительные нарушения;
- судороги и пр.
Магнитно-резонансная томография головы позволяет врачу точно определить локализацию очаговых изменений и выяснить природу плохого самочувствия у пациента. В ДЦ «Магнит» на вооружении специалистов новейшие аппараты для МР-сканирования, которые позволяют с высокой достоверностью провести исследование.
Виды очагов на МРТ головы
Цвет получаемого изображения нормальных мозговых структур и патологических изменений зависит от используемой программы. При сканировании в ангиорежиме, в том числе с применением контраста, на снимках появляется разветвленная сеть артерий и вен. Очаговые изменения бывают нескольких типов, по их характеристикам врач может предположить природу фокусов.
При патологии мозгового вещества нарушаются свойства пораженных фокусов, что проявляется резким изменением МР-сигнала по сравнению со здоровыми областями. Применение определенных последовательностей (диффузионно-взвешенных, FLAIR и пр.) или контрастирования позволяет более четко визуализировать локальные изменения. То есть, если рентгенолог видит на результатах МРТ единичный очаг, для более подробного его изучения будут применены разные режимы сканирования либо контрастирование.
При сравнении изменений со здоровыми участками мозга выделяют гипер-, гипо- и изоинтенсивные зоны (соответственно яркие, темные и такие же по своему цвету, как рядом расположенные структуры).

Абсцесс головного мозга на МРТ (указан стрелкой)
Гиперинтенсивные очаги
Выявление гиперинтенсивных, т.е. ярко выделяющихся на МР-сканах, очагов заставляет специалиста подозревать опухоль головного мозга, в том числе метастатического происхождения, гематому (в определенный момент от начала кровоизлияния), ишемию, отек, патологии сосудов (каверномы, артерио-венозные мальформации и пр.), абсцессы, обменные нарушения и т.п.

Опухоль головного мозга на МРТ (указана стрелкой)
Субкортикальные очаги
Поражение белого вещества головного мозга обычно характеризуют, как изменения подкорковых структур. Выявленные при МРТ субкортикальные очаги говорят о локализации повреждения сразу под корой. Если обнаруживают множественные юкстакортикальные зоны поражения, есть смысл подозревать демиелинизирующий процесс (например, рассеянный склероз). При указанной патологии деструктивные изменения происходят в различных участках белого вещества, в том числе прямо под корой головного мозга. Перивентрикулярные и лакунарные очаги обычно выявляют при ишемических процессах.
Очаги глиоза
При повреждении мозговой ткани включаются компенсаторные механизмы. Разрушенные клетки замещаются структурами глии. Последняя обеспечивает передачу нервных импульсов и участвует в метаболических процессах. За счет описываемых структур мозг восстанавливается после травм.
Выявление глиозных очагов указывает на предшествующее разрушение церебрального вещества вследствие:
- родовой травмы;
- гипоксических процессов;
- наследственных патологий;
- гипертонии;
- эпилепсии;
- энцефалита;
- интоксикации организма;
- склеротических изменений и др.
По количеству и размерам измененных участков можно судить о масштабах повреждения мозга. Динамическое наблюдение позволяет оценить скорость прогрессирования патологии. Однако изучая зоны глиоза нельзя точно установить причину разрушения нервных клеток.
Очаги демиелинизации
Некоторые заболевания нервной системы сопровождаются повреждением глиальной оболочки длинных отростков нейронов. В результате патологических изменений нарушается проведение импульсов. Подобное состояние сопровождается неврологической симптоматикой различной степени интенсивности. Демиелинизация нервных волокон может быть вызвана:
- мультифокальной лейкоэнцефалопатией;
- рассеянным склерозом;
- диссимулирующим энцефаломиелитом;
- болезнью Марбурга, Девика и многими другими.
Обычно очаги демиелинизации выглядят как множественные мелкие участки гиперинтенсивного МР-сигнала, расположенные в одном или нескольких отделах головного мозга. По степени их распространенности, давности и одновременности возникновения врач судит о масштабах развития заболевания.

Очаг демиелинизации на МРТ
Очаг сосудистого генеза
Недостаточность мозгового кровообращения являются причиной ишемии церебрального вещества, что ведет к изменению структуры и потере функций последнего. Ранняя диагностика сосудистых патологий способна предотвратить инсульт. Очаговые изменения дисциркуляторного происхождения обнаруживают у большинства пациентов старше 50 лет. В последующем такие зоны могут стать причиной дистрофических процессов в мозговой ткани.

Лакунарный инфаркт головного мозга на МРТ (указан стрелкой)
Заподозрить нарушения церебрального кровообращения можно по очаговым изменениям периваскулярных пространств Вирхова-Робина. Последние представляет собой небольшие полости вокруг мозговых сосудов, заполненные жидкостью, через которые осуществляется трофика тканей и иммунорегулирующие процессы (гематоэнцефалический барьер). Появление гиперинтенсивного МР-сигнала указывает на расширение периваскулярных пространств, поскольку в норме они не видны.
Иногда при МРТ мозга обнаруживаются множественные очаги в лобной доле или в глубоких отделах полушарий, что может указывать на поражение церебральных сосудов. Ситуацию часто проясняет МР-сканирование в ангиорежиме.

Очаги ишемии на МРТ
Очаги ишемии
Нарушения мозгового кровообращения приводят к кислородному голоданию тканей, что может спровоцировать их некроз (инфаркт). Ишемические очаги при Т2 взвешенных последовательностях выглядят как зоны с умеренно гиперинтенсивным сигналом неправильной формы. На более поздних сроках при проведении в Т2 ВИ или FLAIR режиме МРТ единичный очаг приобретает вид светлого пятна, что указывает на усугубление деструктивных процессов.
Что означают белые и черные пятна на снимках МРТ?
Зоны измененного МР-сигнала могут означать:
- ишемию тканей;
- отек;
- некроз;
- гнойное расплавление;
- опухолевую трансформацию;
- метастатическое поражение;
- глиоз;
- демиелинизацию;
- дегенерацию и др.
Врач-рентгенолог описывает интенсивность сигнала, размеры и локализацию очага. С учетом полученных сведений, жалоб пациента и данных предыдущих обследований специалист может предположить природу патологических изменений.

Острый рассеянный энцефаломиелит на МРТ
Причины возникновения очагов на МРТ головного мозга
Если при МРТ головного мозга выявлены очаги, их расценивают как симптомы патологии органа. Зоны гипер- или гипоинтенсивного МР-сигнала свидетельствуют о нарушении структуры определенного участка церебрального вещества. Очаговые изменения могут быть единичными или множественными, крупными, мелкими, диффузными и т.п.. Подобное наблюдается при:
-
;
- ангиопатии; ;
- хронической недостаточности мозгового кровообращения;
- рассеянном склерозе или иных демиелинизирующих заболеваниях; , Пика, Паркинсона и т.п.;
- энцефаломиелите и других заболеваниях.
Очаговые изменения могут быть результатом некроза, гнойных процессов, ишемии, воспаления тканей, разрушения нервных волокон и т.п. Фокальная патология на МР-сканах почти всегда свидетельствует о развитии серьезного заболевания, а в некоторых случаях указывает на опасность для жизни больного.

МРТ головного мозга

МРТ «Повышение давления»

Показания к МРТ головного мозга

МРТ недорого

МРТ головы цены в СПб

МРТ с пластиной в голове
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиперпигментация кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
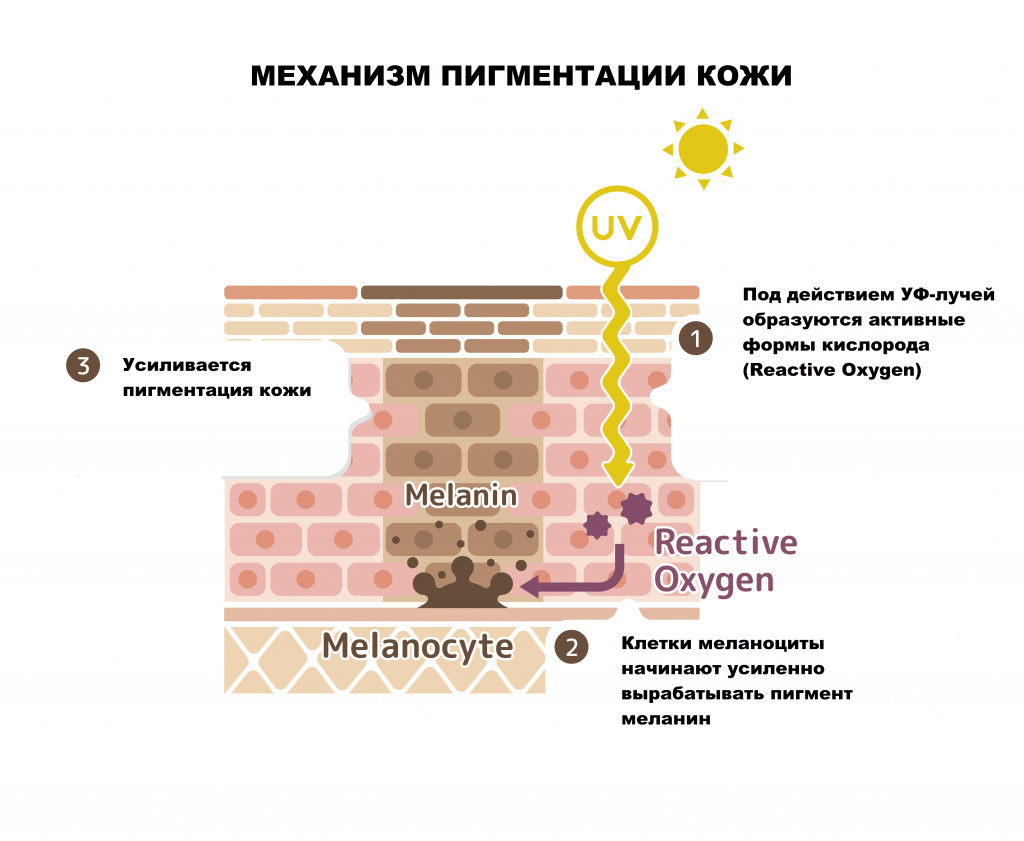
Гиперпигментация кожи – это различное по локализации, форме и размеру избыточное отложение пигмента меланина, приводящее к изменению цвета кожных покровов различной интенсивности.
Поверхностный слой кожи (эпидермис) представляет собой многослойный (пять слоев) эпителий. Наибольшее количество меланоцитов, главная функция которых - продукция меланина, находятся в базальном слое кожи (базальной мембране)
Формирование пигментных пятен во многом зависит от состояния базальной мембраны.

Разновидности гиперпигментации кожи
По механизму возникновения различают следующие виды гиперпигментации кожи:
- меланоцитарные – пигментация возникает за счет увеличения числа клеток меланоцитов;
- меланиновые – пигментация вызвана увеличением выработки и накопления меланина или снижением скорости обновления рогового слоя эпидермиса.
Возможные причины гиперпигментации кожи
Ученые выделяют несколько основных причин гиперпигментации кожи:
- генетическая предрасположенность;
- воздействие ультрафиолета (изолированно или в комбинации с другими причинами);
- ожоги (термические, химические, электрические);
- воспалительные процессы;
- инфекционные заболевания, в том числе паразитарные;
- эндокринные нарушения;
- метаболические нарушения;
- использование веществ растительного происхождения и лекарственных препаратов с фотосенсибилизирующим действием
Привычные для людей веснушки (эфелиды) являются ярким примером реализованной генетической предрасположенности, в основе которой лежит увеличение образования меланина.
При каких заболеваниях возникает гиперпигментации кожи
В группу меланоцитарных пигментаций входят различного вида лентиго.
Простое лентиго возникает в любом возрасте как одиночное (или множественное) образование размером до 5 мм, коричневого цвета. С течением времени не меняется.
При пигментной ксеродерме лентиго возникает в возрасте до 2 лет на участках кожи, подверженных воздействию солнца (на лице, шее, тыльной стороне кистей рук), затем распространяется по телу. Часто сочетается с кератозом – утолщением и шелушением кожи.
Солнечное лентиго появляется, как правило, после 40 лет на участках кожи, ранее подвергавшихся солнечным ожогам. Выглядит как пятна размером от 1 до 3 см, их цвет может варьироваться от светло-желтого до темно-коричневого.

Сетчатое лентиго напоминает черную кляксу и считается разновидностью солнечного лентиго. Чаще всего встречается у лиц с I и II фототипами кожи, у которых были в анамнезе сильные солнечные ожоги с образованием пузырей.
Реже встречаются другие виды лентиго, возникающие изолированно под воздействием ламп соляриев, лекарственной терапии (ПУВА-лентиго) или в составе синдромов с поражением других внутренних органов (например, при синдроме Пейтца–Егерса лентиго слизистой оболочки ротовой полости сочетается с полипами кишечника).
Гиперпигментация кожи может возникать при гормональном дисбалансе.
Например, во время беременности повышается уровень эстрогенов, и на фоне воздействия ультрафиолета может сформироваться хлоазма – округлые пятна разного размера и цвета на лице.
На поздних сроках беременности могут потемнеть имеющиеся родинки, веснушки, соски и ареолы грудных желез, белая линия живота, кожа вокруг пупка. Нередко хлоазма наблюдается у женщин, принимающих гормональные контрацептивы, а также с воспалительными или опухолевыми патологиями яичников. Редко хлоазма регистрируется у мужчин - как правило, у них обнаруживают повышенный уровень лютеинизирующего гормона и сниженный уровень тестостерона.
Гиперпигментация кожи по всему телу с более темными участками, открытыми для солнечных лучей, наблюдается при первичной или вторичной хронической недостаточности надпочечников (болезнь или синдром Аддисона) из-за низкого уровня гормона кортизола.
В результате избыточной функции щитовидной железы (тиреотоксикоза) возникает вторичная недостаточность коры надпочечников, при этом пигментация может быть диффузной или ограниченной в виде хлоазмы.
При заболеваниях, сопровождающихся крайней степенью истощения (кахексией), кожа шеи, живота, половых органов окрашивается в грязно-коричневый цвет.
Пигмент может накопиться в местах термического, химического или электрического ожога, травм с повреждением кожных покровов. Пигмент часто остается после разрешившихся фурункулов, карбункулов, крапивницы, красного плоского лишая, псориаза, а также после чесотки и педикулеза.
При меланозе Риля на тыльной стороне кистей и предплечья появляется синевато-коричневая сетчатая пигментация, то же происходит при контакте с синтетической одеждой, резиновыми изделиями или углеводородом, подкрепленном воздействием ультрафиолета.
Некоторые растения (бобовые, инжир, петрушка, цитрусовые) содержат фотосенсибилизирующие вещества – псоралены.
Присутствуя в пище, они увеличивают фоточувствительность кожи. Такие растения могут входить в состав косметических средств, - если нанести их на кожу, а затем выйти на солнце, то на месте нанесения возникнет гиперпигментация. Фотосенсибилизирующим действие обладают и некоторые лекарства: сульфаниламиды, тетрациклины, нейролептики и др. Прием цитостатиков замедляет скорость обновления эпидермиса, поэтому пигмент выводится медленнее.
К каким врачам обращаться при гиперпигментации
При возникновении гиперпигментации следует обратиться к врачу-дерматологу. Если в результате обследования выявятся патологии внутренних органов, может потребоваться консультация эндокринолога, терапевта, гинеколога, уролога и других специалистов, а если есть риск озлокачествления процесса – врача-онколога.
Диагностика и обследования при гиперпигментации кожи
Диагностика гиперпигментаций проводится на основании данных клинического осмотра и опроса пациента.
При необходимости врач может удалить пигментированное образование (например, сетчатое лентиго) с последующим гистологическим исследованием для подтверждения его доброкачественности.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Читайте также:

