Что может быть если вокруг соска шелушится и чешется
Обновлено: 26.04.2024
Гинекомастия — это доброкачественное новообразование молочной железы у мужчин. Также может возникать у женщин. Гинекомастия может охватывать не только одну, но и обе стороны. Она отличается от псевдогинекомастии (липомастии), вызванной избыточным весом из-за повышенного производства жировой ткани в области груди.
Гинекомастия не всегда является патологией. Она может возникать естественным путем на определенных этапах жизни у мальчиков или мужчин.
Гинекомастия – что это?
Гинекомастия – увеличение мужской груди по патологическим или естественным причинам до 2 см в диаметре и более.
В этом процессе растет железистая ткань, которая, как и у девочек-подростков, проходит различные стадии развития за счет увеличения уровня гормона эстрогена или дефицита андрогенов.
Врачи различают разные формы гинекомастии в зависимости от их причин. Лечение зависит от того, является ли это физиологическим (новорожденные, половое созревание, старение) или патологическим процессом (лекарства, стероиды).
Во время обычных медицинских осмотров она обнаруживается у 36–57% мужчин.
Гинекомастия – симптомы
Она может возникать на одной или обеих сторонах грудной клетки. Гинекомастия на самом деле является симптомом, а не самостоятельным заболеванием. Причина должна быть найдена, чтобы назначить соответствующую терапию.
Гинекомастия может привести к появлению таких субъективных симптомов, как:
- чувство стеснения в груди;
- трудности с перемещением;
- особая чувствительность к прикосновению сосков.
Кроме того, гинекомастия может означать только увеличение размера одной или обеих молочных желез без каких-либо других неудобств. Также могут возникать молочные выделения, увеличение диаметра ареолы сосков.
Гинекомастия в период полового созревания может стать большой психологической травмой.
Гинекомастия – причины
В большинстве случаев основное заболевание, нормальные (физиологические) процессы в организме, лекарственные препараты или психоактивные вещества изменяют соотношение тестостерона (андрогенов) и эстрогенов в организме.
Нормальные уровни гормонов у молодых мужчин:
Нормальный уровень (нг / мл крови)
Когда дело доходит до гинекомастии, соотношение тестостерона и эстрогена намного выше. Ткань груди очень чувствительна к колебаниям мужского гормонального фона и может привести к ее росту.
Важно отделить физиологическую гинекомастию от псевдогинекомастии, потому что при этом заболевании в области груди накапливается жир из-за избыточного веса.
Гинекомастия у новорожденных
Примерно от 60 до 90% новорожденных мальчиков имеют немного увеличенную грудь в первые недели жизни. Однако это временное явление. Оно проходит через несколько недель или месяцев. Дети мужского пола контактируют с материнскими (женскими) гормонами во время беременности и в первые несколько недель жизни.
Эстроген проходит к ребенку через плаценту и грудное молоко. Печень ребенка не может эффективно расщеплять этот гормон в первые недели жизни. Поэтому сначала эстроген оказывает большое влияние на развитие ребенка, и может наблюдаться небольшое увеличение груди.
Мальчики, у которых симптомы сохраняются до второго года жизни, имеют повышенный риск развития пубертатной гинекомастии.
Пубертатная гинекомастия
В период полового созревания у некоторых мальчиков (от 48 до 64%) развивается гинекомастия. И в этом случае виноват измененный баланс половых гормонов. Во время серьезных гормональных изменений в период полового созревания доля женских половых гормонов увеличивается. Это часто односторонняя и асимметричная гинекомастия. Железы могут быть чувствительны к давлению. Симптомы отступают к 18 годам.
Если гинекомастия сохраняется после 18 лет, следует учитывать другую этиологию (различные вещества и пищевые добавки).
Пубертатная гинекомастия часто негативно влияет на самооценку ребенка.
Гинекомастия из-за старения
Встречается более чем у 50% мужчин старше 50 лет.
В пожилом возрасте доля жира в организме увеличивается, а выработка тестостерона снижается. В жировой ткани много фермента ароматазы. Он превращает тестостерон в эстроген. Вместе эти процессы могут стимулировать рост ткани молочной железы. Эта форма роста груди часто усугубляется ожирением.
Наследственная гинекомастия
У некоторых мужчин есть проблемы с производством или обработкой гормонов. Например, ферменты не могут образовывать определенные предварительные стадии мужского полового гормона. Бывает, что оба яичка, являющиеся основными продуцентами тестостерона, отсутствуют.
В таких случаях «мужчины с грудью» присутствуют в семейном анамнезе. Иногда отсутствуют участки ДНК или наблюдается дупликация (женской) Х-хромосомы (синдром Клайнфельтера).
Гинекомастия и хронические заболевания
Гормональный баланс организма может быть нарушен из-за болезни.
Печень, отвечающая за расщепление гормонов, особенно эстрогена, играет здесь особенно важную роль.
При циррозе печени наблюдается избыток женских гормонов, также возникает гинекомастия. Причина гинекомастии при этом заболевании печени неясна и, вероятно, многофакторна.
Почки также могут вызвать гинекомастию. В случае почечной недостаточности нарушение фильтрации также влияет на гормональный баланс или снижение секреции тестостерона. Гемодиализ приводит к частичному снятию гинекомастии, вызванной неправильным питанием.
При эндокринных нарушениях, в частности, гипертиреозе (чрезмерная секреция гормонов щитовидной железы), стимулирующем выработку избыточного эстрогена, может произойти увеличение груди.
При тяжелом недоедании, таком как при анорексии, резко падает уровень тестостерона и печень перестает нормально функционировать. Если после такой фазы голода человек перейдет на обычную диету, то уровень гормонов еще какое-то время будет нарушен, что может привести к гинекомастии. Однако в течение года-двух организм приходит в норму.
Потеря одного или обоих яичек также может изменить соотношение тестостерон – эстроген и привести к гинекомастии.
Гинекомастия и рак
Некоторые опухоли сами по себе производят определенное количество функциональных гормонов, поэтому чрезмерное количество гормонов циркулирует по телу. Иногда это половые гормоны или вещества, которые встречаются только во время беременности. В результате может произойти рост груди и гинекомастия.
Рак груди также может возникать у мужчин. Он встречается реже, чем у женщин, поэтому часто распознается поздно. Гинекомастия, вызванная опухолью, характеризуется возникновением острой и односторонней боли и чувства напряжения.
Гинекомастия – таблетки, психоактивные вещества, косметика
Очень частой причиной гинекомастии является внешнее поступление гормонов или веществ, влияющих на гормональный баланс. Кроме того, некоторые сердечные препараты, антибиотики или антидепрессанты изменяют соотношение гормонов.
Если врач осматривает пациента с гинекомастией, он должен изучить возможное злоупотребление психоактивными веществами (марихуана, героин), потому что оба при длительном употреблении приводят к гинекомастии. Даже обильное и продолжительное употребление алкоголя может стать причиной гормонального нарушения и гинекомастии.
Гинекомастия – диагностика
Самым важным инструментом врача при гинекомастии является собеседование с пациентом. Гинекомастия чаще всего возникает при приеме лекарств или психоактивных веществ. С другой стороны, это может быть естественный процесс во время полового созревания. Таким образом, у мальчиков младше 15 лет дополнительная диагностика обычно не требуется.
Важным этапом диагностики является пальпация – метод исследования путем прикосновения к части тела. Таким образом, врач может отличить железистую ткань от простой жировой ткани и оценить, есть ли аномальный рост ткани молочной железы.
Ее следует отличать от псевдогинекомастии, которая имеет более мягкую консистенцию и встречается у мужчин с избыточным весом.
Обследование лучше всего проводить в положении лежа на спине, скрестив руки под головой. У пациентов с гинекомастией пальпируется мягкая эластичная ткань, сгруппированная по консистенции, расположенная концентрически вокруг ареолы.
Бывает, что врачи назначают дополнительное ультразвуковое обследование. Оно важно для понимания и оценки участков производства гормонов.
Кроме того, врач может назначить анализы:
- крови;
- на показатели печени и почек;
- на уровни гормонов эстрогена и тестостерона и продуктов их распада.
Рентген грудной клетки или компьютерная томография также могут быть полезны при определенных типах гинекомастии или при подозрении на опухоль. Односторонняя гинекомастия с твердыми тканями увеличивает подозрение на рак груди, поэтому маммография необходима.
Хромосомный анализ может доказать генетическое заболевание.
Однако из-за стоимости этот тест выполняется только в том случае, если есть дополнительные доказательства в поддержку генетики.
Гинекомастия – лечение
- изменив диету;
- за счет удаления скрытых внешних источников эстрогена, например, некоторых лекарств;
- эстрогеновой блокадой или заместительной терапией тестостероном — эффективны только в течение первых нескольких месяцев.
Если это вызвано лекарствами, по возможности их применение следует прекратить.
Гинекомастия – хирургия
Операция проводится под местной или общей анестезией. Решение принимают пациент и анестезиолог. Объем и ожидаемая продолжительность процедуры также играют важную роль. Операция длится час-полтора, но пациент должен, в зависимости от вида анестезии, явиться в больницу накануне.
Хирургия гинекомастии обычно выполняется пластическим хирургом. Это небольшой разрез в области сосков.
Во время операции по гинекомастии удаляются железистая и жировая ткань, но могут возникнуть рецидивы:
- сенсорные нарушения в области груди;
- часть соска может отмереть;
- соски могут воспалиться;
- возникновение асимметрии груди.
Поэтому следует хорошо продумать вопрос об операции.
Гинекомастия – нет естественного лекарства
Природные средства могут вылечить только причины гинекомастии, но не саму ее. После излечения основного заболевания, то есть причины, увеличенная грудь все еще остается, поэтому требуется операция.
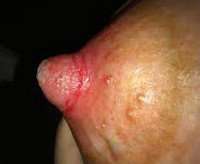
Воспаление соска – это инфекционный процесс бактериальной, грибковой или вирусной природы, возникающий в области сосково-ареолярного комплекса. Основные признаки: боль и уплотнение в соске, гиперемия кожи околососковой области, появлений жидких выделений (гнойных, сукровичных или кровянистых) из молочных желез. Диагноз устанавливается на основании жалоб, данных физикального осмотра, лабораторных и инструментальных методов (дуктография, УЗИ и рентгенография молочных желез). Лечение консервативное с назначением антибиотиков и обработкой очага воспаления противовоспалительными мазями.
Общие сведения
Воспаление соска (телит) редко протекает изолированно, обычно сочетается с ареолитом (воспалением ареолы) или маститом. Статистические данные о распространенности патологии неизвестны. Телит чаще наблюдается у женщин, кормящих грудью, однако не исключается его развитие у мужчин, новорожденных и нелактирующих женщин. Как правило, инфекция соска присоединяется вторично, на фоне другой патологии грудных желез, гормональных или иммунных нарушений. Возникновение воспалительного процесса возможно в одном или обоих сосках. Актуальность проблемы в маммологии связана с тем, что за телитом может скрываться онкологическое заболевание – рак Педжета.

Причины воспаления соска
Заболевание вызывает патогенная микрофлора, которая проникает в структуры соска через дефект эпителия или с током крови из хронических очагов инфекции в организме. Чаще сосок инфицируется золотистым стафилококком и стрептококком агалактия, реже - вирусом герпеса, грибами рода Кандида и другими возбудителями. К факторам, активизирующим размножение патогенных микроорганизмов, относятся:
- Лактостаз. Застой молока провоцирует размножение условно-патогенных бактерий, что вызывает воспаление в молочных ходах. Бактерии по протокам проникают в сосок и обуславливают развитие воспаления. Лактостазу способствуют плоские или втянутые соски, при наличии которых возникают трудности с кормлением грудью, и ее неполноценное опорожнение.
- Трещины соска. Часто диагностируются у женщин в послеродовом периоде и у пациентов с повышенной сухостью кожи. Изъязвление трещин приводит к присоединению вторичной инфекции и воспалению соска.
- Экзема соска, аллергический дерматит. Сопровождаются папулезной (при дерматите) или везикулезно-эритематозной (при экземе) сыпью и интенсивным зудом. Расчесывание высыпаний вызывает образование ссадин, мокнущих эрозий, которые инфицируются и воспаляются.
- Внутрипротоковая патология. При развитии внутрипротоковой папилломы или расширении молочных ходов из соска появляются выделения различного характера (со слизью или с прожилками крови). Выделения служат питательной средой для бактерий, что активизирует их размножение.
- Травма молочной железы. Травмирование груди сопровождается формированием гематомы и последующим ее нагноением с проникновением инфекции в ткани соска. Также воспалению соска способствуют его микротравмы (укусы насекомых, царапины).
У женщин к развитию болезни предрасполагают доброкачественные опухоли груди, гипотиреоз, наличие воспалительных очагов в организме, ослабленный иммунитет (перенесенные инфекционные заболевания, переохлаждение, стрессы). У мужчин телит и ареолит нередко сопровождают гинекомастию, появлению которой способствуют гормональные нарушения, прием анаболических препаратов, ожирение и сахарный диабет.
Патогенез
Внедрение патогенной микрофлоры в сосок может происходить двумя путями: через поврежденный эпителий – экзогенно и из очагов хронической инфекции – эндогенно. Микроорганизмы проникают в межклеточные щели, лимфатические сосуды и далее распространяются с током лимфы в глубжележащие ткани: гладкомышечные слои, млечные протоки, сальные и потовые железы. В ответ на распространение возбудителей организм реагирует местными и общими симптомами. Местная реакция заключается в изменении кровообращения в соске: сначала возникает артериальная гиперемия, позднее развивается венозный стаз, что ведет к образованию отека и тромбов, возникновению болей, местному повышению температуры, появлению сукровичных или гнойных выделений из соска. Образование секрета обусловлено экссудацией жидкости в межклеточное пространство эпителия млечных ходов за счет повышения проницаемости сосудистой стенки. Общая реакция организма проявляется симптомами интоксикации и зависит от вирулентности возбудителей, концентрации выделенных ими токсинов и продуктов распада тканей, выраженности иммунитета.
Симптомы воспаления соска
Интенсивность клинических проявлений заболевания может варьироваться в зависимости от этиологического фактора, порога болевой чувствительности и иммунитета. Пальпация молочной железы позволяет определить нагрубание соска или уплотнение в ареоле, болезненность сосково-ареолярной области, отечность железы. Кожа над очагом воспаления гиперемирована, из млечных протоков выделяется сукровичный, кровянистый или гнойный секрет. Боли при телите могут быть постоянными или возникать только при сдавливании соска. Секрет из соска также может выделяться непрерывно или только при его сжатии. Лактирующие женщины ощущают боль в процессе кормления ребенка, чрезмерную чувствительность и жжение соска. При герпетической природе заболевания, помимо перечисленных признаков, на ареоле возникают везикулы с прозрачным содержимым и интенсивный зуд.
Синдром интоксикации включает подъем температуры до фебрильных цифр, увеличение подмышечных, подключичных и шейных лимфоузлов, утомляемость, слабость и недомогание, потерю аппетита и другие признаки. При ареолите воспалительный процесс развивается в железах Монтгомери, что проявляется отечностью одного или нескольких бугорков, их болезненностью и выделением коричневатого или бесцветного секрета.
Осложнения
Несвоевременное обращение к врачу ведет к возникновению осложнений. Инфекционный процесс может распространиться вглубь молочной железы, что вызывает мастит, флегмону, в запущенных случаях - гангрену груди. При грибковой природе телита грудной ребенок может инфицироваться кандидами с развитием молочницы ротовой полости. При продолжительном выделении секрета из соска, постоянном раздражении кожи не исключено возникновение злокачественного процесса. Гнойное воспаление ареолярно-сосковой области заканчивается формированием грубых рубцов, деформацией соска и в некоторых случаях всей молочной железы.
Диагностика
Диагностика воспаления соска не представляет сложностей и включает сбор жалоб пациента, изучение анамнеза (связь с грудным вскармливанием, наличие эндокринной патологии, заболеваний и травм молочных желез в прошлом и в настоящее время), осмотр, пальпацию груди и регионарных лимфоузлов. Для уточнения диагноза проводятся лабораторные и инструментальные методы обследования:
- Анализы крови. В клиническом анализе крови определяются признаки воспаления (лейкоцитоз с нейтрофильным сдвигом, увеличение СОЭ). Биохимический анализ подтверждает имеющиеся нарушения обмена веществ и воспаление (повышение ферментов печени, снижение общего белка, повышение сахара, появление С-реактивного белка).
- Исследование гормонов и онкомаркеров. С целью выявления эндокринной патологии назначается анализ крови на гормоны щитовидной железы, надпочечников, половые гормоны, пролактин. В случае подозрения на рак молочной железы исследуется кровь на онкомаркеры (СА 15–3, СА 27–29).
- Исследование выделений из соска. При бакпосеве секрета на питательные среды идентифицируется возбудитель и определяется его чувствительность к антибиотикам. Изучение цитограммы позволяет исключить онкологический процесс.
- Дуктография. Предполагает исследование молочных ходов с помощью введения контраста в их просвет. Помогает выявить новообразование (внутрипротоковую папиллому) или расширение ходов (эктазию млечных протоков).
- УЗИ молочных желез, маммография. Позволяют оценить распространенность воспалительного процесса и диагностировать начинающийся мастит. Взаимодополняют друг друга при исключении доброкачественных и злокачественных образований молочных желез.
С целью выявления патологии, способствующей возникновению телита, приглашаются смежные специалисты: эндокринолог, дерматолог. Воспаление соска следует дифференцировать с карциномой Педжета.
Лечение воспаления соска
В неосложненных случаях заболевания проводится местная консервативная терапия. Сосок и ареола обрабатываются антибактериальными мазями, в случае кандидозной природы воспаления - противогрибковыми мазями, а при герпетической инфекции - противовирусными. Выраженные симптомы интоксикации и гнойный процесс свидетельствуют о присоединении бактериальной инфекции и требуют перорального приема антибиотиков широкого спектра действия (пенициллины, цефалоспорины, тетрациклины).
Лактирующим женщинам при формировании гнойных очагов в сосково-ареолярной зоне и появлении гноя в молоке кормление грудью запрещается, но необходимо регулярное сцеживание. Для облегчения боли допускается прикладывание к воспалительному очагу холодного компресса, который не только снимает болевые ощущения, но и уменьшает признаки воспаления (отек, гиперемию), и прием НПВС. При формировании абсцесса выполняется его вскрытие и дренирование. На этапе заживления назначаются мази, ускоряющие регенерацию тканей.
Прогноз и профилактика
При ликвидации этиологических факторов, вызывающих воспаление соска, прогноз благоприятный. Профилактика заболевания при грудном вскармливании заключается в соблюдении правил ухода за молочными железами, предупреждении трещин сосков, правильном прикладывании ребенка к груди. Общая профилактика включает регулярное обследование у маммолога и устранение заболеваний, протекающих со стертой клинической картиной (внутрипротоковая папиллома, эктазия млечных ходов), исключение контактов с аллергенами, коррекцию эндокринных расстройств, здоровое питание, отказ от вредных привычек и укрепление защитных сил организма.
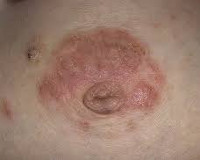
Экзема сосков — это аллергический дерматоз, проявляющийся эритематозно-везикулярной сыпью в области сосков и прилежащих к ним альвеол. Высыпания сопровождаются зудом, болезненными ощущениями, сухостью и шелушением кожи. При постановке диагноза используют данные осмотра, анализы для определения уровня иммуноглобулинов и гистамина, результаты микробиологического исследования соскоба соска. В процессе лечения применяют антигистаминные, противовоспалительные, седативные, иммунокорригирующие, антимикробные препараты в сочетании с физиотерапевтическими методиками и коррекцией диеты.
МКБ-10
Общие сведения
Обычно экзема сосков развивается как посттравматическое осложнение лактации у женщин, предрасположенных к реакциям аллергического типа. По данным исследований, более чем в половине случаев заболевание возникает на фоне активного размножения условно-патогенной флоры (стафилококков, кандидов и др.), накопление продуктов жизнедеятельности которой создает благоприятную среду для воспалительных и аллергических реакций. Поэтому большинство специалистов в сфере клинической маммологии и аллергологии считают этот вариант дерматоза одним из видов микробной экземы. Заболевание склонно к рецидированию.

Причины
Экзематозное поражение сосково-ареолярного комплекса у женщин обычно возникает в период грудного вскармливания на фоне травматизации кожи. Это вызвано сочетанием во время лактации трех ключевых моментов, способствующих появлению экземы, — локальной воспалительной реакции, наследственной предрасположенности и нейрогуморальных изменений. К предрасполагающим факторам относят:
- Травмы кожи при кормлении. В начале лактации, когда молока в молочных железах еще недостаточно, ребенок прилагает значительные усилия для высасывания молозива. Сосково-ареолярная зона подвергается травматическим нагрузкам, провоцирующим воспалительную инфильтрацию с последующим растрескиванием кожи, которое и становятся начальным этапом экземы.
- Склонность к аллергическим реакциям. В анамнезе у таких пациенток чаще всего уже наблюдались другие проявления аллергии. При лабораторных исследованиях в крови больных обнаруживаются характерные изменения в виде повышенного содержания одной из фракций иммуноглобулинов — IgE. Обычно подобный тип реагирования генетически детерминирован.
- Стресс. В первые дни ухода за ребенком радикально изменяется уклад жизни женщины. Повышение тонуса симпатической нервной системы провоцирует выброс гистамина, который усиливает воспалительную реакцию в области соска. Недостаточная секреция глюкокортикоидов, характерная для пациенток с аллергической предрасположенностью, приводит к затяжному течению воспаления.
Дополнительными факторами, способствующими развитию экземы сосков, являются погрешности питания (употребление красных овощей и фруктов, цитрусовых, шоколада, копченостей), простудные и инфекционные заболевания, ослабляющие иммунитет, использование некачественной бытовой химии, ношение синтетического белья. Риск повреждения кожи ареолы и соска повышается при вскармливании ребенка с короткой уздечкой языка.
Патогенез
Ключевым звеном механизма экзематозной реакции являются иммуновоспалительные процессы, которые происходят в очаге поражения. Механические воздействия на кожу соска, провоцирующие выделение медиаторов воспаления, приводят к спонгиозу — отеку тканей шиповатого слоя эпидермиса. На фоне воспаления сосочкового слоя расширяются сосуды, развивается паракератоз – неспособность эпидермальных клеток к синтезу кератогиалина нарушает процессы ороговения, при этом на коже появляются характерные высыпания. В местах поражения скапливается значительное количество лимфоцитов, что сопровождается инфильтративными процессами и акантозом (гиперпигментацией) сосков.
Симптомы экземы сосков
Заболевание обычно проявляется в первые недели грудного вскармливания. Сначала женщина испытывает зуд в сосках и окружающих их ареолах, в последующем кожа в сосково-ареолярной зоне становится пунцовой, на ней появляются небольшие пузырьки и мелкоточечные эрозии, что сопровождается мокнутием. Зачастую очаги поражения имеют четкие границы. Подсохшие участки покрываются корочками и чешуйками, которые постепенно отшелушиваются. Период шелушения может быть достаточно длительным. В пораженных участках кожи возникает боль различной интенсивности, усиливающаяся при кормлении. Один из наиболее характерных симптомов — усиление зуда в ночное время.
При переходе заболевания в подострую и хроническую стадии преобладают признаки сухости и истончения кожи, наличие в ареолярной области точечных эрозий, множества мелких трещин и шелушения. Зуд обычно выражен незначительно или отсутствует. Мокнутия нет. На фоне погрешностей диеты и ослабления иммунитета вследствие простуд или стрессов возможны периоды обострений, во время которых развивается типичная клиническая картина острой фазы. О присоединившейся вторичной инфекции свидетельствует распространение воспалительного процесса за пределы ареол и появление желтоватых корочек.
Осложнения
Интенсивный зуд, характерный для острой фазы и периодов обострений, влияет на эмоциональное состояние женщины. Пациентка становится раздражительной, плаксивой, часто у нее наблюдается угнетенное настроение. Поскольку зуд усиливается ночью, ситуация усугубляется хроническим недосыпанием. Иногда экзема сосков осложняется вторичной кожной бактериальной инфекцией или маститом с появлением общетоксических симптомов в виде повышения температуры тела, озноба, слабости, быстрой утомляемости, снижения или отсутствия аппетита и местной симптоматики (гнойных высыпаний, уплотнения груди и др.). Отдаленными последствиями патологии являются небольшие бледные пятна в области ареол, возникающие в месте экзематозных высыпаний.
Диагностика
При классических клинических проявлениях постановка диагноза не представляет особой сложности. Затруднения в диагностике экземы сосков обычно связаны со стертым течением или атипичной симптоматикой, что случается крайне редко. Важной задачей диагностического этапа является исключение вторичного инфицирования. Наиболее информативны следующие методы исследований:
- Микроскопия и посев соскоба. При микробном характере экземы в отделяемом из очага поражения определяются микроорганизмы, способствовавшие развитию заболевания.
- Уровень иммуноглобулинов. У пациенток с экзематозной реакцией обычно повышен уровень IgE как маркера аллергических реакций, причем такие изменения наблюдаются даже вне обострения.
- Уровень гистамина в крови. Как и при других формах аллергических дерматозов, при экземе соска в крови увеличивается концентрация гистамина, который участвует в местной и общей реакции.
В сомнительных случаях при затяжном течении показано цитологическое исследование отделяемого соска или биоптата из пораженной области, УЗИ молочных желез и маммография, проведение аллергологического тестирования (аллергопроб). Дифференциальная диагностика осуществляется с трещинами соска, герпетическими высыпаниями, инфекционным воспалением кожи в области ареолы, раком Педжета. При необходимости пациентку консультируют аллерголог, дерматолог, инфекционист, онколог.
Лечение экземы сосков
Врачебная тактика направлена на купирование клинических проявлений заболевания и достижение стойкой ремиссии за счет устранения предпосылок, способствующих возникновению патологии. Для более быстрого достижения результатов комплексную медикаментозную терапию дополняют физиотерапевтическими процедурами и специальной гипоаллергенной диетой. Схема лечения включает следующие группы лекарственных средств:
- Антигистаминные препараты. Поскольку механизм развития экземы основан на патогенезе аллергической реакции, угнетение секреции гистамина позволяет уменьшить выраженность зуда, экссудации. За счет воздействия на одно из ключевых звеньев аллергии удается быстрее стабилизировать локальное воспаление.
- Противовоспалительные средства. Обычно для подавления секреции медиаторов воспаления и повышения порога болевой чувствительности достаточно назначения нестероидных противовоспалительных препаратов. В более упорных случаях заболевания оправдано применение глюкокортикостероидов.
- Седативные средства. Для коррекции эмоциональных расстройств и нарушений сна, которыми зачастую осложняется экзема, назначают растительные препараты с успокоительным эффектом. Крайне редко используют более мощные средства из групп транквилизаторов и антидепрессантов.
Базовую терапию при необходимости дополняют иммунокорректорами, позволяющими нормализовать иммунный ответ, антибактериальными и противомикотическими препаратами, воздействующими на патогенную и условно-патогенную флору, которая способствует поддержанию воспаления. В сложных клинических случаях кроме таблетированных форм и мазей назначают парентеральное введение препаратов. Для купирования острых симптомов экземы применяют электрофорез, ультрафонофорез, лазерную терапию, УВЧ, УФО, диадинамические токи.
При продолжении грудного вскармливания рекомендуется строго соблюдать режим. Промежутки между кормлениями должны составлять не менее 2,5-3 часов. В это время кожу груди желательно держать открытой — аэрация способствует ускорению заживления мокнущих участков. Женщинам с обширными высыпаниями, затрудняющими кормление, можно воспользоваться специальными насадками или, в крайних случаях, сцеживать молоко. При прикладывании важно обеспечивать аккуратный захват соска и альвеолы ротиком ребенка. Требуется правильный гигиенический уход за кожей молочных желез с использованием мягких очищающих средств.
Прогноз и профилактика
Прогноз особенно благоприятен при острых формах заболевания. Переход экземы соска в подострый и хронический варианты требует более длительной терапии с последующим соблюдением гипоаллергенной диеты, тщательным уходом за соском и альвеолой, ношением натурального нательного белья. Для профилактики акушеры-гинекологи и врачи-маммологи рекомендуют в последние недели перед родами смазывать ареолы натуральными маслами и кремами-эмолентами, повышающими эластичность кожи. Во время пребывания в роддоме важно освоить правила кормления грудью и особенности режима вскармливания. В период лактации необходимо воздерживаться от употребления продуктов, способствующих возникновению аллергических реакций.
2. Дифференциальная диагностика кожных болезней. Руководство для врачей/ под ред. Б. А. Беренбейна, А. А. Студницина - 1992.
3. Основные принципы фармакотерапии экземы/ Думченко В.В., Орлов М.А., Дорфман И.П.// Русский медицинский журнал. - 2015.
Шелушение сосков – одна из проблем, с которой часто сталкиваются женщины. Это может быть связано с множеством причин, возникать вне зависимости от возраста и состояния женщины. В любом случае при возникновении шелушения сосков или зуда, необходимо обратиться к врачу, чтобы выяснить, почему именно шелушатся соски. Можно рассказать об этой проблеме гинекологу либо маммологу.
Шелушение сосков не всегда связано с серьезным заболеванием. Часто оно проходит само собой и не требует особого лечения. Тем не менее, если шелушение начинает серьезно беспокоить и, к тому же, сопровождается зудом, то обратиться к специалисту будет не лишним.
Почему шелушатся соски у женщин?
Рассмотрим, почему шелушится кожа сосков. Этому могут быть несколько причин:
- Беременность . Во время беременности весь организм перестраивается, грудь в определённый период начинает наливаться молоком, кожа растягивается, а потому возникает шелушение и часто зуд. Однако если грудь чешется постоянно, и это доставляет серьезный дискомфорт, обращаться к врачу нужно в обязательном порядке.
- Крапивница . При этом кожа покрывается пятнами и зудит.
- Дерматит (обычно контактный). Возможно, ткань, из которой изготовлено белье, вызывает аллергию.
- Химическое раздражение. Такое раздражение будет проявляться не только шелушением, но также зудом, высыпаниями, отеками, появлением чувства жжения. На поверхности груди может даже появиться корочка.
- Аллергия . Такая аллергическая реакция может наблюдаться, к примеру, на те или иные химические препараты. Часто подобная реакция может наблюдаться на средства по уходу за телом (кремы, шампуни, мыло, бальзамы и т.п.). Так может проявляться аллергия на стиральный порошок, которым производится стирка белья.
- Экзема . Это серьезное дерматологическое заболевание, требующее обязательного лечения у кожника.
- Недостаток влаги в организме. При дефиците жидкости первым признаком является сухость кожи. При этом в первую очередь пересыхают слизистые и кожа вокруг сосков, за счет чего и возникает шелушение.
- Гормональные изменения. На сосках шелушение возникает чаще всего во второй половине менструального цикла, то есть при приближении менструации. Иногда шелушение возникает во время овуляции (то есть в середине цикла), когда грудь набухает, кожа тянется и появляется шелушение.
- Нехватка витаминов . Гиповитаминоз является одной из частых причин шелушения кожи, и на груди в частности.
- Болезни молочной железы (особенно, если имеются выделения из сосков нетипичного характера).
- Рост груди у девочек в подростковом периоде.
Зуд на ореоле соска. Шелушение на сосках: причины, возможные болезни, лечение
Эпидермис груди остро реагирует на любые раздражители, поэтому многие женщины страдают от того, что у них шелушится кожа на сосках. Чаще всего дефект появляется по вполне безобидным причинам и доставляет неудобство лишь с эстетической точки зрения. Но иногда проблема является сигналом серьезной патологии.
Основные причины сухости кожи груди
Нужно понимать, что вместе с аллергией появляется не только шелушение возле сосков, но и красные пятна по всему телу , которые почти всегда чешутся.
В первую очередь нужно иметь в виду следующие возможные причины:
- Беременность и лактация. На поздних сроках вынашивания ребенка у женщины из сосков небольшими порциями выделяется молозиво. Оно быстро высыхает, оставляя чувство стянутости. Во время кормления малыш активно сосет груди, повреждая тонкую кожу и оставляя микротравмы.
- Аллергия. В качестве источников аллергенов обычно выступают косметические и моющие средства, хлорированная вода, стиральные порошок, синтетические ткани. Возможна реакция и на пищу. В ответ на раздражение кожа покрывается чешуйками и зудит.
- Водный дисбаланс. При нехватке жидкости в организме в первую очередь начинают сохнуть самые чувствительные участки эпителия. В этом случае нужно пить побольше воды и избегать мочегонных средств.
- Авитаминоз. Нехватка витаминов и микроэлементов губительно сказывается на внешнем виде. Вместе с кожей страдают ногти и волосы. Если проблема в гиповитаминозе, у женщины наблюдается снижение работоспособности и хроническая усталость.
- Рост груди. Девушки нередко замечаю шелушение сосков перед месячными. Дело в том, что в этот период увеличивается выработка прогестерона. Гормон вызывает набухание молочных желез, из-за чего кожа растягивается и повреждается. Подобный процесс происходит во время полового созревания, при приеме гормональных противозачаточных, а также во время беременности.
- Несбалансированный рацион. Избыток в питании сладкого, острого, копченого, спиртного приводит к скоплению в крови большого количества раздражителей. Соски и ареолы реагируют на токсины сухостью и стянутостью.
К самым распространенным причинам относят беременность, период лактации и гормональные перестройки.
Шелушение сосков как признак заболевания
Иногда сухость кожи груди говорит о развитии какого-либо заболевания. Это могут быть дерматологические болезни и патологии внутренних органов вплоть до онкологии:
- Экзема. Дерматологическое заболевание, характеризующееся появлением чешуйчатых очагов воспаления. Больных беспокоит сильный зуд и жжение. Подобные симптомы встречаются у людей, страдающих псориазом и дерматитом.
- Сахарный диабет. Нарушение работы эндокринной системы, заключающееся в проблемах с усвоением глюкозы. Болезнь сопровождается сильной сухостью кожи, голодом и жаждой, которые невозможно подавить, внезапным похудением, обильными гнойными высыпаниями.
- Молочница. Многие привыкли думать, что эта болезнь поражает только половые органы, но это не так. Грибки способны размножаться на любой слизистой при создании для них благоприятных условий. Часто от кандидоза страдают кормящие мамы. Патогенные микроорганизмы попадают на грудь изо рта ребенка, вызывая шелушение кожи на сосках , зуд, сыпь и острую боль при вскармливании.
- Мастит. Воспаление молочной железы. Обычно поражает кормящих женщин. При заболевании наблюдается набухание груди, появление уплотнений, повышение местной температуры. Появляются покраснения и сухость, с молоком выделяется гной.
- Воспалительный рак. По симптоматике напоминает мастит. Ткани деформируются, по внешнему виду напоминают лимонную корку. Сосок втягивается, в груди появляется чувство тяжести. Местные лимфаузлы воспаляются, наблюдаются общие признаки интоксикации.
- Панцирный рак. Характеризуется уменьшением молочной железы и смещением ее вверх. Покраснение затрагивают всю грудь, подмышечную впадину и руку. Грудную клетку стягивает, дыхание затрудняется. Вокруг соска появляются эрозии и трещины.
- Болезнь Педжета. Форма онкологии, затрагивающая сосок. Первые проявления включают в себя покраснение и раздражение. Присутствует шелушение ареолы соска. Сам сосок становится плоским и стянутым. Образуются многочисленные язвы и эрозии. Местные лимфатические узлы увеличиваются, появляются серозные или кровянистые выделения.
- Дуктэктазия. Патологическое увеличение молочных протоков. Само по себе состояние неопасно, но оно может являться признаком тяжелого заболевания. Проявляется в виде уплотнений в околососковой области, зудом, жжением, отечностью. Сосок смещается в сторону и выделяет непонятную жидкость.
- Меланома. По виду напоминает родимое пятно. Понять, что это не просто пигментация, можно по шелушению, резкому увеличению в размерах и кровоточивости.
Кожа на соске и ареоле может шелушиться по разнообразным причинам. Если кроме появления чешуек больше ничего не беспокоит, то можно не переживать. Появление боли, выделений и сыпи – тревожный сигнал. В этом случае не стоит тянуть с визитом к дерматологу или маммологу.
Шелушение и зуд на соске. Почему шелушатся соски?


Шелушение сосков – одна из проблем, с которой часто сталкиваются женщины. Это может быть связано с множеством причин, возникать вне зависимости от возраста и состояния женщины. В любом случае при возникновении шелушения сосков или зуда, необходимо обратиться к врачу, чтобы выяснить, почему именно шелушатся соски. Можно рассказать об этой проблеме гинекологу либо маммологу.
Шелушение сосков не всегда связано с серьезным заболеванием. Часто оно проходит само собой и не требует особого лечения. Тем не менее, если шелушение начинает серьезно беспокоить и, к тому же, сопровождается зудом, то обратиться к специалисту будет не лишним.
Почему шелушатся соски у женщин?
Рассмотрим, почему шелушится кожа сосков. Этому могут быть несколько причин:
- Беременность . Во время беременности весь организм перестраивается, грудь в определённый период начинает наливаться молоком, кожа растягивается, а потому возникает шелушение и часто зуд. Однако если грудь чешется постоянно, и это доставляет серьезный дискомфорт, обращаться к врачу нужно в обязательном порядке.
- Крапивница . При этом кожа покрывается пятнами и зудит.
- Дерматит (обычно контактный). Возможно, ткань, из которой изготовлено белье, вызывает аллергию.
- Химическое раздражение. Такое раздражение будет проявляться не только шелушением, но также зудом, высыпаниями, отеками, появлением чувства жжения. На поверхности груди может даже появиться корочка.
- Аллергия . Такая аллергическая реакция может наблюдаться, к примеру, на те или иные химические препараты. Часто подобная реакция может наблюдаться на средства по уходу за телом (кремы, шампуни, мыло, бальзамы и т.п.). Так может проявляться аллергия на стиральный порошок, которым производится стирка белья.
- Экзема . Это серьезное дерматологическое заболевание, требующее обязательного лечения у кожника.
- Недостаток влаги в организме. При дефиците жидкости первым признаком является сухость кожи. При этом в первую очередь пересыхают слизистые и кожа вокруг сосков, за счет чего и возникает шелушение.
- Гормональные изменения. На сосках шелушение возникает чаще всего во второй половине менструального цикла, то есть при приближении менструации. Иногда шелушение возникает во время овуляции (то есть в середине цикла), когда грудь набухает, кожа тянется и появляется шелушение.
- Нехватка витаминов . Гиповитаминоз является одной из частых причин шелушения кожи, и на груди в частности.
- Болезни молочной железы (особенно, если имеются выделения из сосков нетипичного характера).
- Рост груди у девочек в подростковом периоде.
Отмершая кожа на сосках. Основные причины
Факторы, провоцирующие раздражение кожи под молочной железой и вокруг ареол, условно делят на внешние и внутренние. К внешним причинам относят:
- тесное или слишком свободное белье, травмирующее дерму;
- бюстгальтеры и майки из синтетических тканей;
- неправильно подобранные косметические средства;
- порошки и гели для стирки с содержанием токсичных добавок и сильных аллергенов;
- влияние ультрафиолета, морской или жесткой водопроводной воды;
- химические и механические пилинги.
Внутренние причины раздражения сосков груди также делят на подкатегории: гормональные, дерматологические, физиологические, неврологические и соматические, которые связаны с образом жизни пациентки.
К гормональным факторам причисляют:
- гипотиреоз – приводит к потере эластичности кожи, сухости и зуду;
- сахарный диабет – вызывает обезвоживание, шелушение, трещины и покраснение;
- мастопатию – возникает на фоне повышения или снижения уровня эстрогенов, сопровождается болезненностью грудных желез, покраснением, зудом и шелушение вокруг сосков.
В отдельную категорию выделяют рак Педжета – злокачественную опухоль, которая может возникать на фоне гормональных нарушений и интоксикации организма. Патология на начальной стадии сопровождается слабым шелушение и раздражением кожи сосков или ареол, повышенной чувствительностью. Затем к первичным симптомам добавляется боль, жжение, выделения из грудных желез и мокнущие экземы, которые периодически покрываются корочками.
Среди дерматологических причин наиболее часто встречаются:
- экзема – к сухости, зуду и жжению часто присоединяются трещины, язвы и мелкие пузырьковые высыпания, заполненные гнойным содержимым;
- атопический дерматит – вызывает покраснение и припухлость зоны вокруг соска, а также появление светло-розовых или бурых пятен на молочных железах (МЖ);
- грибковые инфекции – приводят к возникновению розовых или красных пятен с четким контуром, вызывают сильный зуд и шелушение, в некоторых случаях – воспаление молочных протоков и выделения из сосков;
- молочница – относится к дрожжевым грибам, имеет схожие симптомы с другими грибковыми заболеваниями, но для нее также характерен белый налет.
К физиологическим причинам относятся беременность и лактация. Особенно часто сохнет кожа сосков у женщин, у которых на фоне беременности снижается концентрация микро- и макроэлементов, а молочные железы растут слишком быстро.
Пролактин и эстрогены – главная причина, по которой сохнут соски и кожа грудных желез во время беременности. Именно эти гормоны стимулируют быстрый рост МЖ и растяжение дермы. Повлиять на концентрацию пролактина при вынашивании ребенка нельзя, но можно уменьшить последствия гормональной перестройки организма правильным питанием и уходом за грудью.
В период лактации жжение и трещины появляются при неправильном кормлении. Ребенок должен захватывать всю пигментированную ареолу. Если он берет только часть, то приводит к растяжению кожи и микротравмам.
К неврологическим причинам шелушения относят сильные и хронические стрессы, проблемы со сном, повышенную тревожность и депрессивные расстройства. К другим соматическим факторам также причисляют обезвоживание, нехватку нутриентов из-за диет или несбалансированного питания, прием определенных препаратов, несоблюдение гигиенических норм и снижение иммунитета.
Шелушение сосков у подростков. Физиологические изменения при беременности
Шелушатся соски при беременности с появлением на коже характерных трещин и болевых ощущений по причине нарушения целостности кожи. Сухость и шелушение сосков при вынашивании ребёнка может происходить из-за:
- пониженного уровня витамина, А и комплекса витамина В в организме;
- дисбаланса и гормональных изменений;
- воспаления и раздражения кожных покровов (это происходит из-за того, что из соска время от времени выделяется особый сок — молозива).
В большинстве случаев такие шелушения на груди возникают у беременной лишь в третьем триместре. И хотя шелушение не служит признаком развития заболевания, нужно обратиться к лечащему врачу и пройти комплекс диагностических процедур, чтобы не допустить появления трещин, которые кроме болевых ощущений будут также отрицательно влиять на нормальное кормление новорождённого.
Чтобы избавиться от трещин и сухости кожи, нужно смазывать соски специальным кремом от растяжек, который используют почти все молодые мамы. Его также можно применять при кормлении, но перед самой подачей груди ребёнку её нужно хорошенько промыть. Дополнительные симптомы при шелушении:
- изменяется цвет соска;
- повышается общая температура тела;
- характерная отёчность;
- симптоматика воспаления и краснота кожи;
- односторонняя болезнь;
- присутствие дополнительных выделений (помимо молозива);
- в некоторых случаях, кроме шелушения, возникает повышенная чувствительности соска.
Любой из подобных симптомов является серьёзным поводом для обращения к врачу-гинекологу.

Иногда женщину может начать беспокоить нестерпимый зуд в области сосков и ареол молочных желез. Чаще всего причин для беспокойства нет – зудящие ощущения могут быть вызваны ношением синтетического белья или же быть аллергической реакцией на неправильное питание.
Но если зуд и жжение в области сосков сопровождаются другими тревожными признаками, в виде выделений из молочной железы и болями — незамедлительно обращайтесь к маммологу. Возможно, в организме начала развиваться какая-то инфекция или патология.
Давайте узнаем все варианты ответа на вопрос, почему чешутся соски?
Чем может быть вызван зуд в сосках молочных желез
Почему соски могут чесаться? Первопричина обычно кроется в неправильном выборе белья. Регулярно женщинам объясняют, что ношение синтетического и тесного белья вредно для организма и все равно — ради красоты прекрасный пол готов жертвовать своим здоровьем.
А ведь узкое и пошитое из синтетики белье может стать причиной атопического дерматита, экземы и других кожных раздражений.
Обратите также внимание на косметику, которой вы пользуетесь – возможно, соски чешутся потому, что у вас есть аллергия на один из компонентов косметического препарата. Зуд в сосках – один из признаков экземы.
Экзема появляется по разным причинам, но ее симптоматический ряд весьма схож с онкологией сосков, поэтому не занимайтесь самодиагностикой, а обратитесь за консультацией к профильному специалисту.
По каким еще причинам могут чесаться соски?
Зуд в сосках иногда наблюдается у женщин перед приходом менструации. Это связано с гормональными изменениями в организме, но опасности для здоровья не представляет — через день после начала менструации зуд проходит сам собой.
Нередко зудящие ощущения в области сосков служат признаком молочницы. Если у вас уже диагностировано данное заболевание – обрабатывайте соски и ареолы груди специальными мазями типа «Кандидоза».
Зуд в сосках также является и признаком беременности. Зудящие ощущения в молочных железах у беременных женщин возникают из-за того, что организм заранее старается подготовиться к периоду лактации и начинает выработку «молочного» гормона – пролактина.
В груди происходит усиление кровообращения и молочные железы разбухают. Зуд в сосках может проявить себя и в период лактации. Обычно его появление означает, что маме нужно лучше ухаживать за молочными железами и научиться правильно, прикладывать ребенка к груди.
В качестве профилактических мер против зуда в сосках можно посоветовать носить белье из натуральных тканей, тщательно ухаживать за кожей груди, регулярно делайте массаж молочных желез.
Обращайте внимание на косметику, которой пользуетесь – для такой чувствительной области, как грудь лучше использовать гипоаллергенную косметику, но если она кажется вам слишком дорогой – наносите на молочные железы детский крем: в его составе гарантировано, нет химии, способной раздражать кожу.
Читайте также:

