Как поддержать организм при папилломе
Обновлено: 26.04.2024
Статья посвящена папилломавирусной инфекции (ПВИ) - одной из самых распространенных вирусных инфекций, передаваемых половым путем. Представлены сведения о биологии вируса, путях заражения, патогенезе, клинических проявлениях инфекции. Рассматриваются различные клинические формы заболевания: манифестные - остроконечные кондиломы (аногенитальные бородавки), субклинические (интраэпителиальная неоплазия) и латентные. Обсуждаются подходы к лечению лечения ПВИ, включающие деструктивные (физические, химические), хирургические, иммунологические и комбинированные методы. Приводятся доказательства эффективности применения препарата Изопринозина - иммуномодулятора с противовирусной активностью при различных формах ПВИ, изученного в многочисленных зарубежных и отечественных исследованиях.
Ключевые слова: папилломавирусная инфекция, остроконечные кондиломы, деструктивные методы лечения, иммунокорригирующая терапия, Изопринозин
Папилломавирусная инфекция (ПВИ) относится к наиболее распространенным инфекциям, передаваемым половым путем. В США ежегодно выявляют около 5 млн новых случаев этого заболевания. По данным зарубежных исследований, практически каждый человек, живущий половой жизнью, инфицирован вирусом папилломы человека (ВПЧ). Заражение ВПЧ может произойти даже при однократном половом контакте вследствие высокой контагиозности вируса. Более половины женщин и мужчин приобретают эту инфекцию в течение первых двух лет сексуально активной жизни. Риск заражения значительно возрастает при наличии многочисленных половых партнеров и раннем начале половой жизни. По данным отечественных исследований, разные формы ПВИ гениталий встречаются у 44,3 % пациенток, обращающихся в гинекологические учреждения по различным причинам. По данным биопсий шейки матки, субклинические формы инфекции выявляются у 8,1 % женщин.
Этиопатогенез папилломавирусной инфекции
ВПЧ относится к безоболочечным вирусам, содержит двухцепочечную ДНК, имеет икосаэдрическую форму. Он является строго эпителиотропным, т. к. вначале поражает базальный слой эпителия кожи и слизистых оболочек гениталий и других органов (гортани, ротовой полости, глаз и др.), а его жизненный цикл связан с дифференциацией эпителиальных клеток. Репликация ДНК ВПЧ происходит только в клетках базального слоя, а в клетках других слоев эпидермиса вирусные частицы лишь персистируют. При заражении ВПЧ в клетках эпидермиса нарушается нормальный процесс дифференцировки. Происходит клональная экспансия инфицированных ВПЧ-клеток базального слоя с их трансформацией и последующей малигнизацией. Этот процесс контролируют гены ВПЧ, кодирующие ранние белки Е6 и Е7. Морфологически при этом наблюдаются деформация слоев эпидермиса, общее утолщение кожи и слизистых оболочек. В стадии развитой инфекции клетки шиповатого слоя при переходе в зернистый оказываются наиболее активными в синтезе вирусной ДНК. Эта фаза жизненного цикла ВПЧ характеризует второй этап экспансии вирусной инфекции внутри эпидермиса. Экспрессия поздних генов L1 и L2 наступает на конечной стадии дифференцировки в роговом слое, где наблюдаются активная сборка зрелых вирусных частиц и их выделение из клеток на поверхности кожи. Участки кожи и слизистых оболочек, на поверхности которых происходит активное выделение и почкование вируса, представляют наибольшую опасность для контактного заражения [1, 15].
Типы ВПЧ "высокого риска", особенно 16-й, 18, 31 и 45-й, ассоциируются с дисплазией шейки матки, а также с раком шейки матки, заднего прохода, вульвы и полового члена. Типы ВПЧ "низкого риска", прежде всего 6-й и 11-й, вызывают развитие остроконечных кондилом. Пациенты с остроконечными кондиломами могут быть одновременно инфицированы вирусами нескольких типов. Определение типа ВПЧ помогает оценить риск малигнизации [2].
Сексуальные контакты — основной путь заражения ВПЧ. Аутоинокуляция, контактнобытовой путь передачи инфекции допускаются, но изучены мало. Заражению способствуют микротравмы кожи и слизистых оболочек. Возможен вертикальный способ заражения, т. е. вирус может передаться новорожденному во время прохождения по родовым путям и послужить причиной развития рецидивирующего респираторного папилломатоза.
Клинические проявления ПВИ
В большинстве случаев инфекция ВПЧ протекает бессимптомно. Наиболее известными практическим врачам проявлениями этой инфекции являются остроконечные кондиломы, которые возникают в среднем через 1—3 месяца после заражения. С момента инфицирования и до развития предраковых заболеваний или рака in situ обычно проходит от 5 до 30 лет и очень редко - менее года. У 40 % больных отмечены субклинические, малосимптомные проявления заболевания в виде мелких плоских бородавок.
Манифестация инфекции ВПЧ наиболее часто сопровождается появлением остроконечных кондилом (аногенитальных бородавок). Они возникают, как правило, на коже и слизистых оболочках половых органов или в анальной области в местах трения и травматизации при половом акте. У лиц, практикующих орально-генитальные контакты, кондиломы могут возникнуть на губах, языке, небе. Чаще высыпания представлены узелковыми образованиями, сгруппированными по 5-15 элементов, иногда сливающимися в бляшки; реже высыпания бывают единичными. Слияние в крупные бляшки происходит при иммуносупрессии, соматических заболеваниях, метаболических нарушениях, интоксикациях. У некоторых больных с выраженными нарушениями клеточного иммунитета (ВИЧ-инфекцией, на фоне иммуносупрессивной терапии), при беременности развиваются очень крупные генитальные бородавки - гигантские кондиломы Бушке-Левенштейна. Эта предраковая инвазивная и деструктирующая опухоль ассоциируется с ВПЧ-6 и ВПЧ-11. Кондиломы могут быть плоской, конической или напоминающей цветную капусту форм. Цвет образований варьируется от беловато-телесного до розовато-синюшного, реже - красновато-коричневого.
Клинически выделяют четыре типа остроконечных кондилом:
Остроконечные кондиломы обычно бессимптомны и часто случайно выявляются самим больным или врачом при осмотре. Однако крупные или травмированные, изъязвленные или подвергшиеся вторичной инфекции бородавки сопровождаются зудом, болью, неприятным запахом и гнойным отделяемым. При локализации кондилом в уретре могут развиться признаки вялотекущего уретрита, кондиломы могут вызвать раздвоение струи мочи или даже обструкцию уретрального отверстия [3].
Диагностика и принципы лечения
Для диагностики ВПЧ-инфекции помимо клинического осмотра проводят лабораторные методы исследования: цитологические, гистологические, а также молекулярно-генетические, получившие в последнее время широкое распространение. ПЦР является более чувствительным методом диагностики, чем цитологическое исследование, и способна выявить субклинические и латентные формы заболевания. Метод имеет не только важную диагностическую ценность, но и прогностическое значение, т. к. позволяет идентифицировать отдельные типы ВПЧ [2].
Лечение ВПЧ-инфекции направлено на устранение ее клинических проявлений - остроконечных кондилом.
Для этого применяют различные методы наружной терапии:
Эффективность этих методов лечения составляет от 30 до 70 %. Активность ВПЧ зависит прежде всего от иммунного статуса и реакции организма на инфекцию. Для повышения эффективности терапии в лечебный комплекс необходимо включать противовирусные препараты и иммуномодуляторы для стимуляции иммунного ответа пациента [4, 16].
Показано, что иммунный ответ хозяина имеет большое значение в предотвращении клинической манифестации ВПЧ-инфекции. Клеточный иммунитет играет основную роль как в персистенции, так и в спонтанном регрессе кондилом, который может наступить через 6-8 месяцев. Это подтверждается данными о более высокой частоте ВПЧ-ассоциированных заболеваний у реципиентов трансплантата внутренних органов и ВИЧ-инфицированных. Нарушение Т-клеточного иммунитета у больных кондиломами проявляется снижением количества клеток Лангерганса в очагах поражения и большом числе CD4+- и CD8+-T-лимфоцитов в инфильтрате регрессирующих генитальных бородавок [1].
Изопринозин в лечении ПВИ
Иммуномодулирующее действие Изопринозина заключается в усилении пролиферации и стимулировании функций Т-лимфоцитов: Т-хелперов, естественных клеток-киллеров; увеличении продукции интерлейкинов и нормализации продукции интерферона. Препарат стимулирует биохимические процессы в макрофагах, повышает хемотаксическую и фагоцитарную активность моноцитов, макрофагов и полиморфноядерных клеток. Иммуномодулирующие потенции Изопринозина более активно проявляются в стимулировании клеточного, чем гуморального, иммунитета. Опытным путем было показано, что его действие в большей степени проявляется при иммуносупрессии по сравнению со здоровым организмом. Изопринозин восстанавливает и усиливает деятельность клеток иммунной системы, тем самым повышает способность организма эффективно противостоять инфекциям.
Препарат отличается от других иммуномодуляторов тем, что обладает не только иммуномодулирующим, но и противовирусным (подтвержденным in vivo и in vitro) действием. Противовирусное действие Изопринозина заключается в подавлении репликации ДНК и РНК вирусов посредством связывания с рибосомой клетки и изменения ее стереохимического строения. Фармакокинетика препарата хорошо изучена. Максимальная концентрация Изопринозина достигается через час после приема 1,5 г препарата. Первый период полувыведения (50 минут) связан в выведением инозина и проходит с образованием мочевой кислоты. Второй период полувыведения диметиламино-2-пропанол β-ацетамидо-бензоата равен 3—5 часам, при этом метаболиты выводятся почками. Во время приема Изопринозина не рекомендуется применять иммунодепрессанты, а также лекарственные препараты, обладающие нефротоксичным действием [5, 6].
Благодаря своему комплексному действию Изопринозин более 35 лет успешно применяется при лечении различных, в т. ч. трудно поддающихся терапии, инфекционных заболеваниях кожи и слизистых оболочек. Основными показаниями к применению препарата в дерматовенерологии служат вирусные дерматозы: ПВИ, простой герпес, опоясывающий лишай. Многочисленные исследования подтвердили высокую клиническую эффективность Изопринозина в лечении персистирующих герпес-вирусных инфекций. Антивирусная активность препарата проявляется не только в области клинических проявлений (везикулы, эрозии), но и в нервных ганглиях. Поэтому он оказывает свое лечебное действие как в фазе обострения герпетической инфекции, так и в межрецидивный период. Препарат можно назначать в поддерживающей дозе на период до 6 месяцев [7, 14, 18].
Проведенные исследования показали, что применение инозиплекса в комплексе с деструктивными методами у пациентов с остроконечными кондиломами способствует более активному их разрешению и уменьшает частоту рецидивов, что объясняется активным иммунокорригирующим и противовирусным действиями препарата во всех зонах инвазии ВПЧ в коже [10, 17]. Препарат применяли по 1000 мг три раза в сутки в течение 28 дней.
В настоящее время несомненной представляется ведущая роль ВПЧ в генезе рака шейки матки. ВПЧ также может инициировать и поддерживать хронические воспалительные процессы в нижних отделах гениталий, поскольку при ВПЧ-индуцированном изменении структуры эпителия создаются предпосылки к заражению различными вирусными, бактериальными, протозойными, грибковыми и другими инфекциями. Показано, что одновременное инфицирование ВПЧ и вирусом простого герпеса II типа в два раза повышает риск развития плоскоклеточного рака шейки матки [19]. Имеются данные об успешном применении Изопринозина в лечении ПВИ шейки матки, цервикальной интраэпителиальной неоплазии и даже преинвазивного рака шейки матки.
В поликлиническом отделении Центра охраны здоровья матери и ребенка была изучена эффективность комбинированного лечения (этиотропный препарат, Изопринозин и абляция) 64 больных с гистологически подтвержденными субклиническими формами ПВИ на фоне хронического цервицита. Все пациентки были разделены на основную группу, в которой применяли комбинированное лечение с Изопринозином и этиотропным средством, и контрольную группу, где после курса этиологического лечения проводили только локальную монодеструкцию очагов плоскоклеточного интраэпителиального поражения. Изопринозин назначали по 2 таблетки (1000 мг) 3 раза в сутки на протяжении 5 дней за 7-10 дней до деструкции очагов. Анализ результатов проведенного лечения и последующее наблюдение за пациентками показали, что эффективность комбинированного лечения с применением Изопринозина была выше и составила 87,5 %, а при монодеструкции - 65,6 %. Рецидивирование ПВИ к 6-му месяцу наблюдения было выявлено лишь у 9,4 % женщин, принимавших Изопринозин, а в контрольной группе - у 28,1 % пациенток. Симптоматика воспалительного процесса на шейке матки наблюдалась только при рецидиве ВПЧ-инфекции. Кроме того, на фоне комплексного лечения через 6 месяцев чаще наблюдалась элиминация ВПЧ (65,6 и 46,9 % соответственно) и более качественная эпителизация. На основании полученных данных авторы пришли к выводу, что адекватная иммунотерапия способствует более полной элиминации ПВЧ, т. к. позволяет воздействовать не только на участок эпителия, где произошла клиническая манифестация, но и на резервуары ВПЧ в эпителии, находящиеся в латентном состоянии. Поэтому включение антивирусного иммуномодулирующего препарата Изопринозин в курс лечения больных хроническим цервицитом и ПВИ является обоснованным и перспективным [5].
Заключение
ПВИ вследствие ее широкой распространенности и отсутствия надежных методов лечения на сегодняшний день является актуальной проблемой в клинической практике. Терапевтическая стратегия при этом заболевании должна быть направлена не только на удаление локальных очагов инфекции — остроконечных кондилом, но и на воздействие на субклинические и латентные формы ВПЧ-инфекции. При этом большое значение в предотвращении рецидива и процесса канцерогенеза имеет элиминация ВПЧ. Поэтому в терапевтический комплекс необходимо включать препараты с противовирусным и иммуномодулирующим действиями для активации иммунной системы организма и подавления вирусной активности. Изопринозин является одним из наиболее изученных и эффективных иммунных препаратов с противовирусным действием. Более 35 лет его с успехом применяют в широкой клинической практике для лечения ПВИ и других вирус-ассоциированных заболеваний кожи и слизистых оболочек. Хорошая переносимость препарата, минимум побочных эффектов, возможность применять его в индивидуальной дозировке и в комбинации с другими методами лечения позволяют использовать его в лечении ВПЧ как у детей, так и у взрослых.
С.М. Харит, руководитель отдела иммунопрофилактики ФГУ "НИИ детских инфекций" Росздрава, главный внештатный специалист по вакцинопрофилактике детей Комитета здравоохранения Санкт-Петербурга, профессор, д-р мед. наук
В начале XX века И.И. Мечников впервые предположил, что существует взаимосвязь некоторых соматических заболеваний, в том числе злокачественных опухолей, с микроорганизмами. На сегодняшний день известно, что вирусы гепатита В (в 73% случаев) и С (в 27%) ответственны за развитие рака печени, микроорганизм Helicobacter pylori в 55% - за злокачественные опухоли желудка, а вирус папилломы человека - за развитие рака половых органов.
В настоящее время насчитывают около 180 типов вирусов папилломы человека (ВПЧ), каждому из типов присвоен номер (например, ВПЧ 16). Каждый тип имеет специфическое сродство со строго определенной областью организма человека. Вирусы папилломы вызывают обыкновенные бородавки на руках, подошвенные бородавки на стопах, на гениталиях и вокруг ануса (остроконечные кондиломы), в гортани, а также злокачественные заболевания. По степени онкогенности выделяют вирусы низкой, средней и высокой степеней риска. ВПЧ низкой степени риска (неонкогенные) - 6, 11, 40, 42, 43, 44, 54, 60, 70, 72, 81, ВПЧ средней степени риска - 26, 31, 33, 35, 51, 52, ВПЧ высокой степени риска - 16, 18, 39, 45, 56, 59, 68, 73, 82. ВПЧ 16 (в 54%) и ВПЧ 18 (в 13%) ответственны за большинство случаев рака шейки матки (табл. 1).
Таблица 1. Клинические проявления инфекции и типы вирусов, их вызывающих
| Проявления | Генотипы вируса |
| Кожные бородавки (ладони, стопы) | 1-4, 7, 10, 26-28, 41, 48, 49, 57, 60, 63, 65 |
| Папилломы верхних дыхательных путей и глаз | HPV 2, 6, 11, 13, 16, 32 |
| Эрозии, слущивающаяся клеточная карцинома | HPV 5, 8, 9, 12, 14, 15, 17, 19, 20-25, 36, 38, 47, 50 |
| Аногенитальные кондиломы, опухоли | HPV 2, 6, 11, 16, 18, 30, 40-42, 44, 45, 54, 55, 61 |
| Аногенитальные карциномы, рак шейки матки, вульвы, пениса, анальной области, прямой кишки | HR HPV 16, 18, 26, 31, 33, 35, 39, 45, 51-53, 56, 58, 59, 66, 68, 73, 82 |
ПУТИ ИНФИЦИРОВАНИЯ
Заражение ВПЧ происходит различными путями: сексуальный контакт (при генитально-генитальном, мануально-генитальном и орально-генитальном контактах); у девственниц инфекция может быть следствием сексуального контакта без полового акта. Известно, что правильное применение презерватива может снизить риск инфицирования, но не защищает полностью. Применение оральных контрацептивов не защищает от инфицирования.
Другие пути передачи: от матери новорожденному (вертикальный путь); через предметы (нижнее белье, хирургические перчатки, инструменты для биопсии); но заражение ВПЧ через предметы пока достоверно не подтверждено.
Большинство инфицированных не знают о заражении. От момента инфицирования до момента появления клинических проявлений проходит от 3 недель до 2-10 лет, но весь "скрытый период" человек является источником инфекции.
КЛИНИКА ВПЧ у детей
Латентная инфекция (клинических проявлений нет). Кожные бородавки. Рецидивирующий папилломатоз гортани. Бородавки выявляются у 4-20% детей школьного возраста и составляют 71% всех кожных заболеваний этого возраста. Вирусы, вызывающие аногенитальные кондиломы у взрослых, могут инфицировать плод и новорожденного, что является причиной развития у детей тяжелого заболевания - папилломатоза гортани, вызывающего нарушение дыхания и требующего неоднократных оперативных вмешательств.
ВПЧ у мужчин
Латентная инфекция (клинических проявлений нет). Генитальные папилломы. Внутриклеточная злокачественная неоплазма анальной области и полового члена. Анальный рак. Рак полового члена. Рецидивирующий папилломатоз гортани.
ВПЧ у женщин
Латентная инфекция (клинических проявлений нет). Генитальные папилломы. Злокачественное перерождение клеток 2-й и 3-й степени, рак шейки матки, влагалища.
По данным литературы, в течение сексуально активной жизни ВПЧ инфицируется 30-50% женщин, причем чем больше партнеров, тем выше этот риск.
Остроконечные, аногенитальные кондиломы у мужчин и женщин наблюдаются в основном в возрасте 15-30 лет и старше. ВПЧ 6-го и 11-го типа более чем в 90% случаев ответственны за развитие всех аногенитальных кондилом, которые клинически проявляются у 1% сексуально активного взрослого населения. За последние годы число случаев увеличилось в 6 раз у мужчин и в 10 раз у женщин. Ожидаемый риск развития генитального кондиломатоза в течение жизни составляет 10%.
ПРОФИЛАКТИКА
Показания к вакцинации
Профилактика:
- рака шейки матки,
- рака вульвы, влагалища, а также наружных половых органов у мужчин,
- генитальных кондилом,
- предраковых состояний,
- папилломатоза гортани.
Схема вакцинации
Иммунизация проводится трехкратно. Основная схема: 0-2-6 месяцев. Ускоренная: 0-1-3 месяца. Нарушения интервала: если три прививки сделаны в течение года, вакцинация считается завершенной. Вакцина высокоэффективна, иммунитет вырабатывается у 95-100% привитых.
Реакции на вакцину
Противопоказания к вакцинации
Временные: острое и хроническое заболевание в стадии обострения. Прививки проводят после выздоровления.
Постоянные: тяжелые аллергические реакции на компоненты вакцины (дрожжи, алюминий) или предшествующую дозу.
Рекомендуется воздержаться от беременности во время курса прививок. Прием контрацептивов не является противопоказанием к прививкам.
В заключение хотелось бы отметить, что вакцинация против четырех типов ВПЧ практически на 90% защищает от развития кондилом и рака, но сохраняется риск инфицирования остальными типами вируса. Поэтому проведение вакцинации не означает, что человек не должен соблюдать другие меры предосторожности.
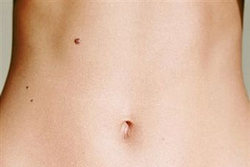
Цель данной статьи — рассказать про папилломы на теле. Пациентов с такой патологией много, поэтому информация подобного рода Вам не только ни помешает, но и поможет вовремя обратить внимание на изменение состояния кожи и расскажет, как избавиться от папиллом на теле.
Как выглядят папилломы, которые выросли на коде туловища и конечностей? Описывать подробно не буду, потому что в основном все представляют, что такое папиллома. Но даже если из пациентов ошибется в диагнозе и примет за папиллому другое новообразование кожи, но вовремя обратится к врачу дерматовенерологу, ничего страшного не случится. Доктор уже поставит правильный диагноз и определит лечебную тактику.
Кстати, к какому врачу обращаться при папилломах на теле? Лучше к дерматовенерологу. Данная специализация позволяет отдифференцировать кожное образование, определить, папиллома это или другая опухоль, и удалить ее. При необходимости проводится ряд лабораторных исследований, дерматоскопия, чтобы уточнить принадлежность новообразования к тому или иному типу.
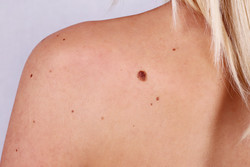
Если Вы уверены, что это папиллома, то избавить от нее может и косметолог или хирург. Бывают случаи, когда приходится направлять пациента к онкологу для уточнения принадлежности данной папилломы к злокачественным опухолям кожи.
Выглядеть папилломы могут :
- Типичные нитевидные папилломы на тонкой ножке цвета нормальной кожи.
- Крупные папилломы с узким основанием розового, телесного или коричневого цвета.
- Крупные папилломы с ороговением на поверхности могут быть факультативным предраком кожи, таким как кожный рог.
- Плоские папилломы на широком основании, практически не возвышающиеся над поверхностью кожи.
- Бородавки.
С папилломами часто путают мягкие фибромы, дерматофибромы, невусы, мелкие атеромы, то есть доброкачественные опухоли кожи несколько другой природы.
Здесь нужно усвоить лишь одно правило: при любых наростах, образованиях на коже и слизистых оболочках необходимо записаться на прием к дерматовенерологу, а не сидеть гадать, что это вдруг выросло. Потому что это может быть и признак венерического заболевания или злокачественной опухоли.
Какие причины появления папилломы на теле?
В настоящее время все папилломатозные разрастания на коже и слизистых связывают с вирусом папилломы человека — ВПЧ. Существуют десятки его разновидностей, но выделяют несколько групп:
- Кожные типы 1,2,3,4 вызывают лишь образование папиллом и бородавок на теле.
- Низкоонкогенные генитальные тип 6 и 11 вызывают рост кондилом, то есть папиллом на слизистых оболочках в основном половых органов и анальной области.
- Высокого онкогенного риска с и выше (но не все) могут провоцировать развитие злокачественных новообразований, рака кожи и аденокарциномы слизистой оболочки.
Для выявления этих типов ВПЧ врач дерматовенеролог проводит соскоб клеток с поверхности папиллом, который лаборатория потом исследует на наличие ДНК этих вирусов.
Это необходимо для выработки лечебной тактики и прогноза течения заболевания.
Как лечить папилломы на теле?
Учитывается три основных момента:
- Выбор метода удаления папилломы
- Необходимость назначения противовирусной терапии, что важно при часто рецидивирующих папилломах и обнаруженных онкогенных типах ВПЧ
- Ликвидация провоцирующих факторов: травмы кожи, хронические заболевания кожи, бактериальные и грибковые инфекции, сахарных диабет, иммунодефицит.
Со всеми этими нюансами должен разбираться врач дерматовенеролог, иногда в группе с иммунологом и эндокринолог.
Удаляются папилломы в основном деструктивными методами: электрокоагуляцией, радиоволновым, лазером и криодеструкцией жидким азотом.
В зависимости от локализации и размера папиллом на теле выбирается методика. Результат практически всегда хороший. Папилломы на теле удаляются или бесследно, или с образованием малозаметных розоватых и белых пятен.
Последующая терапия может включать нанесение на места формирования папиллом специальных препаратов, применение таблетированных и инъекционных лекарств, подавляющих размножение ВПЧ и предотвращающих появление новых папиллом. Об этом более подробно рассказано в нашей статье по лечению папиллом.
Мы занимаемся в нашей клинике лечением папилломы на теле и других локализаций уже более 14 лет и имеем все необходимое оснащение для их удаления и лечения.
Содержание статьи проверил и подтвердил на соответствие медицинским стандартам главный врач клиники "Частная Практика"
В настоящее время выявлено более 100 видов вируса, имеющего название Human papillomavirus.
Наиболее известные и чаще всего диагностируемые у людей типы включают HPV-6, HPV-11, HPV-16 и HPV-18.
Папилломавирусы человека (Human papillomavirus, HPV, Papillomaviridae) — это вирусы семейства Papillomaviridae.

Включают более 170 типов.
Некоторые типы ВПЧ передаются половым путем и могут провоцировать развитие генитальных кондилом/папиллом.
Другие штаммы способны привести к более серьезным последствиям и стать причиной рака шейки матки.
Более 40 штаммов способны инфицировать область гениталий, остальные типы ВПЧ сопровождаются бородавками на лице, руках, ногах.
Типы, вызывающие аногенитальные бородавки, как правило, относятся к HPV-6, HPV-11.
Они не имеют тенденцию провоцировать онкологические заболевания и могут самостоятельно проходить спустя некоторое время.
Но большие образования рекомендуется удалять с целью предотвращения их травмирования.
У большинства людей ВПЧ никогда не провоцирует симптомов или проблем со здоровьем.
Практически в 90% случаев при развитии бородавок или папиллом наблюдается тенденция их самостоятельного исчезновения в течение двух лет.
Но иногда, на фоне снижения иммунитета и других, благоприятных для вируса факторов, Human papillomavirus активизируется.
Это сопровождается рядом симптомов:
- Развитие генитальных бородавок.
- Респираторный папилломатоз (редкое состояние, при котором бородавки растут на слизистой гортани).
- Рак шейки матки.
- Другие, менее распространенные, но серьезные раковые заболевания, включая генитальные онкологические опухоли.
Согласно клиническим исследованиям, большая часть генитальных бородавок и рака шейки матки являлись следствием заражения ВПЧ.

В отличие от других заболеваний, заражение которыми происходит в ходе незащищенного секса, ВПЧ требует только контакта кожи с кожей.
Ни сексуального акта, ни обмена биологической жидкостью не требуется.
Поскольку нет лекарств, доступных для лечения инфекции, профилактика ВПЧ у женщин, а также мужчин — лучший способ защитить свое здоровье и предотвратить инфицирование партнера.
Как можно защитить себя от ВПЧ
Поскольку оральный, анальный и вагинальный секс рассматриваются как основные возможности заражения ВПЧ, есть один верный способ избежать инфицирования вирусом.
Это полный отказ от сексуальных контактов.
Подобный подход не является реалистичным, поэтому необходимо знать все профилактические стратегии и понимать их важность.
Безопасные сексуальные контакты являются первой линией защиты от ВПЧ для большинства людей.
Презервативы имеют решающее значение для снижения риска развития ВПЧ.

Однако важно понимать, что они не защищают потенциально уязвимые участки кожи.
Такие как мошонка, преддверие влагалища, наружные половые губы или анус.
Об этом свидетельствует четырехлетнее исследование, проведенное американскими центрами по контролю и профилактике ИППП.
Вывод по окончанию клинических испытаний был таков, что беспрерывное использование презервативов снижает риск инфицирования ВПЧ только на 50%.
В том числе среди немоногамных мужчин и женщин с многочисленными секс-партнерами.
Значение имеет постоянное и правильное использование презервативов во время орального секса.
Это значительно снижает риски респираторного папилломатоза.
Аналогичным образом следует рассмотреть вопрос о сокращении числа секс-партнеров.
Большинство исследований продемонстрировали прямую корреляцию между ВПЧ-инфекциями и цифрами сексуальных партнеров, которые человек имел на протяжении всей жизни.
Фактически, в одном из исследований 2013 года в Германии было сделано заключение об основных факторах риска для осложнений, связанных с ВПЧ.
Это число половых партнеров и начало секса в более молодом возрасте (чем младше возраст, тем большее число партнеров по жизни).
Вакцинация как профилактика ВПЧ
Активная иммунизация является основой современной программы вакцинации.
Суть процедуры состоит из применения мертвых или значительно ослабленных микроорганизмов или их компонентов.
Они не вызывают заболевания, но при этом позволяют нашему организму выявлять структуру патогена и создавать антитела.
Организм сохраняет эту способность в случае повторного контакта с патогенным микроорганизмом.
В настоящее время существует три вакцины для предотвращения многих форм ВПЧ, в частности высокого онкологического риска:
- Gardasil (является профилактикой ВПЧ 6, 11, 16 и 18 штамма)
- Cervarix (профилактика ВПЧ 16 и 18 типа)
- Gardasil 9 (профилактика ВПЧ 6, 11, 13, 31, 33, 45, 52 и 58)
Вакцинация против ВПЧ не рекомендуется для всех пациентов.
Препарат должен подбираться в индивидуальном порядке в зависимости от возраста и относительного риска:
- Вакцинация против ВПЧ может назначаться детям в возрасте от 11 до 12 лет. Детям в возрасте 9 лет также может быть предложена вакцина, если это необходимо.
- Вакцинация рекомендуется женщинам в возрасте до 26 лет и мужчинам в возрасте до 21 года.
- Людям с высоким риском заражения (включая мужчин, имеющих половые контакты с мужчинами, транссексуалов и людей с ВИЧ) можно назначать вакцину, если они ранее не получали или не проходили курс вакцинации.
- Любой пациент, у которого был диагностирован ВПЧ, может пройти вакцинацию в качестве профилактики развития инфекции со штаммами высокого онкориска.
Gardasil и Gardasil 9 одобрены для использования у женщин в возрасте 9-45 лет, и у мужчин в возрасте от 9 до 26 лет.
Эти вакцины требуют проведения трех инъекций в течение 6 месяцев.
Для здоровых, иммунокомпетентных людей, не инфицированных ВИЧ, могут назначаться только две дозы препарата.
Cervarix также одобрен для вакцинирования у женщин в возрасте от 9 до 45 лет.

В настоящее время Cervarix не одобрен только в Канаде, для вакцинирования мужского населения.
Научно-исследовательский центр Бантинга, подчиненный Министерству здравоохранения Канады, определил целесообразность использования вакцины только для пациентов женского пола.
Вакцинирование проводится с использованием трех инъекций в течение 6 месяцев.
Если пациент не принимает иммуносупрессивные препараты и не относится к категории ВИЧ-инфицированных, разрешается снижение дозирования вакцины до двух инъекций.
ВОЗ рекомендует Cervarix женщинам в возрасте от 9 до 27 лет, у которых ранее был выявлен ВПЧ.
А также заболевания органов малого таза, спровоцированные вирусом.
Также вакцина в обязательном порядке рекомендуется пациенткам старше 27 лет в качестве профилактики ВПЧ и рака шейки матки.
Специалисты из США, Европы и Японии подтвердили эффективность и необходимость вакцинации препаратом Церварикс.
ВПЧ — это инфекция, передающаяся половым путем.
В идеале вакцина должна вводиться до сексуального дебюта, чтобы обеспечить максимальную пользу.
От чего защищают вакцины?
Гардасил обеспечивает защиту от четырех типов ВПЧ.
Два из них вызывают примерно 70% всех раковых заболеваний шейки матки (HPV-16, HPV-18).
Два других типа почти в 90% случаев провоцируют аногенитальные бородавки у мужчин и женщин (HPV-6, ВПЧ-11).
Gardasil 9 примерно до 20% снижает риск аногенитальных раковых заболеваний, вызываемыми другими пятью типами HPV (31, 33, 45, 52, 58).
Cervarix также обеспечивает защиту от двух типов ВПЧ, которые могут привести к раку шейки матки (HPV-16, HPV-18).

Вакцинирование необходимо проводить до момента заражения или развития клинической картины.
При протекающей инфекции вакцины не смогут повлиять на ее устранение или каким-то образом уменьшить ее проявление.
В настоящее время не существует вакцины, которая обеспечит защиту от всех типов ВПЧ.
Насколько эффективны вакцины?
Препараты для вакцинации (Gardasil и Cervarix) от HPV продемонстрировали высокую эффективность.
Они предотвращают инфицирование штаммами вирусов, которые указаны непосредственно в аннотации к препаратам.
Даже при наличии у пациента одного из типов вируса вакцины будут защищать от других ВПЧ.
Таким образом снижая риск развития онкологического процесса.
Профилактика ВПЧ: проблемы безопасности и побочные эффекты вакцины
Одна из проблем, которая часто возникает при обсуждении любой из вакцин против ВПЧ — безопасны ли они и какие возможны побочные реакции.
Все три вакцины могут сопровождаться умеренными или относительно незначительными побочными эффектами.
Это болезненность и покраснение в месте инъекции, а также головные боли, боли в животе.
Подобные явления возникают крайне редко и не требуют особого лечения, не считаются потенциально опасными для пациента.
Кроме того, вакцины не содержат бактериостатических веществ или консервантов, которые могут являться опасными для здоровья человека.
Профилактика ВПЧ такими вакцинами как Гардасил и Церварикс обеспечивают защиту от вируса в среднем на 10 лет.
Нуждаются ли вакцинированные пациентки в скрининге рака шейки матки?
В настоящее время вакцины против ВПЧ не защищают от всех типов вирусной инфекции.
Поэтому пациенткам, прошедшим вакцинирование, рекомендуется регулярное (не менее одного раза в год) проведение тестирования по Папаниколау (мазок на Пап).

Мужское обрезание как профилактика ВПЧ
Согласно результату исследования, опубликованного в журнале NEJM (медицинский журнал Англии), обрезание у мужчин как профилактика ВПЧ может снизить риск заражения вирусом более, чем на 35%.
Сегодня процедура циркумцизио широко не поддерживается.
Тем не менее, было доказано, что обрезание может снизить риск инфицирования вирусом простого герпеса 2 (генитальный герпес) почти на 25%.
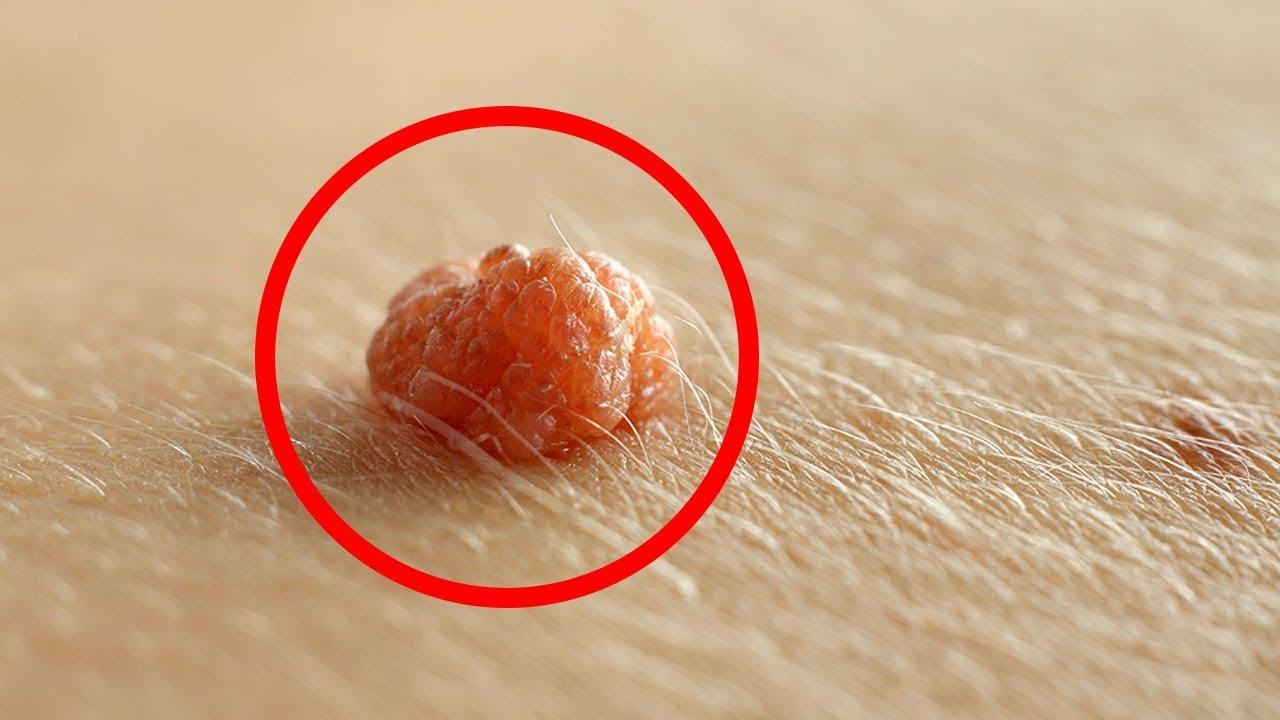
У одних папилломы маленькие, у других пациентов достигают крупных размеров.
Располагаться они могут на гениталиях, во рту, подмышками и на других участках тела.
Количество папиллом существенно отличается у разных людей.
Многие не знают, откуда они берутся.
Поговорим о причинах появления папиллом на теле.
Почему растут папилломы?
Они растут потому, что кожа инфицирована вирусом.
Возбудитель называют вирусом папилломы человека или ВПЧ.
На самом деле он представляет собой не одного возбудителя, а целое семейство вирусов.
Они обладают разными патогенными свойствами и имеют разные участки ДНК.
Разные виды вирусов вызывают разные симптомы.
Некоторые провоцируют онкологические новообразования.
Что же касается папиллом, то их появление чаще всего спровоцировано вирусами папилломы 6 и 11 типов.
Распространяется ВПЧ в большинстве случаев через половой контакт.
Но это лишь один из возможных механизмов.
Любые телесные контакты приводят к передаче возбудителя от человека к человеку.
К примеру, причиной могут быть объятия или контактные виды спорта.
Но если папилломы появились на гениталиях, то очевидно, что заразился человек именно половым путем.

Так как не бывает такого, чтобы вирус внедрился в кожу в области носа, но рост папиллом вызывал на половом члене.
Он провоцирует вегетации именно там, куда смог проникнуть при контакте.
У всех ли растут папилломы?
Растут папилломы не у всех.
К тому же, они появляются через разные промежутки времени и имеют разные размеры.
Если вы и ваш сосед одновременно заразились ВПЧ, то вполне может быть следующее:
- у вас папилломы будут большими, а у него – маленькими;
- у него они появятся через 3 месяца, а у вас – через 9 месяцев;
- у соседа папилломы вырастут, а у вас они вообще не появятся.
И это при том, что заражение происходит одним и тем же типом.
То есть, различий в степени патогенности нет.
В чём же разница между вами и вашим соседом?
Она заключается в иммунном статусе.
Как и другие вирусные инфекции, выраженность заболевания существенно зависит от состояния иммунитета.
Чем он сильнее, тем меньше риск, что папилломы вообще появятся.
Если же они растут, то не достигают крупных размеров.
Но при слабом иммунитете:
- папилломы появляются быстро;
- их много;
- достигают больших размеров;
- могут вызывать осложнения (в том числе злокачественные онкопроцессы).
Внутренние причины появления папиллом
Итак, теперь вы знаете, что внешней причиной появления этих образований является вирус.
Тем не менее, у одного человека папилломы на коже появляются, в другого – нет.
Это связано с разным состоянием иммунитета.
Важно не то, с каким иммунитетом человек родился.
Имеет значение, в каком состоянии он находится в данный момент времени.

Выше риск, что папилломы появятся у людей, которые:
- недавно переболели другими вирусными инфекциями (например, герпесом);
- пожилые, больные, ослабленные недавней травмой или операцией;
- принимают препараты, угнетающие иммунитет (цитостатики, глюкокортикоиды, иммунодепрессанты);
- имеют болезни, угнетающие иммунитет (ВИЧ, сахарный диабет).
Не столкнуться в течение жизни с папилломавирусом практически невозможно.
При этом аногенитальные бородавки появляются далеко не у всех.
В большинстве случаев папилломавирусная инфекция проходит без симптомов.
Человек заражается, но даже не знает об этом.
Он излечивается сам по себе, силами собственного иммунитета.
Если же папилломы появились, это говорит о том, что с иммунной системой не всё в порядке.
Таким образом, в их возникновении играет роль соотношение двух факторов:
- уровень патогенности вируса, которым вы заразились;
- уровень вашего иммунитета, который должен этому вирусу противостоять.
В большинстве случаев побеждает иммунитет, так как у большинства людей никаких нарушений в его работе нет.
Но у некоторых сильнее оказывается вирус.
Таким пациентам требуется лечение.
Причины увеличения папиллом на теле
Как и любая другая инфекция, ВПЧ может прогрессировать или регрессировать.
При сильном иммунитете она регрессирует.
Если же папилломы вдруг начали увеличиваться, это обычно говорит о том, что заболевание активизировалось.
Вирус начал размножаться.
Он повреждает ДНК клеток, те усиленно делятся.
В результате растут бородавки.
У человека появляется много папиллом на теле, причины этого явления чаще всего заключаются в слабом иммунитете.
Возможна и менее благоприятная причина.
Это злокачественное перерождение папилломы.

При этом папиллома не просто увеличивается.
Она совершенно меняет свой внешний вид.
Начинает расти узел – вначале по периферии, а затем и в глубину.
В запущенной стадии он изъязвляется.
Обычно рак кожи хорошо диагностируется, если папиллома расположена в видном месте.
Потому что опухоль располагается на виду.
Пациент её замечает, беспокоится о состоянии своего здоровья и обращается к врачу.
Причины красных папиллом на теле
Кожные наросты могут быть как бледными, так и красными.
Чаще они всё же имеют красный или розовый цвет.
Это связано с их хорошей васкуляризацией.
Кожное образование растет, и его пронизывает множество кровеносных сосудов.
Они обеспечивают папиллому питательными веществами, которые требуются для роста.
Но сосуды эти неполноценные.
Это дает возможность врачу даже без сложных анализов отличить папиллому от других кожных образований.
Для этого достаточно обработать её уксусной кислотой.
Спустя минуту располагающаяся рядом кожа бледнеет.
Это связано с тем, что сосуды спазмируются.
Все они имеют мышечный слой.
В то же время патологические сосуды не имеют мышц.
Они не сокращаются, не сужаются, и папиллома остается красной.
Причины папиллом с точки зрения эпидемиологии
Болезнь вызвана вирусом.
Чтобы он попал в организм, нужны определенные события и обстоятельства.
Статистические исследования также позволили выявить некоторые факторы риска появления папиллом.
Они следующие:
- низкий социальный статус;
- курение;
- больше 2 половых партнеров за последний год;
- беспорядочная половая жизнь у постоянного партнера;
- раннее начало половой жизни;
- присутствующие в данный момент или перенесенные в прошлом венерические заболевания;
- молодой возраст;
- прием оральных контрацептивов;
- наркозависимость;
- алкоголизм.
Обратите внимание, что это не причины роста папиллом на теле.
Это лишь обстоятельства, увеличивающие риск инфицирования ВПЧ.
К примеру, от алкоголя папилломы не растут.
Но он часто ассоциирован с рискованным сексуальным поведением, большим количеством половых партнеров.

А так как ВПЧ передается именно половым путем, то у этой категории пациентов папилломы выявляются чаще.
Оральные контрацептивы сами по себе не провоцируют рост папиллом.
Но женщины, которые их используют, часто пренебрегают барьерной контрацепцией.
Поэтому риск передачи инфекции во время секса повышается.
Как защититься от папиллом?
Зная причины появления маленьких папиллом на теле, защититься от них не трудно.
Достаточно воздействовать всего лишь на два фактора, которые приводят к возникновению кожных образований:
- избежать заражения вирусом;
- поддерживать иммунитет в хорошем состоянии, чтобы не допустить появления папиллом даже в случае заражения.
Профилактика может быть осуществлена как средствами медицины, так и коррекцией образа жизни.
Устранение факторов риска появления папиллом
Вы знаете, что вирус передается при половом контакте.
А это означает, что можете принять меры, чтобы снизить риск инфицирования.
Как это сделать?
Мы уже перечисляли факторы, являющиеся причинами папиллом с эпидемиологической точки зрения.
Некоторые из них неконтролируемые.
К примеру, вы не можете изменить свой текущий возраст или дату начала половой жизни.
Но большинство факторов вполне поддаются контролю.

В первую очередь нужно:
- ограничить количество половых партнеров;
- поменять постоянного полового партнера, если у него слишком много контактов;
- использовать презерватив;
- не вступать в связь с человеком, у которого вы обнаружили аногенитальные бородавки;
- ограничить потребление алкоголя, чтобы малознакомым людям было тяжелее склонить вас к сексу.
Презерватив несколько уменьшает риск инфицирования.
Тем не менее, он не защищает от заболевания на 100%.
Дело в том, что папилломы могут появляться не только на гениталиях.
Они формируются на лобке, промежности, возле ануса.
Все эти зоны не покрыты презервативом.
Соответственно, если у партнера папилломы на лобке, и он прикасается к вам этой частью тела, вируса попадают на кожу.
Аналогичным образом у вас остаются открытыми все уязвимые зоны, куда ВПЧ может проникнуть.
Для него подходит любая кожа, главное – чтобы на ней были микроповреждения.
А они есть почти всегда, поэтому риск заражения ВПЧ при одном половом акте с носителем инфекции достигает 70%.
Таким образом, если вы хотя бы иногда занимаетесь сексом или контактируете с людьми, у вас могут появиться папилломы.
Другое дело, что риски могут быть разными.
У кого-то шанс подхватить инфекцию – один к тысяче, в то время как другой встречается с вирусами постоянно.
Поддержание иммунитета для профилактики папиллом
Бывает так, что вы заразились, но папилломы не появились.
Если иммунитет хороший, так и случится.
В подавляющем большинстве случаев эта инфекция транзиторная.
Вы о ней даже не узнаете.
Если же папилломавирус закрепился в коже, то с вероятностью 90% не позднее, чем через 2 года, его там уже не будет.
Но для этого ваш иммунитет должен быть состоятельным.
Нарушить его сложно, но можно.
Вот основные причины, почему иммунитет становится слабее:
- переохлаждения и перегревания;
- сидячий образ жизни;
- ожирение;
- инфицирование другими вирусами;
- ВИЧ;
- диабет;
- любая затяжная болезнь;
- травма;
- операция.
Чтобы укрепить иммунитет, закаляйтесь, хорошо питайтесь, ведите здоровый образ жизни, избавьтесь от вредных привычек.

У вас должен быть нормальный вес и достаточная двигательная активность.
Если этого нет, возможно ухудшение работы иммунной системы и появление папиллом.
Устранение иммунных нарушений при появлении папиллом
Возможно, функция иммунитета уже нарушена.
Но их не сдают все подряд.
Как заподозрить снижение иммунитета?
Очень просто:
- вы стали часто болеть;
- недавно была молочница;
- недавно был герпес;
- вы пьете таблетки от боли в суставах или бронхиальной астмы (некоторые из них снижают иммунитет);
- на коже часто появляются гнойники.
Заподозрить, что иммунитет снижен, можно и при появлении папиллом.
Особенно если они крупные, быстро растут и появляются в большом количестве.

В таких ситуациях стоит обратиться к иммунологу.
Если не знаете, куда пойти, мы приглашаем вас в нашу клинику.
У нас:
- работают опытные иммунологи;
- проводятся современные исследования для оценки иммунного статуса;
- индивидуально подбирается лечение, которое позволяет в кратчайшие сроки восстановить иммунитет.
После нормализации состояния иммунной системы снижается не только риск ВПЧ.
Уменьшается риск и других инфекционных заболеваний, а также острых гнойных процессов в организме.
Вакцинация от папилломавируса
От ВПЧ можно защититься при помощи прививки.
Вакцинацию можно сделать в нашей клинике.
Препарат вводят 3 раза с перерывом в несколько месяцев.
Лучше всего результаты у тех, кто вакцинируется до начала половой жизни.
Потому что в этом случае можно сказать с высокой вероятностью, что человек с вирусом ещё не встречался.
Применяющаяся вакцина защищает от 4 типов ВПЧ.
Два из них являются самыми опасными, так как провоцируют цервикальный рак.
Ещё два – это наиболее частые причины появления на теле папиллом.
Правда, остается ещё 4 десятка вирусов, от которых вакцина не защищает.
Но это не значит, что она бесполезна.
Потому что некоторые типы вируса встречаются часто, другие – редко.
Прививка защищает вас именно от тех ВПЧ, которые встречаются часто.
Их доля в общей структуре заболеваемости достигает 70%.
Конечно, остается ещё 30% тех вирусов, от которых вакцина не защищает.
Но риск других инфекций тоже снижается.
Потому что образующиеся в результате вакцинации антитела воздействуют не только на четыре типа вируса, но также в некоторой степени на те типы ВПЧ, которые близки по антигенной структуре.
Таким образом, вероятность появления папиллом у правильно вакцинированных пациентов уменьшается в разы.
Хотя нельзя сказать, что прививка дает стопроцентную защиту.
Есть и ещё один важный аргумент в пользу необходимости вакцинации.
Прививка защищает женщину от цервикального рака.
Некоторые типы ВПЧ могут не вызывать появление папиллом.
Но они проникают в шейку матки и провоцируют изменения эпителия.
В результате хронической инфекции в среднем через 20 лет после заражения развивается рак.
Чтобы избежать заражения самыми опасными вирусами, нужно вовремя сделать прививку.
При этом если инфицирование уже произошло, проводить вакцинацию нет смысла.
Куда обратиться при появлении папиллом?
Если у вас появились папилломы, вы можете обратиться в нашу клинику.
Мы предлагаем такие услуги:
-
лазером, жидким азотом или другими методами, без боли и риска осложнений;
- диагностика, направленная на установление типа вируса и оценку онкогенного риска (вероятность развития рака);
- оценка иммунного статуса, что позволяет установить причины появления папиллом и спрогнозировать дальнейшее развитие заболевания;
- коррекция иммунитета, если она необходима (дает возможность избежать повторного появления папиллом после их удаления);
- вакцинация от вируса папилломы человека (защитит вас от самых опасных и наиболее распространенных ВПЧ).
За пациентами, у которых обнаружены онкогенные типы вируса, мы устанавливаем динамическое наблюдение.
При правильном подходе оно позволяет с вероятностью, близкой к 100%, предотвратить развитие цервикального рака.
Мы применяем иммуномодулирующую и противовирусную терапию.
Она обеспечивает выведение вируса из организма у большинства пациентов.
Регулярное обследование на ВПЧ и сдача мазков на онкоцитологию даст возможность вовремя выявить начальные изменения эпителия и принять необходимые меры.
При появлении папиллом обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Читайте также:


