Что это может быть бугорок на коже под цвет кожи
Обновлено: 30.04.2024
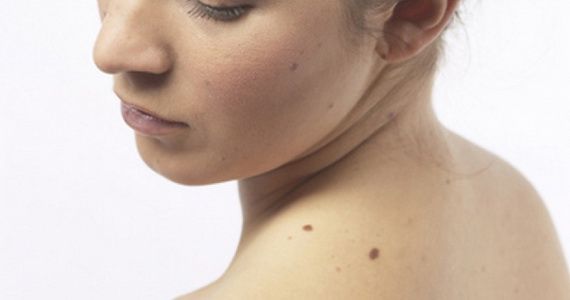
Новообразования (неоплазии) – это медицинское название опухолей, т. е. избыточного разрастания какой-либо ткани в организме. Опухоли – результат бесконтрольного размножения клеток, которые еще не достигли зрелости и потому утратили свою способность полноценно выполнять свои функции.
Опухоли могут возникать во внутренних органах и на поверхности кожи. Многие, не зная, какие бывают новообразования на коже, при появлении любого новообразования на коже ошибочно полагают, что это рак. На самом деле это не всегда так.
По основной классификации новообразования кожи делятся на доброкачественные и злокачественные. Еще существуют предраковые образования – пограничные между двумя основными видами. У каждого типа есть свои подвиды и особенности, а для постановки точного диагноза нужна правильная диагностика.
Доброкачественные новообразования кожи
У доброкачественных новообразований обычно не нарушается способность к дифференцировке клеток. Т. е. они сохраняют свои первоначальные функции и по структуре схожи с нормальными клетками. Еще такие клетки медленно растут, могут давить на соседние ткани, но никогда в них не проникают.
Виды доброкачественных новообразований кожи:
- Атерома – опухоль сальной железы, которая образуется из-за ее закупорки. Чаще всего встречается там, где больше всего сальных желез: на шее, спине, голове, в паховой области.
- Гемангиома – сосудистая опухоль, которая образуется из клеток кровеносных сосудов. Имеет цвет от красного до синюшно-черного.
- Папиллома и бородавки. Образование в виде небольшого узелка или сосочка. Причина – вирус папилломы человека (ВПЧ). Обычно возникают на фоне стрессов, снижения иммунитета, вегетативных расстройств. Часто появляются в области подмышек, паховой зоне. Еще папилломы – самые распространенные новообразования кожи век.
- Лимфангиома – опухоль из стенок лимфатических сосудов, которая формируется еще внутри утробы. Внешне это небольшие образования с бугристой поверхностью синюшной или красно-бурой окраски.
- Липома – опухоль жировой прослойки («жировик»). Располагается в подкожном слое, чаще всего в области верхней части спины, плечевого пояса, наружной поверхности бедер. Опухоль безболезненная, мягкая и подвижная.
- Фиброма – образование из соединительной ткани. Чаще встречается у женщин молодого и среднего возраста. Выглядят как новообразование на коже в виде шарика, выступающего над ее поверхностью.
- Нейрофиброма – опухоль из клеток оболочек нервов. Внешне выглядит как плотный бугорок размером 0,1-2,3 см.
В отдельную группу новообразований относят невусы (родинки). Это новообразования кожи разного цвета: коричневого, красного, черного, фиолетового и пр. В большинстве случаев невус – это врожденный порок развития кожи. Но родинки могут появляться и в течение жизни, чаще всего под действием солнечного света. Невусы не имеют склонности к злокачественному перерождению, но в отдельных случаях это может происходить вследствие повреждения или травмы кожи на родинке.
Несмотря на отсутствие прямой опасности, все доброкачественные виды новообразований на коже лица, рук, ног и других частей тела требуют постоянного контроля. Необходимо следить, чтобы опухоли не разрастались, не увеличивались в размерах, не меняли цвет. В противном случае нужно обратиться к врачу.
Предраковые новообразования (преканкрозы)
Предраковыми называют новообразования, которые под воздействием врожденных или текущих причин получили склонность к злокачественному перерождению. Как правило, это хронические состояния, которые наблюдаются у человека в течение длительного времени.
Таким образом, предраковые опухоли – опасные новообразования на коже, которые могут приводить к развитию онкологических процессов. К ним относятся:
- Старческая кератома – кератоз, при котором на коже у пожилых людей возникают сухие корки и чешуйки. При их отслаивании может возникать легкая кровоточивость.
- Пигментная ксеродерма – наследственная опухоль, развивающаяся из-за повышенной чувствительности кожи к ультрафиолету. Встречается редко, представляет собой пигментные пятна, которые становятся бородавчатыми разрастаниями.
- Кожный рог – конусообразная опухоль, внешне напоминающая рог. Имеет желтый или коричневый цвет. возникает на открытых участках тела, которые регулярно подвергаются трению или сдавливанию. Характерен для людей пожилого возраста
- Болезнь Боуэна – внутриэпидермальный рак. Без лечения может трансформироваться в инвазивный рак кожи. На ранней стадии болезнь Боуэна представляет собой небольшое красновато-коричневое пятно размером 2-50 мм. имеет шелушащуюся поверхность, приподнятые неровные края. После удаления чешуек остается мокнущая, но не кровоточащая поверхность.
Злокачественные новообразования кожи
Самые опасные виды новообразований на коже – злокачественные. От доброкачественных они отличаются тем, что быстро растут, проникают в окружающие ткани и дают метастазы в отдаленные от очага области. Организм не контролирует деление клеток в таких опухолях, а сами они теряют способность выполнять свои первоначальные функции.
Признаки перерождения доброкачественной опухоли в один из видов злокачественных новообразований на коже:
- быстрое или резкое увеличение опухоли в размерах;
- появление язв, кровоточивость;
- распространение на соседние ткани;
- изменение цвета или степени насыщенности пигментации.
Основные виды злокачественных опухолей кожи:
- Меланома – наиболее распространенный вид. Чаще всего возникает из родинок из-за травмирования или избыточного воздействия ультрафиолета.
- Базалиома – плоскоклеточный рак кожи из атипичных клеток базального слоя эпидермиса. Внешне выглядит как белый узелок с сухой коркой на поверхности. По мере прогрессирование увеличивается в ширину и превращается в глубокую язву.
- Саркома Капоши. Представляет собой множественные опухоли пурпурного, фиолетового и лилового цвета. Они объединяются и превращаются в язвы.
- Липосаркома – злокачественная опухоль жировой ткани, возникающая на фоне липом и атером.
- Фибросаркома – новообразование из соединительной ткани, чаще всего нижних конечностей. Имеет темный сине-коричневый цвет, может заметно выступать над кожей.
Специалисты рекомендуют удалять как доброкачественные, так и злокачественные новообразования. Это оптимальный метод лечения, если к нему нет противопоказаний. В случае с доброкачественными новообразованиями и предраковыми состояниями при своевременном лечении прогноз благоприятный.
При злокачественных опухолях требуется больше усилий, и прогноз может быть не столь благоприятным, особенно если уже наблюдается метастазирование. Поэтому при подозрении на злокачественные процессы важно как можно раньше обратиться к врачу.
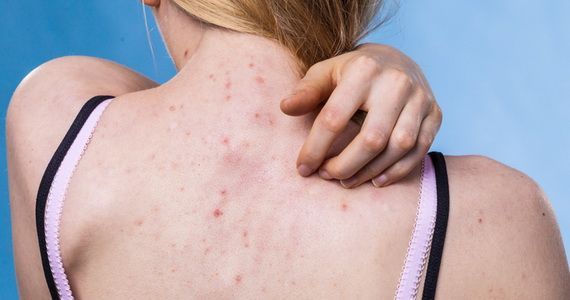
Кожа отображает все внутренние процессы. Если на ней начинают появляться высыпания и раздражения, это повод задуматься о здоровье. Кожная сыпь возникает по разным причинам, среди которых серьезные внутренние заболевания занимают отнюдь не последнее место.
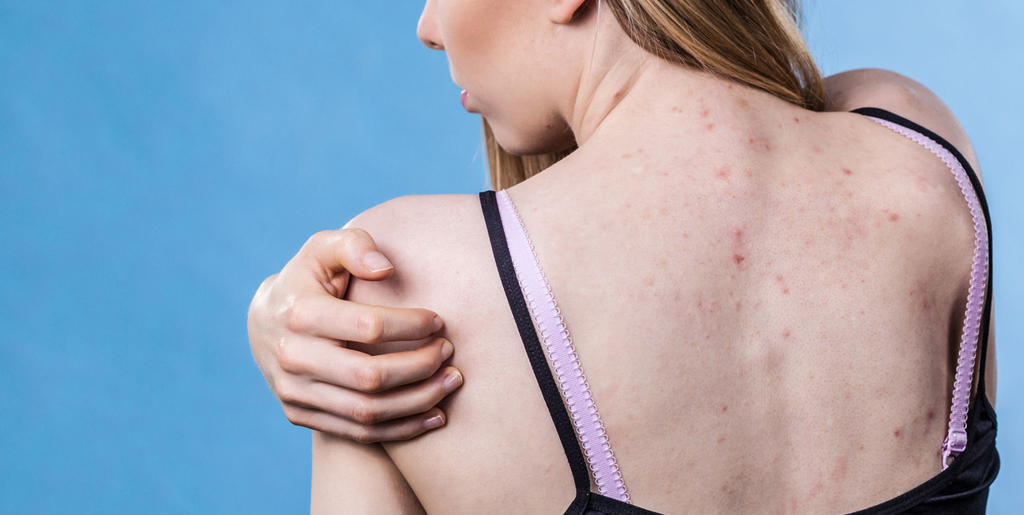
Что называют кожной сыпью
Под сыпью врачи обычно подразумевают патологическое поражение кожи и слизистой в виде высыпаний. Сыпь может представлять собой покраснения, пустулы, пузырьки, узелки, волдыри, бугорки и другие образования. Ключевая особенность — сыпь всегда внешне отличается от здоровых участков кожи. Иногда сыпь может пройти самостоятельно, а иногда она указывает на заболевание, которое не исчезнет само по себе.
Причины появления сыпи
Все причины появления кожной сыпи принято делить на следующие категории:
- Инфекция. В эту категорию относят бактериальные и вирусные заболевания.
- Аллергия. Сыпь может вызывать как пищевая аллергия, так и контактная. Интенсивность высыпаний может зависеть от сезона и психологического состояния пациента.
- Болезни крови и сосудов. Часто эти проблемы выражаются в виде геморрагий — подкожных кровоизлияний, которые происходят из-за нарушения целостности сосудов. Отличительная черта геморрагии — при растяжении кожи она не исчезает, в отличие от других покраснений.
- Аутоиммунные заболевания. Самый "хрестоматийный" пример — системная красная волчанка.
- Неаллергическая реакция на вещества. Это может быть реакция на токсин или на компонент лекарства.
- Физические воздействия. Сыпь может проявиться от чрезмерного холода или жары, от сдавливания, трения или агрессивного воздействия солнечных лучей. Такие высыпания — самые безобидные и обычно проходят сами собой.
Какие болезни вызывают сыпь?
В рамках одной статьи невозможно уделить внимание всем заболеваниям, вызывающим сыпь на теле и на лице. Поэтому мы рассмотрим самые распространенные проблемы, сопровождаемые кожными высыпаниями.
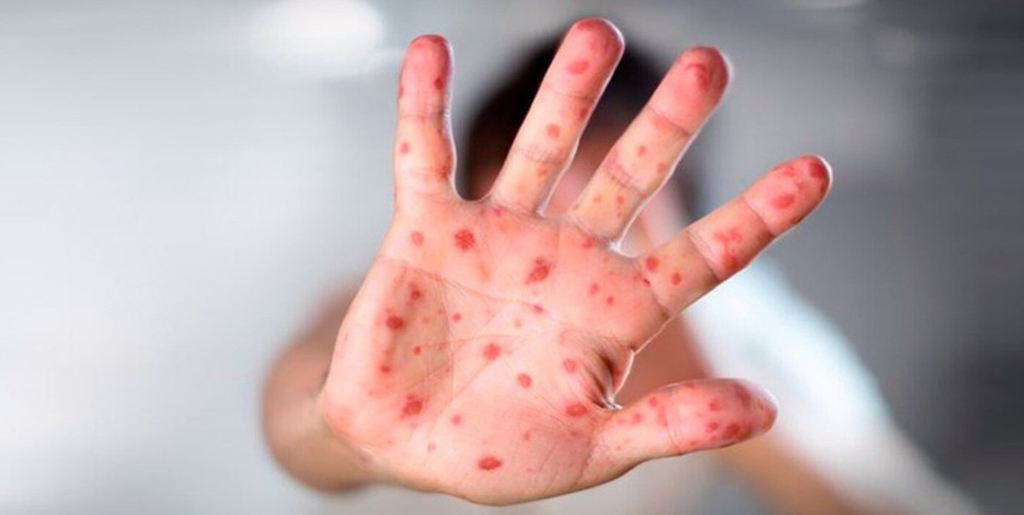
Контактный дерматит
Как ясно из названия, контактный дерматит появляется из-за прикосновений к агрессивным веществам: ядовитым растениям (плющ, сумах), красителям, материалам химического происхождения (латекс, резина) и так далее. Контактный дерматит обычно проявляется в виде покраснений и воспалений. Гнойные образования для него нехарактерны.
Реакция на лекарство
Некоторые медикаменты в качестве побочных эффектов могут вызывать сыпь и раздражение кожи. Иногда лекарство не имеет таких побочных эффектов, но может вызвать аллергическую реакцию в виде сыпи. Кроме того, некоторые антибиотики вызывают светочувствительность — человек становится очень чувствительным к солнечным лучам.
Аллергия
Аллергия может проявляться по-разному, и сыпь — одно из наиболее частых проявлений. Она может появиться после того, как пациент съест аллерген или потрогает его. Если помимо сыпи наблюдается осложнение дыхания, онемение конечностей, визуально заметный отек — немедленно вызывайте скорую помощь!
Экзема
Экзема — это довольно распространенное незаразное кожное заболевание. Экзема проявляется в виде сухости кожи, зуда, локализованных покраснений. Кожа пациента шелушится и покрывается сухими чешуйками. Причины появления экземы могут быть разными, но внешние проявления болезни всегда включают в себя высыпания на коже, ее огрубение и появление микротрещин.
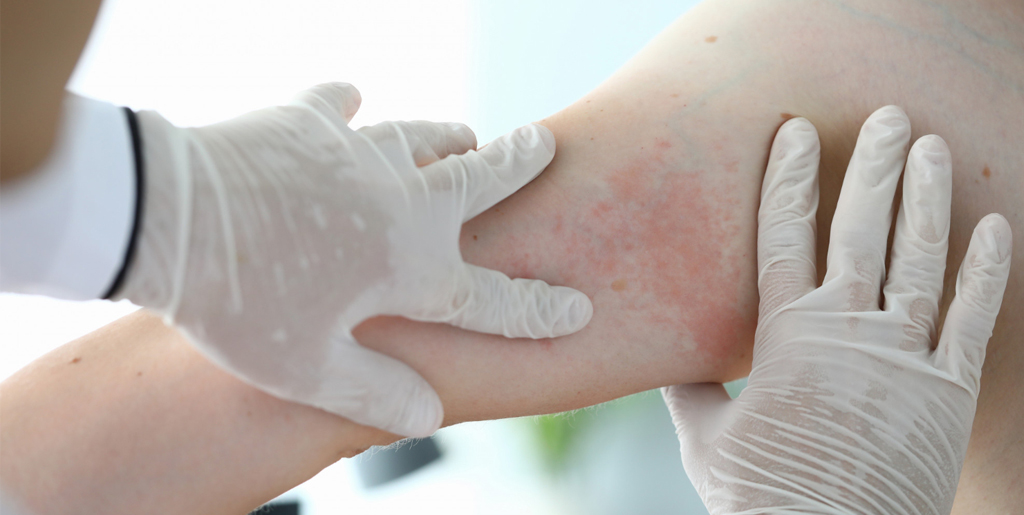
Атопический дерматит
Атопический дерматит — это хроническое расстройство, которое часто сопровождается сыпью. Этот вид дерматита в три раза чаще проявляется у детей до 3 лет, чем у взрослых. Помимо высыпаний, дерматит демонстрирует следующие симптомы: зуд, сухость кожи, раздражение, шелушение. Атопический дерматит может дополняться вторичной инфекцией.
Кожная сыпь может быть вызвана разными причинами, и она редко однозначно указывает на конкретное заболевание. Но современные методы диагностики позволяют специалистам определять причину проблемы с очень высокой точностью. Правильно определив заболевание, врач сможет назначить наиболее эффективное лечение высыпаний, концентрируясь на причинах, которые его вызвали.
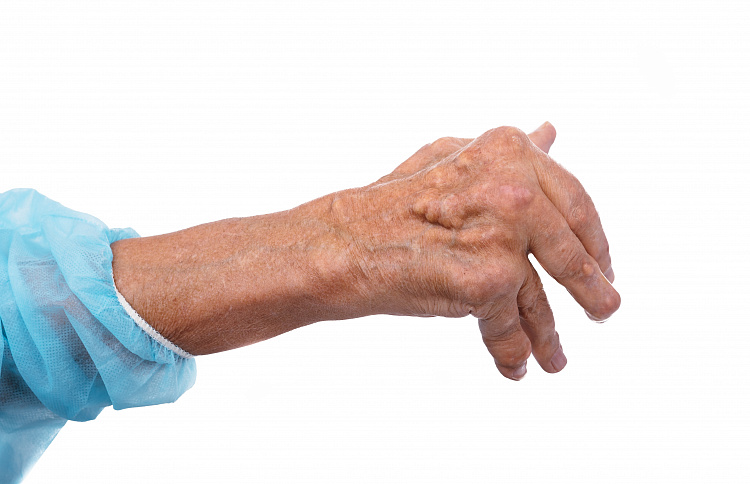
Уплотнения под кожей – болезненные или безболезненные образования, возникающие в разных местах – на конечностях, в области паха, на лице, голове, спине, шее или груди. Они могут появляться после травмы, при нарушении обмена веществ или обострении какого-либо заболевания. При выявлении шишек под кожей следует обязательно проконсультироваться с врачом, чтобы исключить злокачественные опухоли или при их наличии начать правильное лечение.
Симптомы уплотнений под кожей
Образования под кожей сопровождается такими симптомами:
- воспаление мягких тканей;
- болезненные ощущения;
- повышение температуры тела;
- интоксикация организма;
- ухудшение общего состояния.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 19 Мая 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Причины
К причинам возникновения уплотнений под кожей относятся:
- фиброма кожи;
- гемангиома;
- инфекционные заболевания;
- бородавка;
- родимое пятно;
- инородные тела;
- усиленная работа сальных желез.
Виды уплотнений
Врачи выделяют множество видов подкожных уплотнений. Наиболее распространенными считаются:
- липомы;
- гигромы;
- атеромы;
- увеличенные лимфатические узлы;
- просянка;
- абсцесс;
- грыжа;
- злокачественные новообразования.
Цитата от специалиста ЦМРТ

Цитата от специалиста ЦМРТ
Причины образования уплотнений под кожей могут быть совершенно разными. Заочно ставить диагноз по одному такому симптому, даже учитывая локализацию образования, нельзя. Необходима очная консультация специалиста. Среди причин — аллергическая реакция, гормональные нарушения, аутоиммунные заболевания, доброкачественные или злокачественные опухоли. Важно не откладывать визит к специалисту и пройти назначенные исследования для постановки точного диагноза.

Липомы
Липомы или жировики – доброкачественные опухоли, возникающие в жировой ткани кожи. Бывают единичными и множественными. Они появляются у людей с патологиями печени, заболеваниями поджелудочной железы, при сахарном диабете и на фоне алкоголизма. также на липомы могут оказывать влияние генетическая предрасположенность, болезни мочевыделительной системы и гормональные изменения в организме.
Жировики чаще диагностируются у женщин во возрасте от 30 до 45 лет. У них возникают безболезненные твердые шарики под кожей. Уплотнения имеют склонность к росту.
Гигромы
Гигрома или синовиальная киста – доброкачественная опухоль, наполненная серозно-слизистой или серозно-фиброзной жидкостью. Она может развиться после неудачной хирургической операции на кисти, вследствие травмы или наследственной предрасположенности. У женщин синовиальная киста встречается в 3 раза чаще, чем у мужчин. Гигромы могут вызывать острую боль или сопровождаются постоянными тупыми болями. В 40% случаев они не вызывают симптомов.
Атеромы
Атерома – доброкачественная округлая опухоль, состоящая из капсулы, заполненной густой желтой или белой жидкостью с неприятным запахом. Они диагностируются у 5-10% людей. Атеромы бывают 2 видов- истинные и ложные. Истинные атеромы появляются из микрочастиц эпидермиса при наследственной предрасположенности. Ложные образования развиваются в области закупорки сального протока, приводя к скоплению секрета. Атеромы могут возникать у людей с нарушенным обменом веществ, при неблагоприятных экологических условиях и гормональных изменениях.
Увеличение лимфоузлов
Воспаление лимфоузлов может быть симптомом инфекций. Вблизи с увеличенным лимфоузлом иногда можно заметить царапину или глубокую рану. Если после ее лечения уплотнение не рассосалось и вызывает болевые ощущения, следует немедленно посетить врача.
Просянка
Заболевание, характеризующееся образованием мелких белых уплотнений. Они могут быть единичными или сгруппированными. Просянка возникает при задержке кожного сала и неправильном уходе за кожей. Нередко белые угри выявляют на коже лица у новорожденных детей. Со временем они самостоятельно проходят, не вызывая осложнений.
Абсцесс
Характеризуется болезненным уплотнением под кожей, покраснением и местным повышением температуры. Причинами абсцесса могут стать механические повреждения, удар и инъекция. Необходимо сразу обратиться к врачу, чтобы избежать негативных последствий.
Грыжа
Припухлость развивается в области бедер, паха, пупка и других мест. Ее могут вызывать хронические патологии легких, поднятие тяжестей, беременность и роды, запоры и травмы позвоночника. Грыжа нередко сопровождается болевым синдромом, тошнотой и рвотой.
Злокачественные опухоли
Их особенностью считается то в течение длительного времени они протекают бессимптомно. Заметные проявления возникают на поздних стадиях, когда образования достигают значительных размеров. В таких случаях требуется только оперативное вмешательство.
Диагностика
Для выявления липомы врач проводят опрос пациента и визуальный осмотр с пальпацией пораженного места. Из инструментальных методов применяют УЗИ, электрорентгенография, компьютерная томография и МРТ. Они помогают определить очаги просветления.
Обнаружить гигрому можно с помощью рентгенографии, УЗИ или пункции гигромы. При подозрении на грыжу врач назначает УЗИ и диафаноскопию.
Для диагностики уплотнений под кожей в сети клиник ЦМРТ используют такие методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Если вы заметили новое уплотнение под кожей, запишитесь на прием к терапевту. Он оценит возможный характер образования, выяснит предрасполагающие причины и направит к соответствующему специалисту: к хирургу для удаления доброкачественного образования или к онкологу для лечения злокачественной опухоли. Если уплотнение небольшое, терапевт может назначить лечение самостоятельно.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Лечение уплотнений под кожей
При липомах врач назначает оперативное вмешательство. К современным методикам хирургического лечения относится удаление уплотнения лазером, ультразвуковая, радиоволновая и криогенная деструкция. Также в курс лечения входят витаминные комплексы, иммунные и противовоспалительные препараты, гормональные средства. Пациент во время лечения должен придерживаться диетического питания.
При гигромах эффективными методами лечения считаются парафиновые прогревания, аппликации лечебной грязью и электрофорез с плазмолом. В отягощенных случаях требуется введение в пораженные участки глюкокортикоидов и отсасывание гнойного содержимого.
Если у пациента неглубокая атерома, тогда эффективно накладывать повязки с антисептическими мазями и наносить антибактериальные препараты. Устранить зуд и шелушение помогут гормональные лекарства. При интоксикации организма назначают жаропонижающие средства.
Для лечения уплотнений под кожей в сети клиник ЦМРТ применяют разные методы:
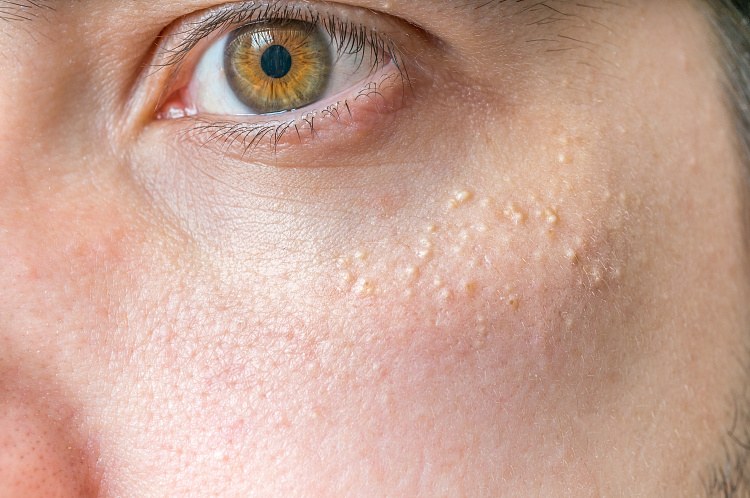
Узелки на коже — злокачественные или доброкачественные поражения кожи вследствие патологического разрастания дермы. В норме число отмерших клеток пропорционально новым, но при воздействии неблагоприятных факторов начинается аномальное размножение клеток, в результате патологические измененные клетки наслаиваются, формируются в ограниченное образование под кожей.
Причины узелков на коже
Основным предрасполагающим условием для образования узелков под кожей называют частые травмы, заболевания кожи, вирусные и бактериальные инфекции, доброкачественные и злокачественные опухоли. Благоприятный фон для развития узелков на коже создает нарушение функций сальных желез, гормонального равновесия, расстройства вегетативной нервной системы, заболевания желудочно-кишечного тракта, системные патологии.
Среди причин, почему появляются узелки на коже, нельзя исключать генетические особенности организма, прием лекарств, ослабляющих иммунитет, негативное воздействие химических канцерогенов, фиолетовое и ионизирующее излучение, курение. К факторам риска относят проживание в районах с плохой экологической обстановкой, светлую кожу с обилием родинок, пребывание под прямыми солнечными лучами, воздействие высокими/низкими температура, повышенную влажность воздуха, возраст, неправильный уход за кожей, плохое питание.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы узелков на коже
Узелки на коже отличаются цветом, формой, размером, местом локализации, глубиной поражения, тканевой принадлежностью. С учетом морфологических особенностей все новообразования разделяют на две большие группы: доброкачественные и злокачественные.
Доброкачественные опухоли характеризуются медленным ростом, они могут сдавливать окружающие ткани, но не поражать их, отсутствием метастазов. Выделяют несколько их разновидностей:
- киста — шаровидное образование на коже с четкими границами, представляет собой полость, заполненную различным содержимым. Встречается атерома кожи (эпителиальная киста) и липомы (сальная киста);
- милиум — плотные безболезненные невоспаленные узелки на коже с четкими границами, имеют вид маленького белого зернышка. Чаще появляются на лице: щеках, веках, в области Т-зоны, реже на других участках тела;
- угри и акне — кожные высыпания, характеризуются закупоркой и воспалением волосяных фолликулов. Представлены возвышенными плотными бугорками над кожей красного цвета, некоторые из них болезненные, с гнойным содержимым внутри;
- бородавки и папилломы — небольшие безболезненные наросты округлой формы, выступающие над кожей. Образуются на пальцах рук, волосистой части головы (обыкновенные), лице, тыльной стороне кости (подошвенные), в области промежности, заднего прохода и половых органов (остроконечные);
- ангиома — сосудистая опухоль, исходящая из кровеносных и лимфатических сосудов. Кроме, как на коже, возникает во внутренних органах, мышцах, слизистых оболочках. Пальпация болезненна, чаще встречается у детей первого года жизни;
- родинки и невусы — пигментные пятна и образования на коже, врожденные или приобретенные. Бывают плоские и выпуклые, разного размера, цвета (от светло-коричневого до практически чёрного).
Злокачественные опухоли отличаются агрессивным ростом, метастазированием, общим влиянием на организм. К таким относится: базалиома, лимфома, меланома, плоскоклеточная эпителиома, саркома Капоши. Для них характерны некоторые общие симптомы. Как правило, образуются на поверхности кожи в виде небольшого пятна или бугорка, на раннем этапе не вызывают дискомфорта и боли. При увеличении опухоль начинает чесаться, внутри появляется мокнущая язва, которая может кровоточить или покрываться корочкой.
Методы диагностики
Узелки на коже диагностируют на основании внешнего осмотра дерматолога. Если кожные изменения не имеют объективных причин, назначают консультацию онколога, гистологическое исследование новообразования. По результатам определяют происхождение, глубину поражения, тканевую принадлежность опухоли, степень деления клеток ткани.
Если узлы на коже возникают, как симптом системных заболеваний, то пациента направляют на консультацию к эндокринологу, инфекционисту, гастроэнтерологу, которые с помощью физикальных, лабораторно-инструментальных методов оценивают состояние и функции внутренних органов.
Специалисты клиник ЦМРТ, чтобы выяснить причины образования узелков на коже, рекомендуют пройти следующие обследования:

У вас на теле появились непонятные пузырьки? При выдавливании из них выделяется белая масса? Они стремительно распространяются по телу? Скорее всего, в ваш организм попала инфекция, которая вызывает контагиозный моллюск. Давайте разберемся, что это такое, опасен ли вирус, и как его лечить.
Что такое контагиозный моллюск?
Контагиозный моллюск появляется на коже из-за попадания в организм вируса относящегося к группе оспенных. Выглядит это, как высыпания на теле в виде плотных светлых папул, с небольшим углублением в середине. Именно по внешнему виду контагиозный моллюск часто путают с ветрянкой или оспой.
Данное заболевание вирусное, поэтому заразно и легко передается от человека к человеку. Контагиозный моллюск передается при тесном контакте с носителем инфекции. Основные пути заражения это:
- через предметы общей гигиены;
- в общественных местах (бассейны, бани);
- половым путем;
- через кровь.
Контагиозный моллюск может появиться как у взрослых, так и у детей. Особенно этому подвержены люди со сниженным иммунитетом, имеющие хронические заболевания, не соблюдающие правила личной гигиены; также часто выявляются вспышки заболевания в детских садах.
В большинстве случаев данное высыпание не опасно для здоровья человека, однако оно доставляет видимый эстетический дискомфорт. Поскольку если не лечить папулы, то они могут оставаться на теле до 24 месяцев.
Контагиозный моллюск может появиться на любом участке тела. Для детей характерны узелки на лице, шее и груди. У взрослых папулы могут появиться на животе, в паху, лобке и ногах, при заражении вирусом через половой контакт.
Контагиозный моллюск, симптомы
С момента заражения, до проявления вируса на коже, может пройти от пары недель до 6 месяцев. Первые признаки - это образование на коже небольших папул, розового или телесного цвета. Они возвышаются над кожей и имеют форму полусферы. При надавливании не болят, в середине имеют углубление. Важной отличительной чертой, именно контагиозного моллюска, является, то, что при выдавливании из новообразования выходит белая творожистая масса.
Высыпания на теле многочисленны, но, как правило, локализуются они в одном месте. Размеры одной папулы могут достигать 10 мм.
Важно, отметить, что контагиозный моллюск не сопровождается повышенной температурой, жаром, отеком слизистых или кожи, в редких случаях пациент может испытывать зуд. Это главные отличительные черты, от похожего вирусного заболевания - ветрянки.
Формы контагиозного моллюска
Наряду с вышеописанной стандартной картиной протекания болезни, существует и риск осложнений, которые приводят к разрастанию и изменению формы контагиозного моллюска. Среди них:
- Гигантская форма – папулы разрастаются по поверхности кожи, образуя бугристую поверхность от 2 до 5 см. Их опасность в том, что они могут воспаляться и нагнаиваться, превращаясь в корки и язвы по всему телу.
- Педикулярная форма – это образование больших папул, путем слияния мелких, близко расположенных друг к другу. Их особенность это тонкая ножка, на которой они держатся на коже.
- Генерализованная форма – особенность данного вида в том, что по всей поверхности тела образуются десятки небольших папул, они могут быть единичными или многочисленными.
- Милиарная форма – это очень маленькие бугорки, белого или желтоватого цвета, по 1мм в диаметре, которые чаще всего образуются на тонкой коже, к примеру, возле глаз.
- Изъязвленно-кистозная форма – здесь образуются большие узлы, путем слияния нескольких мелких, вся поверхность новообразования становится бугристой и появляются кисты.
Как выглядит контагиозный моллюск




При обнаружении на коже вышеописанных симптомов и образований, следует обратиться к врачу дерматологу. Только специалист может точно поставить диагноз и назначить эффективное лечение.
Диагностика и лечение
Для диагностики контагиозного моллюска необходимо пройти осмотр у врача, а также при необходимости сдать анализы. Визуальный осмотр кожных покровов, позволит выявить форму данного заболевания. После этого специалист может назначить дополнительные исследования, такие как, гистологический анализ, ПЦР-диагностика, кровь для определения инфекции.
Во-первых, эти анализы помогут отличить контагиозный моллюск от схожих дерматологических заболеваний. К примеру, данное образование, по внешнему виду схоже с плоскими бородавками, лишаем, эпиталеомой, кератоакантомой и милиумами. Во-вторых, результаты анализов дадут полную клиническую картину новообразования и позволят определить есть ли риск перерождения в злокачественную опухоль.
Методы лечения контагиозного моллюска может назначить только врач. В большинстве случаев необходимо комбинированное лечение, то есть прием антибиотиков и нанесение противовирусных мазей на высыпания. При обширном поражении кожи, врач может назначить один из следующих способов удаления контагиозного моллюска:
- Лазерное. Наиболее современный и востребованный метод. Луч лазера воздействует точечно, что позволяет удалить даже самые маленькие узелки на коже, при этом здоровая кожа не затрагивается. Удаление проходит быстро, сама процедура длится не больше 10-20 минут.
Преимущества лазерного удаления контагиозного моллюска:
- Безболезненно, перед процедурой наносится анестезирующий гель;
- Не оставляет шрамов или рубцов;
- Процедура делается амбулаторно, нет реабилитационного периода.
Подробнее о лазерном удалении новообразований можно узнать в разделе Лазерное удаление новообразований: родинок, бородавок и папиллом.

-Хирургическое. Для данной процедуры используется пинцет или хирургическая ложка, с помощью которых выдавливается или выскабливается содержимое папул. Места обработки предварительно смазываются анестетиком. После процедуры врач прижигает ранки перекисью водорода и йодом. Далее необходимо в течение трех дней обрабатывать ранки зеленкой самостоятельно. При грамотном удалении, на коже не останется следов.
Важно отметить, что крайне не рекомендуется проводить данную процедуру в домашних условиях. Поскольку протирая кожу салфеткой, после удаления, вы рискуете разнести вирус на здоровые участки тела.
-Электрокоагуляция. С помощью электрического ножа врач срезает узелки с кожи. В большинстве случаев, после такого удаления, на коже остаются шрамы.
- Криодеструкция. Здесь используется жидкий азот. Больные клетки и вирус замораживаются и погибают. Процедура может быть болезненной, в некоторых случаях на коже могут остаться следы или небольшие рубцы.
Читайте также:

