Что если на одной только ноге чешется между пальцев ног и облазит кожа
Обновлено: 03.05.2024
Почему облазит кожа между пальцами на ногах и чем лечить?
Почему облазит кожа между пальцами на ногах и чем лечить?
Многие люди сталкиваются очень часто с неприятными случаями, когда кожа облазит между пальцами ног и ступнях. Сопровождается такая проблема очень часто неприятными симптомами в виде зуда и жжения.
Провоцировать такой вид проблемы могут большое количество причин, для выявления которых очень часто требуется проведение специального обследования. Возникновение случаев, когда наблюдается нарушение кожи между пальцами ног и ступней требует специального вида лечения.
В противном случае могут образовываться язвы и дальнейшее распространение заболевания на здоровые участки тела. Также большое внимание следует уделить качеству и состоянию обуви и правилам ежедневной гигиены.
Почему облазит кожа между пальцами ног?
Облазить кожа может по различным причинам, которые могут быть индивидуальными для каждого организма.
Однако следует выделить наиболее частые причины:
Кроме основных причин возникновения проблемы, могут выделяться индивидуальные которые связанные с питанием и способом жизни.
Самостоятельно выяснить причины удаётся очень редко, поэтому рекомендуется при наличии неприятных симптомов посещать медицинское учреждение.
Почему облазит кожа на ступнях?
Кожа на ступнях может облазить по следующим причинам:
Проявление шелушения кожи на ступнях может проявляться в результате длительного приема антибиотиков как побочное явление, для устранения которого следует проконсультироваться с лечащим врачом.
Почему облазить кожа на пальцах ног?
Выделяют следующие причины, почему облазит кожа на пальцах ног:
Также частыми причинами, которые приводят к облезанию кожи на пальцах это перенесение длительного переохлаждения конечностей.
Шелушение кожи на ногах у детей
Возникновение нарушение целостности кожных покровов в области ног в детском возрасте может вызывать большое количество неприятных симптомов.
Проявляться такой вид проблемы может абсолютно в любом возрасте, начиная с первых дней жизни. Чаще всего для выявления причин возникновения неприятных симптомов требуется консультация у детского врача.
Почему облазит кожа между пальцами на ногах у детей?
В детском возрасте кожные покровы обладают повышенной чувствительностью и реагируют на внешние раздражители более остро, нежели взрослые.
Наиболее часто кожа между пальцами ног у детей повреждается по следующим причинам:
Очень часто проявляться проблема может в результате использования слишком теплой обуви не по сезону.
Почему облазит кожа на ступнях у детей?
Вызывать проблему, связанную с шелушением кожи на ступнях, в детском возрасте могут следующие причины:
С проблемами облезлой кожи на ступнях сталкивались практически каждые родители. После устранения причины, которая вызвала такой вид нарушения, как правило, симптомы исчезают.
Почему облазит кожа на пальцах ног у ребенка?
Причины, вызывающие нарушение целостности покровов на пальцах ног у ребенка следующие:
- Тесная обувь нарушает кровообращение в конечностях;
- Неправильное питание и малоподвижный образ жизни;
- Слишком сухой воздух, нарушающий водный обмен;
- Использование носочно-чулочных изделий не по сезону.
Намного чаще наблюдается одновременное поражение кожи на пальцах и ступнях. Заболевание может протекать, без каких-либо симптомов, длительное время не лечится родителями ребенка.
Шелушение кожи на ногах у беременных
В период вынашивания ребенка очень часто женщина может сталкиваться с различными проблемами. К одной из таких проблем относится шелушение кожи на ногах.
Проявляться заболевание может по следующим причинам:
Абсолютно любое внешнее воздействие на организм женщины в период беременности может вызвать шелушение ног.
Диагностика
Появление шелушения на ступнях и пальцах ног требует использования специального лечения. Для выявления причины, которая спровоцировала такой вид неприятных симптомов, следует пройти соответствующую диагностику.
Заключается она в следующем:
- Выявление симптомов при общении с пациентом и внешний осмотр врачом;
- Сбор на анализ частичек повреждённой кожи;
- Анализ крови, в том числе и на гормональные нарушения;
- Анализ мочи и кала.
На основе полученных результатов анализа назначается лечение, для случаев, когда результаты анализов не указывают на причину развития заболевания, могут быть назначены дополнительные виды обследования.
Каким должен быть уход?
Правильный уход за кожей в области ступней поможет предотвратить большое количество неприятных симптомов.
Рекомендовано соблюдать следующие правила ухода:
После посещения общественных мест с повышенным уровнем влажности, таких как баня, сауна необходимо обрабатывать ноги антибактериальным мылом и вытереть насухо полотенцем.
Медикаментозное лечение
При возникновении шелушения на ногах, рекомендовано провести соответствующее лечение для предотвращения дальнейшего развития заболевания. Вид лечения и курс назначает лечащий врач зависимо от вида заболевания.
Для устранения повышенной сухости кожи необходимо насытить организм полезными витаминами и применять следующие виды препаратов:
- Салициловая кислота – обладает противомикробным и размягчающим действием. Наноситься на кожу ног тонким слоем после мытья. Длительность лечения определяется индивидуально. Не рекомендуется применять для возраста младше 12 лет. Средняя стоимость 70 рублей ;
- Мазь календулы – применяется для увлажнения и антибактериального эффекта. Назначается два раза в сутки тонким слоем на предварительно очищенную кожу ступней. Разрешено применять с возраста 5 лет. Средняя стоимость 60 рублей ;
- Бепантен – способствует устранению неприятных симптомов, ускоряет процесс регенерации кожи. Наносится два раза в день. Длительность лечения до полного исчезновения неприятных симптомов. В детском возрасте применяется с возраста 1 месяца, курсом не более 5 дней. Средняя стоимость 440 рублей .
Для устранения патогенных грибов назначаются следующие виды препаратов:
- Флуконазол – применяется для устранения грибковых поражений и других видов инфекции. Применяется два раза в день по одной таблетке курс лечения до 5 дней. Не назначается в период беременности и детям младше 14 лет. Средняя стоимость 90 рублей ;
- Ламизил спрей – применяется для устранения шелушения на ступнях и между пальцев, вызванных грибковыми поражениями. Назначается два раза в день после очистки кожи. Курс лечения назначается до исчезновения неприятных симптомов. Применяется с возраста 7 лет. Средняя стоимость 400 рублей ;
- Тербизил крем – обладает свойством глубоко проникать в слои эпидермиса и разрушать клетки грибов. Применяется один раз в день тонким слоем на очищенную кожу, длительность лечения до 14 дней. Назначается для детей с 12 лет. Средняя стоимость 250 рублей .
При заболеваниях, связанных с недостатком витаминов назначаются следующие препараты:
- Использование витаминов А и Е – можно приобрести в аптеке в виде желатиновых капсул для ежедневного применения. Назначается для возраста старше 7 лет по одной капсуле на протяжении 14 дней. Средняя стоимость 120 рублей ;
- Бальзам для ног «Доктор Биокон» — используется для питания, восстановления кожи ступней и пальцев. Применяется один раз в день после мытья ног. Длительность лечения до исчезновения симптомов. Разрешено применение с возраста 12 лет. Стоимость 80 рублей ;
- Радевит – содержит в своем составе витаминные комплексы и обладает ранозаживляющим эффектом. Применяется один раз в день, курс лечения до 15 дней. Стоимость 350 рублей .
Шелушение ног, вызванное сухостью воздуха и неправильным уходом, требует применения следующих препаратов:
- Зорька — препарат, который содержит вазелин, питательные компоненты, наносится два раза в день на очищенную кожу ног длительность лечения до исчезновения неприятных симптомов. Применяется с возраста 12 лет. Стоимость 60 рублей ;
- Крем для ног «Пять дней» с облепиховым маслом – назначается для питания и увлажнения кожи. Применяется два раза в день на протяжении 5 дней. Назначается с возраста 6 лет. Стоимость 60 рублей .
Лекарственные препараты рекомендовано применять только после консультации лечащего врача для предотвращения образования аллергических реакций и усугубления заболевания.
Народные методы лечения
Для снижения шелушения кожи в области ступней и пальцев ног рекомендовано применять следующие методы народной медицины:
Применение методов народной медицины помогает устранить легкие степени повреждения кожи, для более сложных требуется использование специальных препаратов.
Рекомендации к лечению
Для успешного лечения рекомендовано соблюдать следующие виды рекомендаций:
Правильное лечение позволит быстро устранить шелушение и неприятные симптомы зуда.
Профилактика
Особое место в сохранении здоровья кожи на ногах имеет соблюдение правильного ухода.
Рекомендуется соблюдать следующие правила профилактики:
Правильный уход поможет не только устранить проблему шелушения стоп и пальцев, но и предотвратить образование различных заболеваний инфекционного типа.
Заключение
Проявление сухости и шелушения в области ног, между пальцами может снизить нормальное функционирование человека, доставлять большое количество неприятных ощущений.
Специалисты не рекомендуют игнорировать такую проблему, в противном случае могут образоваться другие виды заболеваний, что приведет к необходимости использовать более сложный вид заболевания.
Правильно подобранный метод лечения позволит быстро устранить неприятные симптомы, однако для сохранения результат необходимо соблюдать правила ухода за кожей.
Также большое значение имеет соблюдение правильного питания, которое не только повысить защитные функции кожных покровов, но и снизит вероятность повторного образования причин, которые вызывают шелушение кожи.
От чего появился зуд между пальцами ног? Лечение грибка пальцев ног
Достаточно часто у многих людей появляется зуд между пальцами ног, что чаще всего является признаком грибкового поражения кожи. Все начинается с легкого покраснения между четвертым пальцем и мизинцем: сначала чувствуется только дискомфорт и зуд, а через некоторое время начинается локальное отслоение кусков кожи и возникают трещины. Микоз кожи между пальцами ног считается одним из самых распространенных дерматологических заболеваний.
По статистике в нашей стране им болеет каждый пятый человек. Возбудителем микоза кожи ног в большинстве случаях выступает грибок Tinea pedum, который растет и размножается в теплой и влажной среде. Поэтому чаще всего грибок поражает кожу тех, у кого сильно потеют ноги. Обычно повышенной потливостью ног страдают спортсмены и мужчины, которые носят плохо проветриваемую обувь и носки из синтетики. У женщин и детей грибковые заболевания ног встречаются редко. Заразиться грибком ног можно при непосредственном контакте с больным микозом ног и при использовании его вещей, в частности полотенца, педикюрных принадлежностей и тапочек, но подхватить его можно и при посещении бассейна, сауны, бани и других мест, где люди ходят босиком. Больше других грибком между пальцами ног страдают люди с пониженным иммунитетом и нарушением обмена веществ.
В целом зуд и дискомфорт при грибковых поражениях пальцев ног незначительные и поэтому большинство людей предпочитают их игнорировать. Но если своевременно не начать лечение грибка между пальцами ног, то через некоторое время он переселяется на ногти, что приводит к тому, что ногтевая пластина утолщается, меняет свой цвет и начинает слоиться. Особенно часто это встречается у больных сахарным диабетом и при длительном приеме антибиотиков. Избавиться от кожного грибка между пальцами в принципе несложно.
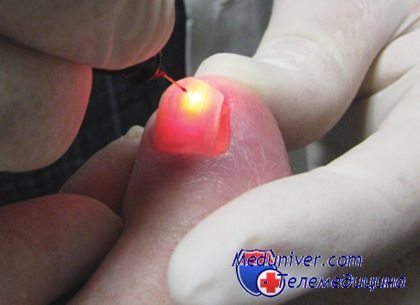
Ежедневно утром и вечером надо мыть ноги, тщательно намыливая кожу между пальцами хозяйственным мылом. Затем сушить межпальцевые области феном или одноразовым полотенцем, и в завершении процедуры нанести на чистую сухую кожу мазь клотримазол. Также прекрасно справляются с грибком между пальцами препараты миконазол, экзодерил, низорал, ламизил и десенекс. Чтобы предотвратить повторное заражение грибком ног, необходимо носить открытую обувь, каждый день менять носки и обрабатывать внутреннюю поверхность обуви уксусом, раствором формалина или хлоргексина. Но все эти средства для обработки обуви имеют неприятный запах, избавиться от которого можно только длительным проветриванием.
Поэтому предпочтительно дезинфицировать обувь специальным аппаратом, который помещается в обувь и выделяет ультрафиолетовые лучи, оказывающие антигрибковое действие. Также для обработки обуви можно купить в аптеке жидкость "Самаровка", протереть ею обувь изнутри и подержать в герметичном пакете около 3-х часов. Самым важным условием при лечении грибка между пальцами является регулярность. Нельзя отказываться от ежедневного ухода за ногами и применения мазей сразу же, как только прекратится зуд и исчезнет покраснение на коже. Лечение надо проводить в течение еще одной недели после исчезновения видимых симптомов поражения грибком.
Существуют множество народных способов лечения грибка между пальцами ног, которые также оказывают хороший эффект при регулярном их применении. Самые популярные народные методы лечения грибка, которые привлекательны дешевизной и легкостью приготовления лекарственного средства, следующие:
1. Заварите 50 мл крепкого чая и добавьте в него две чайные ложки 9% уксуса. Смочите ватные тампоны в чайно-уксусном растворе и протирайте им пораженные грибком участки кожи. Чем чаще вы будете проводить эту процедуру в течение дня, тем быстрее произойдет заживление кожи.

2. Купите в аптеке флакончик глицерина, перелейте его в 0,5 литровую банку, добавьте туда столько же 70% уксуса, закройте банку крышкой и несколько раз встряхните. Полученным лекарством протирайте кожу между пальцами до полного исцеления от грибка.
3. Ежедневно делайте ванночки для ног из морской соли, высушите кожу между пальцами и смажьте соком чистотела или алоэ.
4. Приготовьте теплую ванну для ног, добавив на 2 литра воды 1 чайную ложку соды и 1 кг соли. Попарьте ноги в ванночке и хорошенько протрите ноги тряпочкой. Ополаскивать водой ноги не нужно, грибок не любит соль. Чтобы избавиться от него рекомендуют даже спать в чистых носках, посыпав в них немного соли.
5. Хорошо помогают от зуда между пальцами ножные ванночки с добавлением яблочного уксуса. Подержите 15-20 минут ноги в ванне, затем протирайте пораженные места настойкой прополиса или маслом чайного дерева.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Зуд в ногах — болезненно-щекочущее раздражение кожи нижних конечностей, выражается в потребности почесать или растереть некоторый участок на ноге. Возникает по разным причинам, чаще вызывается раздражением нервных окончаний под действием химических веществ, бактерий, паразитов или может быть симптомом болезней кожи, реже самостоятельной патологией. Диагностику, лечение и профилактику причин зуда в ногах проводит врач-дерматолог.
Причины зуда в ногах
Необходимо отличать физиологический кожный зуд от патологического. В первом случае это следствие ползания и укусов насекомых, попадания на кожу раздражающих веществ, контакта с некоторыми растениями, раздражения после бритья или трения, повреждения кожи колючками, нерегулярного проведения гигиенических процедур, пищевой аллергии, приема некоторых лекарственных препаратов.
Жалобы, что чешутся ноги, сопровождают заболевания кожи, общие патологии, особые состояния организма. Наиболее распространенными причинами зуда в ногах считаются:
- кожные и грибковые болезни. Проявления высыпаний, зуда характерно при мокнущем лишае, контактном дерматите, себореи, экземе, псориазе;
- системные процессы. Неприятное ощущения жжения, раздражения кожи нижних конечностей вызывают злокачественные опухоли, заболевания печени, почечная недостаточность, сахарный диабет, эндокринологические нарушения;
- неврологические и психические расстройства. Кроме зуда в ногах человека беспокоят ощущения покалывания, онемения нижних конечностей, иллюзия ползания мурашек;
- дерматиты. Сюда относят различные заболевания кожи воспалительного характера: атопический, контактный, аллергический, медикаментозный;
- снижение иммунитета.
К появлению кожного зуда в ногах предрасполагает повышенная сухость кожи, ношение синтетических вещей, употребление острой пищи, растяжение соединительнотканных волокон кожи при беременности, ожирении. Симптомы зуда в ногах могут быть следствием травм нижних конечностей, ожогов, обморожений, реакцией на изменение температурного режима. Сильно чешутся ноги в период заживления ран, повреждений кожи.
Дисгидроз кистей рук - симптомы и методы лечения
Кожные заболевания на сегодняшний день являются достаточно распространенными. Часто можно встретить людей, страдающих от дисгидроза кистей рук или стоп. Многие считают, что причиной возникновения такого заболевания является закупорка сальных желез, но это не так. Волдыри на ладонях и пальцах свидетельствуют о нарушениях внутри.
Возможно, у вас есть какие-либо проблемы с желудочно-кишечным трактом, также есть вероятность, что у вас аллергия, которая проявляется как раз таки в пузырьках на ладонях. Дерматологи утверждают, что причиной может быть обычный стресс и нервное перенапряжение. Вашему вниманию предлагается информация касательно того, как понять, что у вас дисгидроз кистей рук, и как можно решить данную проблему.
Симптомы дисгидроза кистей
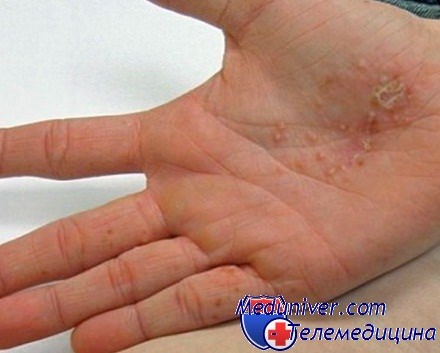
- Зуд. Перед тем как у вас появятся высыпания на ладонях, кожа будет чесаться. Достаточно неприятное ощущение, бороться с которым очень сложно. Некоторые пациенты сильно расчесывают руки до крови, что категорически запрещено из-за опасности попадания инфекции.
- Образование пузырьков. Это небольшие бугорки с жидкостью, которые появляются достаточно быстро. Они могут появиться отдельными волдырями, а могут сливаться в единое пятно. Ни в коем случае нельзя их разрывать или давить, иначе может попасть инфекция. Внутри пузырьков находится прозрачная жидкость, поэтому визуально есть сходство с ожогами.
- Вскрытие пузырьков. Спустя какое-то время эти пузырьки начинают вскрываться, из них выделяется прозрачная жидкость, а кожа становится грубой. Появляются шелушения и трещинки, которые со временем проходят. Если попадает инфекция, то возможно появление покраснений, воспалений и нагноений.
Если говорить о быстром процессе образования, то процесс выглядит так.
1. Появление зуда.
2. Появление пузырьков с жидкостью.
3. Небольшая отечность кистей рук.
4. Болевые ощущения в местах, где пузырьки лопнули.
5. Огрубение кожи, появление шелушений.
6. Процесс заживления и обновления клеток.
Достаточно сложный процесс для клеток, но занимает это несколько дней. Кожа может длительное время восстанавливаться, если вы не будете использовать различные мази. Для того чтоб четко прослеживать динамику заболевания необходимо регулярно проходить лечение у дерматолога, который вовремя выявит ваши проблемы и поможет грамотно подобрать оптимальные методы.
Как развивается дисгидроз рук у детей?
У детей дисгидроз появляется значительно реже, чем у взрослых, ведь они меньше контактируют с химией и иммунитет у них сильнее. На самом деле дисгидроз кистей рук и у взрослых и у детей проходит одинаково. Единственным недостатком является то, что дети чаще и сильнее расчесывают пузырьки с жидкостью и заносят инфекцию. Именно поэтому у них заболевание может прогрессировать сильнее, а процесс заживления может длиться до 1,5 недель. Позаботьтесь о том, чтоб ваш ребенок меньше трогал свои руки, обрабатывайте их мазью и не позволяйте ему их давить.
Методы лечения дисгидроза кистей рук
Многие считают, что избавиться от заболевания можно при помощи мази или таблеток, но стоит отметить, что в данном случае необходим комплексный подход. Это соблюдение диеты, режима дня, обработка пораженных участков кожи и медикаментозное лечение. Даже, если вы будете грамотно действовать и четко следовать инструкции дерматолога, могут быть обострения. Однако опускать руки не стоит, ведь чем раньше вы начнете бороться за чистую здоровую кожу, тем быстрее выздоровеете.
1. Диета. Этот метод уникальный тем, что помимо борьбы с дисгидрозом вы также оздоровите свой организм. В первую очередь стоит исключить из рациона продукты, которые у многих вызывают аллергию: все виды цитрусовых, шоколад, яйца, мед, жирное мясо и дрожжевую выпечку. Также ешьте меньше сладкого и забудьте о своих вредных привычках. Так вы очистите кожу не только на руках, но и на лице, что является плюсом. Перейдите на растительную пищу, употребляйте овощи и фрукты. Если сильно любите мясо и не можете от него отказаться, то в небольших количествах можете есть птицу и нежирную говядину. Благоприятно влияют кисломолочные продукты, поэтому больше ешьте творога, пейте кефир и домашние йогурты.
2. Режим дня. Если вы хотите быстрее выздороветь, то побеспокоиться нужно будет даже о режиме дня. Сон должен длиться не менее 8 часов в ночное время суток, важно, чтоб вам не мешал свет и посторонние звуки. Так вы сможете расслабиться и отдохнуть от дневной суеты. Исключите стрессы и конфликтные ситуации. Желательно, чтоб первые недели вашего лечения совпали с отпуском, так вы меньше будете волноваться. Людям, основная деятельность которых связана с физической активностью, необходимо дополнительно уделять отдыху пару часов в дневное время суток.
3. Общие методы лечения. Если дисгидроз развивается из-за нервного перенапряжения, то пациенту назначают успокаивающие. Ни в коем случае нельзя самостоятельно начинать медикаментозный курс без предварительной консультации врача. Если проблема в работе кишечника, то прописывают курс препаратов, которые выводят шлаки и токсины. Порой необходима дополнительная консультация эндокринолога и гастроэнтеролога для выявления возможных причин заболевания. Иногда для того, чтоб избавиться от дисгидроза кистей рук, необходимо полностью нормализовать обмен веществ.
4. Внешнее воздействие на заболевание. В первую очередь это мази, которые прописывает дерматолог. Необходимо четко следовать инструкции и систематизировать ваше лечение. Иногда это мази с антибиотиками, если есть вероятность того, что причиной заболевания стали бактерии. Дополнительно делайте ванночки с корой дуба, чередуя с ванночками с содой. Исключите моющие средства и стиральные порошки. Если вы используете крем для рук, обязательно проконсультируйтесь с дерматологом касательно состава продукта. Чистотел и цинковая мазь также отлично помогают избавиться от дисгидроза кистей рук за короткий промежуток времени.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое эксфолиативный кератолиз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной Алевтины Алексеевны, педиатра со стажем в 6 лет.
Над статьей доктора Похлебкиной Алевтины Алексеевны работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
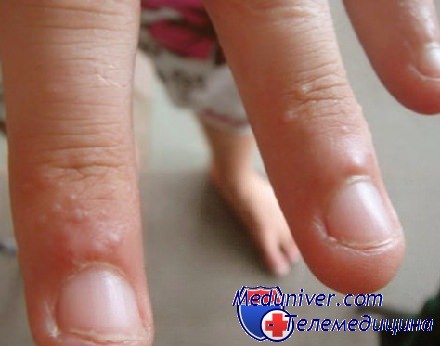
Эксфолиативный кератолиз — это очаговое симметричное шелушение кожи на ладонях, поверхности пальцев и, реже, на подошвах. Заболевание характеризуется сухостью кожи и поверхностными пузырями, заполненных воздухом.
Также эксфолиативный кератолиз называют рецидивирующей фокальной ладонной десквамацией, сухим пластинчатым дисгидрозом и рецидивирующей ладонной десквамацией.

Заболевание широко распространено и часто носит хронический, но доброкачественный характер. Эксфолиативный кератолиз чаще встречается у детей и подростков, реже у взрослых. Нередко его ошибочно принимают за псориаз, экзему или хронический контактный дерматит. У людей с повышенной потливостью рук состояние ухудшается в тёплую погоду и может быть связано с гипергидрозом — усиленным потоотделением [1] .
Ранее эксфолиативный кератолиз называли дисгидротической экземой , и считалось, что заболевание вызвано нарушением работы потовых желёз. Эта связь уже опровергнута, но термин "дисгидротическая экзема" всё ещё используется [2] .
Дисгидротическая экзема, также называемая помфоликсом, может предшествовать эксфолиативному кератолизу. При этом состоянии на пальцах рук, ног, ладонях и подошвах образуются волдыри, наполненные жидкостью, и возникает сильный зуд [2] . Причина дисгидротической экземы неизвестна, но, вероятно, на развитие заболевания влияет множество факторов. В большинстве случаев причину и предрасполагающий фактор выделить невозможно [17] .
Причины эксфолиативного кератолиза
Предполагалось, что экфолиативный кератолиз может быть вызван грибковым поражением, но в дальнейших исследованиях эта гипотеза не подтвердилась.
Возможные провоцирующие факторы эксфолиативного кератолиза:
- трение и контакт с водой[3][6];
- мыло, моющие средства и растворители: химические вещества, содержащиеся в них, могут привести к появлению трещин и пузырей на руках;
- аллергия: продукты питания, загрязнение воздуха и другие вещества могут спровоцировать появление аллергии на коже;
- стресс: может не только вызвать, но и усугубить течение болезни;
- жаркий климат: при тёплой погоде потоотделение усиливается, что может привести к шелушению кожи;
- воздействие солёной воды;
- сухость кожи.
Эксфолиативный кератолиз не связан с дефицитом какого-либо витамина . Встречаются семейные случаи заболевания, однако генетическая роль в развитии эксфолиативного кератолиза изучена недостаточно [14] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы эксфолиативного кератолиза
Эксфолиативный кератолиз часто протекает без выраженных симптомов и проявляется незначительным поражением кожи ладонно-подошвенной области [5] . Отшелушиванию кожи предшествует появление наполненных воздухом пузырей, которые никогда не бывают заполнены жидкостью [3] . В некоторых случаях заболевание начинается только с очагового шелушения кожи, без образования пузырей.
После вскрытия пузырей остаются широкие сетчатые, круглые или овальные очаги. Они шелушатся, распространяются по периферии и образуют большие округлые участки, напоминающие кружева.

Участки слущенного эпителия теряют защитную функцию, становятся красными, сухими и покрываются трещинками. Шелушению может предшествовать небольшой зуд или жжение, в некоторых случаях область слущенного эпителия становится болезненной [3] .
Высыпания всегда симметричные. Иногда на кончиках пальцев образуются глубокие трещины, кожа становится жёсткой и немеет — в таком случае для полного заживления потребуется 1—3 недели. Эксфолиативный кератолиз может повториться через несколько недель после того, как на месте отшелушивания образовалась новая кожа.
Патогенез эксфолиативного кератолиза
Эпидермис — верхний наружный слой кожи, состоящий из кератиноцитов. Эти клетки содержат белок кератин, необходимый для прочности и эластичности кожи. Когда кератин разрушается, прочность кожи снижается, из-за чего она начинает шелушиться.
Также в эпидермисе содержатся корнеодесмосомы — белковые структуры, которые соединяют кератиноциты в сеть. В верхнем роговом слое кожи количество таких структур обычно уменьшается. Это нормальный физиологический процесс. Он называется десквамацией. Благодаря нему клетки кожи отшелушиваются, при этом поддерживается постоянная толщина рогового слоя [8] .

Исследование 24 пациентов с эксфолиативным кератолизом показало, что заболевание может возникать из-за дисбаланса активности ферментов, участвующих в процессе десквамации, особенно на коже ладоней [3] .
Точный механизм развития эксфолиативного кератолиза неизвестен. Прояснить возможные генетические или приобретённые причины заболевания помогут дальнейшие исследования десквамационных ферментов и ингибиторов — веществ, подавляющих или задерживающих течение ферментативных процессов. К таким веществам относятся ингибитор секреторной лейкоцитарной протеазы (SLPI), альфа-2 макроглобулин-1 (A2ML1), сульфат холестерина и ион цинка.
Классификация и стадии развития эксфолиативного кератолиза
По МКБ-10 (Международной классификации болезней) дерматологи часто кодируют эксфолиативный кератолиз как L26, относя заболевание к "другим эксфолиативным состояниям".
Классификации и стадийности эксфолиативный кератолиз не имеет. Заболевание иногда может приобретать хроническое течение с периодами ремиссии и обострения.
Осложнения эксфолиативного кератолиза
Эксфолиативный кератолиз не вызывает системных проявлений или осложнений. При заболевании может повреждаться кожа, в результате чего присоединяется бактериальная инфекция. Её признак — красные пятна, которые превращаются в гнойнички и пузырьки. Пузырьки безболезненные и легко вскрываются, образуются желтоватые чешуйки, так называемые "медовые корочки". При этом может возникать зуд.

Диагностика эксфолиативного кератолиза
Диагноз "эксфолиативный кератолиз" ставится на основании данных клинического обследования и сбора анамнеза [15] . Некоторые пациенты отмечают, что состояние усугубляется после воздействия химических или физических раздражителей, таких как вода, мыло и моющие средства. Другие ассоциируют шелушение кожи с повышенным потоотделением.
Эксфолиативный кератолиз, вероятно, распространён, но часто протекает бессимптомно, поэтому врачи его наблюдают редко.
При осмотре отмечаются симметричные округлые участки шелушения на ладонях и, реже, на стопах. При этом воспаление на коже отсутствует.
Обычно дополнительное диагностическое тестирование не требуется. Однако в более сложных случаях, при подозрении на грибковое поражение, может потребоваться исследование с гидроксидом калия (KOH).
Биопсия кожи при кератолизе показывает расщепление и частично разрушенные корнеодесмосомы в роговом слое.
Патч-тесты , оценивающие потенциальную контактную аллергию , при эксфолиативном кератолизе отрицательны.
Дифференциальную диагностику проводят со следующими заболеваниями:
- различные формы дерматита рук, включая контактный дерматит, — для него характерен зуд, воздействие провоцирующих факторов в анамнезе, положительный ответ на гормональные мази;
- дисгидроз — сопровождается зудом, появлением трещин и везикул, наполненных жидкостью; — бляшки с чёткими границами бордово-красного цвета, выступающие над поверхностью кожи;
- дерматофития рук — изменение ногтей на руках и ногах, положительный ответ на противогрибковые препараты, не всегда симметричное поражение;
- простой буллёзный эпидермолиз — пузыри на разных участках кожи младенцев, возникающие после трения;
- ограниченный ладонный гипокератоз — редкое состояние, характеризуется центральной розовой областью с тонкой кожей на ладонях или подошвах стопы, по краям резкий переход к нормальной коже;
- пальмоплантарная кератодерма — возникает на коже стоп и кистей, характеризуется выраженным утолщением кожи [11] ;
- синдром акрального шелушения кожи — генетическое заболевание с пожизненным отслаиванием кожи.
Лечение эксфолиативного кератолиза
Причин возникновения эксфолиативного кератолиза может быть несколько, и не всегда они очевидны. Поэтому лечение болезни направлено на устранение симптомов и усугубляющих факторов. Это достигается защитой рук от физических или химических раздражителей ношением перчаток, когда это возможно.
Активное увлажнение кожи — важный, безопасный и эффективный метод лечения [10] . Наиболее подходящим способом для большинства пациентов являются кератолитические кремы, содержащие мочевину, молочную кислоту, лактат аммония или салициловую кислоту. Кремы с мочевиной увлажняют кожу и предотвращают её сухость. Кремы могут содержать мочевину 20 % или 40 %, 12 % лактата аммония, 6 % салициловой кислоты и 12 % молочной кислоты. Любой из них применяют до двух раз в день.

Приём наружных гормональных препаратов (стероидов) не требуется, так как воспаление отсутствует.
В некоторых исследованиях упоминается использование фотохимиотерапии с псораленом и ультрафиолетовым светом (PUVA), но только при тяжёлых случаях, так как риски этой терапии превышают пользу [9] .
PUVA-терапия заключается в приёме пациентом фотоактивного материала псоралена с последующим воздействием на кожу UVA лучей. Данных, подтверждающих пользу фототерапии при эксфолиативном кератолизе, на сегодняшний день недостаточно.
Возможные побочные эффекты PUVA-терапии: покраснение кожи вплоть образования пузырей, зуд; к редкими побочными эффектам относятся головная боль, головокружение, учащённое сердцебиение и слабость [4] .
Также в литературе встречаются данные о лечении эксфолиативного кератолиза ацитретином [7] [14] . Но для рутинного применения ацитретина в качестве лечения кератолиза информации пока недостаточно. Ацитретин — это производное витамина А, которым лечат псориаз.
Прогноз. Профилактика
Прогноз благоприятный. Обычно симптомы эксфолиативного кератолиза проходят самостоятельно или после прекращения контакта с провоцирующим фактором. Спустя несколько недель или месяцев формируется здоровая кожа. Однако через несколько недель может возникнуть рецидив.
Иногда кератолиз приобретает хронический характер и длится много лет подряд. В таком случае заболевание трудно поддаётся лечению. С возрастом эксфолиативный кератолиз возникает реже [2] .
Меры профилактики:
- избегать веществ, которые способствуют шелушению, например растворителей, антибактериального мыла и некоторых тканей;
- соблюдать гигиену рук и ног с частой стрижкой ногтей — это поможет избежать вторичного инфицирования;
- использовать перчатки при контакте с химическими веществами;
- наносить увлажняющие кремы для рук, особенно полезны кремы, содержащие мочевину, молочную кислоту или силикон.

Роль продуктов питания в развитии эксфолиативного кератолиза не доказана, поэтому соблюдать диету не нужно.
Читайте также:

