Что делать с опухшими покраснениями на коже
Обновлено: 25.04.2024
Покраснение кожи – распространенный симптом в дерматологии. Он возникает на фоне временных функциональных нарушений или серьезных заболеваний. В медицине красные пятна на кожном покрове называют эритемой. Такое явление сопровождается воспалением и расширением подкожных капилляров. Пройти лечение покраснения кожи, патологий и травм, которые его провоцируют, можно в клинике ЦМРТ.
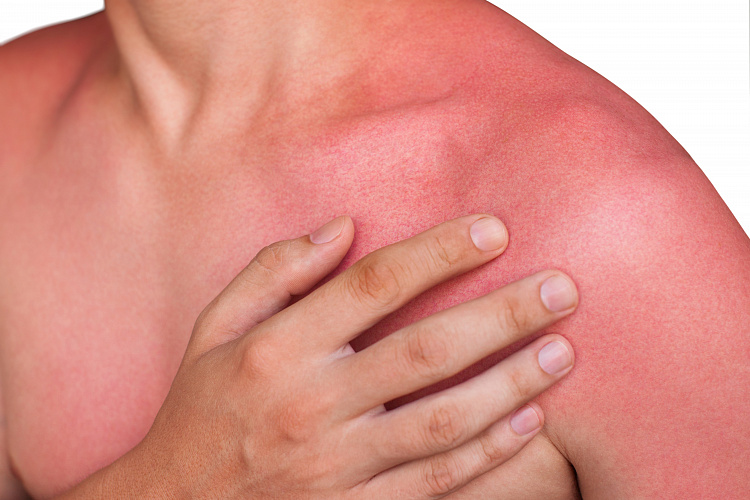
Причины покраснения кожи
Покраснение может локализоваться в одном месте или проявиться множественными пятнами на различных участках кожного покрова. Их вызывают следующие причины:
- употребление продуктов-аллергенов;
- неправильный уход за кожей;
- повышенная нервная возбудимость;
- аллергия любого происхождения;
- эндокринные нарушения;
- венерические болезни;
- вирусные, бактериальные или грибковые инфекции;
- перегрев;
- переохлаждение;
- повышенная чувствительность сосудов;
- заболевания кожи;
- употребление некоторых медикаментов;
- укусы насекомых;
- ожоги;
- стресс;
- возрастные изменения;
- наследственная предрасположенность;
- воздействие химикатов.
Раздражение на коже и сыпь могут быть симптомами псориаза, мастита, рака молочной железы и дерматитов.
У детей покраснения появляются довольно часто, поскольку у них толщина кожи меньше, чем у взрослых. Они локализуются на ягодицах, вокруг анального отверстия и в области паха у новорожденных. Раздражение кожи появляется из-за повышенной влажности и трения в этих местах. Вылечить его можно детским кремом или присыпкой с подсушивающим действием.
Причиной покраснения кожи у ребенка может быть аллергический диатез. Тогда щеки у него становятся пунцовыми, появляется сыпь на шее и за ушами. Кормящей матери рекомендуется соблюдать специальную диету, исключив продукты-аллергены.
Если покраснела кожа на лице, шее и груди у мужчины, то причиной явления может быть прием алкоголя. Это обусловлено сосудорасширяющим действием этанола. При частом употреблении алкогольных напитков, на протяжении нескольких лет, раздражение кожных покров может иметь постоянный характер.
Покраснение кожи у женщин может сигнализировать о волнении или страхе. Такое явление характерно для эмоциональных личностей. Если женщине от 45 до 55 лет, то покраснение кожных покровов – один из первых симптомов климакса. Его вызывает гормональная перестройка организма. Краснеет лицо, шея, грудь, женщину беспокоит усиленное потоотделение, тахикардия и чувство жара. Длительность этого состояния от 2 до 5 лет.
Отёчность кожи — накопление жидкости на определенном участке организма. Отличительный признак — увеличение объема кожного покрова в пораженной области. Отёчность оказывает негативное воздействие на функционирование внутренних органов. Изменяются физические свойства ткани. Лечением симптома занимается терапевт.

Причины отёчности кожи
При помощи локализации отёчности удается предположить развитие заболевания. Выделяют следующие причины.
- Цирроз печени, характеризуется выраженными признаками асцита, поражает поясничный отдел и нижние конечности.
- Заболевания эндокринной системы.
- Болезни почечной системы. Вода задерживается в организме, чаще прогрессируют отёки на лице. Кожные покровы отличаются мягкой структурой и бледным оттенком.
- Нарушения в гормональной системе. Отёчность прогрессирует при нарушении функционирования желез, отвечающих за выработку гормонов.
- Невроз вызывает выработку веществ, которые способствуют скоплению жидкости в организме.
- Истощение, интоксикация алкогольными напитками, заболевания желудочно-кишечного тракта.
- Недостаточность легких. Провоцирует отёки на теле, особенно на нижних конечностях.
- Аллергическая реакция. Поражается лицевая часть кожного покрова и шея. Возможно перекрытие доступа к кислороду.
- Отёчность прогрессирует перед менструацией. Объясняется гормональными изменениями в организме. Небольшая отёчность — естественный процесс, не требующий лечения.
- Прием лекарств. Отёчность развивается в качестве побочного явления медикаментозного средства.
- Лимфедема. Характеризуется поражением стоп и голеней, по мере развития заболевания поражается участок до бедра.
- Варикозное поражение сосудов. Провоцируется после длительной физической нагрузки.
- Тромбофлебит. Отличается болезненными ощущениями, уплотнениями отёчного участка.
- Заболевания крови.
- Атеросклероз, характеризуется потребностью периодически опускать ноги для уменьшения болей.
- Заболевания головного мозга, которые отличаются скоплением жидкости в организме.
- Воспаление. При пальпации болезненных ощущений нет. Кожные покровы имеют красный оттенок.
- Повышенное артериальное давление.
- Заболевания мягких тканей.
- Посттромбофлебитический синдром, характеризуется закупоркой сосудистого канала на постоянной основе. Постепенно развивается пигментация, расширяются венозные каналы.
- Заболевания суставных тканей.
- Наследственный фактор.
- Длительное пребывание в одной позе.
- Употребление алкогольных напитков.
- Выделяется идиопатическая отёчность, причину возникновения установить не удалось. Чаще прогрессирует у молодых женщин, которые на протяжении дня долго стоят.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы отёчности кожи
Кроме небольшой припухлости отёки кожи характеризуются следующими симптомами:
- увеличение массы тела;
- блеск и покраснение кожных покровов;
- после прикосновений ненадолго остаются следы;
- возможно повышение температуры;
- возможны болезненные ощущения при пальпации.
При лишнем весе не всегда удается визуально обнаружить отёчность, требуется принять во внимание сопутствующие признаки. Выделяют следующие виды симптома:
Общая отёчность кожи
Развивается при заболевания внутренних органов. Отличается распространением отёчности по всей поверхности тела, симметричному развитию симптома с обеих сторон.
Местная отёчность кожи
Развивается при местном расстройстве системы кровообращения. Появляется при сдавливании венозного канала новообразованием, при закупорке сосуда и других факторах.
Методы диагностики
Изначально изучается история заболеваний пациента, оценивается его самочувствие. Проводится устный опрос. Принимается во внимание длительность развития симптоматики, характер отёчности, какие лекарственные препараты принимались. Для определения причины скопления жидкости назначаются диагностические процедуры: рентгенография груди, пробы с печени и сердечно-сосудистой системы, ультразвуковое исследование верхних и нижних конечностей для определения тромбов. Также проводится забор крови и мочи на анализ. При необходимости назначается компьютерная томография и МРТ. Специалисты клиники ЦМРТ проведут комплексное обследование организма, которое включает:
Что такое крапивница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркуловой Ирины Юрьевны, аллерголога со стажем в 12 лет.
Над статьей доктора Меркуловой Ирины Юрьевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Крапивница — одно из распространённых заболеваний в мире, характеризующееся кожными высыпаниями в виде волдырей. Иногда крапивница сопровождается ангионевротическим отёком (отёком Квинке — частным случаем крапивницы, т. н. гигантская крапивница). [1] Крапивница — самостоятельное заболевание, и её следует отличать от тех случаев, когда волдыри могут служить только симптомом других состояний, которые к ней не относятся: острой анафилактической реакции, при проведении кожных скарификационных проб и т. д . [2]
Причинами возникновения крапивницы могут служить:
- лекарственные препараты (антибиотики, витамины, НПВС, иАПФ, рентгеноконтрастные вещества);
- продукты питания (рыба, ракообразные, орехи, молоко, мёд, пищевые добавки, фрукты, специи при перекрёстной аллергии у пациентов с сезонными и круглогодичными аллергическими ринитами, аллергией на латекс);
- укусы насекомых;
- паразиты (простейшие, гельминты);
- аэроаллергены (пыльца деревьев и трав, шерсть и выделения животных, бытовая или книжная пыль, плесень),
- вирусные, бактериальные, грибковые инфекции (ЛОР-органов, мочеполовой системы, пищеварительной системы, в т.ч. хеликобактерная);
- химические вещества (соли, краски, строительные и ремонтные смеси, косметика);
- латекс (часто у медицинских работников, а также тех, кто вынужден часто пользоваться изделиями из латекса по роду своей деятельности);
- психогенные факторы;
- физическая нагрузка (в т.ч. профессиональный спорт);
- аутоиммунные заболевания (если есть системная красная волчанка, аутоиммунный тиреоидит, ревматоидный артрит и т. д.);
- новообразования;
- генетические факторы;
- УФ-излучение;
- температура (высокая и низкая);
- давление (при сдавлении кожи тугой одеждой, сумками/ранцами, ремнями, в т. ч. у профессиональных спортсменов);
- вибрация (часто у тех, кто по профессиональной необходимости вынужден иметь дело с вибрацией);
- обычная вода. [2]
Если причина не может быть идентифицирована даже после детального сбора анамнеза и проведения аллергологических тестов, то такую крапивницу называют идиопатической. Хроническая идиопатическая крапивница может быть связана с заболеваниями щитовидной железы, гормональным дисбалансом и в очень редких случаях с раковой опухолью. Даже если крапивница хроническая, она, скорее всего, пройдёт со временем.
Что такое нервная крапивница
Психогенные факторы, такие как стресс и яркие эмоции, могут провоцировать развитие острой крапивницы. Также они могут приводить к обострению хронической формы заболевания.
При таком многообразии провоцирующих факторов у трети пациентов причины крапивницы остаются неизвестными. Это связано с несовершенством диагностических возможностей и является предметом научного поиска для учёных по всему миру. [1]
Заразна ли крапивница
Крапивница не заразна и от человека к человеку не передаётся.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы крапивницы
Основные симптомы крапивницы:
- кожный зуд;
- высыпания на коже в виде волдырей.
Зуд кожи бывает разной интенсивности — от незначительного зуда до нестерпимого, особенно вечером и ночью. Волдыри могут быть различной формы, сливаться между собой, быть абсолютно любого диаметра (от нескольких миллиметров до нескольких десятков сантиметров), и появляться на любом участке кожи и иногда слизистых. Чаще бледные в центре с покраснением по периферии. В местах скопления большого количества рыхлой подкожно-жировой клетчатки (веки, уши, губы, пальцы, половые органы) крапивница может проявляться в своей гигантской форме — в виде отека Квинке. [2]

Главное отличие высыпаний — это их мономорфность, т. е. сыпь на коже при крапивнице всегда представлена только волдырём. Волдырь — это локальный отёк кожи (мини-отёк Квинке), который бледнеет при надавливании на него. Следующая отличительная черта высыпаний при крапивнице — это то, что волдыри бесследно исчезают в течение 1-2 суток. Это главные отличительные диагностические черты, которые не позволяют перепутать крапивницу с любыми другими заболеваниями, сопровождающимися высыпаниями на коже. Редко интенсивные высыпания могут сопровождаться незначительным повышением температуры тела, снижением давления, слабостью, болями в области эпигастрия или живота схваткообразного характера, жидким стулом. [1]


Крапивница у детей
По приблизительным данным, заболевание встречается у 0,3 − 7 % детей [11] . Симптомы крапивницы у них одинаковы со взрослыми.
Патогенез крапивницы
В основе любой крапивницы лежит активация тучных клеток с их дальнейшей дегрануляцией и высвобождением медиаторов.

К активации тучных клеток приводят различные механизмы:
1. иммунные (с участием иммунной системы) с вовлечением медиаторов — гистамина, лейкотриенов, брадикинина, простогландинов, ФАТ и т. д. В зависимости от антигена (провоцирующего фактора) развивается крапивница:
- аллергическая (атопическая) при контакте с пищевыми и аэроаллергенами;
- инфекционно-аллергическая при наличии вирусной, грибковой или бактериальной инфекции;
- аутоиммунная при наличии аутоиммунного тиреоидита, системных заболеваний.
2. псевдоаллергические, неиммунные (реализуемые без участия иммунной системы) под влиянием лекарственных препаратов, продуктов-гистаминлибераторов (шоколад, кофе, клубника, копчёности), физического воздействия (высокие и низкие температуры, давление, инсоляция, вибрация и т. д.), ядов насекомых, химических веществ, воды и т. д. [2]

Тучных клеток, т. е. тех, которые реализуют клинические проявления болезни, при хронической крапивнице в организме больного человека в 10 раз больше по сравнению со здоровым. И они чересчур «отзывчивы» к провоцирующему фактору даже при его минимальной активности. Это состояние называется «феномен преходящей гиперреактивности» тучных клеток. [1]

Классификация и стадии развития крапивницы
Выделяют иммунные (в т. ч. IgE-опосредованные), неиммунные, аутоиммунные и смешанные механизмы развития крапивницы.
IgE-опосредованная крапивница связана с выработкой иммуноглобулинов, специфических к аллергену. Такой механизм характерен для острой аллергической крапивницы и встречается чаще всего.
Не-IgE-опосредованная крапивница возникает без выработки специфических иммуноглобулинов. Предполагается, что при этом происходит стимуляция Т-лимфоцитов (клеток иммунной системы) и выработка цитокинов — сигнальных белков, усиливающих иммунный ответ и воспалительную реакцию.
Механизм развития крапивницы при воздействии физических факторов, например тепловых, связан с нарушением нейроиммунной регуляции.
Виды крапивницы по длительности течения:
- острая крапивница (менее 6 недель);
- острая рецидивирующая (длительность ремиссии больше длительности обострения, длительность обострения менее 6 недель);
- хроническая крапивница (более 6 недель). [2]
По степени активности крапивница бывает: [2]
Кроме того, крапивница может быть проявлением ряда заболеваний: наследственного ангионевротического отёка, уртикарного васкулита, пигментной крапивницы (мастоцитоз), семейной холодовой крапивницы (васкулита) и т. д. [2]
Осложнения крапивницы
- отёк Кивнке, или ангионевротический отёк в области гортани с риском развития асфиксии;
- анафилактический шок и другие варианты анафилактической реакции;
- тяжёлые формы крапивницы и ангионевротического отёка, устойчивые к лечению в амбулаторных условиях. [1]
Диагностика крапивницы
Чтобы диагностировать крапивницу, не требуется специфической лабораторной диагностики, в то время как выявление причин заболевания может этого потребовать. [3]
В первую очередь нужно как можно раньше обратиться к врачу аллергологу-иммунологу. Если на время визита высыпаний нет — постараться предоставить врачу фотографии высыпаний/отёков для наибольшей информативности (при условии, что клинические проявления не были тяжёлыми и не требовали экстренной помощи во время фотофиксации).
Врач аллерголог-иммунолог во время приёма соберет подробный анамнез заболевания, анамнез жизни, аллергоанамнез, проведёт физикальное обследование (осмотр, измерение АД, ЧСС, ЧДД, температуры тела, послушает сердце и лёгкие, пропальпирует периферические лимфоузлы, живот). В большинстве случаев этого комплекса диагностики будет достаточно для постановки диагноза и подбора терапии. [2]
Более чем в 90% случаев острая крапивница купируется в течение двух недель и не требует специального обследования, за исключением тех случаев, когда провоцирующий агент установлен. [1]
Какие анализы сдают при крапивнице
Если наблюдаются частые рецидивы острой крапивницы или есть хроническое заболевание, потребуются:
- общий анализ крови с лейкоцитарной формулой и подсчётом СОЭ;
- исследование некоторых биохимических показателей крови;
- обследование на наличие вирусных гепатитов В, С;
- проведение провокационных тестов (кубик льда при подозрении на холодовую крапивницу, горячая грелка при тепловой, водный компресс при аквагенной, тест с физической нагрузкой при подозрении на холинергическую крапивницу и т. д.);
- определение показателей антител к тиреоидной пероксидазе и тиреоглобулину с проведением внутрикожной пробы с аутологичной сывороткой;
- скарификационные пробы с неинфекционными аллергенами и/или наличие специфического иммуноглобулина Е в крови к какому-либо аллергену. [2]
При необходимости дальнейшего диагностического поиска будет целесообразным проведение:
- УЗИ внутренних органов (щитовидная железа, брюшная полость, малый таз);
- ФГДС или рентгеноскопии желудка;
- рентгенологического исследования органов грудной клетки и придаточных пазух носа;
- вирусологического или бактериологического обследования на наличие инфекционных агентов;
- анализа уровня антител к белку Cag A хеликобактера, лямблиям, гельминтам;
- ревмопробы (АНФ, АТ к ДНК, СРБ);
- исследования компонентов комплемента С3, С4 и т. д. [3]
Важным диагностическим тестом у пациентов с крапивницей являются кожные пробы. [9] Они информативны у пациентов с атопической крапивницей и отрицательны у пациентов с псевдоаллергической (при соблюдении сроков проведения тестов и сопутствующей подготовки к тестированию). [5] Также информативен билирубиновый тест на фоне элиминационной пробы (проводят в стационаре, назначается лечебный голод с приёмом только воды, душем и очистительными клизмами). При положительном результате элиминации, уменьшении или купировании симптомов подтверждают аллергический генез крапивницы. У пациентов с аллергической крапивницей уровень билирубина снижен или в пределах нормы, у пациентов с псевдоаллергической крапивницей — повышен. [4]
Лечение крапивницы
Лечение крапивницы состоит из нескольких этапов:
- Элиминация или устранение провоцирующих факторов, триггеров (отменить или заменить лекарственные препараты, избегать перегрева, переохлаждения, инсоляции, отказаться от тесной одежды и не носить тяжести, минимизировать физическую нагрузку и т. п.);
- Выявление и лечение очагов хронической инфекции у профильного специалиста;
- Соблюдение гипоаллергенной диеты (при устранении продукта-аллергена улучшение наступает через 1-2 суток при атопической крапивнице и через 2-3 недели при псевдоаллергической);
- Медикаментозное лечение крапивницы в соответствии с четырьмя линиями терапии в зависимости от эффекта (блокаторы Н1-гистаминовых рецепторов, антилейкотриеновые препараты, анти-IgE-препараты, и т. д.); [10] Лекарства назначает лечащий врач в зависимости от симптомов пациента. Антигистаминные средства бывают двух поколений:
- препараты первого поколения для лечения крапивницы не используются;
- препараты второго поколения — основный метод лечения крапивницы, к ним относятся, например, дезлоратадин и левоцетиризин;
- препараты третьего поколения не существуют, упоминание о них — это маркетинговый ход.
- Вспомогательная терапия, при неэффективности классической — блокаторы Н2-гистаминовых рецепторов, антидепрессанты, стабилизаторы мембран тучных клеток, системные ГКС, иммунодепрессанты, фотодесенсибилизаторы, гистаглобулин, плазмаферез и т. д.; [6]
- Глюкокортикоиды применяют при тяжёлом течении крапивницы. Например при развитии ангионевротического отёка может быть назначен преднизолон.
- Аллерген-специфическая иммунотерапия при подтверждённом аллергическом генезе крапивницы — наиболее эффективный метод лечения;
- Если развивается асфиксия на фоне ангионевротического отёка гортани, может потребоваться экстренная интубация или трахеостомия. [3]
- Энтеросорбенты — убедительных данных об их эффективности при крапивнице нет, в клинических рекомендациях и международных стандартах они не упоминаются.
Стоит помнить, что любая местная терапия в виде крема или мази при крапивнице неэффективна и применяться не должна.
Как снять зуд от крапивницы
Уменьшить зуд можно при помощи антигистаминных препаратов второго поколения, антилейкотриеновых и анксиолитических средств, например "Атаракса". Все препараты применяют только по назначению врача и по рекомендованным схемам. Лечение крапивницы народными средствами бесполезно и опасно.
Нужно ли при крапивнице вызывать скорую помощь
Немедленная медицинская помощь и госпитализация потребуются:
- При тяжёлых формах острой крапивницы и ангионевротического отёка в области гортани с риском удушья. В таких случаях пациент теряет голос, его дыхание становится свистящим и прерывистым.
- При развитии анафилаксии — острой, угрожающей жизни аллергической реакции. Её симптомы включают хрипы, одышку и снижение артериального давления.
Также госпитализация необходима при обострениях хронической крапивницы и ангионевротического отёка, устойчивых к амбулаторному лечению.
Неотложная помощь при отёке Квинке
При отёке Квинке следует:
- немедленно прекратить контакт с предполагаемым провоцирующим агентом;
- вызвать скорую;
- принять одну таблетку антигистаминного препарата второго поколения.
Особенности питания и образа жизни при хронической крапивнице
Рекомендуется не употреблять подтверждённые и предполагаемые аллергены, пищевые добавки и неизвестные ароматизаторы.
Больным с доказанной непереносимостью ацетилсалициловой кислоты следует исключить приём нестероидных противовоспалительных препаратов (НПВП). Остальным пациентам с крапивницей нельзя принимать ацетилсалициловую кислоту и НПВП при обострении заболевания.
Рекомендуется отказаться от тесной одежды и подъёма тяжестей, избегать длительных пеших походов.
Также важно исключить факторы, способствующие переохлаждению: одежду не по сезону, холодные пищу и напитки, длительное пребывание на морозе.
При солнечной крапивнице нужно избегать прямого воздействия солнца, ношения открытой одежды и отказаться от отдыха в южных регионах.
Можно ли принимать ванную или душ при крапивнице
Ограничений на водные гигиенические процедуры при крапивнице нет.
Прогноз. Профилактика
Прогноз при острой крапивнице, как правило, благоприятный. На исход заболевания влияют такие факторы как возраст, пол, длительность болезни, сочетание с ангионевротическими отёками, наличие провоцирующих факторов, ответ на медикаментозную терапию и элиминационные мероприятия. [8] При осложнении крапивницы асфиксией, вызванной отёком гортани, тяжёлыми анафилактическими реакциями, устойчивостью тяжёлых форм крапивницы и ангионевротического отёка к терапии прогноз может быть неблагоприятным (вплоть до смертельного исхода). Это особенно опасно, если медицинская помощь недоступна, невозможно быстро начать экстренные лечебные мероприятия и т. д. [4]
За какое время можно вылечить крапивницу
В течение 6 недель острая крапивница купируется более чем у 75 % пациентов. В хроническую форму болезнь переходит у четверти пациентов [7] . Такая форма крапивницы длится дольше 6 недель, иногда несколько лет, с периодами ремиссии или без них.
С целью профилактики неблагоприятных исходов крапивницы (при наличии соответствующих симптомов) необходимо:
- незамедлительно обратиться к врачу (первичного звена, врачу аллергологу-иммунологу, в экстренных ситуациях — вызвать скорую помощь);
- соблюдать рекомендации по диете, организации быта, образу жизни;
- неукоснительно соблюдать рекомендации врача по лечению, не бросать принимать препараты при первых признаках улучшения, не менять схему, кратность и дозу препаратов, рекомендованных врачом;
- иметь в домашней и автомобильной аптечке, в сумочке препараты для экстренного купирования симптомов, особенно если крапивница сопровождается ангионевротическим отёком, приобрела тяжёлую форму, не получается полностью исключить провоцирующий фактор;
- предупредить родственников/близких/друзей о вашем заболевании и принципах помощи, пока скорая будет спешить на помощь. [2]
Можно ли делать прививки, если у ребёнка крапивница
Хроническая крапивница — не причина отказываться от прививок. При её обострении и острой форме болезни следует дождаться ослабления симптомов и потом вакцинироваться.

Румяные щечки — признак здоровья. Красные с мороза, как яблочки наливные. Красота… А бывает по-другому. Постоянно красный цвет, только нездоровый, неровный – гиперемия кожи.
Избыточный приток крови к коже. Лицо может стать красным или даже багровым. Это слово так и переводится на русский язык — полнокровие. Гиперемия не заразна, но доставляет массу неудобств эстетического плана. Покраснения нередко выступают по всей поверхности носа, на подбородке, щеках.
Причины гиперемии кожи лица временного явления
- Перепад температуры тела.
- Сильные эмоциональные проявления (взволнованное состояние, душевное возбуждение).
- Повышенная физическая нагрузка. Влияние механического характера, например, ветер, мороз, трение.
- Аллергические реакции.
Если устранить причины, гиперемия временного характера проходит самостоятельно. Это своего рода защита организма. Усиленная циркуляция крови позволит коже скоро восстановиться. Данная гиперемия носит локальный характер, на всё тело она не распространяется.
Если покраснение вызваны погодой – ветром и холодом, то подойдут следующие средства:
- вазелин (30 г) плюс анестезин (3г);
- вазелин (20 г) плюс цинковая мазь (10 г) плюс салол (3 г).
При нервном возбуждении помогут успокаивающие травки, например, мята, душица, пустырник, валерьяна.
Некоторые причины гиперемии кожи патологического характера:
- Увеличенный уровень гемоглобина либо эритроцитоз.
- Лихорадочные состояния.
- Алкогольное или наркотическое отравление.
- Кишечные заболевания – запор, глистные инвазии, инфекции.
- Отоларингологические заболевания: ринит, гайморит.
- Остеомиелит, анафилаксия, диффузный токсический зоб.
- Системная красная волчанка.
- Диффузная краснота кожи.
- Заболевания, связанные с кровеносной системой.
- Воспалительные процессы на коже: прыщики, угри, фурункулёз, ранки.
Устранение гиперемии кожи патологического характера — более сложный процесс. Необходимо лечить сопутствующее заболевание. Для этого нужно поменять образ жизни на более правильный.
Отказаться от вредных привычек, изменить привычное питание. Больше кушать свежих овощей, фруктов и зелени. Кожа предупреждает красным цветом об опасном состоянии организма.
Гиперемия кожи лица – лечение и профилактика
Первым делом обратитесь за советом к опытному специалисту — дерматологу. Он правильно выявит причину и определит, как адекватно ее лечить. Помимо всего прочего туда входят следующие мероприятия:
- исключение из пользования моющих продуктов, которые сушат кожу, например, мыло, гели и другое;
- обязательное применение защитных средств ухода – мази и кремы;
- чтобы не травмировать и не раздражать поражённую гиперемией дерму, применяйте тёпленькую водичку и мягкие вспомогательные средства, например, губки или ткани;
- использование специальных лекарственных препаратов, которые нормализуют движение крови по сосудам.
Старайтесь не переохлаждать кожу, исключите воздействие сильного ветра, ультрафиолета, перегревы и переохлаждения. Всё это усугубит ваше положение. Вам противопоказаны паровые ванночки, различные разогревающие маски, массажные процедуры.
Из пищевого рациона нужно убрать острую пищу, пряности, кофеин, таурин. Алкогольные и красные напитки, сильно горячий чай и сильно горячий кофе лучше совсем не употреблять.
Лечебные и ухаживающие крема легко наносите на кожу, не втирайте и не натирайте её лишний раз. Не используйте для умывания холодную воду. При вытирании мягко промокайте лицо, сильное вытирание и растирание ухудшит ситуацию.
Протирайте проблемную кожу каждый день специализированным ухаживающим лосьоном. Процедуру нужно проделывать дважды в день. Выберите из предложенных вариантов приемлемый для вас:
- Смесь уксуса, борной кислоты 2 — % и обыкновенного одеколона. Все компоненты взять в одинаковых количествах.
- Перемешать гофманские капельки и борную кислоту 2 — %. Компоненты взять в одинаковых частях.

Организм может отражать информацию о скрытых патологических процессах на лице. Поэтому стоит время от времени внимательно изучать свое отражение в зеркале. Заметив изменения в цвете кожи, отеки и пятна, обратитесь к врачу.
Цвет кожи
Посмотрите, не появились ли на лице изменения, например, отеки, гиперпигментация. Очень важным в оценке здоровья является цвет кожи.
Соломенный цвет. При соломенном цвете лица, нужно сделать биохимический анализ крови. Признак часто сигнализирует о дефиците витамина В12.
Недостаток В12 очевиден, если присутствует комплекс симптомов:
- губы имеют соломенный оттенок;
- возникают боли в эпигастрии;
- ощущается жжение языка;
- присутствуют депрессивные состояния.
Дефицит В12 может выражаться не только измененным цветом лица, но и другими симптомами.
Серый цвет кожи лица. Сероватый оттенок лица появляется у людей с хронической болезнью лёгких и у курильщиков. Впрочем, у последних, хроническая патология лёгких встречается чаще всего.
Курильщикам необходимо регулярно для диагностики заболевания выполнять спирометрическое исследование. А если цвет кожи принял серый оттенок, провериться нужно немедленно.
Бледность кожных покровов. Бледность кожи лица указывает на малокровие или низкое давление. Состояние особенно заметно при временных падениях давления.
Краснота. Если лицо становится красным, это может свидетельствовать о прыжках давления. Когда же речь идёт о переживании сильных эмоций, то проблема временная и не представляет опасности.
При постоянном покраснении лица с одновременным покраснением конъюнктивы требуется комплексная диагностика, включающая набор специализированных кардиологических исследований. Такие симптомы дают сосудистые болезни и проблемы с сердцем.
А вот покраснения в виде симметричных пятен на носу и щеках, напоминающих форму бабочки — одно из начальных проявлений волчанки, одного из самых опасных и грозных заболеваний почек.
Пятна гиперпигментации . Если пятна коричневые, появляются бессистемно, в основном на лбу и щеках, это скорее, симптомы нарушенной работы печени. Следует сделать анализ крови на, так называемые, печёночные пробы.
Из рациона в этом случае рекомендуется исключить:
- кофе и алкоголь;
- жиры;
- пряные специи;
- продукты с насыщенными и транс жирами.
Если пятна симметричные, появляются на верхней губе, то состояние часто свидетельствует о гормональных нарушениях.
Отёк лица
Небольшой отёк тканей лица, который держится постоянно, говорит, чаще всего, о начальной стадии эндокринного заболевания — гипотиреоза. Пигментация быстро исчезает после приёма гормона щитовидной железы — тироксина.
Лёгкий и устойчивый отёк лица, который сопровождается одышкой и отёками ног, обычно в области лодыжек, а также частыми вставаниями ночью в туалет, свидетельствует о недостаточности кровообращения и неудовлетворительной работе сердца.
Когда отёк лица сопровождается бледностью, а посещения туалета весьма частые, но мочеиспускание скудное, можно заподозрить заболевание почек.
Очень опасно, когда жидкость скапливается только в верхней губе. Если отёк сопровождается чувством стеснения в груди, затруднением дыхания, то это аллергическая реакция — отек Квинке!
Состояние способно стать серьёзной угрозой для жизни. В этом случае нужна скорая помощь.
Покраснел нос — дело в печёнке
Принято считать, что красный нос появляется у людей, которые почти не закусывают, принимая спиртные напитки. Это, скорее, шутка. Хотя, действительно, при употреблении алкоголя, нос становится красным.
Но, как расценивать, когда нос покрасневший и у непьющего человека? Как правило, красный нос свидетельствует о повреждении печени. Это подозрение подтверждает эритема на внутренних сторонах ладони. О проблемах с печенью свидетельствуют также сосудистые звёздочки, возникающие на лбу.
А если сеточка тонких сосудов ранее появилась на груди, руках или плечах, то эти симптомы свидетельствуют о значительном повреждении печени. Визит к врачу в такой ситуации ни в коем случае нельзя откладывать.
Читайте также:

