Что делать когда крапивница в холодную погоду
Обновлено: 27.04.2024
Лечение крапивницы сводится к устранению причинного фактора, если его удается установить, и к эмпирическому подбору антигистаминных препаратов Элементы сыпи, характерные для крапивницы Среди аллергических заболеваний у детей, при которы
Лечение крапивницы сводится к устранению причинного фактора, если его удается установить, и к эмпирическому подбору антигистаминных препаратов
Среди аллергических заболеваний у детей, при которых «органом-мишенью» патологического процесса становятся кожные покровы, важное место занимают крапивницы. Это связано с высокой частотой их встречаемости [1], сложностью дифференциальной диагностики различных форм и, как следствие, большими трудностями, возникающими при подборе терапии, которая зачастую оказывается малоэффективной. При острых формах крапивницы благодаря использованию инъекций антигистаминных препаратов и, в особо острых ситуациях, кортикостероидов можно добиться выраженного терапевтического эффекта. При хронических и рецидивирующих формах крапивниц кортикостероидные препараты применяются только в периоды обострений, а курсовое лечение приводит к целому ряду побочных эффектов и осложнений. Все вышеизложенное делает назначение этих средств нецелесообразным. Таким образом, лечение крапивниц сводится к устранению причинного фактора, если его удается установить, и к эмпирическому подбору антигистаминных препаратов.
Наибольшую сложность для диагностики и терапии представляют крапивницы, индуцированные физическими факторами, составляющие 15-20% всех хронических или рецидивирующих их форм. Для постановки диагноза физической крапивницы и определения ее формы необходимо выделить вызывающий заболевание причинный фактор (табл. 1).
Если возникают какие-либо подозрения, необходимо проведение провокационных тестов, которые позволяют подтвердить или отвергнуть причинность определенного вида воздействия в возникновении данного заболевания (табл. 2).
При постановке диагноза физической крапивницы и с целью определения характера терапевтического воздействия в некоторых случаях требуется установление типа течения (немедленное, отсроченное), распространенности поражения кожи (локальное, системное), семейного анамнеза и типа наследования (приобретенное, семейное, аутосомно-доминантное), продолжительности проявлений, сочетания нескольких форм крапивницы.
Немаловажное значение для установления формы физической крапивницы имеет особенность ее клинической манифестации. Так, локальная форма тепловой крапивницы развивается через 2-5 мин после теплового воздействия и продолжается в течение часа. В то же время генерализованная тепловая крапивница относится к холинергической форме и возникает на фоне повышения температуры тела через 10-20 мин после физической нагрузки. Холинергическая крапивница имеет четкую клиническую картину: точечные уртикарные высыпания размером в 2-3 мм, окруженные широкой зоной гиперемии (2-4 см) с тенденцией к слиянию элементов и преимущественной локализацией в области лица, шеи и туловища; выраженный зуд, исчезновение уртикарий в течение 20-50 мин после прекращения физической нагрузки. Поражение больших площадей поверхности тела при холодовой крапивнице, например при купании в холодной воде, может привести к развитию анафилактоидной реакции, опасной для жизни. Холодная пища может спровоцировать у таких больных развитие орофарингеального отека и появление симптомов гастроинтестинального поражения (рвота, диарея, болевые симптомы). Возможны семейные варианты холодовой крапивницы с аутосомно-доминантным типом наследования, протекающие в двух формах: немедленной, при которой образуются жгучие папулы, зачастую сопровождающиеся ознобом, лихорадкой, истинным артритом или артралгиями, головными болями; отсроченной — проявляющейся через 9-18 ч только в областях, подвергшихся воздействию холода. Отсроченная холодовая крапивница исчезает самостоятельно в течение 2-3 дней. К клиническим особенностям крапивницы, связанной с повышенной чувствительностью кожи к воздействию прямого солнечного света, можно отнести появление эритемы, сопровождающейся выраженным зудом в течение 2-3 мин исключительно на поверхностях, подвергшихся солнечному облучению, причем зуд возникает раньше, чем развивается гиперемия и отек. Эти явления исчезают через 3-4 ч, а их тяжесть зависит от продолжительности инсоляции. Наиболее распространенная форма физической крапивницы — дермографическая. Она часто сочетается с другими формами крапивниц. У детей в основном наблюдаются немедленные первичные формы этого заболевания, которые не исчезают в течение месяцев и даже нескольких лет. Особенностью аквагенной крапивницы является то, что она возникает при воздействии воды вне зависимости от ее температуры и минерального состава. При этом ощущение зуда и жжения может возникать без каких-либо визуальных изменений поверхности кожи.
При постановке диагноза физической крапивницы следует учитывать тот факт, что некоторые ее формы могут быть вторичными. Например, транзиторные формы холодовой крапивницы, а также крапивницы, возникающей при ряде инфекционных заболеваний (инфекционный мононуклеоз, микоплазменная инфекция, краснуха, сифилис), укусах насекомых, сывороточной болезни, лекарственной аллергии, заболеваниях, при которых в крови образуется криофибриноген (сахарный диабет, онкологические болезни, различные нарушения свертываемости крови). Вторичной по отношению к мастоцитозу, лекарственной аллергии, укусам насекомых, сывороточной болезни может быть и дермографическая крапивница. Нельзя забывать также о глистных инвазиях, при которых могут иметь место как дермографическая, так и другие виды физических крапивниц.
Исключение причинного фактора, к сожалению, не всегда возможно. При первичных формах крапивниц можно предотвратить контакт с прямым солнечным облучением, тепловым, холодовым и вибрационным типами воздействий. В то же время при холинергической форме крапивницы у детей невозможно значительно ограничить физические нагрузки, провоцирующие рецидивы заболевания. При вторичных формах крапивниц, когда причинным фактором является инфекционное, паразитарное или другие заболевания, их терапия как раз представляет собой исключение причинного фактора. Индукция к причинному фактору возможна при отдельных формах физических крапивниц. Например: индукция толерантности дозированными физическими нагрузками, вызывающими потоотделение при холинергической крапивнице; постепенное понижение температуры воды, которую использует больной для умывания и душа с определенной периодичностью (12 ч) при холодовой крапивнице. Однако такие мероприятия обычно сложно организовать, и они не всегда достаточно эффективны. Когда при физической крапивнице существует риск развития анафилактических реакций, родителей больных детей или самих пациентов в подростковом возрасте необходимо обучать делать аутоинъекции адреналина, способного купировать подобные состояния в дебюте.
Следует отметить, что в подавляющем большинстве случаев все перечисленные мероприятия должным образом не выполняются или не достигают ожидаемого эффекта. В связи с этим наиболее распространенным методом терапии крапивниц остается назначение антигистаминных препаратов, способных при большинстве форм физических крапивниц уменьшить, ликвидировать или предотвратить возникновение клинических проявлений [2]. Несмотря на преимущественно симптоматический характер их действия, альтернативы антигистаминным препаратам при лечении физических крапивниц не существует. При подавляющем большинстве форм физических крапивниц антигистаминные препараты оказывают терапевтический эффект, уменьшая выраженность проявлений, а зачастую и полностью ликвидируя их. При хронических рецидивирующих формах заболевания, которыми являются физические крапивницы, для достижения терапевтического эффекта требуется достаточно длительное курсовое назначение антигистаминных препаратов. Антигистаминные препараты первого поколения, долгое время использовавшиеся для терапии крапивниц, сегодня признаны малоэффективным средством. Необходимость многократного введения, негативное влияние на центральную нервную систему (седативное, холинолитическое), риск развития тахифилаксии — все это значительно ограничивает возможности длительного курсового применения этих средств у детей. С появлением антигистаминных препаратов второго поколения возможности симптоматической терапии физических крапивниц значительно расширились [3]. Антигистаминные препараты второго поколения представляют собой уже достаточно обширную группу фармакологических средств, в которую входят терфенадин, цитеризин (зиртек), лоратадин (кларитин), эбастин (кестин).
Особое место в терапии физических крапивниц занимает эбастин (кестин). Этот препарат обладает высокоселективным антигистаминным эффектом, не обнаруживает активности в отношении подавления гистаминовых H2- и H3-рецепторов, не имеет ацетилхолин- или серотонин-опосредованных феноменов, а также не оказывает влияния на ЦНС [4]. При испытании кестина в течение трех месяцев у больных хронической крапивницей в условиях двойного слепого плацебо-контролируемого исследования (211 больных из 49 клинических центров) была продемонстрирована высокая эффективность препарата и его хорошая переносимость [5]. В детской практике особое значение имеет высокий уровень его безопасности. Так, в случае превышения рекомендуемой терапевтической дозы в 5-10 раз при клиническом испытании у взрослых и детей не отмечалось существенного увеличения интервала QT, седативного эффекта [6]. Несмотря на это, кестин в нашей стране разрешен к применению у детей с 12-летнего возраста, что связано с недостатком клинических данных, касающихся использования его у детей в возрасте до 12 лет. Однако учитывая тот факт, что физические крапивницы наблюдаются в основном у детей старше 10 лет, кестин можно рассматривать как одно из наиболее приемлемых антигистаминных средств, назначаемых для лечения этой группы заболеваний. Очень важна возможность использования кестина как в периоде обострения, так и с целью предупреждения рецидивов крапивницы в течение длительного времени. Одним из преимуществ препарата является то, что при недостаточной эффективности кестина в рекомендуемой дозе (10 мг) ее можно увеличить до 20 мг в сутки без какого-либо риска развития побочных эффектов.
Литература
1. Volonakis M., Katsarou-Katsari A., Stratigos J. Aetiologic factors in childhood urticaria // Ann. Allergy, 1992. V. 69. P. 61-65.
2. Harris A., Zuberbier T., Grabbe J., Monroe G. Urticaria / Berlin: Springer, 1998. Allergol. Immunopathol. (Madr). 1995, May-Jun.; 23(3). P.137-144.
3. Slater J. W., Zechnich A. D., Haxby D. G. Second-generation antihistamines: a comparative review // Drugs. 1999. Jan.; 57(1). P. 31-47.
4. Roberts D. J., Gispert J. The non-cardiac systemic side-effects of antihistamines: ebastine // Clin. Exp. Allergy. 1999. Jul.; 29. Suppl 3. P. 151-155.
5. Kalis B. Double-blind multi centre comparative study of ebastine, terfenadine and placebo in treatment of chronic idiopatic urticaria in adults // Drugs. 1996. V. 52. Suppl. 1. P. 30-34.
6. Moss A. J.; Morganroth J. Cardiac effects of ebastine and other antihistamines in humans // Drug Saf., 1999. V. 21, Suppl. 1. P. 69-80.

Может ли быть аллергия на жару или на холод? Да, эта болезнь довольно распространенная. Сопутствующий фактор развития крапивницы – высокая проницаемость капилляров.
Аллергия имеет множество форм – это известный факт. Одним из проявлений аллергической реакции на холод или на жару являются две формы крапивницы – холодовая и тепловая. Холодовая возникает в качестве ответной реакции на низкую температуру. А тепловая развивается в ответ на действие высоких температур.
Обе формы крапивницы могут быть острыми (длятся до 6 недель) или хроническими (длятся более 6 недель). Также холодовая и тепловая крапивница может быть:
- локализованной (появляется на определенном участке тела – это могут быть руки, лицо, глаза);
- генерализованной (появляется по всему телу без общего ухудшения состояния больного);
- генерализованной с ухудшением состояния (наблюдаются слабость, низкое давление).
Температурная крапивница, или аллергия на холод или на жару, практически одинаково проявляется как у взрослых, так и у детей. Характерными симптомами являются покраснение кожи и кожный зуд.
Как проявляется холодовая аллергия?
Эту форму аллергии человек может приобрести как по наследству, так и в течение жизни. Приобретенная холодовая крапивница может появиться в подростковом возрасте и полностью исчезнуть к 20-25 годам. Но случается и так, что заболевание возникает у взрослых женщин старше 30 лет и протекает в острой форме.

Для диагностики аллергической реакции (крапивницы) на холод, придется сделать специальные температурные пробы: приложить к коже предплечья кубик льда на 2-4 минуты. А затем в течение 15-20 минут оценить результаты:
- если появились волдыри, отеки и покраснения в течение 10 минут – это первичная/вторичная холодовая крапивница;
- все аналогичные симптомы проявились только через 20-30 минут – это апатичная аллергия на холод;
- если реакция отсутствует, но на участке кожи появилась сыпь – это рефлекторная холодовая крапивница.
Аллергия на холод: как подобрать лечение?
Холодовая крапивница – это реакция организма на низкие температуры. Стоит исключить этот провоцирующий фактор – и все наладится. Вот что для этого нужно:
- меньше находиться на морозе и закрывать открытые участки тела;
- исключить умывание холодной водой и холодную пищу;
- использовать специальную защитную косметику;
- принимать антигистаминные препараты;
- правильно закалять организм.
Аллергия на холод имеет схожие симптомы у детей и у взрослых, поэтому важно заранее подобрать препарат, который подойдет для всей семьи и быстро устранит аллергическую реакцию.
Крапивница от жары: что это?

Тепловая крапивница представляет собой зудящие высыпания (волдыри), которые появляются в результате воздействия на кожу высокой температуры. Определить наличие этой формы аллергии можно при помощи специальных тестов. Но есть и более доступные и простые способы диагностики.
Например, достаточно приложить к коже предплечья горячий предмет всего на 5-7 минут. Если в течение 15-20 минут на коже появятся покраснения, зуд или отек – диагноз «тепловая крапивница» можно считать подтвержденным. У детей и взрослых эта аллергическая реакция может также проявляться в форме жара.
Аллергия на жару: какое лечение самое эффективное?
Чтобы быстро улучшить состояние при тепловой форме крапивницы, потребуется:
- соблюдать диету – отказаться от острых, соленых и слишком горячих блюд, а также фаст-фуда;
- правильно одеваться – выбирать одежду и обувь из натуральных, «дышащих» материалов;
избегать длительных прогулок в жаркое время года и защищать кожу от прямых солнечных лучей; - регулярно использовать защитные кремы для кожи лица, шеи, рук и других открытых частей тела;
- применять антигистаминные препараты, которые позволят быстро избавиться от заболевания.
Как победить крапивницу?
Прежде всего, следует помнить о профилактике. Предупредить аллергию на холод или на жару гораздо легче, нежели пытаться устранить все симптомы. А если болезнь уже дала о себе знать, важно подобрать правильный антигистаминный препарат, который оказывает двойное действие:
- Блокирует рецепторы H1. Это с ними обычно связывается гистамин – вещество, вызывающее аллергическую реакцию. В результате аллергия на холод или на жару попросту не развивается.
- Ускоряет разрушение гистамина, который провоцирует развитие той или иной формы крапивницы у взрослых и детей.
Плюсы использования таких препаратов очевидны:
- Быстрое и точечное воздействие. Препарат начинает работать уже через 30 минут после приема. И помогает человеку при всех формах крапивницы.
- Правильная дозировка. Разные формы выпуска позволяют подобрать препарат для ребенка и для взрослого.
- Доказанная эффективность. При лечении с помощью подобных препаратов результат наблюдается сразу после приема. А через 1-2 недели удается стабилизировать состояние иммунной системы.
Теперь вы знаете, как проявляется и как лечится аллергия на холод и на жару. Этот недуг не такой уж страшный, если под рукой правильно подобранный антигистаминный препарат. С его помощью вы быстро избавитесь от холодовой или тепловой аллергии.
Противоаллергическое средство №1 в Беларуси ФЕНКАРОЛ по результатам конкурса "Премия "Номер один" 2018, 2019, 2020"
ЛЕКАРСТВЕННОЕ СРЕДСТВО. ОЗНАКОМЬТЕСЬ С ИНСТРУКЦИЕЙ, ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ. ИМЕЮТСЯ ПОБОЧНЫЕ ЭФФЕКТЫ И ПРОТИВОПОКАЗАНИЯ, В Т.Ч. В ПЕРИОД БЕРЕМЕННОСТИ И ЛАКТАЦИИ. ДЛЯ ДЕТЕЙ МЛАДШЕ 12 ЛЕТ ПРИМЕНЯЕТСЯ ФЕНКАРОЛ 10МГ. ПРОИЗВОДИТЕЛЬ - "ОЛАЙНФАРМ", ЛАТВИЯ.
Информация носит рекламный характер. Регистрационное удостоверение № 9678/11/16. Выдано МЗ РБ 19.07.16. Регистрационное удостоверение № 5239/01/06/11/16. Выдано МЗ РБ 02.03.16. Производитель – Олайнфарм АО, Латвия. Представительство АО «OlainFarm» в Республике Беларусь, 220034, г. Минск, ул. Краснозвездная, 18б, +375172853755, olainbelarus@olainfarm.by.
Что такое крапивница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркуловой Ирины Юрьевны, аллерголога со стажем в 12 лет.
Над статьей доктора Меркуловой Ирины Юрьевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Крапивница — одно из распространённых заболеваний в мире, характеризующееся кожными высыпаниями в виде волдырей. Иногда крапивница сопровождается ангионевротическим отёком (отёком Квинке — частным случаем крапивницы, т. н. гигантская крапивница). [1] Крапивница — самостоятельное заболевание, и её следует отличать от тех случаев, когда волдыри могут служить только симптомом других состояний, которые к ней не относятся: острой анафилактической реакции, при проведении кожных скарификационных проб и т. д . [2]
Причинами возникновения крапивницы могут служить:
- лекарственные препараты (антибиотики, витамины, НПВС, иАПФ, рентгеноконтрастные вещества);
- продукты питания (рыба, ракообразные, орехи, молоко, мёд, пищевые добавки, фрукты, специи при перекрёстной аллергии у пациентов с сезонными и круглогодичными аллергическими ринитами, аллергией на латекс);
- укусы насекомых;
- паразиты (простейшие, гельминты);
- аэроаллергены (пыльца деревьев и трав, шерсть и выделения животных, бытовая или книжная пыль, плесень),
- вирусные, бактериальные, грибковые инфекции (ЛОР-органов, мочеполовой системы, пищеварительной системы, в т.ч. хеликобактерная);
- химические вещества (соли, краски, строительные и ремонтные смеси, косметика);
- латекс (часто у медицинских работников, а также тех, кто вынужден часто пользоваться изделиями из латекса по роду своей деятельности);
- психогенные факторы;
- физическая нагрузка (в т.ч. профессиональный спорт);
- аутоиммунные заболевания (если есть системная красная волчанка, аутоиммунный тиреоидит, ревматоидный артрит и т. д.);
- новообразования;
- генетические факторы;
- УФ-излучение;
- температура (высокая и низкая);
- давление (при сдавлении кожи тугой одеждой, сумками/ранцами, ремнями, в т. ч. у профессиональных спортсменов);
- вибрация (часто у тех, кто по профессиональной необходимости вынужден иметь дело с вибрацией);
- обычная вода. [2]
Если причина не может быть идентифицирована даже после детального сбора анамнеза и проведения аллергологических тестов, то такую крапивницу называют идиопатической. Хроническая идиопатическая крапивница может быть связана с заболеваниями щитовидной железы, гормональным дисбалансом и в очень редких случаях с раковой опухолью. Даже если крапивница хроническая, она, скорее всего, пройдёт со временем.
Что такое нервная крапивница
Психогенные факторы, такие как стресс и яркие эмоции, могут провоцировать развитие острой крапивницы. Также они могут приводить к обострению хронической формы заболевания.
При таком многообразии провоцирующих факторов у трети пациентов причины крапивницы остаются неизвестными. Это связано с несовершенством диагностических возможностей и является предметом научного поиска для учёных по всему миру. [1]
Заразна ли крапивница
Крапивница не заразна и от человека к человеку не передаётся.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы крапивницы
Основные симптомы крапивницы:
- кожный зуд;
- высыпания на коже в виде волдырей.
Зуд кожи бывает разной интенсивности — от незначительного зуда до нестерпимого, особенно вечером и ночью. Волдыри могут быть различной формы, сливаться между собой, быть абсолютно любого диаметра (от нескольких миллиметров до нескольких десятков сантиметров), и появляться на любом участке кожи и иногда слизистых. Чаще бледные в центре с покраснением по периферии. В местах скопления большого количества рыхлой подкожно-жировой клетчатки (веки, уши, губы, пальцы, половые органы) крапивница может проявляться в своей гигантской форме — в виде отека Квинке. [2]

Главное отличие высыпаний — это их мономорфность, т. е. сыпь на коже при крапивнице всегда представлена только волдырём. Волдырь — это локальный отёк кожи (мини-отёк Квинке), который бледнеет при надавливании на него. Следующая отличительная черта высыпаний при крапивнице — это то, что волдыри бесследно исчезают в течение 1-2 суток. Это главные отличительные диагностические черты, которые не позволяют перепутать крапивницу с любыми другими заболеваниями, сопровождающимися высыпаниями на коже. Редко интенсивные высыпания могут сопровождаться незначительным повышением температуры тела, снижением давления, слабостью, болями в области эпигастрия или живота схваткообразного характера, жидким стулом. [1]


Крапивница у детей
По приблизительным данным, заболевание встречается у 0,3 − 7 % детей [11] . Симптомы крапивницы у них одинаковы со взрослыми.
Патогенез крапивницы
В основе любой крапивницы лежит активация тучных клеток с их дальнейшей дегрануляцией и высвобождением медиаторов.

К активации тучных клеток приводят различные механизмы:
1. иммунные (с участием иммунной системы) с вовлечением медиаторов — гистамина, лейкотриенов, брадикинина, простогландинов, ФАТ и т. д. В зависимости от антигена (провоцирующего фактора) развивается крапивница:
- аллергическая (атопическая) при контакте с пищевыми и аэроаллергенами;
- инфекционно-аллергическая при наличии вирусной, грибковой или бактериальной инфекции;
- аутоиммунная при наличии аутоиммунного тиреоидита, системных заболеваний.
2. псевдоаллергические, неиммунные (реализуемые без участия иммунной системы) под влиянием лекарственных препаратов, продуктов-гистаминлибераторов (шоколад, кофе, клубника, копчёности), физического воздействия (высокие и низкие температуры, давление, инсоляция, вибрация и т. д.), ядов насекомых, химических веществ, воды и т. д. [2]

Тучных клеток, т. е. тех, которые реализуют клинические проявления болезни, при хронической крапивнице в организме больного человека в 10 раз больше по сравнению со здоровым. И они чересчур «отзывчивы» к провоцирующему фактору даже при его минимальной активности. Это состояние называется «феномен преходящей гиперреактивности» тучных клеток. [1]

Классификация и стадии развития крапивницы
Выделяют иммунные (в т. ч. IgE-опосредованные), неиммунные, аутоиммунные и смешанные механизмы развития крапивницы.
IgE-опосредованная крапивница связана с выработкой иммуноглобулинов, специфических к аллергену. Такой механизм характерен для острой аллергической крапивницы и встречается чаще всего.
Не-IgE-опосредованная крапивница возникает без выработки специфических иммуноглобулинов. Предполагается, что при этом происходит стимуляция Т-лимфоцитов (клеток иммунной системы) и выработка цитокинов — сигнальных белков, усиливающих иммунный ответ и воспалительную реакцию.
Механизм развития крапивницы при воздействии физических факторов, например тепловых, связан с нарушением нейроиммунной регуляции.
Виды крапивницы по длительности течения:
- острая крапивница (менее 6 недель);
- острая рецидивирующая (длительность ремиссии больше длительности обострения, длительность обострения менее 6 недель);
- хроническая крапивница (более 6 недель). [2]
По степени активности крапивница бывает: [2]
Кроме того, крапивница может быть проявлением ряда заболеваний: наследственного ангионевротического отёка, уртикарного васкулита, пигментной крапивницы (мастоцитоз), семейной холодовой крапивницы (васкулита) и т. д. [2]
Осложнения крапивницы
- отёк Кивнке, или ангионевротический отёк в области гортани с риском развития асфиксии;
- анафилактический шок и другие варианты анафилактической реакции;
- тяжёлые формы крапивницы и ангионевротического отёка, устойчивые к лечению в амбулаторных условиях. [1]
Диагностика крапивницы
Чтобы диагностировать крапивницу, не требуется специфической лабораторной диагностики, в то время как выявление причин заболевания может этого потребовать. [3]
В первую очередь нужно как можно раньше обратиться к врачу аллергологу-иммунологу. Если на время визита высыпаний нет — постараться предоставить врачу фотографии высыпаний/отёков для наибольшей информативности (при условии, что клинические проявления не были тяжёлыми и не требовали экстренной помощи во время фотофиксации).
Врач аллерголог-иммунолог во время приёма соберет подробный анамнез заболевания, анамнез жизни, аллергоанамнез, проведёт физикальное обследование (осмотр, измерение АД, ЧСС, ЧДД, температуры тела, послушает сердце и лёгкие, пропальпирует периферические лимфоузлы, живот). В большинстве случаев этого комплекса диагностики будет достаточно для постановки диагноза и подбора терапии. [2]
Более чем в 90% случаев острая крапивница купируется в течение двух недель и не требует специального обследования, за исключением тех случаев, когда провоцирующий агент установлен. [1]
Какие анализы сдают при крапивнице
Если наблюдаются частые рецидивы острой крапивницы или есть хроническое заболевание, потребуются:
- общий анализ крови с лейкоцитарной формулой и подсчётом СОЭ;
- исследование некоторых биохимических показателей крови;
- обследование на наличие вирусных гепатитов В, С;
- проведение провокационных тестов (кубик льда при подозрении на холодовую крапивницу, горячая грелка при тепловой, водный компресс при аквагенной, тест с физической нагрузкой при подозрении на холинергическую крапивницу и т. д.);
- определение показателей антител к тиреоидной пероксидазе и тиреоглобулину с проведением внутрикожной пробы с аутологичной сывороткой;
- скарификационные пробы с неинфекционными аллергенами и/или наличие специфического иммуноглобулина Е в крови к какому-либо аллергену. [2]
При необходимости дальнейшего диагностического поиска будет целесообразным проведение:
- УЗИ внутренних органов (щитовидная железа, брюшная полость, малый таз);
- ФГДС или рентгеноскопии желудка;
- рентгенологического исследования органов грудной клетки и придаточных пазух носа;
- вирусологического или бактериологического обследования на наличие инфекционных агентов;
- анализа уровня антител к белку Cag A хеликобактера, лямблиям, гельминтам;
- ревмопробы (АНФ, АТ к ДНК, СРБ);
- исследования компонентов комплемента С3, С4 и т. д. [3]
Важным диагностическим тестом у пациентов с крапивницей являются кожные пробы. [9] Они информативны у пациентов с атопической крапивницей и отрицательны у пациентов с псевдоаллергической (при соблюдении сроков проведения тестов и сопутствующей подготовки к тестированию). [5] Также информативен билирубиновый тест на фоне элиминационной пробы (проводят в стационаре, назначается лечебный голод с приёмом только воды, душем и очистительными клизмами). При положительном результате элиминации, уменьшении или купировании симптомов подтверждают аллергический генез крапивницы. У пациентов с аллергической крапивницей уровень билирубина снижен или в пределах нормы, у пациентов с псевдоаллергической крапивницей — повышен. [4]
Лечение крапивницы
Лечение крапивницы состоит из нескольких этапов:
- Элиминация или устранение провоцирующих факторов, триггеров (отменить или заменить лекарственные препараты, избегать перегрева, переохлаждения, инсоляции, отказаться от тесной одежды и не носить тяжести, минимизировать физическую нагрузку и т. п.);
- Выявление и лечение очагов хронической инфекции у профильного специалиста;
- Соблюдение гипоаллергенной диеты (при устранении продукта-аллергена улучшение наступает через 1-2 суток при атопической крапивнице и через 2-3 недели при псевдоаллергической);
- Медикаментозное лечение крапивницы в соответствии с четырьмя линиями терапии в зависимости от эффекта (блокаторы Н1-гистаминовых рецепторов, антилейкотриеновые препараты, анти-IgE-препараты, и т. д.); [10] Лекарства назначает лечащий врач в зависимости от симптомов пациента. Антигистаминные средства бывают двух поколений:
- препараты первого поколения для лечения крапивницы не используются;
- препараты второго поколения — основный метод лечения крапивницы, к ним относятся, например, дезлоратадин и левоцетиризин;
- препараты третьего поколения не существуют, упоминание о них — это маркетинговый ход.
- Вспомогательная терапия, при неэффективности классической — блокаторы Н2-гистаминовых рецепторов, антидепрессанты, стабилизаторы мембран тучных клеток, системные ГКС, иммунодепрессанты, фотодесенсибилизаторы, гистаглобулин, плазмаферез и т. д.; [6]
- Глюкокортикоиды применяют при тяжёлом течении крапивницы. Например при развитии ангионевротического отёка может быть назначен преднизолон.
- Аллерген-специфическая иммунотерапия при подтверждённом аллергическом генезе крапивницы — наиболее эффективный метод лечения;
- Если развивается асфиксия на фоне ангионевротического отёка гортани, может потребоваться экстренная интубация или трахеостомия. [3]
- Энтеросорбенты — убедительных данных об их эффективности при крапивнице нет, в клинических рекомендациях и международных стандартах они не упоминаются.
Стоит помнить, что любая местная терапия в виде крема или мази при крапивнице неэффективна и применяться не должна.
Как снять зуд от крапивницы
Уменьшить зуд можно при помощи антигистаминных препаратов второго поколения, антилейкотриеновых и анксиолитических средств, например "Атаракса". Все препараты применяют только по назначению врача и по рекомендованным схемам. Лечение крапивницы народными средствами бесполезно и опасно.
Нужно ли при крапивнице вызывать скорую помощь
Немедленная медицинская помощь и госпитализация потребуются:
- При тяжёлых формах острой крапивницы и ангионевротического отёка в области гортани с риском удушья. В таких случаях пациент теряет голос, его дыхание становится свистящим и прерывистым.
- При развитии анафилаксии — острой, угрожающей жизни аллергической реакции. Её симптомы включают хрипы, одышку и снижение артериального давления.
Также госпитализация необходима при обострениях хронической крапивницы и ангионевротического отёка, устойчивых к амбулаторному лечению.
Неотложная помощь при отёке Квинке
При отёке Квинке следует:
- немедленно прекратить контакт с предполагаемым провоцирующим агентом;
- вызвать скорую;
- принять одну таблетку антигистаминного препарата второго поколения.
Особенности питания и образа жизни при хронической крапивнице
Рекомендуется не употреблять подтверждённые и предполагаемые аллергены, пищевые добавки и неизвестные ароматизаторы.
Больным с доказанной непереносимостью ацетилсалициловой кислоты следует исключить приём нестероидных противовоспалительных препаратов (НПВП). Остальным пациентам с крапивницей нельзя принимать ацетилсалициловую кислоту и НПВП при обострении заболевания.
Рекомендуется отказаться от тесной одежды и подъёма тяжестей, избегать длительных пеших походов.
Также важно исключить факторы, способствующие переохлаждению: одежду не по сезону, холодные пищу и напитки, длительное пребывание на морозе.
При солнечной крапивнице нужно избегать прямого воздействия солнца, ношения открытой одежды и отказаться от отдыха в южных регионах.
Можно ли принимать ванную или душ при крапивнице
Ограничений на водные гигиенические процедуры при крапивнице нет.
Прогноз. Профилактика
Прогноз при острой крапивнице, как правило, благоприятный. На исход заболевания влияют такие факторы как возраст, пол, длительность болезни, сочетание с ангионевротическими отёками, наличие провоцирующих факторов, ответ на медикаментозную терапию и элиминационные мероприятия. [8] При осложнении крапивницы асфиксией, вызванной отёком гортани, тяжёлыми анафилактическими реакциями, устойчивостью тяжёлых форм крапивницы и ангионевротического отёка к терапии прогноз может быть неблагоприятным (вплоть до смертельного исхода). Это особенно опасно, если медицинская помощь недоступна, невозможно быстро начать экстренные лечебные мероприятия и т. д. [4]
За какое время можно вылечить крапивницу
В течение 6 недель острая крапивница купируется более чем у 75 % пациентов. В хроническую форму болезнь переходит у четверти пациентов [7] . Такая форма крапивницы длится дольше 6 недель, иногда несколько лет, с периодами ремиссии или без них.
С целью профилактики неблагоприятных исходов крапивницы (при наличии соответствующих симптомов) необходимо:
- незамедлительно обратиться к врачу (первичного звена, врачу аллергологу-иммунологу, в экстренных ситуациях — вызвать скорую помощь);
- соблюдать рекомендации по диете, организации быта, образу жизни;
- неукоснительно соблюдать рекомендации врача по лечению, не бросать принимать препараты при первых признаках улучшения, не менять схему, кратность и дозу препаратов, рекомендованных врачом;
- иметь в домашней и автомобильной аптечке, в сумочке препараты для экстренного купирования симптомов, особенно если крапивница сопровождается ангионевротическим отёком, приобрела тяжёлую форму, не получается полностью исключить провоцирующий фактор;
- предупредить родственников/близких/друзей о вашем заболевании и принципах помощи, пока скорая будет спешить на помощь. [2]
Можно ли делать прививки, если у ребёнка крапивница
Хроническая крапивница — не причина отказываться от прививок. При её обострении и острой форме болезни следует дождаться ослабления симптомов и потом вакцинироваться.

В хозрасчётную поликлинику на Юношеской библиотеке г. Уфы обратилась молодая женщина 20 лет с жалобами на заболевание кожи, нарушение речи и затруднения при глотании.
Жалобы
Пациентка отметила, что на кожных покровах появились жидкостные образования, которые сопровождаются зудом. Также жаловалась на периодическую лихорадку при температуре тела до 37,8 °C, общую слабость. Заболевание связывает с купанием в море, так как только что прилетела из отпуска.
Для купирования приступов лихорадки периодически принимала нестероидные противовоспалительные препараты (ибупрофен). При осмотре отметила появление новых образований на коже.
Анамнез
Первые симптомы заболевания пациентка заметила в аэропорту Симферополя, где проводила отпуск. По возвращении домой чувствовала себя плохо, что и заставило обратиться в поликлинику. Ранее никаких высыпаний на коже не замечала.
Дерматологический анамнез не отягощён. В семье никто не болел кожными заболеваниями. Инфекционными болезнями также не страдает. Сифилис, ВИЧ, туберкулёз, гепатиты отрицает. Не замужем, детей нет. Гормональные контрацептивы не принимает. Операций и гемотрансфузии (переливания крови) не было. Условия проживания удовлетворительные: квартира в многоэтажном доме.
Обследование
Пациентка нормостенического телосложения, положение активное, сознание ясное, отмечается незначительная дизартрия (нарушение произношения). Рост 166 см, вес 77 кг. Кожные покровы бледные, влажность нормальная. На животе и боковых поверхностях тела имеются единичные волдыри. Кожа на месте высыпаний красного цвета, наблюдаются единичные расчёсы. Подкожно-жировая клетчатка развита, слизистые физиологичны. При осмотре ротовой полости и носоглотки отмечен отёк языка. Лимфатические узлы до 1 см, безболезненны при пальпации, не спаяны с окружающей тканью. Костно-мышечная система без отклонений, подвижность суставов не ограничена. Бронхолёгочная система функциональна, клинических отклонений от нормы не наблюдается. Частота дыхательных движений 18 в минуту. Частота сердечных сокращений 66 ударов в минуту. Артериальное давление 122/88 мм рт. ст. Передняя брюшная стенка при пальпации безболезненна. Перистальтика кишечника сохранена. Печень пальпируется по краю рёберной дуги. Стул и диурез (объём мочи) не нарушены.
Общий анализ крови: ⠀• эритроциты 4,5х10^12/л; ⠀• гемоглобин 110 г/л; ⠀• лейкоциты 7,5х10^9/л; ⠀• эозинофилы 8 %; ⠀• скорость оседания эритроцитов 17 мм в час. Общий анализ мочи без патологии. Тесты на сифилис и ВИЧ отрицательные. После проведения "Дункан-теста" (проверки аллергии на холод) было отмечено формирование красного бугорка.
Диагноз
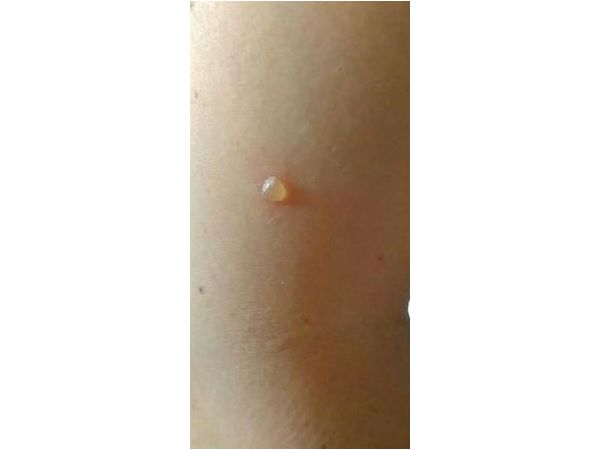
Лечение
При обращении пациентке была проведена адекватная противоаллергическая терапия для купирования симптоматики и предотвращения развития осложнений (отёка Квинке). Было назначено: ⠀•⠀Раствор "Кеналог-40" (триамцинолона ацетонид) MDV INJ 80 мг/мл — 10 мл внутримышечно однократно. ⠀•⠀Натрия тиосульфат 30 % для инфузионной терапии — 10 мл на физиологическом растворе 200 мл капельно внутривенно ежедневно №3. ⠀•⠀Драже "Диазолин 0,1" в качестве антигистаминной терапии — по 1 драже 2 раза в день до купирования симптоматических расстройств. Вскрытие волдырей проведено в стерильных условиях с последующей обработкой раствором фурацилина.
По ходу лечения была отмечена положительная динамика. Отёк языка пошёл, новых высыпаний не появлялось. На месте волдырей образовались серозно-геморрагические корочки.
По итогу проводимого лечения следует сделать вывод о необходимости срочного назначения антигистаминной и гормональной терапии при выявлении такого заболевания как крапивница. Медикаментозные мероприятия необходимо проводить под непосредственным контролем врача с целью предотвращения развития осложнений заболевания.
Заключение
Самыми надёжным методом в лечении холодовой крапивницы является удаление раздражающего фактора. Для профилактики заболевания необходимо избегать переохлаждения, резких перепадов температуры, не следует купаться в холодной воде.
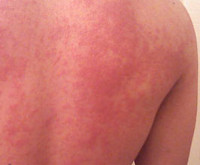
Температурная крапивница – аллергический уртикарный дерматоз, возникающий в качестве ответной реакции на действие температурного фактора. Основными клиническими симптомами являются зуд и гиперемия, на фоне которых появляются мономорфные волдыри, существующие не более 24 часов. Высыпания могут сопровождаться повышением температуры, головной болью, продромальными явлениями, интоксикацией. Диагностируют температурную крапивницу на основании анамнеза, клинических проявлений и провокационных тестов. Терапия заключается в устранении причины дерматоза, назначении антигистаминных, десенсибилизирующих, противовоспалительных препаратов, детоксикации.
Общие сведения
Температурная крапивница – транзиторный аллергический ответ организма на тепло или холод. Данной патологией страдают около 7% населения планеты. Впервые температурная крапивница упоминается ещё в трудах Гиппократа (IV век до н. э.). Клинические симптомы заболевания подробно описаны в XVIII веке английским врачом У. Геберденом. Открытие тучных клеток, переполненных гистамином, немецким иммунологом П. Эрлихом в 1877-79 годах дало основу понимания патогенеза крапивницы с точки зрения образования уртикарий. В 1961 году представителями отечественной школы дерматологии Ю. Ф. Анцыпаловским и А. П. Зинченко был доказан приоритет в патогенезе холодовой крапивницы особых холодовых рецепторов, обладающих сверхчувствительностью к низким температурам, что в сочетании с аллергической настроенностью организма объясняло факт волнообразного течения патологии и её резистентности к проводимой терапии.
Температурная крапивница не имеет гендерной окраски и возрастных рамок. Нестандартность данного состояния проявляется в его способности сопровождать процесс отогревания человека, возникать во время летнего дождя, плавания в тропических широтах, перемещения с солнцепёка в тень и т. д. Актуальность проблемы на современном этапе связана с неуклонным ростом заболеваемости температурной крапивницей, а также с производственными и экономическими потерями, поскольку дерматозом страдают преимущественно трудоспособные пациенты.

Причины температурной крапивницы
Пусковым моментом заболевания считают тепловое или холодовое воздействие. Тепловая крапивница является контактным дерматозом, холодовая возникает в качестве реакции холодовых рецепторов кожи на понижение температуры окружающей среды, употребление мороженого и холодных напитков. Кроме того, данное состояние может наблюдаться при внутривенном введении препаратов, температура которых ниже 6 °C. Иногда патологический процесс является симптомом других заболеваний, связанных с наличием в организме пациента холодозависимых белков (например, пароксизмальная холодовая гемоглобинурия). Факторами, увеличивающими вероятность развития температурной крапивницы, считают паразитарные болезни, простуды, очаги фокальной инфекции в организме пациента, заболевания пищеварительного тракта, гинекологическую патологию. Существуют наследственные аутосомно-доминантные формы температурной крапивницы.
Единая концепция возникновения патологии отсутствует. Различают иммунные и неиммунные механизмы развития температурной крапивницы. При воздействии низких температур на кожные покровы происходит активация тучных клеток, из которых высвобождается гистамин, простагландины, лейкотриены (ЛТ D4, С4, Е4), повышается проницаемость сосудов с развитием отёка и возникновением волдырей. Параллельно в организме начинается выработка специальных белков – криоглобулинов, дополнительно стимулирующих выработку гистамина и провоцирующих новые аллергические высыпания.
Редко фиксируется пассивный перенос гиперчувствительности к холоду, опосредованный IgG- или IgG-IgМ-криоглобулинами. Контакт с холодом стимулирует синтез IgG-аутоантител к рецепторам, связанным с тучными клетками. Образуются циркулирующие иммунные комплексы, провоцирующие сосудистую реакцию, аналогичную гистаминному ответу с белковой деструкцией клеток и формированием волдырей. Тепловую крапивницу вызывает выброс медиаторов ацетилхолина из нервных окончаний под воздействием тепла.
Классификация температурной крапивницы
В современной дерматологии различают две основных формы температурной крапивницы – холодовую и тепловую. Холодовая крапивница возникает в качестве ответной реакции кожи на низкие температуры. Она может быть острой (до 6 недель) и хронической (более 6 недель). Тепловая крапивница, развивается в ответ на действие высоких температур, также подразделяется на острую (до 6 недель) и хроническую (более 6 недель).
Холодовая крапивница включает следующие виды патологии:
- Рецидивирующая – сезонная (исключаются летние месяцы и поздняя весна), возникающая на действие холодной воды.
- Рефлекторная – локальная, проявляющаяся сыпью вокруг места соприкосновения эпидермиса с холодом, и общая, возникающая из-за переохлаждения всего организма. Участок контакта остаётся неизменённым.
- Семейная – генодерматоз с аутосомно-доминантным наследованием.
- Холодовая эритема, сопровождающаяся болезненной гиперемией в области контакта кожи и холода.
- Холодовой дерматит – шелушащееся воспаление кожи в ответ на переохлаждение.
- Холодовой ринит, характеризующийся симптомами насморка только на холоде.
- Холодовой конъюнктивит, проявляющийся на морозе.
Тепловая крапивница включает две разновидности:
- Классическую локальную форму, возникающую в месте соприкосновения кожи с теплом.
- Нестандартную холинергическую форму – вариант развития патологического процесса в ответ на тепло при физических нагрузках, стрессах, горячих ваннах, жаркой погоде.
Симптомы температурной крапивницы.
Основной особенностью заболевания является мономорфность высыпаний и зуд. Волдыри локализуются повсеместно, включая кожу кистей, стоп, волосистой части головы. Величина и внешний вид элементов значительно варьируют – от пузырьков диаметром несколько миллиметров до сливных элементов величиной с ладонь, своими очертаниями напоминающих географическую карту. Острая форма температурной крапивницы характеризуется крупными волдырями, которые стремительно появляются, а затем так же быстро регрессируют, хроническая – мелкой сыпью, сохраняющейся на коже в течение суток. Хроническая температурная крапивница – интенсивно зудящий ночной дерматоз, что обусловлено суточным ритмом секреции гистамина. При острой температурной крапивнице зуд менее интенсивен, отсутствует в ночное время.
Температурная крапивница начинается спонтанно с зуда и гиперемии. На фоне эритемы возникают ярко-розовые уртикарии, нарастает отёк, который сдавливает капилляры кожи, вследствие чего волдыри бледнеют. Возможны геморрагические подсыпания. В последующем волдыри начинают регрессировать с центра, приобретая форму колец. При развитии рецидива или хронизации температурной крапивницы отмечаются продромальные явления с резким подъёмом температуры, артралгиями и диспепсией. Температурная крапивница способна к самостоятельному регрессу, не оставляет следов на коже. Анафилактические реакции наблюдаются очень редко.
Диагностика температурной крапивницы
Клинический диагноз ставится дерматологом на основании анамнеза и мономорфности сыпи, подтверждается провокационными пробами. Для холодового варианта применяют Дункан-тест: на локтевой сгиб кладут лёд, если спустя 15 минут кожа остаётся инертной – крапивница отсутствует. Для более точной проверки используют иммерсию, погружая руку в холодную воду (ниже 8 °C) на 5-10 минут. Отсутствие в течение тестового времени зуда и эритемы – отрицательный результат. Можно поместить пациента без одежды на 10-30 минут в холодную комнату с температурой 4 °C. В этом случае следует соблюдать осторожность во избежание развития простуды или системных реакций. Используют также тест с физическими упражнениями при температуре 4 °C в течение 15 минут, после чего определяют уровень криоглобулинов в крови.
Локальную форму тепловой крапивницы диагностируют с помощью пробы с тёплым предметом: к коже предплечья прикладывают стакан с горячей водой (40–48 °C) на 1-5 минут или опускают кисть в воду той же температуры. Инертность кожи свидетельствует об отсутствии крапивницы. Распространённую форму подтверждают при возникновении волдырей в горячей ванне с температурой 40-48 °C или с помощью ходьбы в течение 30 минут. Тепловую крапивницу холинергического варианта можно диагностировать и по кожному тесту с метахолином (волдыри при внутривенном или подкожном ведении вещества). Для исключения иного генеза волдырей проводят анализ крови на аллергены.
Дифференцируют температурную крапивницу с укусами насекомых, дермографизмом, уртикарным васкулитом, многоформной экссудативной эритемой, строфулюсом, наследственным ангиоотёком, мастоцитозом, вторичным сифилисом, синдромами Леффлера, Висслера-Фанкони, Мелькерссона-Розенталя.
Лечение температурной крапивницы
Необходимо устранить причину заболевания. При холодовой крапивнице показано сочетание антигистаминных препаратов II и III поколения, транквилизаторов, десенсибилизирующих средств, М-холиноблокаторов. В тяжёлых случаях назначают кортикостероиды короткими курсами, проводят детоксикацию. При анафилаксии необходимо срочное внутривенное или подкожное введение адреналина. Самостоятельно купировать приступ можно с помощью специальной ручки-шприца с адреналином. Местная терапия включает тёплые овсяные ванны, противозудные и противовоспалительные средства, болтушки.
При тепловом варианте антигистаминные средства неэффективны из-за медиаторов ацетилхолина. На очаги поражения 1-2 раза в день наносят гели и мази на основе атропина, экстракта красавки. Параллельно купируют обострение сопутствующих заболеваний, санируют очаги хронической инфекции. Прогноз относительно благоприятный, в 50% случаев температурная крапивница самопроизвольно разрешается в течение года. У 20% больных патология становится хронической, приобретает упорное рецидивирующее течение. Важна своевременная и точная диагностика, адекватная терапия, поскольку температурная крапивница в редких случаях осложняется ангионевротическим отёком и анафилаксией.
Читайте также:

